Mukoepidermoidkarzinom des Gaumens
Ein 53-jähiger Patient stellte sich nach der Überweisung durch seinen Hauszahnarzt mit einer umschriebenen Schwellung im Bereich des Hart- und Weichgaumens rechts in der Poliklinik der Mund-, Kiefer- und Gesichtschirurgie der Universitätsmedizin Rostock vor. Klinisch imponierte eine blau- livide, submuköse palatinale Raumforderung, die weder druckdolent noch verschiebbar war (Abbildung 1). Anamnestisch war es während der vergangenen Wochen bis Monate zu einem leicht progredienten Wachstum gekommen. Weitere Erkrankungen verneinte der Patient.
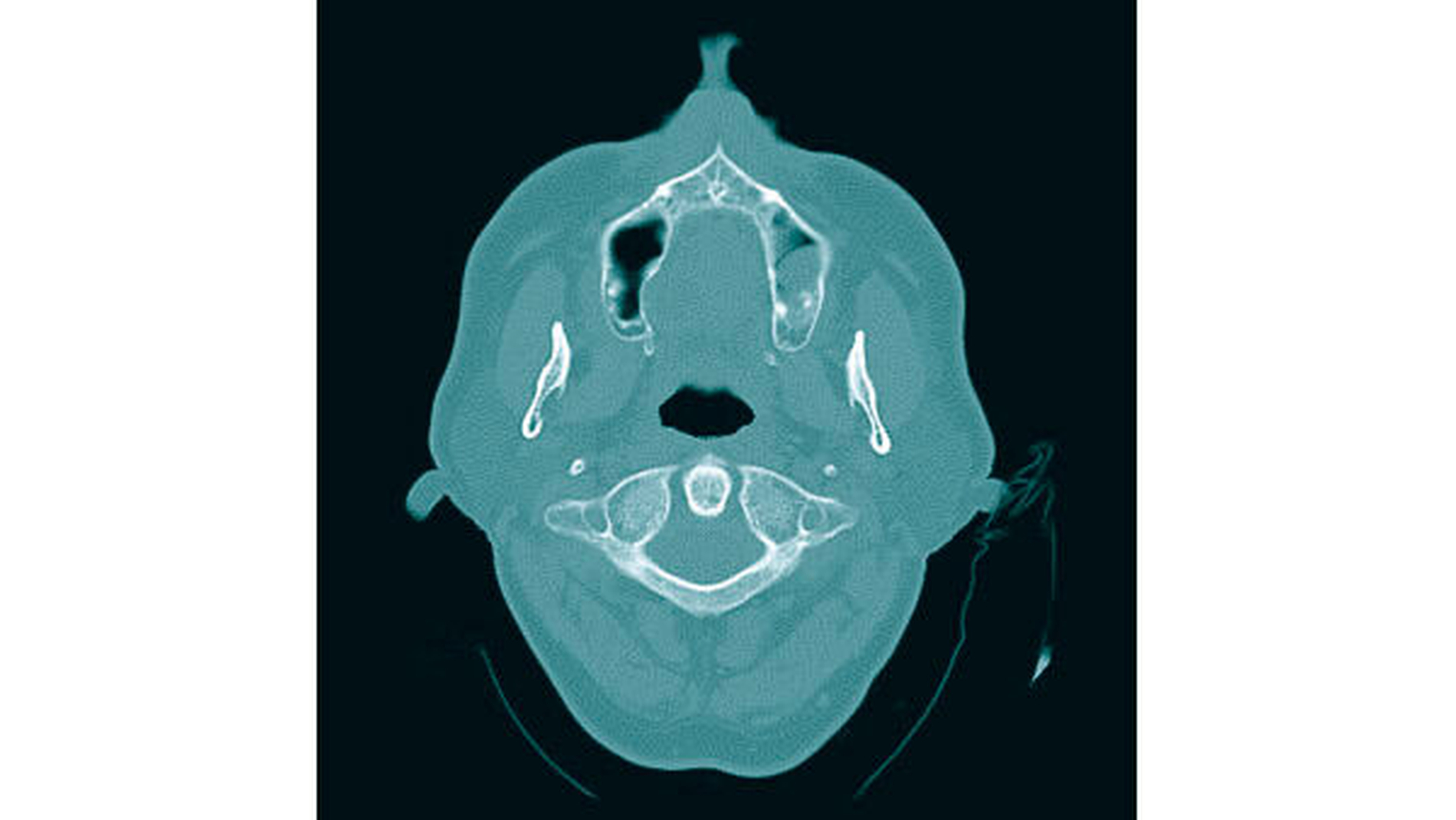
Bei initialem Verdacht auf Vorliegen eines pleomorphen Adenoms wurde eine CT-Untersuchung mit Kontrastmittel durchgeführt. Hier zeigte sich ein 1,7 cm x 1,6 cm großer, expansiler Prozess palatinal 17 mit Ausdehnung und konvexbogiger Verlagerung der medialen Kieferhöhlenwand als Hinweis auf einen chronischen Prozess (Abbildung 2).
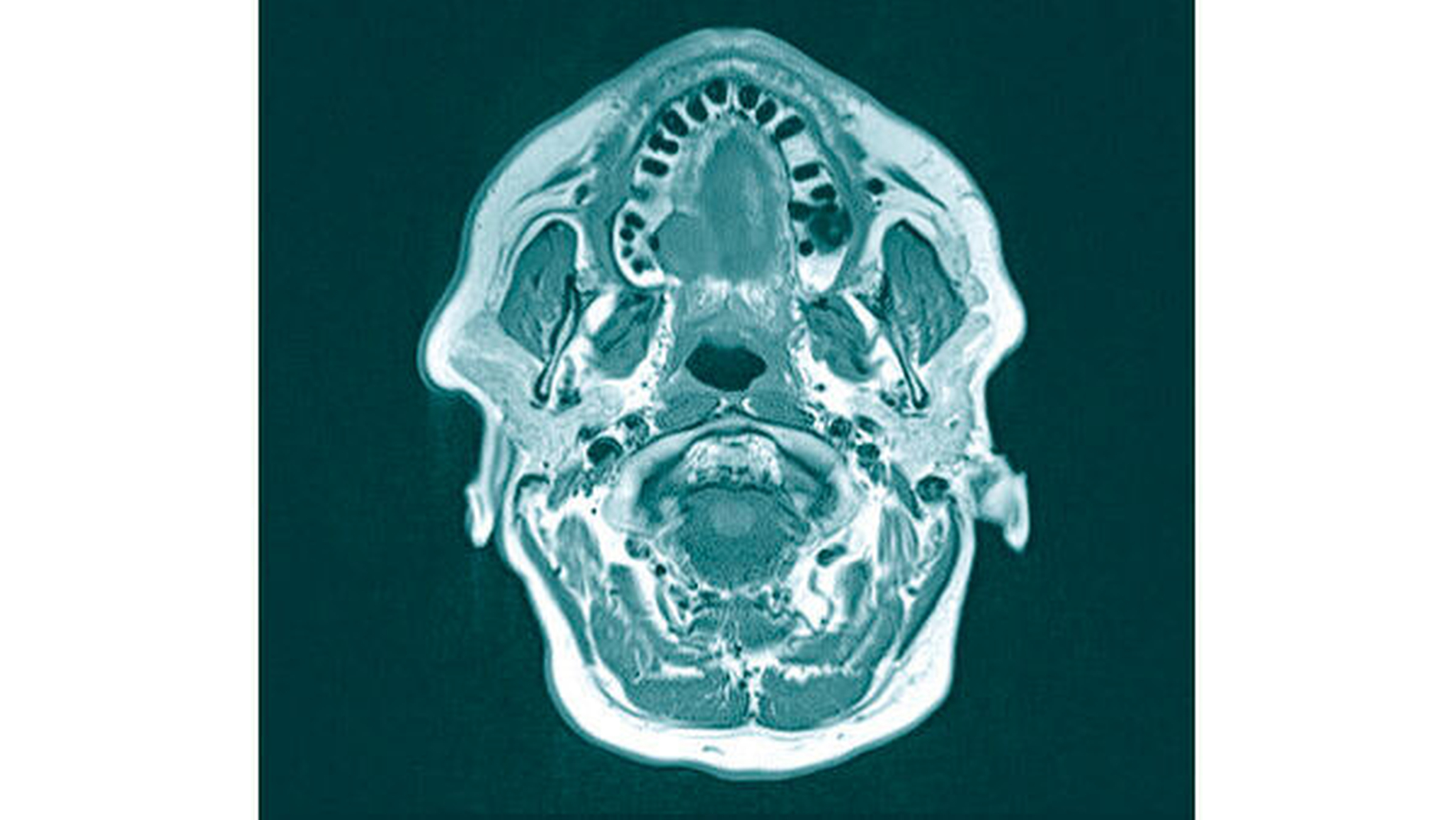
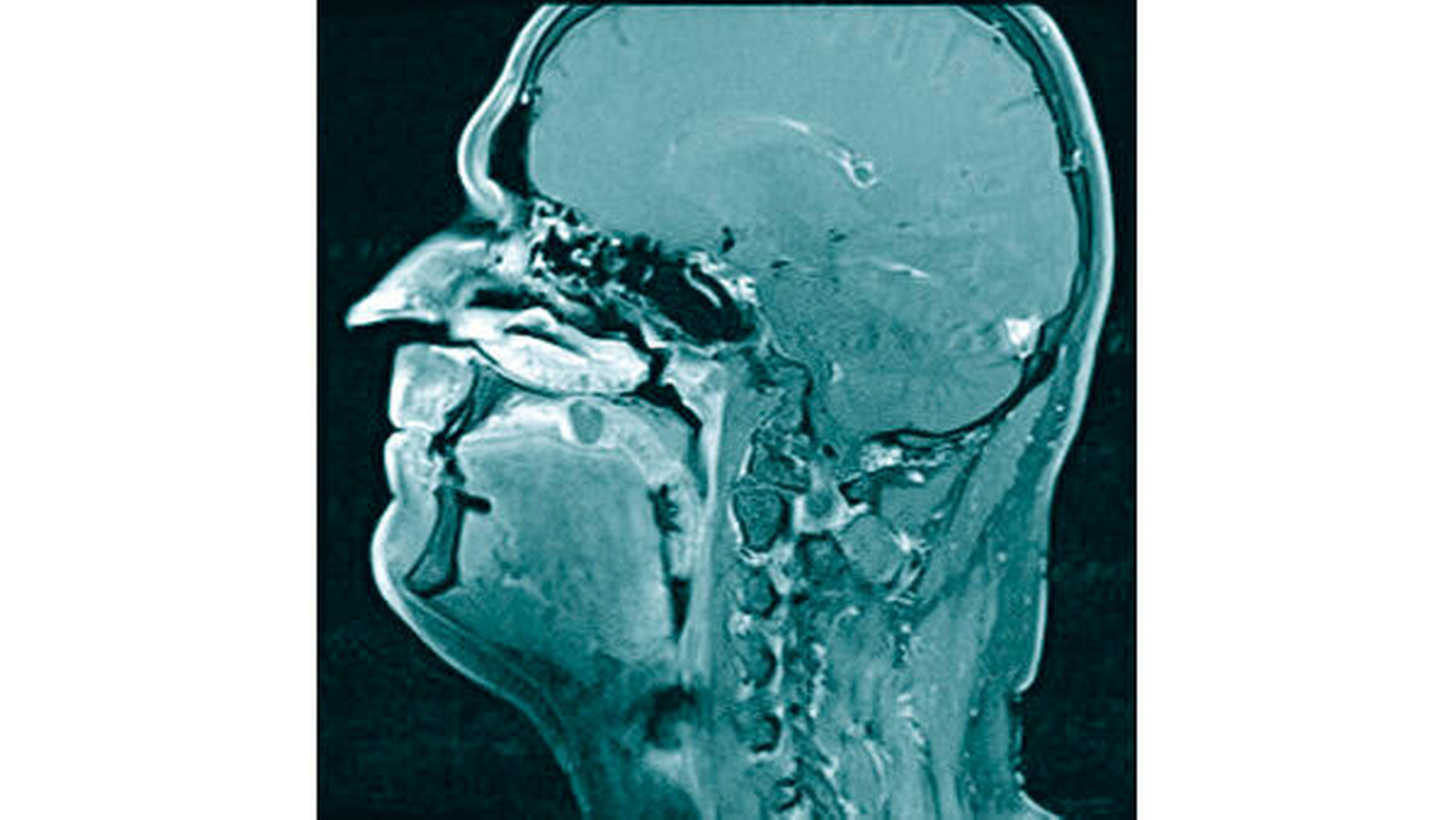
Nach der Applikation von Kontrastmittel kam es allenfalls zu einem diskreten marginalen Enhancement der kugeligen Läsion, wobei sich die größten Abschnitte zentral deutlich dichte-gemindert zeigten. Zur weiterführenden Diagnostik erfolgte ein MRT. Hier bestätigte sich eine annähernd rundliche Raumforderung in engem Lagebezug zum Alveolarfortsatz regio 16 bis 18, MR-morphologisch vereinbar mit einem pleomorphen Adenom (Abbildung 3a und 3b).
Sowohl in der Sonografie als auch im CT/MRT ergab sich kein Hinweis auf eine Metastasierung im Kopf-Hals-Bereich.
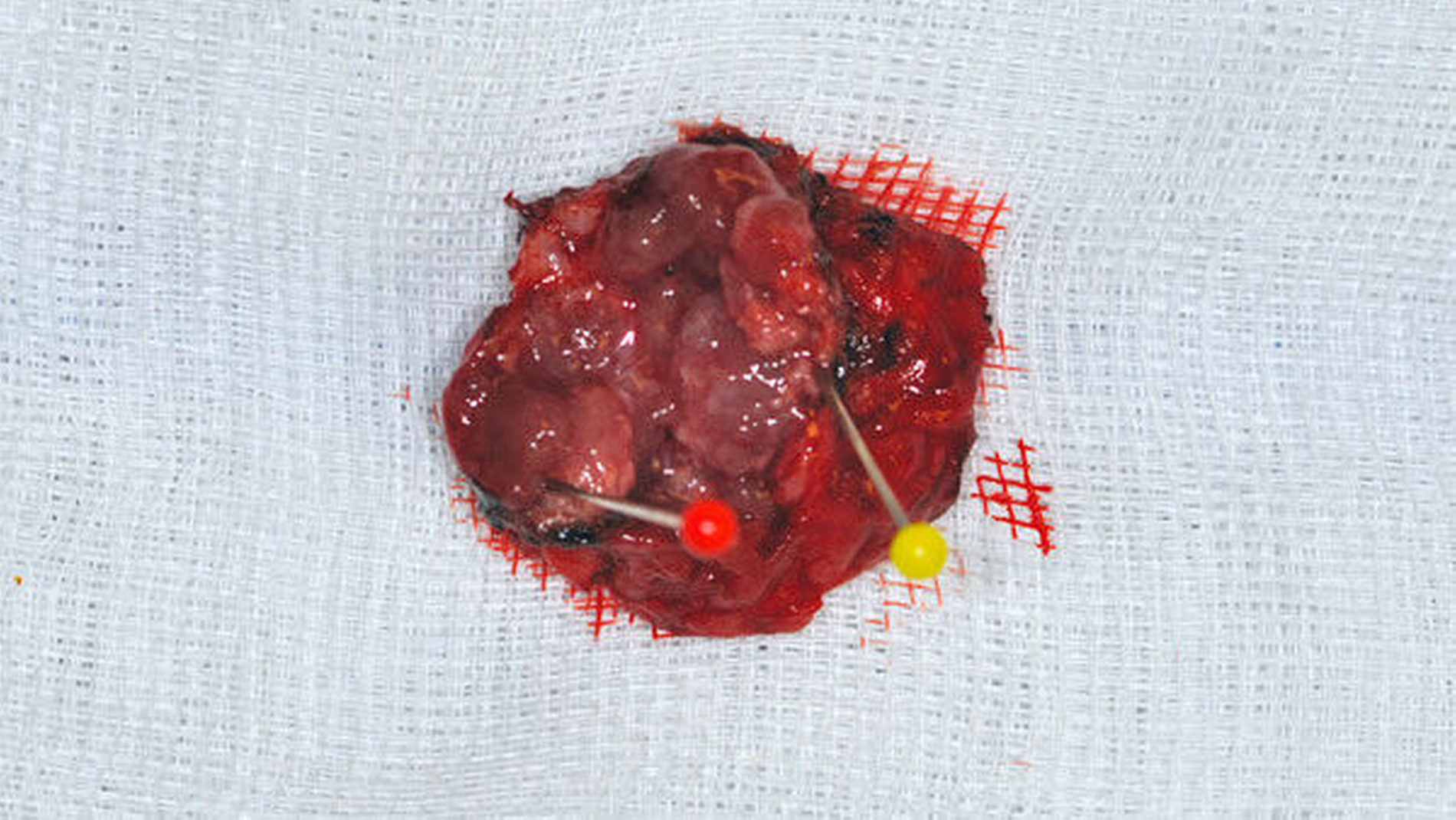
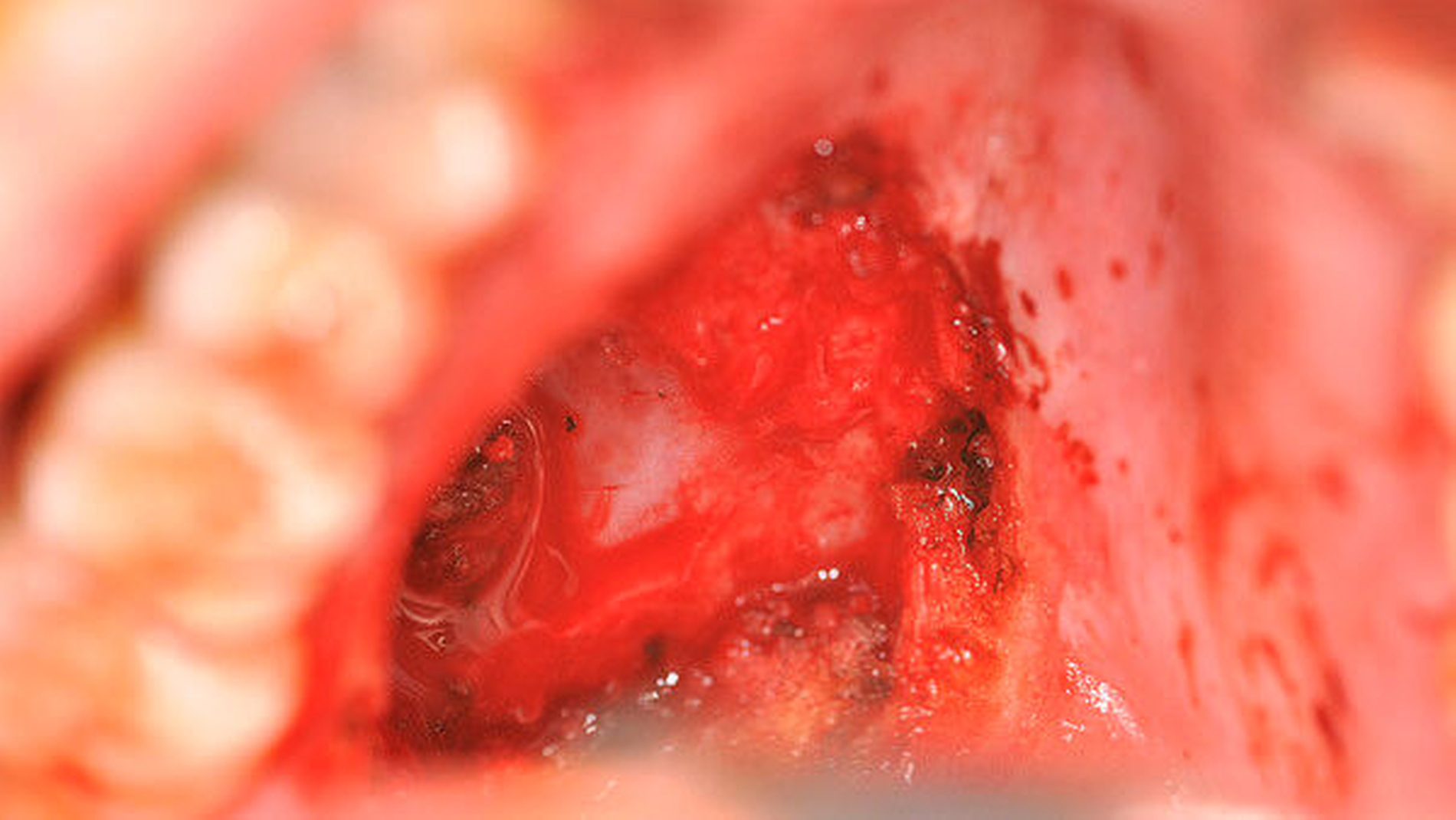
Nach der präoperativen Vorbereitung erfolgte die Exstirpation des zystisch aufgebauten Tumors während einer Intubationsnarkose (Abbildung 4).
Nach Entfernung mit einem Sicherheitsabstand von 0,5 – 1 cm im Weichgewebe stellte sich der makroskopisch nicht infiltrierte palatinale Knochen dar, die Läsion hatte das Periost nicht durchbrochen (Abbildung 5). Anschließend wurde eine präoperativ gefertigte Verbandsplatte eingebracht, die der Patient in den ersten zwei Wochen einmal am Tag zur Reinigung entfernte.
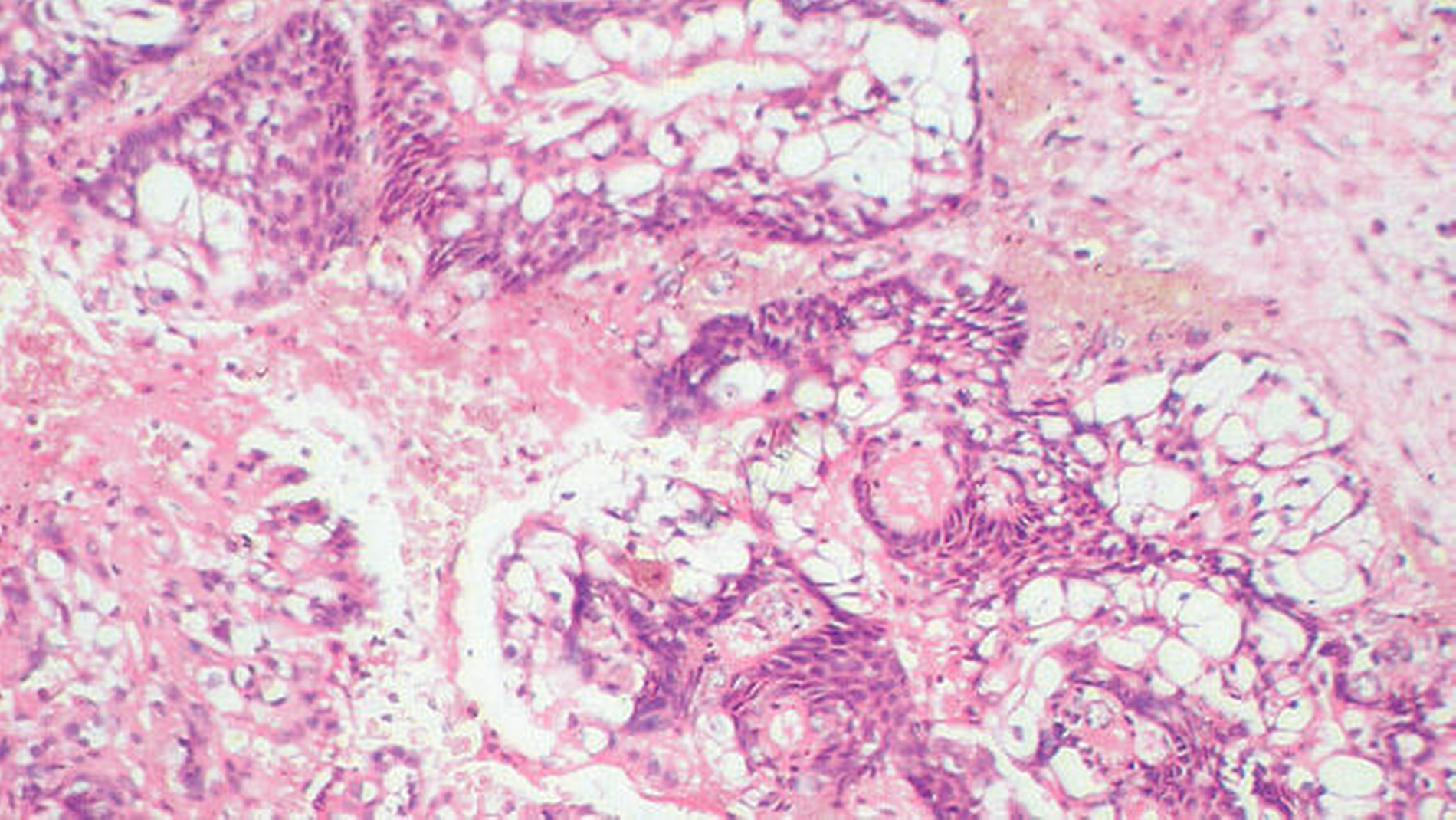
Die histopathologische Begutachtung des Präparats erbrachte ein maximal 1,5 cm messendes, gut differenziertes Low-grade Mukoepidermoidkarzinom (pT1, G1, L0, V0, R0; Abbildung 6).
Nach der Vorstellung des Falles im interdisziplinären Tumorboard der Universitätsmedizin Rostock wurde der Entschluss gefasst, keine Nachresektion des Knochens zu unternehmen und den Patienten in die Nachbeobachtung im Rahmen der Tumorsprechstunde einzubinden.
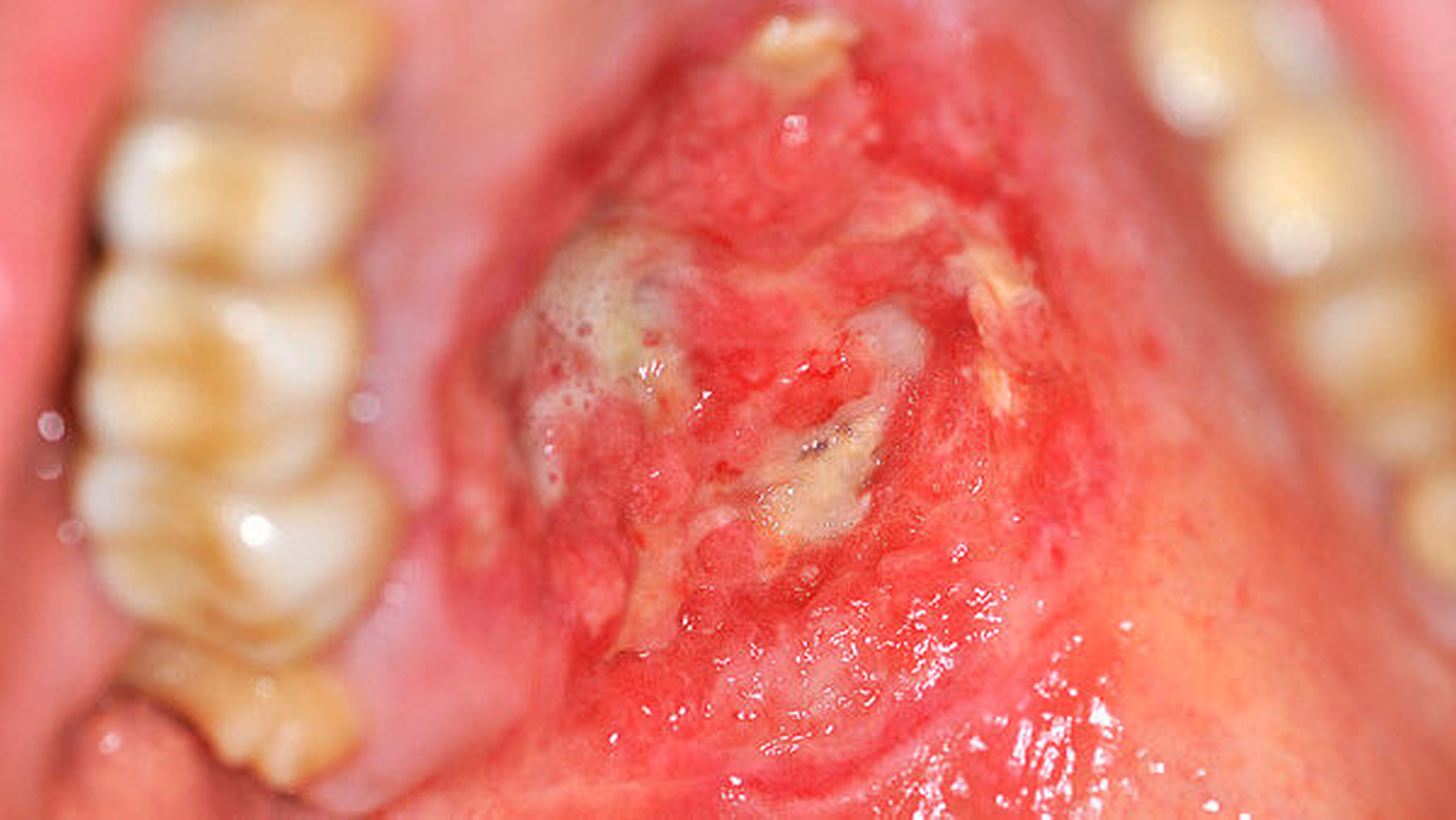
In der postoperativen Nachsorge zeigte sich, unter weicher Kost und täglichen Mundspülungen mit 0,12-prozentigem Chlorhexidin eine gute und zeitgerechte Persecundam-Heilung des Defekts unter der Verbandsplatte (Abbildung 7). Bei einer Nachsorgedauer von nunmehr drei Monaten fanden sich keine Hinweise für ein Rezidiv beziehungsweise eine Metastasierung.
Diskussion
Die relative Häufigkeit epithelialer Tumore der Speicheldrüsen wird mit 3,7 bis 5,5 Prozent angegeben [Fonseca et al., 1991]. 10 bis 15 Prozent dieser Tumore werden in den kleinen Speicheldrüsen gefunden, wobei hier mit 44 bis 77 Prozent ein relativ hoher Anteil maligner Läsionen vorliegt [Ritwik et al., 2012; Ord und Salama, 2012].
Das Mukoepidermoidkarzinom stellt den mit 20 bis 35 Prozent häufigsten malignen Tumor der Speicheldrüsen im Kopf-Hals-Bereich bei Kindern und Erwachsenen dar. Das durchschnittliche Patientenalter liegt bei 45 Jahren, wobei mehr als die Hälfte der Patienten mit Läsionen am Gaumen jünger als 40 Jahre alt sind. Mit einer Geschlechtsverteilung von 3:2 sind Frauen häufiger betroffen. Die Ätiologie des Mukoepidermoidkarzinoms ist bisher weitgehend unbekannt, wobei Hinweise darauf bestehen, dass eine Assoziation mit der Exposition gegenüber ionisierenden Strahlen bestehen könnte [Behring und Lazzari, 2015].
In den meisten Fällen werden Mukoepidermoidkarzinome in der Glandula parotis gefunden, direkt gefolgt – wie im vorliegenden Bericht – von enoralen Lokalisationen. Anatomisch treten die meisten Tumore hier am Übergang vom harten zum weichen Gaumen auf, wobei die Oberfläche des Tumors gewöhnlich am Knochen des harten Gaumens anliegt. Die meisten enoralen Tumore sind fest, nicht verschieblich und schmerzlos. Trotzdem sind Symptome wie Schmerzen, Zahnlockerungen, Parästhesien, Facialisparesen, Kieferklemmen und Blutungen möglich.
Superfizial-submuköse Läsionen zeigen oft eine bläulich-rote Farbe und somit Ähnlichkeiten zu Mukozelen beziehungsweise vaskulären Läsionen. Die Diagnose wird histologisch nach einer Feinnadel- oder einer Exzisionsbiopsie getroffen, wobei beim Mukoepidermoidkarzinom muköse, mucin-positive und intermediäre Zellen in festem und zystischem Gewebe vorliegen [Kumar und Kämmerer, 2013]. Insbesondere müssen weitere maligne oder odontogene Tumoren ausgeschlossen werden.
Tumore, bei denen eine klinische und/ oder radiologische Evidenz (OPG, CT) einer Knocheninvasion vorliegt, sollten mittels partieller Maxillektomie behandelt werden. Liegt – wie im vorliegenden Fall – kein solches Invasionsmuster vor, so ist die alleinige Weichgewebsresektion mit Sicherheitsabstand das Mittel der Wahl. Eine Resektion des Knochens scheint hier keinen Einfluss auf die Entstehung von Rezidiven und auf das Überleben zu haben [Ord et al., 2012]. Liegt der Verdacht auf Lymphknotenmetastasierung vor, wird eine zusätzliche Dissection empfohlen [Brookstone und Huvos, 1992]. Es scheint, dass eine adjuvante Radiotherapie in ausgewählten Fällen von Nutzen ist, wobei hier nur eine limitierte Evidenz vorliegt [Freije et al., 1995].
Prognostisch negative Faktoren stellen vor allem ein Alter 40 Jahren, klinisch unbewegliche Tumore, eine höhere T- und N-Klassifizierung sowie das histologische Grading dar [Pires et al., 2004].
Todesfälle wurden bisher unter anderem bei Patienten mit nicht mehr resektablen Mukoepidermoidkarzinomen, mit Fernmetastasen und aufgrund der Komplikationen der adjuvanten Therapie beschrieben [Ord et al., 2012; To et al., 2001].
Bei zwei Dritteln der Mukoepidermoidkarzinome handelt es sich – wie auch im beschriebenen Fall – um Low-grade-Tumore, die selten metastasieren. Die Prognose ist bei Patienten mit solchen Tumoren mit einer Fünf-Jahres-Überlebensrate von 90 bis 100 Prozent entsprechend gut. Das Risiko eines regionalen oder eines entfernten Rezidivs bei Low-grade-Tumoren der kleinen Speicheldrüsen beträgt rund 2,5 Prozent [Ord et al., 2012]. Bei höheren Tumorstadien und einer fortschreitenden Entdifferenzierung (high-grade) verschlechtert sich die Prognose beträchtlich. Da Rezidive und Metastasen möglich sind, empfiehlt sich eine der Therapie anschließende entsprechende Nachbeobachtungszeit.
Fazit für die Praxis
Tumore im Bereich des Gaumens können auf die Speicheldrüsen zurückgehen. Differenzialdiagnostisch sind allerdings auch unter anderem Harmatome, Lymphome, Sarkome, Melanome und benigne Entitäten denkbar.
Das Mukoepidermoidkarzinom ist der häufigste maligne Tumor der Speicheldrüsen. Enoral ist nicht selten der Gaumen betroffen.
Eine verbesserte Früherkennung und eine zeitnahe Überweisung in die Fachklinik minimieren die Invasivität der notwendigen Operation.
Postoperative Weichgewebedefekte am Gaumen weisen bei Granulation per secundam eine sehr gute Heilungstendenz auf; eine Maxillektomie beim Mukoepidermoidkarzinom ist nur bei Knocheninvasion notwendig.
PD Dr. Dr. Peer W. Kämmerer, MA, FEBOMFS
Klinik für Mund-, Kiefer- und Gesichtschirurgie
Universitätsmedizin Rostock
Schillingallee 35, 18057 Rostock
peer.kaemmerer@med.uni-rostock.de
Literaturliste
Fonseca, I., Martins, A. G. und Soares, J. (1991). „Epithelial salivary gland tumors of children and adolescents in southern Portugal. A clinicopathologic study of twenty-four cases.“ Oral Surg Oral Med Oral Pathol 72(6): 696–701.
Ritwik, P., Cordell, K. G. und Brannon, R. B. (2012). „Minor salivary gland mucoepidermoid carcinoma in children and adolescents: a case series and review of the literature.“ J Med Case Rep 6: 182.
Ord, R. A. und Salama, A. R. (2012). „Is it necessary to resect bone for low-grade mucoepidermoid carcinoma of the palate?“ Br J Oral Maxillofac Surg 50(8): 712–714.
Behring, C. M. und Lazzari, M. A. (2015). „Mucoepidermoid Carcinoma in a 33-Year-Old White Man.“ Lab Med 46(4): 327–331.
Kumar, V. V. und Kämmerer, P. W. (2013). „Der besondere Fall: enossales maxilläres Mukoepidermoidkarzinom.“ Zahnärztliche Mitteilungen 103(1): 20–32.
Brookstone, M. S. und Huvos, A. G. (1992). „Central salivary gland tumors of the maxilla and mandible: a clinicopathologic study of 11 cases with an analysis of the literature.“ J Oral Maxillofac Surg 50(3): 229–236.
Freije, J. E., Campbell, B. H., Yousif, N. J. und Clowry, L. J., Jr. (1995). „Central mucoepidermoid carcinoma of the mandible.“ Otolaryngol Head Neck Surg 112(3): 453– 456.
Pires, F. R., de Almeida, O. P., de Araujo, V. C. und Kowalski, L. P. (2004). „Prognostic factors in head and neck mucoepidermoid carcinoma.“ Arch Otolaryngol Head Neck Surg 130(2): 174–180.
To, E. W., Tsang, W. M., Pang, P. C., Cheng, J. H., Tse, G. M. und Tsang, W. S. (2001). „A case of parotid mucoepidermoid carcinoma complicated by fatal gastrointestinal bleeding.“ Ear Nose Throat J 80(9): 671–673.