Therapie einer odontogenen Sinusitis
Obwohl zuverlässige epidemiologische Untersuchungen fehlen, wird in Deutschland eine Inzidenz (mit Häufung der Fälle in den Wintermonaten) von weit über zehn Millionen Fällen akuter und chronischer Sinusitiden pro Jahr angenommen [Stuck et al., 2018].
Die anterioren Anteile des Siebbeins und die Kieferhöhle sind am häufigsten von pathologischen Veränderungen betroffen, gefolgt von den dorsalen Anteilen des Siebbeins, der Stirnhöhle und der Keilbeinhöhle [Benninger et al., 2003; Havas et al., 1988]. Die überwiegende Mehrzahl (circa 80 Prozent) der Sinusitiden hat eine akute Verlaufsform mit typischer klinischer Symptomatik: Schmerzen im Bereich des Oberkiefers und der Oberkieferzähne, Rhinorrhö, nasale Kongestion mit oder ohne Ansammlung von Schleim im Rachenbereich – „postnasal drip“, gegebenenfalls Schwellungen der umgebenden Weichteile, Fieber und allgemeine Krankheitssymptomatik, Geruchsstörungen [Stuck et al., 2018].
Es existieren unterschiedliche auslösende Faktoren für Sinusitiden. Allen gemeinsam ist letztlich die Abflussstörung von nasalen Exsudaten durch die natürlich vorbestehenden Öffnungen der Nasennebenhöhlen mit Schleimretention, gestörter Zilienaktivität im Bereich der Respirationsschleimhaut und gegebenenfalls bakterieller Superinfektion [Benninger et al., 2003; Rosenfeld et al., 2015; Stuck et al., 2018].
Je nach zeitlichem Verlauf und Rezidivneigung der Erkrankung werden akute (bis zu zwölf Wochen Dauer), rezidivierend akute und chronische Verlaufsformen (länger als zwölf Wochen Krankheitssymptomatik ohne Rückbildung der Symptome) der Rhinosinusitis unterschieden [Benninger et al., 2003; Stuck et al., 2018]. Angenommen wird, dass circa zehn Prozent aller Sinusitiden odontogen bedingt sind [Craig et al., 2019]. Die chronisch-rhinogene Rhinosinusitis kann Folge endogener (zum Beispiel anatomische Varianten des ostiomeatalen Komplexes, primäre Ziliendysfunktionen, Aspirintrias) oder exogener Faktoren (zum Beispiel bakterielle/virale Infektionen, allergische Genese, Vortherapie) beziehungsweise Kombinationen dieser Einflussfaktoren sein [Benninger et al., 2003]. In fortgeschrittenen Stadien der Rhinosinusitis kann es zu einer Schädigung des Respirationsepithels mit Störung der Zilienfunktion kommen [Antunes et al., 2009; Gudis et al., 2012].
Bei den odontogen bedingten Erkrankungen der Nasennebenhöhlen handelt es sich um fortgeleitete Infektionen der Zähne oder des Zahnhalteapparats (Mund-Antrum-Verbindungen nach Zahnentfernungen, apikale Parodontitiden und radikuläre Zysten sowie fortgeschrittene Parodontalerkrankungen) [Troeltzsch et al., 2015], die sich zumeist in einer Affektion der Kieferhöhle äußern, deren Exazerbation dann durch Obstruktion des ostiomeatalen Komplexes zur Kongestion anderer Nasennebenhöhlen führen kann [Sato et al., 2020; Vidal et al., 2017]. Die odontogene Sinusitis kann in ihrer klinischen Symptomatik der rhinogenen Sinusitis ähnlich sein.
Typisch für odontogene Sinusitiden sind hingegen vom Patienten angegebener fauliger Geruch und Geschmack von Exsudaten [Krimmel et al., 2019; Troeltzsch et al., 2015]
Kasuistik
Ein 45-jähriger Patient stellte sich in unserer Sprechstunde vor mit der Bitte nach Beratung und weiterer Therapie bei ziehenden und drückenden Schmerzsensationen im Bereich der Wange und des Mittelgesichts linksseitig. Zusätzlich gab er an, dass er mehrmals im Jahr Episoden bitteren Geschmacks bemerke. Sein Hauszahnarzt habe bereits ausführliche diagnostische Maßnahmen durchgeführt: Alle Untersuchungen der Zähne im Bereich des Oberkiefers linksseitig hätten keine pathologischen Befunde gezeigt.
Klinisch waren die Zähne im zweiten Quadranten in einem regelrechten Zustand. Die Schleimhaut im Bereich des Oberkiefers linksseitig war reizfrei. Eine Fistel konnte nicht ausgemacht werden. Im Orthopantomogramm zeigte sich eine milchige Verschattung im Bereich der Kieferhöhle linksseitig (Abbildung 1). Es bestand der Verdacht auf eine nicht regelrecht knöchern konsolidierte Alveole regio 28. Die Nasenatmung linksseitig war im Vergleich gegenüber der rechten Seite leicht eingeschränkt.
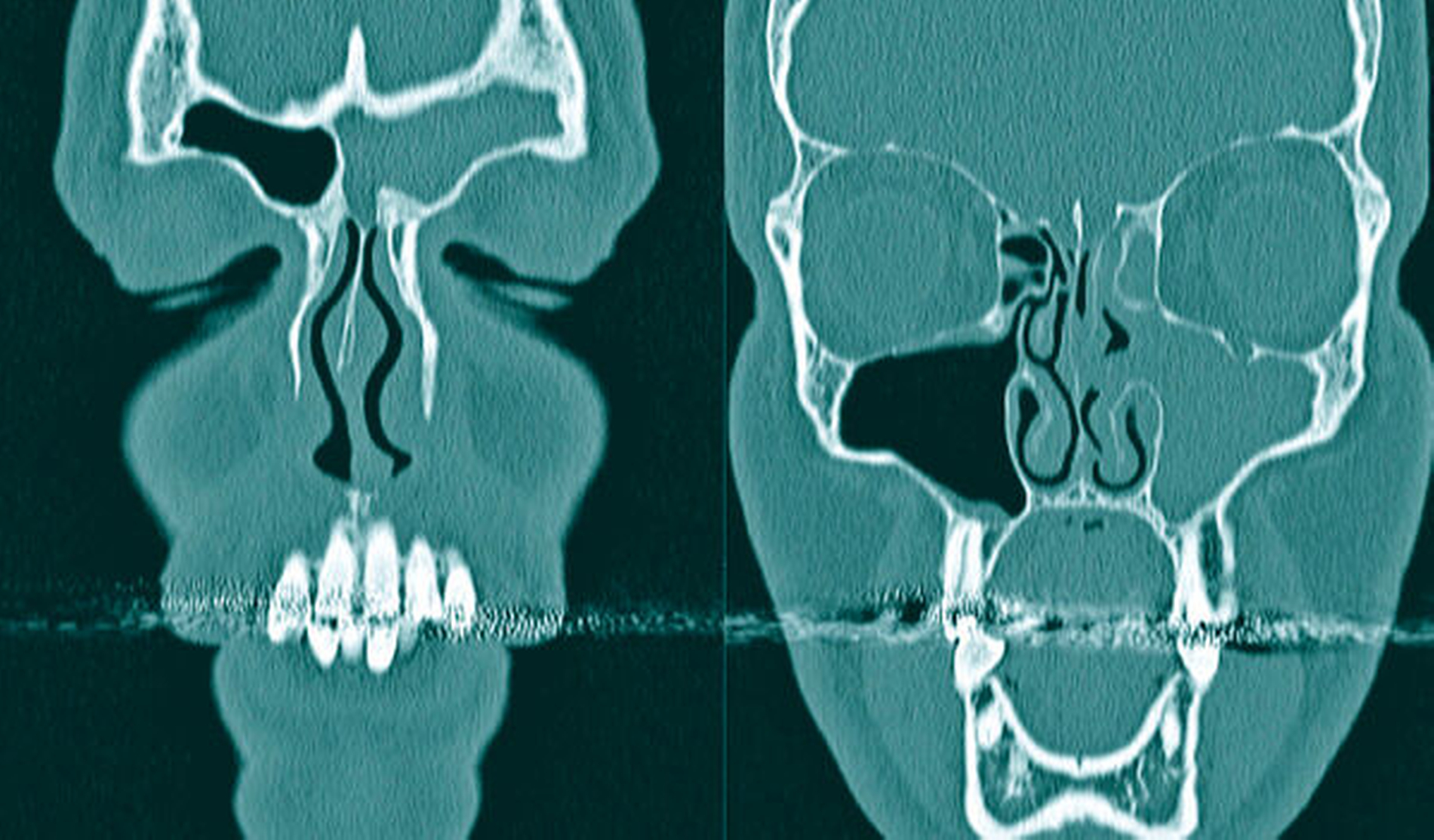
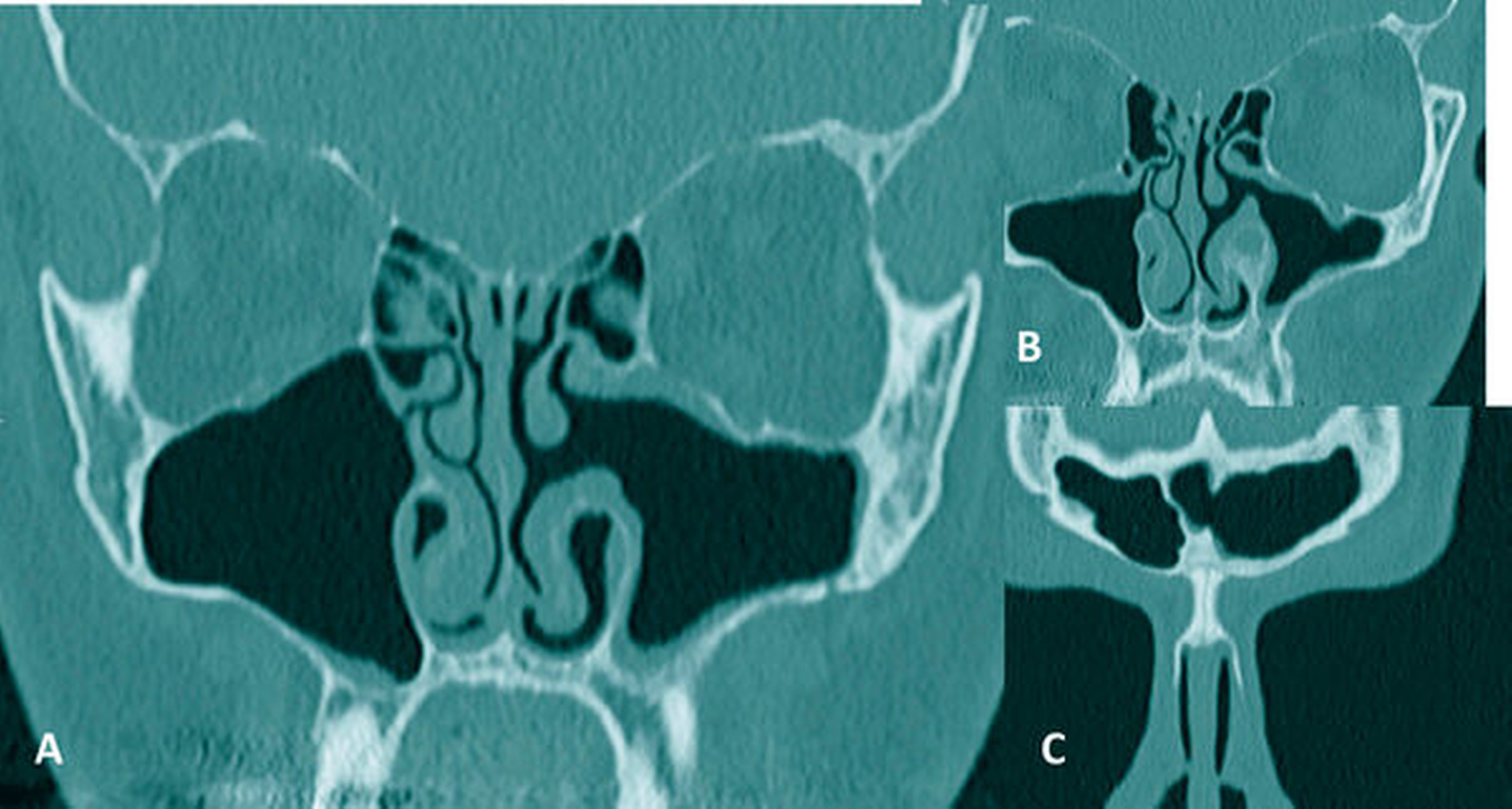
Auf Nachfrage berichtete der Patient, dass ihm der Zahn 28 vor mehreren Jahren entfernt worden sei. Es seien aber damals keine Komplikationen aufgetreten. Zur weiteren Klärung der Situation im Bereich der Kieferhöhle linksseitig wurde eine Computertomografie der Nasennebenhöhlen in Nativtechnik angefertigt. Hier zeigte sich eine vollständige Verschattung der Kieferhöhle linksseitig sowie eine Verschattung im Bereich der vorderen Siebbeinzellen und der Stirnhöhle ebenfalls linksseitig (Abbildung 2). Aufgrund der klinischen und radiologischen Befunde bestand der Verdacht auf eine rezidivierend aktive Mund-Antrum-Verbindung nach Entfernung des Zahns 28.
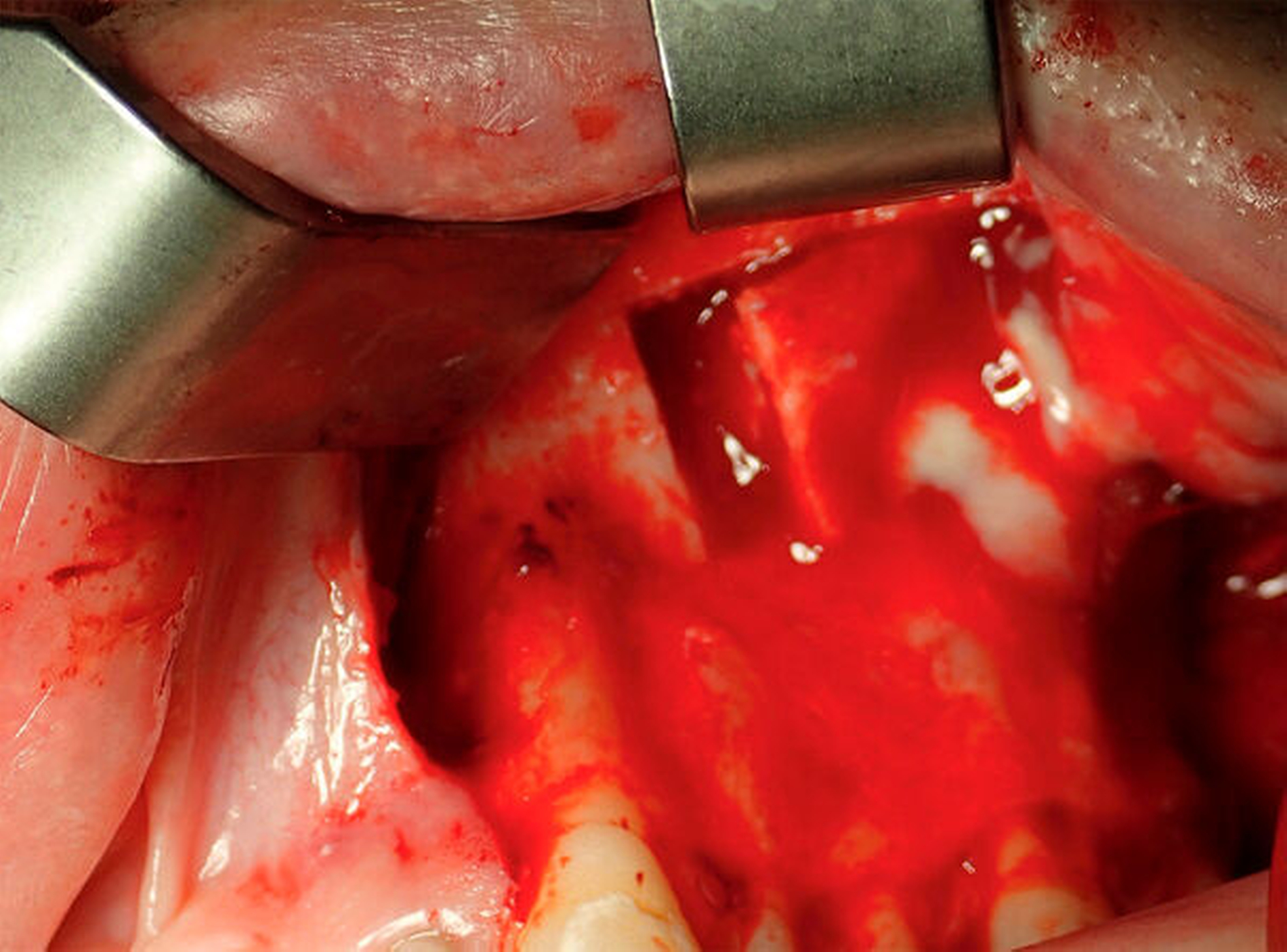
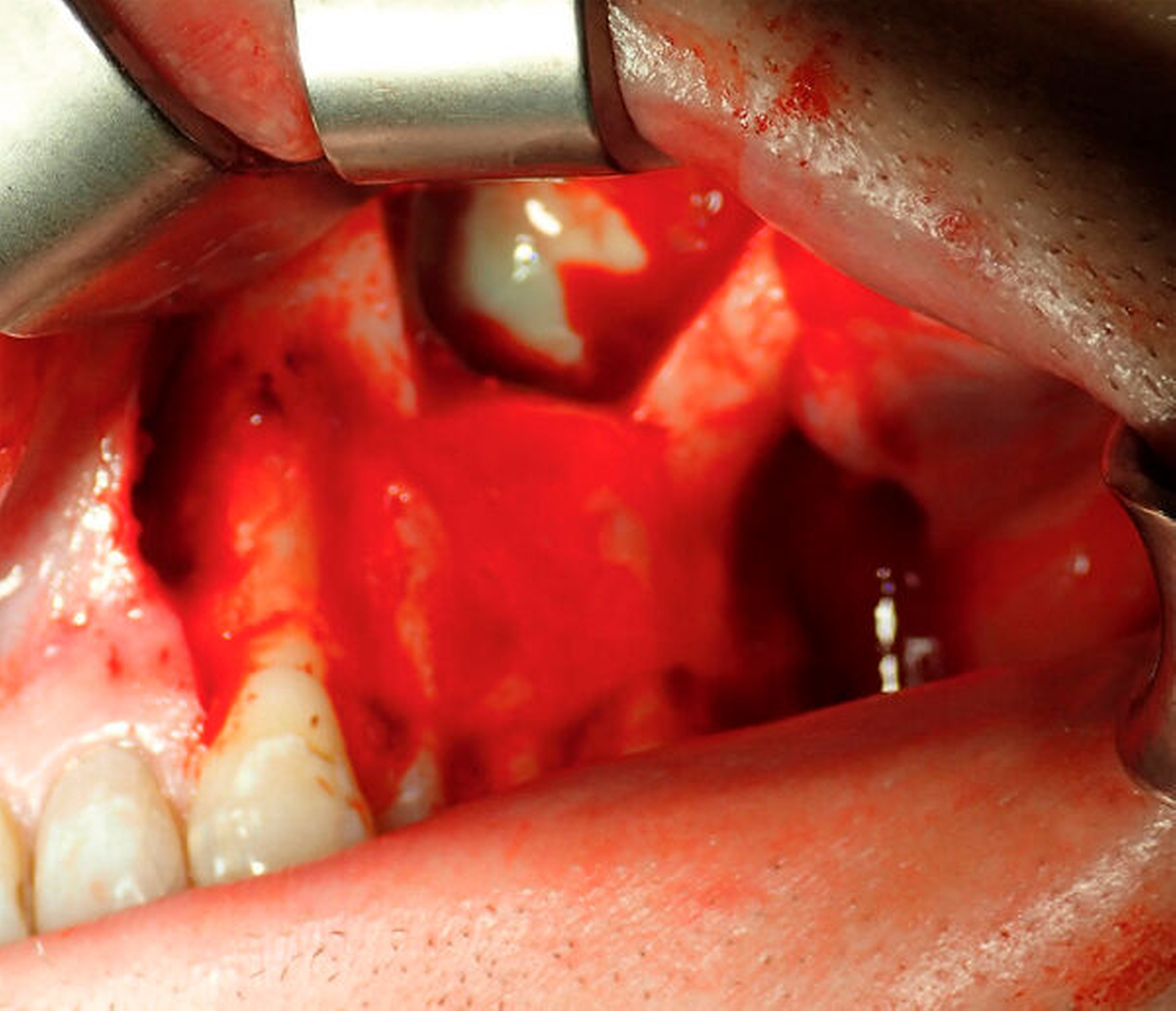
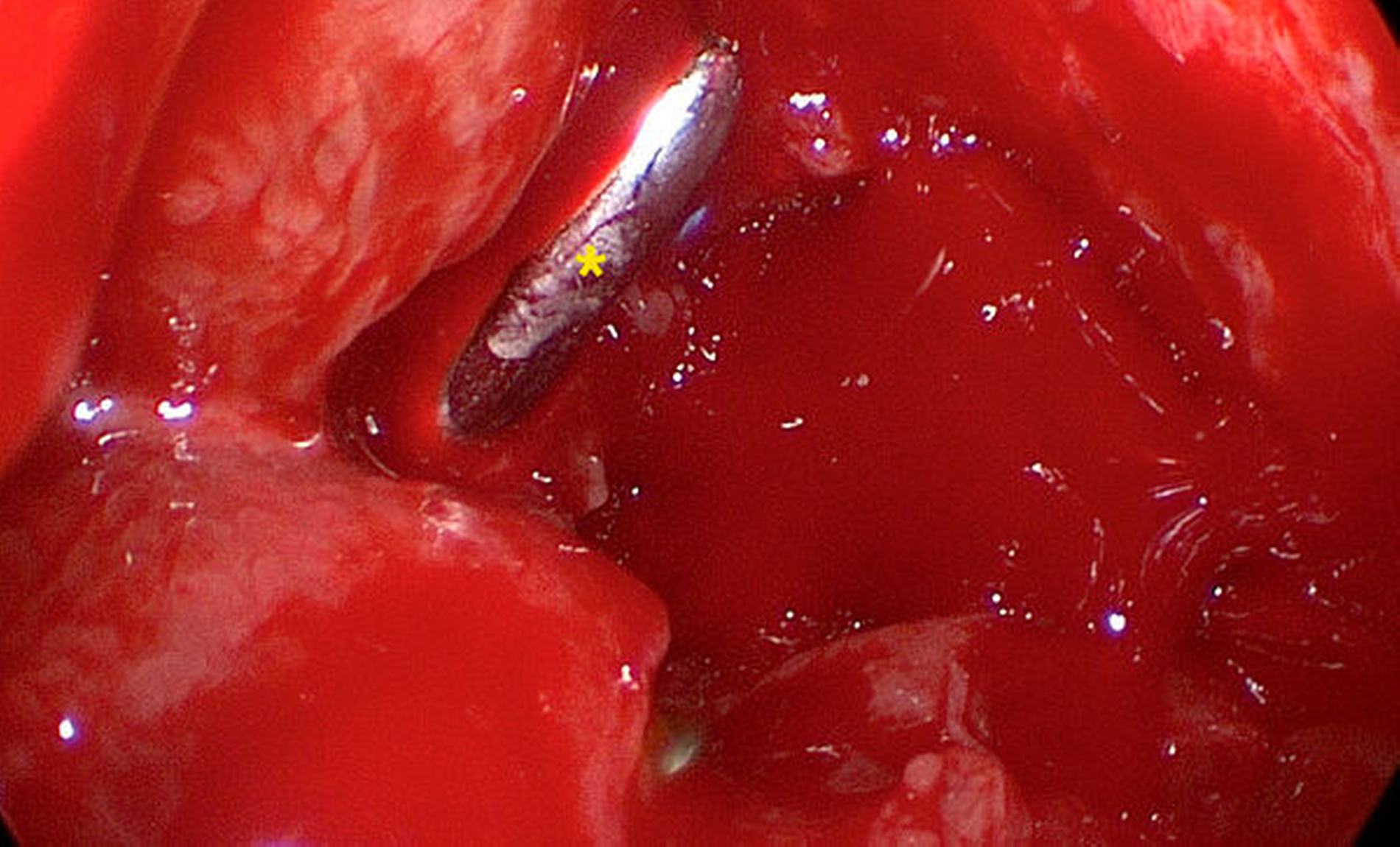
Nach ausführlicher Aufklärung und Einverständniserklärung durch den Patienten wurde eine transorale und transnasale, endoskopisch unterstützte operative Exploration der Kieferhöhle linksseitig mit Infundibulotomie (Teilentfernung des Proc. uncinatus und Eröffnung von Anteilen der vorderen Siebbeinzellen) in Intubationsnarkose im Rahmen eines zweitägigen stationären Aufenthalts durchgeführt. Transoral wurde die Kieferhöhle mithilfe eines osteoplastischen Zugangs nach der von Lindorf beschriebenen Technik eröffnet [Lindorf, 1984]. Schon bei Präparation des Knochendeckels entleerte sich reichlich Pus (Abbildung 3). Die Kieferhöhle war nahezu vollständig mit hyperplastischer Schleimhaut, putridem Exsudat und Schleimresten ausgefüllt (Abbildung 4). Es zeigte sich eine nicht knöchern konsolidierte Alveole regio 28, die mit Granulationsgewebe und Narbenzügen ausgekleidet war. Durch die stark angeschwollenen, entzündlichen Schleimhautareale war der natürliche Abfluss über das Ostium naturale nicht mehr gegeben (Abbildung 5).
Es erfolgte die Ausräumung der Kieferhöhle, die Erweiterung des Ostium naturale durch Uncinektomie und endoskopisch unterstützte Eröffnung der vorderen untersten Siebbeinanteile im Sinne einer Infundibulotomie. Die Alveole regio 28 wurde angefrischt, das Granulationsgewebe wurde entfernt und zur histopathologischen Untersuchung asserviert. Der Knochendeckel konnte am Ende der Operation reponiert und mit resorbierbarem Naht-material refixiert werden. Es erfolgte ein mehrschichtiger Wundverschluss mithilfe des nach palatinal luxierten Bichat-Wangenfettkörpers und Platelet-rich Fibrin. Die intraoperativ eingebrachte Nasentamponade konnte am ersten postoperativen Tag entfernt werden. Während des stationären Aufenthalts erhielt der Patient eine Antibiotikatherapie mit Ampicillin/Sublactam 2 g / 1 g 1–0–1 intravenös. Die initale Schwellung der Wange besserte sich rasch. Zur Förderung der Regeneration des Respirationsepithels wurden eine mehrwöchige konservative Therapie mittels Inhalationen, Phytotherapeutika sowie Nasensprays (Xylomethazolinspray und Corticoid-haltiges Nasenspray) empfohlen.
Etwa sechs Wochen nach dem Eingriff war der Patient beschwerdefrei. Die drei Monate postoperativ durchgeführte Kontroll-Computertomografie bestätigte eine vollständige Ausheilung der Symptomatik im Bereich der Kieferhöhle, des Siebbeins und der Stirnhöhle linksseitig (Abbildung 6). Das histologische Ergebnis der aus dem Bereich der Kieferhöhle und des anterioren Siebbeins entnommenen Gewebeanteile bestätigte den klinischen Verdacht auf das Vorliegen einer massiven chronischen Sinusitis.
Diskussion
Eine ausführliche zahnärztliche Anamnese sowie die klinische und radiologisch unterstützte zahnärztliche Untersuchung sind für den korrekten diagnostischen Workup von Sinusitiden, vor allem von unilateral auftretenden Krankheitsfällen, obligat [Troeltzsch et al., 2015]. Nicht selten geht hier ein Misserfolg in der Therapie auf eine nicht oder nicht korrekt behandelte odontogene Pathologie zurück [Longhini et al., 2010]. Nach Möglichkeit sollten bei der Therapie einer odontogenen Sinusitis in einem Eingriff die Ursache behoben, pathologische Gewebevermehrungen aus der Kieferhöhle entfernt und die natürliche Drainagefähigkeit der Kieferhöhle über ein durchgängiges Ostium naturale geprüft und gegebenenfalls sichergestellt werden. Dabei sind zahnärztlich-chirurgische operative Techniken mit Techniken der operativen Hals-Nasen-Ohrenheilkunde zu kombinieren [Costa et al., 2007; Craig et al., 2019; Lopatin et al., 2002].
Die funktionelle endoskopische Nasennebenhöhlenchirurgie („functional endoscopic sinus surgery“ – „FESS“) stellt seit vielen Jahren den Goldstandard in der operativen Therapie von – in erster Linie rhinogenen – Pathologien der Nasennebenhöhlen dar [Messerklinger, 1987; Stammberger & Posawetz, 1990]. Ziel der FESS ist, durch Erweiterung des ostiomeatalen Komplexes in relativ atraumatischer Weise die Drainagefähigkeit der Kieferhöhlen, der vorderen Siebbeinzellen und der Stirnhöhle zu verbessern und somit die Ausheilung chronisch rezidivierender Nasennebenhöhlenentzündungen zu erleichtern [Stammberger & Posawetz, 1990].
Nasennebenhöhlen
Dabei wird die Fähigkeit des Respirationsepithels, durch die Schlagrichtung der Kinozilien Schleimretentionen selbst aufzulösen, berücksichtigt. Erst seit wenigen Jahren findet diese Technik Eingang in die Therapie der odontogenen Sinusitiden [Costa et al., 2007].
Es ist Gegenstand wissenschaftlicher Diskussion, ob die Eröffnung der Kieferhöhle über die faziale Kieferhöhlenwand zur definitiven Behandlung odontogener Sinusitiden in Zukunft nicht unterlassen werden kann [Craig et al., 2019]. Zu berücksichtigen ist allerdings, dass aufgrund der begrenzten Einsicht in die Kieferhöhle nicht jede odontogene Pathologie vollständig transnasal erreicht werden kann. Wenn erforderlich, sollte der Zugang zur Kieferhöhle in jedem Fall osteoplastisch gewählt werden [Katauczek et al., 2015]. Die vollständige knöcherne Heilung der Sägeschnitte des Knochendeckels im Bereich der fazialen Kieferhöhlenwand führt zu keinen Veränderungen der Anatomie des Gesichtsschädels.
Die von Caldwell und Luc beschriebene, osteoklastische Technik ist aufgrund von langfristig negativen Folgen wie schmerzhaften Narbenzügen, rezidivierenden Infektionen und funktionellen Veränderungen in diesem Indikationsbereich zu unterlassen [Costa et al., 2007].
Grundsätzlich stellt das operative Vorgehen einen wichtigen Schritt in der Therapie der odontogenen Sinusitis maxillaris dar. Die alleinige Therapie mit Antibiotika ist nicht ausreichend und sollte unterbleiben [Ramakrishnan et al., 2019]. Zur Sicherung eines langfristigen Therapieerfolgs sollte auf eine korrekte Nachbehandlung nach dem chirurgischen Eingriff im Bereich der Nasennebenhöhlen geachtet werden.
Ziel der Nachbehandlung ist, die Regeneration des Respirationsepithels zu fördern, die überschießende Narbenbildung zu unterbinden und die erneute Ansammlung von Exsudaten zu vermeiden. Die zentralen Säulen der adäquaten Nachbehandlung sind auf der einen Seite lokale therapeutische Maßnahmen wie Inhalationen mit aufgewärmtem Wasserdampf (circa 44 Grad), Nasenspülungen mit hypertonen Salzlösungen und abschwellende sowie antiinflammatorische (vor allem Cortisonderivat-haltige) Nasensprays [Stuck et al., 2018]. Auf der anderen Seite kann eine phytologisch basierte systemische Therapie unterstützend eingesetzt werden [Passali et al., 2015].
Zentral wirksame pflanzliche Wirkstoffe entstammen Extrakten der Schlüsselblume (zum Beispiel Sinupret® mit vielen weiteren Extrakten), des Eukalyptus (zum Beispiel Gelomyrtol®), der Ananas (zum Beispiel Wobenzym®) und des Thymians (zum Beispiel Bronchicum®). Zahlreiche weitere Heilpflanzen werden auf ihre Effektivität in der Therapie der chronischen Sinusitis überprüft. Ziel der Therapie ist die Förderung und Wiederherstellung eines funktionsfähigen Respirationsepithels mit verbesserter mukoziliärer Aktivität.
Da dieser Prozess sehr langwierig ist und nicht selten mehrere Monate in Anspruch nehmen kann, sollte die Dauer der Nachbehandlung nach operativem Eingriff im Bereich der Nasennebenhöhlen entsprechend angepasst werden [Kim et al., 2008]. Der Erfolg der Therapie kann klinisch und/oder radiologisch kontrolliert werden.
PD Dr. Med. Dr. Med. DENT. Matthias Tröltzche
Zentrum für Zahn-, Mund- und Kieferheilkunde Ansbach Dr. Dr. Tröltzsch
Maximilianstr. 5, 91522 Ansbach und
Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie der Ludwig- Maximilians-Universität München
Lindwurmstr. 2a, 80337 München
Markus Tröltzsch
Zentrum für Zahn-, Mund- und Kieferheilkunde Ansbach Dr. Dr. Tröltzsch
Maximilianstr. 5, 91522 Ansbach
Fazit für die Praxis
Der diagnostische Algorithmus bei rezidivierenden und insbesondere unilateral vorliegenden Nasennebenhöhlenerkrankungen sollte eine zahnärztliche klinische und radiologische Diagnostik mit einschließen.
Die Anamnese und die klinische Symptomatik des Krankheitsverlaufs können wichtige Hinweise auf eine odontogene Pathologie als Ursache einer chronischen Nasennebenhöhlenerkrankung geben.
Zur definitiven Therapie einer odontogenen Sinusitis maxillaris ist die Behandlung der zugrunde liegenden Pathologie unerlässlich.
In der operativen Therapie odontogener Nasennebenhöhlenerkrankungen sind grundlegende Prinzipien der Drainage der beteiligten Nasennebenhöhlen über den ostiomeatalen Komplex zu berücksichtigen. Die funktionelle Nasennebenhöhlenchirurgie sollte ein zentraler Bestandteil des therapeutischen Algorithmus sein.
Die anatomisch-funktionelle Regeneration des Respirationsepithels sollte durch eine adäquate Nachbehandlung unterstützt werden.
###more### ###title### Literaturliste ###title### ###more###
Literaturliste
1 Antunes, M. B., Gudis, D. A., & Cohen, N. A. (2009). Epithelium, cilia, and mucus: their importance in chronic rhinosinusitis. Immunol Allergy Clin North Am, 29(4), 631-643. doi:10.1016/j.iac.2009.07.004 2 Benninger, M. S., Ferguson, B. J., Hadley, J. A., Hamilos, D. L., Jacobs, M., Kennedy, D. W., . . . Levine, H. (2003). Adult chronic rhinosinusitis: definitions, diagnosis, epidemiology, and pathophysiology. Otolaryngol Head Neck Surg, 129(3 Suppl), S1-32. doi:10.1016/s0194-5998(03)01397-4 3 Costa, F., Emanuelli, E., Robiony, M., Zerman, N., Polini, F., & Politi, M. (2007). Endoscopic surgical treatment of chronic maxillary sinusitis of dental origin. J Oral Maxillofac Surg, 65(2), 223-228. doi:10.1016/j.joms.2005.11.109 4 Craig, J. R., McHugh, C. I., Griggs, Z. H., & Peterson, E. I. (2019). Optimal timing of endoscopic sinus surgery for odontogenic sinusitis. Laryngoscope, 129(9), 1976-1983. doi:10.1002/lary.28001 5 Fadda, G. L., Berrone, M., Crosetti, E., & Succo, G. (2016). Monolateral sinonasal complications of dental disease or treatment: when does endoscopic endonasal surgery require an intraoral approach? Acta Otorhinolaryngol Ital, 36(4), 300-309. doi:10.14639/0392-100x-904 6 Gudis, D., Zhao, K. Q., & Cohen, N. A. (2012). Acquired cilia dysfunction in chronic rhinosinusitis. Am J Rhinol Allergy, 26(1), 1-6. doi:10.2500/ajra.2012.26.3716 7 Havas, T. E., Motbey, J. A., & Gullane, P. J. (1988). Prevalence of Incidental Abnormalities on Computed Tomographic Scans of the Paranasal Sinuses. Archives of Otolaryngology–Head & Neck Surgery, 114(8), 856-859. doi:10.1001/archotol.1988.01860200040012 8 Katauczek, F., Nkenke, E., Wagner, F., & Seemann, R. (2015). A modified bone lid for osteoplastic surgery of the maxillary sinus. Int J Oral Maxillofac Surg, 44(7), 889-891. doi:10.1016/j.ijom.2015.01.013 9 Kim, Y. M., Lee, C. H., Won, T. B., Kim, S. W., Kim, J. W., Rhee, C. S., & Min, Y. G. (2008). Functional recovery of rabbit maxillary sinus mucosa in two different experimental injury models. Laryngoscope, 118(3), 541-545. doi:10.1097/MLG.0b013e31815bf2f3 10 Krimmel, M., Ziebart, T., B, S., Thonemann, D., Dommisch, H., Terheyden, H., . . . Jung, M. (2019). S2k leitlinie odontogene sinusitis maxilllaris. AWMF, 1.
11 Lindorf, H. H. (1984). Osteoplastic surgery of the sinus maxillaris--the "bone lid"-method. J Maxillofac Surg, 12(6), 271-276. doi:10.1016/s0301-0503(84)80258-1 12 Longhini, A. B., Branstetter, B. F., & Ferguson, B. J. (2010). Unrecognized odontogenic maxillary sinusitis: a cause of endoscopic sinus surgery failure. Am J Rhinol Allergy, 24(4), 296-300. doi:10.2500/ajra.2010.24.3479 13 Lopatin, A. S., Sysolyatin, S. P., Sysolyatin, P. G., & Melnikov, M. N. (2002). Chronic maxillary sinusitis of dental origin: is external surgical approach mandatory? Laryngoscope, 112(6), 1056-1059. doi:10.1097/00005537-200206000-00022 14 Messerklinger, W. (1987). [Role of the lateral nasal wall in the pathogenesis, diagnosis and therapy of recurrent and chronic rhinosinusitis]. Laryngol Rhinol Otol (Stuttg), 66(6), 293-299.
15 Passali, D., Cambi, J., Passali, F. M., & Bellussi, L. M. (2015). Phytoneering: a new way of therapy for rhinosinusitis. Acta Otorhinolaryngol Ital, 35(1), 1-8.
16 Ramakrishnan, V. R., Mace, J. C., Soler, Z. M., & Smith, T. L. (2019). Is greater antibiotic therapy prior to ESS associated with differences in surgical outcomes in CRS? Laryngoscope, 129(3), 558-566. doi:10.1002/lary.27651 17 Rohen, J. W., & Lütjen-Drecoll, E. (2000). Funktionelle Histologie: kurzgefaßtes Lehrbuch der Zytologie, Histologie und mikroskopischen Anatomie des Menschen nach funktionellen Gesichtspunkten; mit 24 Tabellen: Schattauer Verlag.
18 Rohen, J. W., & Lütjen-Drecoll, E. (2006). Funktionelle Anatomie des Menschen: Lehrbuch der makroskopischen Anatomie nach funktionellen Gesichtspunkten: Schattauer Verlag.
19 Rosenfeld, R. M., Piccirillo, J. F., Chandrasekhar, S. S., Brook, I., Ashok Kumar, K., Kramper, M., . . . Corrigan, M. D. (2015). Clinical practice guideline (update): adult sinusitis. Otolaryngol Head Neck Surg, 152(2 Suppl), S1-s39. doi:10.1177/0194599815572097 20 Sato, K., Chitose, S. I., Sato, K., Sato, F., Ono, T., & Umeno, H. (2020). Pathophysiology of current odontogenic maxillary sinusitis and endoscopic sinus surgery preceding dental treatment. Auris Nasus Larynx. doi:10.1016/j.anl.2020.07.021 21 Stammberger, H., & Posawetz, W. (1990). Functional endoscopic sinus surgery. Concept, indications and results of the Messerklinger technique. Eur Arch Otorhinolaryngol, 247(2), 63-76. doi:10.1007/bf00183169 22 Stuck, B., Beule, A., Jobst, D., Klimek, L., Laudien, M., Lell, M., . . . Popert, U. (2018). Leitlinie „Rhinosinusitis “–Langfassung. Hno, 66(1), 38-74.
23 Troeltzsch, M., Pache, C., Troeltzsch, M., Kaeppler, G., Ehrenfeld, M., Otto, S., & Probst, F. (2015). Etiology and clinical characteristics of symptomatic unilateral maxillary sinusitis: A review of 174 cases. J Craniomaxillofac Surg, 43(8), 1522-1529. doi:10.1016/j.jcms.2015.07.021 24 Vidal, F., Coutinho, T. M., Carvalho Ferreira, D., Souza, R. C., & Gonçalves, L. S. (2017). Odontogenic sinusitis: a comprehensive review. Acta Odontol Scand, 75(8), 623-633. doi:10.1080/00016357.2017.1372803