Linguale Zysten verschiedener Entität bei einem Säugling
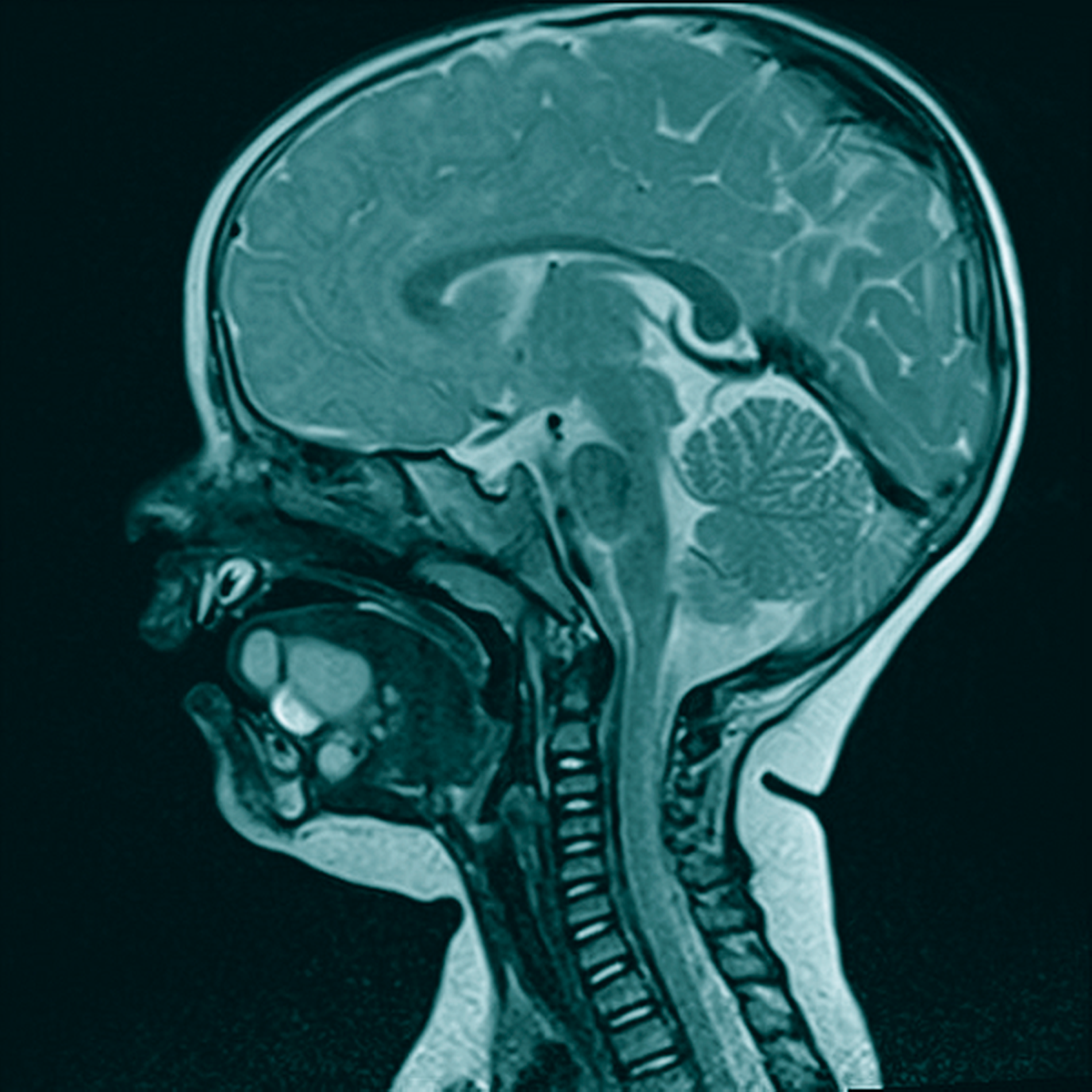
Im Anschluss an die Geburt zeigte sich bei einer kleinen Patientin eine Raumforderung im Bereich des vorderen Zungendrittels von circa 1 cm Durchmesser (Abbildung 1), so dass sie von der Geburtshilfe konsiliarisch in der Mund-, Kiefer-, Gesichtschirurgie vorgestellt wurde. Die Raumforderung war im Tastbefund kugelig, prallelastisch und gut abgrenzbar. Die Patientin war im Allgemeinzustand stabil, Probleme bei der Nahrungsaufnahme oder der Atmung bestanden nicht. In einer Sonografie zeigte sich keine relevante Kompression oder Verlegung umliegender Strukturen.
In Anbetracht des erhöhten Narkoserisikos im Säuglingsalter erfolgten vorerst engmaschige klinische Kontrollen. Eine präoperative Diagnostik mittels MRT zur Feststellung der genauen Größenausdehnung war kurz vor der OP geplant.
Nach Erreichen eines ausreichenden körperlichen Entwicklungsgrades mit etwa zwölf Monaten wurden die operative Entfernung und histologische Sicherung geplant. Das Kind hatte sich – bis auf einen operativ versorgten Leistenbruch mit vier Wochen – zeitgerecht entwickelt und war in einem stabilen Allgemeinzustand. Die Raumforderung hatte während des Beobachtungszeitraums nur eine geringe Größenprogredienz gezeigt.
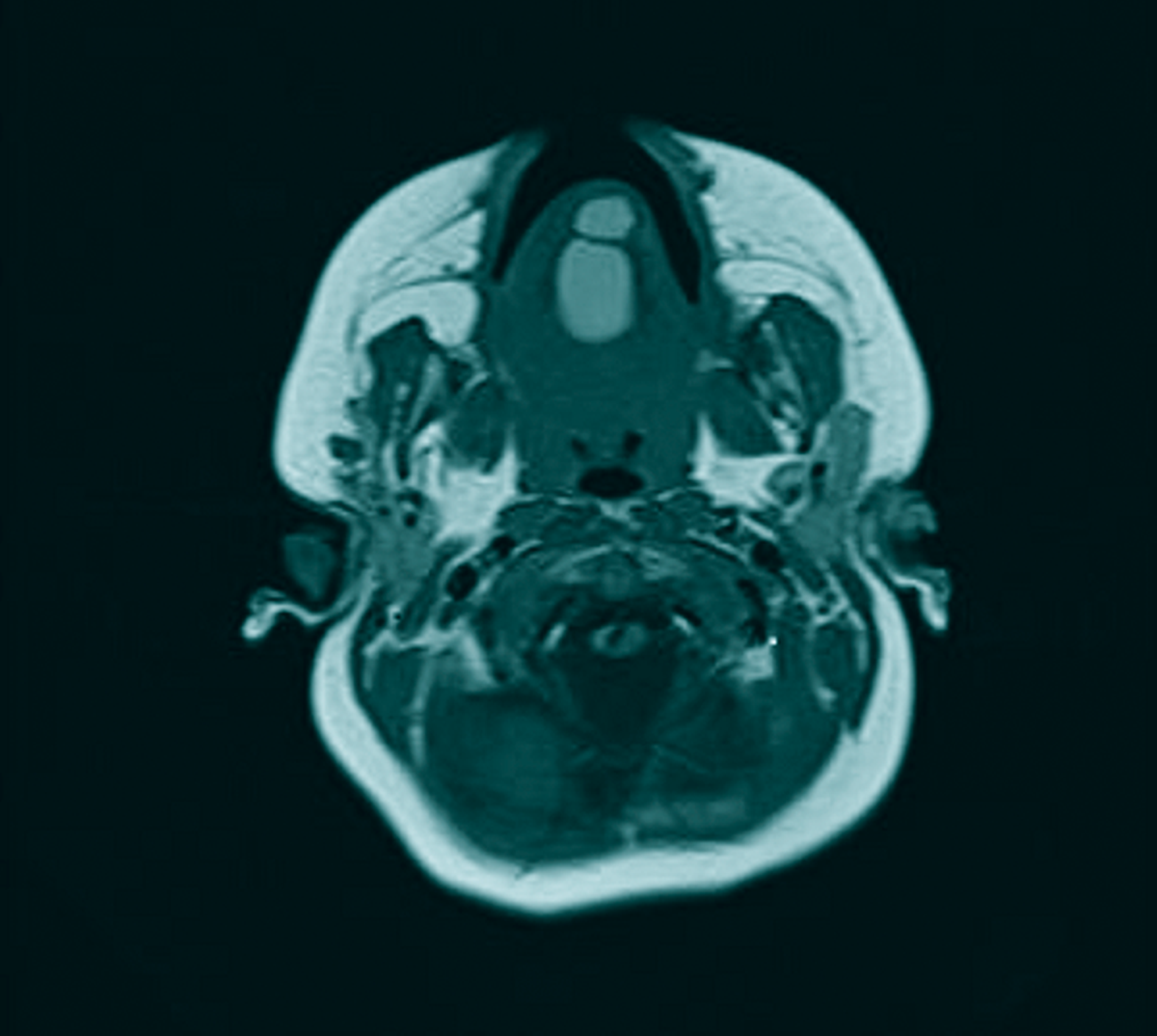
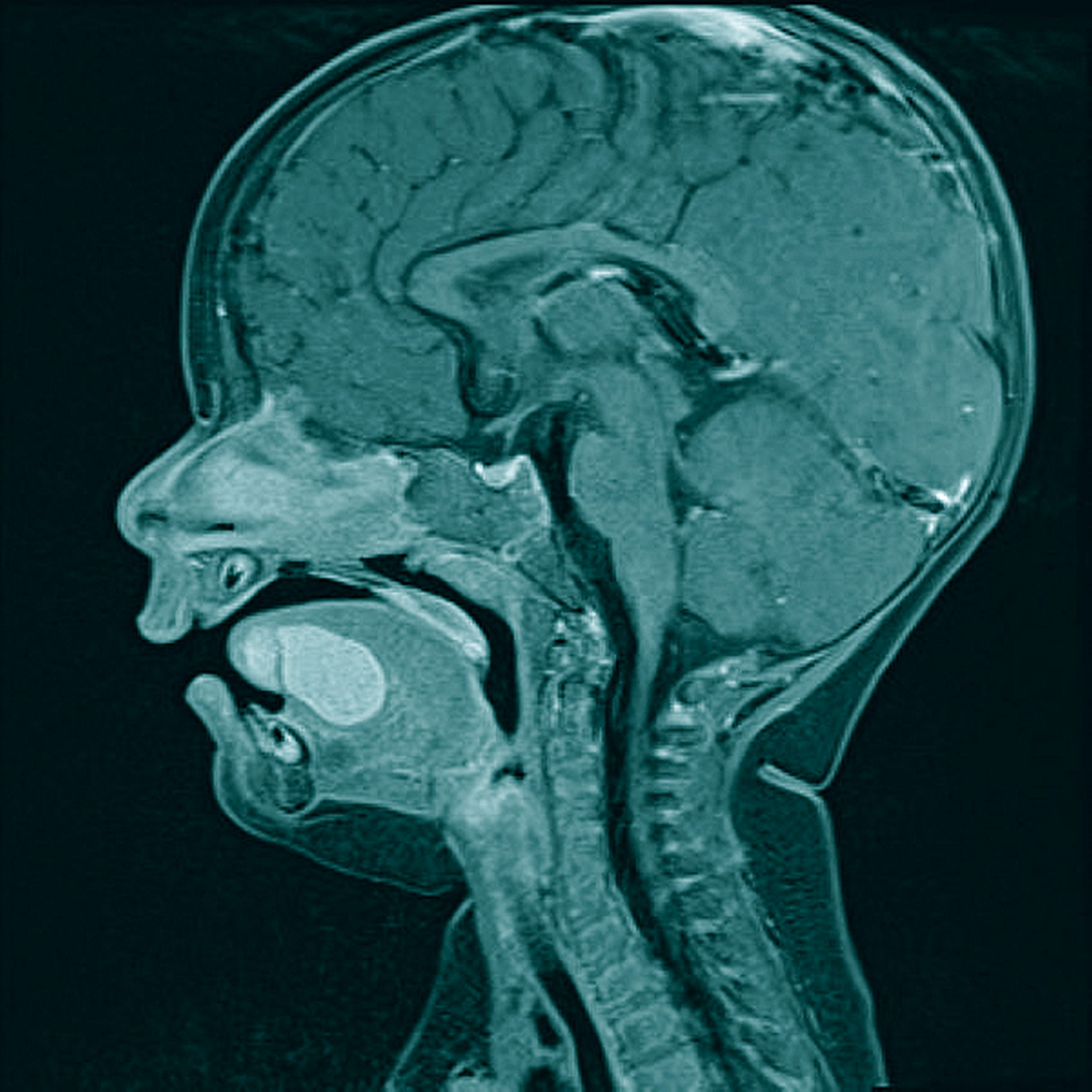
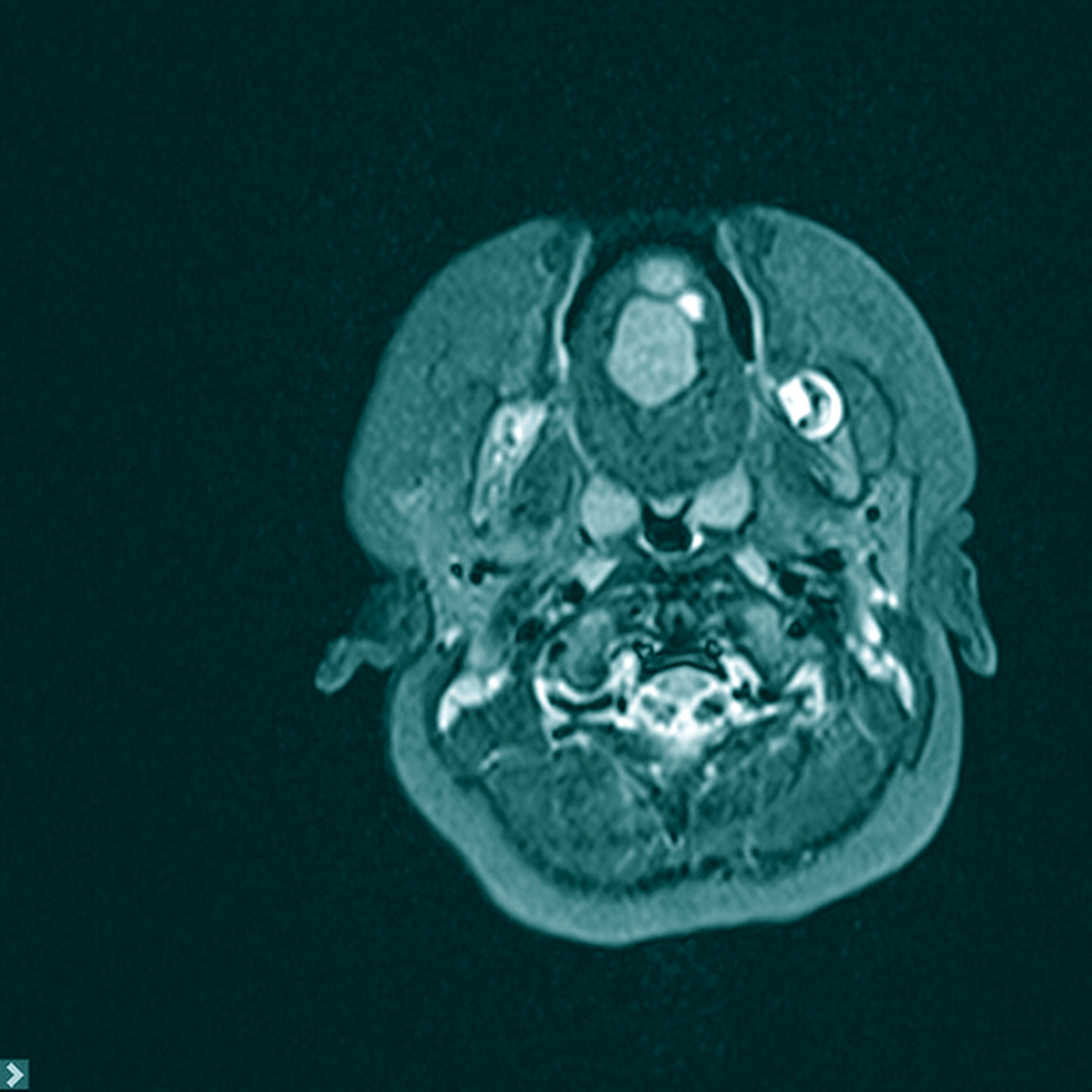
Zur erweiterten Diagnostik wurde in Sedierung eine Magnetresonanztomografie durchgeführt. Hier zeigten sich im Bereich des Zungenkörpers mit Übergang auf den Mundboden mehrere, konglomerierende zystische Läsionen (T1w nativ: flau hyperintense, Abbildung 2; T2w: hyperintense, teils diffusionsrestringiert, Abbildung 3) mit einer Gesamtausdehnung von 3,0 cm x 2,5 cm x 2,2 cm. Bildmorphologisch bestand der Verdacht auf eine Dermoid-Zyste, eine Foregut-Zyste oder ein zystisches Lymphangiom.
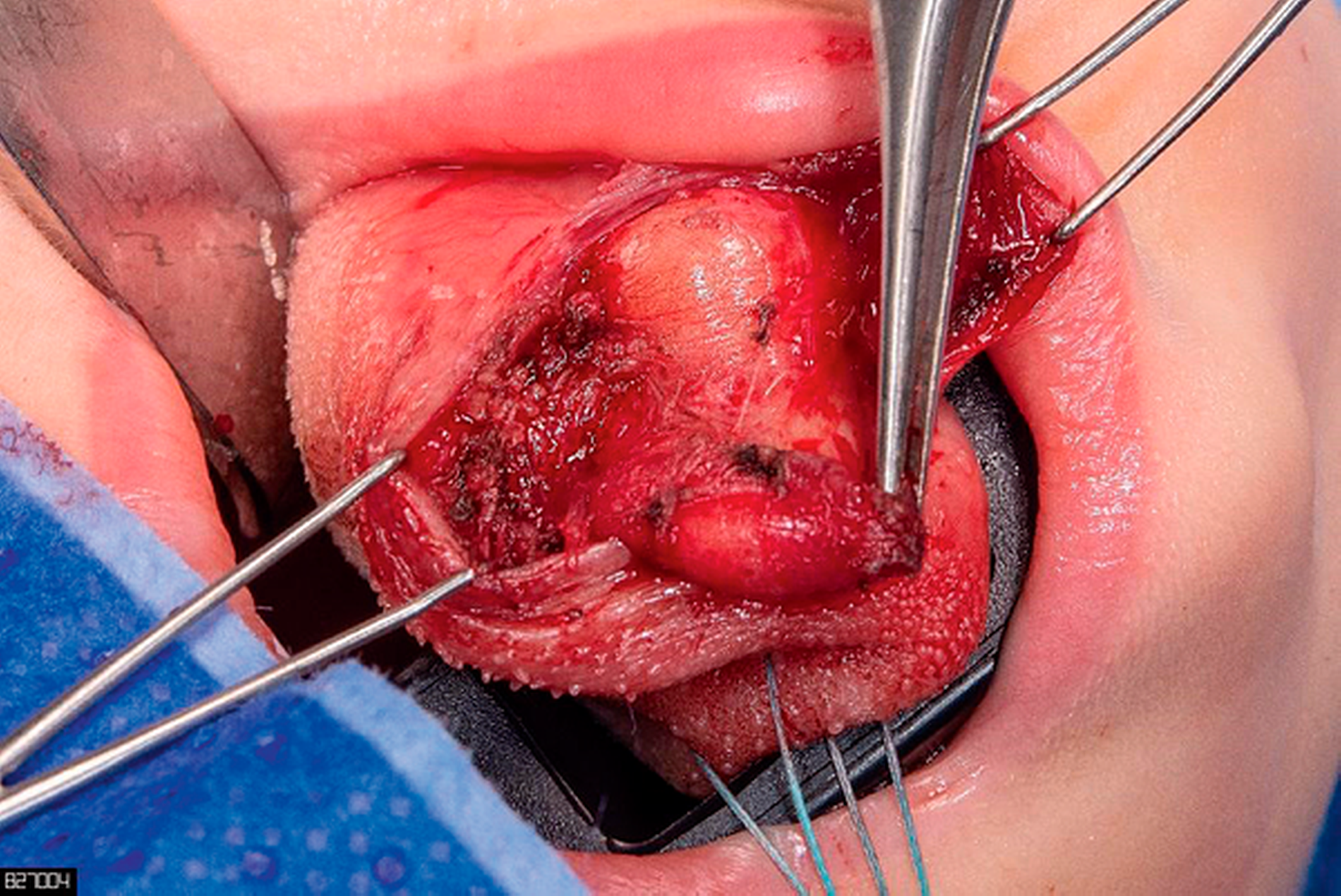
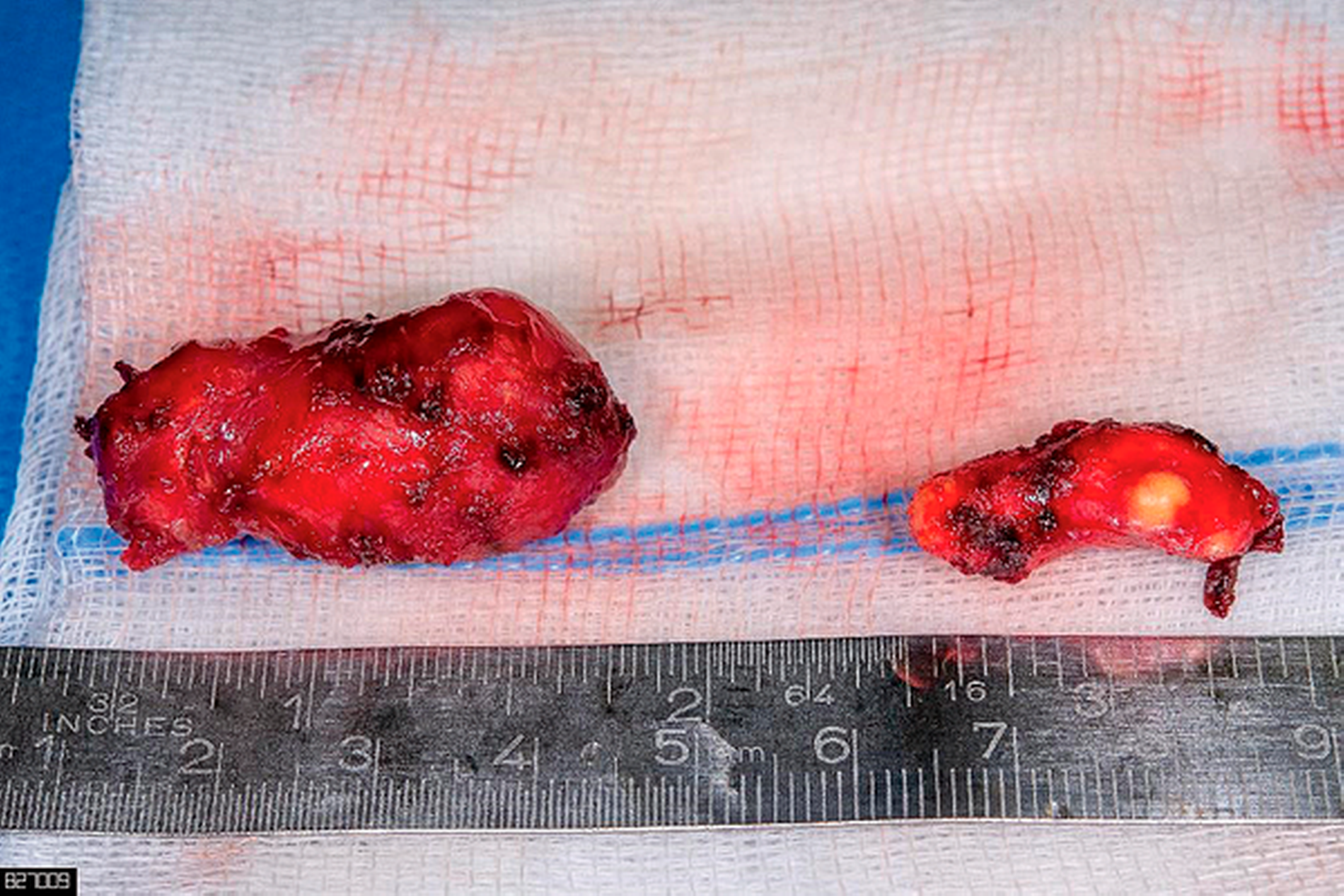
Zur histologischen Sicherung erfolgte in Vollnarkose die transorale operative Entfernung der Läsionen. Diese ließen sich intraoperativ präparatorisch unkompliziert entwickeln (Abbildungen 4 und 5). Klinisch präsentierten sich die Läsionen von den Speicheldrüsenausführungsgängen ebenso wie von den Nn. hypoglossi gut abgrenzbar.
Die histopathologische Begutachtung zeigte eine zweikammerige, von respiratorischem Flimmerepithel und nicht verhornendem Plattenepithel ausgekleidete Zyste im Sinne einer Foregut-Zyste und eine von verhornendem Plattenepithel ausgekleidete Zyste mit Fremdkörperreaktion und Hautadnexstrukturen im Sinne einer Dermoid-Zyste – damit hatte die Patientin ein Nebeneinander zweier angeborener epithelialer Läsionen.
Postoperativ zeigte sich die kleine Patientin atem- und kreislaufstabil, der Heilungsverlauf verlief unkompliziert. Aktuell befindet sich die Patientin in der Nachsorge und zeigt keine weiteren Auffälligkeiten.
Diskussion
Foregut-Zysten und Dermoid-Zysten gehören zu den angeborenen Läsionen epithelialen Ursprungs [Hills und Maddalozzo, 2015]. Die Foregut-Zyste, als Duplikationszyste des Vorderdarms, ist eine seltene entwicklungsbedingte Läsion (circa 3 Prozent [Balakrishnan et al., 2017]). Die klinischen Symptome sind abhängig von der Lage der Zyste. In der Mundhöhle ist die häufigste Lokalisation der Mundboden-/Zungenbereich (97 Prozent [Morgan et al., 1996]). Dementsprechend kann es hierbei zu Schluck- und Atemproblemen kommen [Mendez Saenz et al., 2016; Khatri et al., 2019]. Kleinere Zysten sind oft symptomlos und fallen als Zufallsbefund auf [Balakrishnan et al., 2017].
Foregut-Zysten sind am häufigsten an Ösophagus, Dünndarm oder Colon zu finden, mitunter auch in der Lunge. Orale Manifestationen sind selten. Die Foregut-Zyste entsteht durch eine Duplikation des Vorderdarms in der fetalen Entwicklung. Aus dem Vorderdarm entwickeln sich in der fünften bis achten Schwangerschaftswoche die Organe des oberen Intestinaltrakts und die Lunge. Die typische Histologie der Foregut-Zyste mit respiratorischen und gastrointestinalen Epithelanteilen erklärt sich hierdurch. Für die Diagnose einer Foregut-Zyste müssen drei Voraussetzungen erfüllt sein: die Umscheidung durch glatte Muskulatur, das Vorhandensein von Epithelien mit Abstammung aus dem Vorderdarm und Anhang an einen Anteil der Vorderdarm-Abkömmlinge [Wang et al., 2016]. Die genaue Ätiologie ist nicht bekannt, familiäre Häufungen oder syndromale Assoziationen sind nicht beschrieben [Hills und Maddalozzo, 2015].
Zur Diagnostik einer Foregut-Zyste kann bei Auffälligkeiten des Fetus in den vorgeburtlichen Untersuchungen – zum Beispiel bei unklarer Massenzunahme im Ultraschall – bereits intrauterin eine MRT erfolgen [Kong et al., 2004]. Meistens wird die Diagnostik allerdings erst nach der Geburt eingeleitet, da die Zysten nur bei extremer Größe pränatal auffällig werden. Neben der klinischen Diagnostik in Form von klinischer Untersuchung und Sonografie kann bei Kindern auch eine MRT durchgeführt werden. Insbesondere bei schwierig zugänglichen Läsionen kann hiermit eine genaue Aussage über Ausdehnung und – mittels Magnet-Resonanz-Spektroskopie – über die Entitiät [Santhosh et al., 2008] gemacht werden. Auch im vorliegenden Fall konnte bereits in der MRT der Verdacht auf eine Foregut-Zyste gestellt werden.
Differenzialdiagnostisch kommen für Foregut-Zysten im Mundboden eine Ranula, ein Lymphangiom, eine mediane Halszyste, andere dysontogenetische Zysten der Mundhöhle oder Speicheldrüsentumore infrage [Morgan et al., 1996].
Die Therapie der Foregut-Zyste ist die chirurgische Entfernung. Bei vollständiger Entfernung sind Rezidive von Foregut-Zysten nicht bekannt. In Einzelfällen ist eine maligne Entartung von Foregut-Zysten beschrieben [Zhang et al., 2009; Lee et al., 1998; Olsen et al., 1991]. Für orale Lokalisationen ist dies nicht typisch, kann aber in seltenen Fällen auftreten [Volchok et al., 2007]. Dies mag an der guten Zugänglichkeit der Zysten und ihrer frühen Diagnosestellung liegen. Aus Foregut-Zysten entstehende Malignome umfassen Plattenepithelkarzinome, Adenokarzinome oder neuroendokrine Tumore.
Fazit für die Praxis
Angeborene entwicklungsbedingte Zysten sind seltene Raumforderungen in der Mundhöhle.
Kommt es zu Störungen von Schluck- und Atemfunktion, muss eine rasche chirurgische Therapie erfolgen.
Es können auch simultan Zysten verschiedener Entitäten vorkommen, dies hat prognostisch keinen Nachteil für den Patienten.
Andere epitheliale Läsionen embryonalen Ursprungs sind Dermoid-Zysten. Diese gehören zu den dysontogenetischen Zysten und entstehen an embryologischen Fusionspunkten während der dritten und der vierten Schwangerschaftswoche. Die dysontogenetischen Zysten umfassen Dermoid- und Epidermoidzysten sowie Teratome. Diese stellen unterschiedliche Differenzierungsstufen des ektodermalen Ursprungs dar [Neville et al., 2009; Sahoo et al., 2015]. Sie kommen am häufigsten an Ovar oder Hoden vor, sieben Prozent aller Dermoid-Zysten treten in der Kopf-Hals-Region auf, 1,6 Prozent in der Mundhöhle [Sahoo et al., 2015]. Dermoid-Zysten sind dabei eine seltene orale Läsion (0,01 Prozent [Simsek-Kaya et al., 2018]). Dermoid-Zysten können auch als benigne Form des Teratoms gewertet werden [Neville et al., 2009]. Eine typische Eigenschaft der Dermoid-Zyste ist das Auftreten in Assoziation zur Mittellinie. Die klinischen Symptome sind hierbei von der Größe und der Lokalisation abhängig, klinisch ist die Dermoid-Zyste von der Foregut-Zyste nicht abgrenzbar. Diagnostik und Therapie gleichen sich. Dermoid-Zysten werden ebenso wie die Foregut-Zyste durch die chirurgische Entfernung therapiert.
Weiblichen Kindern kaukasischen Ursprungs wird eine Prädilektion zugesprochen, zusätzlich können dysontogenetische Zysten gehäuft im Kombination mit medianen Halszysten und anderen Kiemenbögenanomalien vorkommen [Kumar et al., 2019].
Histologisch ist die Dermoid-Zyste dann durch das Vorliegen von Hautadnexstrukturen und Plattenepithel von anderen zystischen Läsionen abgrenzbar [Neville et al., 2009]. In sehr seltenen Fällen kann es zu einer malignen Entartung kommen. Die Rezidivrate nach chirurgischer Entfernung wird mit fünf bis zehn Prozent an extraoraler Lokalisation angegeben [Chung et al., 2018; Rogers et al., 2014]. Rezidive im Mundbereich sind jedoch ungewöhnlich [Kumar et al., 2019], bei Versprengung von Epithelresten kann es vereinzelt zu einem Wiederauftreten der Läsion kommen [Sahoo et al., 2015].
Differenzialdiagnosen für zystische Mundbodenläsionen sind lymphoepitheliale Zysten, Lymphangiome, zystische Teratome, Mukozelen oder eine Ranula. Das simultane Vorliegen heterotoper Gewebeanteile in der Zunge – wie hier vorliegend mit einer Dermoid- und einer Foregut-Zyste – wird sehr selten in der Literatur beschrieben [Simsek-Kaya et al., 2018].
Unabhängig vom Ursprung können Zysten bei entsprechender Größenausprägung im Mundboden oder in der Zunge zu einer Verlagerung des Zungenkörpers und damit zu Sprech-, Schluck- und im Extremfall zu Atemstörungen führen [Mendez Saenz et al., 2016; Neville et al., 2009]. Der Therapiezeitpunkt ist vorrangig von der Symptomatik abhängig. Liegt keine lebensbedrohliche Symptomatik vor, kann zugunsten eines geringeren Narkoserisikos mit einer chirurgischen Intervention gewartet werden. Aufgrund eines möglichen Superinfektions- und Entartungsrisikos sollten die Zysten jedoch entfernt werden. Wenn eine chirurgische Entfernung erst im Intervall geplant wird, müssen regelmäßige Kontrollen erfolgen, um eine Größenprogredienz und damit einhergehende Probleme frühzeitig erkennen zu können.
Dr. med. Elisabeth Goetze
Mund-, Kiefer-, Gesichtschirurgische Klinik,
Universitätsklinik der Friedrich-Alexander-Universität Erlangen-Nürnberg
Glückstr. 11, 91054 Erlangen
elisabeth.goetze@uk-erlangen.de
Dr. med. Dr. med. dent. Gesche Frohwitter
Mund-, Kiefer-, Gesichtschirurgische Klinik,
Universitätsklinik der Friedrich-Alexander-Universität Erlangen-Nürnberg
Glückstr. 11, 91054 Erlangen
Dr. med. Dr. med. dent. Raimund Preidl
Mund-, Kiefer-, Gesichtschirurgische Klinik,
Universitätsklinik der Friedrich-Alexander-Universität Erlangen-Nürnberg
Glückstr. 11, 91054 Erlangen
Dr. med. Marco Wiesmüller
Radiologisches Institut,
Universitätsklinik der Friedrich-Alexander-Universität Erlangen-Nürnberg
Maximiliansplatz 3, 91054 Erlangen
Prof. Dr. med. Dr. med. dent. Marco Kesting, FEBOMFS
Mund-, Kiefer-, Gesichtschirurgische Klinik,
Universitätsklinik der Friedrich-Alexander-Universität Erlangen-Nürnberg
Glückstr. 11, 91054 Erlangen
Literaturliste
1. Hills, S.E. and J. Maddalozzo, Congenital lesions of epithelial origin. Otolaryngol Clin North Am, 2015. 48(1): p. 209-23.
2. Balakrishnan, K., et al., Foregut Duplication Cysts in Children. JSLS, 2017. 21(2).
3. Morgan, W.E., et al., Congenital heterotopic gastrointestinal cyst of the oral cavity in a neonate: case report and review of literature. Int J Pediatr Otorhinolaryngol, 1996. 36(1): p. 69-77.
4. Mendez Saenz, M.A., et al., Respiratory distress associated with heterotopic gastrointestinal cysts of the oral cavity: A case report. Ann Med Surg (Lond), 2016. 12: p. 43-46.
5. Khatri, A., et al., Intraoral Foregut Cystic Developmental Malformations: Three cases with a brief review of literature. Sultan Qaboos Univ Med J, 2019. 19(3): p. e257-e261.
6. Wang, Y., A.A. Kvit, and X. Li, Foregut Duplication Cysts in the Head and Neck: A Case Report and Literature Review. Clin Pediatr (Phila), 2016. 55(13): p. 1248-1251.
7. Kong, K., et al., Foregut duplication cyst arising in the floor of mouth. Int J Pediatr Otorhinolaryngol, 2004. 68(6): p. 827-30.
8. Santhosh, K., et al., Metabolite signature of developmental foregut cyst on in vivo and in vitro (1)H MR spectroscopy. J Magn Reson Imaging, 2008. 28(2): p. 493-6.
9. Zhang, X., Z. Wang, and Y. Dong, Squamous cell carcinoma arising in a ciliated hepatic foregut cyst: case report and literature review. Pathol Res Pract, 2009. 205(7): p. 498-501.
10. Lee, M.Y., et al., Metastatic adenocarcinoma arising in a congenital foregut cyst of the esophagus: a case report with review of the literature. Am J Clin Oncol, 1998. 21(1): p. 64-6.
11. Olsen, J.B., O. Clemmensen, and K. Andersen, Adenocarcinoma arising in a foregut cyst of the mediastinum. Ann Thorac Surg, 1991. 51(3): p. 497-9.
12. Volchok, J., et al., Adenocarcinoma arising in a lingual foregut duplication cyst. Arch Otolaryngol Head Neck Surg, 2007. 133(7): p. 717-9.
13. Neville, D., Allen, Bouquot, Oral & Maxillofacial Pathology. 3rd ed. 2009, Philadelphia: Sounders, Elsevier.
14. Sahoo, N.K., et al., Dermoid cysts of maxillofacial region. Med J Armed Forces India, 2015. 71(Suppl 2): p. S389-94.
15. Simsek-Kaya, G., I.H. Ozbudak, and D. Kader, Coexisting sublingual dermoid cyst and heterotopic gastrointestinal cyst: Case report. J Clin Exp Dent, 2018. 10(2): p. e196-e199.
16. Kumar, N.G., et al., Dermoid Cysts of the Maxillofacial Region: Case Series. J Maxillofac Oral Surg, 2019. 18(2): p. 238-244.
17. Chung, L.K., et al., Dermoid Cyst of the Prepontine Cistern and Meckel's Cave: Illustrative Case and Systematic Review. J Neurol Surg B Skull Base, 2018. 79(2): p. 139-150.
18. Rogers, E.M., L. Allen, and S. Kives, The recurrence rate of ovarian dermoid cysts in pediatric and adolescent girls. J Pediatr Adolesc Gynecol, 2014. 27(4): p. 222-6.