Zwischen Zahnerhalt und Lückendesign: die Zahnextrusion
Tief zerstörte, mit konventionellen Methoden nicht restaurierbare und daher nicht erhaltungswürdige Zähne werden oftmals extrahiert und führen bei einer ansonsten geschlossenen Zahnreihe zu einer Einzelzahnlücke. Während bei einer Extraktion – mit der Absicht der Zahnentfernung – das umliegende Hart- und Weichgewebe bestmöglich geschont werden soll, gilt es bei einer Zahnextrusion – mit dem therapeutischen Ziel des Zahnerhalts – auch den Schaden auf die Wurzeloberfläche so gering wie möglich zu halten.
Bei einer pro Zahnerhalt beabsichtigten Extrusion wird die Zahnwurzel um wenige Millimeter nach koronal verlagert. Dies kann entweder einzeitig auf chirurgische Weise durch eine vollständige Zahnentfernung aus der Alveole mit unmittelbarer Replantation in einer koronaleren Position erfolgen oder auf „kieferorthopädische“ Weise durch konstanten Zug auf den Faserapparat mithilfe von Magneten oder Gummizügen. Die Koronalverlagerung der Zahnwurzel erleichtert bei beiden Vorgehensweisen erheblich die stabile restaurative Versorgung des Zahnes unter Vermeidung einer Einzelzahnlücke. Die Zahnextrusion stellt somit eine Alternative zur weit verbreiteten chirurgischen Kronenverlängerung dar, die den Verlauf der Gingiva verändert und daher oftmals ästhetische Nachteile verursachen kann.
In diesem Beitrag werden etablierte Techniken, Voraussetzungen und Erfolgsmöglichkeiten der Zahnextrusion beschrieben, aber auch deren Limitationen und Komplikationen benannt. Insbesondere bei Zähnen nach dentalem Trauma mit Kronen-Wurzel-Fraktur von noch im Wachstum befindlichen Patienten oder bei bereits endodontisch behandelten Zähnen mit hohem koronalem Substanzverlust kann mit einem technisch und biologisch erfolgreichen Extrusionsverfahren der Zahnerhalt auch in schwierigen Fällen gelingen.
Zahnerhalt im Grenzbereich
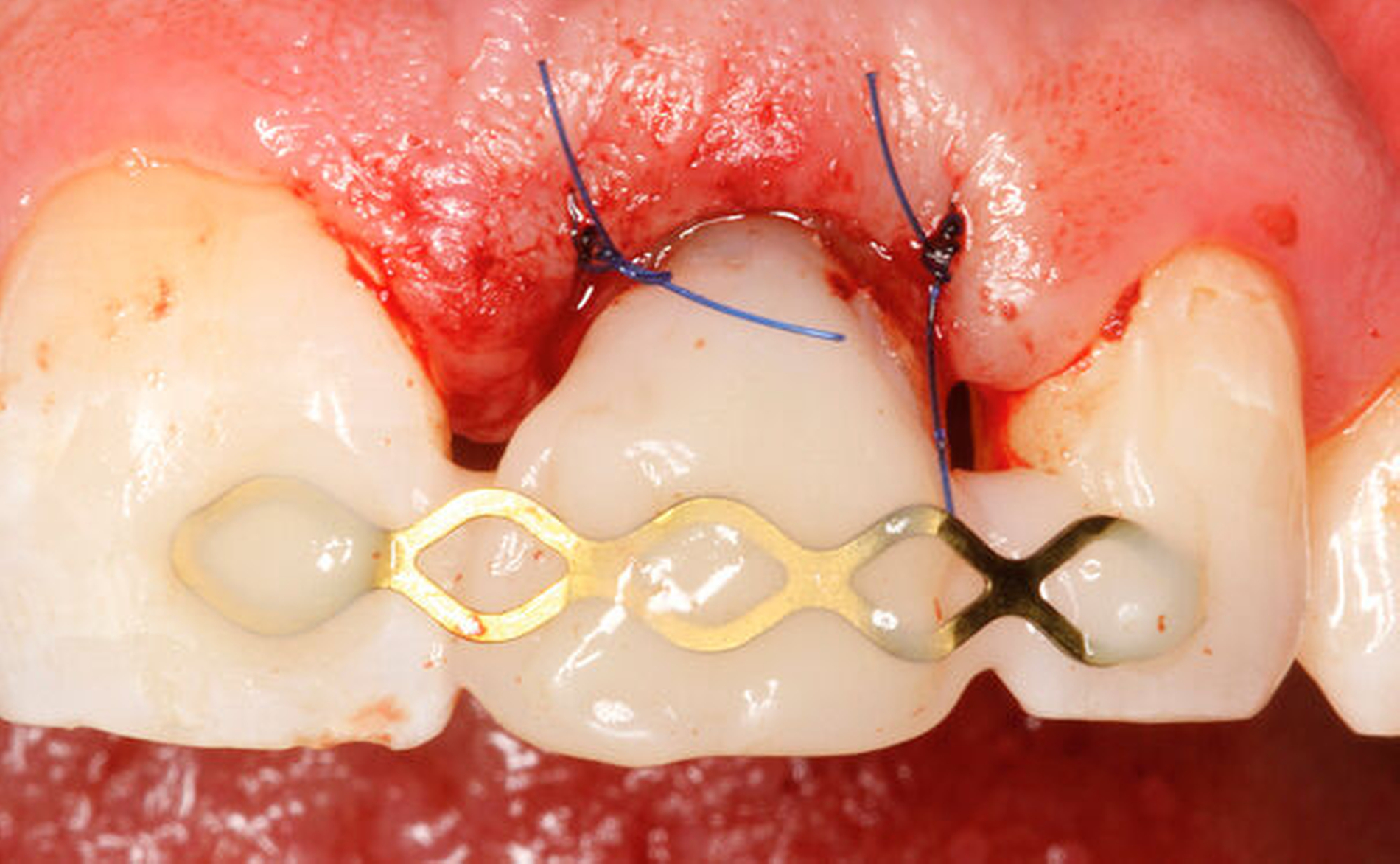
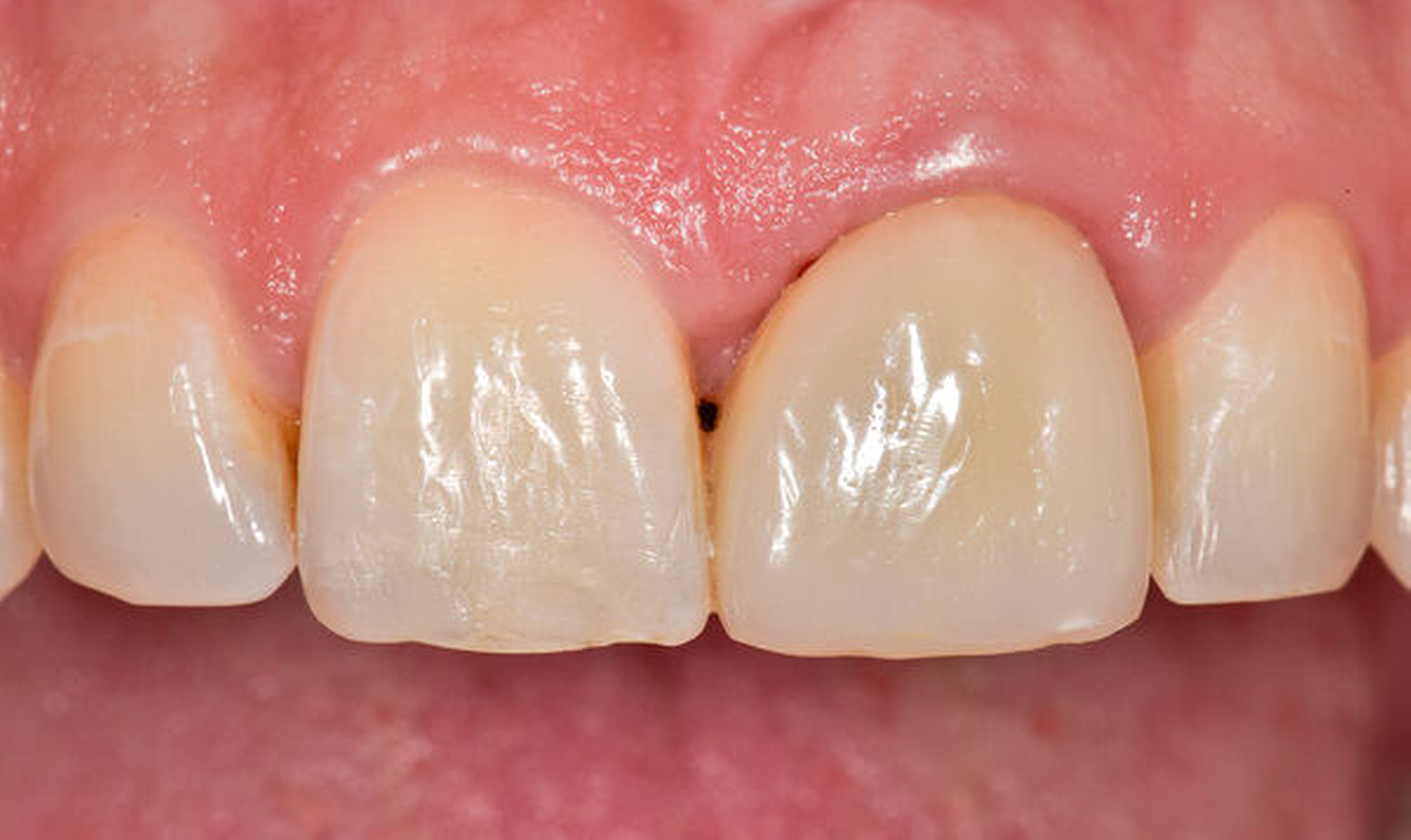
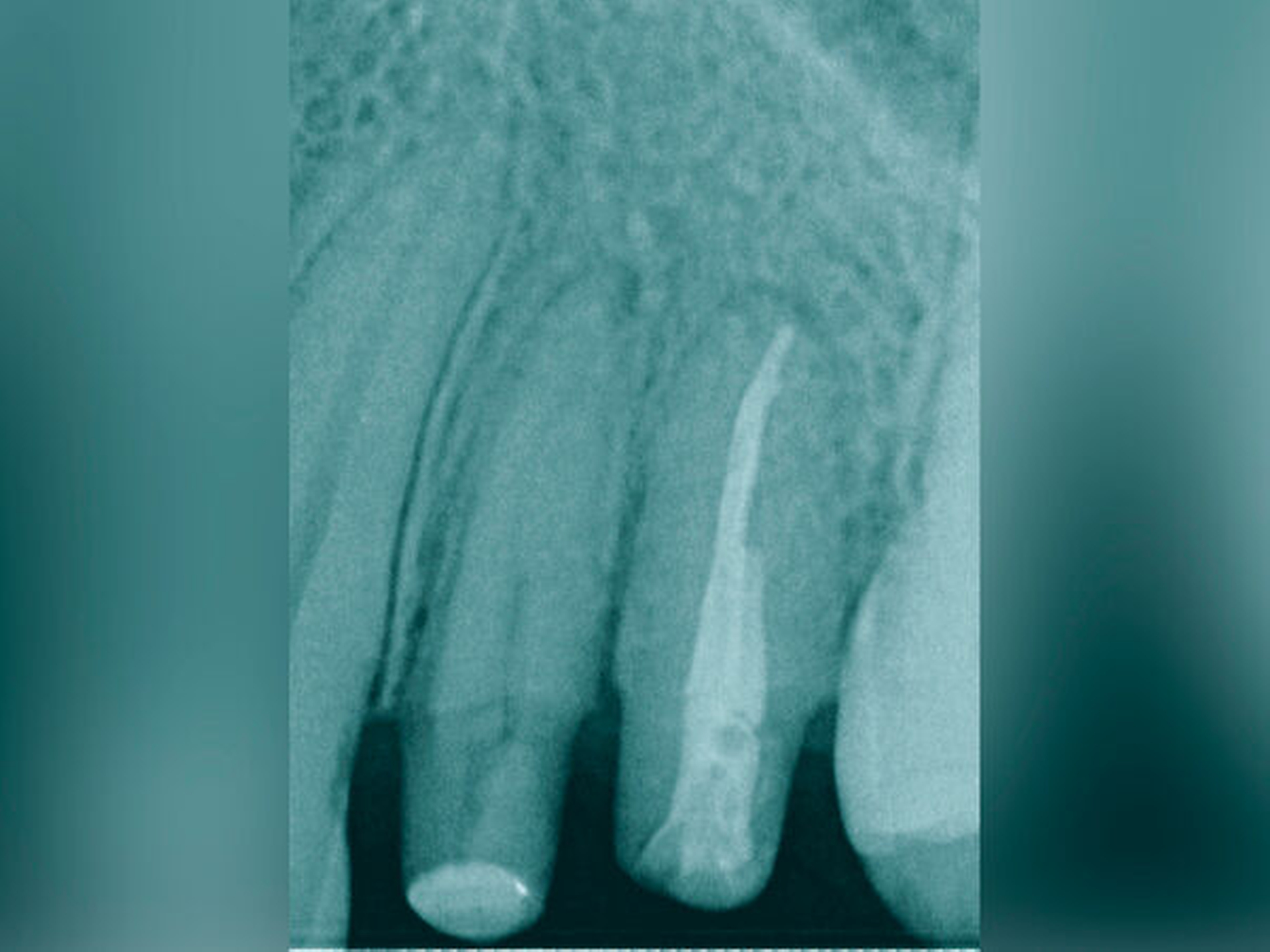
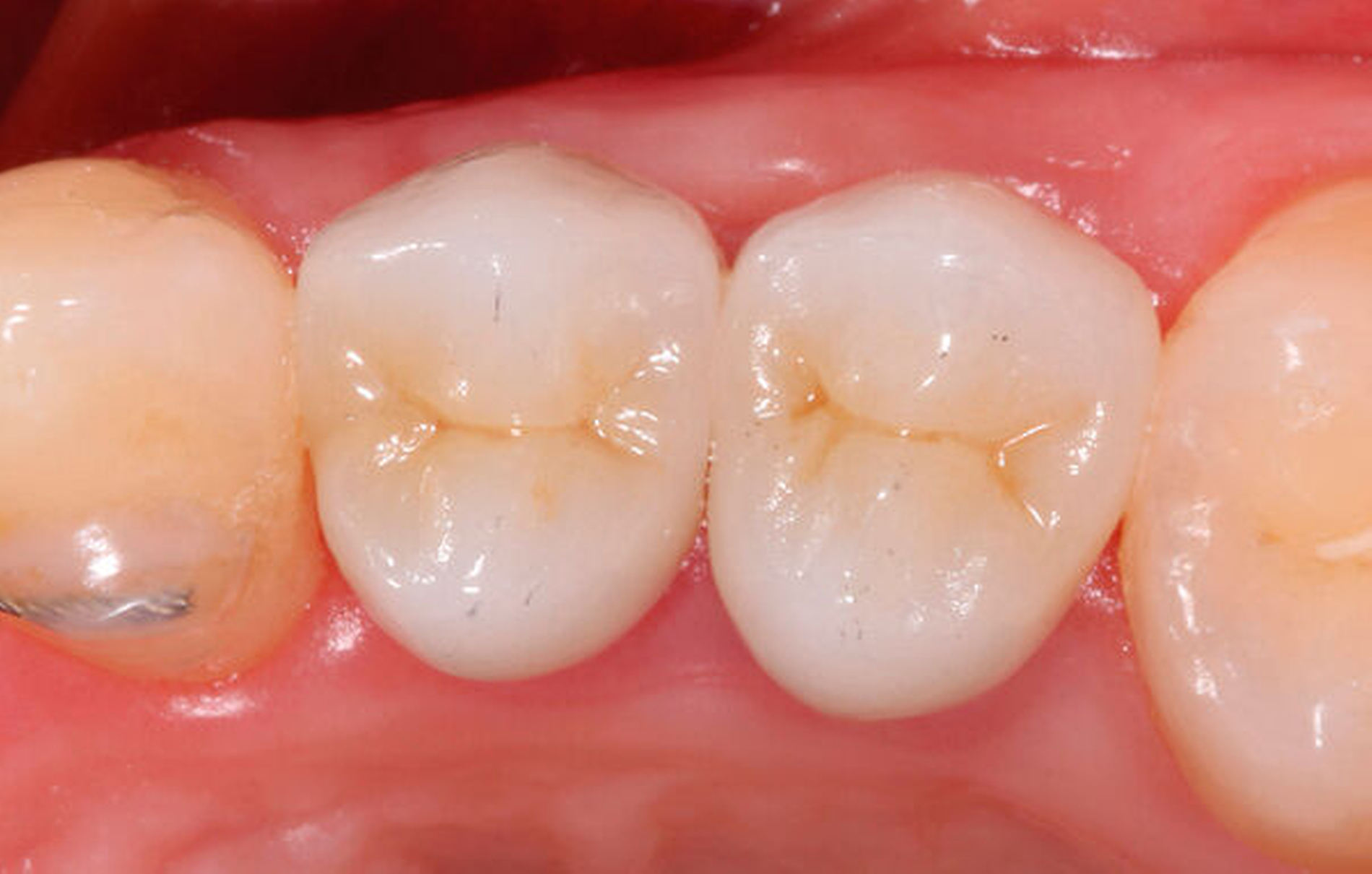
Traumatisierte Zähne mit tiefen, bis zum Alveolarknochen reichenden Defekten gelten als schwer zu restaurieren. In der Traumatologie betrifft dies Kronen-Wurzel-Frakturen oder zervikale Wurzelquerfrakturen. Zähne mit kariesbedingt hohem koronalem Zahnhartsubstanzverlust gehören ebenfalls dazu. Eine sichere Trockenlegung für den präendodontischen Aufbau und eine dichte Kofferdamanwendung sind bei derartig massiv geschädigten Zähnen kaum möglich. Adäquate endodontische Maßnahmen wären somit kaum durchführbar. Zudem gestalten sich sowohl direkte Kompositaufbauten als auch indirekte Versorgungen äußerst schwierig. Wird mit einem krestal gelegenen Restaurationsrand die biologische Breite unterschritten, verursacht dies chronische Entzündungsprozesse. Zudem ist bekannt, dass bei Überkronungen endodontisch behandelter Zähne ein „ferrule-design“ von 2 mm in gesunder Zahnhartsubstanz erzielt werden sollte [Naumann et al., 2018]. Dies sichert eine stabile koronale Restauration und vermeidet maßgeblich den frühzeitigen Retentionsverlust von Zahnersatz. Liegen Defekte vor, die eine Restauration nur unzuverlässig ermöglichen, kann eine Extrusion der Zahnwurzel sinnvoll sein. Hierbei wird der Bereich des tiefsten Zahndefekts durch die Koronalverlagerung möglichst weit iso- oder sogar supragingival positioniert, um somit eine sichere Restaurationsfähigkeit erzielen zu können. Die restaurative Versorgung bei Frontzähnen umfasst abhängig vom Ausmaß der koronalen Destruktion die direkte adhäsive Technik mittels Kompositfüllung oder laborgefertigtem Zahnersatz.
Es gibt verschiedene Techniken der Zahnextrusion. Entweder geschieht dies in einer Sitzung auf chirurgische Weise mit sofortiger koronaler Verlagerung der Zahnposition in Relation zum Level der Gingiva. Oder es werden über einen Zeitraum von ein paar Wochen auf kieferorthopädische Weise solange Zugkräfte auf die Zahnwurzel ausgeübt, bis die koronal zu verlagernden Defektgrenzen am Zahn für eine Restauration gefasst werden können. Für beide Varianten der Zahnextrusion gibt es günstige oder eben ungünstige Ausgangssituationen sowie damit verbundene Risiken für Komplikationen.
Chirurgische Extrusion
Technik
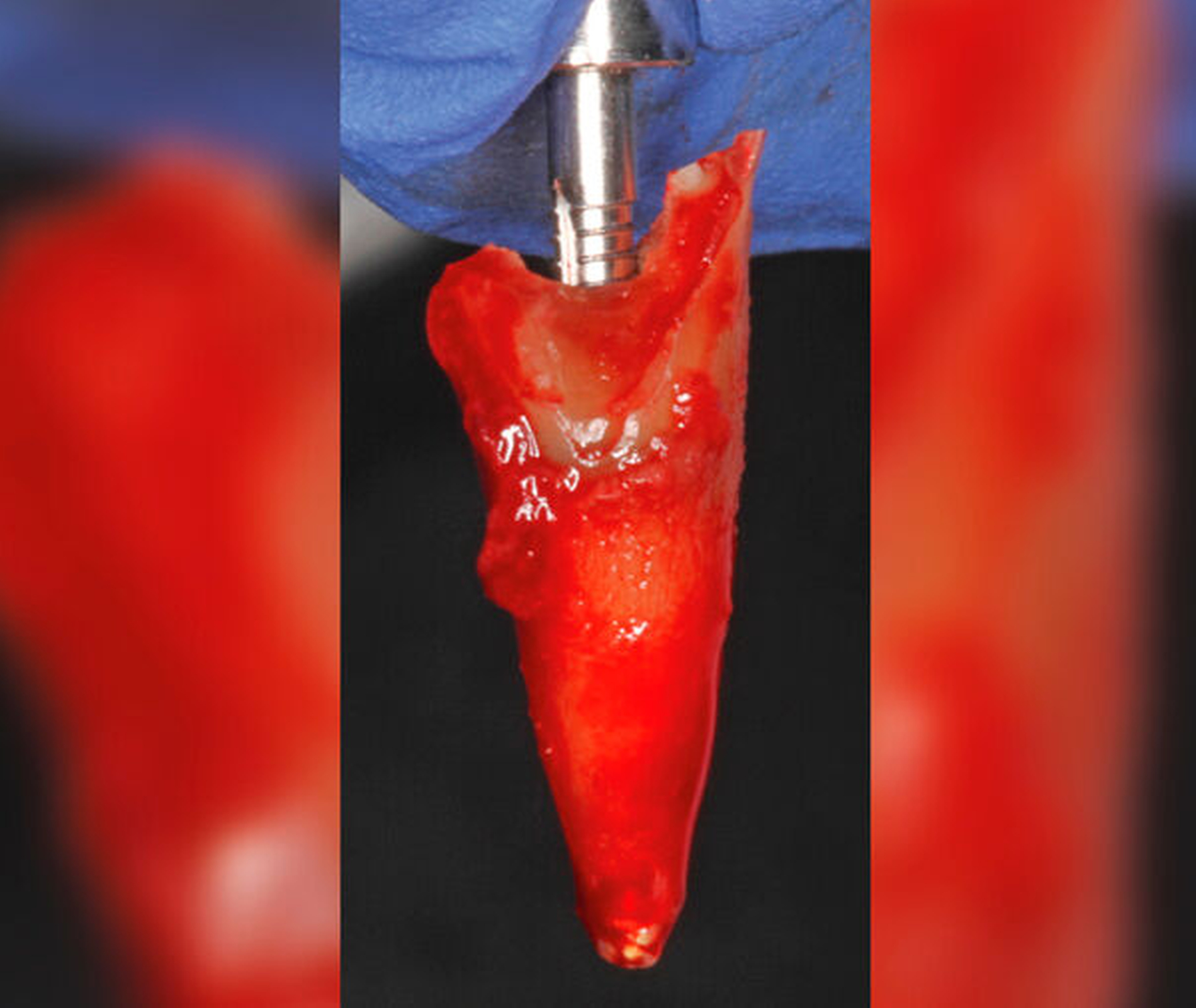
Bei der chirurgischen Extrusion (Synonym: intra-alveoläre Transplantation) wird der betroffene Zahn oder die betroffene Wurzel chirurgisch weiter koronal positioniert, um die Anfertigung einer adäquaten Restauration zu ermöglichen. Ihr biologisches Prinzip ist eingehend beschrieben worden mit guten Erfolgen im Tiermodell [Oikarinen et al., 1996] und in der klinischen Anwendung [Caliskan et al., 1999; Das und Muthu, 1999; Krug et al., 2018]. Die Technik wird bisher kaum in der zahnärztlichen Praxis angewendet, vermutlich aufgrund der begrenzten Vorhersagbarkeit, einen schwer kompromittierten Zahn oder eine Zahnwurzel erhalten zu können, wenn auf konventionelle Art und Weise extrahiert wird. Zum einen besteht das Risiko, durch die Extraktion eine Zahnfraktur zu verursachen, die den Zahnverlust zur Folge hat. Zum anderen führt die Anwendung von Luxatoren, Elevatoren oder Periotomen zu einer Aufdehnung der Alveole sowie zu Schäden am parodontalen Gewebe und gegebenenfalls an der Zahnwurzel selbst. Die Herausforderungen bei einer Zahnmobilisation für eine chirurgische Extrusion bestehen darin, weiteren Schaden an den Strukturen von Zahnhartsubstanz, Knochen und parodontalem Ligament zu vermeiden. Gelingt dies, können deren Hauptrisiken wie Zahnfraktur und progressive Wurzelresorption minimiert werden [Elkhadem et al., 2014].
Zur chirurgischen Extrusion werden meist Extraktionszangen verwendet. Die Zahnwurzel wird dabei idealerweise mit einer diamantierten Zange gefasst und durch Rotation vorsichtig entfernt. Insbesondere bei Zähnen mit runden Wurzeln ist diese Technik auch weitgehend schonend für das parodontale Ligament. Der forcierte Einsatz von Hebeln oder Luxationsbewegungen ist zu vermeiden, da diese zu parodontalen Schäden auf der Wurzeloberfläche führen können und somit die parodontale Heilung nach Replantation gefährden.
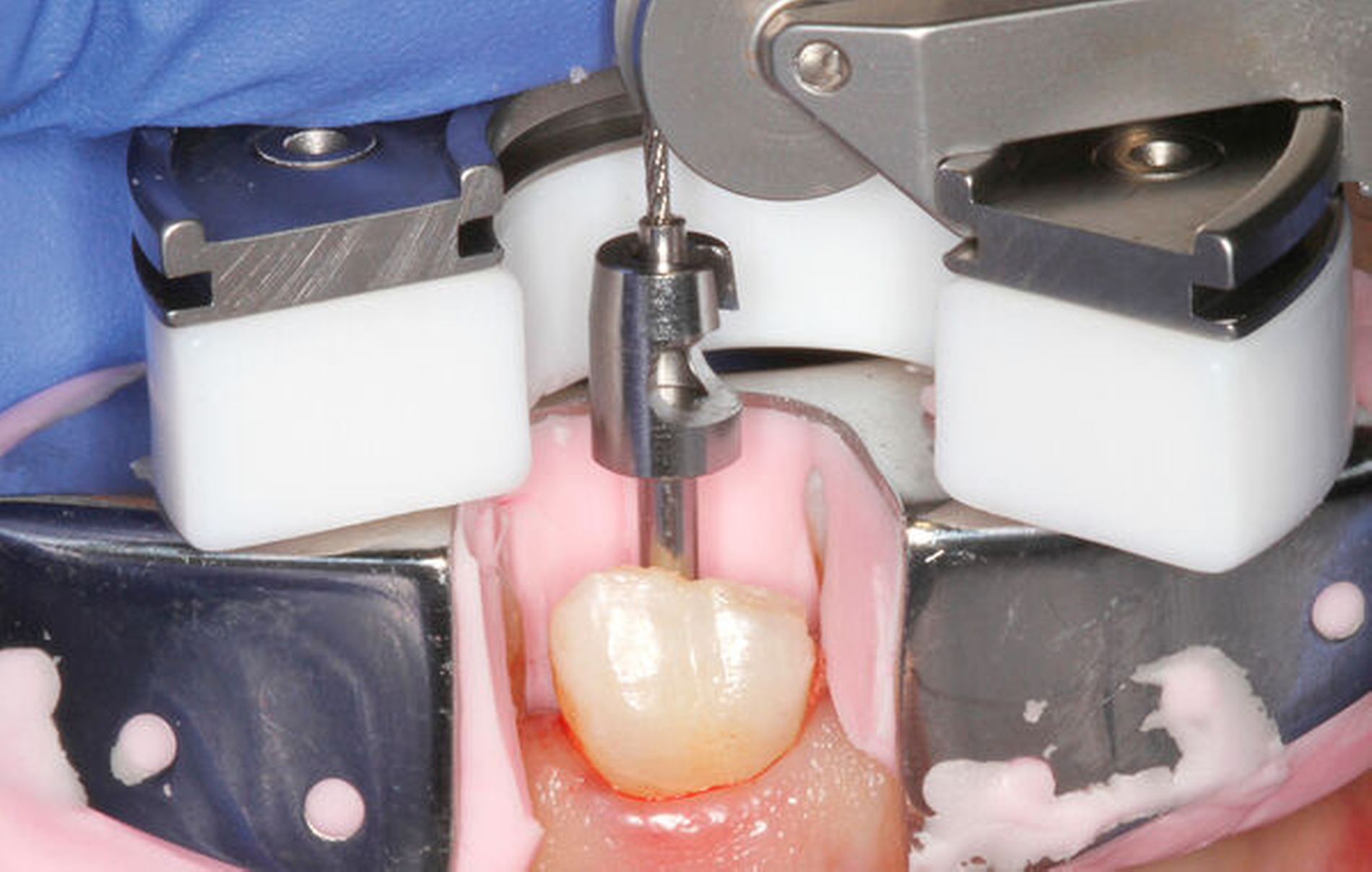
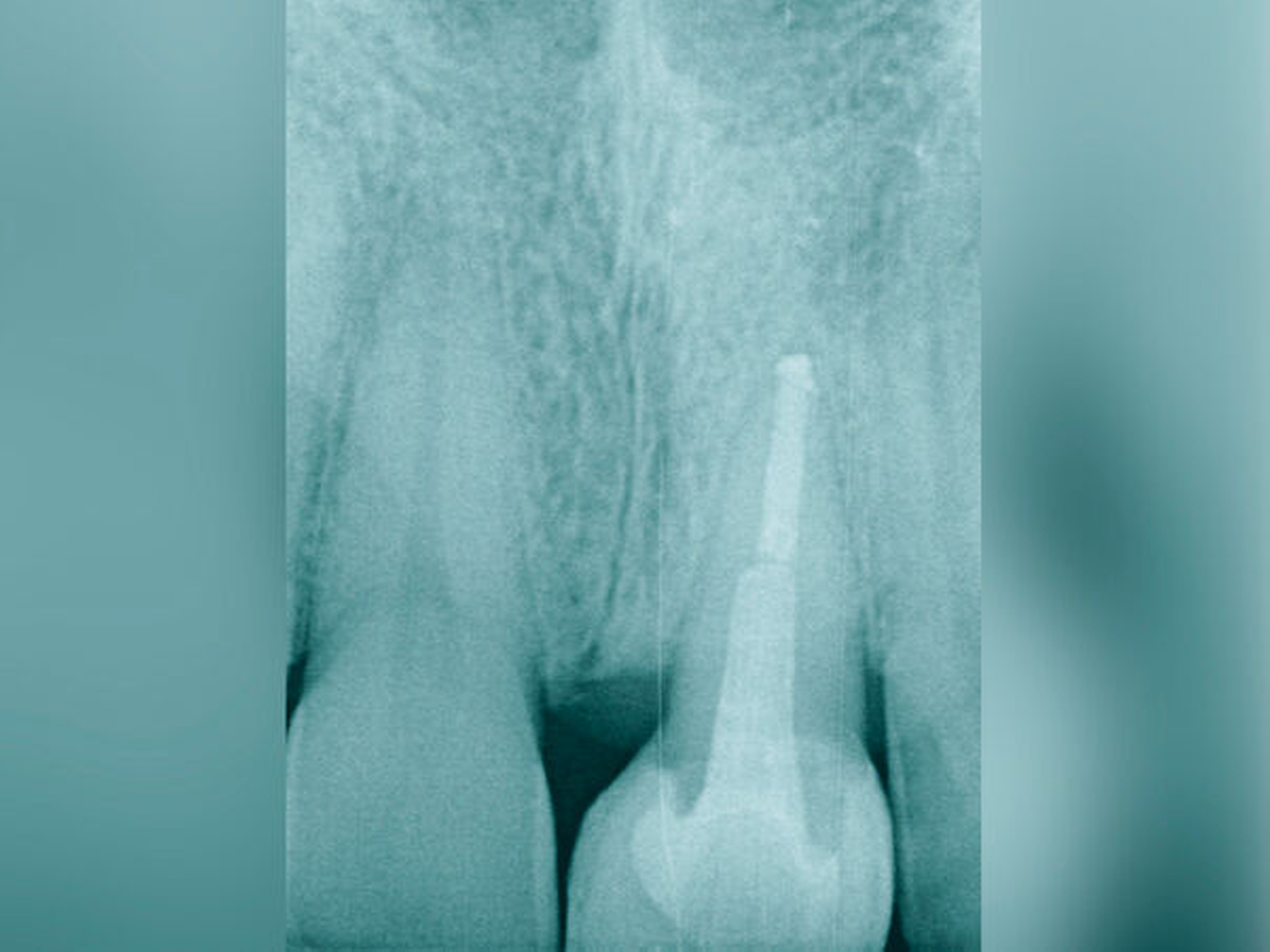
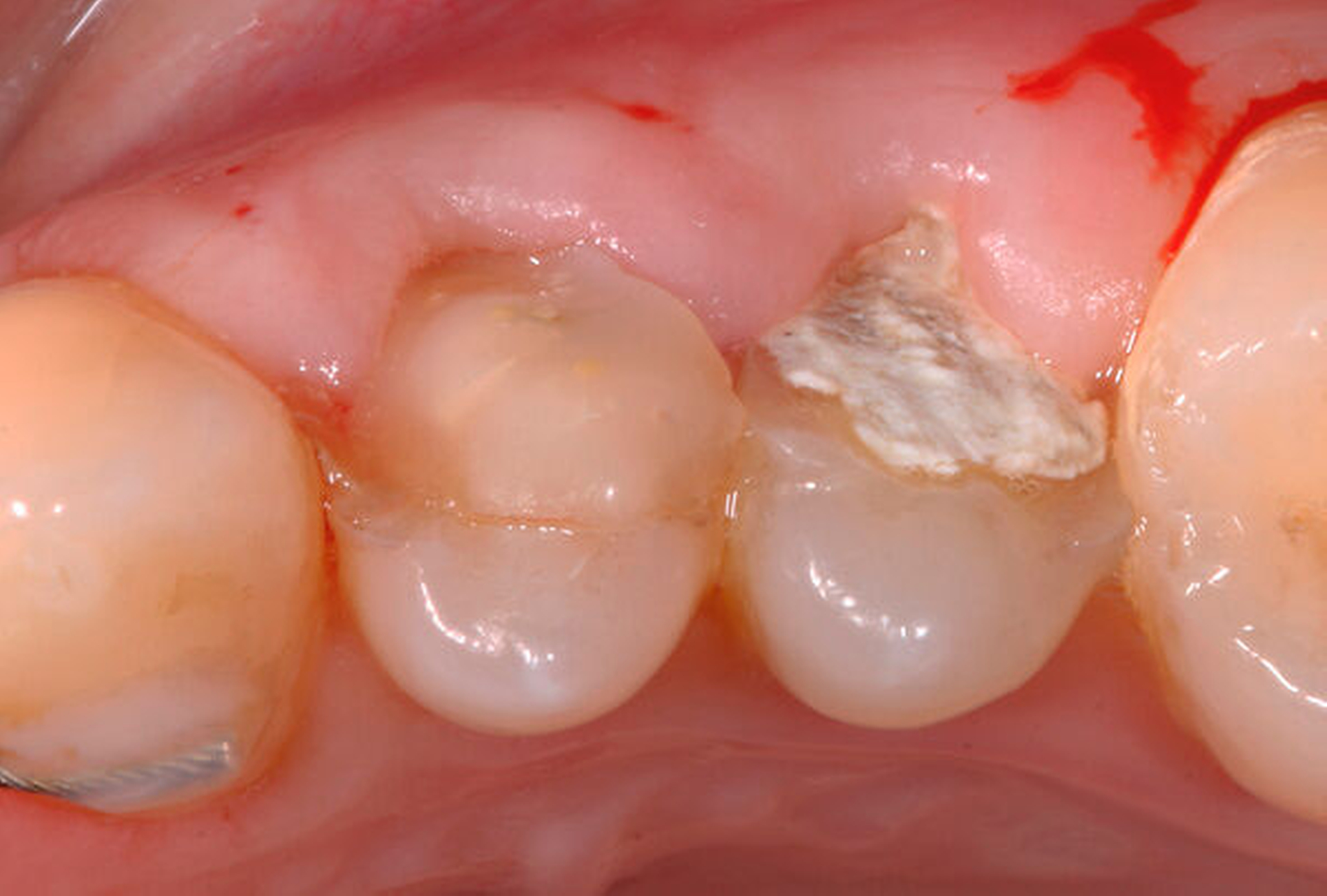
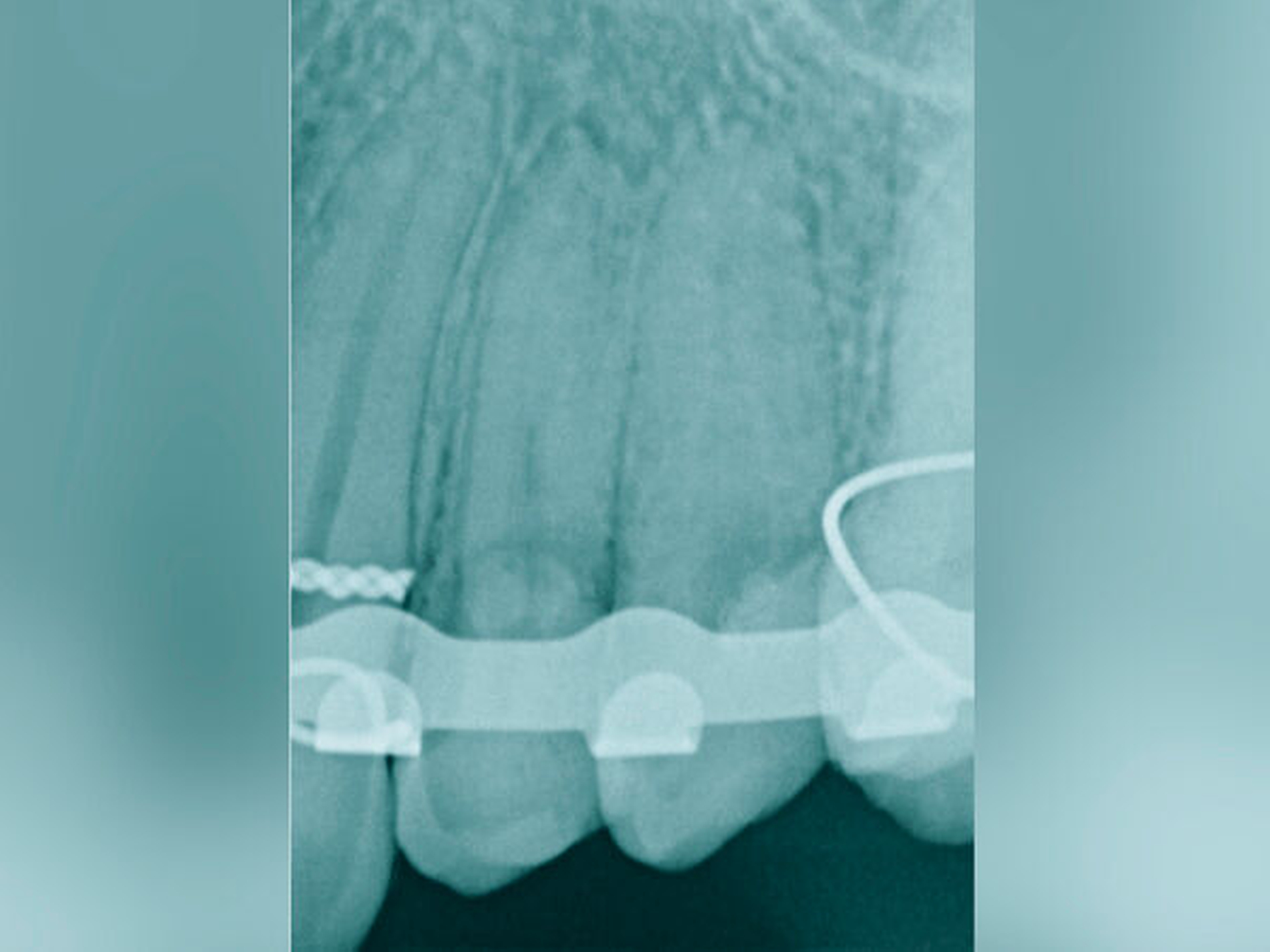
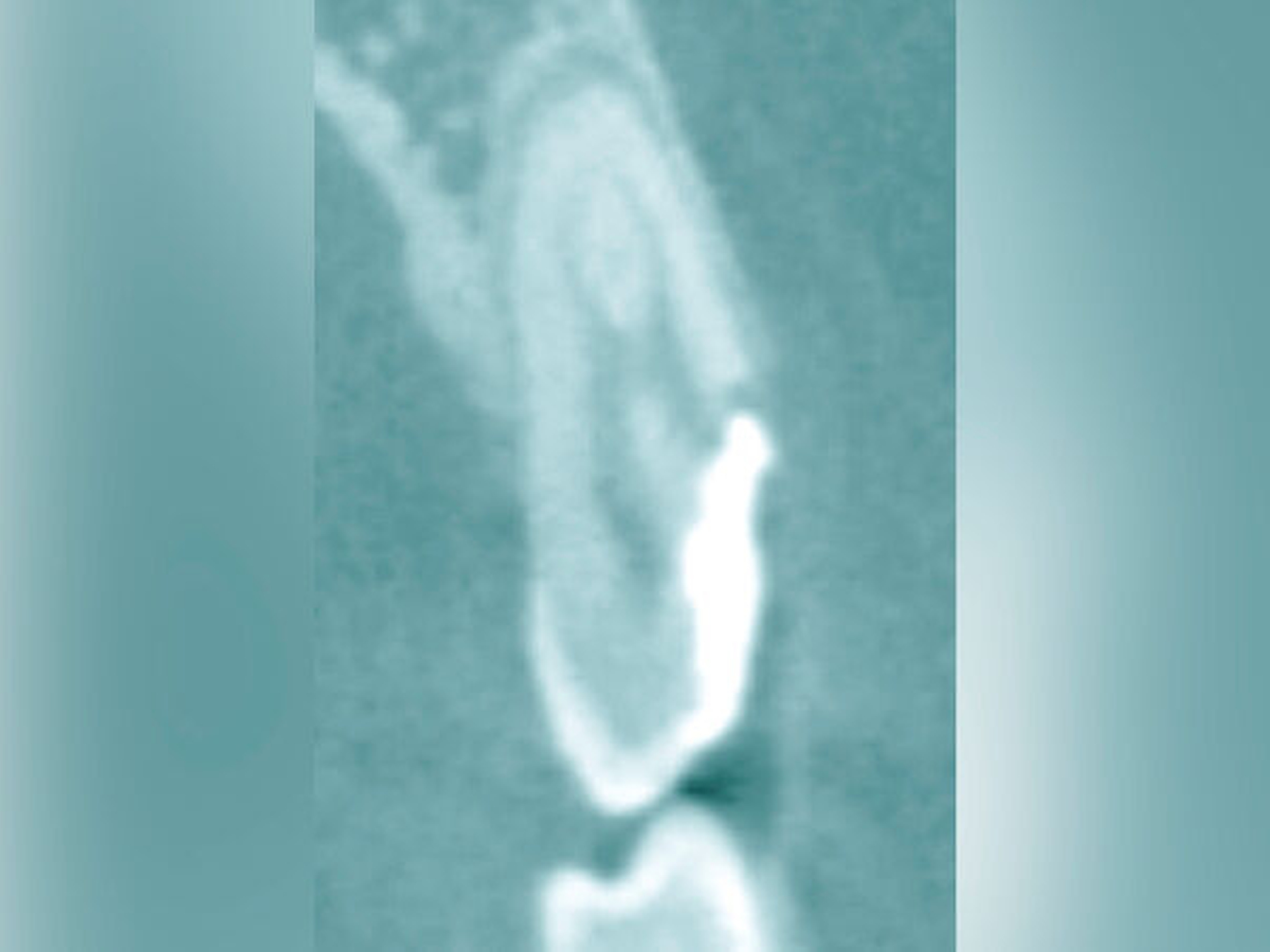
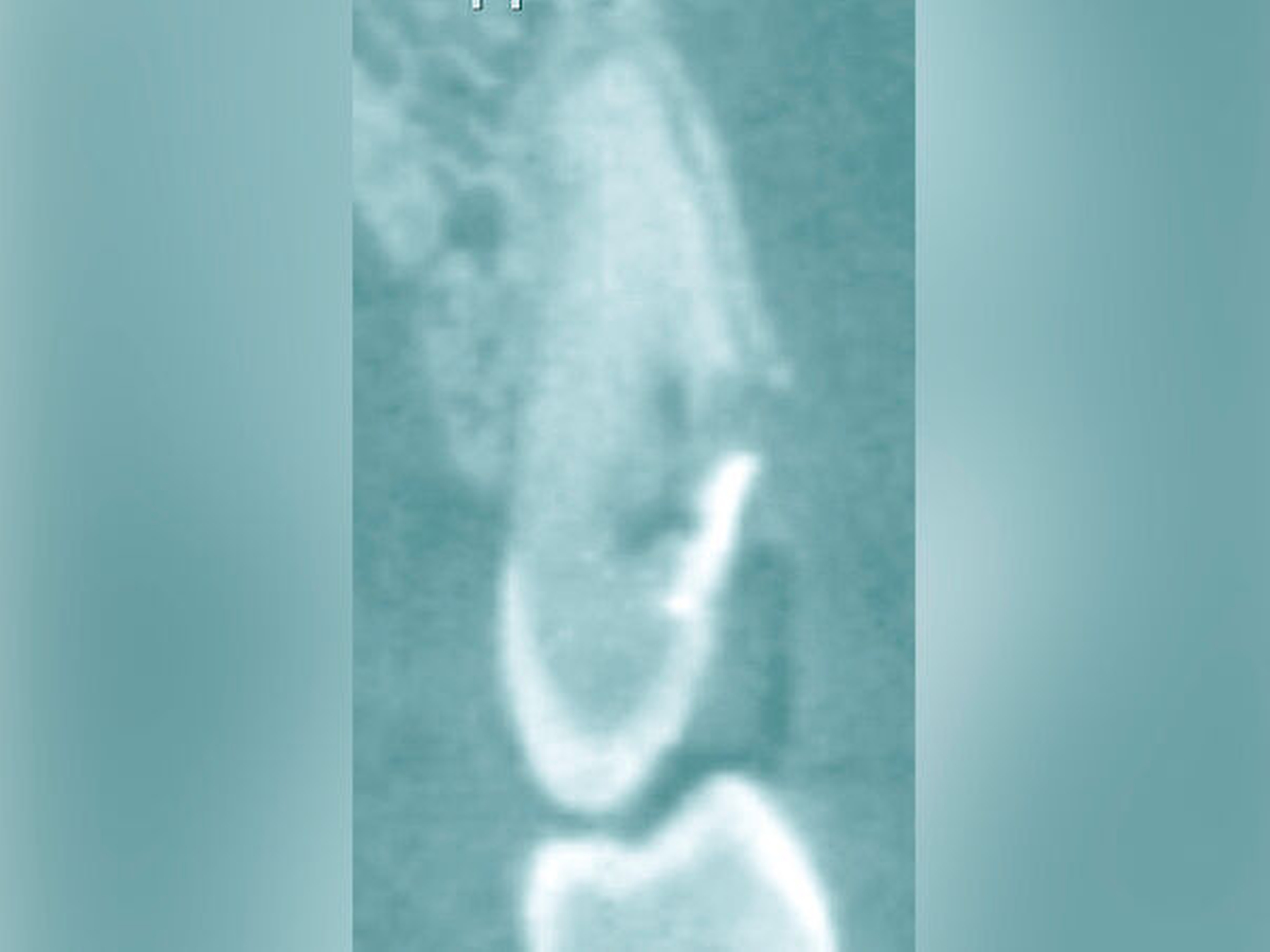
Eine weitere Möglichkeit, tief zerstörte Zähne möglichst schonend chirurgisch zu extrudieren, basiert auf axialen Zugsystemen (Abbildungen 2 bis 4). Diese erscheinen vorteilhaft bei sehr schwierigen Fällen, zum Beispiel bei Zähnen mit fehlendem Ansatzpunkt für die Zange sowie bei langen oder sehr ovalen Wurzeln. Axiale Zugsysteme ermöglichen die Übertragung von Zugkräften auf die Zahnwurzel, ohne die Alveole unnötig zu dehnen. Dazu wird eine spezielle Schraube in den Wurzelkanal eingebracht und das Gewinde der Schraube für eine ausreichende Friktion fingerfest eingedreht. An diese Schraube wird ein gerätespezifisches Zugsystem angelegt. Durch rein axial wirkende Zugkräfte werden traumatische Effekte auf Knochen und Wurzeloberfläche während der Zahnmobilisation minimiert. Gegebenenfalls können feine Luxatoren vorsichtig unterstützend eingesetzt werden. Im Tiermodell wurde an extrahierten und wieder replantierten Zähnen mit ovalem Querschnitt gezeigt, dass der Verlust von Zementoblasten auf der Wurzeloberfläche geringer ist, wenn ein axiales Zugsystem anstatt einer Extraktionszange verwendet wird.
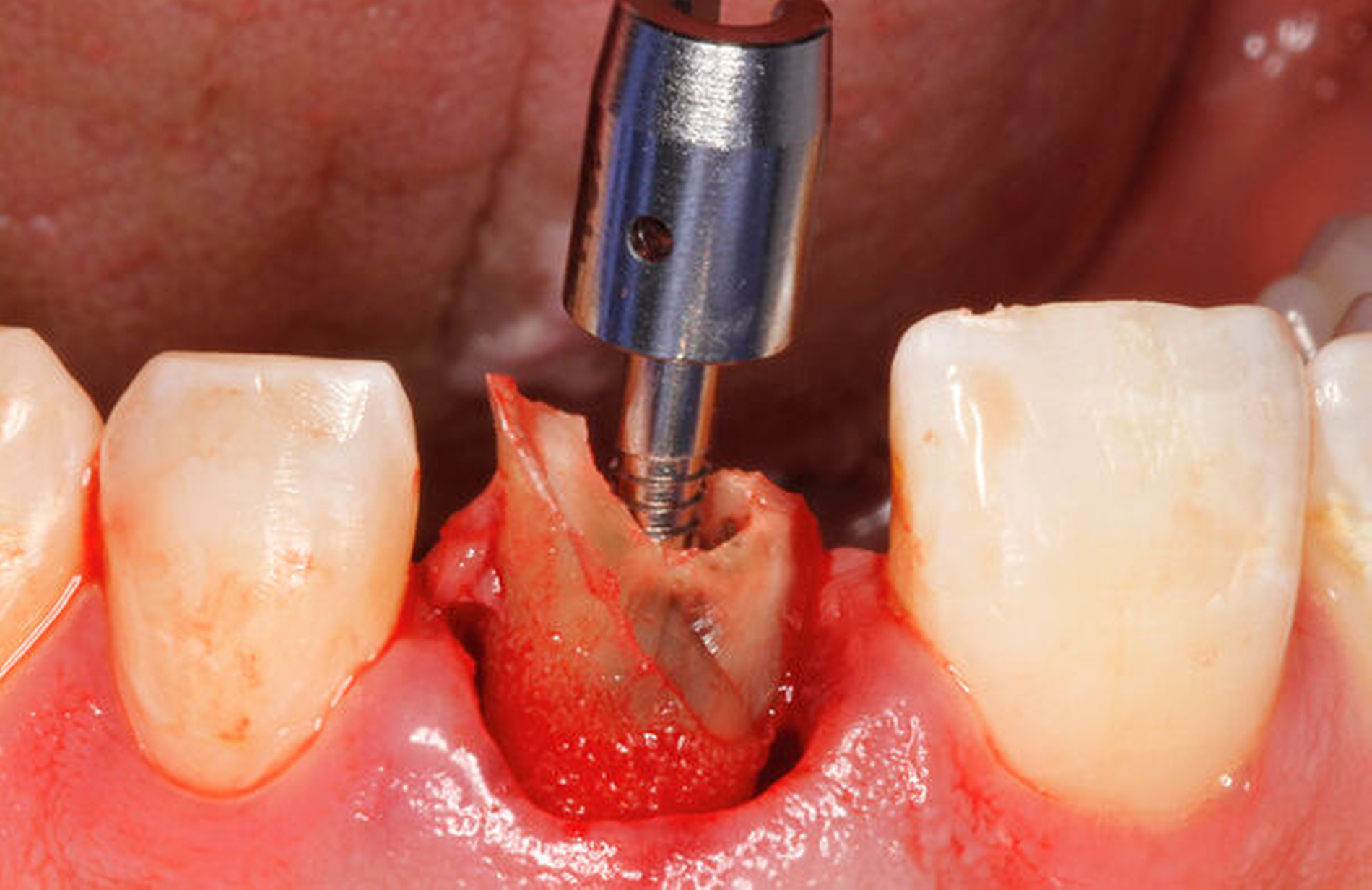
Klinische Bewährung
Als Vorteil der chirurgischen Extrusion im Vergleich zur chirurgischen Kronenverlängerung wird das deutlich vorteilhaftere ästhetische Resultat mit Erhalt von Weichgewebe und Papille angegeben [Llaquet et al., 2021]. Diese Gewebe werden geschont und erfahren keine Traumata, wie dies bei einer chirurgischen Kronenverlängerung unvermeidbar geschieht [Behring et al., 2017; Lanning et al., 2003]. Indiziert ist die Extrusion vor allem bei einwurzeligen Zähnen in ästhetisch relevanten Bereichen. Biologisch betrachtet liegen solide und langzeitstabile Resultate zu dieser Technik vor. Einer aktuellen Übersichtsarbeit zufolge, basierend auf elf klinischen Studien, kann ein Behandlungserfolg mit parodontaler Heilung der Wurzel in 95 bis 100 Prozent der Fälle nach chirurgischer Extrusion erwartet werden [Plotino et al., 2020]. Eine weitere Übersichtsarbeit fokussiert auf die Häufigkeit von Komplikationen nach chirurgischer Extrusion. Den verfügbaren Daten zufolge liegt das Risiko für Zahnverlust bei fünf Prozent, das für progressive Wurzelresorptionen bei drei Prozent. Ein marginaler Knochenabbau ist ebenfalls eine seltene Komplikation (weniger als vier Prozent der Fälle). Nicht progressive Wurzelresorptionen werden mit circa 30 Prozent zwar recht häufig beobachtet, diese sind allerdings selbstlimitierend und gefährden nicht den Zahnerhalt [Elkhadem et al., 2014].
In einer eigenen klinischen Studie mit einer mittleren Beobachtungszeit von 3,1 Jahren wurde eine erfolgreiche Extrusion bei 47 von 51 Zähnen evaluiert [Krug et al., 2018]. Zusammenfassend gilt, dass kaum negative Folgen, die den Zahnerhalt ernsthaft gefährden könnten, mit dieser Technik assoziiert sind. Die biologische Komplikationsrate kann trotz der vermeintlichen Invasivität der chirurgischen Extrusion als eher gering eingestuft werden.
Die wesentliche technische Komplikation stellt das unverhältnismäßige Erweitern des Wurzelkanals für die Retention des Zughilfsmittels – zum Beispiel der Benex-Schraube – dar. Der Behandler sollte hier unter besonderer Vorsicht den bereits instrumentierten und präparierten (vorgegebenen) Wurzelkanal als Bohr- und Zugpfad für die Extrusion nutzen. Auf die Schonung der gesunden Zahnhartsubstanz muss geachtet werden. Die Bohrachse für die Ausrichtung der Zugschraube muss mit dem koronal gelegenen Hauptpfad des Wurzelkanals übereinstimmen. Zudem ist für das Erzielen einer ausreichenden Retention der Schraube ein gewisses Maß an Feingefühl und Taktilität vom Behandler erforderlich. Eine neue Schraube erfüllt die Vorbedingung eines schneidfreudigen Gewindes und damit eines guten Halts im Zahn am besten.
Kieferorthopädische Extrusion
Technik
Eine sehr gewebeschonende, jedoch zeitlich aufwendigere Technik zur Generierung eines Ferrule-Effekts bei tief zerstörten Zähnen ist die kieferorthopädische Extrusion [Bondemark et al., 1997; Brandt, 2016; Krastl, 2004; Carvalho et al., 2006; Hergt und Christofzik, 2017; Mehl et al., 2017; Wirsching, 2011]. Diese Technik ist prädestiniert für die ästhetische Zone, da hier im Gegensatz zu anderen invasiveren Techniken kein Gewebeverlust auftritt. Vielmehr kann durch den langsamen Extrusionszug vermittelt über den parodontalen Faserapparat eine Migration des Hart- und Weichgewebes (falls gewünscht) induziert werden. Wird während der Extrusionsphase das parodontale Ligament regelmäßig durchtrennt, findet folglich keine Gewebsmigration statt [Carvalho et al., 2006].
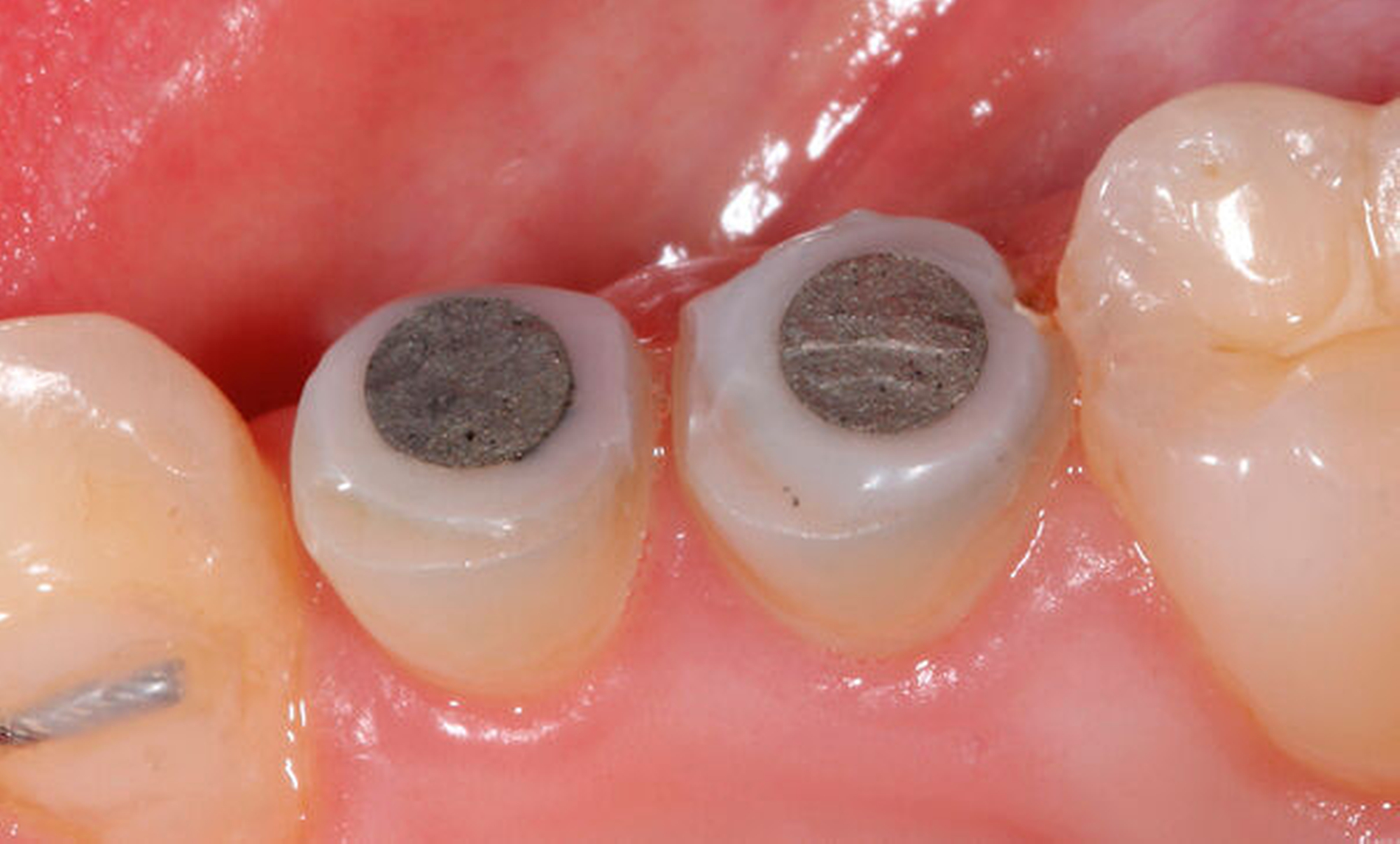
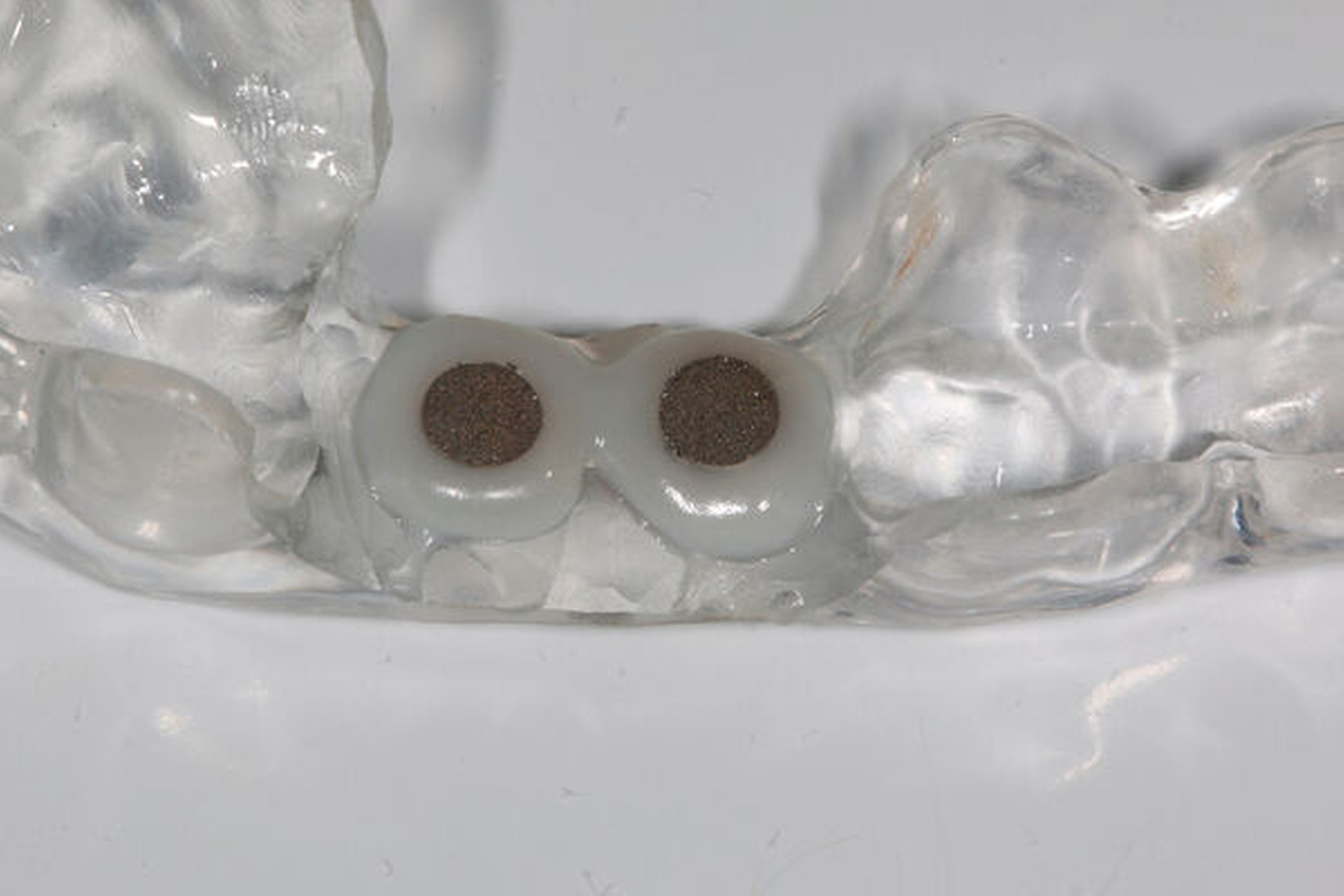
Als Hilfsmittel, die die Zugkräfte auf die betroffenen tief zerstörten Zähne übertragen können, eignen sich spezielle Magnet- oder Gummizug-Systeme (zum Beispiel Neodym-Scheibenmagnete; TMC Extrusion, Komet GmbH) (Abbildungen 12 und 13). Bei den Magnetsystemen ist in der Regel ein Abstand von 0,5 bis 2 mm zum Kontermagneten über einen Abstandshalter nötig. Der Kontermagnet wird in einer Tiefziehschiene oder in ein entsprechendes Methacrylatprovisorium mit Abstützung an den Nachbarzähnen einpolymerisiert. Die Zugkraft beeinflusst die Art der Extrusion. Kräfte mit circa 0,3 N verursachen eine verzögerte Extrusion um etwa 1 mm pro Woche. Die forcierte Extrusion erfordert mindestens 0,5 N, um eine Extrusion von mehr als 1 mm pro Woche zu bewirken [Krastl, 2004].
Die Extrusionzeit beträgt zumeist vier bis acht Wochen, wobei eine initiale, meist länger dauernde Phase der Zahnlockerung keine merkliche Bewegung verursacht und in einer sekundären kürzeren Phase von wenigen Tagen die Extrusionsbewegung stattfindet. Eine teils langwierige Retentionsphase von mindestens vier bis acht Wochen schließt sich an. Vorteilhaft sind das intakte Weichgewebe und die äußerst einfache Hygienefähigkeit.
Eine aktuelle systematische Übersichtsarbeit konnte zeigen, dass die kieferorthopädische Extrusion bei tief zerstörten oder frakturierten Zähnen gute technische und ästhetische Resultate erzielen kann. Allerdings beruht die Evidenz vorrangig auf Fallserien und nur wenigen klinischen Studien [Reichardt et al., 2021]. Des Weiteren wurde in einer aktuellen Übersichtsarbeit zur forcierten Zahnextrusion bezüglich potenzieller Komplikationen konstatiert, dass die Wurzelresorption kein relevanter Nebeneffekt zu sein scheint. Es gibt nur wenige Fallberichte zur Magnetextrusion mit Kontrollen eines Behandlungserfolgs von zumeist wenigen Monaten [Mehl et al., 2017; Wirsching, 2011], vereinzelt bis zu drei Jahren [Hergt und Christofzik, 2017].
Limitationen der Extrusion
Bei tief zerstörten Zähnen wird durch die Extrusion um zumeist zwei bis drei Millimeter zwar der Ferrule-Effekt wiederhergestellt, allerdings wird damit gleichzeitig das Kronen-Wurzel-Verhältnis ungünstig beeinflusst. Liegen physiologische Knochenverhältnisse vor, wird die Stabilität des Zahnes für gewöhnlich nicht maßgeblich beeinträchtigt. Hingegen steigt bei parodontalem Knochenverlust das Risiko des Zahnverlusts beträchtlich.
Extrusion als Augmentationstechnik
Generell kann jede Technik einer langsam gesteuerten (kieferorthopädischen) Zahnextrusion, bei der der Zahn als nicht erhaltungswürdig gilt, als eine Art natürliche socket preservation betrachtet werden. Der durch die nach koronal gerichtete Bewegung der Zahnwurzel in der Alveole entstehende Raum wird im Verlauf der Extrusion durch Osteogenese mit neuem Knochengewebe aufgefüllt. So wurde beispielsweise das Tissue Master Concept® (TMC®) vorrangig als biologisch induzierte Augmentation vor Implantation beschrieben [Neumeyer, 2010]. Das dabei geschaffene autologe Knochenangebot soll beim erwachsenen Patienten die sekundär anvisierte Implantation erleichtern.
Der durch die langsame Extrusion erzeugte Augmentationseffekt kann als zusätzlicher Vorteil der kieferorthopädischen Zahnextrusion gesehen werden. Bei einem möglichen Scheitern der Zahnerhaltung steht nun eine Einzelzahnlücke zur Verfügung, die besser als im Fall einer einfachen Extraktion des Zahnes implantologisch versorgt werden kann.
Fazit
Die Zahnextrusion stellt eine klinisch praktikable Therapieoption für den Erhalt von extrem schwierig zu restaurierenden Zähnen dar, insbesondere im Frontzahn-Bereich. Das Ziel einer jeden Extrusion ist die Verlagerung der Defektgrenzen in einen restaurativ sicher zu versorgenden Bereich unter Ausbildung eines Ferrule-Effekts. Sowohl die chirurgische, einzeitige Extrusion als auch die kieferorthopädische, zeitlich ausgedehntere Extrusion gelten als sichere Maßnahmen, einen Zahn erhalten und restaurieren zu können.
Das Kronen-Wurzel-Verhältnis bestimmt maßgeblich die Extrusionsdistanz. Bei korrekter technischer Anwendung der jeweiligen Extrusionstechnik gelten die technischen und biologischen Komplikationsraten als gering. Das Auftreten von Wurzelresorptionen, die den Zahnerhalt gefährden, kann als ein minimales Risiko angesehen werden.
Gelingt die Zahnerhaltung nicht, kann der durch die kieferorthopädische Extrusion erzeugte Augmentationseffekt eine anschließende implantologische Versorgung erleichtern.
Literaturliste
1. Naumann M, Schmitter M, Frankenberger R, Krastl G. „Ferrule Comes First. Post Is Second!“ Fake News and Alternative Facts? A Systematic Review. J Endod. 2018 Feb; 44 (2): 212-19
2. Oikarinen K S, Stoltze K, Andreasen J O. Influence of conventional forceps extraction and extraction with an extrusion instrument on cementoblast loss and external root resorption of replanted monkey incisors. J Periodontal Res 1996; 31: 337–44
3. Caliskan M K, Turkun M, Gomel M. Surgical extrusion of crownrootfractured teeth: a clinical review. Int Endod J 1999; 32: 146–51
4. Das B, Muthu M S. Surgical extrusion as a treatment option for crown-root fracture in permanent anterior teeth: a systematic review. Dent Traumatol 2013; 29: 423–31
5. Krug R, Connert T, Soliman S, Syfrig B, Dietrich T, Krastl G. Surgical extrusion with an atraumatic extraction system: A clinical study. J Prosthet Dent 2018; 120: 879–88
6. Elkhadem A, Mickan S, Richards D. Adverse events of surgical extrusion in treatment for crown-root and cervical root fractures: a systematic review of case series/reports. Dent Traumatol 2014; 30: 1–14
7. Pham HT, Nguyen PA, Pham TAV. Periodontal status of anterior teeth following clinical crown lengthening by minimally traumatic controlled surgical extrusion. Dent Traumatol. 2018 Dec;34(6): 455-63
8. Llaquet M, Pascual A, Muñoz-Peñalver J, Abella Sans F. Periodontal and Periapical Outcomes of Surgical Extrusion: A Prospective Clinical Volumetric Study. J Endod. 2021 Nov 27:S0099-2399(21)00862-1.
9. Behring J, Cujé J, Hergt A et al. Erhalt tief zerstörter Zähne – eine Entscheidungshilfe. Endodontie 2017; 26: 437–44
10. Lanning SK, Waldrop TC, Gunsolley JC et al. Surgical crown lengthening: Evaluation of the biological width. J Periodontol 2003; 74: 468–74
11. Plotino G, Abella Sans F, Duggal MS, Grande NM, Krastl G, Nagendrababu V, Gambarini G. Clinical procedures and outcome of surgical extrusion, intentional replantation and tooth autotransplantation - a narrative review. Int Endod J 2020; 53(12): 1636-52
12. Krug R, Connert T, Soliman S, Syfrig B, Dietrich T, Krastl G. Surgical extrusion with an atraumatic extraction system: A clinical study. J Prosthet Dent 2018; 120: 879–85
13. Bondemark L, Kurol J, Hallonsten AL et al. Attractive magnets for orthodontic extrusion of crown-root fractured teeth. Am J Orthod Dentofacial Orthop 1997; 112: 187–93
14. Brandt P . Magnetextrusion eines Oberkieferfrontzahnes als zahnerhaltende Maßnahme nach komplizierter Kronen-Wurzel-Fraktur – Ein Fallbericht. Endodontie 2016;25: 371–6
15. Krastl G. Erhalt eines traumatisierten Frontzahns mit Wurzelquerfraktur durch kieferorthopädische Extrusion. Endodontie 2004; 13: 323–34
16. Carvalho CV, Bauer FP, Romito GA et al. Orthodontic extrusion with or without circumferential supracrestal fibreotomy and root planing. Int J Period Restorative Dent 2006; 26: 87–93
17. Hergt A, Christofzik D. Die Magnetextrusion. Endodontie 2017; 26: 423–35
18. Mehl C, Wolfart S, Kern M. Orthodontic extrusion with magnets: A case report. Quintessence Int 2008; 39: 371–9
19. Wirsching E. Extrusion eines frakturierten Zahnesmittels Magneten und nachfolgende Restauration. ZWR 2011; 120: 248–54
20. Reichardt E, Krug R, Bornstein MM, Tomasch J, Verna C, Krastl G. Orthodontic Forced Eruption of Permanent Anterior Teeth with Subgingival Fractures: A Systematic Review. Int J Environ Res Public Health 2021 Nov 29;18(23):12580. doi: 10.3390/ijerph182312580.
21. Neumeyer S: Regeneration und Erhalt parodontaler Gewebestrukturen durch orthodontische Extrusionstechniken – eine Literaturübersicht unterstützt durch eigene klinische Fallanalysen. Masterthese zum Universitätsstudiengang „Master of Science in Parodontologie und periimplantärer Therapie“ an der Albert-Ludwigs-Universität Freiburg. Ernst Knoth Verlag, Melle (2010)