Der Zahnarzt kann einen positiven Einfluss nehmen
Daten zur Lebenssituation
Über 90 Prozent der Menschen, die älter als 65 Jahre alt sind, leben zu Hause. Über 500 000 Menschen dieser Altersgruppe leben dem „dritten Bericht zur Lage der älteren Generation“ zufolge in Gemeinschaftsunterkünften, wie Alten- und Pflegeheimen. Etwa 80 Prozent der Heimbewohner sind Frauen, zirka ein Drittel sind 60 bis 80 Jahre alt, zwei Drittel über 80 Jahre. Bei denjenigen, die Pflegestufen zugeordnet sind, entfallen auf die Pflegestufe I etwa ein Drittel, auf die Pflegestufen II und III rund zwei Drittel. Nach Schätzungen wird sich mit zunehmender Lebenserwartung auch die Zahl älterer Menschen erhöhen, die in Altersheimen leben. Dies wird in besonderem Maße Männer betreffen [2, 3].
Zahnmedizinische Betreuung in den Heimen
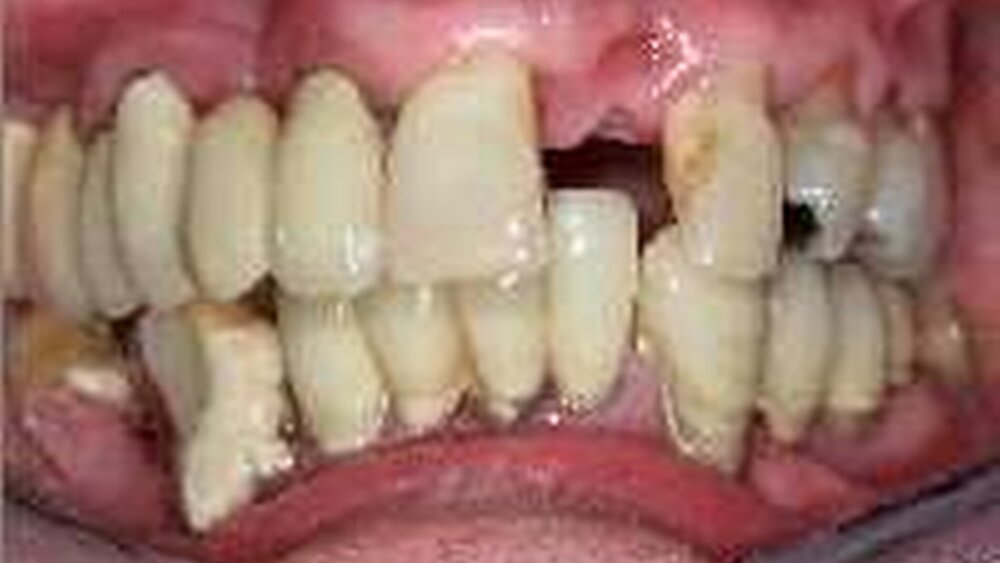
In den Heimen sind die zahnmedizinische Betreuung und der Gesundheitszustand des oralen Systems der Bewohner häufig eingeschränkt [4, 5]. Die regelmäßigen Zahnarztbesuche werden mit zunehmendem Alter seltener [6] und die kritischen Umstände für die Mundgesundheit nehmen zu (beispielsweise Speichelfluss reduzierende Medikamente und zuckerhaltige Speisen) [7]. Eine Verbesserung der Mundhygiene durch Mithilfe des Pflegepersonals scheitert häufig an der personellen Unterbesetzung und ungenügenden Schulung des Personals.
Der Zahnarzt selbst steht bei der Behandlung von in Heimen lebenden Senioren häufig vor schwierigen technischen aber auch psychologischen Situationen. Die Konfrontation mit den Auswirkungen des Alterns und dem Tod können ihn belasten. Fünf Prozent der Zahnärzte in einer repräsentativen Umfrage unter Kollegen gaben an, dass eben diese Gründe hauptsächlich dafür entscheidend sind, nicht in einem Altersheim tätig zu werden. Über 50 Prozent aber sahen die schwierigen und eingeschränkten Arbeitsbedingungen als Hinderungsgrund für die Arbeit im Altenheim [8]. Zusätzlich wird die Behandlung durch nachlassendes Adaptationsvermögen der älteren Patienten an neuen Zahnersatz, reduzierte Belastungsfähigkeit und durch eine zunehmende Anzahl Allgemeinkrankheiten schwieriger.
Es stellt sich bei diesem in vielen Bereichen gehandicapten Kollektiv besonders die Frage nach einer für den jeweiligen Patienten optimalen Therapie. Dabei muss die anspruchsvollste Versorgungsform – bedenkt man die Anstrengungen des therapeutischen Eingriffs – nicht unbedingt den größten Erfolg bringen.
Mundgesundheit im Alter
Die dritte Deutsche Mundgesundheitsstudie (DMS-III) konnte im Gegensatz zu dem Erfolg der prophylaktischen Bemühungen bei den Jugendlichen keine Veränderung bei den Alten feststellen. So konnte bei Jugendlichen im Vergleich von der 1989 durchgeführten DMS-I Studie zu den Daten der 1997 erhobenen DMS-III ein Rückgang des DMF-T-Wertes von 5,1 auf 1,7 festgestellt werden. 1997 lag der Anteil naturgesunder Gebisse bei 42 Prozent. Bei der Gruppe der 65- bis 74-Jährigen hingegen blieb der DMF-T-Index zwischen den beiden Messzeitpunkten nahezu unverändert (23 / 23,6). Auch die Anzahl naturgesunder Gebisse in dieser Altersgruppe blieb mit 0,3 Prozent zu 0,2 Prozent auf ausgesprochen niedrigem Niveau. Immer noch sind zirka ein Viertel der Menschen in der Gruppe der 65- bis 74-Jährigen zahnlos. Es wird prognostiziert, dass die Zahl der fehlenden Zähne sich bei den Erwachsenen bis zum Jahr 2020 auch unter günstigen Annahmen nur gering verändert, mit einer Verschiebung des Zahnverlustes ins höhere Alter.
Wiederholt konnte gerade bei in Heimen lebenden Senioren eine besonders schlechte zahnmedizinische Versorgungssituation und ein großer zahnärztlicher Behandlungsbedarf beschrieben werden [4, 5]. Es wurde auf eine Diskrepanz zwischen den desolaten objektiven Verhältnissen und den subjektiven Einschätzungen der Mundsituation durch die Heimbewohner hingewiesen. Die subjektiven Einschätzungen aber wurden nicht standardisiert mit einem Instrument erfasst, das die mit der Mundgesundheit verbundene Lebensqualität valide messen kann.
Lebensqualität durch Mundgesundheit
In den letzten Jahrzehnten erfuhr der Begriff Gesundheit eine deutliche Ausdehnung. Wurde früher „gesund“ als die Abwesenheit von Erkrankung und Schmerzen definiert, so gewinnt heute die individuelle Lebensqualität immer stärkeren Einfluss. Dies zeigt sich auch in der WHO (World Health Organisation) Erklärung von Genf, 1946, die Gesundheit als komplettes physisches, psychisches und soziales Wohlempfinden eines Individuums sieht [9]. Somit sollte sowohl die optimale Rehabilitation eines Patienten angestrebt werden, als auch eine Steigerung der Lebensqualität Ziel medizinischer und zahnmedizinischer Therapien sein. Für den Bereich der Zahnheilkunde wurde der Begriff der mundgesundheitsbezogenen Lebensqualität (MLQ) etabliert. Die mundgesundheitsbezogene Lebensqualität wird gebildet aus funktionellen Aspekten – wie beispielsweise der Kaufunktion, akuten oder chronischen Schmerzen, psychologischen Aspekten, wie selbstsicherem Auftreten, und sozialen Aspekten, wie Kommunikation [10]. Um sich das Konzept der MLQ für die Therapie oder auch Beschreibung der oralen Situation eines Individuums oder von Kollektiven nutzbar zu machen, wurden vor allem im englischsprachigen Raum Fragebögen zur Messung der MLQ entwickelt (Oral Health Impact Profile OHIP, Geriatric/General Oral Health Assessment Index GOHAI, Dental Impact Profile DIP, Dental Impact on Daily Life DIDL und viele mehr) [11 bis 15]. Die Untersuchten können den Grad oder die Häufigkeit der Beeinträchtigung angeben, die sie bei einer speziellen Frage empfinden.
Oral Health Impact Profile kurz „OHIP“ genannt
Bisher ist das OHIP-G (G für die Abgrenzung zur englischen Version) das einzige für den deutschsprachigen Raum validierte Untersuchungsinstrument für die mundgesundheitsbezogene Lebensqualität. Das OHIP enthält 49 Fragen in der Vollversion (in deutscher Version sind vier Zusatzfragen beschrieben, OHIP-G53), es gibt aber auch kürzere Versionen (beispielsweise das 14 Fragen umfassende OHIP-G14) [16]. Die Auswertung des OHIP kann über die einfache Addition aller Antworten bei gleicher (oder gewichteter) Wertung der verschiedenen Fragen zu einem Summenwert erfolgen („nie“ entspricht 0 Punkten, „sehr oft“ vier Punkten bei einfacher Addition). Der sich ergebende Wert kann als abstrahierter Überblick über die MLQ angesehen werden. Um besonders auffällige Beeinträchtigungen zu beschreiben, können die Antworthäufigkeiten der „oft“- und „sehr oft“-Antworten addiert werden.