Zentrales ossäres Fibrosarkom im Unterkiefer
Eine neunjährige Patientin wurde mit einer zunehmenden, anfänglich nicht schmerzhaften Schwellung im Bereich des rechten Kieferwinkels bei ihrem Hauszahnarzt vorstellig. Unter dem Verdacht eines odontogenen Abszesses wurde eine Inzision im Bereich des Vestibulums regio 46/47 durchgeführt und eine antibiotische Therapie eingeleitet. Aufgrund ausbleibender Besserung erfolgte die Überweisung in die Klinik. Hier imponierte bei der klinischen Untersuchung eine derbe, druckdolente Schwellung im Bereich des rechten Kieferwinkels (Abbildung 1). Ferner fielen eine Einschränkung der Mundöffnung (max. SKD: 32mm) und eine Hypästhesie im Bereich der rechten Unterlippe auf. Intraoral zeigte sich das Vestibulum in regio 45 bis 48 verstrichen und kugelig vorgewölbt. Die Schleimhaut oberhalb der Schwellung war abgesehen von der Inzisionswunde intakt. Im Orthopantomogramm ließ sich eine ausgeprägte, unscharf begrenzte osteolytische Raumforderung im Bereich des Kieferwinkels und Ramus mandibulae rechts erkennen (Abbildung 2). Die histopathologische Untersuchung einer Probebiopsie ergab die Diagnose eines hochdifferenzierten Fibrosarkoms.
Das daraufhin veranlasste Staging zeigte keine zervikalen Lymphknotenmetastasen, aber einen Metastasen suspekten Rundherd in der Lunge. Auf Grund des Lungenbefundes wurde eine primäre Chemotherapie mit Cisplatin/Doxorubicin im ersten Block und Cisplatin/Ifosfamid im zweiten Block durchgeführt (Studienprotokolle Euramos- 1/COSS beziehungsweise COSS 04). Unter der Chemotherapie stellte sich der Lungenbefund unverändert dar, während der Tumor im Kiefer deutlich an Größe zunahm (Abbildungen 3 und 4). Es folgte eine vollständige Entfernung des Tumors mit Unterkieferteilresektion einschließlich Exartikulation und das Einbringen einer Rekonstruktionsplatte mit Kondylenkopf zum temporären Ersatz (Abbildung 5). Die abschließende histopathologische Begutachtung durch Prof. Josef Müller-Höcker, Institut für Pathologie der Ludwigs-Maximilians- Universität München, bestätigte das Vorliegen eines niedrig malignen Fibrosarkoms (FNCLCC Grading-System: Grad 1, Referenzpathologie durch Prof. Detlef Katenkamp, Sarkomreferenzzentrum Jena und durch Prof. Gernot Jundt, Knochentumorreferenzzentrum Basel) (Abbildung 6).
Zwei Jahre nach der Operation ist die Patientin lokal tumorfrei und der Lungenrundherd nicht progredient. Nach Abschluss des Wachstums der Patientin ist die definitive Unterkieferrekonstruktion mit einem mikrovaskulär reanastomosierten Fibulatransplantat vorgesehen.
Diskussion
Fibrosarkome zählen zu den malignen, mesenchymalen Tumoren und können im gesamten Kopf-Halsbereich auftreten [Ehrenfeld und Prein, 2002], machen aber weniger als ein Prozent aller Neubildungen in dieser Region aus [Wanebo et al., 1992]. Bezüglich der Lokalisation im Knochen wird die häufigere periostale von der selteneren, oben beschriebenen, zentralen ossären Form unterschieden. Die periostalen Fibrosarkome zeigen eine günstigere Prognose mit einer Fünf-Jahres-Überlebensrate von 75 Prozent [Reichart et al., 2000]. Die zentrale ossäre Form manifestiert sich im Gesichtsschädelbereich, wie bei der vorgestellten Patientin, hauptsächlich im Unterkiefer [Neville et al., 1995].
Die Gesamt-Zehn-Jahres-Überlebensrate für Fibrosarkome im Gesichtsbereich wird – abhängig von der Tumorgröße, dem histopathologischen Differenzierungsgrad und der Rezidivhäufigkeit – in der Literatur zwischen 21,8 Prozent bis 83 Prozent angegeben [Pereira et al., 2005]. Es besteht eine gleichmäßige Altersverteilung zwischen dem zwanzigsten und sechzigsten Lebensjahr bei ausgewogener Geschlechtsverteilung [Kahn et al., 2002; Pereira et al., 2005]. Fibrosarkome vor dem zwanzigsten Lebensjahr wurden nur vereinzelt beobachtet [Gorsky and Eptein, 1998]. Bezüglich des Patientenalters wird das adulte Fibrosarkom [Fisher et al., 2002] von der infantilen Form differenziert, welche sich definitionsgemäß vor dem dritten Lebensjahr manifestiert [Coffin and Fletcher, 2002]. Obwohl sich das infantile Fibrosarkom histologisch nicht vom adulten Fibrosarkom unterscheiden lässt, hat die infantile Form eine deutlich bessere Prognose, mit geringerem Metastasierungsrisiko und einem klinischen Verlauf, der dem einer Fibromatose gleichen kann [Coffin and Fletcher, 2002; Fisher et al., 2002; Yamaguchi et al., 2004].
Als Erstsymptome des Fibrosarkoms fallen Schwellungen, Schmerzen, manchmal Zahnlockerungen, Parästhesien und gelegentlich intraorale Schleimhautulzera auf [Gorsky and Eptein, 1998; Theodorou et al., 2003]. Radiologisch imponiert es meist als eine rein osteolytische Läsion mit mottenfraß- ähnlicher Ausdünnung der Kortikalis [Ehrenfeld und Prein, 2002; Theodorou et al., 2003]. Die fehlende Tumorverkalkung beim Fibrosarkom wird als entscheidendes Kriterium zur radiologisch-diagnostischen Abgrenzung gegenüber anderen Knochentumoren, wie dem Chondro- oder dem Osteosarkom gewertet [Theodorou et al., 2003].
Im aktuellen klinischen Fall ist der sich im Verlauf ändernde radiologische Befund hervorzuheben. Während sich in der ersten Bildgebung ein rein osteolytischer Prozess mit unscharfer knöcherner Begrenzung und Zerstörung der Kortikalis darstellte (Abbildung 2), ließ sich in der radiologischen Verlaufskontrolle nach drei Monaten ein komplett anderes Bild mit ausgeprägter Radioopazität im Sinne einer starken Mineralisation des Tumors erkennen, was eine verstärkte reaktive Knochenneubildung widerspiegelt (Abbildungen 2 und 3).
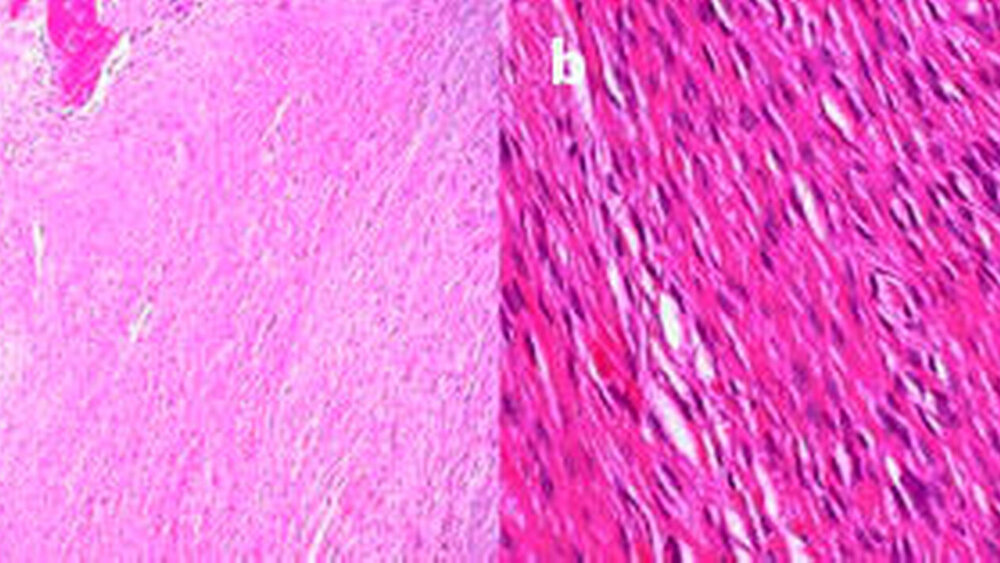
Histopathologisch findet sich – wie in Abbildung 6 zu erkennen – eine spindelzellige, fibroblastäre Proliferation mit unterschiedlich ausgeprägter Kollagenfaserbildung sowie variabler Kernatypie. Charakteristisch ist eine Anordnung der Zellen in sich durchflechtenden Zellzügen, so dass das Bild einer sogenannten Heringsschwarmformation resultiert (Hering-bone pattern). In Abhängigkeit von der Tumordifferenzierung, der Mitoserate und dem Auftreten von Tumornekrosen werden niedrig bis hochmaligne Fibrosarkome unterschieden (Grad 1- 3) [Rao et al., 1989; Fletcher et al., 2002].
Therapeutisch wird die chirurgische Resektion weit im Gesunden gefordert, da die Prognose neben dem histologischen Differenzierungsgrad von der erfolgreichen kompletten primären Resektion des Tumors abhängt [Daw et al., 2000; Nagler et al., 2000; Ehrenfeld und Prein, 2002]. Bei erfolgter Metastasierung wird eine adjuvante beziehungsweise neoadjuvante Chemooder Radiochemotherapie empfohlen [Wanebo et al., 1992; Ehrenfeld und Prein, 2002]. Der Nutzen einer elektiven Neck dissektion wird kontrovers diskutiert [Pereira et al., 2005].
Dr. Dr. Martin GosauPD. Dr. Dr. Oliver DriemelProf. Dr. Dr. Torsten E. ReichertKlinik und Poliklinik für Mund-, Kiefer- und GesichtschirurgieUniversität RegensburgFranz-Josef-Strauß-Allee 1193053 Regensburgoliver.driemel@klinik.uni-regensburg.de