Ab wann Gefahr droht
Mehr als zwei Drittel der Menschen jenseits des 60. Lebensjahres weisen Divertikel in ihrem Darm auf. In aller Regel ist den Betreffenden dies nicht bewusst und es kommt nicht zu Beschwerden durch die Veränderungen. Diese werden vielmehr oft zufällig bei einer Darmspiegelung entdeckt, berichtet der Leitlinienkoordinator Prof. Dr. Wolfgang Kruis aus Köln.
Das kann möglicherweise erklären, warum die Divertikelkrankheit bisher kaum im Fokus der Medizin stand, sondern eher ein Schattendasein führte. So gibt es bislang vergleichsweise nur wenige Therapiestudien. Die Behandlung erfolgt oftmals empirisch und auch hinsichtlich der Pathogenese sind noch Fragen offen.
Beschwerden im linken Unterbauch
Hinzu kommt, dass die Divertikelkrankheit sich in aller Regel mit abdominellen Schmerzen und Blutabgängen bemerkbar macht sowie generell mit Symptomen, die möglicherweise als Reizdarmsyndrom fehlgedeutet werden können. An eine Divertikulitis zu denken ist unbedingt bei Schmerzen im linken Unterbauch. Die Erkrankung wird deshalb häufig auch als „linksseitige Appendizitis“ bezeichnet.
Die Schmerzen werden meist als schneidend, mitunter rezidivierend, gelegentlich anhaltend beschrieben und sind häufig assoziiert mit Meteorismus und Änderungen des Stuhlverhaltens, wobei Flatulenz und Stuhlentleerungen häufig zu einer kurzfristigen Beschwerdebesserung führen.
Nicht selten bestehen eine Pollakisurie oder Dysurie oder sogar eine Hämaturie sowie Schmerzen im Genitalbereich, was auf lokale Komplikationen wie eine Fistelbildung oder Perforation in die Blase hinweisen kann.
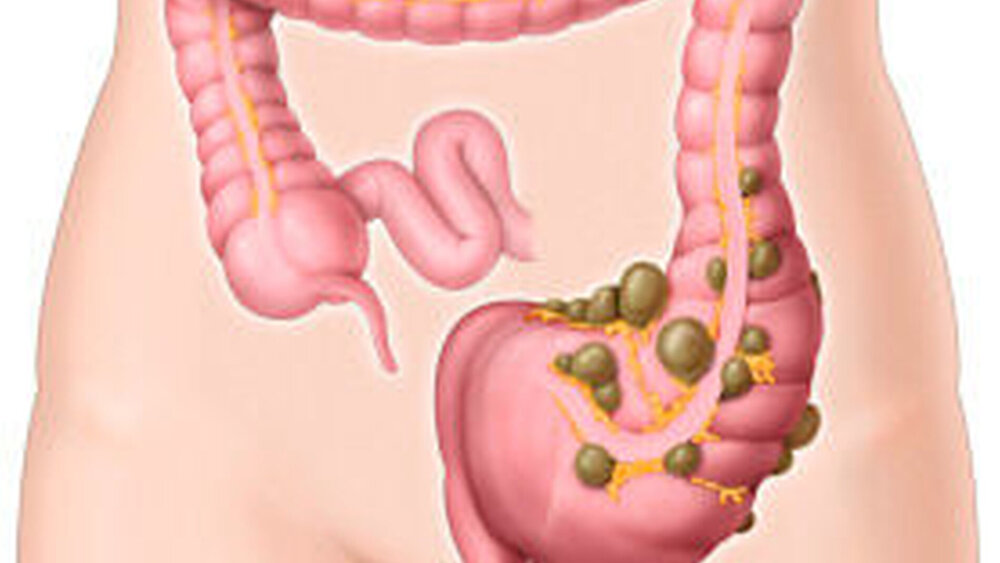
Divertikulose und Divertikulitis
Liegen Divertikel im Dickdarm vor, ohne dass der Betreffende Symptome entwickelt, so wird von einer Divertikulose gesprochen. Festzustellen ist diese bei 28 bis 45 Prozent der Gesamtbevölkerung mit steigender Prävalenz bei zunehmendem Alter.
Die Divertikel sind prinzipiell harmlos, allerdings können verschiedene Komplikationen auftreten wie beispielsweise Entzündungen im Bereich der Schleimhautausstülpung. Eine solche Divertikulitis ist mit dem Risiko weiterer Komplikationen wie Blutungen sowie der Bildung von Abszessen, Stenosen, Fisteln sowie Perforationen behaftet.
Bilden sich die Entzündungen spontan oder nach entsprechender Therapie zurück, ist zudem mit mittel- bis langfristig rezidivierenden Schüben einer Divertikulitis zu rechnen, so dass insgesamt von einer Divertikelkrankheit gesprochen wird. Persistierende oder rezidivierende, einer Divertikulose zuzuschreibende Symptome ohne Vorliegen einer apparenten Divertikulitis werden dabei als „symptomatische, unkomplizierte Divertikelkrankheit“ bezeichnet. Eine „akute, komplizierte Divertikulitis“ liegt vor bei Perforation, Fistel oder Abszess und eine „chronische Divertikulitis“ bei rezidivierenden oder persistierenden Entzündungsschüben, die zu Komplikationen wie einer Stenose oder Fisteln führen können.
Hospitalisierung und Letalität
Laut Angaben in den Leitlinien ist in den westlichen Ländern in den vergangenen Jahrzehnten tatsächlich eine Zunahme der Hospitalisierungsrate aufgrund von Komplikationen der Divertikelkrankheit zu beobachten, die zudem immer häufiger auch jüngere Patienten betrifft. So steigt nach dem Ergebnis von Registerstudien in den USA die Inzidenz der Divertikel-krankheit stetig an, während zugleich das Durchschnittsalter der Patienten, bei denen aufgrund von Divertikeln eine stationäre Aufnahme notwendig wird, kontinuierlich abnimmt.
Dass die akute Divertikulitis ein ernst zu nehmendes Krankheitsbild ist, zeigen außerdem Daten, die auf eine Letalität von bis zu 13 Prozent bei stationär behandelten Patienten hinweisen.
Lokalisation und Pathogenese
Bei den Kolondivertikeln handelt es sich um erworbene Ausstülpungen der Mukosa und Submukosa durch muskelschwache Lücken der Kolonwand. Sie bilden sich üblicherweise entlang intramuraler Blutgefäße, den sogenannten Vasa recta. Reichen die Ausstülpungen bis in die Muskelschicht der Darmwand, so liegen inkomplette, intra-murale Kolondivertikel vor. Werden alle Wandschichten durchwandert, so spricht man von kompletten, extramuralen Kolondivertikeln.
In westlichen Ländern bilden sich Kolon- divertikel laut der aktuellen Leitlinie überwiegend im linksseitigen Kolon, während bei der asiatischen Bevölkerung vor allem das rechtsseitige Kolon betroffen ist. Meist entstehen die Veränderungen im sogenannten Sigma, einem Darmabschnitt, in dem zahlreiche Vasa recta zu finden sind, ein hoher intraluminaler Druck vorherrscht und in dem sich die peristaltischen Wellen der Darmbewegung quasi prellbockartig vor dem Rektum brechen.
Gefördert werden kann die Divertikulose durch Bindegewebsveränderungen und/oder Veränderungen der Darminnervation im Sinne einer enterischen Neuropathie und dadurch bedingte intestinale Motilitätsstörungen. Darüber hinaus besteht offenbar eine genetische Prädisposition für die Entwicklung einer Divertikulose respektive einer Divertikelkrankheit.
In den Ausstülpungen können sich Entzündungen entwickeln, wozu nicht zuletzt die Retention von keimbelastetem Stuhl im Divertikellumen beitragen kann. Als Folge kann es zu einer Perforation und zwar zu einer gedeckten wie auch einer offenen Perforation kommen. Rezidivierende Entzündungsschübe können außerdem langfristig eine lokale Fibrosierung verursachen, Wandverdickungen und Stenosierungen. Daraus können eine Subileus-Symptomatik und auch ein kompletter Dickdarmverschluss resultieren.
Risikofaktoren: viel Fleisch, zu wenig Ballaststoffe
Zu den Risikofaktoren für die Entwicklung einer Divertikelkrankheit zählt vor allem ein zu geringer Verzehr an Ballaststoffen. Darauf weisen schon Beobachtungen hin, wonach das Krankheitsbild in Afrika und Asien, wo die Ernährung traditionell ballaststoffreich ist, kaum eine Rolle spielt. Es gibt zudem aus Studien Hinweise darauf, dass eine ballaststoffreiche Diät das Risiko für eine Divertikulitis mit und ohne Komplikationen mindern kann.
Aufgrund der Vorstellung, dass unverdaute Rückstände von Nüssen, Körnern, Mais oder Popcorn in Divertikeln stecken bleiben und zu einer Häufung von Komplikationen führen könnten, wurde Divertikelträgern und Patienten bisher oft geraten, auf diese Nahrungsmittel zu verzichten, heißt es in den Leitlinien. Doch neuere Studien zeigen, dass der Verzehr von Nüssen und Körnerprodukten das Risiko für eine Divertikulitis offenbar nicht erhöht, sondern sogar mindert.
Lange Zeit galt darüber hinaus der häufige Verzehr von rotem Fleisch als Risikofaktor für eine Divertikulose und Divertikulitis. Die Daten sind jedoch widersprüchlich. Während zum einen in Studien ein erhöhtes Risiko beim reichlichem Fleischverzehr festgestellt wurde, konnte eine aktuelle Koloskopie-gestützte Querschnittsstudie den Zusammenhang nicht bestätigen. Uneinheitlich sind außerdem die Ergebnisse hinsichtlich des Fettverzehrs und des Divertikulose-Risikos.
Insgesamt scheint die Kombination aus einer niedrigen Ballaststoffzufuhr und dem Verzehr von viel rotem Fleisch ( 116,6 g/Tag) das Risiko für die Entwicklung einer Divertikelkrankheit auf das 3,22-fache gegenüber einer hohen Ballaststoffzufuhr (mindestens 29 g/Tag) und einer geringen Zufuhr an rotem Fleisch ( 28,5g/Tag) zu steigern, so die Leitlinien. Hinsichtlich der Aufnahme der Mikronährstoffe Kalium, Beta-Karotin, Vitamin C und Magnesium gibt es jedoch augenscheinlich keine Assoziation mit der Divertikelkrankheit.
Unklar ist die Auswirkung des Rauchens, und auch beim Alkoholkonsum fehlen konkrete Daten.
Wirkung von Übergewicht und Bewegungsmangel
Als Risikofaktor der Divertikelkrankheit gilt allgemein Übergewicht und ein sogenannter sedentary, also ein träger Lebensstil. Die Daten zu dieser Assoziation sind allerdings kontrovers: Es gibt seriöse Studien, in denen sich ein direkter Zusammenhang nicht sichern ließ, während andererseits Studien vorliegen, die ein 1,4-fach erhöhtes Risiko bei einem Body-Mass- Index über 30 ermittelten. Größer noch scheint die Assoziation für das Auftreten von Komplikationen bei bestehender Divertikulitis und Übergewicht oder Adipositas zu sein.
Ähnlich ist die Situation hinsichtlich eines Bewegungsmangels. So fand eine kürzlich publizierte Querschnittsstudie bei mehr als 2 000 Probanden keinen Zusammenhang zwischen Divertikulose und körperlicher Aktivität. Andererseits konnte bei Männern, die mindestens 52 Stunden/Woche einer sitzenden Tätigkeit nachgehen, ein 30 Prozent höheres Risiko für eine Divertikulose ermittelt werden gegenüber Männern, die weniger als 16 Stunden/Woche sitzen. Mehrere große prospektive Kohortenstudien zeigen außerdem eine Risikoreduktion für die komplizierte Divertikelkrankheit inklusive der Divertikelblutung durch körperliche Aktivität, wobei dieser Effekt allerdings nur für ein hohes Aktivitätslevel, nicht jedoch für leichte Belastung wie zum Beispiel Gehen dokumentiert wurde. Dabei bewirkte eine intensive körperliche Aktivität eine Reduktion des Risikos um 25 Prozent für eine Divertikulitis und um 46 Prozent für eine Divertikelblutung gegenüber den Männern mit geringer körperlicher Aktivität.
Als weiterer Risikofaktor wird in der Leitlinie eine Komorbidität aufgeführt, wobei Zusammenhänge insbesondere bei einer Hypothyreose, einem Diabetes mellitus, einer arteriellen Hypertonie und einer polyzystischen Nierenerkrankung gesehen werden. Es gibt ferner Daten, die auf einen schwereren Verlauf der Divertikelkrankheit bei einer Immunsuppression hinweisen. Außerdem scheinen bestimmte Medikamente wie die nicht steroidalen Antirheumatika sowie Kortikosteroide das Risiko für das Auftreten von Komplikationen bei einer Divertikelkrankheit zu steigern.
Diagnostik
Basis der Diagnostik der Divertikelkrankheit sind die Anamnese einschließlich der Erfragung der Medikamenteneinnahme und allgemeiner Risikofaktoren sowie die klinische Untersuchung. Bei der Palpation ist den Leitlinien zufolge das Sigma auf Druck empfindlich, gelegentlich aufgetrieben und bei der Perkussion zeigt sich ein tympanitischer Klopfschall, also ein helles trommelartig klingendes Geräusch. Außerdem spricht eine Bewegungsabhängigkeit des Schmerzes für eine Sigmadivertikulitis.
Differenzialdiagnostisch ist vor allem an ein Reizdarmsyndrom (RDS) zu denken, wobei Patienten mit RDS eher jünger sind, Patienten mit Divertikulitis-assoziierten Beschwerden jedoch eher älteren Semesters. Eine Divertikulitis muss im Fall von akuten Bauchschmerzen aber stets auch bei jüngeren Patienten in Betracht gezogen werden, heißt es in den aktuellen Leitlinien.
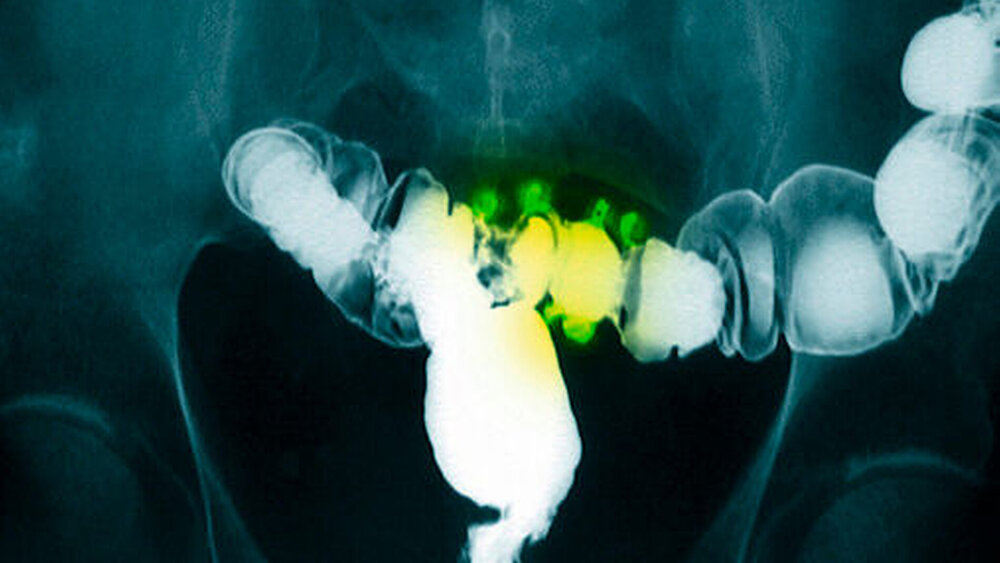
Neben der Palpation, der Perkussion und der Auskultation des Abdomens gehören zur Diagnostik eine rektale Untersuchung, die Temperaturmessung die Bestimmung der Leukozyten und des C-reaktiven Proteins (CRP) sowie eine Urinanalyse. Akut einsetzende, lokalisierte, zunehmende Schmerzen im linken Unterbauch in Verbindung mit pathologischen Entzündungsparametern (Temperaturerhöhung 37,6 bis 38°C, CRP 5mg/100ml, Leukozytose 10-12000/μl) sind typische Befunde der Divertikulitis. Die Entzündungsparameter entwickeln sich dabei in aller Regel erst im Verlauf von ein bis zwei Tagen. Zur Diagnosesicherung wird in den Leitlinien eine abdominelle Sonografie empfohlen, mittels der sich die Diagnose erhärten und der Schweregrad der Divertikulitis abklären lässt.
Ist das nicht zweifelsfrei möglich, so ist eine Computertomografie zu erwägen. Da bei einer Koloskopie von einem wenn auch nur gering erhöhten Risiko für eine Perforation bei akuter Divertikulitis auszugehen ist, gehört dieses Verfahren nicht zur Routinediagnostik.
Primär- und Sekundärprophylaxe
Als Primärprophylaxe einer Divertikelkrankheit raten die Leitlinien zu regelmäßiger körperlicher Aktivität, zum Erhalt des Normalgewichts und zu ballaststoffreicher, vegetarischer Kost.
Eindeutige Empfehlungen zur Sekundär-prophylaxe sind laut Leitlinien mangels entsprechender Studien derzeit nicht möglich.
Therapie der unkomplizierten Form
Treten akute Beschwerden auf, so kann bei einer unkomplizierten Divertikulitis ohne Risikoindikatoren für einen komplizierten Verlauf auf eine Antibiotikagabe verzichtet werden. Wichtig ist jedoch eine engmaschige klinische Kontrolle des Patienten. Besteht ein erhöhtes Komplikationsrisiko wie etwa beim Vorliegen einer arteriellen Hypertonie, einer chronischen Nierenerkrankung, einer Immunsuppression und/oder einer allergischen Diathese, ist eine Antibiotikatherapie indiziert.
Die symptomatische unkomplizierte Divertikelkrankheit kann zudem mit Mesalazin oral behandelt werden, wobei der Wirkstoff hierzulande jedoch für diese Indikation offiziell nicht zugelassen ist. Es gibt ferner Hinweise für eine gute Wirksamkeit des nicht resorbierbaren Antibiotikums Rifaximin, das entsprechend der Forderung in den Leitlinien ebenso wie Mesalazin in dieser Indikation in randomisierten prospektiven Placebo-kontrollierten Studien mit eindeutigen Endpunkten geprüft werden sollte.
Allgemein ist die akute unkomplizierte Divertikulitis primär konservativ zu behandeln. Kommt es jedoch nicht zur Ausheilung, kann beim Ausschluss von Komplikationen, bei Befundprogredienz und Beschwerdepersistenz auch ein operatives Vorgehen erwogen werden.
Therapie der komplizierten Erkrankungsform
Liegt eine komplizierte Divertikulitis vor, so ist eine stationäre Behandlung notwendig.
Anders als früher empfohlen, ist nicht unbedingt eine Nahrungskarenz erforderlich. Vielmehr kann eine orale Nahrungszufuhr erfolgen, wenn die klinische Situation dies zulässt. Trinkt der Patient nicht ausreichend, ist eine parenterale Flüssigkeitssubstitution indiziert. Zudem ist eine Antibiotikatherapie einzuleiten. Welcher Wirkstoff gewählt wird und auch die Applikationsform, also oral oder intravenös, ist abhängig von der individuellen Situation, vom Allgemeinzustand des Patienten, seinem Risikoprofil sowie der regionalen Resistenzsituation.
Spricht der Patient auf die konservative Therapie nicht adäquat an, so ist eine chirurgische Intervention indiziert. Empfohlen wird dabei, wann immer möglich, eine Operation im entzündungsfreien Intervall im Sinne einer elektiven Sigmaresektion, obwohl entsprechend der Leitlinien auch dieses Vorgehen bislang nur unzureichend durch prospektive Studiendaten belegt ist.
Christine Vetter
Merkenicher Str. 224
50735 Köln