Funktionserhalt und ästhetische Rehabilitation nach Frontzahntrauma
Der Mann stellte sich im Juli 2022 nach einem alkoholbedingten Sturz auf einem Volksfest zunächst in einer Klinik für Mund-, Kiefer- und Gesichtschirurgie (MKG) vor. Anamnestisch bestanden keine Vorerkrankungen, der Patient gab an, „gelegentlich“ Alkohol zu trinken. Bei dem Unfall hatte er sich Weichgewebsverletzungen und ein dentoalveoläres Trauma im Oberkieferfrontzahnbereich zugezogen.
Wie der Dokumentation zu entnehmen war, zeigten sich klinisch multiple Weichgewebsverletzungen, darunter eine Riss-Quetsch-Wunde der Oberlippe enoral sowie eine supraorbitale Hautwunde links. Ein CT des Mittelgesichts, das später entscheidende Hinweise zum Ausmaß des Traumas lieferte (Abbildung 1), wurde angefertigt. Intraoral bestand eine offene Alveolarfortsatzfraktur in Regio 21/22 mit Einrissen der marginalen Gingiva. Zahn 21 war deutlich disloziert, die Zähne 21 und 22 zeigten eine erhöhte Mobilität. Der Kiefergelenksbefund war unauffällig, der Tetanusschutz aktuell.
Zunächst wurden die Fremdkörper aus der Oberlippe entfernt und die Riss-Quetsch-Wunden chirurgisch versorgt. Unmittelbar im Anschluss wurde die Alveolarfortsatzfraktur in Regio 21/22 operativ repositioniert. Zur Stabilisierung der dislozierten Zähne 21 und 22 erfolgte eine flexible Schienung mittels Titan-Trauma-Splint (TTS) unter Anwendung der Säureätztechnik, wie sie bei traumatisch gelockerten beziehungsweise dislozierten Zähnen indiziert ist [Von Arx et al., 2001]. Auch die Entscheidung für eine rigide Schienung wäre im Hinblick auf die Alveolarfortsatzfraktur möglich gewesen [DGMKG und DGZMK, 2022]. Nach Reposition und Schienung wurde zur Lagekontrolle eine Röntgenaufnahme angefertigt (Abbildung 2A).
-> (Hintergrund:) Früher wurde nach einem Zahntrauma häufig rigide geschient, heute empfiehlt die S2k-Leitlinie zur Therapie des dentalen Traumas bleibender Zähne in den meisten Fällen eine flexible Schienung, etwa mit dem Titan-Trauma-Splint, der per Säureätztechnik und fließfähigem Komposit befestigt wird. Für eine leichtere Entfernung sollte eine opake oder fluoreszierende Farbe gewählt werden. Nur bei Alveolarfortsatzfrakturen ist weiterhin eine rigide Schienung indiziert. Bei kombinierten Zahn- und Knochenverletzungen muss individuell entschieden werden. Die Schienungsdauer richtet sich nach dem Verletzungstyp und der Primärstabilität, sollte aber möglichst kurz gehalten werden [DGMKG und DGZMK, 2022].
Aufgrund der Begleitverletzungen entschieden sich die Behandler der MKG-Klinik für eine systemische Antibiotikatherapie mit Doxycyclin.
Verlauf der Trauma-Nachkontrollen
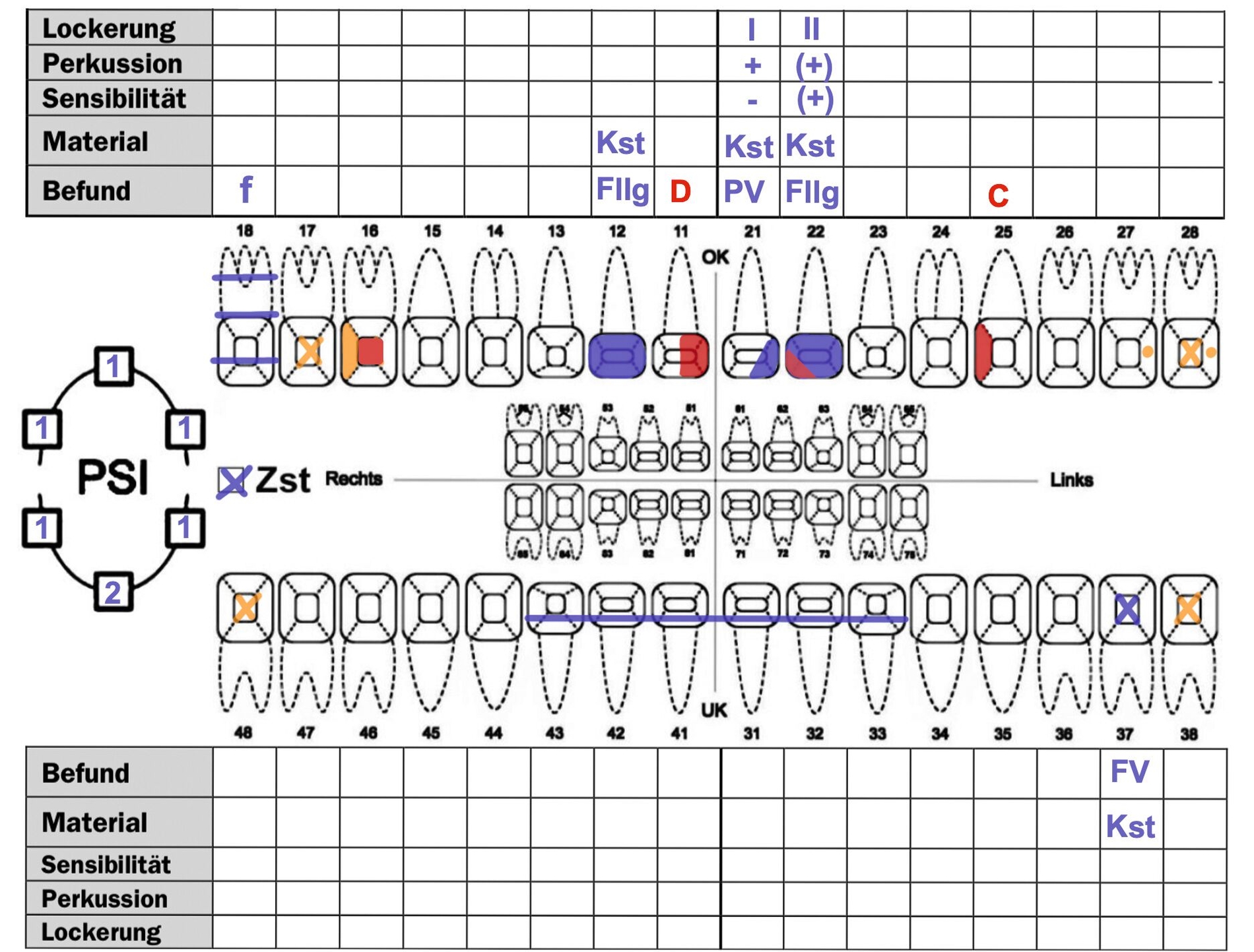
Aufgrund einer COVID-19-Infektion erfolgte mit einer Verzögerung von neun Tagen nach dem Trauma die Weiterbehandlung in der Zahnklinik 1 – Zahnerhaltung und Parodontologie des Uniklinikums Erlangen. Bei der Aufnahme wurde der Befundbogen Zahntrauma, bereitgestellt durch die Deutsche Gesellschaft für Endodontologie und Zahnärztliche Traumatologie (DGET), ausgefüllt (Abbildung 3). Sensibilitätstests zeigten am Zahn 21 ein negatives Ergebnis, am Zahn 22 eine verzögerte positive Reaktion. Beide Zähne reagierten positiv auf Perkussion; es lag eine Lockerung Grad II (22) beziehungsweise Grad III (21) vor. Außerdem bestanden Schmelz-Dentin-Frakturen an 11 und 22, hier wurde die Dentinwunde zum Schutz der Pulpa adhäsiv versiegelt [Costa et al., 2003; Hanks et al., 1988].
Zahn 21 war klinisch bereits repositioniert, im zuvor erstellten CT ließ sich jedoch das Ausmaß der Dislokation ablesen. Es lag eine Verlagerung der Inzisalkante nach palatinal von etwa 4 mm vor. Die Befundlage, bestätigt durch die ausbleibende Reaktion bei Sensibilitätsprobe, ließ klar auf eine irreversible Schädigung des neurovaskulären Bündels schließen. Bei Zähnen mit abgeschlossenem Wurzelwachstum wird bei einer Dislokation von ≥ 2 mm empfohlen, die endodontische Behandlung bereits während der Schienungsphase einzuleiten [Ferrazzini Pozzi und Von Arx, 2008]. Dementsprechend erfolgte an Zahn 21 eine Trepanation sowie die medikamentöse Einlage eines kortikosteroid- und antibiotikahaltigen Medikaments (Ledermix®, Riemser, Greifswald) im Sinne einer antiresorptiven Therapie [Krastl et al., 2019]. Zahn 22 wurde zunächst weiter beobachtet.
-> Eine strukturierte Erstaufnahme des Traumas, etwa durch das Ausfüllen des Befundbogens Zahntrauma der DGET, hilft, alle relevanten Befunde systematisch zu erfassen und nichts zu übersehen, wie etwa die Abfrage des Tetanusschutzes oder die Dokumentation des Ausmaßes der Dislokation.
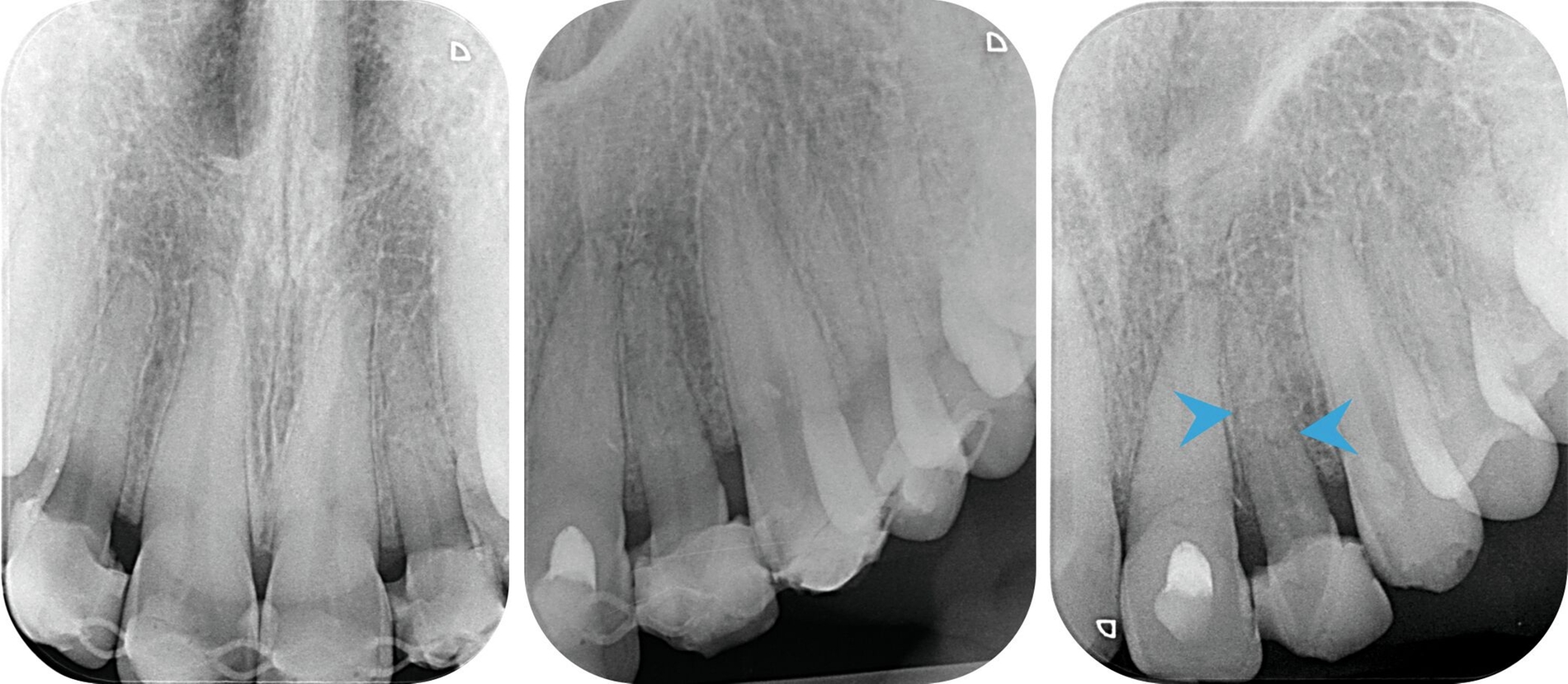
Bei der Nachkontrolle eine Woche später wurde ein Wechsel der medikamentösen Einlage zu Kalziumhydroxid im Zahn 21 durchgeführt. In regio 21 persistierte vestibulär eine offen granulierende Wunde. Zahn 22 reagierte weiterhin verzögert positiv auf die Sensibilitätstestung und durch eine Röntgenkontrollaufnahme ergab sich der Verdacht auf eine Wurzelfraktur (Abbildung 2B).
Einen Monat nach dem Unfallereignis wurde die Schienung temporär entfernt, um den Lockerungsgrad klinisch zu überprüfen. Aufgrund persistierender Instabilität der Zähne 21 und 22 wurde eine erneute Schienung mittels TTS durchgeführt, bei der diesmal ausschließlich ein unverletzter und fester Nachbarzahn einbezogen wurde. Zahn 22 zeigte nun eindeutig eine positive Sensibilitätsreaktion. Gleichzeitig fiel ein freiliegendes Knochenareal am Gingivasaum regio 21 auf.
Nach sieben Wochen Schienungsdauer wurde der TTS schließlich entfernt. Zahn 21 zeigte sich klinisch gräulich verfärbt, reizfrei und mit Lockerungsgrad (LG) 0. Zahn 22 war weiterhin gelockert (LG II). In der aktuellen Röntgenkontrollaufnahme waren nun deutlich erkennbare Frakturspalte im mittleren Wurzeldrittel sichtbar (Abbildung 2C). Eine Kommunikation zur Mundhöhle konnte durch zirkuläre Sondierung des Sulkus ausgeschlossen werden und bei erneuter Sichtung des CT-Datensatzes konnte auf einen intraalveolären Verlauf der Fraktur geschlossen werden.
-> Bei Wurzelfrakturen ist entscheidend, ob eine Verbindung zur Mundhöhle über den Sulkus besteht. Ist dies der Fall, beispielsweise durch einen schräg verlaufenden Frakturspalt, steigt das Risiko einer bakteriellen Kontamination und die Entfernung des koronalen Fragments ist indiziert. Eine endodontische Behandlung des verbleibenden Wurzelanteils, gegebenenfalls mit Extrusion kann notwendig sein. Bei erhaltenem Fragment, intraalveolärem Verlauf der Fraktur und vitaler Pulpa ist keine Wurzelkanalbehandlung indiziert, eine engmaschige Nachkontrolle sollte jedoch gewährleistet sein. Bei devitaler Pulpa sollte die Wurzelkanalbehandlung des koronalen Fragments nur bis zum Frakturspalt erfolgen, da man davon ausgehen kann, dass der Pulpaanteil im apikalen Fragment vital bleibt [DGMKG und DGZMK, 2022; DiAngelis et al., 2012]. Bei Lockerung ist eine flexible Schienung bis zu zwölf Wochen indiziert [DGMKG und DGZMK, 2022].
Aufgrund der ausgeprägten Dislokation von Zahn 21 in Verbindung mit der Alveolarfortsatzfraktur wurde zunächst abgewartet und auf eine sofortige Obturation des Zahnes verzichtet. Die betroffenen Zähne wurden im weiteren Verlauf engmaschig klinisch und radiologisch überwacht.
-> Bei Dislokationen kann es durch die Schädigung der Parodontalligamentzellen und des Wurzelzements zu einer Exposition des Wurzeldentins kommen, was osteoklastische Aktivität und möglicherweise eine externe knöcherne Ersatzresorption begünstigt. Zwar ist das Risiko für die Entwicklung dieser Art von Resorption nach Dislokation deutlich geringer als nach Intrusionsverletzungen, dennoch muss dieser Aspekt während der Nachkontrollen beachtet werden [Clark und Levin, 2019; De Souza et al., 2020].Ein zunehmend hellerer Klopfschall kann erste Hinweise auf eine beginnende knöcherne Ersatzresorption geben.
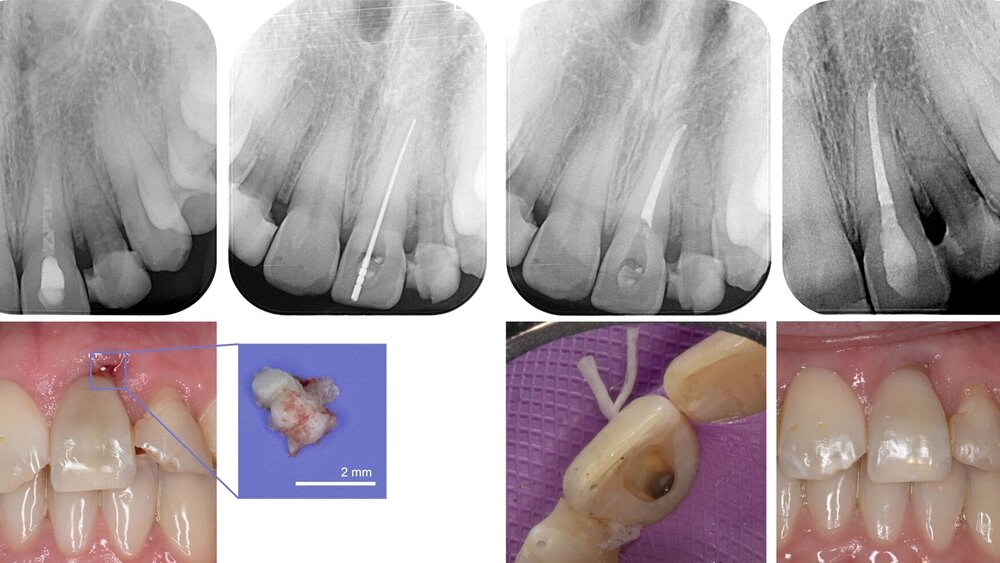
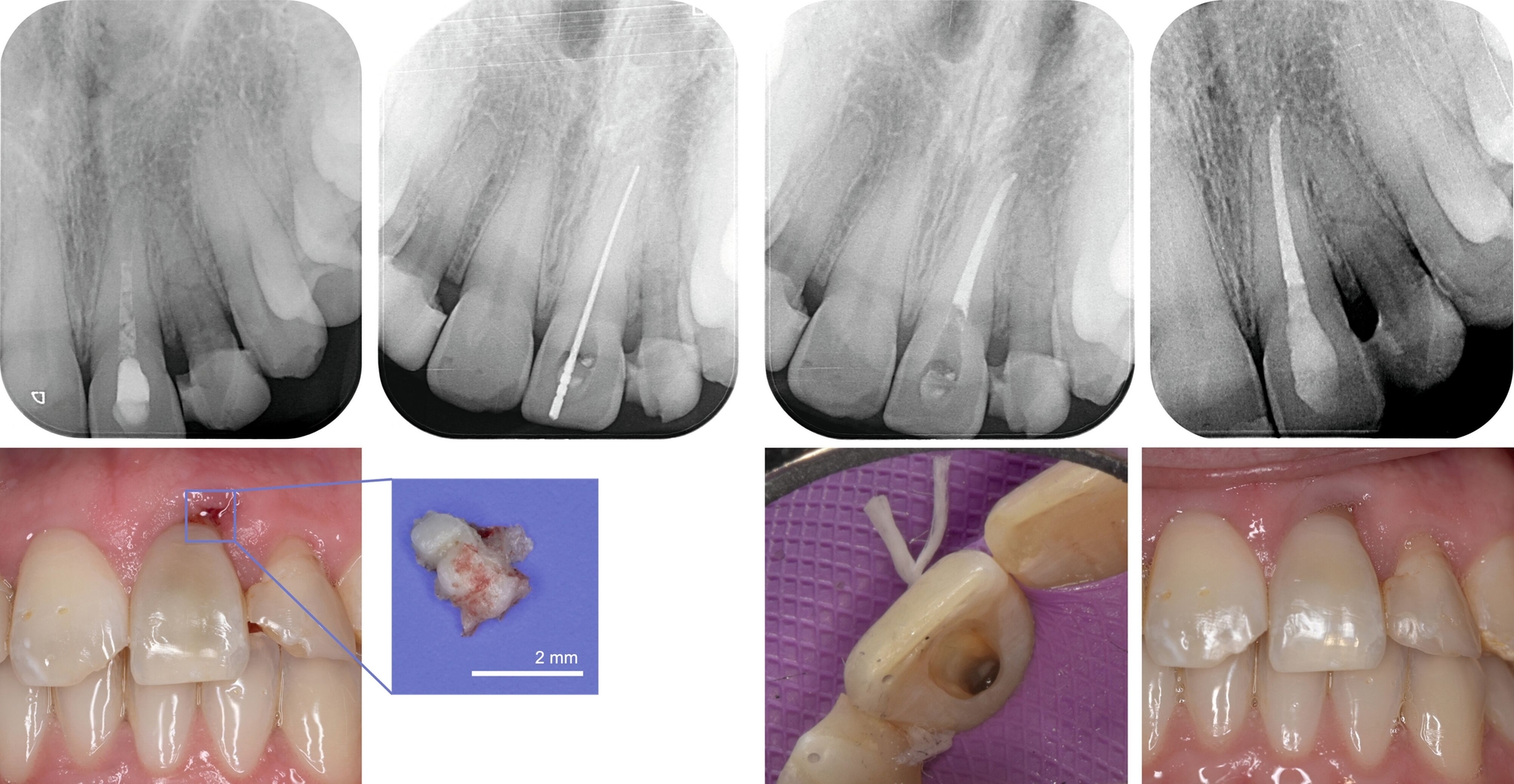
In der Zwischenzeit erfolgten eine reguläre Befunderhebung (Abbildung 4), eine professionelle Zahnreinigung und Mundhygieneinstruktion sowie die restaurative Versorgung kariöser Läsionen an Zahn 25 mesial und Zahn 16 mesial-okklusal (Abbildung 5). In der Röntgenkontrolle neun Monate nach dem Trauma zeigten sich keine Hinweise auf externe Resorptionen. Die endodontische Behandlung von Zahn 21 konnte daraufhin abgeschlossen werden.
Endo-Behandlung von Zahn 21
Die maschinelle Wurzelkanalaufbereitung von Zahn 21 erfolgte unter absoluter Trockenlegung mit dem Reciproc-System (R40, VDW, München). Während der Instrumentierung wurde kontinuierlich mit 3-prozentigem Natriumhypochlorit (NaOCl) gespült, gefolgt von einer Abschlussspülung mit 17-prozentigem EDTA und NaOCl. Die Obturation des Wurzelkanalsystems erfolgte mit der passenden Guttapercha und einem biokeramischen Sealer (AH Plus Bioceramic, Dentsply Sirona, Bensheim).
Da der Patient ausdrücklich kein internes Bleaching wünschte, wurde versucht, dem gräulichen Schimmer des Zahnes ästhetisch entgegenzuwirken. Dazu erfolgte zunächst die Entfernung oberflächlicher Blutreste aus den Dentintubuli durch Sandstrahlen der Zugangskavität und der Pulpakammer mit Aluminiumoxidpulver. Der ästhetische Effekt konnte durch die gezielte Applikation einer warm getönten Dentinmasse (Amaris O3, VOCO, Cuxhaven) verstärkt werden.
Zusätzlich wurde in Regio 21 ein kleiner Knochensequester entfernt (Abbildung 6). Zu einer Sequestration kommt es häufig bei einer Infektion des Alveolarknochens, wobei dessen vollständiger Abbau meist nicht gelingt, so dass der verbliebene Knochensequester über Monate von Granulationsgewebe umgeben und schließlich abgestoßen wird [DGMKG und DGZMK, 2022].
Frontzahnumformung und Dauerschienung von Zahn 22
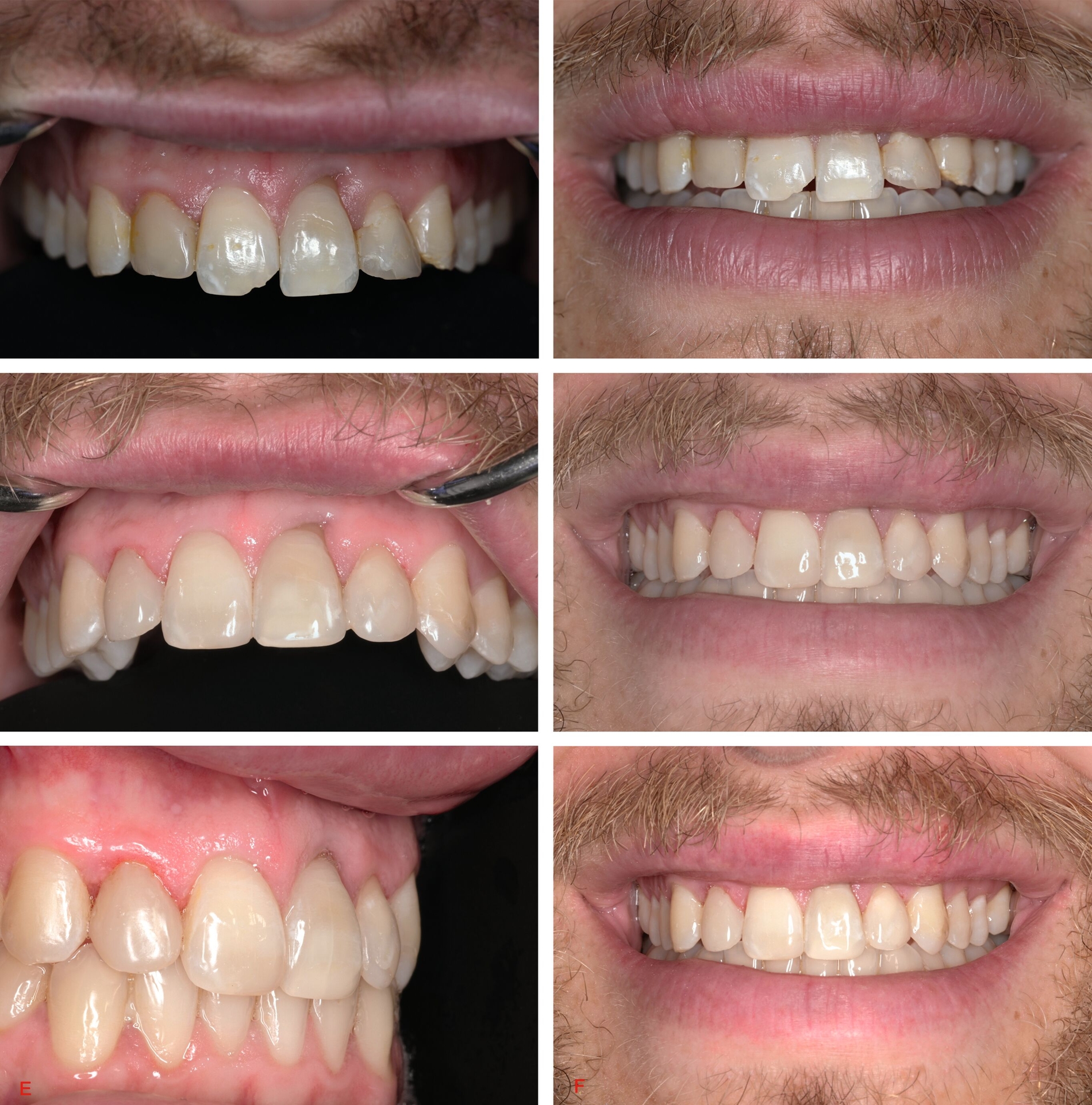
Im Rahmen der traumatischen Verletzung kam es an den Zähnen 11 und 21 zu Frakturen der Schneidekanten, die initial provisorisch mit Komposit versorgt wurden. Diese provisorischen Aufbauten sollten nun im Rahmen der definitiven Rehabilitation erneuert werden. Zudem war der Patient unzufrieden mit den vorhandenen, ästhetisch und funktionell unzureichenden Kompositaufbauten an den Zapfenzähnen 12 und 22. Eine persistierende Gingivitis in diesem Bereich, bedingt durch eine reduzierte Hygienefähigkeit durch überstehende Restaurationsränder, bestätigte die Entscheidung zur umfassenden Neugestaltung der Frontzahnsituation.
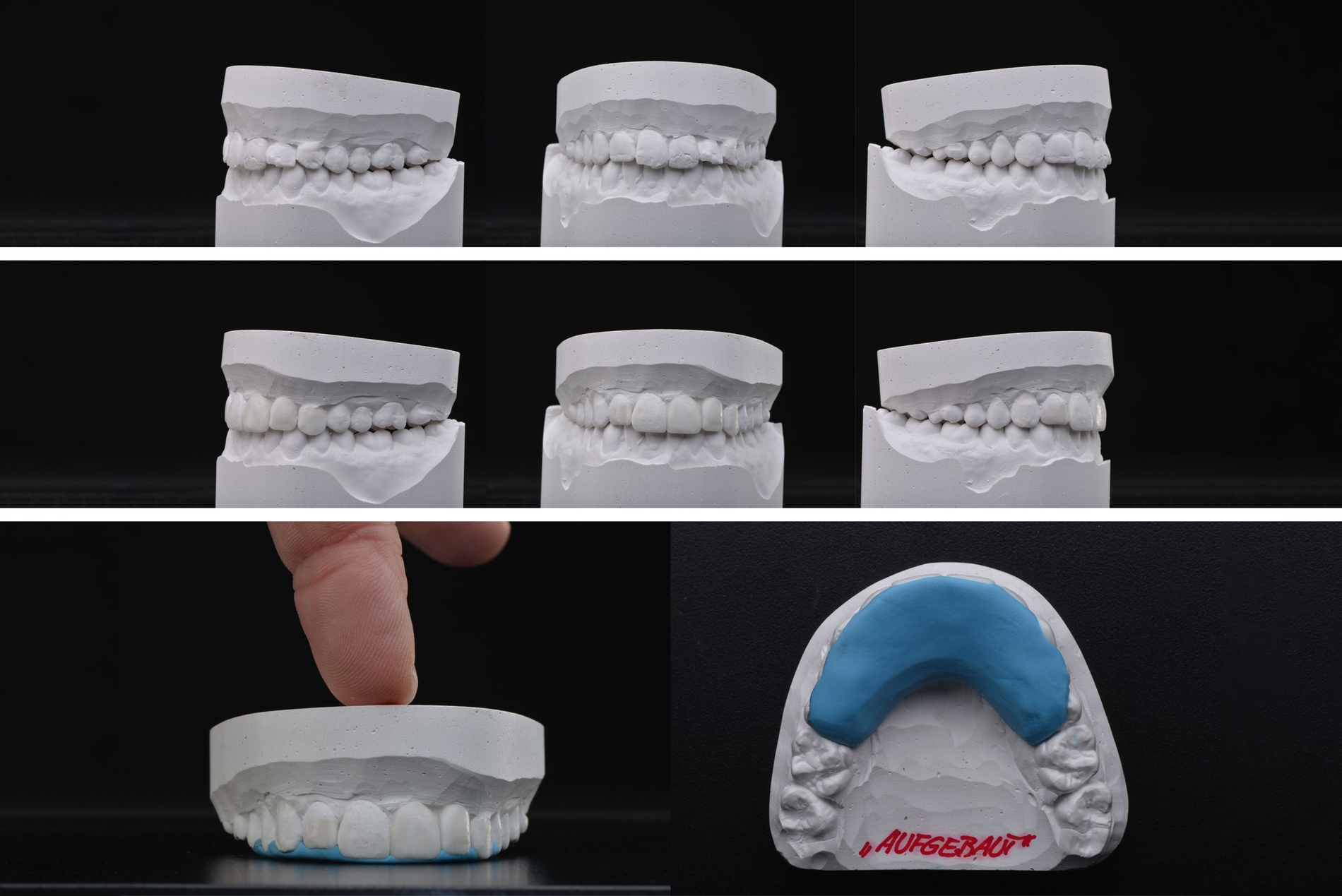
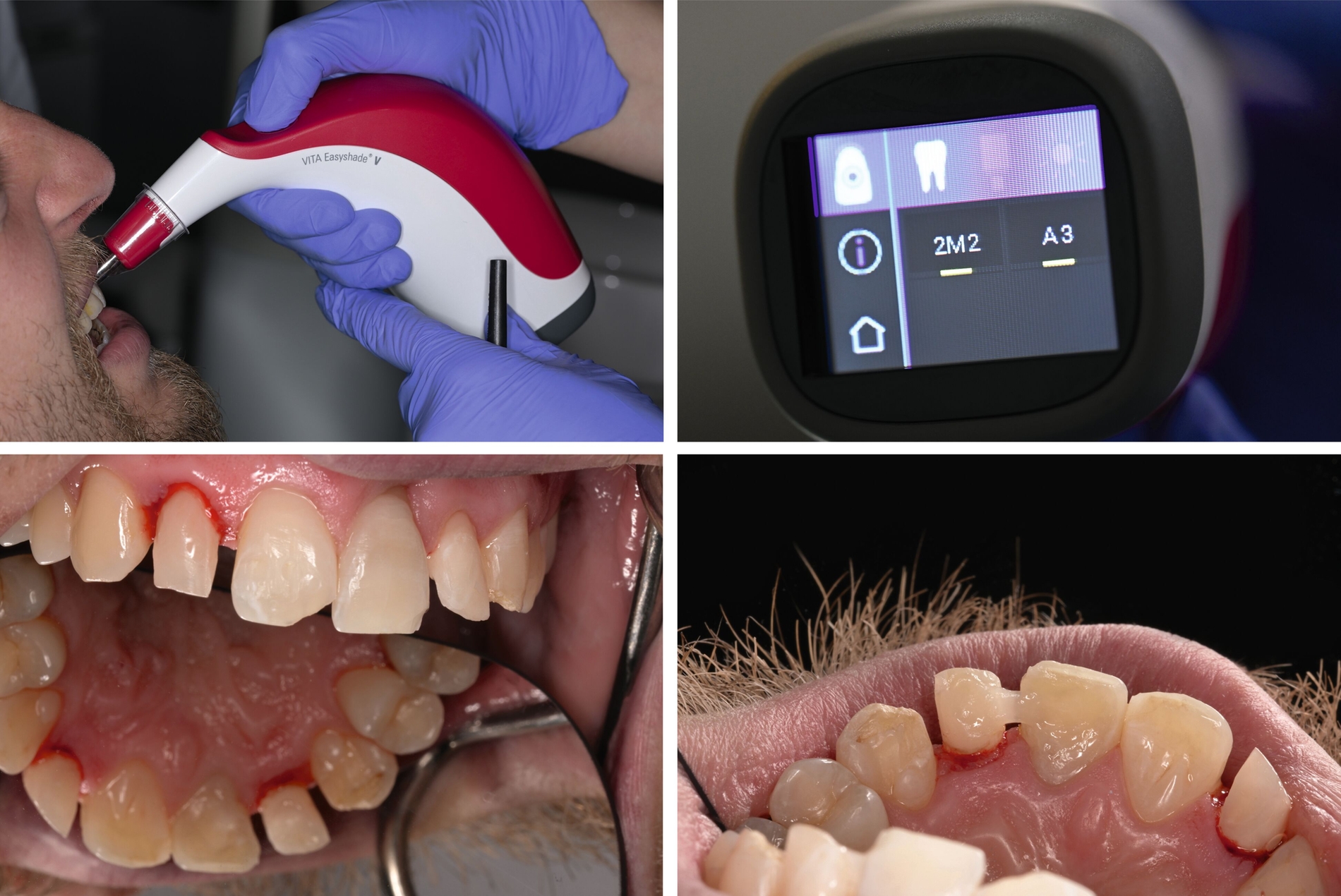
Aufgrund der durch die Wurzelfraktur weiterhin bestehenden Lockerung von Zahn 22 wurde eine permanente Glasfaserschienung durchgeführt. Nach Abdrucknahme erfolgte ein diagnostisches Wax-up auf dem Modell, das gemeinsam mit dem Patienten besprochen wurde. Darauf basierend wurde ein Silikonwall zur Umsetzung der geplanten Formgebung angefertigt (Abbildung 7). Die Farbbestimmung erfolgte digital mithilfe des Vita Easyshade® V (Vita Zahnfabrik, Bad Säckingen) (Abbildung 8A).
Die vorhandenen insuffizienten Kompositfüllungen an den Zähnen 12–22 wurden entfernt. An Zahn 21 wurde eine leichte Rille präpariert, um ausreichend Platz für die Glasfaserschienung des 22 zu schaffen; die zuvor vorhandene Trepanationsöffnung erleichterte diese Maßnahme zusätzlich (Abbildung 8C). Ein mit Methacrylatharz vorimprägnierter Glasfaserstrang (GrandTEC, VOCO, Cuxhaven) wurde auf die entsprechende Länge zugeschnitten, angepasst und in situ positioniert. Die Fixation erfolgte mit einem Flow-Komposit (Clearfil Majesty Flow, Kuraray Europe, Frankfurt am Main).
Der definitive ästhetische Aufbau der Zähne 13–23 wurde mit dem Nanohybrid-Komposit CLEARFIL MAJESTY™ ES-2 (Farbton A3, Classic, Kuraray Europe, Frankfurt am Main) durchgeführt. Zunächst wurde mithilfe des Silikonwalls die palatinale Wand aufgebaut. Anschließend erfolgte unter Anwendung der dynamischen Matrizentechnik die Ausformung der Approximalräume sowie der Randleisten. Die abschließende Politur erfolgte mit dem Venus®Supra-Poliersystem (Kulzer, Hanau), (Abbildung 9). Da der Patient aktiv Kontaktsport betreibt, wurde zusätzlich ein individueller Sportmundschutz angepasst, um insbesondere Zahn 22 mit seiner bestehenden Wurzelfraktur langfristig zu schützen (Abbildung 10).
Diskussion
Zahntraumata gehören zu den häufigsten oralen Notfällen: Studien zeigen, dass etwa ein Drittel der erwachsenen Bevölkerung im Laufe ihres Lebens eine dentale Verletzung erleidet [Glendor, 2008]. Besonders häufig betroffen sind die oberen Frontzähne, wobei Sportunfälle mit etwa 18 Prozent eine der Hauptursachen sind [Bücher et al., 2013]. In der Mehrzahl der Fälle treten Schmelz-Dentin-Frakturen ohne Pulpabeteiligung auf [Bücher et al., 2013] – ein Befund, der auch in diesem Fall beobachtet wurde.
Die akute Versorgung sollte sich stets an den Empfehlungen der entsprechenden aktuellen Leitlinie orientieren [DGMKG und DGZMK, 2022]. Hierzu zählt die Versorgung von Weichgewebe- und Hartgewebsverletzungen („Hartgewebe vor Weichgewebe“, „von innen nach außen“), die mitunter eine interdisziplinäre Zusammenarbeit erfordert.
Systemische Antibiotikatherapie
Eine Doxycyclin-Gabe wird bei schweren Dislokationsverletzungen diskutiert, da es die parodontale Heilung unterstützen soll und Resorptionen entgegenwirken kann [Krastl et al., 2021]. Jedoch kann gemäß der aktuellen Leitlinie und im Sinne des Antibiotic Stewardship keine Empfehlung für eine systemische Antibiotikagabe bei dentalem Trauma ausgesprochen werden [DGMKG und DGZMK, 2022]. Die in diesem Fall verabreichte systemische Antibiose wurde durch die umfangreichen Begleitverletzungen des umliegenden Weichgewebes begründet.
Wurzelfrakturen und Dauerschienung
Im dargestellten Fall lag neben einer ausgeprägten Dislokation von Zahn 21 eine Wurzelfraktur von Zahn 22 vor. Solche intraalveolären Frakturen erfordern eine differenzierte Beurteilung. Der Behandlungserfolg hängt von der Lage des Frakturspalts in Relation zum gingivalen Sulkus ab und davon, ob eine Kommunikation zur Mundhöhle besteht. Etwa 25 Prozent der betroffenen Zähne entwickeln eine Pulpanekrose [Abbott, 2019].
Die Schienungsdauer bei intraalveolären Wurzelfrakturen wird in der Leitlinie mit bis zu zwölf Wochen angegeben, abhängig von der Stabilität des Fragments [DGMKG und DGZMK, 2022]. Zwar birgt eine verlängerte Immobilisierung Risiken wie den Abbau der parodontalen Gewebe oder die knöcherne Ersatzresorption (Ankylose) [Andreasen et al., 2004], jedoch zeigen aktuelle Daten, dass eine Langzeitschienung in bestimmten Fällen sogar die Apposition von Hartgewebe im Frakturspalt fördern kann [Isaksson et al., 2021].
Die Neufassung der S2k-Leitlinie von 2022 erwähnt erstmals die Möglichkeit einer Dauerschienung – ein Vorgehen, das aufgrund der persistierenden Lockerung von Zahn 22 auch in diesem Fall Anwendung fand. Obwohl die Evidenzlage zur Schienung mit Glasfaserverstärkung bei Frontzahntraumata begrenzt ist, gilt sie bei Parodontitispatienten als etabliertes Verfahren zur Stabilisierung gelockerter Zähne. So berichten beispielsweise Kumbuloglu et al. von einer Überlebensrate der Schienung von rund 95 Prozent nach 4,5 Jahren bei der Fixierung parodontal kompromittierter Zähne mittels Glasfaserschienung [Kumbuloglu et al., 2011].
Ästhetische Rehabilitation
Die Entscheidung zur ästhetischen Kompositumformung ergab sich aus mehreren Faktoren: Trauma-bedingte Schneidekantenfrakturen an den Zähnen 11 und 22 sowie unzureichende (frühere) Kompositaufbauten an den Zapfenzähnen 12 und 22. Laut der neuen S3-Leitlinie zur direkten Kompositrestauration an bleibenden Zähnen handelt es sich dabei um eine evidenzbasierte, minimalinvasive Therapieoption mit guter Langzeitprognose [DGZ und DGZMK, 2024]. Eine Übersichtsstudie von Demarco et al. belegt eine Überlebensrate der Restaurationen von rund 85 Prozent bei einem Nachbeobachtungszeitraum von bis zu sieben Jahren sowie ein insgesamt gutes ästhetisches Behandlungsergebnis [Demarco et al., 2015]. Ein besonderer Vorteil direkter Kompositrestaurationen liegt in deren Reparaturfähigkeit: Kleinere Defekte können gezielt und substanzschonend versorgt werden, was die Gesamtlebensdauer der Restauration deutlich verlängert [Frese et al., 2013].
Fazit
Die Behandlung von Frontzahntraumata erfordert eine sorgfältige Diagnostik und einen individuell angepassten Therapieverlauf, die sich an aktuellen Leitlinien orientieren.
Die Kombination aus endodontischer Versorgung, gezielter Schienung und minimalinvasiver, ästhetischer Kompositrestauration ermöglicht in diesem Fall eine langfristige Stabilität und eine gute Wiederherstellung der Funktion und Ästhetik.
Eine enge Überwachung über mehrere Jahre ist unerlässlich, um den Behandlungserfolg nachhaltig zu sichern.
Nachsorge und Verlauf
Ein zentraler Aspekt der Traumabehandlung ist die strukturierte Nachkontrolle. Die Leitlinien empfehlen dazu für die meisten Verletzungsarten, dass nach der Akutbehandlung weitere klinische Kontrollen nach drei Wochen, sechs Wochen, drei Monaten, sechs Monaten und zwölf Monaten durchgeführt werden. Anschließend sollten für einen Zeitraum von mindestens fünf Jahren jährliche Follow-up-Untersuchungen erfolgen [DGMKG und DGZMK, 2022].
Literaturliste
Abbott, P. V. [2019]. Diagnosis and Management of Transverse Root Fractures. Journal of Endodontics, 45(12), S13–S27. doi.org/10.1016/j.joen.2019.05.009.
Andreasen, J. O., Andreasen, F. M., Mejàre, I., and Cvek, M. [2004]. Healing of 400 intra‐alveolar root fractures. 2. Effect of treatment factors such as treatment delay, repositioning, splinting type and period and antibiotics. Dental Traumatology, 20(4), 203–211. doi.org/10.1111/j.1600-9657.2004.00278.x.
Bücher, K., Neumann, C., Hickel, R., and Kühnisch, J. [2013]. Traumatic dental injuries at a G erman U niversity C linic 2004–2008. Dental Traumatology, 29(2), 127–133. doi.org/10.1111/j.1600-9657.2012.01149.x.
Clark, D., and Levin, L. [2019]. Prognosis and complications of mature teeth after lateral luxation. The Journal of the American Dental Association, 150(8), 649–655. doi.org/10.1016/j.adaj.2019.03.001.
De Souza, B. D. M., Dutra, K. L., Reyes-Carmona, J., Bortoluzzi, E. A., Kuntze, M. M., Teixeira, C. S., Porporatti, A. L., and De Luca Canto, G. [2020]. Incidence of root resorption after concussion, subluxation, lateral luxation, intrusion, and extrusion: a systematic review. Clinical Oral Investigations, 24(3), 1101–1111. doi.org/10.1007/s00784-020-03199-3.
Demarco, F. F., Collares, K., Coelho-de-Souza, F. H., Correa, M. B., Cenci, M. S., Moraes, R. R., and Opdam, N. J. M. [2015]. Anterior composite restorations: A systematic review on long-term survival and reasons for failure. Dental Materials, 31(10), 1214–1224. doi.org/10.1016/j.dental.2015.07.005.
DGMKG und DGZMK. [2022]. S2k-Leitlinie: Therapie des dentalen Traumas bleibender Zähne. Retrieved 18 May 2025, from www.awmf.org/leitlinien/detail/ll/083-004.html.
DGZ und DGZMK. [2024, January]. S3-Leitlinie: Direkte Kompositrestaurationen an bleibenden Zähnen im Front- und Seitenzahnbereich. Retrieved 18 June 2025, from www.awmf.org/leitlinien/detail/ll/083-028.html.
DiAngelis, A. J., Andreasen, J. O., Ebeleseder, K. A., Kenny, D. J., Trope, M., Sigurdsson, A., … Tsukiboshi, M. [2012]. International Association of Dental Traumatology guidelines for the management of traumatic dental injuries: 1. Fractures and luxations of permanent teeth. Dental Traumatology, 28(1), 2–12. doi.org/10.1111/j.1600-9657.2011.01103.x.
Ferrazzini Pozzi, E. C., and Von Arx, T. [2008]. Pulp and periodontal healing of laterally luxated permanent teeth: results after 4 years. Dental Traumatology, 24(6), 658–662. doi.org/10.1111/j.1600-9657.2008.00687.x.
Frese, C., Schiller, P., Staehle, H. J., and Wolff, D. [2013]. Recontouring teeth and closing diastemas with direct composite buildups: A 5-year follow-up. Journal of Dentistry, 41(11), 979–985. doi.org/10.1016/j.jdent.2013.08.009.
Glendor, U. [2008]. Epidemiology of traumatic dental injuries – a 12 year review of the literature. Dental Traumatology, 24(6), 603–611. doi.org/10.1111/j.1600-9657.2008.00696.x.
Isaksson, H., Koch, G., Bakland, L. K., and Andreasen, J. O. [2021]. Effect of splinting times on the healing of intra‐alveolar root fractures in 512 permanent teeth in humans: A Scandinavian multicenter study. Dental Traumatology, 37(5), 672–676. doi.org/10.1111/edt.12683.
Krastl, G., Weiger, R., Filippi, A., Van Waes, H., Ebeleseder, K., Ree, M., … Galler, K. [2021]. Endodontic management of traumatized permanent teeth – a comprehensive review. International Endodontic Journal, iej.13508. doi.org/10/gjfrpx.
Krastl, G., Filippi, A., and Weiger, R. [2019]. Primärversorgung nach Zahntrauma: MUSS – SOLL – KANN.
Kumbuloglu, O., Saracoglu, A., and Özcan, M. [2011]. Pilot study of unidirectional E-glass fibre-reinforced composite resin splints: Up to 4.5-year clinical follow-up. Journal of Dentistry, 39(12), 871–877. doi.org/10.1016/j.jdent.2011.09.012.
Von Arx, T., Filippi, A., and Lussi, A. [2001]. Comparison of a new dental trauma splint device (TTS) with three commonly used splinting techniques. Dental Traumatology, 17(6), 266–274. doi.org/10.1034/j.1600-9657.2001.170605.x.