Compound-Odontom als Eruptionshindernis
Ein 20‑jähriger systemisch gesunder Patient wurde nach Überweisung durch den Hauszahnarzt in der kieferchirurgischen Ambulanz vorgestellt. Hauptanlass war ein ausbleibender Zahndurchbruch mit multiplen Retentionslagen und persistierenden Milchzähnen. Klinisch zeigten sich keine extraoralen Auffälligkeiten. Parodontal war der Befund unauffällig.
Die Erstvorstellung fand am 21. Oktober 2025 statt. In der initialen Bildgebung (OPG, ergänzend DVT) fanden sich multiple retinierte und verlagerte Zähne sowie eine ausgeprägte radiopake Raumforderung im rechten anterioren Unterkiefer. Zur Diagnosesicherung erfolgte am 31. Oktober 2025 eine Probeentnahme, die histologisch mit einem Compound-Odontom vereinbar war. Die definitive operative Therapie erfolgte am 21. Januar 2026 in Intubationsnarkose.
Bildgebung und Diagnose
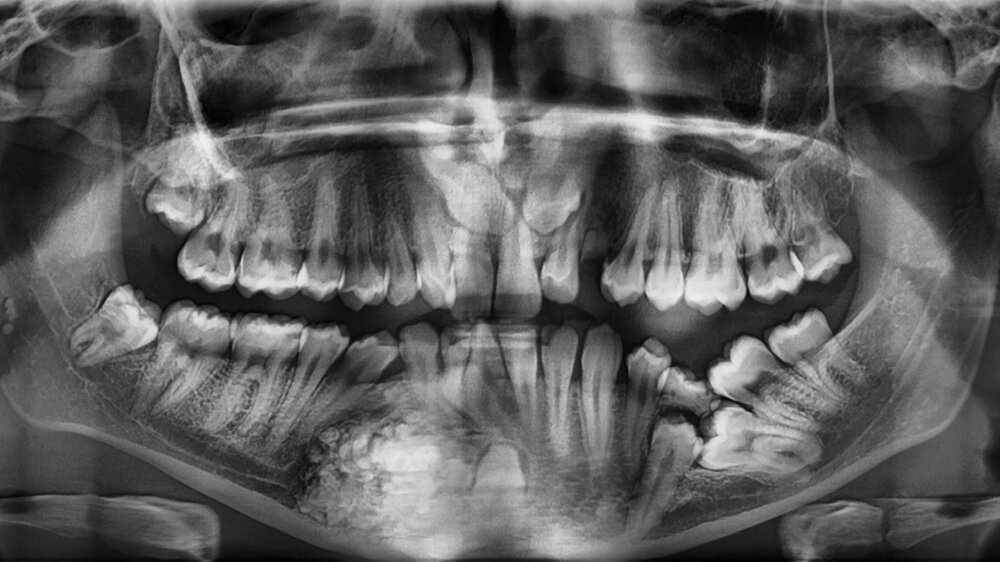
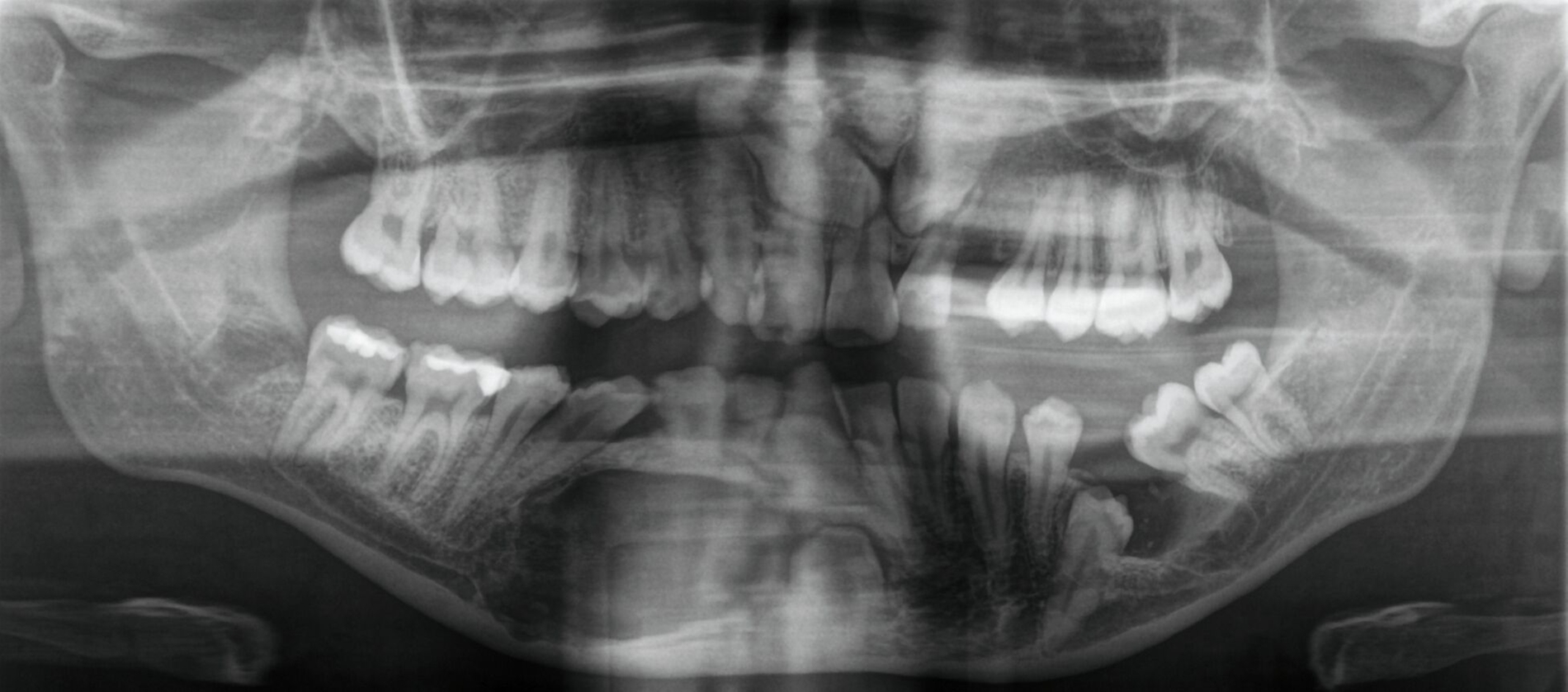
Im präoperativen OPG (Abbildung 1) zeigte sich eine umschriebene, überwiegend radiopake Läsion in Regio 42–44, vereinbar mit einem odontogenen Hartgewebstumor. Die Zähne 43 und 42 waren retiniert. Zusätzlich bestanden weitere Retentionen und Verlagerungen (18, 28, 36, 48 sowie 13 und 23).
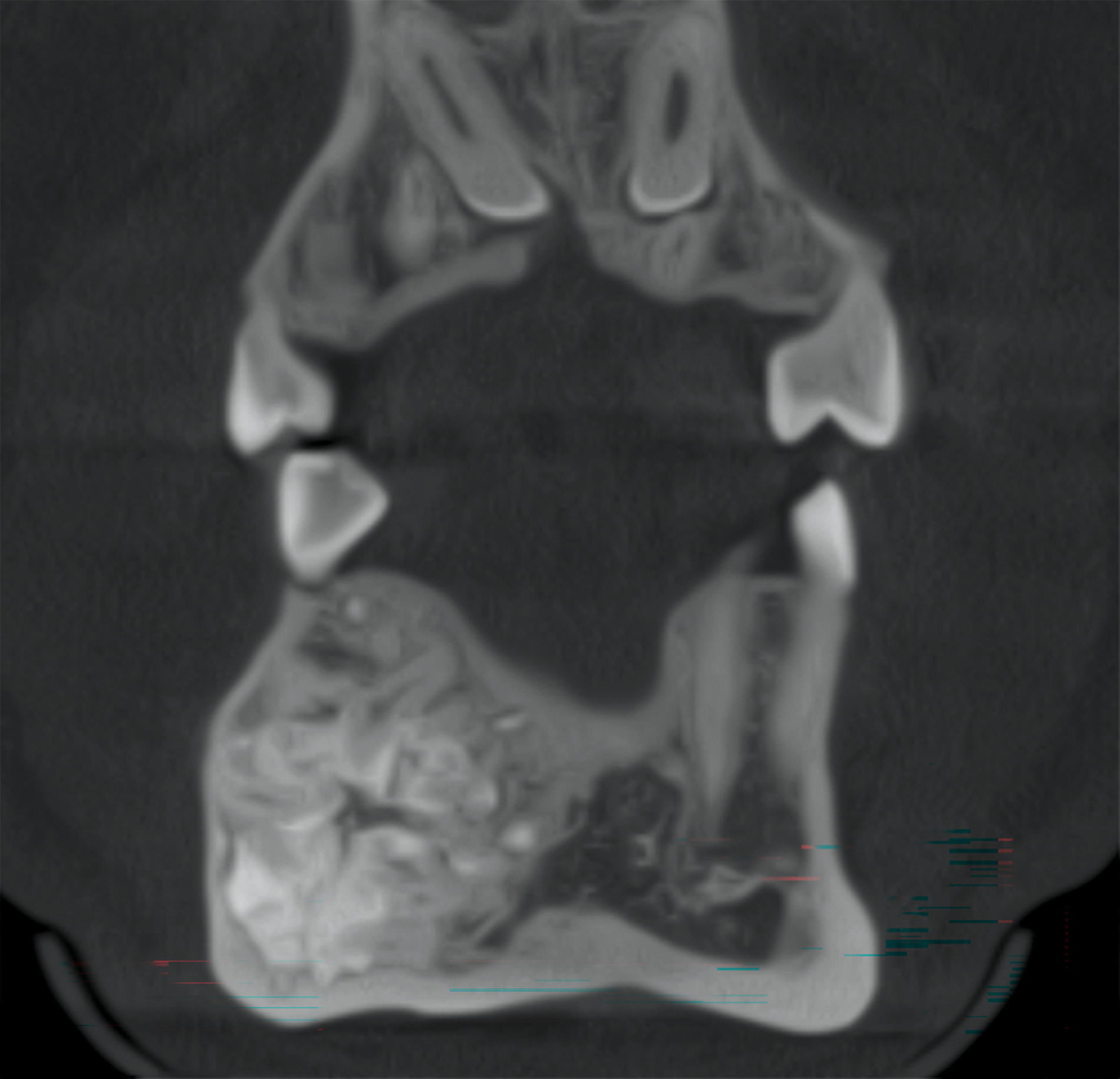
Die DVT (Abbildung 2) diente der dreidimensionalen Lokalisation der Läsion (circa 2,0 × 1,5 × 2,5 cm), der Beurteilung der Relation zu den Nachbarzähnen und der Lagebeziehung zu neurovaskulären Strukturen [Vanhoenacker et al., 2020]. Dabei zeigte sich eine Verdrängung des Nervus mentalis rechts in unmittelbarer Nachbarschaft zum Befund.
Therapieplanung
Primäre Ziele der Erstoperation waren die vollständige Resektion des Odontoms, die Sanierung nicht erhaltungswürdiger retinierter beziehungsweise verlagerter Zähne mittels Osteotomie sowie die Rekonstruktion des entstandenen mandibulären Defekts, um eine stabile Grundlage für die weitere funktionelle Rehabilitation zu schaffen.
Die Retention der Zähne 42 und 43 wurde als durch die Läsion bedingte Eruptionsbarriere interpretiert. Nach Entfernung der Obstruktion ist eine sekundäre Freilegung mit Ankettung zur orthodontischen Traktion geplant.
Operatives Vorgehen
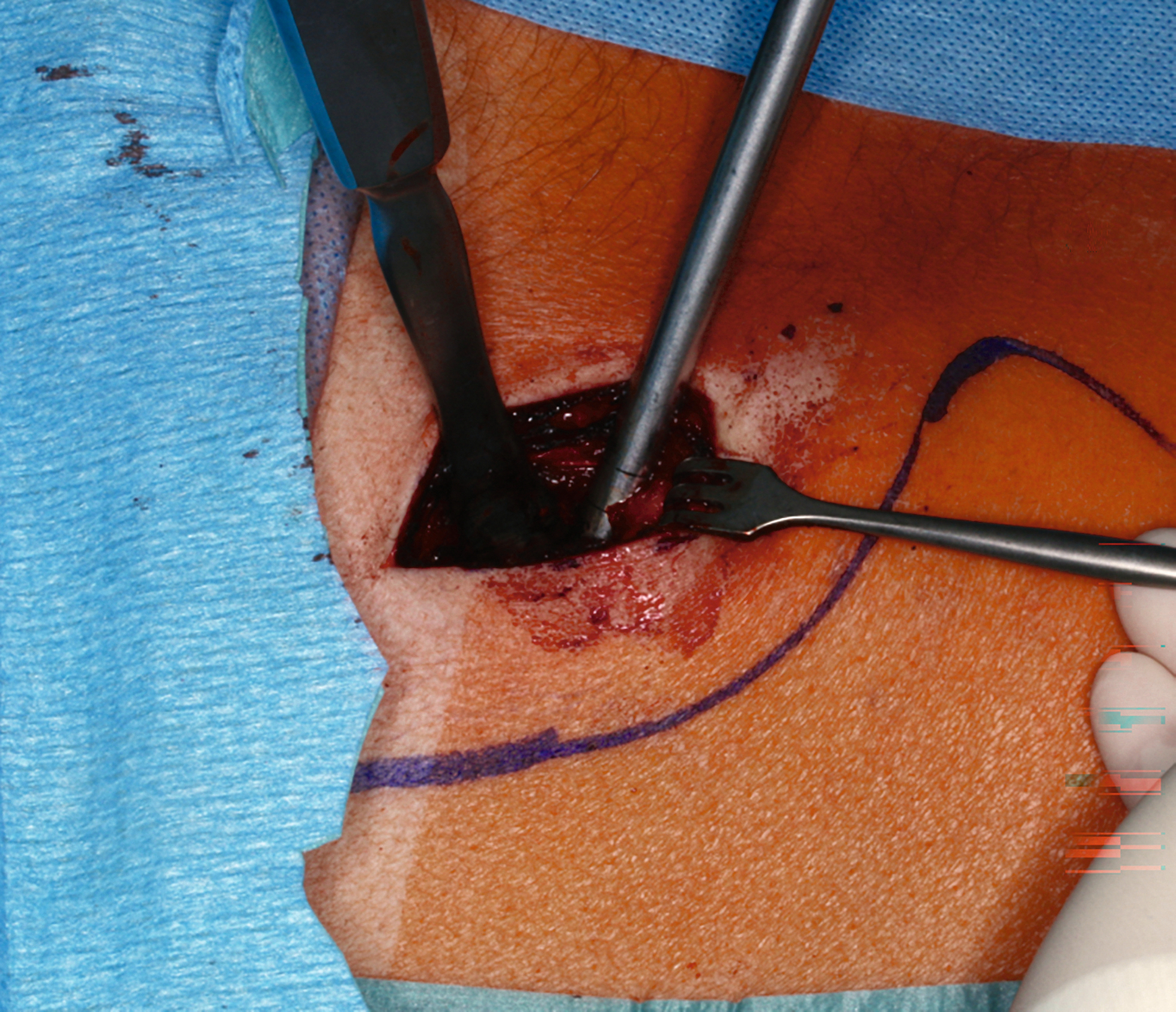
Die Operation erfolgte in nasaler Intubationsnarkose. Nach intraoraler Reinigung und Infiltrationsanästhesie im OP‑Gebiet wurde zunächst autologe Beckenkammspongiosa gewonnen. Über einen Hautschnitt am Beckenkamm wurde ein Kortikalisdeckel osteotomiert, beiseitegelegt und Spongiosa mittels Trepanbohrer entnommen (Abbildung 3). Anschließend erfolgten Hämostase, schichtweiser Wundverschluss und steriler Verband.
Intraoral wurden in Regio 18 und 48 Mukoperiostlappen gebildet, die Kieferkämme dargestellt und die retinierten Zähne durch Osteotomie mit der Kugelfräse freigelegt und entfernt. Der Zahn 48 konnte durch komplikationslose Hebelextraktion entfernt werden. Die persistierenden Milchzähne 72 und 85 wurden atraumatisch extrahiert.
Im Unterkiefer wurde in Regio 35–45 eine paramarginale Schnittführung gewählt und der Unterkieferkörper bis zum Unterkieferrand dargestellt. Der Nervus mentalis wurde beidseits dargestellt und geschont.
Linksseitig wurde der vollständig verlagerte Zahn 36 knöchern dargestellt. Der Nervus alveolaris inferior wurde intraoperativ dargestellt und konsequent geschont. Der Zahn 36 wurde mittels Osteotomie mobilisiert und entfernt. Der Nervverlauf zeigte sich jederzeit visuell intakt.
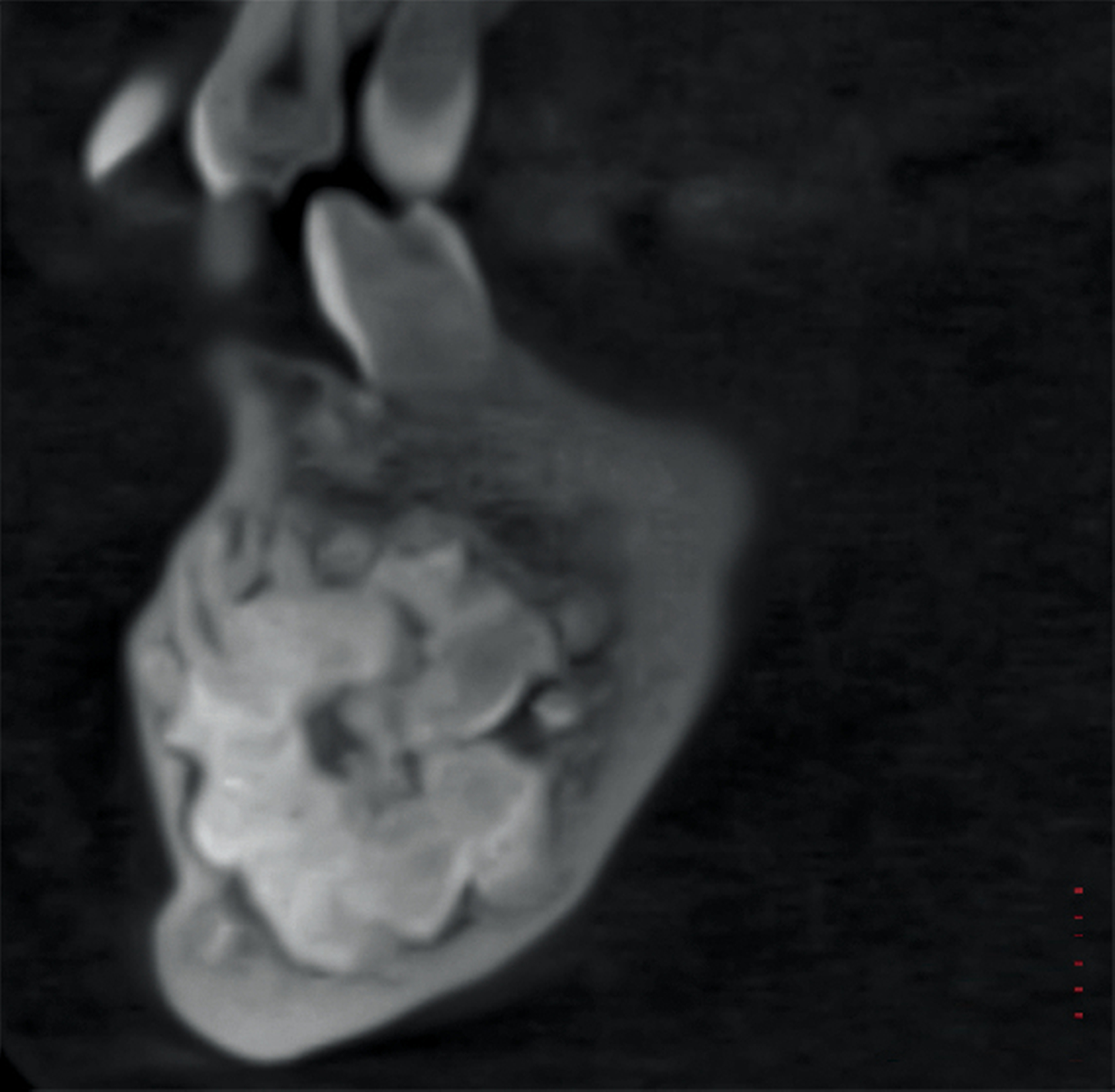
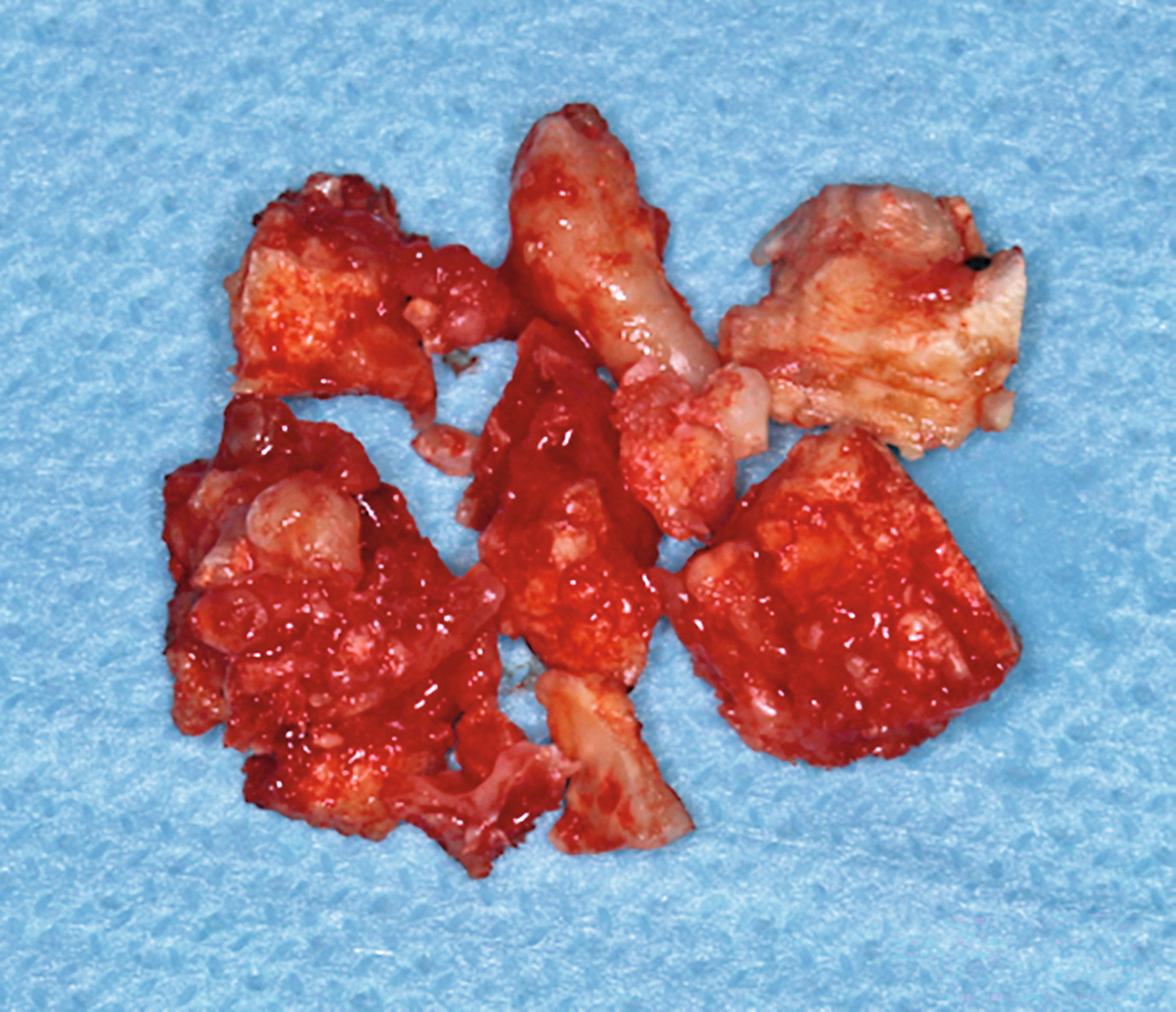
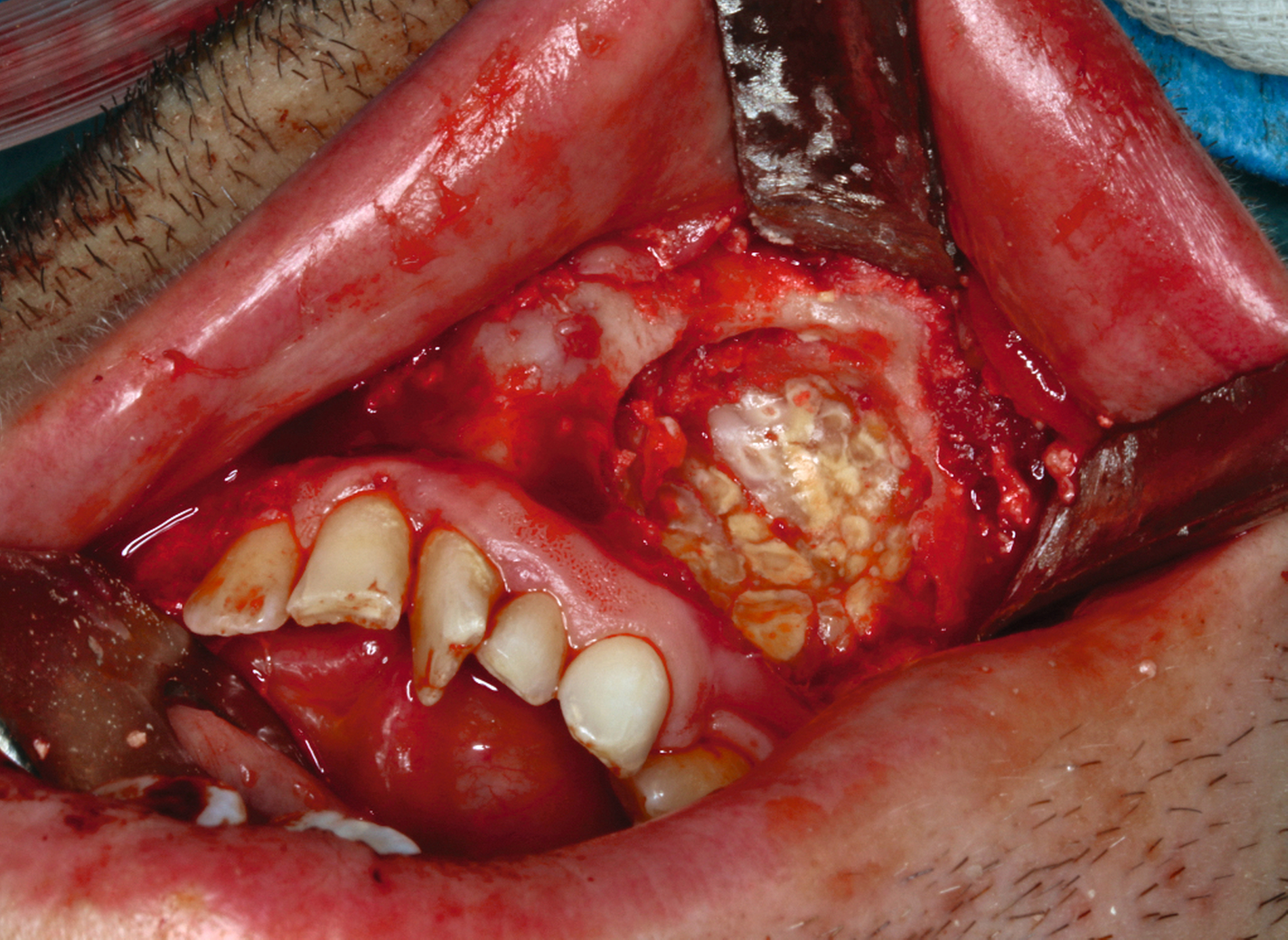
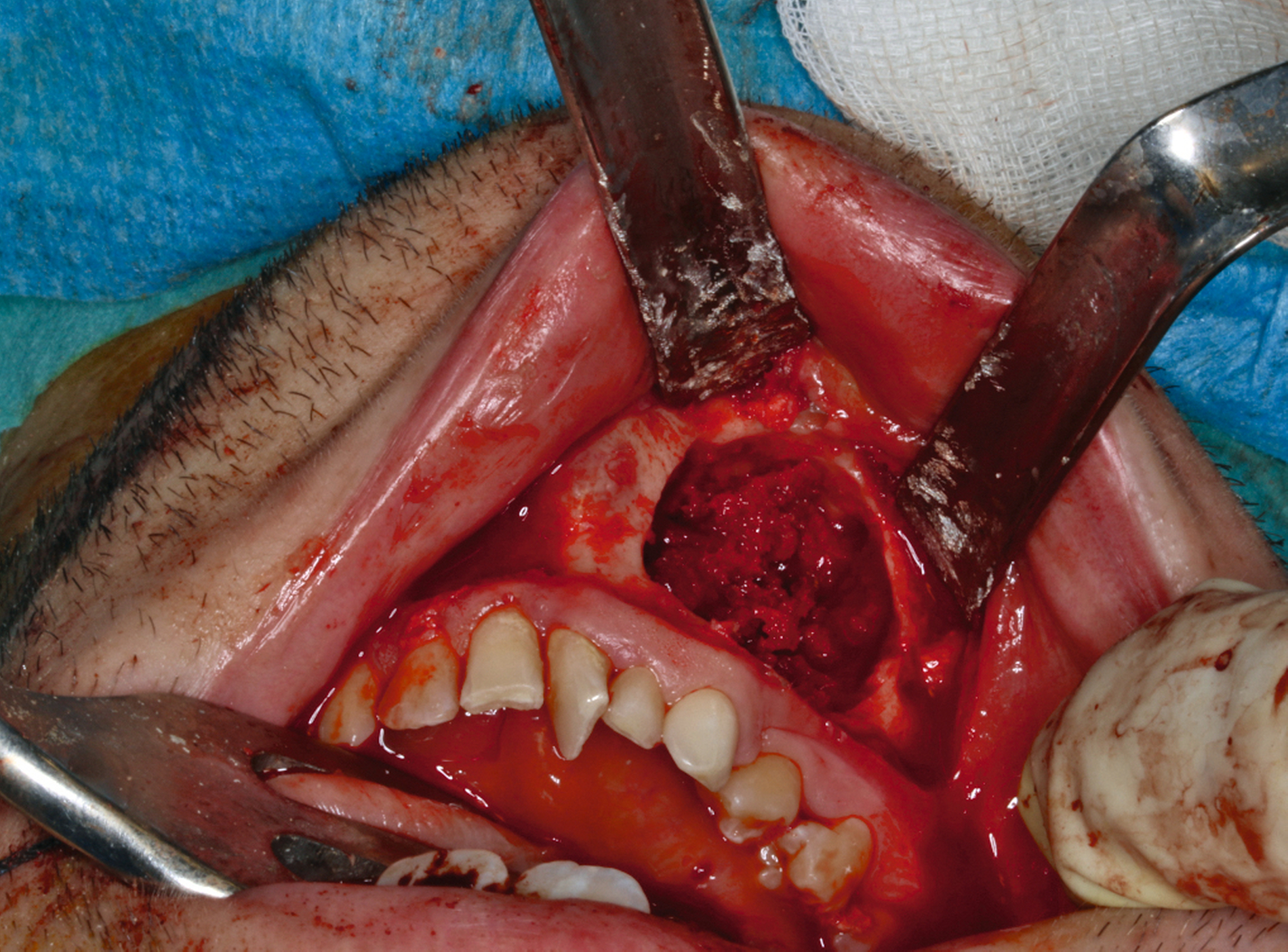
Im Bereich 42–44 wurde die vestibuläre Kompakta osteotomiert, um das Odontom zu exponieren. Die Läsion wurde zunächst stückweise erschwert herausgemeißelt, da sich das Odontom nicht vom Knochen absetzen ließ und vollständig verknöchert war. Verbleibende Anteile wurden mittels Kugelfräse vollständig ausgefräst (Abbildung 4).
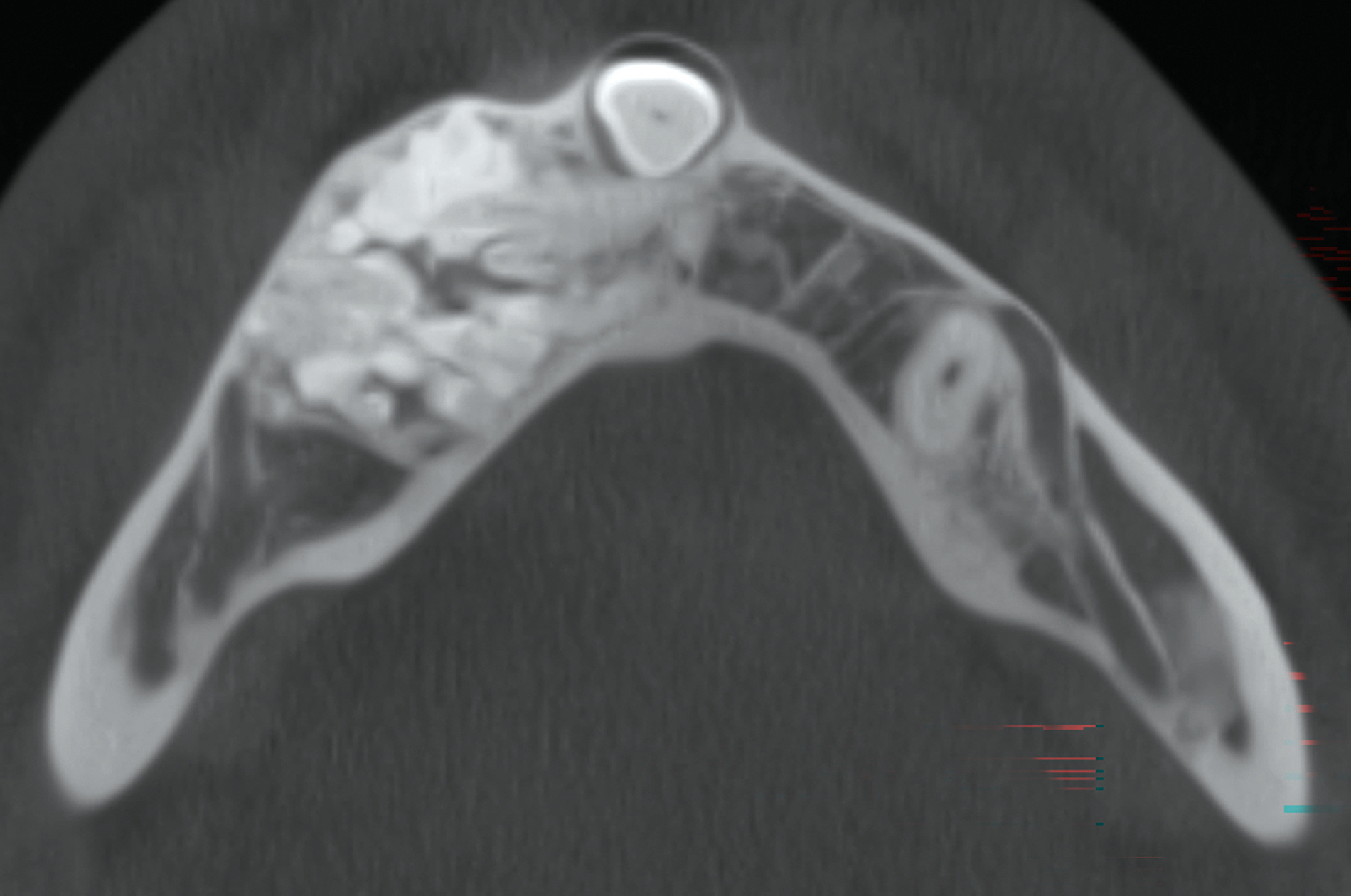
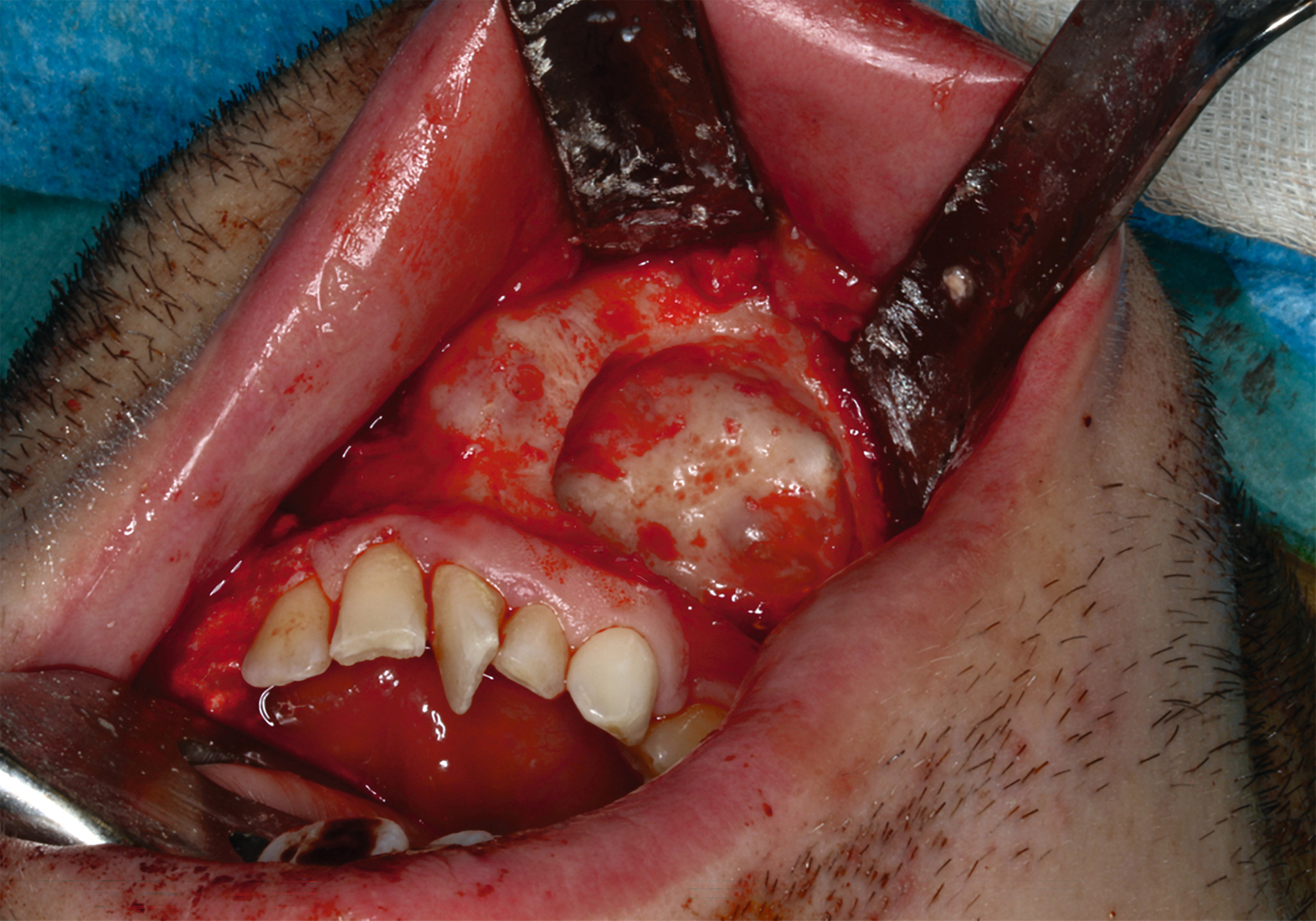
Nach gründlicher Spülung und Kontrolle auf Restanteile wurde das Präparat zur histologischen Untersuchung eingesandt. Der knöcherne Defekt wurde mit autologer Beckenkammspongiosa aufgefüllt (Abbildung 5) und mit dem entnommenen Kortikalisdeckel abgedeckt. Der spannungsfreie Wundverschluss erfolgte mit resorbierbarem Nahtmaterial (Monocryl 4‑0).
Histopathologie
Histologisch zeigten sich Anteile von Dentin neben vitalen spongiösen Knochenfragmenten. Unter Berücksichtigung der klinischen und radiologischen Befunde wurde das Bild als mit einem Compound-Odontom vereinbar beurteilt. Hinweise auf Malignität ergaben sich nicht.
Postoperativer Verlauf und Nachsorge
Der postoperative Verlauf gestaltete sich komplikationslos. Der Patient blieb zur Überwachung und Schmerzeinstellung stationär und konnte am 24. Januar 2026 in gutem Allgemeinzustand entlassen werden. Die Sensibilität im Versorgungsgebiet des N. mentalis/N. alveolaris inferior war beidseits klinisch unauffällig bei erhaltener Spitz-/Stumpf-Diskrimination.
Aufgrund des ausgedehnten Defekts wurde eine weiche Kost für sechs Wochen bei erhöhter Frakturgefahr angeraten. Für geplante kieferorthopädische Bewegungen im Defektbereich wurde eine Mindestwartezeit von drei Monaten zur Einheilung der Spongiosa empfohlen. Postoperativ wurde ein OPG (Abbildung 6) angefertigt.
Diskussion
Odontome werden in der aktuellen WHO‑Klassifikation als benigne, gemischte odontogene Läsionen eingeordnet und aufgrund ihres begrenzten Wachstums vielfach als hamartomatöse Fehlbildung verstanden [Soluk-Tekkesin und Wright, 2022]. Klinisch stehen verzögerter Zahndurchbruch, Retention und Verlagerung und seltener lokale Schwellung oder zystische Begleitveränderungen im Vordergrund [Decolibus et al., 2023].
Radiologisch werden Compound-Odontome typischerweise als multiple, zahnähnliche Dentikel innerhalb eines dünnen radioluzenten Saums beschrieben, während komplexe Odontome eine amorphe, radiopake Masse darstellen. Die DVT ergänzt die Panoramaaufnahme insbesondere bei Nähe zu neurovaskulären Strukturen und zur OP‑Planung [Vanhoenacker et al., 2020].
Odontome werden häufig in der zweiten Lebensdekade diagnostiziert und sind eine der häufigsten odontogenen Läsionen. Retrospektive Studien zeigen, dass die häufigste klinische Auswirkung die Zahnimpaktion beziehungsweise der verzögerte Zahndurchbruch ist [Decolibus et al., 2023].
In dem vorliegenden Fall war die Lokalisation in der anterioren Mandibula kombiniert mit der Ausdehnung und der Verlagerung des N. mentalis therapeutisch relevant, da die Operation nicht nur die Läsion selbst, sondern auch den Schutz neurovaskulärer Strukturen und die Rekonstruktion des Defekts adressieren musste.
Die Bildgebung ist für Diagnose und OP‑Planung zentral. Während das OPG einen orientierenden Überblick liefert, ermöglicht die DVT die dreidimensionale Beurteilung von Ausdehnung, Zahn- und Nervenrelation sowie möglicher Resorptionen [Vanhoenacker et al., 2020].
Gerade bei radiopaken oder gemischt-dichten Läsionen ist die differenzialdiagnostische Einordnung anspruchsvoll und sollte eine klinisch‑radiologisch‑histologische Korrelation einschließen. Zu den wichtigsten Differenzialdiagnosen radiopaker und perikoronaler Läsionen zählen adenomatoide odontogene Tumoren, calcifizierende epitheliale odontogene Tumoren (Pindborg‑Tumor), zementbildende Läsionen (zum Beispiel Zementoblastom), fibro‑ossäre Läsionen (zum Beispiel zemento‑ossifizierendes Fibrom), idiopathische Osteosklerosen sowie bei zystischer Komponente die calcifying odontogenic cyst (Gorlin‑Zyste), die in einem relevanten Anteil mit odontogenen Tumoren wie Odontomen assoziiert sein kann [Attouchi et al., 2024].
Eine besondere Schnittstelle stellt das Ameloblastische Fibro-Odontom dar, das in neueren Klassifikationen teilweise als „developing odontoma“ diskutiert wird. Klinisch helfen Alter und Läsionsmorphologie bei der Abgrenzung, die definitive Diagnose bleibt jedoch histopathologisch [Soluk-Tekkesin und Wright, 2022].
Therapeutisch gilt die vollständige chirurgische Entfernung als Standard, um Retentionsursachen zu beseitigen und eine sichere Sanierung zu erzielen [Decolibus et al., 2023]. Rezidive sind insgesamt selten, werden aber beschrieben: Eine sorgfältige Entfernung von Kapsel-/Restanteilen und radiologische Verlaufskontrollen sind daher sinnvoll [Alarcón Apablaza et al., 2024].
Die Entscheidung zur Defektauffüllung mit autologer Beckenkammspongiosa beruht auf dem Prinzip, bei großen mandibulären Defekten die Stabilität zu erhöhen und die Regeneration zu unterstützen. Zwar kann in ausgewählten Fällen auch eine spontane Knochenheilung nach Enukleation großer odontogener Läsionen beobachtet werden [Perjuci et al., 2018], jedoch werden bei ausgedehnten Defekten, insbesondere im Unterkiefer, häufig augmentative Strategien eingesetzt, um die mechanische Belastbarkeit zu verbessern und das Risiko pathologischer Frakturen zu reduzieren.
Autologe Transplantate aus dem Beckenkamm gelten weiterhin als Referenzmaterial. In klinischen Studien zu nichtvaskularisierten Beckenkammtransplantaten werden hohe Erfolgsraten für mandibuläre Defekte beschrieben [Khattak et al., 2025]. Gleichzeitig ist die Entnahmemorbidität (Schmerz, Hämatom, Gangbildstörung) in die Indikationsstellung einzubeziehen.
Im Kontext odontombedingter Retention, insbesondere von Eckzähnen, ist nach Entfernung der Eruptionsbarriere die Frage nach Spontandurchbruch versus chirurgisch-orthodontischer Einordnung klinisch zentral. Die geschlossene Freilegung mit Attachment und primärer Reposition des Weichgewebes wird häufig gewählt, um das gingivale Weichgewebe zu schonen und eine kontrollierte Traktion zu ermöglichen.
In der Cochrane-Übersicht zur Exposition palatinal verlagerter Oberkiefereckzähne zeigte sich keine eindeutige Überlegenheit der offenen gegenüber der geschlossenen Technik für die untersuchten Outcomes. Die Evidenz wurde insgesamt als niedrig eingestuft. Andere systematische Reviews und Meta-Analysen deuten auf mögliche Unterschiede (zum Beispiel geringere Behandlungsdauer oder unterschiedliche Komplikationsprofile) hin, erlauben aber angesichts heterogener Studiendesigns keine robusten generalisierbaren Empfehlungen.
Bei großen knöchernen Defekten mit autologer Spongiosaaugmentation ist zudem das Timing orthodontischer Kräfte relevant. Eine Phase der knöchernen Konsolidierung vor aktiver Zahnbewegung erscheint plausibel und wurde im vorliegenden Fall mit mindestens drei Monaten empfohlen [Cassina et al., 2018; Parkin et al., 2017].
Fazit
Der vorliegende Fall zeigt, dass ausgedehnte Odontome der Mandibula trotz benignem Charakter eine komplexe chirurgische Herausforderung darstellen können. Eine sorgfältige DVT‑gestützte Planung, der Schutz von Nervenstrukturen und ein rekonstruktives Defektmanagement mit autologer Spongiosa können eine komplikationsarme Sanierung ermöglichen. Interdisziplinäre Anschlusskonzepte (KFO/Prothetik) sollten frühzeitig geplant und an die knöcherne Konsolidierung angepasst werden.
Literaturliste
Alarcón Apablaza J, Muñoz G, Arriagada C et al. (2024) Odontoma Recurrence. The Importance of Radiographic Controls: Case Report with a 7-Year Follow-Up. In: Medicina. p 1248.
Attouchi Ia-O, Oualha L, Belkacem Chebil R et al. (2024) Calcifying Odontogenic Cyst Associated with Complex Odontoma: Report of a Rare Case.
Cassina C, Papageorgiou SN, Eliades T (2018) Open versus closed surgical exposure for permanent impacted canines: a systematic review and meta-analyses. European Journal of Orthodontics 40:1-10.
Decolibus KA, Rasner DS, Okhuaihesuyi O et al. (2023) Clinicoradiopathologic Analysis of Odontomas: A Retrospective Study of 242 Cases. In: Dentistry Journal. p 253.
Khattak S, Jamal M, Ullah K et al. (2025) Role of Non-vascularized Iliac Crest Graft as an Autogenous Bone Graft for Mandibular Lateral Continuity Defects Reconstruction—A Descriptive Case Series Study. Journal of Pharmacy and Bioallied Sciences 17.
Parkin N, Benson PE, Thind B et al. (2017) Open versus closed surgical exposure of canine teeth that are displaced in the roof of the mouth. Cochrane Database of Systematic Reviews.
Perjuci F, Ademi-Abdyli R, Abdyli Y et al. (2018) Evaluation of Spontaneous Bone Healing After Enucleation of Large Residual Cyst in Maxilla without Graft Material Utilization: Case Report. Acta Stomatologica Croatica 52:53-60.
Soluk-Tekkesin M, Wright JM (2022) The World Health Organization Classification of Odontogenic Lesions: A Summary of the Changes of the 2022 (5th) Edition.
Vanhoenacker FM, Bosmans F, Vanhoenacker C et al. (2020) Imaging of Mixed and Radiopaque Jaw Lesions. Seminars in Musculoskeletal Radiology 24:558-569.