Prävention verbessert die Mundgesundheit lebenslang
Für die erstmals vorgenommenen Längsschnittanalysen wurden Teilnehmende der Fünften Deutschen Mundgesundheitsstudie (DMS V) aus dem Jahr 2014 nach rund neun Jahren wieder untersucht. Anders als in den bisherigen Querschnittserhebungen konnten damit erstmals individuelle Veränderungen über die Zeit erfasst und Krankheitsverläufe genauer nachvollzogen werden.
Prof. Dr. A. Rainer Jordan, Wissenschaftlicher Direktor des IDZ, hob bei der Vorstellung der DMS • 6 im Haus der Bundespressekonferenz den besonderen Wert dieses Ansatzes hervor: „Erstmals ist es möglich, nicht nur Prävalenzen zu beschreiben, sondern auch Neuerkrankungen und Krankheitsprogressionen über zwei Messzeitpunkte hinweg sichtbar zu machen.“ Mit 300 bis 400 erneut untersuchten Personen pro Altersgruppe sei dabei eine belastbare Grundlage für verlässliche Aussagen erreicht worden.
Die Adoleszenz ist eine kritische Phase
Für Jordan zeigen die Längsschnittdaten vor allem eines: „Die Erfolge der Kariesprävention in Deutschland sind nachhaltig und reichen inzwischen bis ins Erwachsenenalter!“ Die seit Jahrzehnten etablierte Präventionsstrategie mit Gruppen- und Individualprophylaxe, Früherkennung und Fluoridanwendung habe zu einem grundlegenden Wandel geführt – weg von der reparativen Versorgung, hin zu einer präventionsorientierten Zahnmedizin.
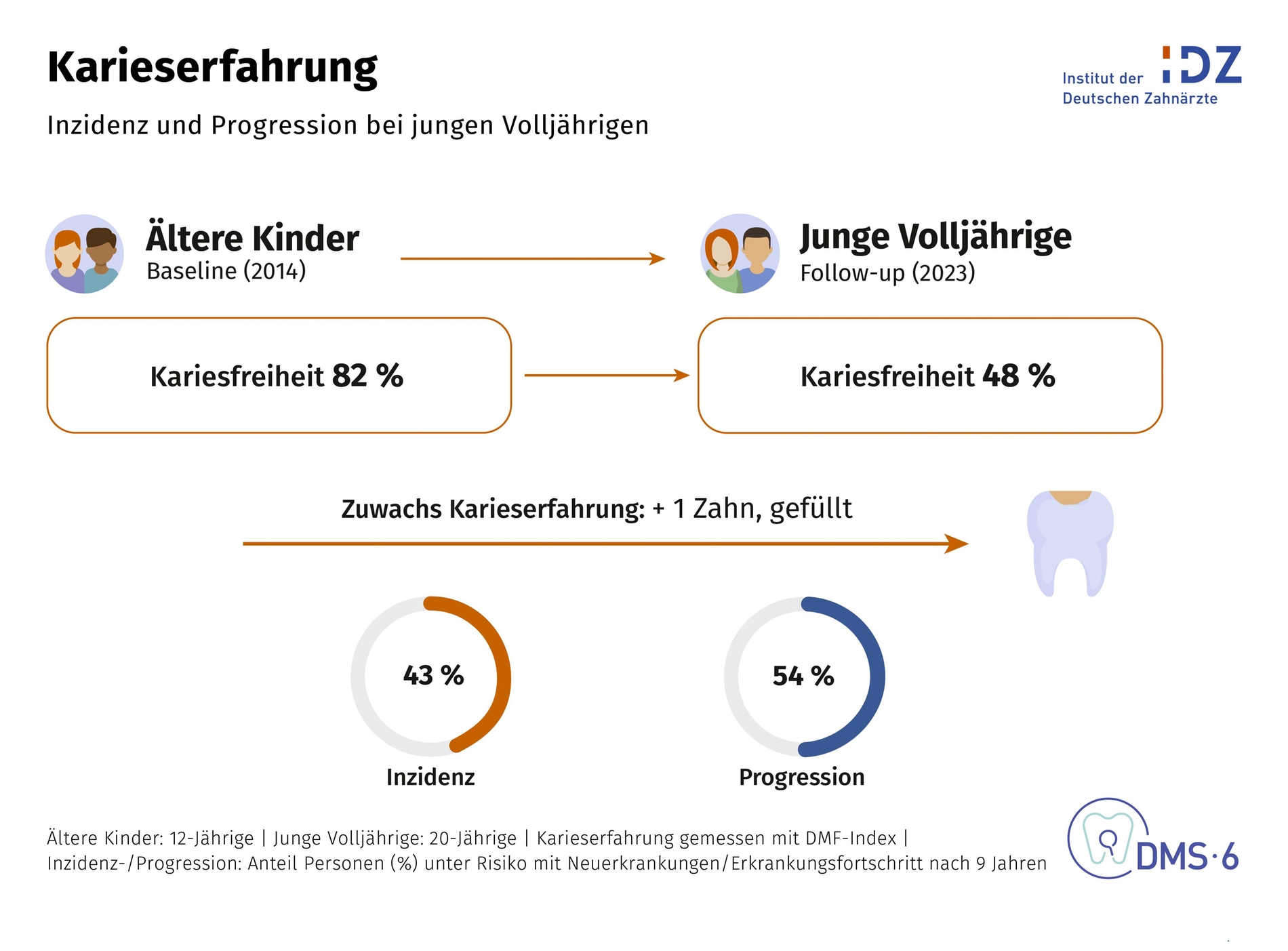
Besonders deutlich werde der Shift bei Kindern und Jugendlichen. Zugleich beweisen die neuen Daten, dass die Adoleszenz eine kritische Phase bleibt. Von den ehemals kariesfreien Zwölfjährigen entwickelten innerhalb von neun Jahren 43 Prozent eine Karieserfahrung. Im Durchschnitt kommt in dieser Zeit ein betroffener Zahn hinzu. Lag zu Beginn bereits eine Karieserfahrung vor, war die weitere Progression noch wahrscheinlicher. Jordan wertete das als Hinweis darauf, dass die Prävention in der Jugend keineswegs an Bedeutung verliert. Im Gegenteil: Gerade in dieser Lebensphase müsse der präventive Fokus weiter hoch bleiben.
In den folgenden Altersgruppen nimmt diese Dynamik wieder ab. Bei Erwachsenen und Senioren liegt die Progression zwar ebenfalls auf hohem Niveau, die Zuwächse sind aber deutlich kleiner. Im Mittel kommt bei den älteren Erwachsenen nur noch etwa ein halber Zahn und bei den Senioren noch weniger hinzu. Das spricht für Jordan dafür, dass die Kariesdynamik vor allem in der Adoleszenz besondere Aufmerksamkeit verdient.
Hintergrund zur DMS • 6
Die DMS • 6 hat die Mundgesundheit der gesamten Bevölkerung in Deutschland untersucht. Dazu wurden von 2021 bis 2023 an 90 Untersuchungszentren in Deutschland rund 3.400 Menschen aus diversen Altersgruppen und sozialen Gruppen in einer repräsentativen Erhebung befragt und zahnmedizinisch-klinisch untersucht. Für die erstmals erhobenen Längsschnittergebnisse wurden Studienteilnehmende aus der DMS V von 2014 erneut untersucht. Folgende Altersgruppen nahmen an der Studie teil:
ältere Kinder (zwölfjährige) DMS V -> junge Volljährige (20-Jährige) DMS • 6
jüngere Erwachsene (35- bis 44-Jährige) DMS V -> ältere Erwachsene (43- bis 52-Jährige) DMS • 6
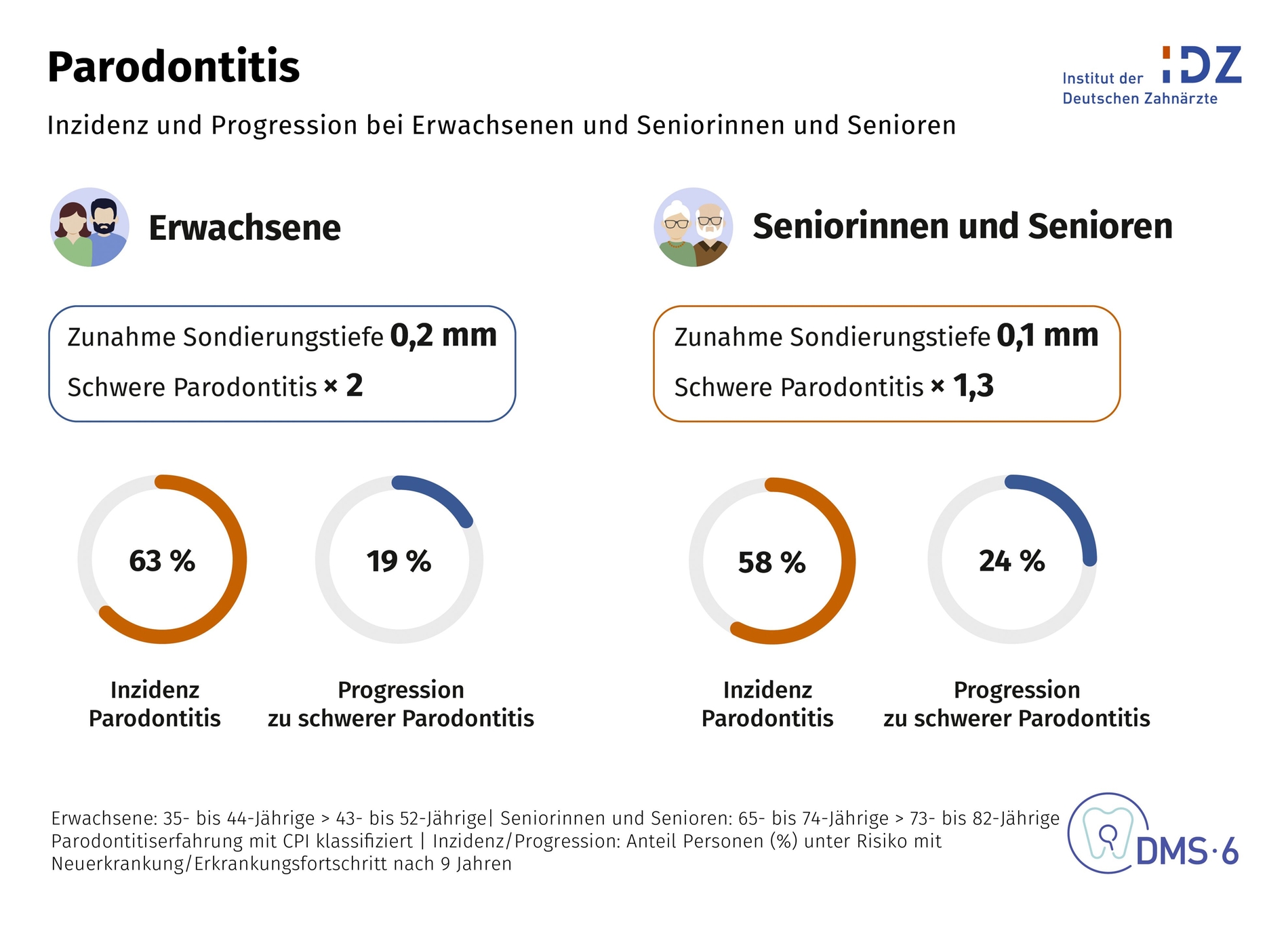
jüngere Seniorinnen und Senioren (65- bis 74-Jährige) DMS V -> ältere Seniorinnen und Senioren (73- bis 82-Jährige)
Die DMS • 6 hat auch noch einmal die verwendeten Füllungsmaterialien unmittelbar vor dem faktischen Auslaufen von Amalgam erfasst. „Erwartungsgemäß zeigt sich, dass Amalgamfüllungen vor allem bei älteren Erwachsenen und Seniorinnen und Senioren noch verbreitet sind, bei Kindern dagegen praktisch keine Rolle mehr spielen“, berichtete Jordan. Was neue Restaurationsmaterialien betrifft, gebe es bei der Sekundärkaries keine systematischen Unterschiede zwischen Amalgamfüllungen und zahnfarbenen plastischen Füllungen. Für Jordan, im Hinblick auf die langfristige Füllungsqualität, eine eher beruhigende Botschaft.
Bei Erwachsenen ist Parodontitis das Problem
Einen zweiten Schwerpunkt setzt die Studie bei den Parodontalerkrankungen. Dabei verwies Jordan zunächst auf die hohe Krankheitslast, vor allem im höheren Alter. Nach der wissenschaftlichen Klassifikation leiden etwa 85 Prozent der Seniorinnen und Senioren unter einer Parodontitis. Etwa ein Viertel weist sogar eine sehr schwere Form im Stadium IV auf; ein weiteres Viertel eine schwere und ein weiteres eine mittelschwere Parodontitis. Gesunde parodontale Verhältnisse oder nur leichte Erkrankungen finden sich in dieser Altersgruppe kaum noch.
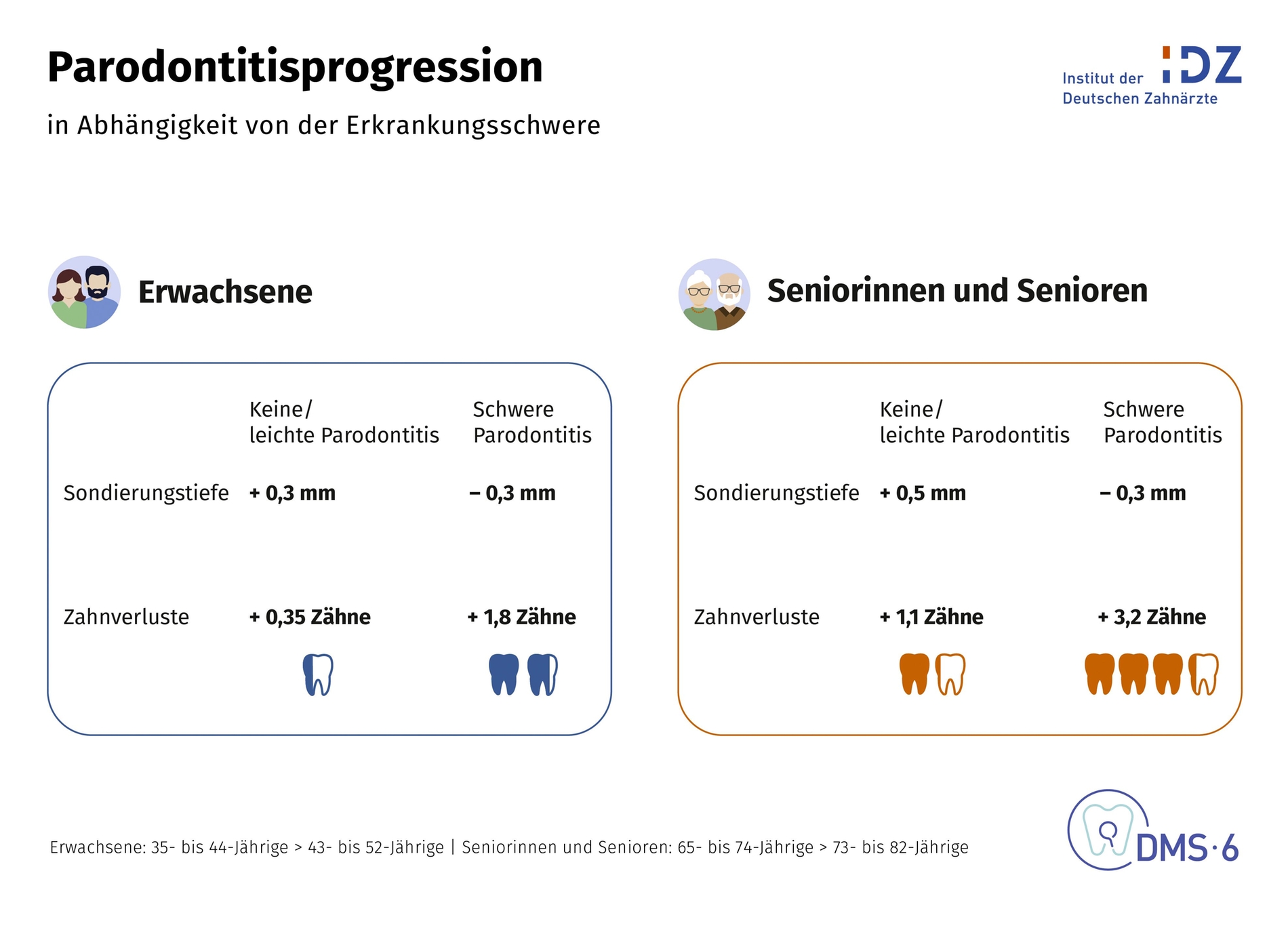
„Entscheidend ist aber nicht allein die hohe Prävalenz im Alter, sondern die Frage, wann die wesentliche Krankheitsdynamik stattfindet“, machte Jordan klar. „Genau hier setzen die neuen DMS • 6-Längsschnittdaten an!“ Jordan erläuterte, dass die Zunahme der Sondierungstiefen bei Erwachsenen im Mittel nur 0,2 Millimeter in neun Jahren beträgt, bei Senioren sogar nur 0,1 Millimeter. Das sei zunächst überraschend gering. Noch wichtiger sei aber die Schlussfolgerung, die sich daraus ergibt: „Die Parodontitis verläuft eben nicht einfach linear und immer schwerer mit zunehmendem Alter. Vielmehr zeigen die Daten einen Peak der Krankheitsdynamik im Erwachsenenalter. Dort verdoppelt sich der Anteil schwerer Parodontalerkrankungen, während er bei den Senioren nur noch um rund 30 Prozent zunimmt.“
Auch bei der Inzidenz und Progression wird dieses Muster Jordan zufolge deutlich. Von den 35- bis 44-Jährigen, die zu Beginn noch parodontal gesund waren, entwickelten innerhalb von neun Jahren 63 Prozent eine Parodontitis. Bei den Seniorinnen und Senioren fiel dieser Anteil etwas geringer aus. Zugleich entwickelten 19 Prozent der bereits erkrankten Erwachsenen in diesem Zeitraum eine schwere Parodontitis. Für Jordan ist das ein klarer Hinweis darauf, dass die entscheidende Erkrankungsaktivität nicht erst im hohen Alter stattfindet, sondern bereits im mittleren Erwachsenenalter.
Zahnverlust als kumulatives Endstadium
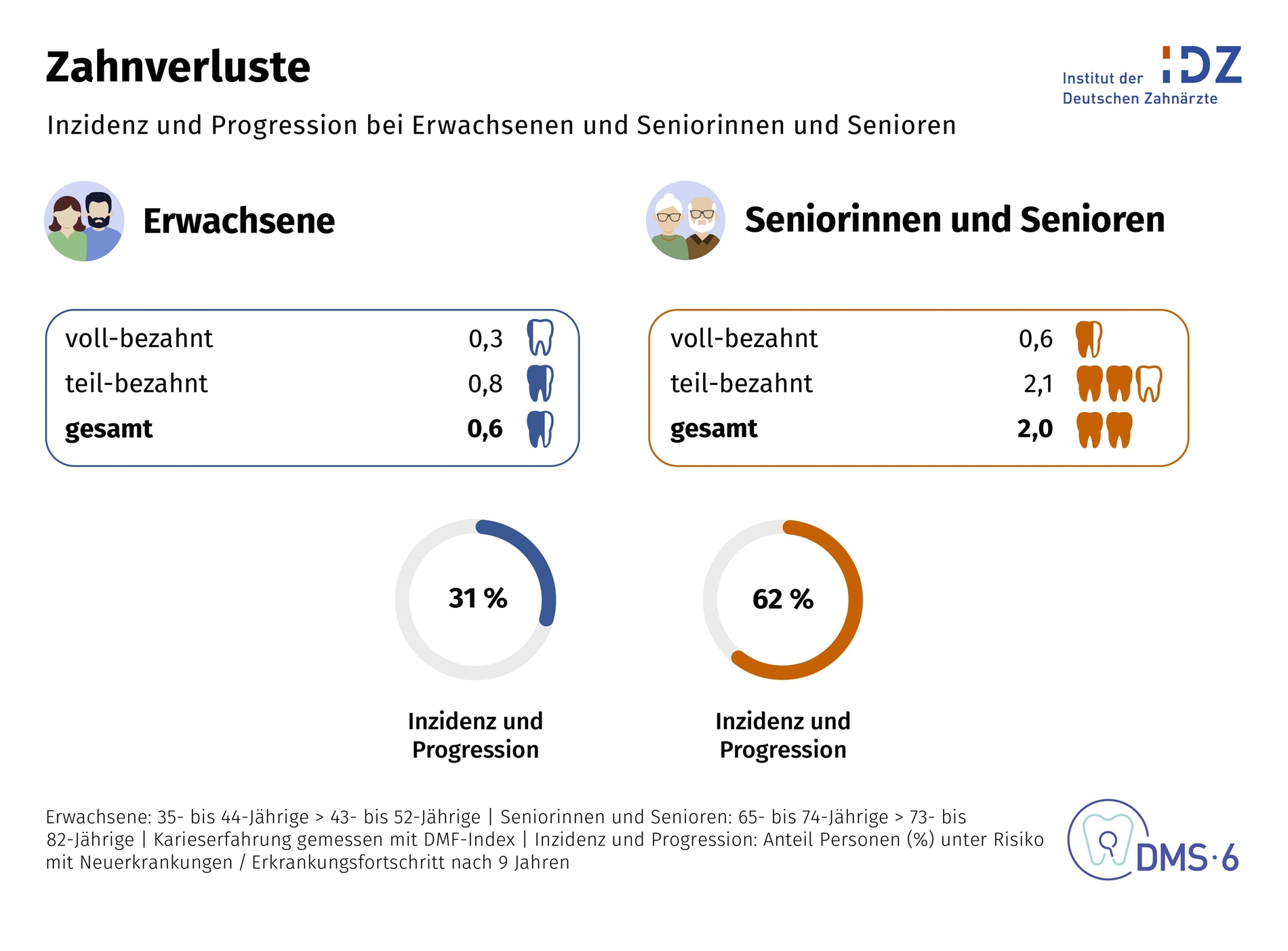
Dieses Muster spiegelt sich auch beim Zahnverlust wider. Erwachsene mit keiner oder nur leichter Parodontitis verloren in neun Jahren im Mittel nur 0,35 Zähne, bei schwerer Parodontitis dagegen fast zwei (1,8). Auch im Alter gilt demnach: „Wer zu Beginn noch vergleichsweise gute Verhältnisse hat, verliert weniger Zähne als Personen mit fortgeschrittener Erkrankung.“
„Vor allem im Seniorenalter zeigen sich die Folgen früherer Krankheitsprozesse“, sagte Jordan. Das terminale Stadium sowohl von Karies als auch von Parodontitis sei letztlich der Zahnverlust, der im Alter kumuliert. „Früh angelegte Prävention schützt daher nicht nur vor Karies und Parodontitis, sondern auch vor späterem Zahnverlust.“
Aus diesen Befunden leitete Jordan eine klare Konsequenz für die Versorgung ab: „So wie es gelungen ist, bei der Karies durch Primärprävention vor die Erkrankungswelle zu kommen, muss das langfristig auch bei der Parodontitis gelingen!“ Jordan: „Schaut man in die Abrechnungsdaten der KZBV, finden die meisten Parodontalbehandlungen im Alter zwischen 50 und 70 Jahren statt. Nach den DMS • 6 Daten müssten sie im Grunde aber deutlich früher ansetzen, nämlich zwischen 30 und 50 Jahren, weil dort die große Erkrankungsaktivität liegt.“ Man dürfe nicht warten, bis die Parodontitis schwer ausgeprägt ist, sondern müsse sie bereits in moderaten oder leichten Stadien erreichen.
Die Risikogruppen gehören in den Blick
„Parodontitis ist weltweit die sechsthäufigste chronische Erkrankung“, erinnerte Jordan. „Damit steht sie in einer Reihe mit Volkskrankheiten wie Diabetes, Herz-Kreislauf-Erkrankungen und Übergewicht, auch wenn zahnmedizinische Erkrankungen in diesem Zusammenhang oft weniger präsent sind.“ Generell seien chronische Erkrankungen lebensstilabhängig und grundsätzlich vermeidbar. Für die Zahnmedizin gelte, dass sie mit der Kariesprävention bereits gezeigt habe, wie erfolgreich Prävention bei einer solchen Erkrankung sein kann. Karies gilt als die häufigste chronische Erkrankung weltweit.
Als zentrale gemeinsame Risikofaktoren nannte Jordan ungesunde Ernährung, vor allem Zucker, außerdem Rauchen und Alkohol. Dabei schilderte er, dass Raucherinnen und Raucher ihre Mundgesundheit selbst schlechter einschätzen und klinisch schlechtere Werte aufweisen – etwa bei Wurzelkaries, Attachmentverlust und Zahnzahl. Rauchen verschlechtere die Mundgesundheit also sowohl subjektiv als auch objektiv – und bei der Parodontitis werde das besonders deutlich.
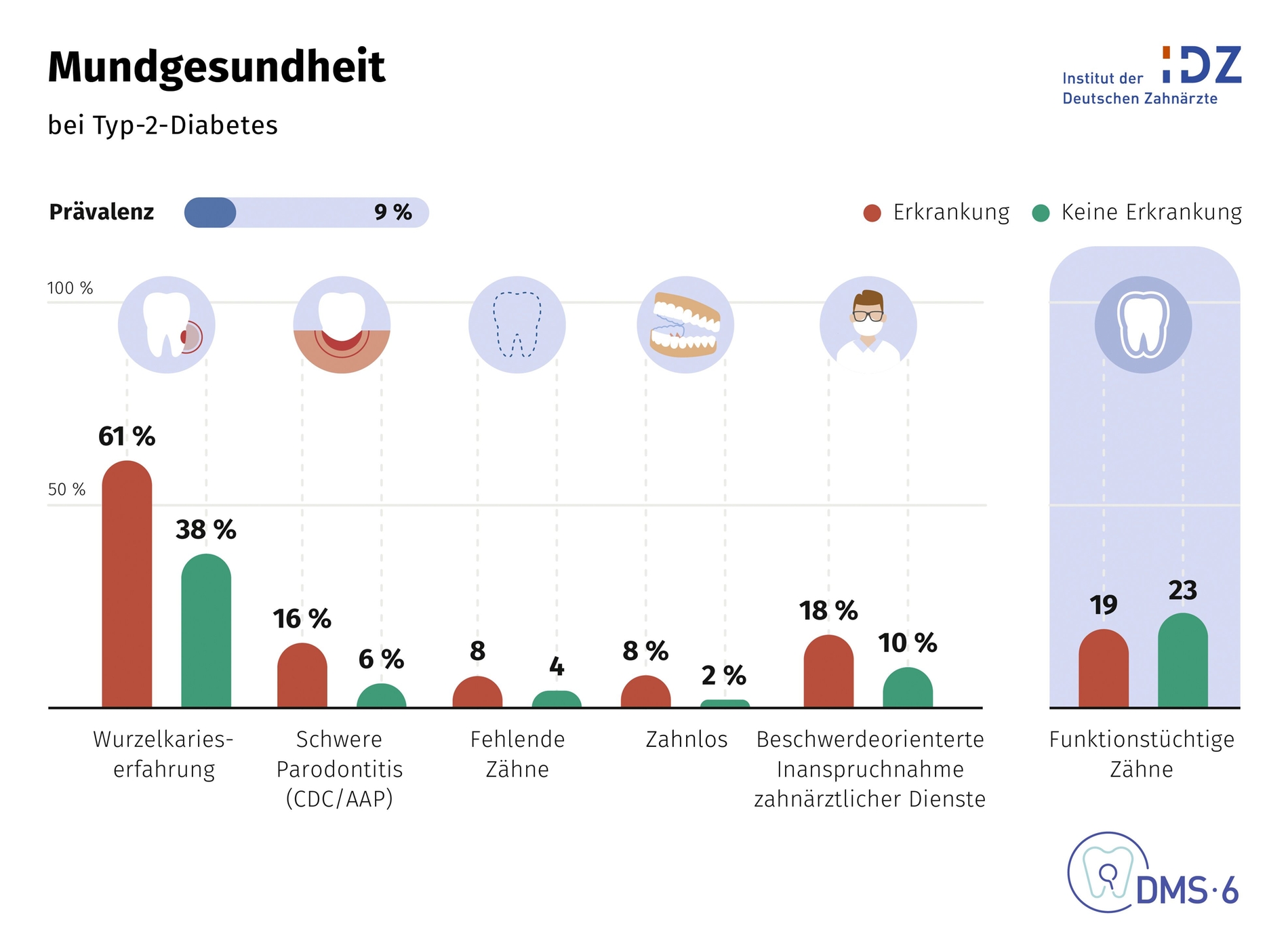
Auch die Zusammenhänge mit Allgemeinerkrankungen hob Jordan hervor. So gingen schon bekannte Befunde zu Herz-Kreislauf-Erkrankungen mit schwererer Parodontitis, mehr Zahnlosigkeit und einer geringeren Zahl funktionstüchtiger Zähne einher. Besonders eindrücklich seien die aktuellen DMS • 6-Daten zu Typ-2-Diabetes gewesen: Hier seien nahezu alle zahnmedizinisch relevanten Parameter ungünstiger als bei Menschen ohne Diabetes.
Betroffene haben demzufolge häufiger schwere parodontale Erkrankungen, mehr fehlende Zähne, öfter Zahnlosigkeit und weniger funktionstüchtige Zähne. Hinzu komme, dass Menschen mit Typ-2-Diabetes häufiger nur beschwerdeorientiert zum Zahnarzt gehen. Für Jordan bestätigte das Ergebnis den Bedarf an spezifischen Präventionsstrategien für Risikogruppen. Künftig sollte lebenslange Prävention nicht mehr standardisiert, sondern risikoadaptiert und personalisiert erfolgen, sagte Jordan: „Die DMS • 6 hat die wichtigsten Risikofaktoren für Zahn- und Munderkrankungen identifiziert, um solche personalisierten Präventionsprogramme entwickeln zu können.“
Als übergeordnete Entwicklung beschrieb er schließlich eine „Präventionsexpansion“ und eine „Morbiditätskompression“. Die Präventionserfolge bei der Karies reichten heute deutlich weiter ins Leben hinein, als man lange sicher habe sagen können. Zugleich verlagerten sich Krankheitslast und Behandlungsbedarf stärker in höhere Altersgruppen. Die Folge sei eine deutliche Entlastung bei Erwachsenen, aber steigender Behandlungsbedarf bei Seniorinnen und Senioren. Jordan: „Gerade weil mehr Menschen ihre Zähne bis ins Alter behalten, nehmen Zahnerhaltung und Parodontologie im Alter an Bedeutung zu.“
Zugleich, so Jordan, müsse man sich von der Vorstellung einer streng linearen Krankheitsentwicklung verabschieden. Die DMS • 6 Daten sprächen eher für längere Phasen relativer Stabilität und dazwischenliegende Episoden stärkerer Aktivität. Genau das habe auch Konsequenzen für die Praxis: „Wer nur stabile Situationen sieht, kann leicht unterschätzen, dass Krankheitsfortschritte dennoch stattfinden.“
Das sind die Präventionsaufgaben
Im abschließenden Fazit benannte Jordan zwei zentrale Handlungsfelder: „Erstens muss die erhöhte Kariesaktivität in der Adoleszenz ernster genommen werden!“ Obwohl das Ausgangsniveau sehr gut sei, gehe in dieser Phase ein erheblicher Teil der Kariesfreiheit verloren. Deshalb brauche es auch in der Jugend weiterhin einen starken präventiven Fokus.
„Zweitens muss die Parodontitisprävention deutlich früher ansetzen.“ Die entscheidenden Erkrankungsdynamiken liegen laut Jordan in dem Erwachsenenjahrzehnt zwischen 35 und 52 Jahren. Angesichts von geschätzt 14 Millionen schweren Erkrankungsfällen in Deutschland seien gezieltere Strategien für Risikogruppen nötig und vor allem eine frühere Prävention und Frühbehandlung, damit schwere Verläufe gar nicht erst entstehen.