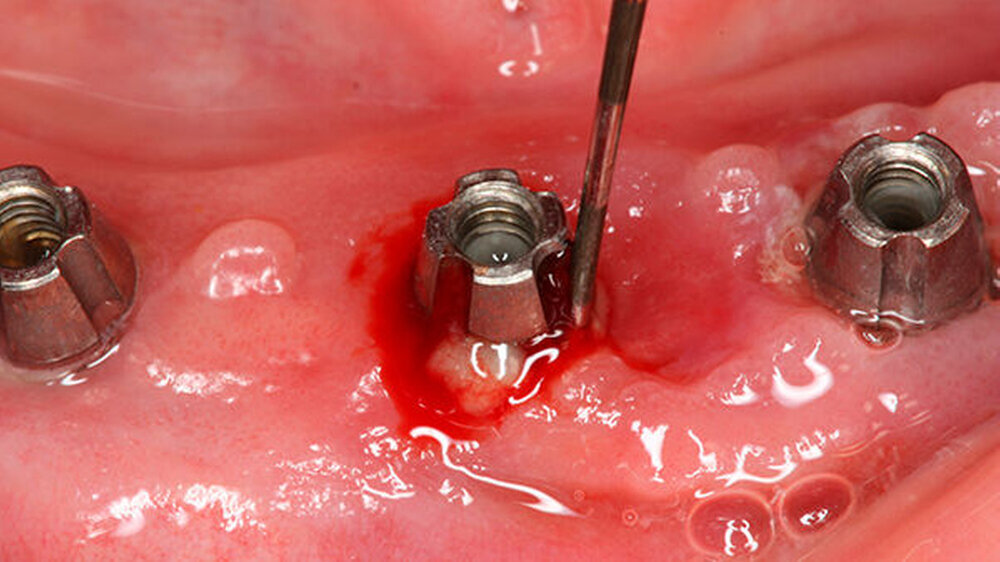
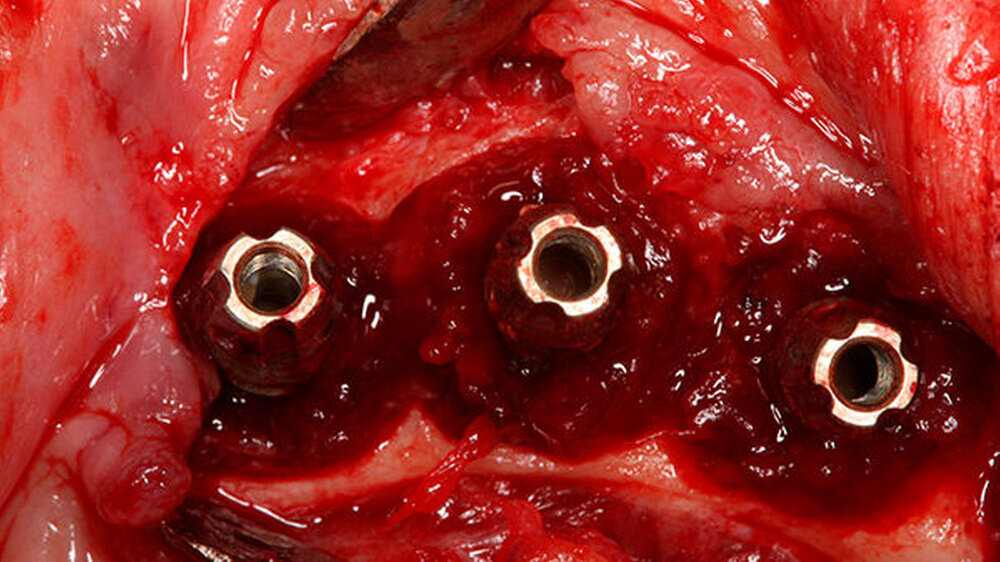
Periimplantitis: Es ist auch der Behandler!
Herr Prof. Schwarz, Sie werden Deutschlands erster Professor für Orale Medizin und Periimplantäre Infektionen. Gibt es diesen Lehrstuhl in anderen Ländern schon?
Prof. Frank Schwarz:Meines Wissens nach gibt es keinen Lehrstuhl, der vor allem die periimplantäre Infektiologie speziell ausweist und die orale Medizin in der Kombination hat.
Wie hoch ist denn derzeit die Prävalenz bei periimplantären Infektionen?
Die Zahlen ändert sich stetig. Auf derzeitiger Datengrundlage kann man die Prävalenz für die periimplantäre Mukositis mit 20 bis 60 Prozent und die für die Periimplantitis mit bis zu 47 Prozent beziffern.
Die Zahlen belegen doch die Notwendigkeit eines solchen Lehrstuhls, oder?
Das korreliert ganz gut, war aber nicht die primäre Zielsetzung. Eigentlich ging es um die Verlinkung zwischen Zahnmedizin und Medizin. Das drückt die Oralmedizin bereits in der Begrifflichkeit aus.
Sie wollen ein überregionales klinisches Kompetenzzentrum für die Diagnostik und Therapie periimplantärer Infektionen anbieten - was haben Sie konkret vor?
Das Kompetenzzentrum fokussiert Forschung und Lehre auf Teilbereiche, die in der alten Approbationsordnung für Zahnärzte eben noch nicht abgebildet waren, aber durch die Weiterentwicklung des Fachs einen sehr hohen Stellenwert bekommen haben. Das ist gerade die orale Medizin.
Das Kompetenzzentrum, also die klinische Expertise, besteht darin, dass man niedergelassenen Kollegen eine Anlaufstelle gibt, um genau in diesem Grenzbereich auch unterstützend wirksam zu werden, beispielsweise im Bereich der Bisphosphonate. In dieser Gesamtproblematik ist auch die periimplantäre Infektioologie noch eine Unterspezialisierung, die sich dann in der Praxis als großes Problem herausstellt. Und hier kann man dem Niedergelassenen die Möglichkeit geben, diese Problematik konkret abzugeben. So werden gemeinsam Lösungswege erarbeitet.
Die Unsicherheit, wie man an diese Fälle herangeht ist häufig der Hemmschuh, der dazu führt, dass man die Fälle verschleppt oder falsch therapiert und das Problem noch vergrößert. Das ist ein Wechselspiel, wir sind Unterstützer, Ratgeber und übernehmen komplexe Fälle. Es wird in Zukunft nicht so sein, dass wir ganz Deutschland abdecken, aber das Modell soll ja Schule machen und mit NRW als bevölkerungsreichstem Bundesland sind wir hier an der richtigen Stelle zur richtigen Zeit.
Die Zahnmedizin wird immer chirurgischer, auch durch die Implantologie. Weisheitszahnentfernung und Wurzelspitzenresektion sind an die Peripherie verlagert, während etwa Implantatsetzung, aber auch Komplikationsmanagement. Und der systemisch kompromittierte Patient, also der Patient, der medizinisch eine hohe Relevanz hat - der steht im Fokus der oralen Chirurgie. Das wurde leider durch die fehlende Novellierung der Approbationsordnung noch nicht in der Form ins Curriculum übernommen. Wir gehen mit dem Modell in die Zukunft.
###more### ###title### "Die Zeit ist einfach auf unserer Seite!" ###title### ###more###
"Die Zeit ist einfach auf unserer Seite!"
Welche Patienten sind hinsichtlich einer Periimplantitis als Risikopatienten einzustufen?
Das sind im Moment Patienten mit schlechter Mundhygiene, Raucher und Patienten mit parodontaler Vorerkrankung, die nicht ausreichend therapiert wurden. Das sind die systemischen Risikofaktoren.
Vielleicht eine provokante Frage: Kann man davon ausgehen, dass in einigen Fällen das Implantat zu früh gesetzt wird?
Die Frage wäre anders formuliert vielleicht zielführender. Man versteht heute mehr, wie die Wechselwirkung zwischen systemischen, aber auch zum Teil lokalen Faktoren sich zusammen verhalten und das Zusammenspiel hiermit ein individuelles Risikoprofil ergibt. Hier ist einfach die Zeit auf unserer Seite. Wir lernen jeden Tag mehr, weil hier eine starke Forschungsaktivität von statten geht. Von jetzt an, für die Zukunft betrachtet, könnte man das so formulieren: Wenn man es auf die letzten zehn Jahre zurück betrachtet, dann gab es da eine Wissenslücke, die wir jetzt mehr und mehr füllen, aber nicht rückwirkend verurteilen dürfen.
Wie lassen sich aus Ihrer Sicht Periimplantitiden seitens des Behandlers und seitens des Patienten vermeiden?
Der Patient spielt hier eine untergeordnete Rolle, es ist primär die Verantwortung des Behandlers, ihn darüber zu informieren, dass er eben regelmäßig zur Kontrolle kommen muss und die Prävention der Riesenaspekt ist, den es auch zu transportieren gilt. Auch wenn sich das in der Gesamtvorstellung als normal einstufen lässt - Implantate muss man reinigen, muss man pflegen - in der Umsetzung wird es dann in der Form so nicht betrieben.
Für viele Patienten ist das eine Wissenslücke, sie werden nicht adäquat darüber informiert, dass Implantate noch intensiver kontrolliert und gereinigt werden müssen als Zähne. Diese Frage stellt sich auch immer, weil die Implantologie ja auch ein Querschnittsfach ist - häufig arbeiten zwei, drei Kollegen an einem Implantat. Der eine setzt das Implantat, der andere versorgt es, also bleibt doch in der Summe die Frage, wer ist denn eigentlich jetzt dafür verantwortlich, dass der Patient immer wieder kommt.
###more### ###title### "Einer muss das Heft in die Hand nehmen!" ###title### ###more###
"Einer muss das Heft in die Hand nehmen!"
Hier gibt es Koordinierungsprobleme, die muss man klar definieren. Dafür muss einer das Heft in die Hand nehmen und den Patient aufklären, mindestens viermal im Jahr einbestellen und das Implantat adäquat kontrollieren. Hier gibt es individuelle Unterschiede zum Zahn.
Deswegen ist es ratsam, sich spezifisch fortzubilden, was am Implantat gemacht werden muss. Also ist es nicht nur der Patient, der schlecht geputzt hat oder der geraucht hat, es ist auch der Behandler, der beim Patient diese Wissenslücke nicht gefüllt hat oder sogar beim Raucher implantiert hat, wo er es so in der Form nicht hätte machen sollen.
Können Sie überblicken, wie die Fortbildungen bundesweit aufgestellt sind?
Das Thema ist in der Fortbildung schon sehr breit abgedeckt, weil sehr viel Bedarf besteht und viele Fortbildungen sehr gut angenommen werden. Es ist trotzdem nur ein Tropfen auf dem heißen Stein, denn man erreicht ja bei den Fortbildungen immer nur eine Spitzengesellschaft. Viele sehen sich da nicht in der Verpflichtung, sich dem Fortbildungsstand anzupassen. Es gibt also noch einen klaren Informationsrückstand, den man auffüllen muss.
Wie stehen Sie dazu, dass Raucher Implantate erhalten?
Ich persönlich habe damit insofern kein Problem, wenn beide Seiten sich über die Indikationsstellung und über Alternativtherapieverfahren im Klaren sind und im Übereinklang besprochen haben. Also Raucher grundsätzlich nicht zu implantieren, ist realitätsfern. Raucher kompromisslos zu implantieren, ist aber mindestens ebenso realitätsfern.
###more### ###title### "Heavy-Smoker gelten ganz klar als Kontraindikation." ###title### ###more###
"Heavy-Smoker gelten ganz klar als Kontraindikation."
Insofern ist es ein Risikofaktor, der in kritischer Abwägung Nutzen-Risiko, das man eingeht, auf beiden Seiten klar definiert werden muss. Wobei wir jetzt über die Low-Smoker reden, die so circa 10 Zigaretten am Tag rauchen. Die Heavy-Smoker gelten ganz klar als Kontraindikation.
Stichwort Bisphosphonate: Können auch Patienten nach Bisphosphonattherapie Implantate erhalten?
Das ist ein sehr wichtiger Aspekt. So hatten wir letzte Woche die zweite von der DGI initiierte Konsensuskonferenz, die jetzt auch hoffentlich in vier neue Leitlinien münden wird. Und eins dieser Leitlinienprojekte war neben der periimplantären Infektion auch die Frage nach der Implantatversorgung von Patienten unter antiresorptiver Therapie.
Ich will die Leitlinie nicht vorwegnehmen, aber wir finden jetzt doch viel Evidenz, um dem Praktiker eine solide Grundlage für die Entscheidungsfindung an die Hand zu geben. Grundlegend kann man sagen, dass Implantate nicht per se als Kontraindikation gelten, aber auch hier eine ganz kritische Abwägung unter Berücksichtigung eines individuellen Risikoprofils, dass sich vor allem auf die Medikation, auf die Dauer der Medikation und natürlich auch auf lokale Faktoren ausrichtet. Hier kommt eine klare Empfehlung auf Grundlage der Leitlinie.
Welche Karenzzeit gilt nach einer solchen medikamentösen Therapie?
Idealerweise sollte ein Implantat vor einer Bisphosphonatmedikation gesetzt werden. Wir können die Leitlinien sehr gut zusammenführen und diese Übergreifung der Leitlinie noch einmal nutzen, um bessere Empfehlungen auszusprechen.
Als Karenz ist es hier schwierig, eine klare Angabe zu formulieren. Das zeigt, dass man solche Entscheidungen in einem Kompetenzzentrum gemeinsam besser abwägen kann, um sich in der Praxis breiter aufzustellen, also forensisch den Rücken etwas verbreitet. Die Thematiken sind mittlerweile sehr komplex.
Für wann ist die Veröffentlichung dieser Leitlinie angedacht?
Normalerweise dauert die Leitlinienentwicklung nach Abschluss der Konsensuskonferenz in aller Regel zwölf Monate, die über das Delphi-Verfahren von den einzelnen Fachgesellschaften konsentiert wird. Die Leitlinie, beziehungsweise die Konsensusfindung wird allerdings vorab separat publiziert und demzufolge werden die zusammenfassenden Ergebnisse im Laufe dieses Jahres publiziert werden, aber noch nicht in Form der Leitlinie.
Die Fragen stellten Susanne Priehn-Küpper & Sara Friedrich.