Die Kraniosynostose – eine interdisziplinäre Betrachtung
Im Alter von acht Monaten wurde unserer Klinik für Mund-, Kiefer- und Plastische Gesichtschirurgie ein kleiner Junge vorgestellt.
Anamnese
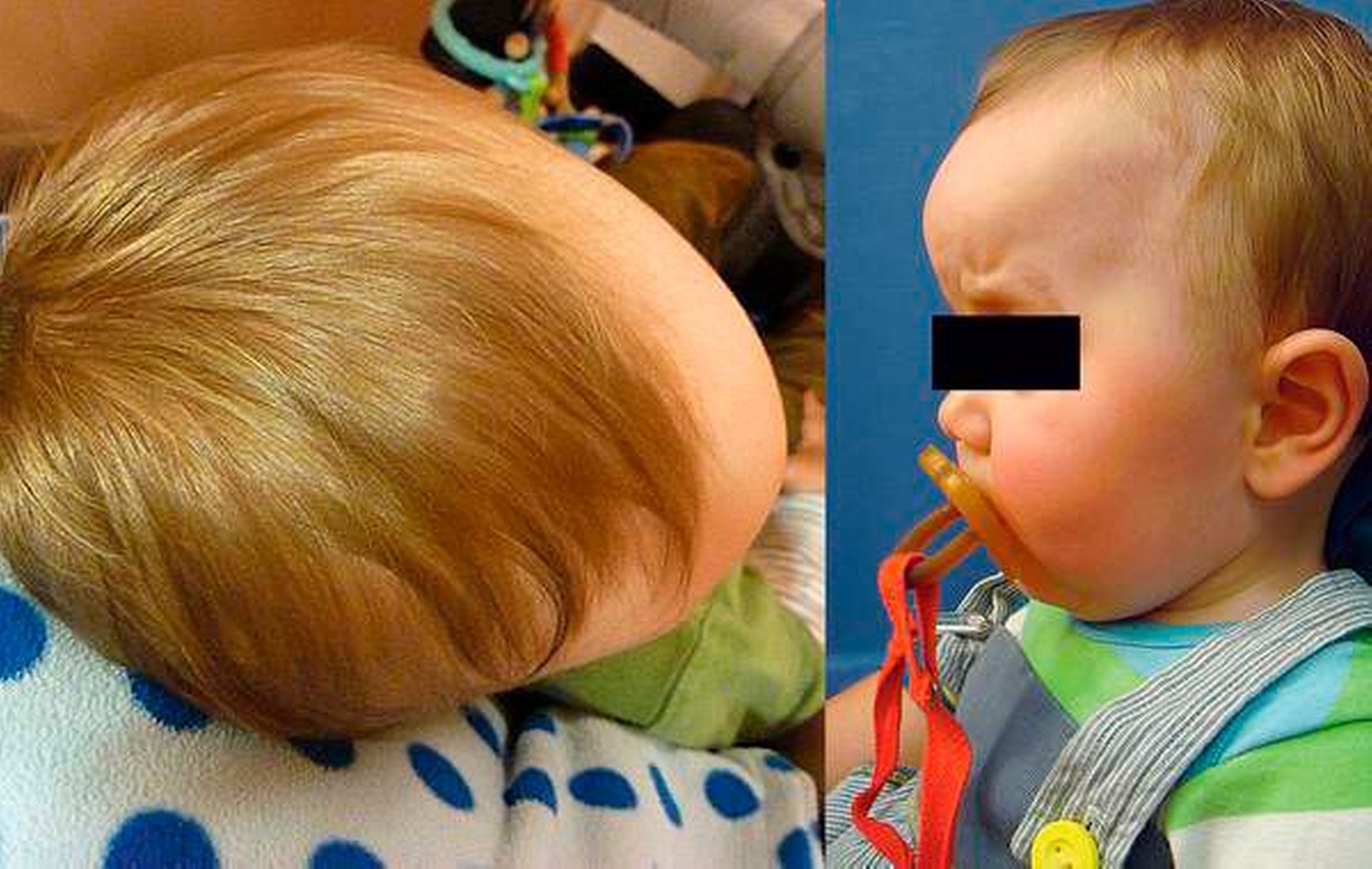
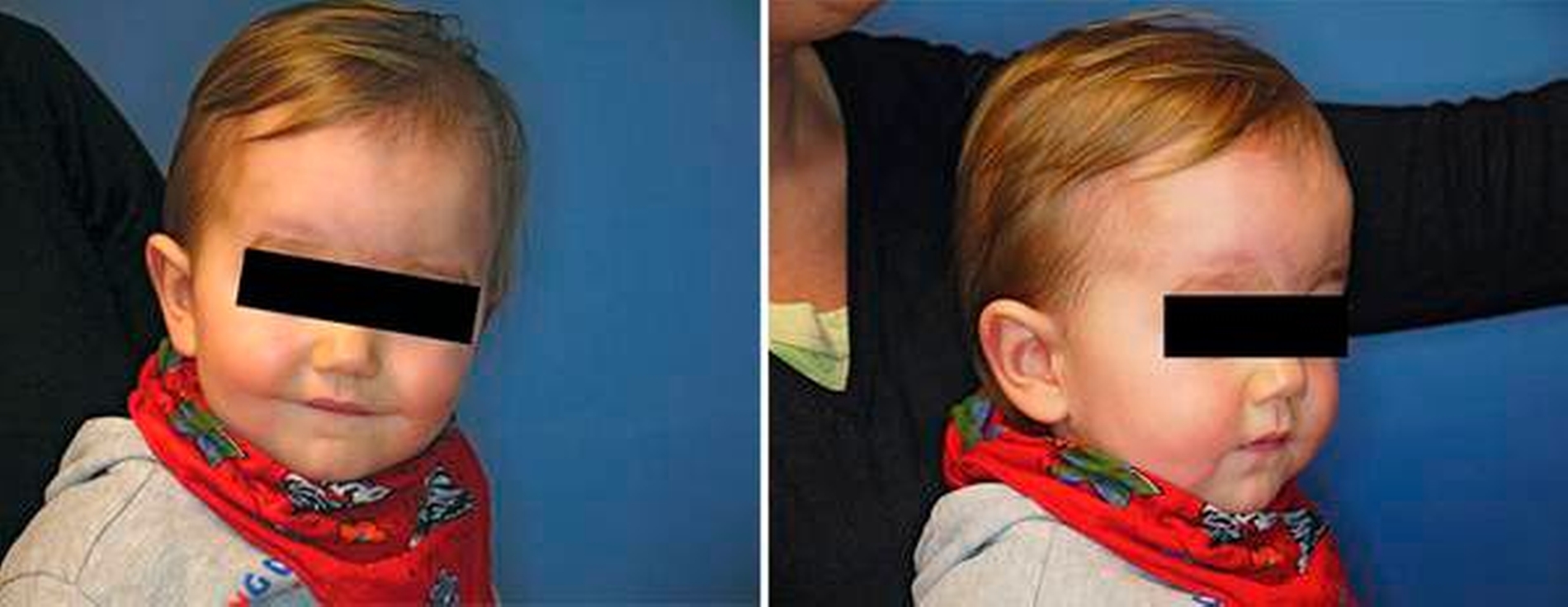
Aufgrund des Verdachts einer Orbitaliskompression mit Kompromittierung des Sehnervs, Verdacht der Hirndruckerhöhung sowie einer ästhetischen Auffälligkeit des Schädels hatten die Kollegen der Kinderchirurgie die konsiliarische Vorstellung in unserer Sprechstunde für kraniofaziale Fehlbildungen veranlasst. Deutlich fiel die prominente Stirn des Kindes auf (Abbildung 1), die durch die typische Schädeldeformität das Krankheitsbild einer Trigonocephalie vermuten ließ.
Klinische Untersuchung und Diagnose
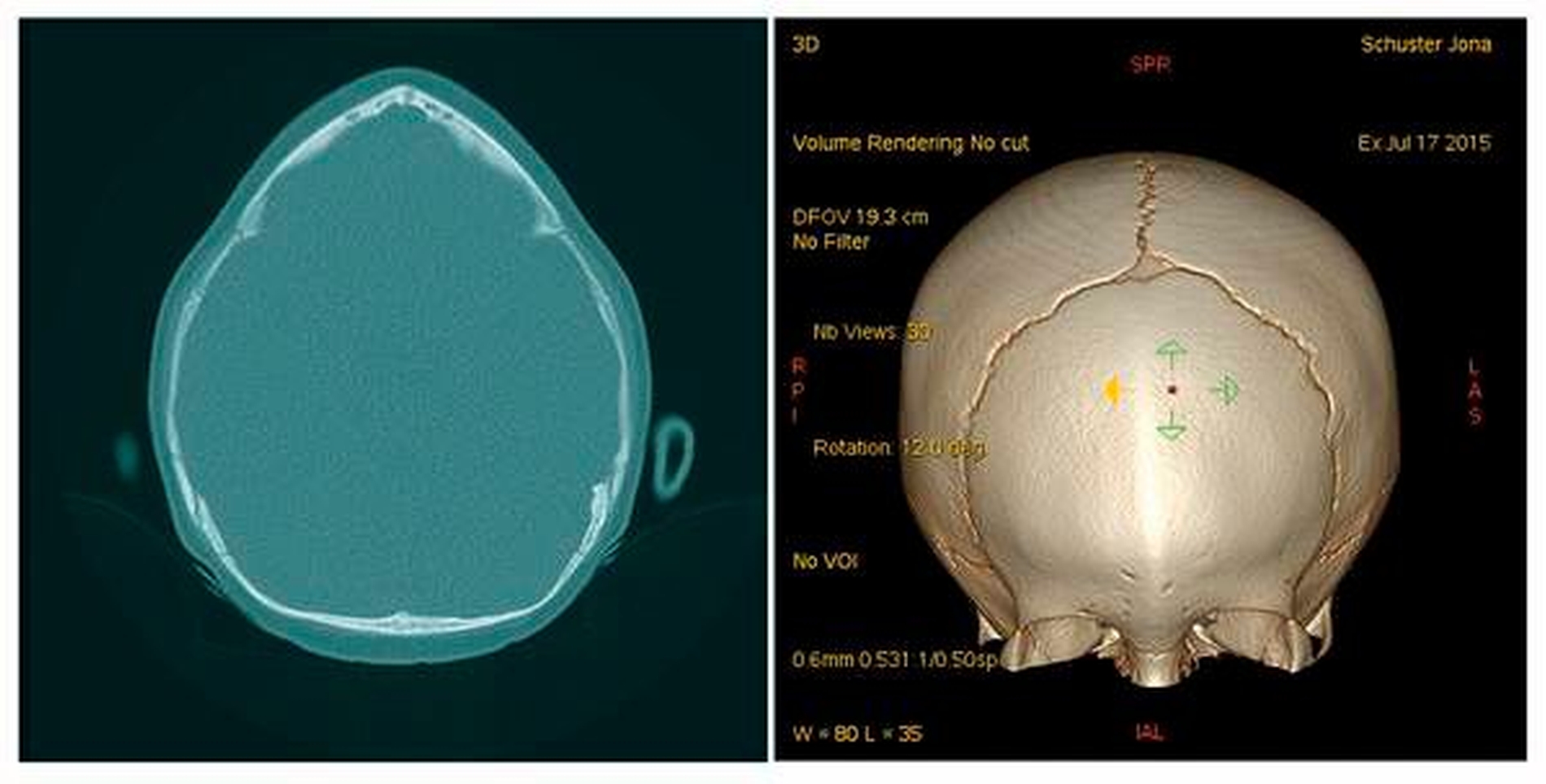
Zur Diagnostik veranlassten wir bei dem jungen Patienten eine MRT sowie eine Spiral-CT des Schädels unter Narkose. Diese ergaben eine unauffällige Darstellung des Neurokraniums, ohne Hinweise auf eine Liquorzirkulationsstörung. Zudem zeigte sich eine symmetrische Kopfform, wobei sich die Frontalnaht vorzeitig verknöchert darstellte und sich nicht abgrenzte (Zustand nach vorzeitigem Verschluss der Sutura frontalis). Es bestand keine Optikuskompression. Die übrigen Schädelwachstumsnähte, insbesondere die Sagittalnaht und die Lambdanaht, waren regelrecht. Außerdem lag eine regelrechte offene Darstellung der Schädelbasis vor (Abbildung 2). Zur Identifizierung von chromosomal bedingten syndromalen Erkrankungen erfolgte die Vorstellung in der humangenetischen Sprechstunde unserer Klinik. Daraufhin konnte das Krankheitsbild einer syndromalen Kraniosynostose ausgeschlossen werden.
Die Eltern wurden über die klinischen und radiologischen Befunde informiert, dann wurde mit ihnen eingehend der geplante Therapieansatz besprochen. Da zu dieser Zeit weder eine Hirndrucksymptomatik noch eine Kompression der Sehnerven vorlag, wurde den Eltern eine prophylaktische operative Korrektur – einschließlich der Kopfform – empfohlen. Sie stimmten der interdisziplinären operativen Korrektur zu.
Therapie
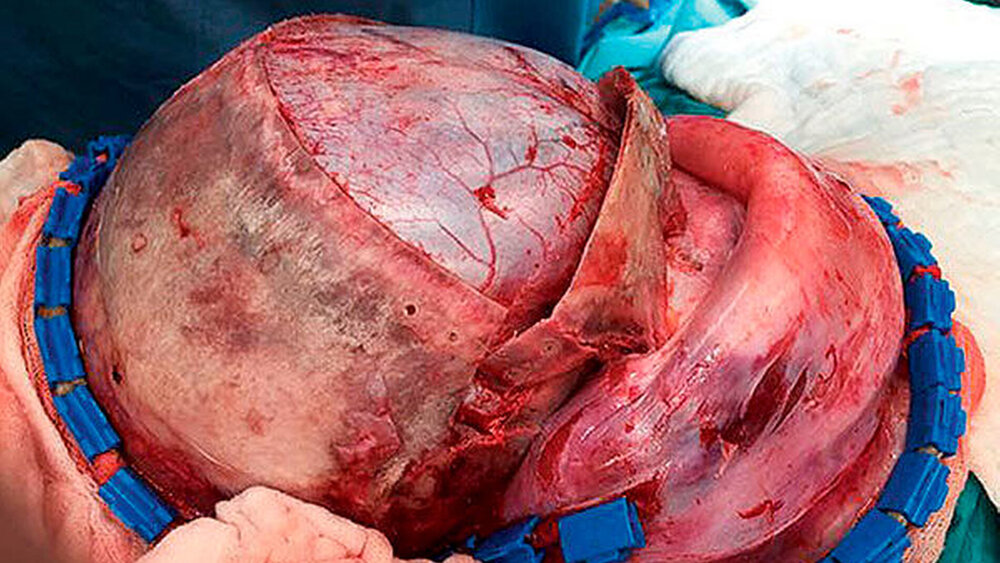
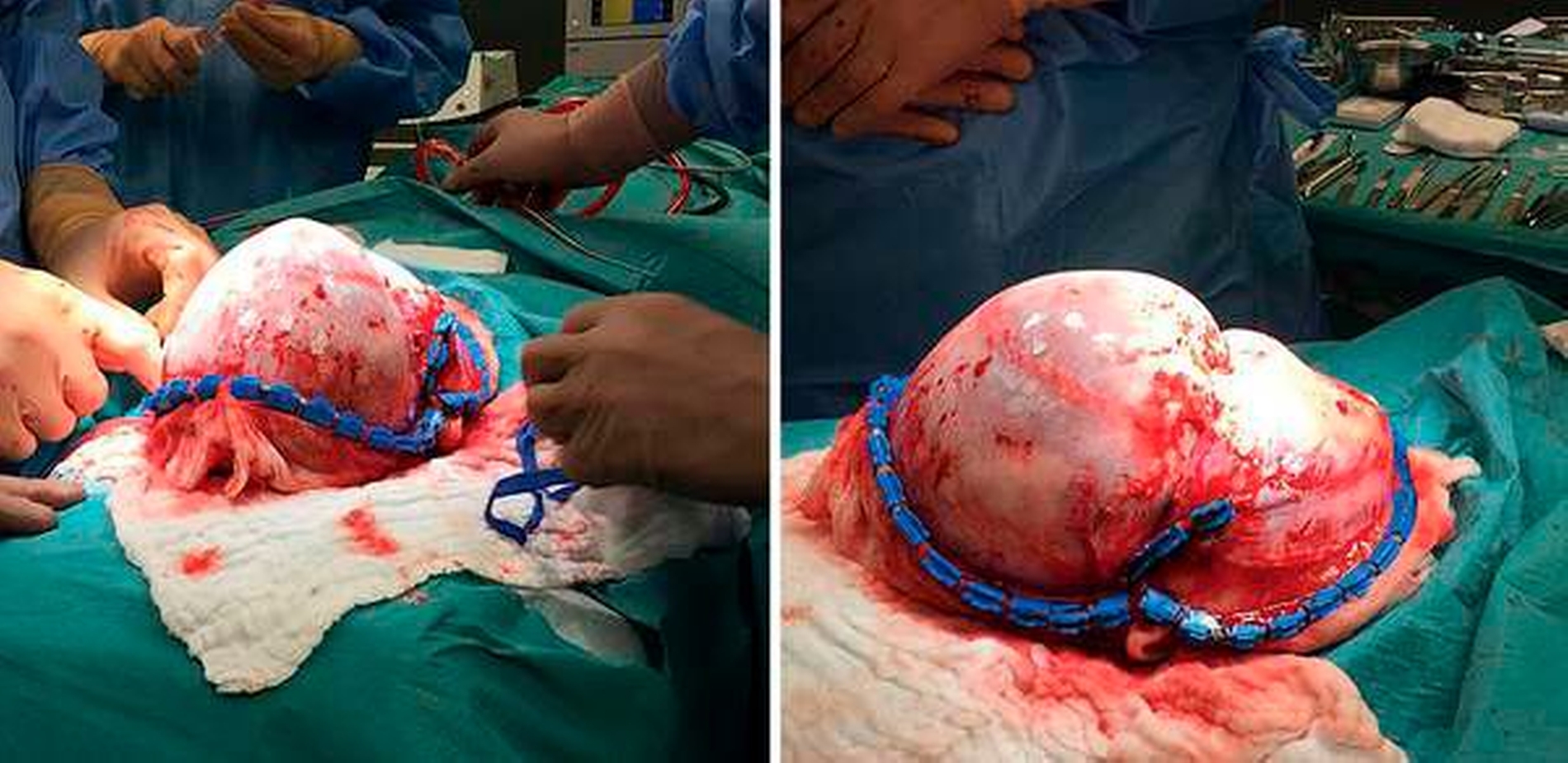
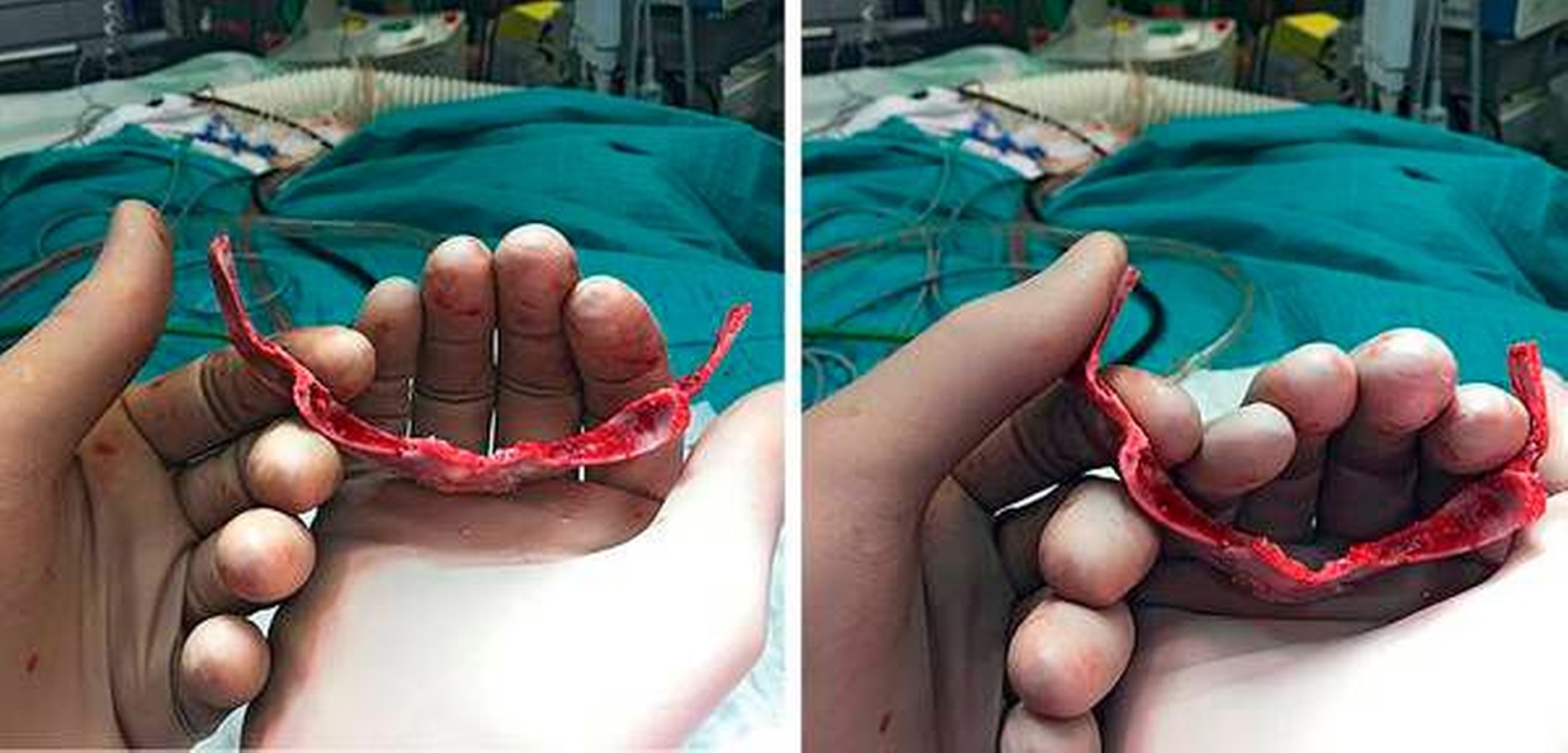
Im Alter von elf Monaten nahmen wir bei unserem kleinen Patienten die operative Korrektur der Schädeldeformität vor. Zu diesem Zeitpunkt hatte das Kind ein Körpergewicht von 9.980 g. Nach Lagerung und entsprechender Desinfektion wurden zunächst 100 ml Tumeszenz-Lokalanästhesie (TLA) im Bereich der Schnittführung sowie der gesamten Stirn appliziert. Nach typischem Blanching des OP-Gebiets erfolgte ein sogenannter Bügelschnitt von Ohr zu Ohr. Er ermöglicht die Präparation subperiostal bis zu den Orbitaringen und zum Jochbogen unter Mitabklappung der Temporalismuskulatur und schützt gleichzeitig die Gesichtsnerven (Abbildung 3). In den Verschiebeschichten epi- und subperiostal war aufgrund der TLA eine sehr gute, unblutige Präparation ohne eine notwendige Transfusion möglich.
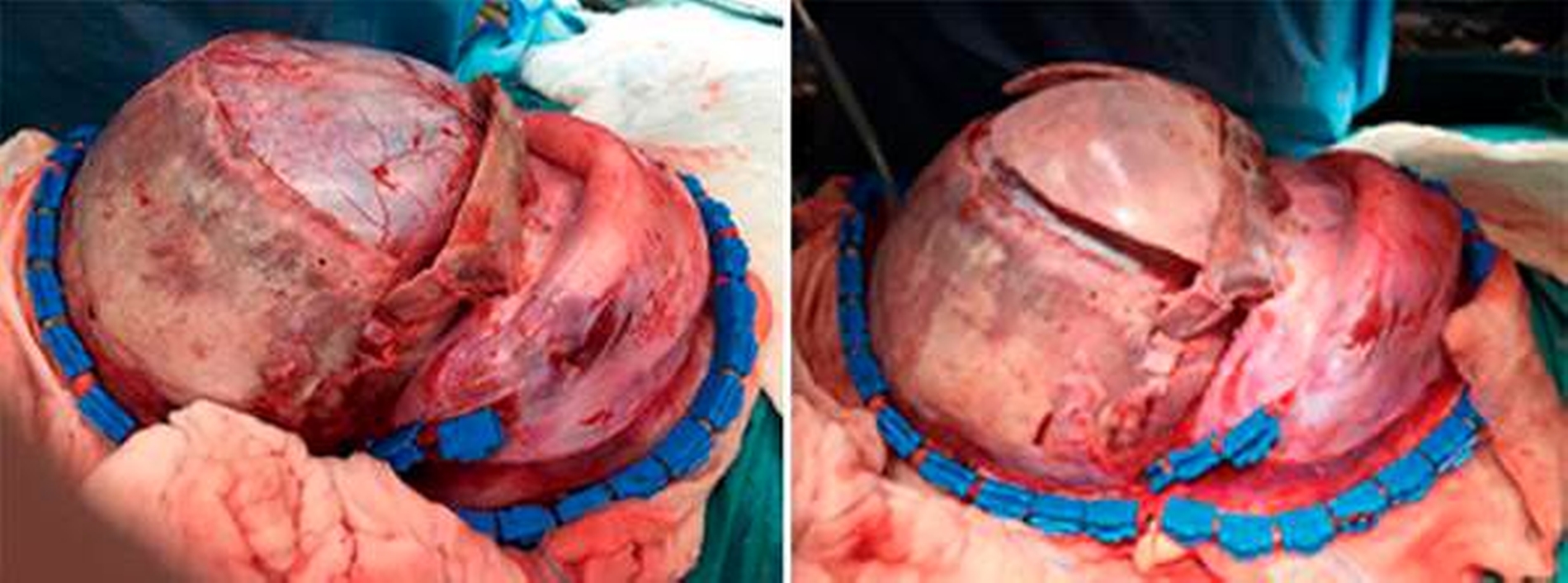
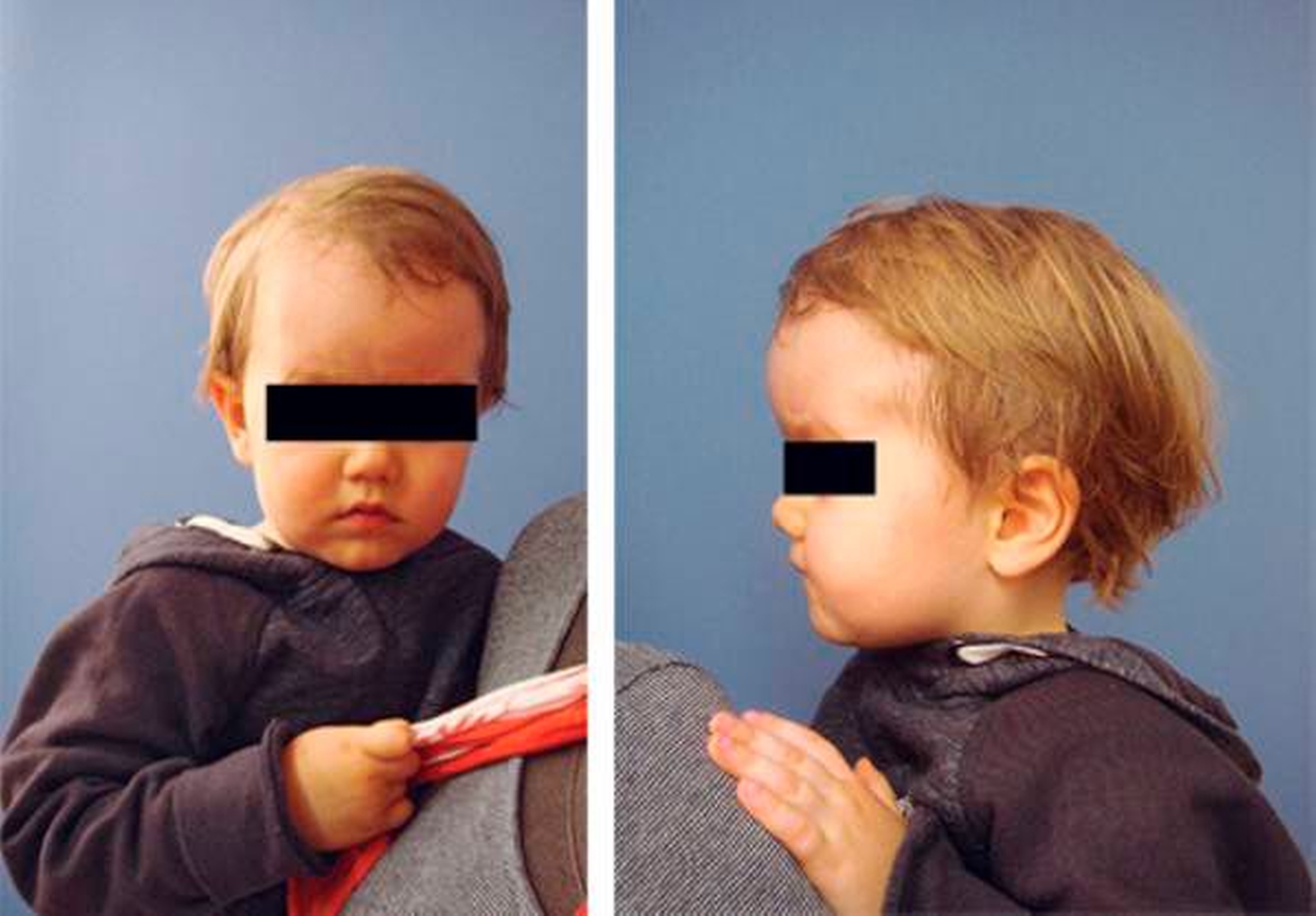
Im OP-Verlauf erfolgte jeweils beidseits die Darstellung des Supraorbitalrandes, das Ablösen der Nervi supraorbitalis am Orbitadach und der Weichteil-Periorbita. Eine Anzeichnung als frontoorbitales Tongue-in-groove-Advancement mit zwei frontalen, zu rotierenden Deckeln kennzeichnete die knöcherne Schnittführung. Die Osteotomie wurde mit einem leistungsstarken Piezosurgery-Gerät durchgeführt. Der Neurochirurg legte im Bereich der Crista galli die Schädelbasis transkraniell, das heißt von oben, frei. Dadurch gelingen die Schonung der Riechfasern und eine sichere Osteotomie, nicht ohne den jeweiligen Schutz mit dem Orbitaspatel, von extra- nach intrakraniell. Im Anschluss erfolgten das Aufdehnen des Orbitasegments (Abbildung 4) und die Fixierung mit resorbierbaren Schrauben und Platten. Zur Stirnformung wurden im weiteren OP-Verlauf die beiden Stirndeckel gedreht, wodurch eine ästhetisch annähernd plane Stirn entstand. Die neu geschaffene Wachstumsfuge wurde offen belassen und der Wundverschluss erfolgte mit resorbierbarem Nahtmaterial (Abbildung 5). Am Folgetag waren alle Wundverhältnisse so stabil, dass der kleine Patient aufwachen durfte. Die Nähte wurden am 13. postoperativen Tag unter Kurznarkose entfernt. Zu diesem Zeitpunkt zeigte sich eine zeitgerechte Wundheilung. Die Kinderchirurgen entließen den kleinen Patienten in sehr gutem, voll mobilem Zustand in die Häuslichkeit. Die ambulante Nachbetreuung erfolgt entsprechend der Terminabsprache in unserer kraniofazialen Sprechstunde (Abbildungen 6 und 7).
Diskussion
Bei der Kraniosynostose handelt es sich um eine vorzeitige Verknöcherung kranialer Wachstumsfugen, die circa 1 von 2.000 bis 2.500 Lebendgeburten betrifft. Oftmals ist unabhängig von einem Syndrom nur eine Sutur betroffen. In diesem Fall spricht man von einer primären („isolierten“) Kraniosynostose. Bei der primären Form ist nicht auszuschließen, dass dennoch mehrere Suturen, beispielsweise auch im Bereich der Schädelbasis, betroffen sind. Diese bezeichnet man als multiple Form. Die verfrühte Verknöcherung resultiert in einer unnormalen Kopfform mit einer Hemmung der betroffenen Sutur und einem kompensativen Wachstum der anderen Suturen. Jede Sutur kann betroffen sein, wobei allerdings die Sagittale am häufigsten betroffen ist und zu einem Skaphozephalus führt. Weitere Einteilungen der Schädelform nach Virchow sind: Brachyzephalus, Plagiozephalus, Oxyzephalus und Trigonozephalus (Sutura metopica/frontalis/Stirnnaht). Die Prävalenz des Trigonozephalus liegt bei circa 1:15.000.
Wie im vorliegenden Fall beschrieben, entwickelt sich aufgrund der vorzeitigen Verknöcherung eine keilförmige Aufwulstung der Stirnmitte, die zu einer Art Knochenleiste führt. Durch die gleichzeitige Abflachung der frontolateralen Region kommt es zur typischen dreieckigen Schädelform (Abbildung 2). Das Gesamtbild ist durch eine schmale hohe Stirn mit einem verbreitert wirkenden Hinterkopf geprägt [Freudlsperger et al., 2018]. Bei der syndromalen Kraniosynostose handelt es sich um eine Differenzierungsform mit vielen unterschiedlichen Ausprägungen.
Die häufigsten Kraniosynostose-Syndrome sind Crouzon und Pfeifer (1:60.000 Lebendgeburten), Muenke (1:140.000 Lebendgeburten) und Apert (1:160.000 Lebendgeburten) [Di Rocco et al., 2009; Vargervik et al., 2012]. Bei diesen Synostosen kann auch die Schädelbasis betroffen sein, die ohne chirurgische Korrektur zur Hemmung des Wachstums im Mittelgesicht und im Oberkiefer führen. Sie stören die Okklusion im Sinne einer zunehmenden Pseudoprogenie, einer Mittelgesichtshypoplasie mit offenem Biss, Zahnengständen mit Artikulations- und Okklusionsstörungen. Je nach Ausmaß der Mittelgesichtshypoplasie resultiert dadurch eine Verengung der Atemwege mit einer Beeinträchtigung durch bronchopulmonale Infekte und gestörter Nahrungsaufnahme [Zöller et al., 2003].
Wolfgang Amadeus Mozart zählt wohl zu den berühmtesten betroffenen Personen mit einer Kraniosynostose – Puech et al. analysierten bei ihm eine Verknöcherung der Koronarnähte als auch der Frontalnaht [Puech et al., 1989].
Die Ursache der nicht-syndromalen Kraniosynostose ist unbekannt und scheint multifaktoriell zu sein. Neben einer erblichen Belastung [Cohen, 1977], dem Beruf des Vaters [Bradley et al., 1995] (Häufung im land- und forstwirtschaftlichen Bereich), Noxen (Rauchen) und Medikamenten während der Schwangerschaft [Kallen, 1999] zählen auch Komplikationen während der Geburt zu den Risikofaktoren [Shahinian et al., 1998]. Erkrankungen im Kindesalter, wie Schilddrüsen- [Menking et al., 1972] und Stoffwechselerkrankungen [Yamada et al., 1987], werden als weitere Risikofaktoren nicht ausgeschlossen.
Hirndruckerhöhungen, die Beeinträchtigung des Sehnervs und Störungen der Okklusion bis hin zu komplexen Gedeihstörungen sind Komplikationen der unbehandelten Kraniosynostose. Ist nur eine Sutur betroffen, steht oftmals das Symptom der Schädeldeformität als ästhetische Beeinträchtigung im Vordergrund [Hopf und Perneczky, 1999]. Die Inzidenz von 18 Prozent wird oftmals in der aktuellen Literatur als indirektes Hirndruckzeichen angegeben. Prägend ist zweifelsohne das ästhetische Erscheinungsbild mit seinem entscheidenden Einfluss auf die psychosoziale Entwicklung [Freudlsperger et al., 2018].
Aufgrund einer Vielzahl möglicher betroffener Regionen, beispielsweise das Mittelgesicht, aber auch der Extremitäten neben dem eigentlichen Kranium, ist eine spezialisierte Therapie im interdisziplinären Kontext wünschenswert. Das Team sollte aus Kinderanästhesisten, MKG-Chirurgen, Kinderchirurgen, Genetikern, Neurochirurgen, Augenärzten sowie aus Zahnärzten und Kieferorthopäden bestehen und Hand in Hand fachübergreifend zusammenarbeiten [Vargervik et al., 2012]. Nur im interdisziplinären Kontext und unter Vorhalt modernster Techniken (resorbierbare Osteosynthesen, Ultraschallskalpell, 3-D-Planung, Mikroskop, TLA-Technik gegebenenfalls Cellsaver) gelingen diese filigranen, individuellen und komplexen Eingriffe mit dem Ergebnis einer unmittelbaren Heilung.
Derzeit besteht unter den einzelnen Zentren allerdings noch Uneinigkeit über den geeigneten Zeitpunkt einer Operation im ersten Lebensjahr – man schwankt zwischen dem 1. bis hin zum 12. Lebensmonat. Zum heutigen Zeitpunkt liegt der Operationszeitpunkt neben den endoskopischen Eingriffen bei den offenen chirurgischen Techniken meist im Alter zwischen dem 4. und dem 12. Lebensmonat [Freudlsperger et al., 2018].
Bei Kindern mit Kraniosynostose besteht zusätzlich zu den vorsorglichen oralen Gesundheitsuntersuchungen eine besondere Untersuchungspflicht. Neben der Problematik der oralen Gesundheit besteht bei syndromalen jungen Patienten ein gestörtes Kieferwachstum. Nicht nur fehlende oder fehlgebildete Zähne, sondern auch ein erhöhtes Risiko zur Kariesentwicklung stellen eine Problematik dar. Eine sorgfältige Karies- und Parodontitisprävention beziehungsweise -therapie ist essenziell und Grundlage für eine später notwendige orthodontische Behandlung [Vargervik et al., 2012].
Präventive Zahnheilkunde beginnt bereits im frühen Kindesalter. Die Informationen zur oralen Hygiene, zu einer gesunden Ernährung sowie die Abschätzung des Kariesrisikos sollten mit Durchbruch der ersten Zähne an die Eltern erfolgen. Der späteste Zeitpunkt sollte dabei nicht über dem ersten Lebensjahr liegen. Bei der ersten dentalen klinischen Untersuchung ist insbesondere ein Augenmerk auf intraorale Spalten, Uvulua bifida sowie das Verhältnis von Ober- und Unterkiefer zu richten [Vargervik et al., 2012; Hellwig et al., 2013].
Fazit für die Praxis
Bei der Kraniosynostose handelt es sich um eine vorzeitige Verknöcherung der kranialen Suturen. Diese resultiert in einer auffälligen Kopfform mit einer Hemmung der betroffenen Sutur und einem kompensativen Wachstum im rechten Winkel zur betroffenen Sutur.
Die Ursache der nicht-syndromalen Kraniosynostose ist unbekannt und scheint multifaktoriell begründet. Zahlreiche Risikofaktoren werden in der Literatur beschrieben.
Hirndruckerhöhungen und Sehnervbeteiligungen können zu Komplikationen der unbehandelten Kraniosynostose führen. Oft liegt tatsächlich nur eine ästhetische Beeinträchtigung vor.
Therapien sind im interdisziplinären Kontext, das heißt unter Mitwirkung von Zahnarzt und Kieferorthopäde, wünschenswert.
Neben der Problematik der oralen Gesundheit besteht insbesondere bei syndromalen Patienten ein gestörtes Kieferwachstum mit all seinen Folgen.
Prof. Dr. med. Dr. med. dent. Reinhard Bschorer
Klinik für Mund-, Kiefer- und Plastische Gesichtschirurgie
Helios Kliniken Schwerin
Wismarsche Str. 393–397, 19049 Schwerin
Dr. med. Gunnar Sörensen
Klinik für Neurochirurgie und Wirbelsäulenchirurgie
Helios Kliniken Schwerin
Wismarsche Str. 393–397, 19049 Schwerin
Dipl.-Med. Heike Rakow
Klinik Anästhesiologie
Helios Kliniken Schwerin
Wismarsche Str. 393–397, 19049 Schwerin
Dr. med. Bernd Schenk
Klinik für Kinder- und Jugendmedizin
Helios Kliniken Schwerin
Wismarsche Str. 393–397, 19049 Schwerin
Dr. med. Harald von Suchodoletz
Klinik für Kinderchirurgie
Helios Kliniken Schwerin
Wismarsche Str. 393–397, 19049 Schwerin
Dr. med. Dr. med. dent. Daniel Schneider
Klinik für Mund-, Kiefer- und Plastische Gesichtschirurgie
Helios Kliniken Schwerin
Wismarsche Str. 393–397, 19049 Schwerin
daniel.schneider2@helios-gesundheit.de
Literaturliste
Bradley CM, Alderman BW, Williams MA, Checkoway H, Fernbach SK, Greene C, Bigelow PL, Reif JS: Parental occupations as risk factors for craniosynostosis in offspring. Epidemiology 6:306-310, 1995.
Cohen MM, Jr.: Genetic perspectives on craniosynostosis and syndromes with craniosynostosis. J Neurosurg 47:886-898, 1977.
Di Rocco F, Arnaud E, Renier D: Evolution in the frequency of nonsyndromic craniosynostosis. J Neurosurg Pediatr 4:21-25, 2009.
Freundlsperger C, Hoffmann J, Engel M: Isolierte, nichtsyndromale Kraniosynostosen. MKG-Chirurg. Volume 11, Supplement 1, pp 15-22, 2018.
Kallen K: Maternal smoking and craniosynostosis. Teratology 60:146-150, 1999.
Hellwig E. et al.: S2k-Leitlinie „Fluoridierungsmaßnahmen zur Kariesprophylaxe“
Hopf NJ, Perneczky A.): 25. Fehlbildungen und frühkindliche Schäden. In: Hopf HC. (Hg.) Neurologie in Praxis und Klinik: in 2 Bänden; 3., vollst. überarb. Aufl. Thieme Birth Defects. 2, Stuttgart, New York, S. 811-15, 1999.
Menking M, Wiebel J, Schmid WU, Schmidt WT, Ebel KD, Ritter R: Premature craniosynostosis associated with hyperthyroidism in 4 children with reference to 5 further cases in the literature. Monatsschr Kinderheilkd 120:106-110, 1972.
Puech B, Puech PF, Tichy G, Dhellemmes P, Cianfarani F: Craniofacial dysmorphism in Mozart's skull. J Forensic Sci 34:487-490, 1989.
Shahinian HK, Jaekle R, Suh RH, Jarrahy R, Aguilar VC, Soojian M: Obstetrical factors governing the etiopathogenesis of lambdoid synostosis. Am J Perinatol 15:281-286, 1998.
Vargervik K, Rubin MS, Grayson BH, Figueroa AA, Kreiborg S, Shirley JC, Simmons KE, Warren SM: Parameters of care for craniosynostosis: dental and orthodontic perspectives. Am J Orthod Dentofacial Orthop 141:S68-73, 2012.
Yamada H, Ohya M, Higeta T, Kinoshita S: Craniosynostosis and hydrocephalus in I-cell disease (mucolipidosis II). Childs Nerv Syst 3:55-57, 1987.
Zöller J.E., Kübler A.C., Lorber W.D., Mühlung J.F.H.: Diagnostik und Therapie kraniofazialer Fehlbildungen. Thieme 2003 ISBN 3-13-131391-9