Hautkreb
Jedes Jahr wird in Deutschland bei rund 75 000 Personen die Diagnose „Hautkrebs“ gestellt. Rund 8 000 von ihnen leiden an einem malignen Melanom und damit an der gefährlichsten Hautkrebsform. Gerade dieser Tumor wird seit Jahren immer häufiger und die Experten geben an, dass sich die Melanomrate in Europa derzeit rund alle zehn bis 15 Jahre verdoppelt.
Die Gründe hierfür liegen in der verstärkten UV-Strahlung durch die abnehmende Ozonschicht in der Stratosphäre sowie in der nach wie vor starken und oft auch ungeschützten Sonnenexposition, also im trotz aller Warnungen weiterhin unvernünftigen Umgang mit der Sonne. Denn speziell die Entstehung des malignen Melanoms ist direkt mit der Sonnenexposition und insbesondere mit mehrfachem Sonnenbrand der Haut assoziiert.
Das maligne Melanom
Das maligne Melanom bildet sich aus Pigment bildenden Zellen, den so genannten Melanozyten. Es kann damit prinzipiell in allen Hautregionen entstehen, die Pigmentzellen finden sich nicht nur im Bereich der „normalen“ Haut, sondern auch an den Schleimhäuten und den Nägeln. Der Tumor kann spontan wachsen, er kann sich aber auch auf dem Boden eines vorbestehenden Leberflecks entwickeln. Je nach Ausbreitung können verschiedene Typen des Melanoms charakterisiert werden.
Wächst der Tumor horizontal in der Haut, so spricht man von einem superfiziell spreitenden Melanom, wächst er eher vertikal von einem nodulären Melanom.
Risikofaktoren der Melanomentstehung
Das Risiko für die Entwicklung eines malignen Melanoms ist maßgeblich vom Hauttyp und damit zugleich von der Rasse abhängig. Ein weiterer Risikofaktor ist eine erhöhte Sonnenexposition der Haut, so dass auch die Lebensregion sowie die berufliche Tätigkeit und das Freizeitverhalten eine Rolle spielen. Besonders häufig sind Menschen betroffen, die sich viel im Freien aufhalten, sei es aus beruflichen Gründen, zum Beispiel Bauern, Seeleute und Fischer, oder die ein besonderes Freizeitverhalten haben, also bestimmte Sportarten ausüben, die im Freien betrieben werden, oder Menschen, die häufig Sonnenbaden. Besonders gefährdet sind hellhäutige Menschen und bei der weißen Bevölkerung werden vier verschiedene Hauttypen mit unterschiedlichem Hautkrebsrisiko unterschieden. Das höchste Risiko tragen demnach Menschen mit dem
•Hauttyp I, also diejenigen mit auffallend heller, blasser Haut, rötlichen Haaren, vielen Sommersprossen und grünen oder blauen Augen, die beim Sonnenbaden praktisch immer einen Sonnenbrand erleiden und nie richtig braun werden.
• Es folgt derHauttyp IIbei Menschen mit etwas dunklerer Haut als Typ I, blonden bis hellbraunen Haaren, wenigen Sommersprossen und blau bis grün oder grauen Augen, die meist ebenfalls einen schmerzhaften Sonnenbrand erleiden und kaum braun werden.
• Eine hellbraune Haut charakterisiert denHauttyp III, der meist keine Sommersprossen hat, dunkelblonde bis braune Haare und graue bis braune Augen und der selten einen Sonnenbrand entwickelt und dessen Haut gut bräunt.
• BeimHauttyp IVhandelt es sich hingegen um Menschen mit brauner Haut, dunkelbraunen bis schwarzen Haaren und auch dunklen Augen, für die der Sonnenbrand praktisch ein Fremdwort ist und deren Haut sich beim Aufenthalt im Freien rasch und tief bräunt. Bei ihnen ist die Hautkrebsgefahr am geringsten.
Unabhängig vom Hauttyp und von der Sonnenexposition tragen zudem all jene ein erhöhtes Hautkrebsrisiko, deren Haut besonders viele melanozytäre Nävi, also viele Leberflecken oder Muttermale, aufweist. Denn Untersuchungen haben ergeben, dass Personen, die zehn bis 50 solcher Nävi über zwei Millimeter Größe auf der gesamten Haut aufweisen, ein doppelt so hohes Melanomrisiko tragen wie diejenigen mit zehn oder weniger Nävi. Bei Menschen mit mehr als 50 Muttermalen ist das Melanomrisiko sogar um das Vierfache, bei noch mehr Veränderungen um das Achtfache gesteigert.
Allerdings steigert nicht allein die Zahl der Leberflecken das Hautkrebsrisiko, auch deren Form ist entscheidend: Unscharfe Begrenzungen und unregelmäßige Ränder sowie eine variierende Pigmentschattierung wachsen eher zu einem Melanom heran als gleichmäßig geformte und gefärbte Nävi.
Epidemiologie und Gefährdung
Schon bei der klinischen Untersuchung eines Patienten lässt sich somit anhand einfacher Kriterien die Hautkrebsgefahr abschätzen. Dies ist wichtig, da bei gefährdeten Personen alle Chancen der Prävention bis hin zur Entfernung verdächtiger Muttermale genutzt werden müssen. Denn am malignen Melanom versterben bei weitem mehr Menschen als an allen anderen Hautkrebsarten zusammen. Speziell in den 80iger und zu Beginn der 90iger Jahre wurde ein deutliches Ansteigen der Krankheitszahlen und auch der Mortalität registriert und das nicht nur in Deutschland, sondern auch in den skandinavischen Ländern, der Schweiz sowie den USA und Australien. Der Anstieg der Inzidenz war bei den Männern mit 2,5 Prozent dabei deutlich größer als bei Frauen mit 1,1 Prozent pro Jahr. Seit 1985 wird speziell in Australien ein Plateau bei der Inzidenzentwicklung beobachtet.
Es gibt gewisse Unterschiede hinsichtlich der „Bösartigkeit“ des malignen Melanoms. So kennt man Tumore, die sich rasch ausbreiten und bereits wenige Monate nach ihrer Entdeckung den Tod des Betroffenen zur Folge haben. Andere Formen sind weniger aggressiv und die Patienten gelten als geheilt, wenn fünf Jahre nach Beendigung der Therapie kein erneuter Tumor aufgetreten ist.
Wichtigster prognostischer Faktor beim malignen Melanom ist dabei die Tumordicke bei der Diagnosestellung. Hat der Tumor eine bestimmte Eindringtiefe in die Haut noch nicht überschritten, so kann er praktisch in allem Fällen durch einen kleinen chirurgischen Eingriff entfernt werden. Non plus ultra für die Prognose des Patienten ist somit die Früherkennung und in diesem Punkt hat die verstärkte Aufklärung der Bevölkerung inzwischen offenbar Früchte getragen. Denn schon seit Jahren verzeichnen die Mediziner einen Rückgang der Tumordicke bei der Erstdiagnose, ein Trend, der auch in anderen Ländern beobachtet wird. So haben zum Beispiel Wissenschaftler in Göttingen in Zusammenarbeit mit der Deutschen Krebshilfe für Deutschland nachgewiesen, dass zwar heutzutage mehr Menschen an einem malignen Melanom erkranken, dass der Hautkrebs aber häufiger in einem frühen Krankheitsstadium erfasst und behandelt wird, so dass die Heilungschancen deutlich besser sind.
Gefährlich ist das maligne Melanom insbesondere wegen seiner ausgeprägten Neigung. Metastasen zu bilden. So liegen bei der Erstdiagnose bei rund zehn Prozent der Männer und etwa sieben Prozent der Frauen bereits Tochtergeschwülste vor, bei ein bis zwei Prozent der Betroffenen haben sich sogar schon Fernmetastasen gebildet.
Früherkennung
Bei der Früherkennung des malignen Melanoms hilft die so genannte ABCDE-Regel. Die einzelnen Buchstaben stehen dabei für bestimmte Charakteristika, die auf ein malignes Melanom hinweisen. So steht
•Afür Asymmetrie, also die meist unregelmäßige Form des betreffenden Muttermals.
•Bsteht für Begrenzung, also die unregelmäßige oder unscharfe Begrenzung des Hautflecks.
•Csteht für Colour, englisch Farbe, womit angedeutet wird, dass maligne Melanome meist keine gleichmäßige Pigmentierung aufweisen. Allerdings besteht auch eine erhöhte Gefahr, wenn eine Pigmentierung besonders dunkel, praktisch schwarz ist.
•Dsteht für Durchmesser, wobei Gefahr droht bei Leberflecken über fünf Millimeter im Durchmesser.
•Esteht für erhoben, denn ein weiteres Merkmal vieler maligner Melanome ist, dass sie sich mehr als einen Millimeter über das übrige Hautniveau erheben.
Solche Merkmale bedeuten nicht zwangsläufig, dass ein bösartiger Hautkrebs vorliegt. Allerdings sollte die Hautveränderung unverzüglich durch einen Dermatologen begutachtet werden.
Als verdächtig und kontrollbedürftig muss es ferner bewertet werden, wenn auf vorher normaler Haut ein Pigmentfleck auftritt und das insbesondere bei Menschen, die älter als 35 Jahre sind, und wenn bestehende Pigmentmale sich verändern, das heißt, wenn sie anfangen zu wachsen, ihre Pigmentierung ändern oder wenn sie beginnen zu nässen, zu jucken oder zu bluten.
In diesem Zusammenhang ist ferner daran zu denken, dass maligne Melanome durchaus auch unter den Fuß- oder Fingernägeln entstehen können. Schwarze Veränderungen sind folglich auch bei den Nägeln zu kontrollieren und im Einzelfall kann sich hinter einer nicht heilen wollenden Nagelentzündung auch einmal ein bösartiger Hauttumor verbergen. Zwar entstehen die meisten malignen Melanome in den Hautregionen, die häufiger der Sonne ausgesetzt sind. Sie können sich aber auch in Körperpartien entwickeln, die keine Sonnenbestrahlung erlebt haben, wie etwa in der Speiseröhre oder in Zehenzwischenräumen.
Therapie des malignen Melanoms
Beim Verdacht auf ein malignes Melanom sollte man auf keinen Fall abwarten, wie sich die Situation entwickelt. Verdächtige Pigmentveränderungen müssen vielmehr unverzüglich dem Dermatologen vorgestellt werden. Dieser wird das Mal gegebenenfalls chirurgisch entfernen und durch einen Pathologen begutachten lassen. Nur so kann mit Sicherheit gesagt werden, ob ein bösartiger Tumor vorlag oder nicht.
Ist das Melanom bereits tiefer in die Haut eingedrungen, so muss es ebenfalls entfernt und zugleich nach Metastasen gefahndet werden. Meist erfolgt nach der Operation eine Immuntherapie mit Interferon, wenngleich eine Lebensverlängerung für diese Therapieform bislang nicht sicher dokumentiert ist. Ähnlich sieht die Situation bei der Chemotherapie aus, eine Radiotherapie ist hingegen bei Patienten zu erwägen, bei denen sich der primäre Tumor als inoperabel erweist.
Ein neues, noch experimentelles Therapieverfahren ist die „Impfung gegen Krebs“, eine Strategie in der Onkologie, die derzeit insbesondere beim malignen Melanom erprobt wird. Dabei wird das Immunsystem des Patienten mit speziellen aus dem Tumorgewebe isolierten Strukturen konfrontiert, was, so die Vorstellung der Forscher, die Immunreaktionen gegen das Tumorgewebe forcieren soll.
Hautkrebs-Prävention
Vor dem Hintergrund der nur begrenzten Therapiemöglichkeiten gewinnt die Prävention zunehmende Bedeutung. Die Hautkrebsgefahr steigt mit der Sonnenbestrahlung und es ist gut bekannt, dass vor allem Sonnenbrände bei Kindern mit einem massiv erhöhten Risiko für einen späteren Hautkrebs assoziiert sind. Daraus ergeben sich direkt Konsequenzen für Präventionsmöglichkeiten. So sind intensive Sonnenbäder zu meiden und insbesondere ist darauf zu achten, dass es keinen Sonnenbrand gibt. Denn die Pigmentzellen (Melanozyten) werden durch die UV-Strahlen angeregt, Pigment zu bilden. Die Bräunung stellt dabei, ebenso wie die nach längerer Bestrahlung auftretende Hautverdickung, die so genannte Lichtschwiele, einen Schutz vor Verbrennungen dar. Dies gelingt jedoch nur bis zu einer gewissen Grenze, nämlich der Erythemschwelle, die jedoch von Mensch zu Mensch unterschiedlich ist. Wird diese überschritten, so treten akute Hautschäden, also der Sonnenbrand, auf. Die dabei induzierten Zellschäden sind irreversibel, die Haut „vergisst“ nicht. Vielmehr summieren sich die Schädigungen, was letztlich die vorzeitige Hautalterung und die erhöhte Hautkrebsgefahr bedingt.
Die Haut muss beim Sonnenbaden deshalb mit einem Sonnenschutzmittel mit ausreichend hohem Lichtschutzfaktor eingecremt werden, wobei sich die volle Schutzwirkung allerdings erst nach 20 bis 30 Minuten entfaltet. Besondere Vorsicht ist im Gebirge sowie am Strand geboten, da das Licht durch Wasser und Schnee reflektiert und die Sonnenwirkung somit verstärkt wird. Besonders wichtig ist der Hautschutz bei Kindern, speziell bei Kleinkindern und Säuglingen. Sie sollten unbedingt konsequent vor einem Sonnenbrand geschützt werden, durch entsprechende Kleidung und auch eine Sonnencreme mit sehr hohem Lichtschutzfaktor.
Allerdings gibt es Untersuchungen, wonach 40 Prozent der Deutschen nie eine Sonnencreme benutzen.
Das Basaliom
Neben dem malignen Melanom gehört auch das Basaliom, also das Basalzellkarzinom, zu den Hautkrebsformen. Es handelt sich um einen semi-malignen Tumor, also eine Geschwulst, die von den Basalzellen der Haut ausgeht, regional wächst und das umgebende Gewebe zerstört, üblicherweise aber keine Metastasen bildet. Die Erkrankung stellt in Mitteleuropa die häufigste Hautkrebsform dar und tritt meist erst jenseits des 60. Lebensjahres auf, und zwar ebenfalls häufig in Hautregionen, die üblicherweise der Sonne ausgesetzt sind. Etwa 80 Prozent der Tumore betreffen somit den Kopf- und Halsbereich.
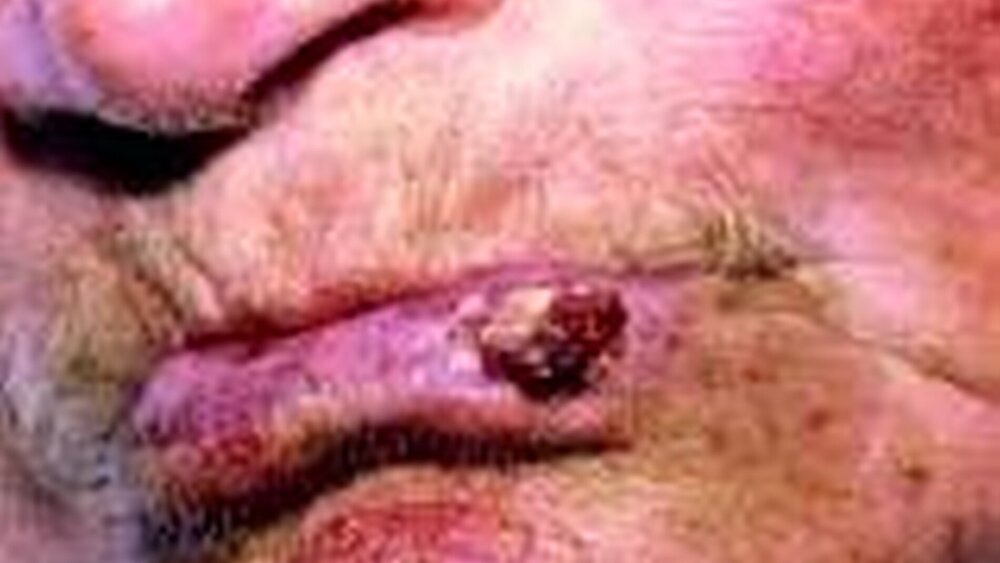
Das Basaliom hat kein einheitliches klinisches Bild. Der Tumor kann sich in Form kleiner Knötchen entwickeln, aber auch als offene, nicht heilende Hautstelle oder als ein in die Tiefe wachsendes Geschwür. Auch kann es zu Blutungen und Verkrustungen kommen. Therapie der Wahl ist die chirurgische Entfernung des Tumors, wobei eine anschließende Behandlung, etwa eine Chemotherapie, nicht erforderlich ist.
Das Spinaliom
Als dritte Hautkrebsart ist das Spinaliom zu nennen, auch spinozelluläres Karzinom oder Stachelzellkrebs genannt. Dieser Tumor entwickelt sich aus den Keratinozyten, den Stachelzellen. Auch das Spinaliom wächst regional begrenzt, es kann jedoch, anders als das Basaliom, auch Metastasen bilden, wenngleich der Tumor weit weniger aggressiv ist als das maligne Melanom. Er bildet sich ebenfalls erst im späten Erwachsenenalter etwa ab dem 55. Lebensjahr und wird bei Männern häufiger beobachtet als bei Frauen.
Das Spinaliom entsteht ebenfalls bevorzugt auf sonnenvorgeschädigter Haut und auch bei diesem Tumor besteht die Therapie im wesentlichen darin, die Geschwulst chirurgisch zu entfernen. Allerdings können infolge von Metastasen weitere Therapiemaßnahmen notwendig werden.
Christine VetterMerkenicher Str. 22450735 Köln
Die Autorin der Rubrik „Repetitorium“ist gerne bereit, Fragen zu ihren Beiträgenzu beantworten