Brauner Tumor bei Hyperparathyreoidismus
Eine 20-jährige Patientin stellte sich mit einer derben, nicht verschieblichen, leicht druckdolenten, seit drei Monaten bestehenden und größenprogredienten Schwellung vestibulär in Regio 33 bis 45 vor (Abbildung 1). Eine Vincent-Symptomatik bestand nicht, die Zähne in dieser Region waren sensibel, Perkussions-negativ und hatten keine erhöhten Lockerungsgrade. Nebenbefundlich lag eine Eisenmangelanämie vor.
In einer Panoramaschichtaufnahme war ein osteolytischer Prozess in der Unterkieferfront rechts aufgefallen (Abbildung 2). In einer ebenfalls zum Zeitpunkt der Erstvorstellung vorliegenden digitalen Volumentomographie (Abbildung 3) ist der osteolytische Prozess im Unterkiefer unter Auflösung der vestibulären Knochenlamelle erkennbar, wobei die Raumforderung die vestibulären Weichgewebe zu verdrängen scheint.
In der Sonographie waren neben unspezifisch vergrößerten, submandibulär gelegenen Lymphknoten eine unklare echoarme, zystische Struktur mit dorsaler Schallverstärkung im Bereich des rechten Schilddrüsenlappens sowie eine inhomogene echoarme Struktur kaudal des linken Lappens nachweisbar (Abbildung 4). Das Parathormon war mit 536,2 pg/ml stark (Normwert 50 bis 70 pg/ml), das Kalzium mit 2,54 mmol/l leicht erhöht (Normwert 2,18 bis 2,5 mmol/l) bei normalem Phosphatspiegel (2,3 bis 4,7 mg/dl).
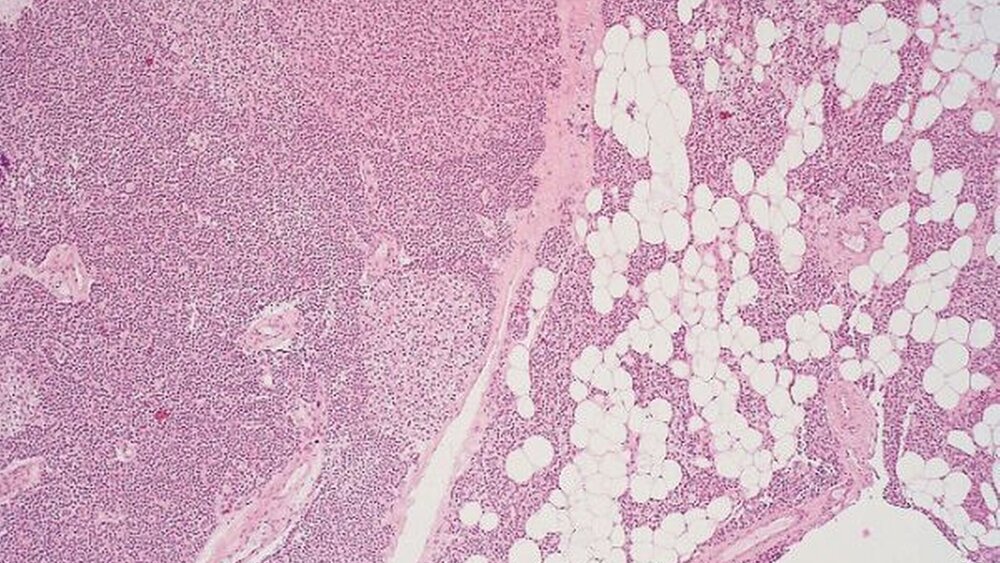
Zur Diagnosesicherung wurde eine Probebiopsie aus der Raumforderung des Unterkiefers gewonnen (Abbildung 5), deren histopathologische Aufbereitung Tumorgewebe, aufgebaut aus mehrkernigen Riesenzellen und blanden Spindelzellen passend zu der klinischen Verdachtsdiagnose eines braunen Tumors bei primärem Hyperparathyreoidismus nachwies (Abbildung 6).
Bei der Patientin folgte, nach Nebenschilddrüsen-Szintigraphie mit Anreicherung im Bereich des linken Schilddrüsenlappens in Projektion auf die sonographisch beschriebene Raumforderung, eine Parathyreoidektomie. Weitere Komplikationen des Hyperparathyreoidismus, wie Nierensteine und Verkalkungen der Gefäße durch Ablagerung von Calcium und Phosphat, waren nicht nachweisbar.
Diskussion
Die Osteitis fibrosa cystica, auch als brauner Tumor bekannt, bildet sich im Knochen auf der Basis eines primären oder sekundären Hyperparathyreoidismus, bei dem durch pathologisch hohe Parathormonsekretion die osteoklastäre Resorption stimuliert wird. In die sich bildenden Hohlräume blutet es aufgrund von Mikrotraumata ein, wobei durch die folgende Bindegewebsproliferation der osteoklastäre Knochenabbau weiter gefördert wird, so dass sich größere, schließlich auch radiologisch nachweisbare Osteolysen bilden [1].
Ursachen des primären Hyperparathyreoidismus (pHPT) sind Nebenschilddrüsenadenome (89 Prozent), Hyperplasien (10 Prozent ) oder auch Karzinome (1 Prozent) der Nebenschilddrüse [2]. Beim sekundären Hyperparathyreoidismus (sHPT) wird aufgrund erniedrigter Kalziumspiegel vermehrt Parathormon ausgeschüttet, um Kalzium aus dem Knochen zu mobilisieren [3].
Neben der Manifestation am Knochen lassen sich die weiteren typischen Symptome des pHPT wie Nephrolithiasis, Nephrokalzinose und Ulzera über die erhöhten Kalziumspiegel erklären. Diese Symptomenkonstellation wird in dem klassischen Ausdruck der „Stein-Bein-Magen-Pein“ beschrieben, Schmerzen verursacht durch Steine, Schmerzen am Knochen und im Bereich des Magens. Neben weiteren gastrointestinalen Beschwerden gehören neuromuskuläre Symptome und hyperkalzämische Krisen zum Krankheitsbild [2].
Durch die Hämosiderin-beladenen Makrophagen aufgrund der Einblutungen erklärt sich die rötlich braune Farbe des braunen Tumors im Anschnitt. Histopathologisch bietet der braune Tumor mit zahlreichen Riesenzellen vom osteoklastären Typ ein ähnliches Bild wie das zentrale Riesenzellgranulom oder auch die aneurysmatische Knochenzyste, so dass zur Diagnosefindung neben Klinik und Radiologie auch die Laborchemie herangezogen werden muss [4].
Die Therapie des braunen Tumors besteht in der Therapie des Hyperparathyreoidismus, im Falle des pHPT in der Entfernung der auffälligen Epithelkörper oder bei Hyperplasie aller Epithelkörperchen in der Entfernung derselben mit Autotransplantation von Epithelkörperresten zum Beispiel in den Musculus brachioradialis oder M. sternocleidomastoideus, so dass bei erneuten Komplikationen ein weiterer Eingriff erleichtert wird. Unter dieser Therapie kommt es in der Regel auch zur Ausheilung der knöchernen Läsionen, so dass diese nicht eigens chirurgisch angegangen werden müssen [5].
Im vorliegenden Fall war die Sonographie, mit Auffälligkeiten im Bereich der Schilddrüse als Veränderung der Nebenschilddrüse interpretiert, hinweisgebend auf das Vorliegen eines braunen Tumors. Aus der Zusammenschau von Klinik, Bildgebung, Laborchemie und Histologie konnte die Diagnose des braunen Tumors gestellt und die Patientin zur Parathyreoidektomie weitervermittelt werden.
Dr. Dr. Julia KarbachPD Dr. Dr. Christian WalterKlinik für Mund-, Kiefer- und GesichtschirurgieUniversitätsmedizin der Johannes Gutenberg-Universität MainzAugustusplatz 255131 Mainzwalter@mkg.klinik.uni-mainz.de
PD Dr. Torsten HansenInstitut für PathologieUniversitätsmedizin der Johannes Gutenberg-Universität Mainz