Komplikationen mit der Leitungsanästhesie – Anästhesie des N. Glossopharyngeus
Was ist passiert?
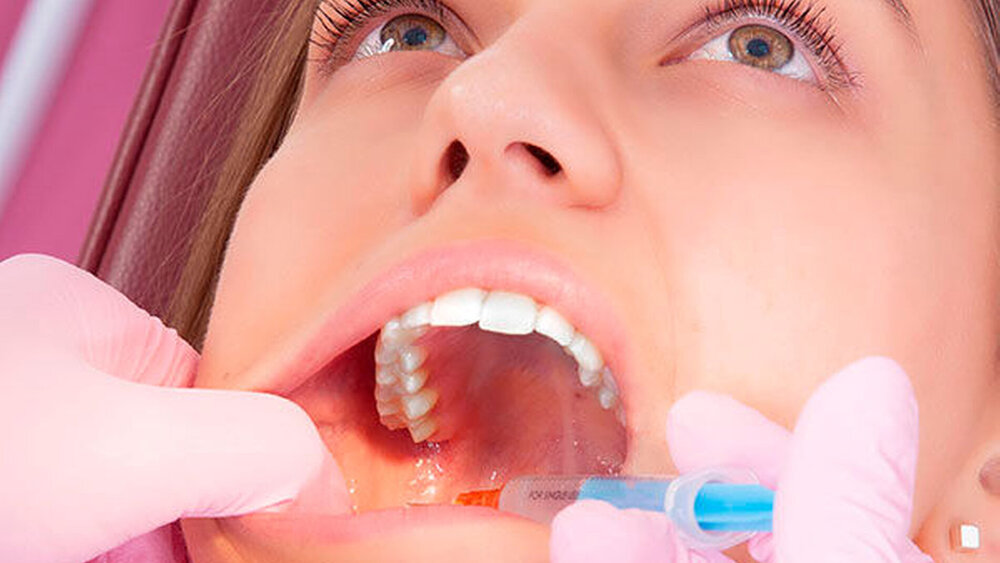
Vorbereitete Implantatversorgung der Schaltlücke regio 47: Es erfolgte die Desinfektion intra- und extraoral mit Braunol (PVP-Jod). Zunächst wurde eine Leitungsanästhesie am Nervus alveolaris inferior rechts mit 1,5 ml Septanest mit Epinephrin 1:100.000 (Innenseite des aufsteigenden UK-Astes in einer Tiefe von 3 cm) durchgeführt, gefolgt von einer Infiltrationsanästhesie am Nervus bukkalis mit 0,3 ml Septanest mit Epinephrin 1:100.000 (Mundvorhof regio 47).
Bildung eines Zugangslappens ohne vertikalen Entlastungsschnitt durch krestale und intrasulkuläre Schnittführung. Körnung der Kortikalis im Bereich des Kieferkamms mittig zwischen Zahn 46 und 48. Pilotbohrung (2,2 mm). Sondierung der Knochenkavität: zirkulär homogene Knochenstruktur; Knochenqualität D2. Während der Erweiterung auf D2,8 mm musste die Aufbereitung des IP-Lagers wegen einsetzender Schmerzempfindung unterbrochen werden.
Zusätzliche Applikation von 1,8 ml Septanest mit Epinephrin 1:100.000 etwas weiter medial in der Plica pterygomandibularis. Nach circa zwei Minuten Fortsetzung der Implantatbettaufbereitung, nachdem die Patientin eine deutliche Verstärkung der Anästhesie bestätigte.
Aus diesen Schäden wird man klug
Überall dort, wo Menschen arbeiten, entstehen Fehler – da sind auch Zahnärzte keine Ausnahme: Abläufe funktionieren nicht immer so, wie es sein sollte, Diagnosen sind manchmal nicht einfach zu stellen, Therapien versagen aus unerwarteten Gründen, Geräte und Hilfsmittel zeigen Schwächen. Die Liste möglicher „unerwünschter Ereignisse“, die in der Praxis eintreten können, ist lang.
Aus „unerwünschten Ereignissen“ kann man jedoch lernen, es künftig besser zu machen. Hilfreich ist dabei der Erfahrungsaustausch mit Kollegen. Die Bundeszahnärztekammer und die Kassenzahnärztliche Bundesvereinigung haben Anfang 2016 das internetbasierte Berichts- und Lernsystem „CIRS dent – Jeder Zahn zählt!“ gestartet (CIRS = Critical Incident Reporting System).
Dort können Zahnärzte Fallberichte aus der Praxis von Kollegen lesen und auch selbst vollkommen anonymmeigene Berichte einstellen. Die eingesandten Berichte werden von einer Fachredaktion geprüft, gegebenenfalls bearbeitet. Aus diesen Schäden wird man klug Daten, die eine Rückverfolgung auf die Praxis oder den Patienten ermöglichen würden, werden entfernt, die Berichte erst danach veröffentlicht. In der Rubrik „Der besondere Fall aus CIRS dent“ veröffentlichen wir Fallschilderungen, die allgemein von Interesse sind.
Nach Erweiterung des Bohrstollens auf 3,5 mm wurde die OP durch einen unbeherrschbaren Würgereiz der Patientin unterbrochen, der in kurzen Abständen konvulsiv wiederkehrte. Dabei erbrach sich die Patientin vollständig. Auffällig war eine kraftlose, verwaschene, schwer verständliche Sprechweise, die als lallend beschrieben werden kann.
Die Stimme war rau, krächzend, rasselnd. Das Hautkolorit war etwas verblasst, die Haut war normal warm und trocken. Der Puls war gleichmäßig und weich bei einer Frequenz von 84/min. Der Blutdruck wurde mit 105/70 gemessen (die Patientin berichtete, sie sei eher hyperton). Es traten Schluckbeschwerden auf, die mit „Kloß im Hals“ beschrieben wurden. Der Schluckakt ließ sich nicht willkürlich auslösen, so dass sich Sekrete und Flüssigkeiten anstauten, wodurch erneutes Würgen und Hustenreiz ausgelöst wurden. Dieser Zustand dauerte etwa eine halbe Stunde an, zu deren Ende hin die Sprache wieder kräftiger wurde.
Eine zweite Blutdruckmessung ergab Werte von 135/80. Die Patientin fühlte sich offenbar so stabil, dass sie eine Fortsetzung der OP wünschte. Abschließende Aufbereitung des Implantatbetts: Kortikalisschrägung, Gewindeschnitt und Eindrehen der vorgesehenen Fixtur. Zwei Papillennähte (stehende Matratzennaht mit Überschlingung) und über dem IP (horizontale Rückstichnaht). Währenddessen: häufiges Räuspern und ein weiteres Mal erbrochen. Bei der Nahtversorgung häufiges Räuspern und erneutes Erbrechen.
Weitere Verbesserung des Zustands: kein Würgereiz, nur noch leichtes Husten.
Beendigung der OP und Orthopantomogramm zur Kontrolle der korrekten Position des Implantats. Patientin wurde zur weiteren Beobachtung im Behandlungszimmer belassen.
Die Patientin konnte ohne weitere Beschwerden entlassen werden.
Anruf der Patientin: Zu Hause gut angekommen. Eine Stunde später ist der Ehemann nach Hause gekommen. Als Allgemeinmediziner und Notfallarzt äußerte er die Verdachtsdiagnose Laryngospasmus.
Welche Gründe können zu dem Ereignis geführt haben?
Für die Lokalanästhesie sind nach einer aktuellen Recherche keine Zusammenhänge zur Auslösung eines Laryngospasmus zu finden. Am ehesten kommen zwei Ursachen infrage:
1. „Intoxikation“ beziehungsweise ZNS-Wirkung durch versehentliche i.v.-Applikation. Übelkeit und Hypotonie würden zwar passen, der Verlauf ist aber zu lange und zu fokussiert auf das Schlucken.
2. Zu weite dorsale Applikation der Anästhesielösung und dadurch Mitanästhesie des N. Glossopharyngeus. Dazu passen der zeitliche Verlauf, der relativ gute Allgemeinzustand der Patientin während des Ereignisses und die typische Symptomatik mit Schlucklähmung, die ein subjektives Erstickungsgefühl provozieren kann und als Laryngospasmus interpretiert wurde.
Wie hätte das Ereignis vermieden werden können?
Eine gründliche Palpation des aufsteigenden Unterkieferastes und ein nicht zu dorsaler Ansatz der Injektionskanüle mit anschließender Aspiration sollten eine intravenöse Injektion des Anästhesiemittels und eine mögliche Mit-Anästhesie des Nervus Glossopharyngeus verhindern.
Fazit
Komplikationen in Zusammenhang mit der intraoralen Leitungsanästhesie sind in der zahnärztlichen Praxis keine Seltenheit. Die Gefäß- und Nervenstruktur lingual und dorsal im Injektionsgebiet der Leitungsanästhesie des Nervus Mandibularis ist komplex. Eine zu weit nach dorsal eingebrachte Injektionsnadel im Bereich des Tonsillenareals kann zur Anästhesie des Nervus Glossopharyngeus führen, was bei den Patienten den Schluckvorgang beeinträchtigt und das Gefühl des Erstickens provozieren kann.
Der Verlauf des Zwischenfalls und die Symptomatik (Übelkeit, Hypotonie) lassen zunächst auf eine versehentliche intravenöse Applikation der Anästhesie-Lösung schließen. Die anschließende deutliche Fokussierung auf den behinderten Schluckvorgang und der zeitliche Verlauf deuten jedoch mehr auf eine Mit-Anästhesie des N. Glossopharyngeus hin, die als Laryngospasmus interpretiert wurde.
So kann ich mitmachen
„CIRS dent – Jeder Zahn zählt!“ (CIRS: Critical Incident Reporting System) ist ein Online-Berichts- und Lernsystem von Zahnärzten für Zahnärzte. Auf der Website www.cirsdent-jzz.de können dort angemeldete Kolleginnen und Kollegen auf freiwilliger Basis, anonym und sanktionsfrei über unerwünschte Ereignisse aus ihrem Praxisalltag berichten, sich informieren und austauschen.
Ziel ist es, so aus eigenen Erfahrungen und denen anderer Zahnärzte zu lernen. Damit leistet jeder Teilnehmer einen aktiven Beitrag zur Verbesserung der Patientensicherheit. 5.856 Zahnärzte haben sich bereits registriert und rund 170 Berichte eingestellt. Machen auch Sie mit – es lohnt sich!
Zur Anforderung eines neuen Registrierungsschlüssels, etwa im Fall eines Verlusts, können sich Praxisinhaber an ihre zuständige Kassenzahnärztliche Vereinigung (KZV) oder an cirsdent@kzbv.de wenden. Privatzahnärztlich tätige Kollegen und die Leiter universitärer zahnärztlicher Einrichtungen erhalten die Registrierungsschlüssel von ihrer (Landes-)Zahnärztekammer. Die Mitglieder der Bundeswehr erhalten ihre Registrierungsschlüssel von ihren Standortleitern.
CIRS dent – Jeder Zahn zählt!