Pragmatismus als Option bei der Versorgung Hochbetagter
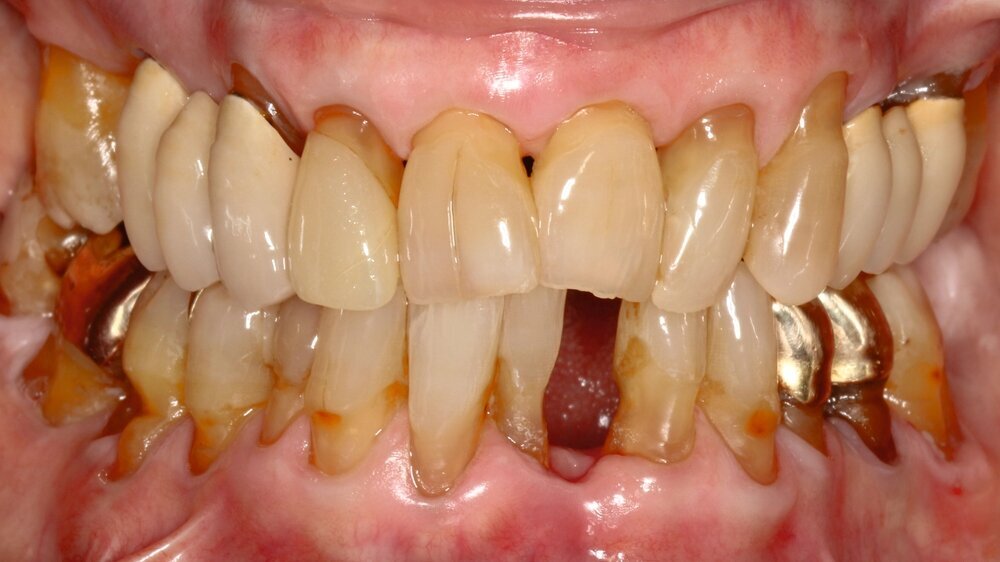
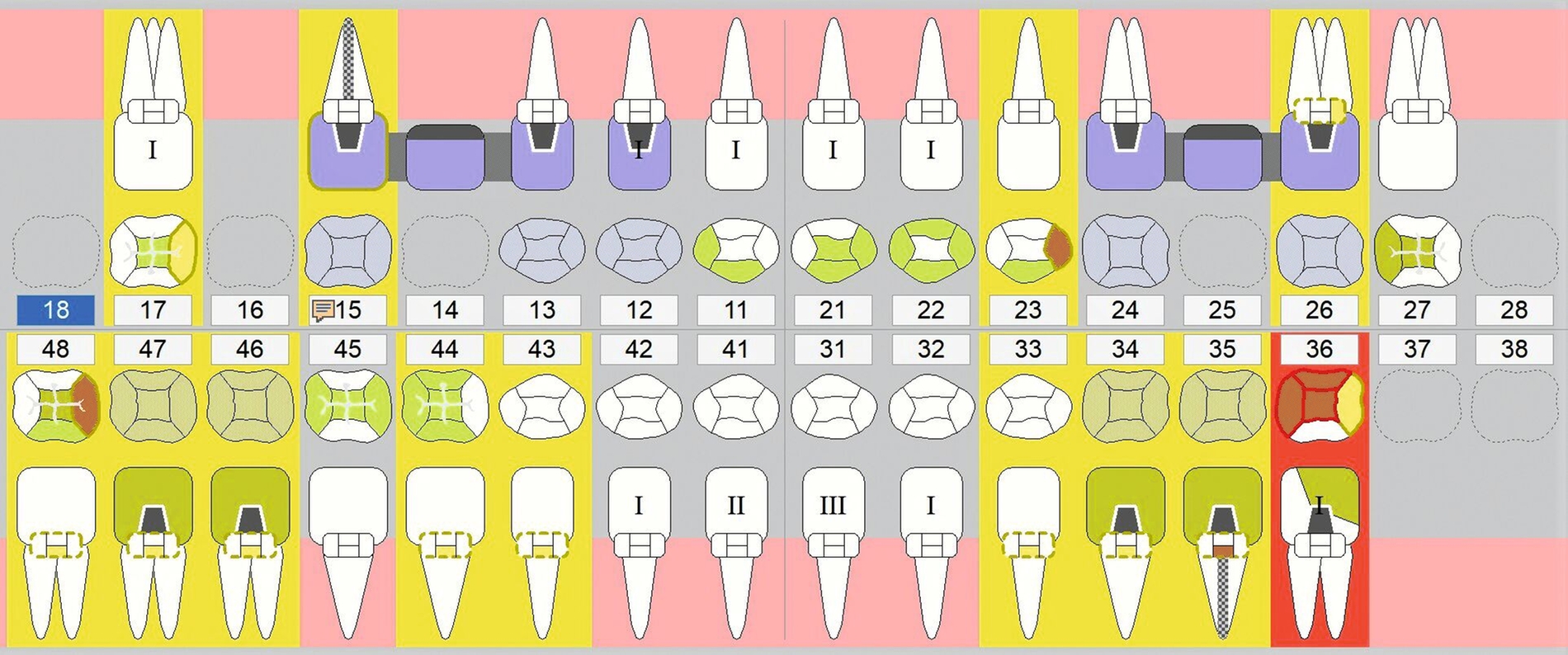
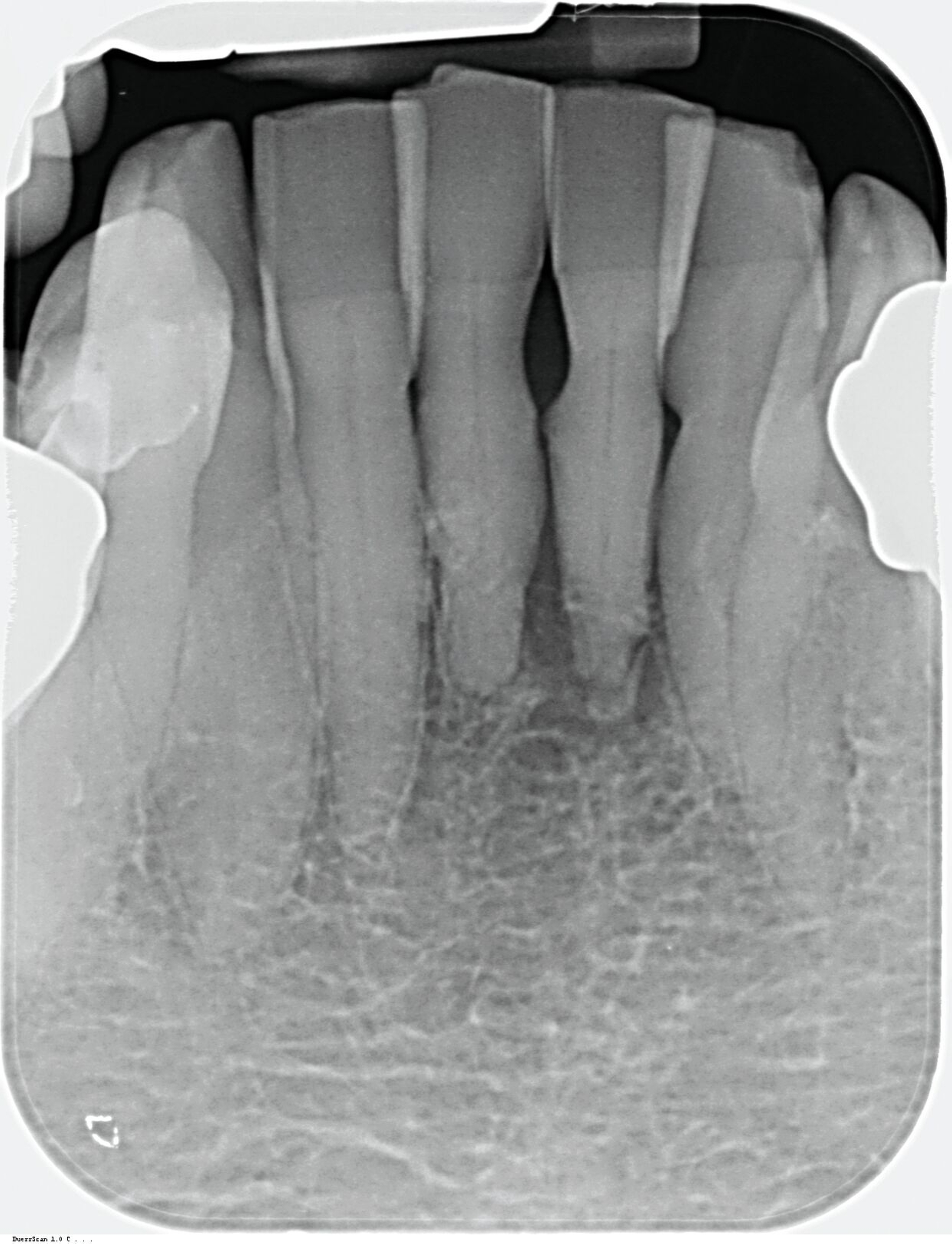
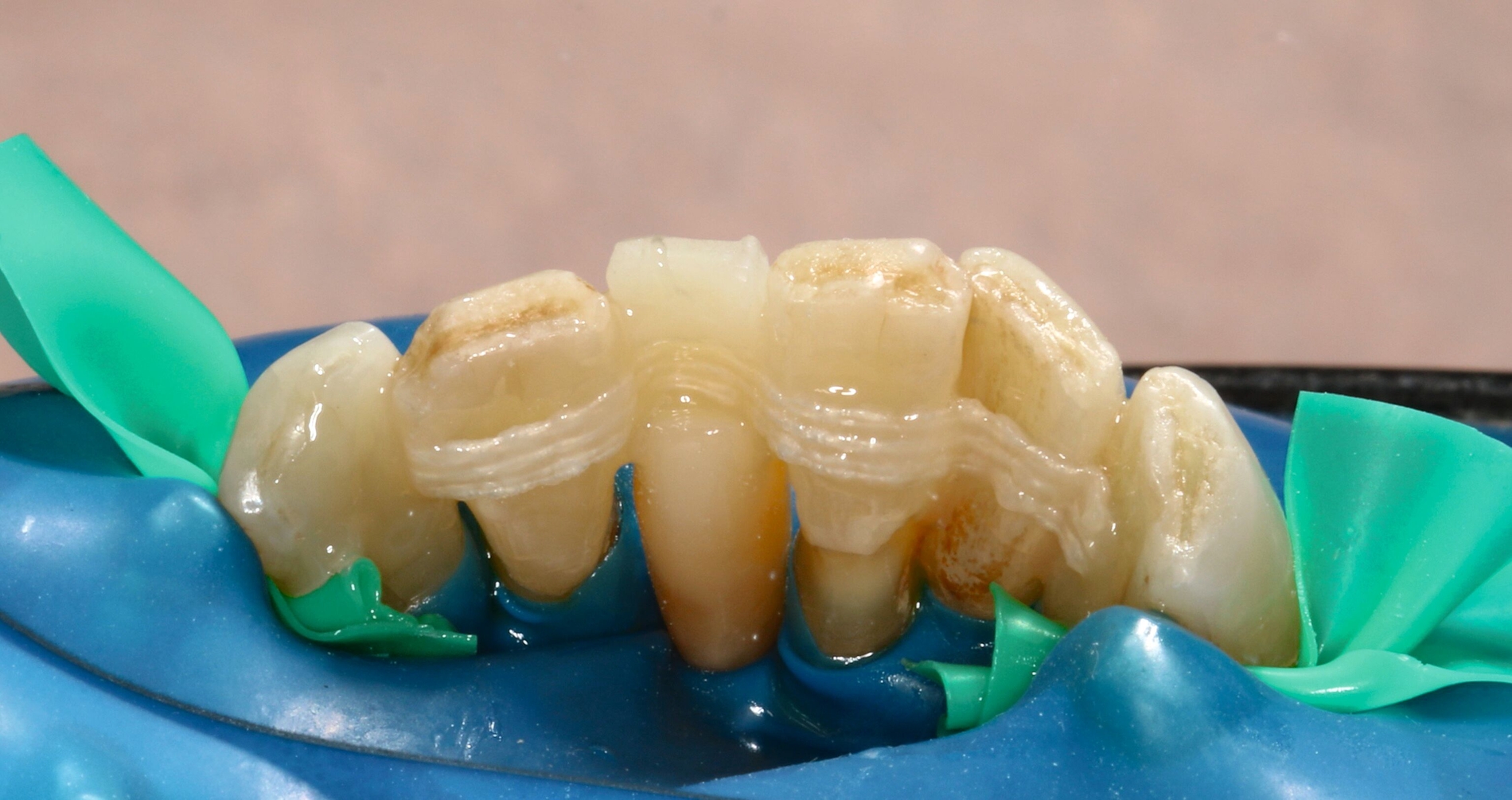
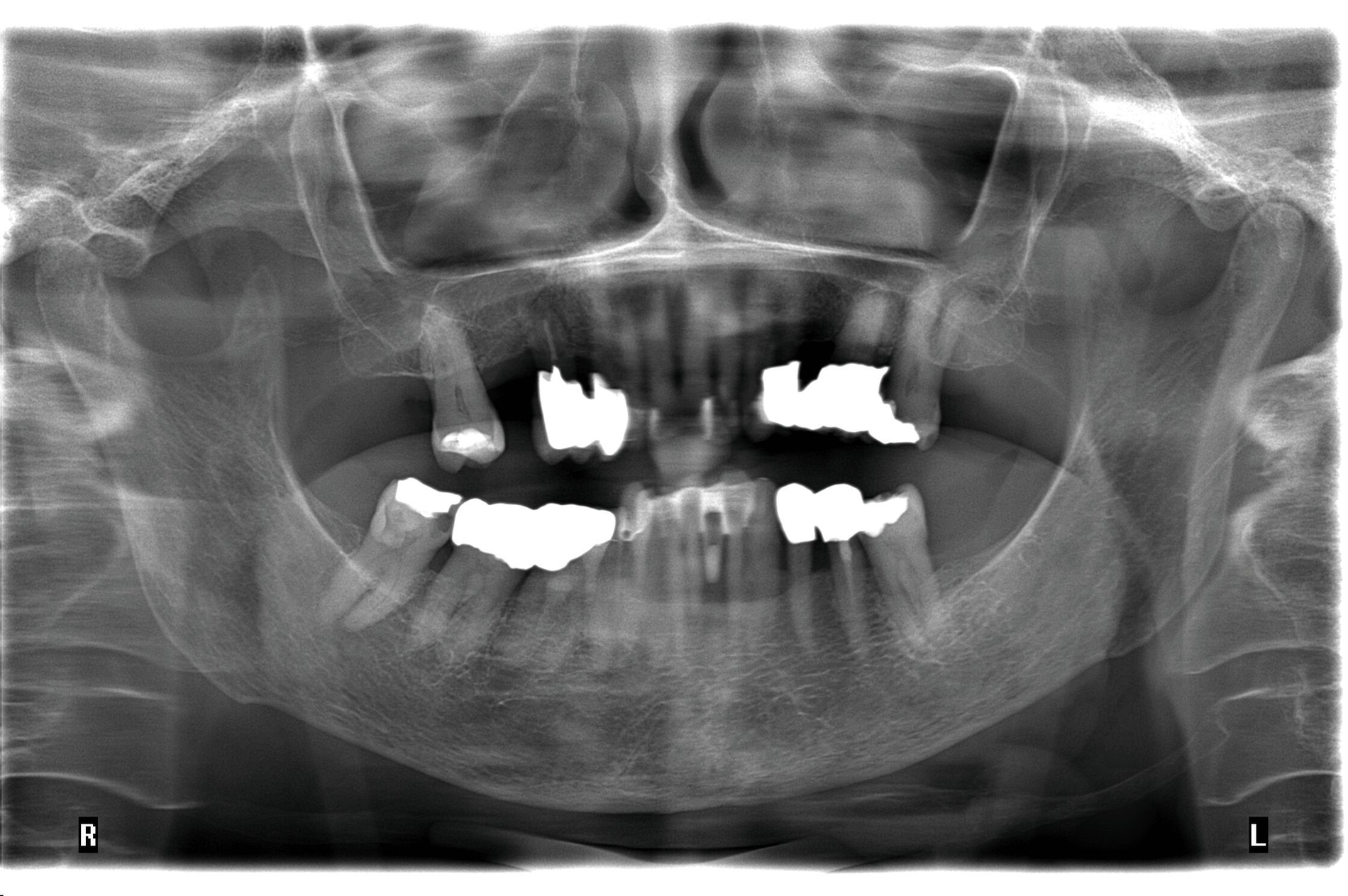
Die hochbetagte Patientin war bereits viele Jahre in der Poliklinik für Zahnerhaltung des Universitätsklinikums Tübingen zahnmedizinisch betreut worden, allerdings aus Sorge vor einer Corona-Infektion von Ende 2019 bis August 2023 knapp vier Jahre der zahnärztlichen Versorgung ferngeblieben. Grund der Wiedervorstellung war dann ein wenige Tage zuvor stattgefundener Füllungsverlust am Zahn 36. Hier bemerkte die Patientin eine an der Zunge störende scharfkantige Fraktur des Molaren (Abbildungen 2 und 3). Weitere Schmerzen oder Beschwerden gab sie nicht an. Im Rahmen der zahnärztlichen Untersuchung konnten multiple Rezessionen und diverse arretierte Brown-Spot-Läsionen festgestellt werden.
Obwohl die unterstützende Parodontitistherapie (UPT) vier Jahre unterbrochen war, konnte bis auf einen Grad III gelockerten Zahn 31 und eine Grad I–II gelockerte, restliche Unterkieferfrontbezahnung ein gut erhaltenes Gebiss festgestellt werden. Dies ist auch darauf zurückzuführen, dass die Patientin – trotz ihres fortgeschrittenen Alters – die häusliche Mundhygiene stets sehr gründlich betrieb, wie auch aus früheren Akteneinträgen ersichtlich wurde (Abbildung 4).
Allgemeinanamnestisch zeigte die Patientin neben einer diagnostizierten Herzinsuffizienz, einer medikamentös behandelten, stabilisierten Angina pectoris und einer Niereninsuffizienz auch eine fortgeschrittene Wirbelsäulenarthritis, wodurch längeres, nach hinten gelehntes Sitzen auf dem Behandlungsstuhl für die Patientin schmerzhaft war und ihre Adhärenz für längere Sitzungen deutlich reduzierte.
Die von ihr als störend empfundene scharfkantige Füllungsfraktur konnte noch am selben Tag mit einer direkten Kompositrestauration (Reparaturrestauration unter Verwendung des Cojet-Systems, 3M Espe; Monobond Plus, Ivoclar; Optibond FL Adhäsiv, Kerr; Ceram X Spectra STHV, Dentsply Sirona) versorgt werden. Nach der weiteren Befunderhebung und der Empfehlung zur Wiederaufnahme der UPT wurde die Patientin über eine parodontale Schienungsmöglichkeit der Unterkieferfrontzähne aufgeklärt, die ihr an einem Folgetermin samt UPT wenige Wochen später angeboten wurde.
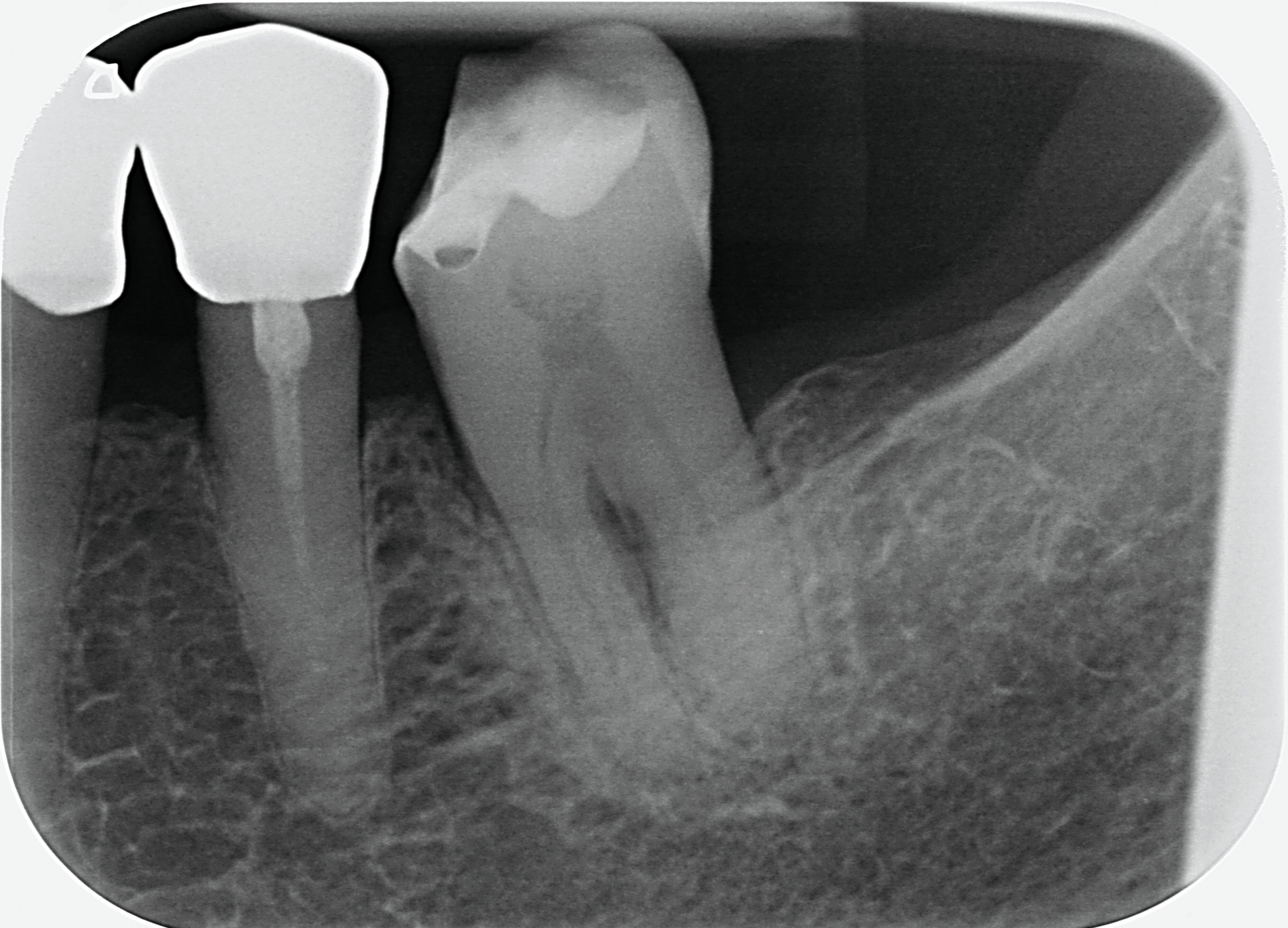
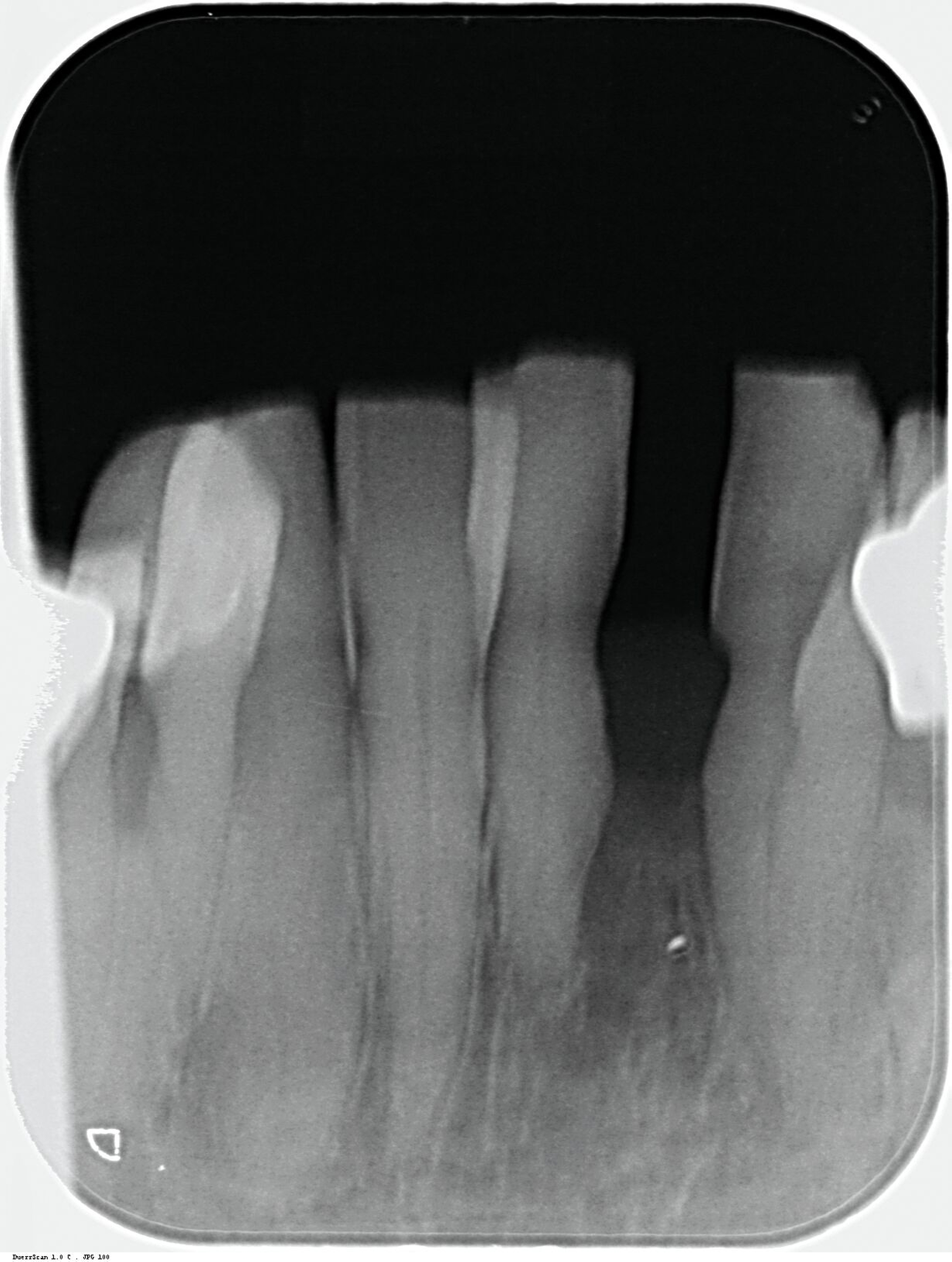
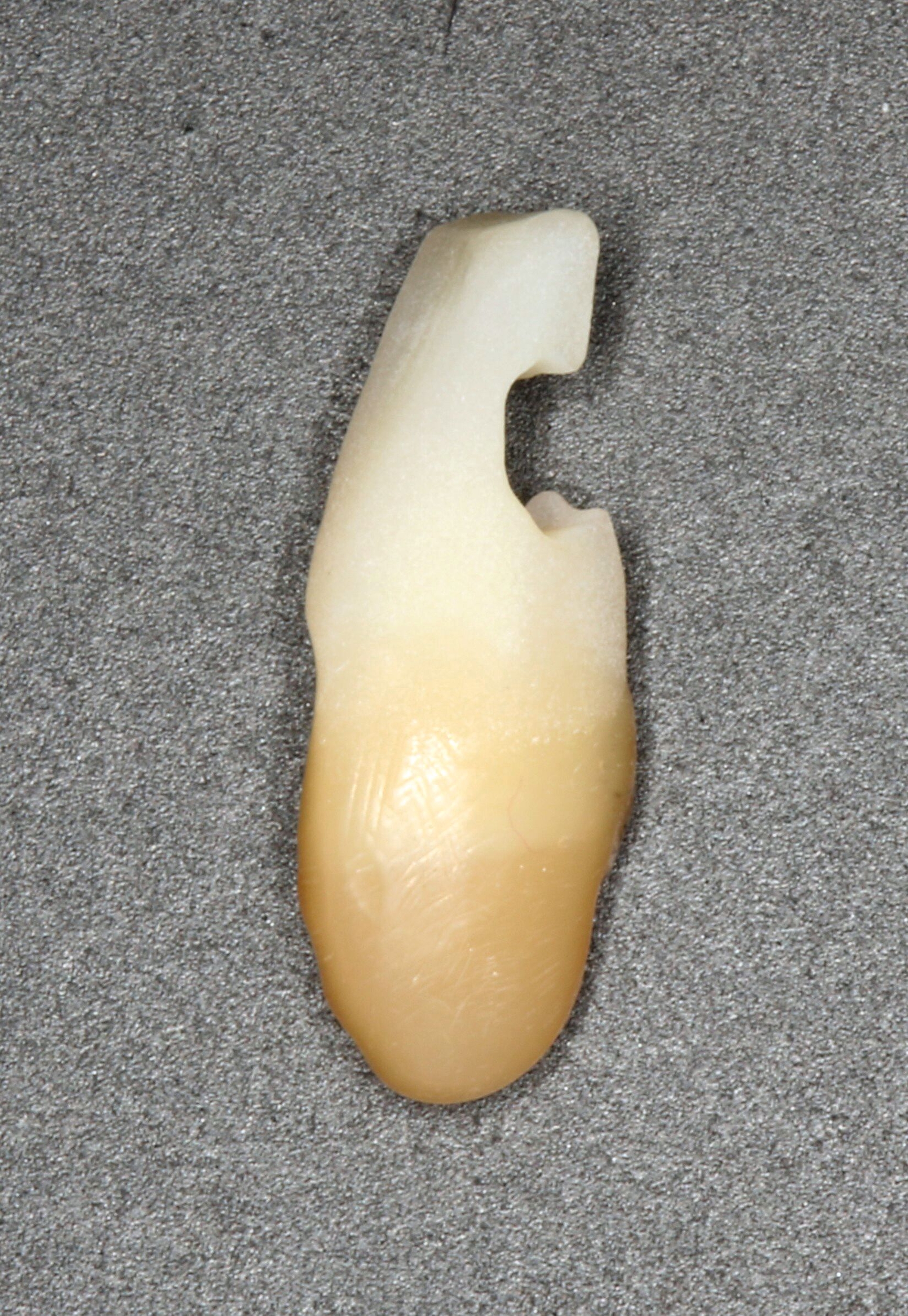
Da anhand eines Zahnfilms festgestellt worden war, dass der Zahn 31 – vermutlich aufgrund einer Paro-Endo-Läsion – eine apikale Aufhellung zeigte, war bereits die Extraktion mit anschließender Umarbeitung und adhäsiver Wiedereingliederung des extrahierten Zahnes als Option angesprochen worden. Kurz vor dem vereinbarten Eingriff meldete sich die Patientin telefonisch, um sich zu erkundigen, ob sie den Termin denn überhaupt noch benötige, da der betroffene, gelockerte Zahn 31 in der Unterkieferfront beim Essen von selbst herausgefallen sei und sie ihn bereits entsorgt habe. Schmerzen, eine Schwellung oder Nachblutungen verneinte die Patientin. Sie wurde gebeten, den vereinbarten Termin am Folgetag dennoch wahrzunehmen, mindestens zur Kontrolle der Wunde, gegebenenfalls zur Planung der Weiterversorgung (Abbildungen 5 und 6).
Nach der erneuten Untersuchung am Folgetag wurden der Patientin die möglichen Therapieoptionen in der neu entstandenen Situation erläutert. Denkbar waren grundsätzlich ein prothetischer Ansatz, aus konservierender Sicht der Lückenschluss mittels adhäsiver Zahnverbreiterung und der Lückenschluss mittels Ersatzzahn.
Bei hochbetagten Patientinnen und Patienten mit gegebenenfalls weiteren gesundheitlichen Einschränkungen und einer geringeren Adhärenz kommt auch eine Therapia nulla in Betracht. Aufgrund der wegen der Lockerung der Unterkieferfront sinnvollen parodontalen Schienung entschieden sich die Patientin und der Behandler für den Kunststoff-Prothesenzahn zum Lückenschluss – mit dem Vorteil einer insgesamt relativ kurzen Behandlungsdauer, was der Patientin aufgrund der Wirbelsäulenarthritis entgegenkam. Ebenso ist diese Behandlungsvariante wenig invasiv und hätte auch substanzschonend wieder entfernt werden können.
Als Vorbereitung wurde die Zahnoberfläche zunächst mittels Ultraschallscaler und Pulverwasserstrahlgerät (Airflow Prophylaxis Master, EMS) von Zahnstein und Belägen gereinigt, anschließend ein so gut wie möglich passender Kunststoff-Prothesenzahn (Vitapan, Vita Zahnfabrik) ausgewählt und mittels rotierender Instrumente am Behandlungsplatz der Lücke angepasst.
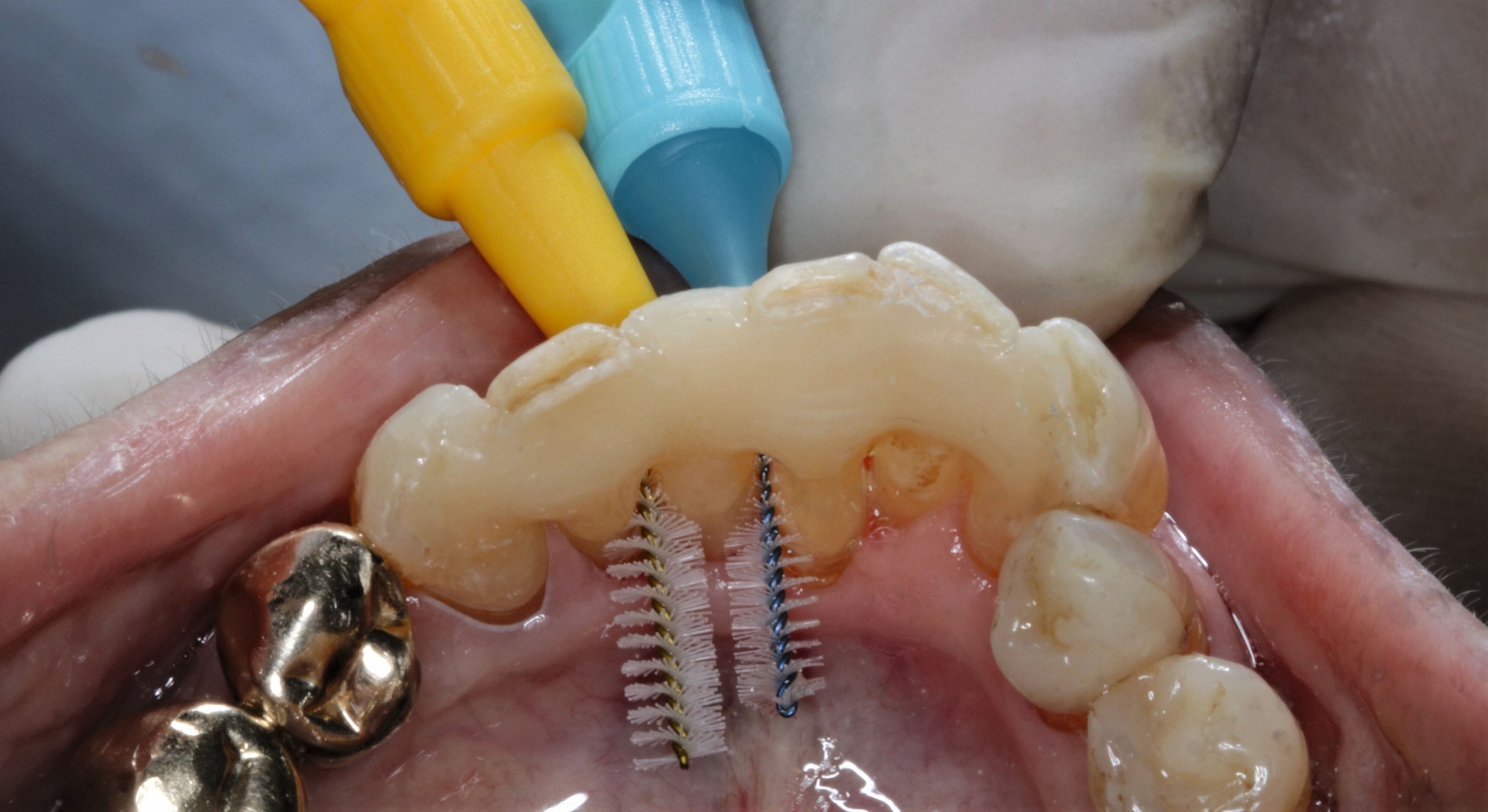
Auf der später nach lingual zeigenden Fläche erhielt der Prothesenzahn dabei einen mit dem rotierenden Instrument präparierten Unterschnitt, um ein späteres adhäsives Versagen der parodontalen Schienung und das Ablösen des verwendeten Kunststoffzahns von der Schienung zu erschweren. Verhindert werden sollte dabei ein mögliches Verschlucken oder die Aspiration des Prothesenzahns. Zusätzlich wurde mittels Vorwall (Silaplast Futur, Detax) eine Schablone als Hilfestellung für die spätere Eingliederung hergestellt, um beim adhäsiven Befestigen eine möglichst exakte Positionierung bei rascher Arbeitsweise zu gewährleisten (Abbildungen 7 und 8).
Im Anschluss erfolgte die Bearbeitung des Prothesenzahns im zahntechnischen Kliniklabor mittels Korund-Sandstrahlen (50 μm) und die Vorbereitung der gestrahlten Oberfläche mit einem Einkomponenten-Haftvermittler (Monobond Plus, Ivoclar Vivadent) sowie Adhäsiv (Optibond FL, Kerr).
Um bei der adhäsiven Befestigung des Kunststoff-Prothesenzahns das Risiko einer Speichelkontaminierung zu reduzieren, wurde Kofferdam verwendet. Die Interdentalräume wurden mit einer elastischen Befestigungsschnur (Wedjets, Coltene) blockiert, um ein späteres Ausfließen der Interdentalräume mit Komposit zu verhindern – einerseits um weiterhin eine gute häusliche Mundhygiene zu ermöglichen, andererseits um keine unnötig langwierige Nacharbeitung bei der Entfernung von überschüssigem Komposit zu verursachen (Abbildung 9).
Anschließend wurde die unpräparierte Zahnoberfläche mittels 35-prozentiger Phosphorsäure (Ultra Etch, Ultradent) 60 Sekunden lang geätzt, mit einem Zwei-Komponenten-Adhäsivsystem (Optibond FL, Kerr) vorbereitet und das zur Schienung verwendete Polyethylenband (Ribbond THM Adhäsiv Verstärkungsband, Ribbond Inc.) mit Komposit (CeramX Spectra STHV & ST flow, Dentsply Sirona) fixiert. Die Polyethylenband-Oberfläche wurde großzügig mit Komposit überdeckt, ebenso wurden die Zähne mittels Komposit deutlich verblockt, um eine möglichst hohe Stabilität der Schienung zu erreichen. Gleichzeitig wurde weiterhin darauf geachtet, dass die Hygienefähigkeit der Interdentalräume erhalten bleibt (Abbildung 10).
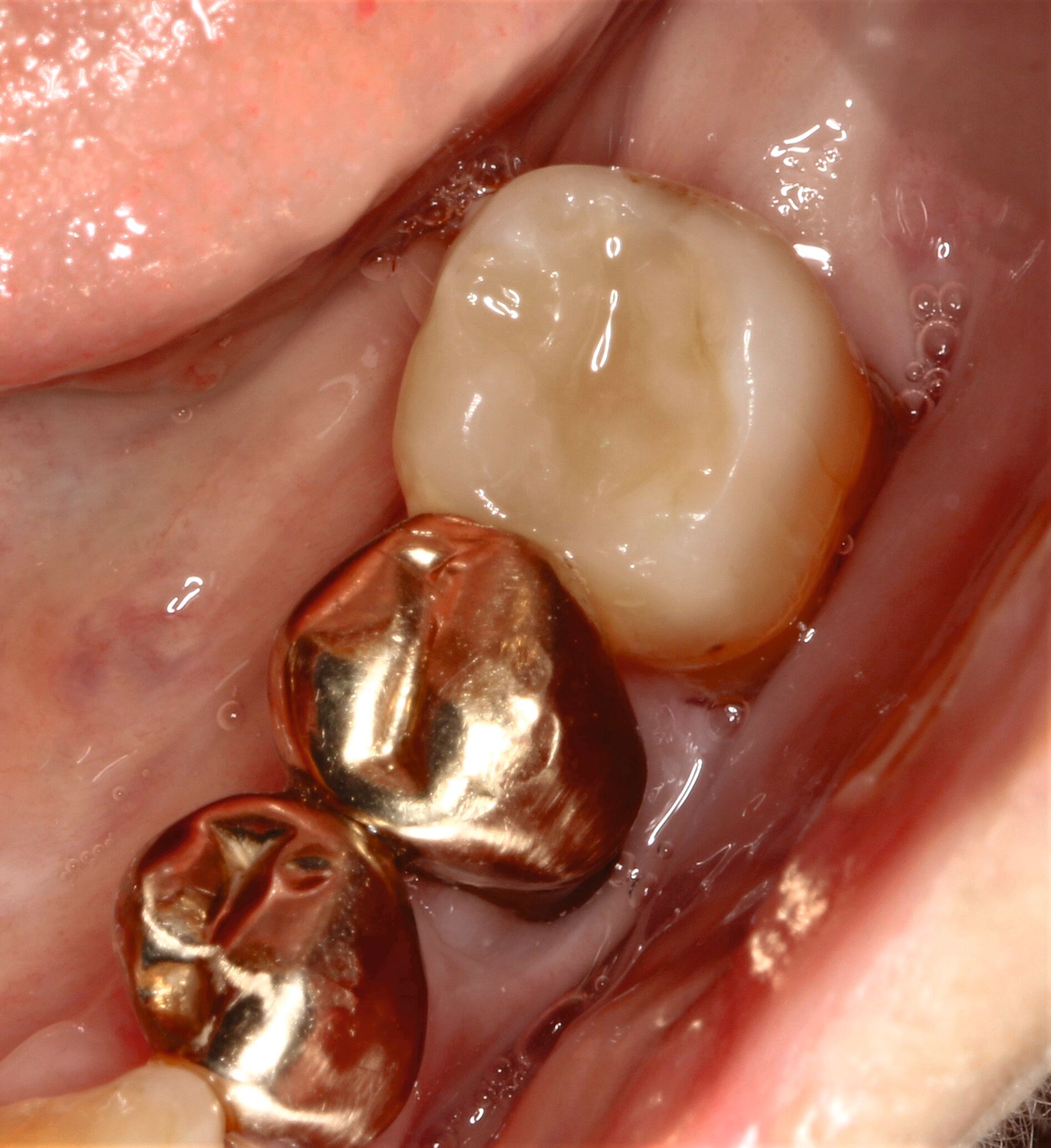
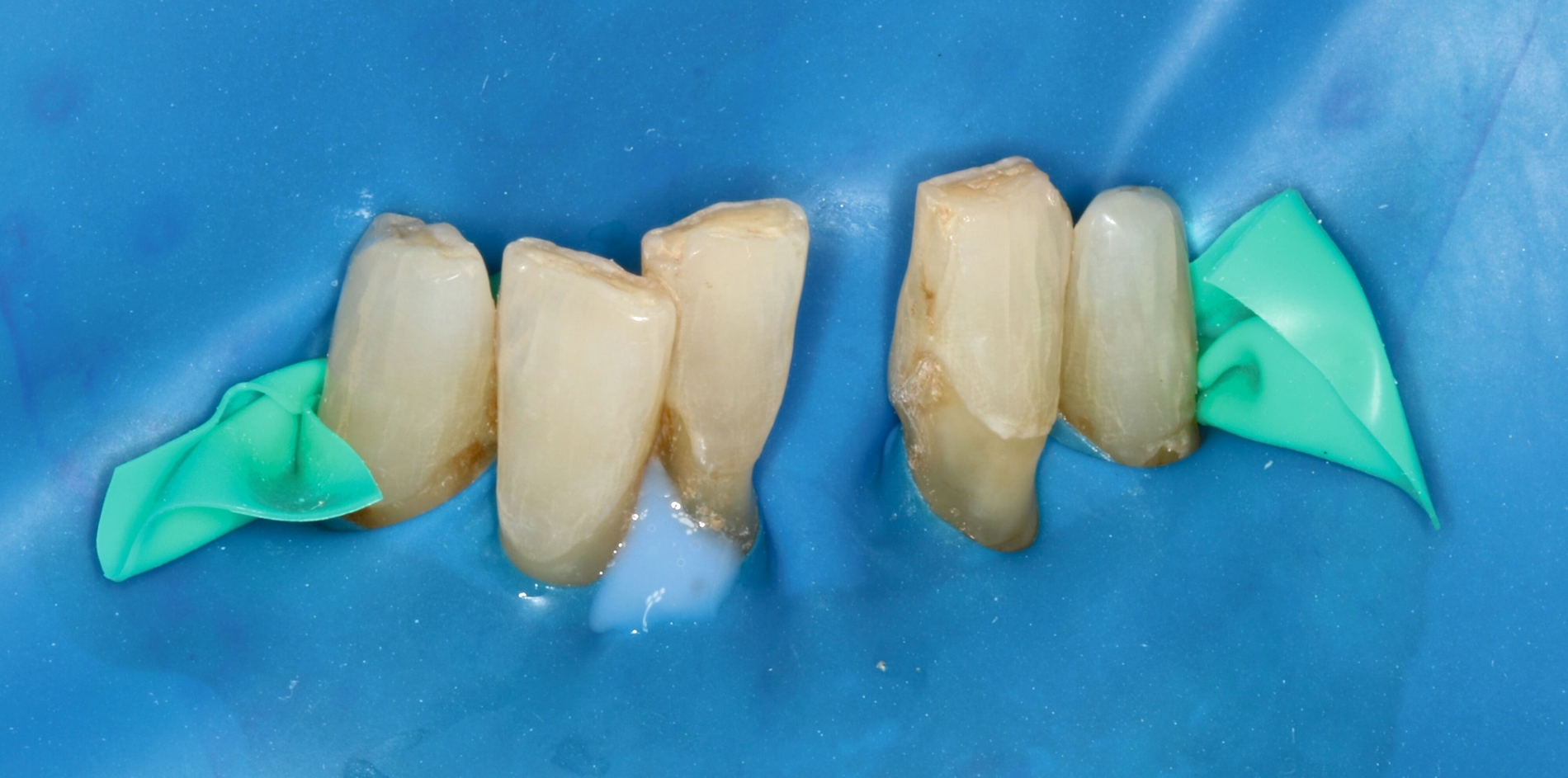
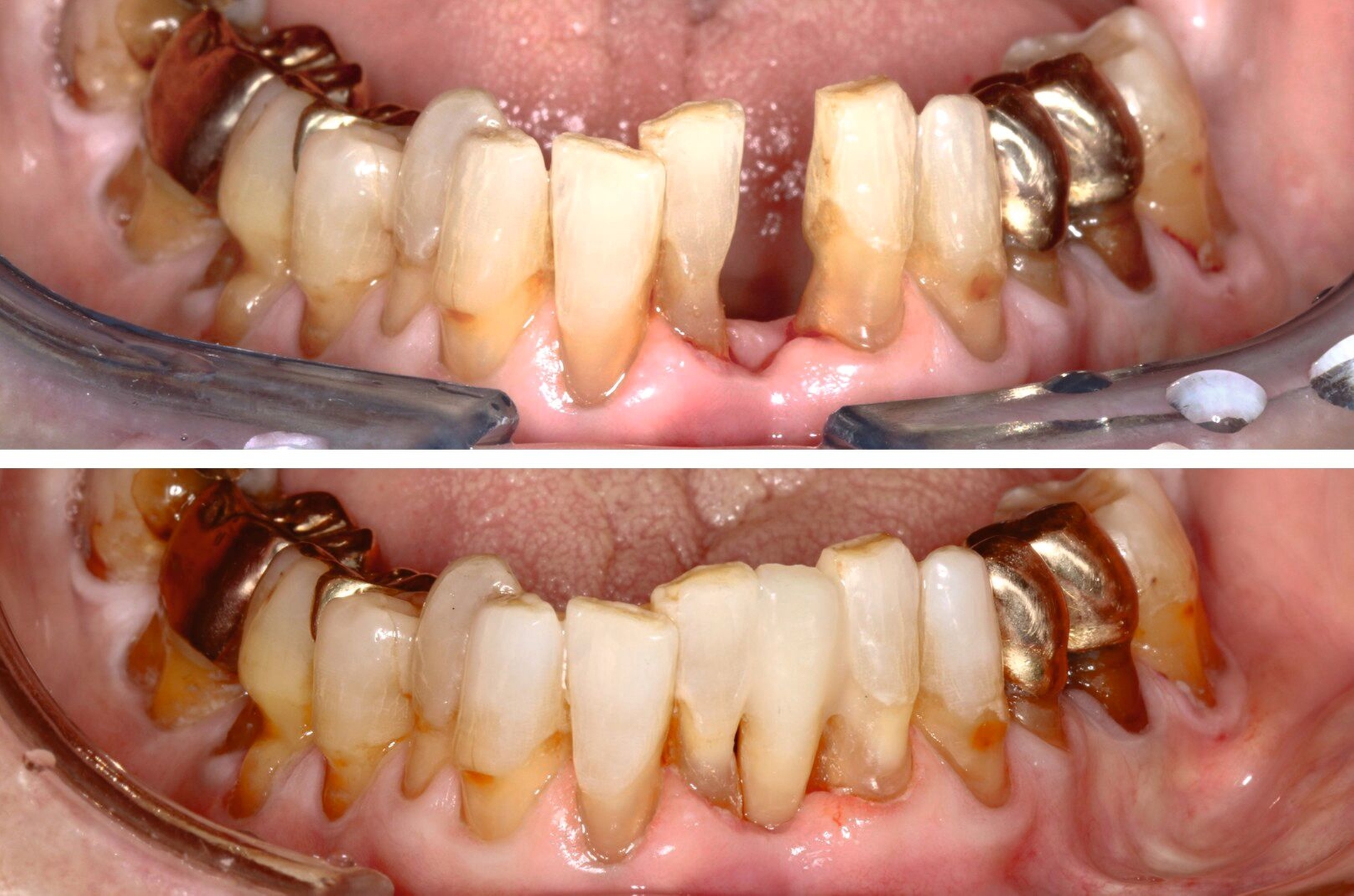
Die Ausarbeitung erfolgte mittels Skalpellen, diamantiert-rotierenden und oszillierenden Instrumenten, rotierenden Schleifscheiben (Sof-Lex XT, 3M Espe), Gummipolierern (Diacomp Plus, EVE) sowie Finierstreifen (Sof-Lex Finierstreifen, 3M Espe) (Abbildungen 11 und 12).
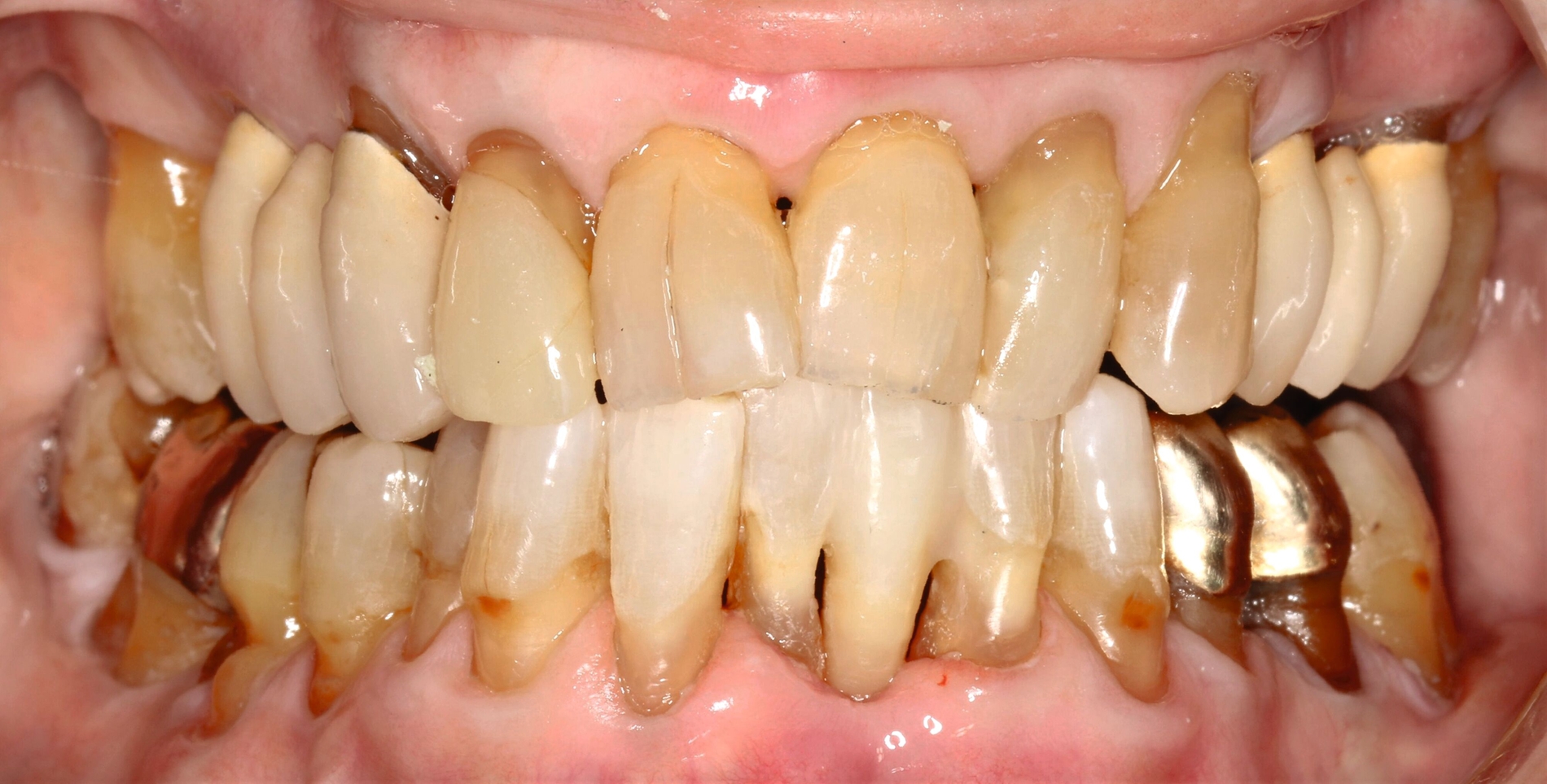
Da die Patientin bereits seit längerer Zeit Interdentalbürstchen verwendete, war das Anwendungs-Training in diesem Fall weniger komplex. Die Verwendung von Interdentalbürstchen und die Teilnahme an der Nachsorge sind in solch einem Fall grundsätzlich jedoch unerlässlich zur Sicherung des Erfolgs. Empfohlen wurde der Patientin aufgrund multipler freiliegender Zahnhälse sowohl oral/vestibulär als auch approximal (Abbildungen 13 und 14) zusätzlich eine Zahnpaste mit einem höheren Fluoridgehalt (Medelmex Duraphat Fluorid 5 mg/g Zahnpasta, CP Gaba).
Diskussion
Die medizinische Versorgung hochbetagter Menschen gewinnt aufgrund der demografischen Entwicklung in Industrienationen wie Deutschland und der damit verbundenen stetig steigenden Lebenserwartung zunehmend an Relevanz. So lag in den 1950er-Jahren der Anteil der über 80-jährigen Hochbetagten an der deutschen Gesamtbevölkerung bei rund zwei bis drei Prozent (über 65-Jährige: sieben bis acht Prozent), 2023 waren dies bei den über 80-Jährigen acht bis zehn Prozent (über 65-jährige 22 bis 23 Prozent) [BiB, 2024].
Mit dem gestiegenen Altersdurchschnitt der Bevölkerung wuchs auch die Anzahl der hochbetagten Menschen, die eine regelmäßige zahnärztliche Betreuung benötigen. In der beruflichen Praxis begegnen Zahnmedizinerinnen und Zahnmediziner somit häufiger Patientinnen und Patienten, die durch Alterungsprozesse, Komorbiditäten und eine durch verschiedene Faktoren bedingte reduzierte Mundgesundheit besondere Anforderungen an die Behandlung stellen [Halling & Weigl, 2022].
Altern & Mundgesundheit
Neben generellen Alterungserscheinungen im Sinne eines abnutzungsbedingten Verschleißes von Zahnhartsubstanzen und vorhandenen Restaurations- beziehungsweise Zahnersatzmaterialien sind auch der altersbedingte Rückgang der Speichelsekretion (direkte Folge: erhöhte Kariesanfälligkeit) und ebenso Parodontalerkrankungen im höheren Alter häufiger anzutreffen [Khanagar et al., 2020; Pina et al., 2020]. Ein weiterer Faktor, der zu einer verminderten Mundgesundheit führen kann, ist die bei vielen älteren Menschen reduzierte Fähigkeit zur Mundhygiene, sei es durch motorische Einschränkungen, reduzierte kognitive Fähigkeiten oder eine eingeschränkte Mobilität [Grönbeck Lindén et al., 2017]. So wird eine lebenslang erlernte und trainierte Mundhygiene zunehmend beschwerlich, mit der Folge, dass die daraus entstehende Verschlechterung der Mundgesundheit zur Verstärkung der angesprochenen verschiedenen oralen Erkrankungen führt.
Darüber hinaus treten im Alter häufig systemische Erkrankungen auf, die indirekt und direkt orale Veränderungen hervorrufen [Kahm & Yang, 2024] oder Auswirkungen auf die Behandelbarkeit haben. Diese Erkrankungen – häufig leiden die Patienten an mehreren gleichzeitig – sowie deren medikamentöse Behandlung, die viele ältere Menschen in Form von Polypharmazie erhalten, beeinflussen folglich nicht nur die Mundgesundheit, sondern auch die Wahl der therapeutischen Interventionen [Anliker et al., 2023; Halling & Weigl, 2022].
Die Anzahl der Komorbiditäten nimmt bei Hochbetagten noch weiter zu [Vos et al., 2022]. Hier ist die enge Verknüpfung verschiedener medizinischer Fachbereiche notwendig, um das Komplikationsrisiko durch zahnärztliche Eingriffe wie auch durch die Folgen von (gegebenenfalls nicht ausreichend behandelten) oralen Erkrankungen zu minimieren.
Patientenzentrierter Pragmatismus
Zusammenfassend lässt sich folgern, dass Konzepte, die bei einem Großteil der jüngeren und gesunden Patientinnen und Patienten zur Patienten- und zur Behandlerzufriedenheit führen, oftmals nur eingeschränkt zur Behandlung der Patientengruppe der Hochbetagten geeignet sind. Ein großer Teil der zahnmedizinischen Behandlungskonzepte fokussiert sich meist auf routinierte Eingriffe bei gesunden, gut behandelbaren Patienten [Gibson et al., 2022].
Zugleich kann davon ausgegangen werden, dass Zahnärztinnen und Zahnärzte das Bestmögliche bieten wollen, aber realisieren müssen, was für die konkrete Patientin / den konkreten Patienten sinnvoll und machbar ist – mit Blick auf Lebenszeit, Funktion, Belastung und Ressourcen.
Daraus ergibt sich nun bei den Hochbetagten ein Spannungsverhältnis zwischen einer „State of the Art“-Therapie und einem altersadaptierten, pragmatisch-adäquaten Behandeln [Allen, 2019]. Da Alterungsprozesse zudem sehr individuell verlaufen, ist die Bandbreite von rüstigen bis hin zu stationären Patienten in Pflegeeinrichtungen enorm, weshalb in einer Gesamtschau aller Patientenfaktoren, die Hochbetagte mitbringen, ein geeignetes, individuell abgestimmtes Therapie- und Prophylaxekonzept angestrebt werden sollte.
Zahnerhalt auch im hohen Alter
Während in der Vergangenheit häufig der Zahnersatz als primäre Lösung für die Zahngesundheitsprobleme älterer Menschen angesehen wurde, richtet sich aufgrund der vielfach noch höheren Zahnanzahl der Hochbetagten [IDZ, 2021] der Fokus heute neben der prothetischen Versorgung verstärkt auch auf Zahnerhaltung und Prävention beziehungsweise Prophylaxe. So kann mittels adhäsiver Kompositrestaurationen oder auch Kompositschienungen eine funktionelle, geschlossene Zahnreihe langfristig erhalten werden [Allen, 2019].
Die Komposit-basierte Schienung parodontal kompromittierter Zähne in einer geschlossenen Zahnreihe mit einem Verstärkungsband aus Polyethylen oder Glasfaser zeigt in der herkömmlichen Anwendung akzeptable Überlebensraten von circa 75 bis 84 Prozent nach drei Jahren [Sonnenschein et al., 2017; Zhang et al., 2023] sowie positive Effekte auf den Zahnerhalt [Sonnenschein et al., 2017].
Zu dem in diesem Patientenfall dargestellten Anbringen eines konfektionierten Prothesenzahns im Rahmen einer parodontalen Schienung bei vorhandener Lückensituation ist die Datenlage dagegen sehr spärlich, es finden sich lediglich wenige Daten zu Schienungen mit extrahierten, wiederbefestigten Zähnen – sogenannten „Immediate“ oder „Ovate Pontics“. Deren eigentliche Anwendung ist die temporäre Versorgung von Lückensituationen, zum Beispiel vor einer weiteren prothetischen Versorgung [Dimaczek & Kern, 2008] oder bei der Versorgung von Patienten mit einer schwer verlaufenden Parodontitis und den daraus entstehenden Lückensituationen [Rana et al., 2025].
Im Rahmen eines pragmatischen Behandelns hochbetagter Patienten, die aufgrund von Komorbiditäten nicht mehr in der Lage sind, längere Therapiesitzungen wahrzunehmen, ist die Nutzung einer „Immediate Pontic“ oder die in diesem Fall dargestellte Variante mit einem Kunststoff-Prothesenzahn eine Option, die zumindest für eine mittelfristige Dauer diskutiert werden kann. Die größten Vorteile dieser Therapievariante sind die kurze Behandlungsdauer, die geringe Invasivität, eine nahezu vollständige Reversibilität und moderate Kosten.
Bei der Wahl eines Verstärkungsbandes kann auf Glasfaser-verstärkte Bänder oder auf Polyethylenbänder zurückgegriffen werden. Aus praktischer Sicht sind Polyethylenbänder – vor allem bei einer verschachtelten Zahnstellung – oft einfacher anzuwenden als Glasfaserbänder, da diese starrer und weniger gut an die Frontzahnreihe adaptierbar sind. Nachteilig sind vor allem Alterungsprozesse der Schienungsmaterialien, unter anderem das „Quellen“ von Schienungsbändern und die erhöhten Versagensraten nach etwa drei bis fünf Jahren [Zhang et al., 2023].
Verlauf und Nachsorge
Gerade bei Hochbetagten gilt, dass man die oft mehrfach vorliegenden oralen Erkrankungen nicht außer Acht lassen sollte. In diesem Fallkonnte die Patientin nach erfolgter Schienung wieder zur Aufnahme der UPT motiviert werden. Das entsprechend der parodontalen Befunderhebung empfohlene Intervall sah die Patientin aufgrund ihrer eingeschränkten Mobilität trotz ausführlicher Aufklärung als zu häufig an, so dass auch hier ein vertretbares Kompromissintervall gewählt wurde.
Fazit für die Praxis
Mit der Variante des „Immediate“ beziehungsweise „Ovate Pontic“ konnte die Unterkiefer-Frontzahnlücke der Patientin in einem zügigen, gering invasiven und relativ kostengünstigen Therapieverfahren versorgt werden.
Generell stellt sich bei der Behandlung hochbetagter Menschen die Frage, wie viel Pragmatismus zahnmedizinisch vertretbar ist und wie weit eine Kompromisslösung gehen darf.
In der Praxis heißt das oft: Behandlungskonzepte für Ältere und Hochbetagte sollten individuell, funktional, wartungsarm und zugangsfreundlich sein – nicht zwangsläufig technisch maximal.
Die Einjahreskontrolle der Schienung konnte im Herbst 2024 durchgeführt werden, die Schienung leistete weiterhin die gewünschte Funktion, Schäden am Prothesenzahn oder am Schienungsmaterial konnten bisher nicht festgestellt werden.
Literaturliste
Allen F. Pragmatic care for an aging compromised dentition. Aust Dent J. 2019 Jun;64 Suppl 1:S63-S70. doi: 10.1111/adj.12670. PMID: 31144322.
Anliker N, Molinero-Mourelle P, Weijers M, Bukvic H, Bornstein MM, Schimmel M. Dental status and its correlation with polypharmacy and multimorbidity in a Swiss nursing home population: a cross-sectional study. Clin Oral Investig. 2023 Jun;27(6):3021-3028. doi: 10.1007/s00784-023-04906-6. Epub 2023 Mar 7. PMID: 36881159; PMCID: PMC10264277.
Bundesinstitut für Bevölkerungsforschung (BiB). (2024). Sozialbericht 2024: Ein Datenreport für Deutschland. Wiesbaden: BiB. www.bib.bund.de/Publikation/2024/pdf/Sozialbericht-2024-Ein-Datenreport-fuer-Deutschland.html
Dimaczek B, Kern M. Long-term provisional rehabilitation of function and esthetics using an extracted tooth with the immediate bonding technique. Quintessence international 2008. Berlin, Germany: 1985. 39. 283-8.
Gibson G, Wehler CJ, Jurasic MM. Providing Effective Dental Care for an Ageing Population, International Dental Journal, Volume 72, Issue 4, Supplement, 2022, Pages S39-S43, ISSN 0020-6539, doi.org/10.1016/j.identj.2022.06.011. (https://www.sciencedirect.com/science/article/pii/S002065392200123X)
Grönbeck Lindén I, Hägglin C, Gahnberg L, Andersson P. Factors Affecting Older Persons' Ability to Manage Oral Hygiene: A Qualitative Study. JDR Clin Trans Res. 2017 Jul;2(3):223-232. doi: 10.1177/2380084417709267. Epub 2017 May 15. PMID: 30938636.
Halling F, Weigl K. Medical status of elderly patients consulting two oral and maxillofacial surgery departments in Germany. Br J Oral Maxillofac Surg. 2022 Oct;60(8):1097-1101. doi: 10.1016/j.bjoms.2022.04.007. Epub 2022 Apr 26. PMID: 35606208.
Institut der Deutschen Zahnärzte (IDZ) (2021): Sechste Deutsche Mundgesundheitsstudie (DMS · 6). Zahn- und Kieferfehlstellungen bei Kindern. Köln: Institut der Deutschen Zahnärzte (IDZ). DOI: 10.23786/S-2021-01.
Kahm SH, Yang S. Associations between Systemic and Dental Diseases in Elderly Korean Population. Medicina (Kaunas). 2024 Oct 15;60(10):1693. doi: 10.3390/medicina60101693. PMID: 39459480; PMCID: PMC11509276.
Khanagar SB, Al-Ehaideb A, Shivanna MM, Ul Haq I, Al Kheraif AA, Naik S, Maganur P, Vishwanathaiah S. Age-related Oral Changes and Their Impact on Oral Health-related Quality of Life among Frail Elderly Population: A Review. J Contemp Dent Pract. 2020 Nov 1;21(11):1298-1303. PMID: 33850079.
Pina GMS, Mota Carvalho R, Silva BSF, Almeida FT. Prevalence of hyposalivation in older people: A systematic review and meta-analysis. Gerodontology. 2020 Dec;37(4):317-331. doi: 10.1111/ger.12497. Epub 2020 Sep 23. PMID: 32965067.
Rana MN, Yadav E, Rout M, Kaushik M. Immediate Interim Restoration Using Natural Tooth as a Pontic in Patients With Generalized Periodontitis: A Case Report. Cureus. 2025 Jan 2;17(1):e76805. doi: 10.7759/cureus.76805. PMID: 39897233; PMCID: PMC11786809.
Vos R, Boesten J, van den Akker M. Fifteen-year trajectories of multimorbidity and polypharmacy in Dutch primary care-A longitudinal analysis of age and sex patterns. PLoS One. 2022 Feb 25;17(2):e0264343. doi: 10.1371/journal.pone.0264343. PMID: 35213615; PMCID: PMC888075
Zhang Y, Kang N, Xue F, Duan J, Chen F, Cai Y, Luan Q. Survival of nonsurgically splinted mandibular anterior teeth during supportive maintenance care in periodontitis patients. J Dent Sci. 2023 Jan; 18(1):229-236. doi: 10.1016/j.jds.2022.05.025. Epub 2022 Jun 19. PMID: 36643235; PMCID: PMC9831790.