Das orale maligne Melanom
Eine 68-jährige Patientin stellte sich auf Überweisung ihres Hauszahnarztes mit einer unklaren, seit etwa drei Jahren bestehenden Melanose in Regio 32–36 in der Klinik für Mund-, Kiefer- und Gesichtschirurgie des Universitätsklinikums Freiburg vor. Allgemeinanamnestisch gab die Frau eine arterielle Hypertonie, eine Osteoporose und eine heterozygote Faktor-V-Leiden-Mutation an.
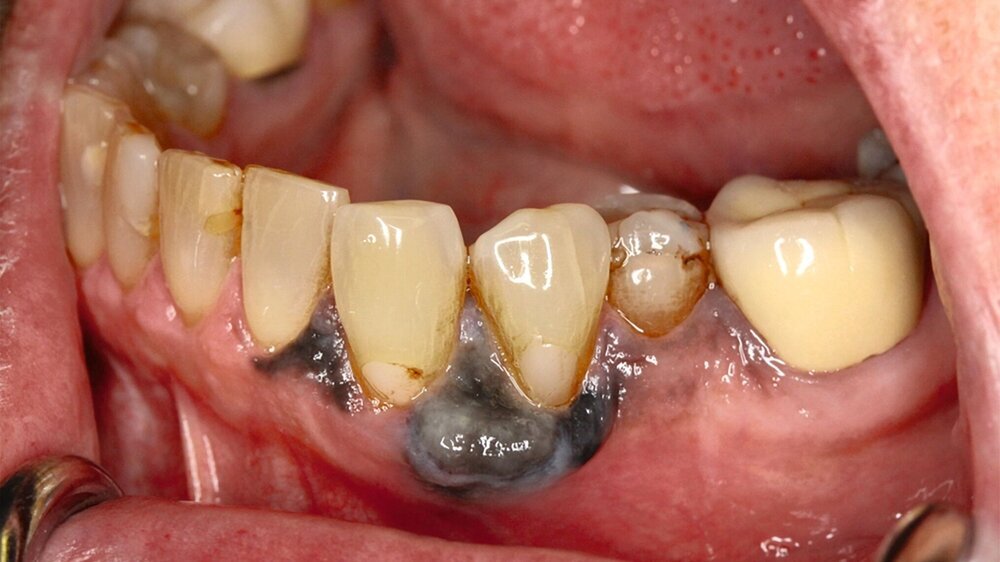
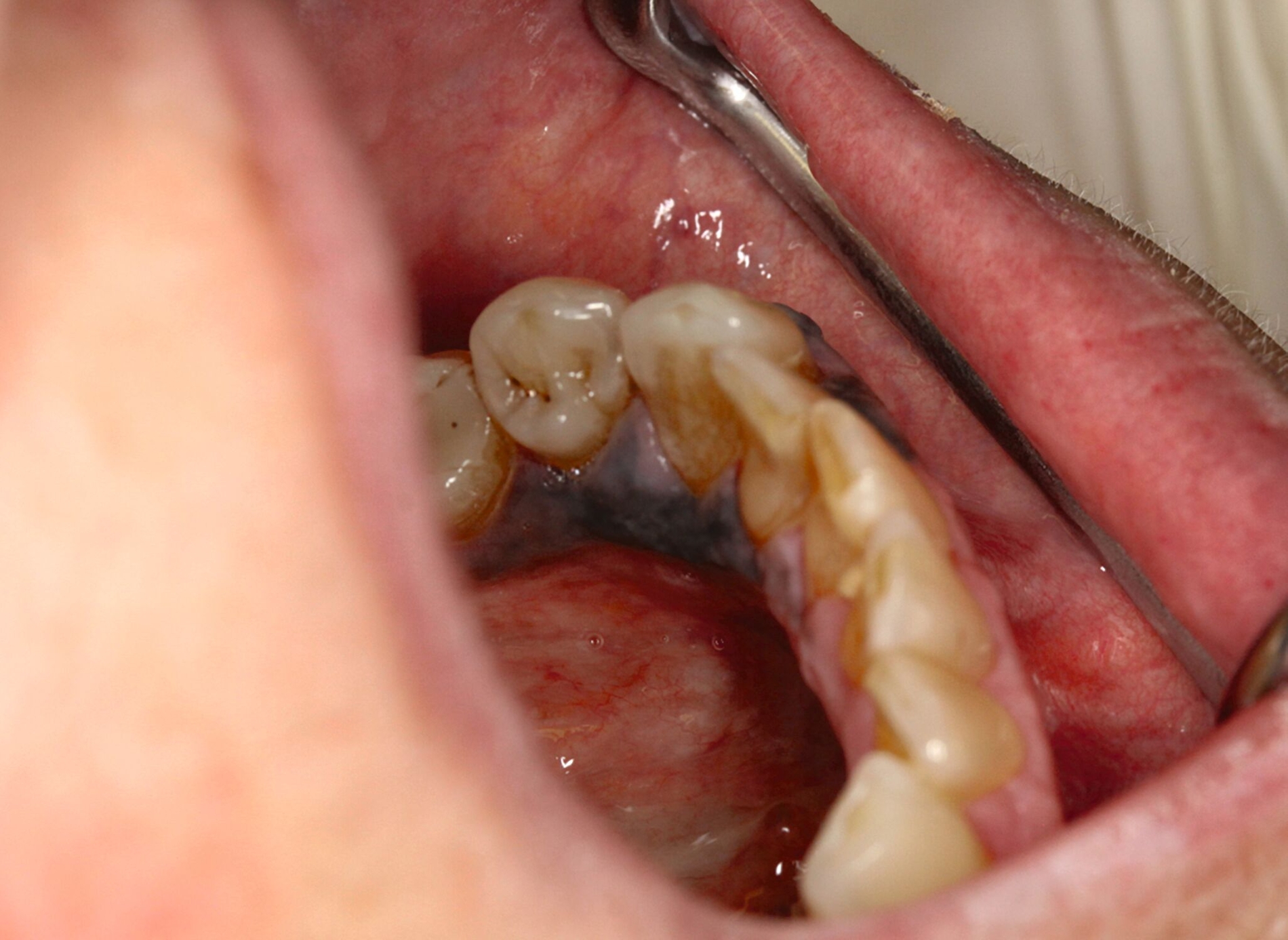
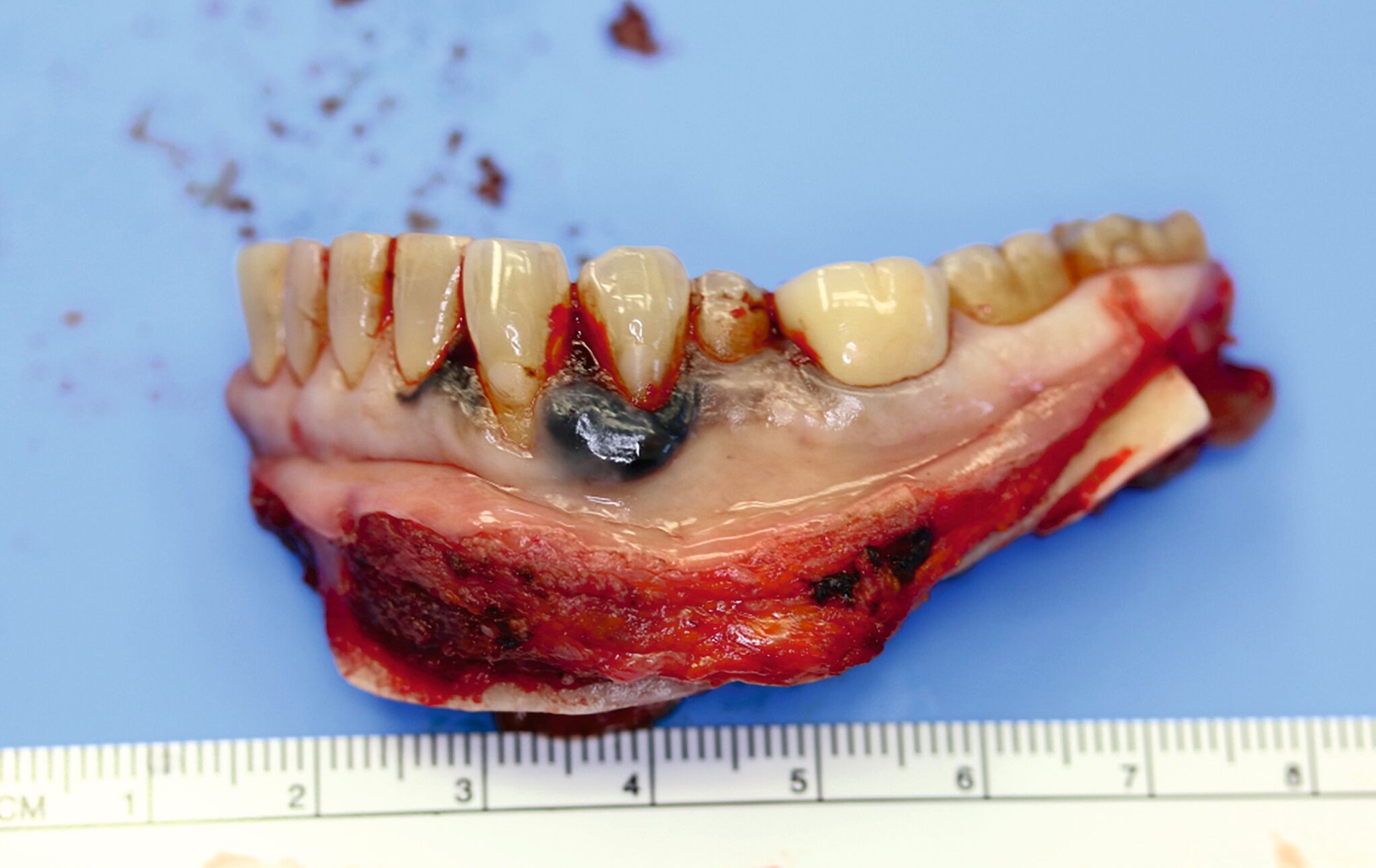
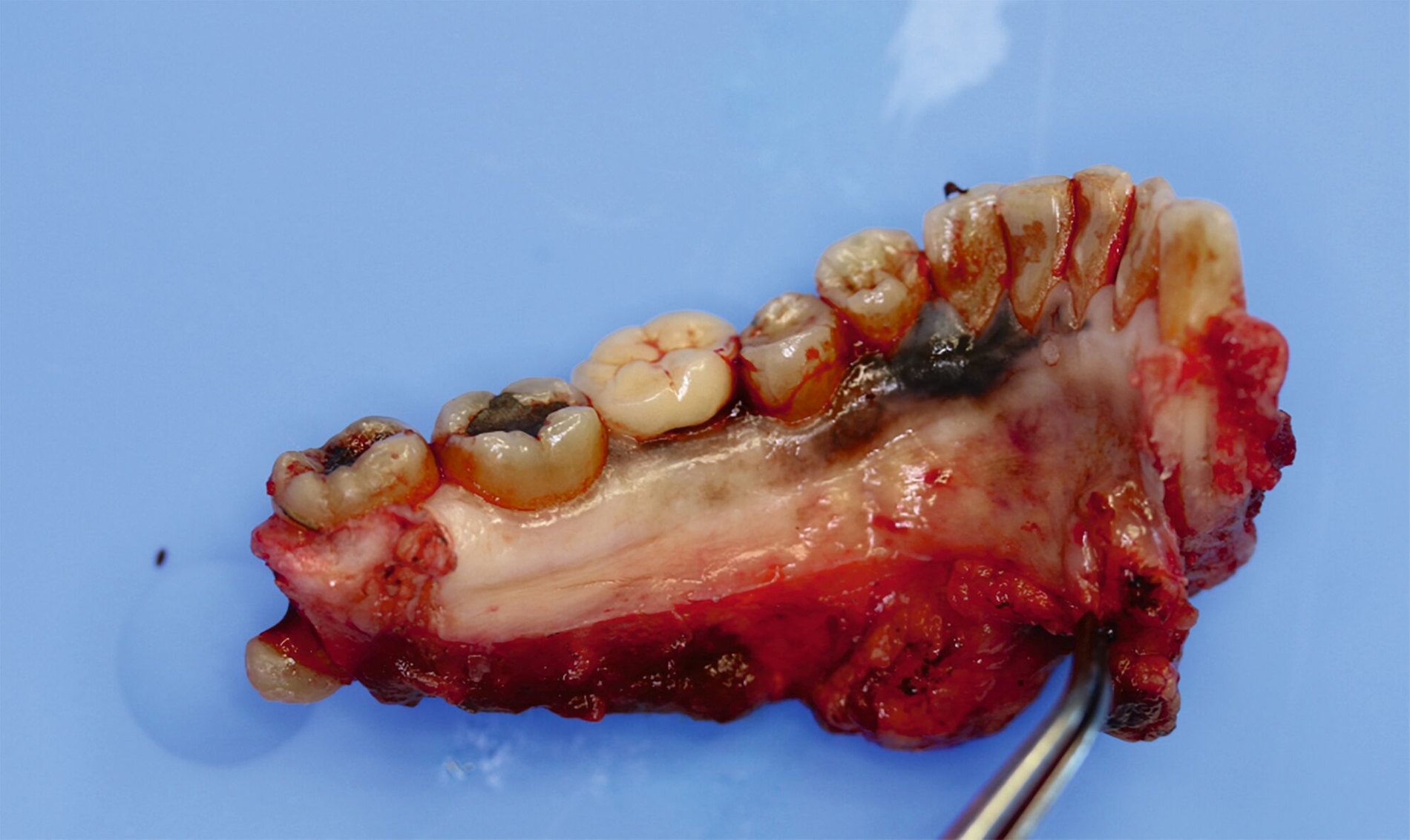
Eine im Januar 2024 alio loco durchgeführte Probenentnahme ergab eine resorptive Entzündung mit Pigmenteinlagerungen. Die Patientin berichtet, dass die Schleimhautveränderung etwa vier Wochen vor der Vorstellung bei uns begonnen habe zu wuchern. Klinisch zeigte sich eine 10 mm x 7 mm messende, exophytisch wachsende, schwarz pigmentierte Raumforderung (Abbildungen 1 und 2). Durch eine Probenentnahme in domo konnte histopathologisch ein malignes Melanom gesichert werden.
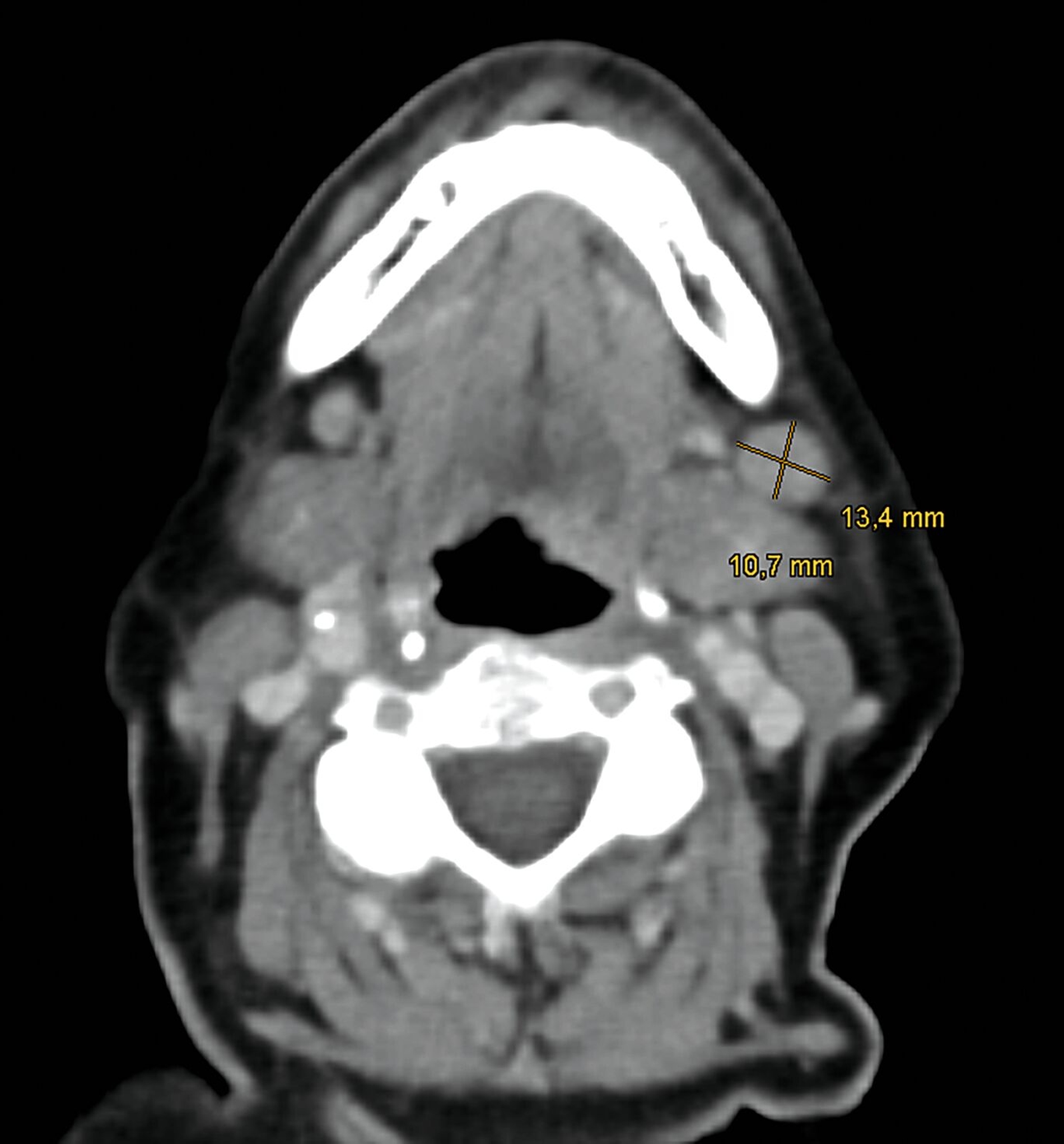
Es erfolgten eine Ausbreitungsdiagnostik mittels Ultraschall der zervikalen Lymphknoten, eine Computertomografie (CT) von Hals, Thorax und Abdomen sowie eine Magnetresonanztomografie (MRT) des Schädels. Radiologisch und sonografisch zeigten sich insbesondere in Level I A/B linksbetont suspekte Lymphknoten (Abbildung 3).
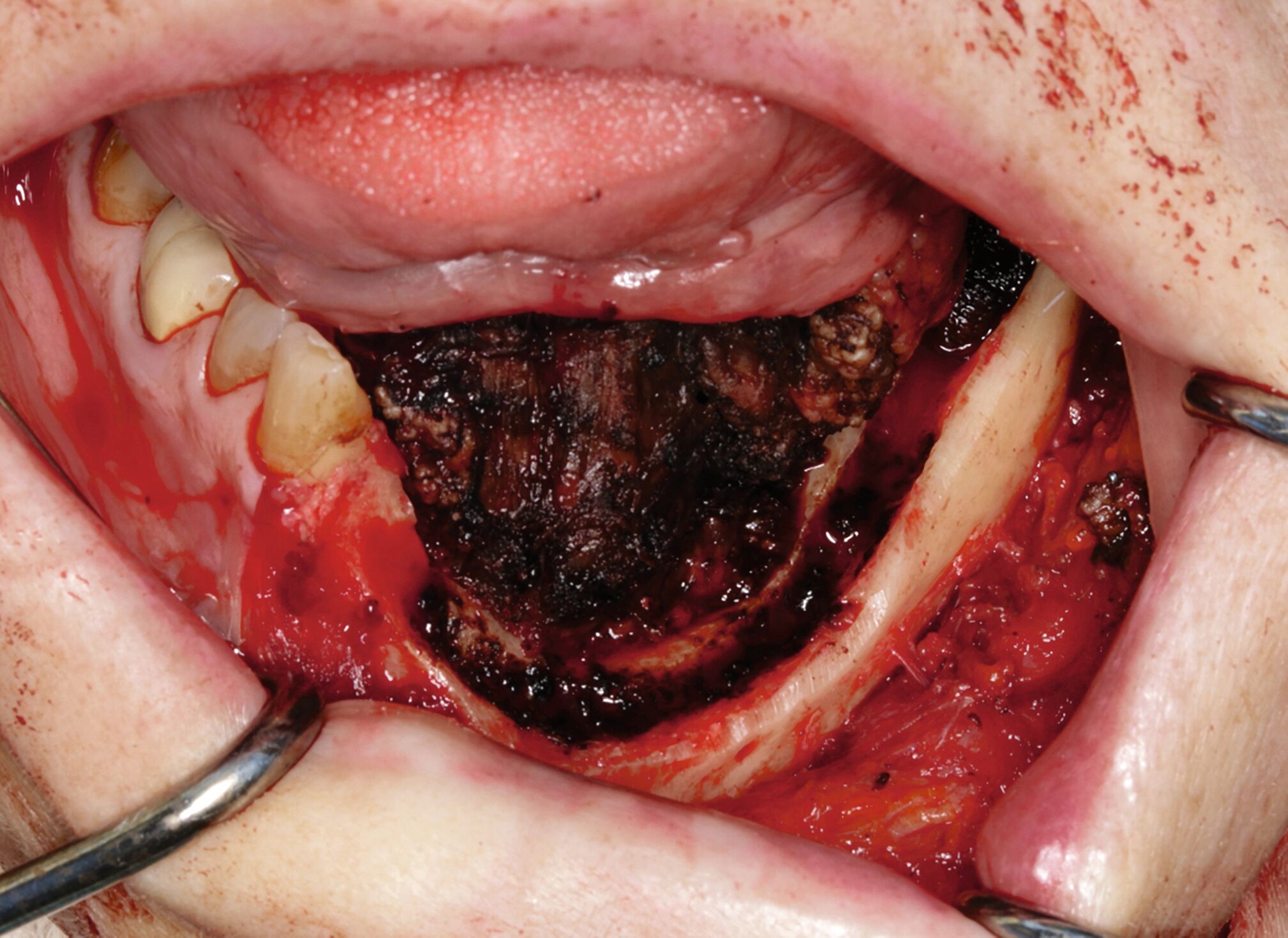
Die prätherapeutische Fallvorstellung im interdisziplinären Hauttumorboard ergab die Empfehlung zur primären Resektion und zu einer Halslymphknotenentfernung der Level I–III beidseits. Diese erfolgte im Sinne einer kontinuitätserhaltenden Unterkieferteilresektion (Abbildungen 4 bis 6). Die Rekonstruktion erfolgte durch ein mikrochirurgisch anastomosiertes, fasziokutanes Radialistransplantat vom linken Unterarm. Der Entnahmedefekt wurde mittels Vollhaut vom linken Unterarm gedeckt. Zudem wurde eine beidseitige selektive Halslymphknotenausräumung in Level IA, IB, IIA, IIB und III durchgeführt. Die Patientin konnte in gutem Allgemeinzustand am 15. postoperativen Tag entlassen werden.
Die prothetische Versorgung der Freiendsituation im dritten Quadranten wünschte die Patientin durch ihren Hauszahnarzt. Während der Heilungsphase konnte eine Interimsprothese eingegliedert werden, die langfristig durch eine Coverdenture ersetzt werden soll.
Die histopathologische Aufarbeitung des entnommenen Gewebes erbrachte den Nachweis einer vollständigen Resektion des Primarius in sano und ausreichendem Sicherheitsabstand mit Perineuralscheideninfiltration und Nachweis einer Lymphangiosis carcinomatosa bei einer maximalen Invasionstiefe von 5 mm und drei befallenen Lymphknoten [pT3 pN1 (3/61) L1 V0 Pn1 R0-Situation].
Für die Klassifikation des mukosalen Melanoms wird für den Aero-Digestivtrakt entsprechend der aktuellen deutschen Leitlinie die „American Joint Committee on Cancer“ (AJCC)-Klassifikation von 2009 verwendet. Danach liegt bei der Patientin ein Stadium IVa vor. Die durchgeführte Mutationsanalyse aus dem Primariusgewebe ergab jeweils BRAF-, KIT-, und NRAS-Wildtypsequenzen, so dass eine entsprechende zielgerichtete Therapie nicht zur Verfügung stand
Die posttherapeutische Vorstellung im interdisziplinären Tumorboard ergab die Empfehlung zur adjuvanten Immuntherapie mit einem PD-1-Inhibitor. Nach Aufklärung und Einwilligung der Patientin wurde eine adjuvante Immuntherapie mit Pembrolizumab 400 mg alle sechs Wochen eingeleitet.
Die Tumornachsorge erfolgt leitliniengerecht durch die Universitäts-Hautklinik Freiburg. Die Nachsorge mukosaler Melanome erfolgt entsprechend dem Tumorstadium analog zum Nachsorgeschema von kutanen Melanomen sowie interdisziplinär durch das Fachgebiet der Primarius-Lokalisation. Nach Absprache erfolgt die Nachsorge nur bei Bedarf durch die Mund-Kiefer-Gesichtschirurgie.
Im vorliegenden Stadium IVa umfasst die Nachsorge eine dermatologische Ganzkörperuntersuchung im Abstand von drei Monaten während der ersten drei Jahre, ergänzt durch eine ebenfalls vierteljährliche Sonografie der regionären Lymphknoten. Zusätzlich werden Staging-Untersuchungen mittels Schädel-MRT sowie CT von Thorax und Abdomen mit Kontrastmittel in halbjährlichen Intervallen durchgeführt.
Bei einem komplikationslosen Verlauf können ab dem vierten oder fünften Jahr die Intervalle für die Ganzkörperuntersuchung und die Lymphknotensonografie auf sechs Monate verlängert werden. Ab dem sechsten bis zum zehnten Jahr nach Erstdiagnose erfolgt die Nachsorge ebenfalls in halbjährlichen Abständen. Auf die Durchführung einer Schnittbildgebung kann bei anhaltender Tumorfreiheit ab dem vierten Jahr verzichtet werden. Eine erneute Bildgebung erfolgt bei klinischem oder sonografischem Verdacht auf ein Rezidiv [DKG, 2020].
Diskussion
Das orale maligne Schleimhautmelanom (OMM) ist eine seltene, aggressive Form des Melanoms, die von Melanozyten in der Mundschleimhaut ausgeht. Dieses Malignom macht nur 0,2 bis 8 Prozent aller Melanomfälle und etwa 0,5 Prozent aller oralen Malignome aus, was seine Seltenheit unterstreicht [Gupta et al., 2015]. Zu den häufigsten Lokalisationen für das OMM gehören der harte Gaumen und die Oberkiefergingiva [Gupta et al., 2015]. Das klinische Erscheinungsbild des OMM ist sehr unterschiedlich. Es kann neben der pigmentierten Form auch als amelanotische Läsion auftreten, was die Frühdiagnose erschwert und zu seiner schlechten Prognose beiträgt [Soma et al., 2014; Kim et al., 2020].
Differenzialdiagnostisch muss an Amalgamtätowierungen, ethnienspezifische Pigmentierungen oder orale Naevi gedacht werden, aber auch internistische Erkrankungen wie Morbus Addison oder genetische Syndrome wie das Peutz-Jeghers-Syndrom können orale Pigmentierungen verursachen [Abati et al., 2024].
Das OMM ist durch die Neigung zur frühen Metastasierung und zur aggressiven lokalen Invasion gekennzeichnet, was insbesondere im Vergleich zu anderen oralen Malignomen auffällig ist [Feller et al., 2017; Sharma et al., 2012]. Eine regionale Metastasierung wird häufig beobachtet und ist mit einer schlechten Prognose verbunden, da sie auf eine fortgeschrittene Erkrankung zum Zeitpunkt der Diagnose hinweist [Sharma et al., 2012; Belhoucha et al., 2014].
Histopathologisch kann das OMM eine Reihe von Zellmorphologien aufweisen, darunter Spindel- und plasmazytoide Zellen, die eine sorgfältige mikroskopische Untersuchung für eine genaue Diagnose erfordern [Feller et al., 2017; Lourenço et al., 2013]. Die Diagnose wird zusätzlich durch das Fehlen spezifischer Symptome im Frühstadium erschwert – und dadurch verzögert [Soma et al., 2014].
Die Therapie umfasst in der Regel eine radikale chirurgische Resektion mit einem Sicherheitsabstand von mindestens 1,5 cm, wobei die anatomische Komplexität der Mundhöhle eine vollständige Tumorentfernung mit Beachtung der Sicherheitsabstände behindern kann [Sharma et al., 2012; Belhoucha et al., 2014].
Trotz der chirurgischen Resektion ist die Prognose für das OMM nach wie vor schlecht, wobei die gemeldeten Fünf-Jahres-Überlebensraten zwischen fünf und 20 Prozent liegen [Belhoucha et al., 2014]. Die hohe Rate an Lokalrezidiven und Metastasen unterstreicht die Notwendigkeit einer kontinuierlichen Erforschung wirksamer Therapiestrategien und der molekularen Mechanismen, die dieser bösartigen Erkrankung zugrunde liegen [Hsieh et al., 2017].
Zur Minderung des Rezidivrisikos ist beim malignen Melanom ab Stadium IIB eine adjuvante Therapie mittels Programmed-Cell-Death-Receptor-1-Antagonisten (PD-1), oder ab Stadium III alternativ mittels zielgerichteter Therapie mit Dabrafenib (BRAF-Inhibitor) und Trametinib (MEK-Inhibitor) bei nachgewiesener BRAF-V600-Mutation indiziert [Weber et al., 2023]. In diesem Fall konnte aufgrund von BRAF-Wildtyp lediglich eine adjuvante Immuntherapie mit PD-1-Inhibition angeboten werden. Die Patientin entschied sich aufgrund der breiteren Therapieintervalle für eine Therapie mit Pembrolizumab 400 mg alle sechs Wochen adjuvant.
Pembrolizumab ist ein humanisierter, monoklonaler IgG4κ-Anti-PD1-Antikörper, der die körpereigene T-Zell-vermittelte Immunantwort verstärkt. In einer Phase-III-Studie [Eggermont et al., 2018] aus 2020 konnte gezeigt werden, dass im Vergleich mit Placebo bei Patienten mit reseziertem Hochrisiko-Stadium-III-Melanom die rezidivfreie Überlebensrate (RFS) signifikant verlängert werden konnte (HR 0,57; p < 0,0001). Bei einer medianen Nachbeobachtungszeit von 3,05 Jahren betrug die RFS-Rate 63,7 Prozent für Pembrolizumab im Vergleich zu 44,1 Prozent für Placebo.
Diese Studie führte zur Zulassung der genannten Therapien beim malignen Melanom. In diesem Zusammenhang ist zu betonen, dass keine Patienten mit Schleimhautmelanom in die Analyse eingeschlossen wurden. Die aktuelle S3-Leitlinie zum malignen Melanom enthält keine spezifischen Therapieempfehlungen für Schleimhautmelanome; in der klinischen Praxis erfolgt die Behandlung jedoch weitgehend analog zu jener kutaner Melanome. Jüngere retrospektive Analysen deuten darauf hin, dass Patienten mit mukosalen Melanomen im Stadium III/IV weniger von einer adjuvanten Immuntherapie mit PD-1-Inhibitoren profitieren im Vergleich zu kutanen Melanomen im Stadium III.
Allerdings ist ein direkter Vergleich dieser Entitäten aufgrund der Seltenheit von Schleimhautmelanomen sowie der Heterogenität der Patientenkohorten und Krankheitsstadien in den vorhandenen Studien methodisch stark limitiert [Jacques et al., 2024]. Hier wären weitere, am besten prospektive Studien wünschenswert, um Patientinnen und Patienten mit mukosalen Melanomen hinsichtlich einer Risiko-Nutzen-Abwägung der adjuvanten Therapie besser beraten zu können.
Fazit
Zusammenfassend lässt sich sagen, dass das orale maligne Melanom aufgrund seiner Seltenheit, seines aggressiven Verhaltens und seiner schlechten Prognose eine große klinische Herausforderung darstellt. Für eine rechtzeitige Diagnose und eine wirksame Behandlung ist ein besseres Bewusstsein und Verständnis der klinischen und histopathologischen Merkmale unerlässlich. Die weitere Erforschung der molekularen Pathogenese des oralen Melanoms ist von entscheidender Bedeutung für die Entwicklung zielgerichteter Therapien und die Verbesserung der Ergebnisse für die Patientinnen und Patienten.
Literaturliste
Abati S, Sandri GF, Finotello L, Polizzi E. Differential Diagnosis of Pigmented Lesions in the Oral Mucosa: A Clinical Based Overview and Narrative Review. Cancers. 2024;16(13). doi:10.3390/cancers16132487 mdpi-res.com/d_attachment/cancers/cancers-16-02487/article_deploy/cancers-16-02487.pdf.
Belhoucha B, Essaadi Z, Benhommad O, et al. Primary Malignant Melanoma of the Oral Mucosa: Report of an Unusual Case. International Journal of Dental Sciences and Research. 2014/08/22 2014;2(4):103-105. doi:10.12691/ijdsr-2-4-8.
DKG. S3-Leitlinie zur Diagnostik, Therapie und Nachsorge des Melanoms. 2020; www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Leitlinien/Melanom/Melanom_Version_3/LL_Melanom_Langversion_3.3.pdf.
Eggermont AMM, Blank CU, Mandala M, et al. Adjuvant Pembrolizumab versus Placebo in Resected Stage III Melanoma. New England Journal of Medicine. 2018;378(19):1789-1801. doi:10.1056/nejmoa1802357.
Feller L, Khammissa RAG, Lemmer J. A Review of the Aetiopathogenesis and Clinical and Histopathological Features of Oral Mucosal Melanoma. The Scientific World Journal. 2017/01/01 2017;2017(1):9189812. doi:https://doi.org/10.1155/2017/9189812.
Gupta S, Tandon A, Ram H, Gupta OP. Oral malignant melanoma: Report of three cases with literature review. National Journal of Maxillofacial Surgery. 2015;6(1).
Hsieh R, Nico MMS, Camillo CMC, Oliveira KK, Sangueza M, Lourenço SV. Mutational Status of NRAS and BRAF Genes and Protein Expression Analysis in a Series of Primary Oral Mucosal Melanoma. The American Journal of Dermatopathology. 2017;39(2).
Jacques SK, McKeown J, Grover P, et al. Outcomes of patients with resected stage III/IV acral or mucosal melanoma, treated with adjuvant anti-PD-1 based therapy. European Journal of Cancer. 2024;199doi:10.1016/j.ejca.2024.113563.
Kim BJ, Kim HS, Chang YJ, Kwon KH, Cho SJ. Primary amelanotic melanoma of the mandibular gingiva. 2020;(2287-1152 (Print)).
Lourenço SV, Bologna SB, Hsieh R, Sangueza M, Fernandes JD, Nico MMS. Establishment and Characterization of an Oral Mucosal Melanoma Cell Line (MEMO) Derived From a Longstanding Primary Oral Melanoma. The American Journal of Dermatopathology. 2013;35(2).
Sharma N. Primary Oral Malignant Melanoma: Two Case Reports and Review of Literature. Case Reports in Dentistry. 2012/01/01 2012;2012(1):975358. doi:https://doi.org/10.1155/2012/975358.
Soma PF, Pettinato A, Agnone AM, Donia C, Improta G, Fraggetta F. Oral malignant melanoma: A report of two cases with BRAF molecular analysis. Oncol Lett. 2014/09/01 2014;8(3):1283-1286. doi:10.3892/ol.2014.2314.
Weber JS, Schadendorf D, Del Vecchio M, et al. Adjuvant Therapy of Nivolumab Combined With Ipilimumab Versus Nivolumab Alone in Patients With Resected Stage IIIB-D or Stage IV Melanoma (CheckMate 915). Journal of Clinical Oncology. 2023;41(3):517-527. doi:10.1200/jco.22.00533.