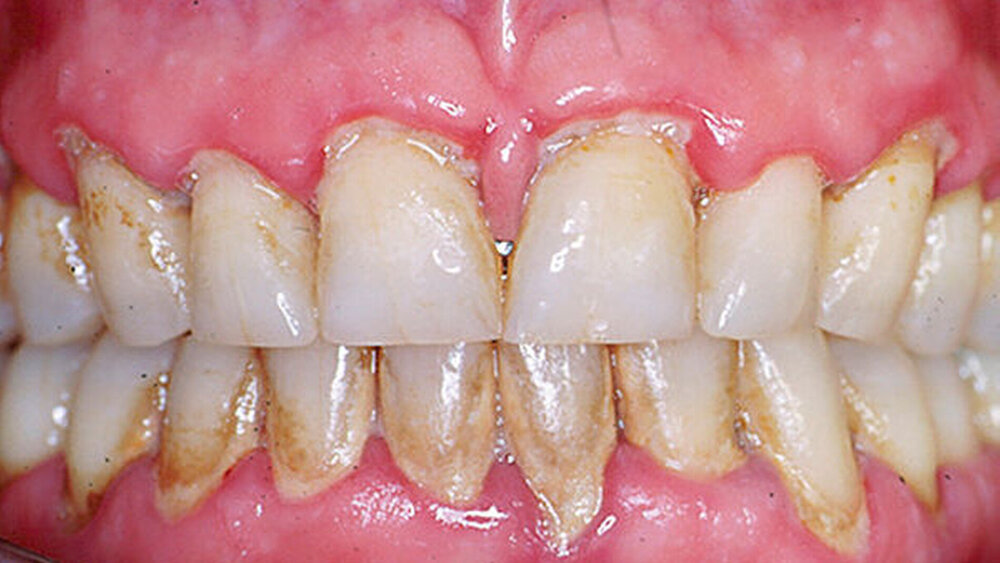
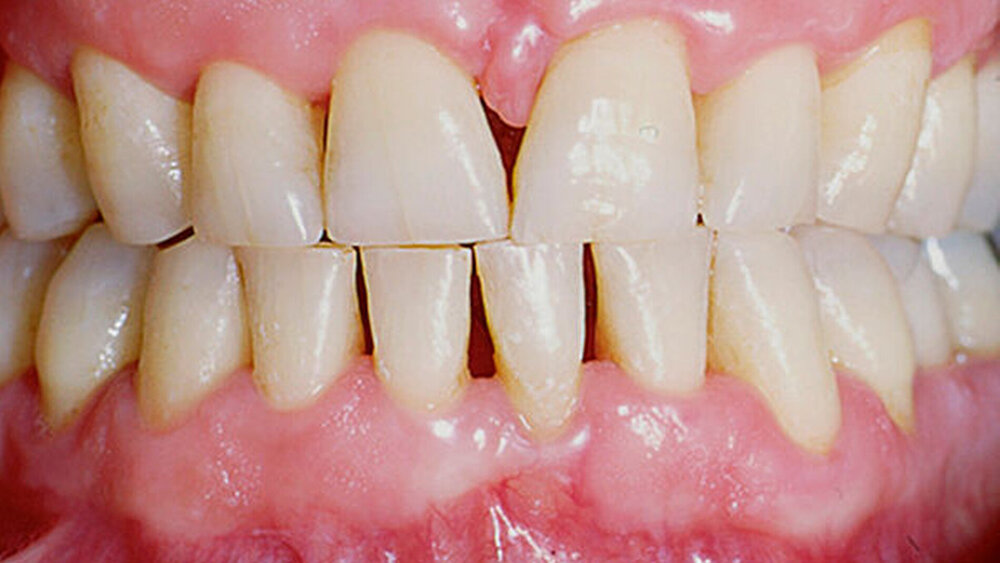
Behandlung von Patienten mit Parodontalerkrankungen
Die Grundlagen der Mundgesundheit werden bereits in der Kindheit gelegt. Insofern zeigen die Ergebnisse der DMS V einen erfreulichen Trend: Die weiter sinkenden Karieszahlen bei Kindern bis zwölf Jahre sind kaum noch zu verbessern. Ein nicht ganz so positives Bild zeigt sich bei den jungen Erwachsenen und den Erwachsenen, aber auch da geht der Trend deutlich in Richtung Verbesserung. Von DMS IV zu V hat es dramatische Reduzierungen gegeben. „Man sollte aber anmerken, dass ein direkter Vergleich von Querschnittsstudien mit unterschiedlichen Patienten nicht möglich ist“, betont PD Dr. Alexander Welk.
Das gelte gleichermaßen für parodontale Erkrankungen. Generell sei die tatsächliche Prävalenz der Parodontitis deutlich höher, als es die Mundgesundheitsstudie mit ihren Referenzzähnen zeige. Dennoch sieht Welk einen positiven Trend in der Verbesserung der Zahlen parodontaler Erkrankungen. Zudem würden die untersuchten Studienteilnehmer angeben, dass immer mehr Hilfsmittel zur häuslichen Mundhygiene verwenden (Zahnpasta, Zahnseide, Mundspüllösungen, elektrische Zahnbürsten und Zahnzwischenraumbürsten).
Aufgrund dieser verbesserten Bedingungen und der demografischen Entwicklung ergeben sich allerdings gänzlich neue gesellschaftliche Herausforderungen: Es gibt immer mehr ältere Patienten mit vollständigem Gebiss oder nur geringen Zahnverlusten. Daher wird es zukünftig nötig sein, auch diesen Patienten für den Erhalt ihrer Zähne oder prothetischen Rekonstruktionen ein adäquates Pflegekonzept in der Praxis und zu Hause zur Verfügung zu stellen. „Jeder Zahn, den wir erhalten, stellt besondere Anforderungen und braucht lebenslange Pflege“, sagt Prof. Dr. Nicole Arweiler.
Konzepte für die Randgruppen
Für Prof. Dr. Johannes Einwag ist dabei wichtig, dass man den Behandlungsbedarf für die älteren und pflegebedürftigen Patienten in den Griff bekommen muss. Ihm fehlen in diesem Zusammenhang wirksame Konzepte für die Randgruppen – also die Patienten, die in den Praxen nicht erfasst werden oder die gar nicht zum Zahnarzt gehen. Einwag: „Wenn die Patienten erst einmal bei uns sind, haben wir die entsprechenden Präven‧tionskonzepte parat.“ Im Fokus dieser Konzepte steht derzeit das mechanische Biofilmmanagement. Oder wie Einwag es deutlich zusammenfasst: „Der Dreck muss weg, aber schonend.“
Trotz aller positiven Ergebnisse der 5. Deutschen Mundgesundheitsstudie blickt Einwag kritisch auf die weitere Entwicklung, die zukünftig drohen könnte. Die Generation der jungen Eltern habe kein Problembewusstsein mehr für die orale Gesundheit, da sie selbst bisher nur in wenigen Fällen mit Karies, Gingivitis oder Parodontitis in Berührung gekommen sei. Erste Folgen dieser Entwicklung seien die gestiegenen Zahlen bei der Milchzahnkaries in den Niederlanden, Skandinavien und der Schweiz. „Das ist ein ganz neues Problem, dass dieser Generation die Motivation zur Mundhygiene fehlen könnte“, sagt Einwag.
Ein weiterer Baustein der Mundgesundheit ist die Prophylaxe von parodontalen Erkrankungen. Alle Experten sind sich einig, dass die Prävalenz der Parodontitis höher ist, als es die DMS V vermuten lässt. Dem stehen jährlich nur rund eine Million abgerechnete Parodontitisbehandlungen gegenüber. Zwar benötigt nicht jede Parodontitis in jedem Jahr eine aktive Therapie, wie auch Dr. Georg Gaßmann deutlich macht. Allerdings müssten auch die Abrechnungszahlen in der parodontalen Erhaltungstherapie, etwa durch eine unterstützende Parodontitistherapie (UPT), deutlich größer sein. Welche Faktoren könnten dafür verantwortlich sein? Offenbar, so die Experten, fehlt es vielen Kollegen in den Zahnarztpraxen an dem notwendigen Bewusstsein dafür, eine PAR zu identifizieren. „Manch einer sagt, er habe die Parodontitis gar nicht erkannt“, betont Arweiler. Zustimmung gibt es dafür von Dr. Franz Gebefügi, der in Zwingenberg in eigener Praxis niedergelassen ist. „Wenn man sich als junger Zahnarzt niederlässt und eine Praxis übernimmt, kann es sein, dass man feststellt, dass dort jahrelang keine PA-Behandlungen an PA-Patienten durchgeführt und diese nicht richtig aufgeklärt wurden. Die Patienten sind dann natürlich überrascht, dass sie bisher noch nie über ihre Erkrankung informiert wurden.“
Die Runde ist sich einig, dass man nicht nur bei den Patienten, sondern auch bei den Kollegen weiterhin das professionelle Bewusstsein für die parodontalen Erkrankungen verbessern muss. Dr. Karolin Höfer macht deutlich, dass gerade die potenziellen Auswirkungen einer Gingivitis auf den gesamten Organismus und die Wechselwirkungen zwischen Parodontitis und systemischen Erkrankungen nicht nur den zahnmedizinischen Kollegen bewusst sein sollten, sondern auch den Allgemeinmedizinern und den Hausärzten. „Dieser Bereich sollte viel mehr Aufmerksamkeit erhalten, immerhin ist die Gingivitis eine Eintrittspforte für Bakterien“, betont Höfer.
Mechanische Biofilmentfernung
Aufklärung und Beratung des PA-Patienten rund um die Themen Mundgesundheit und -pflege sieht Gebefügi als Kernziel des Zahnarztbesuchs. Dabei sind sich alle bewusst: Richtige Mundhygiene ist aufwendig. Bei der Prävention der parodontalen Erkrankungen steht auch das mechanische Biofilmmanagement im Mittelpunkt. Dazu gehört das regelmäßige und gründliche Zähneputzen mit einer passenden Zahncreme, bevor der Biofilm pathogen wird.
Einwag betont, dass bereits vor einem Jahrzehnt die seinerzeit vorliegenden klinischen Daten(1, 2, 3) die Schlussfolgerung zuließen, dass eine Zahnpasta mit der Wirkstoffkombination Zinnfluorid/Natriumhexametaphosphat universellere Eigenschaften bezüglich wichtiger Mundgesundheitsparameter (Karies, Gingi‧vitis, Zahnstein, Überempfindlichkeiten) besitzt als Zahnpasten auf der Basis von Natriumfluorid oder Zinnfluorid ohne den Zusatz von Natriumhexametaphosphat.
Zinnfluorid, Zinnchlorid und Natriumhexametaphosphat
Auch aktuelle Studien zeigen das große Potenzial der Wirkstoffkombination Zinnfluorid, Zinnchlorid und Natriumhexametaphosphat.(4, 5) Laut Einwag wird die Virulenz der Plaque reduziert und die Pathogenität des Biofilms blockiert. „Selbst wenn die bakteriellen Toxine am Zahnfleisch ankommen, reagiert dieses nicht so stark darrauf, da die Toxine gebunden und inaktiviert werden“, erklärt Einwag.
Die Wirkstoffkombination aus Zinnfluorid, Zinnchlorid und Natriumhexametaphosphat besitzt somit das Potenzial für eine Optimierung der Oral Self Care – bezüglich der Präven‧tion von Hartgewebsschäden ebenso wie von Weichgewebserkrankungen. Zinnfluoride liefern beim Erosionsschutz vergleichbar gute Ergebnisse wie Natriumfluoride. Speziell die Kombination von Zinnfluorid und Zinnchlorid sorgt für eine hohe Bioverfügbarkeit des nützlichen Zinns. Das Natriumhexametaphosphat beugt indes Verfärbungen und Zahnsteinbildung vor.
Ähnliche Ergebnisse zeigte auch ein von Prof. Dr. Nicole Arweiler ausgewerteter Anwendertest. Sieben zahnmedizinische Zentren testeten jeweils zwischen sechs und zwölf Patienten vor und nach der Verwendung einer Oral-B Professional Zahnpasta für Zahnfleisch & Zahnschmelz, die eine Kombination aus Zinnfluorid/Zinnchlorid und Natriumhexametaphosphat enthält. Die Wirksamkeit der Zahnpasta wurde durch die beiden Parameter Plaque und Blutung erfasst. Insgesamt ergab sich eine signifikante Verbesserung sowohl bei der Plaque als auch beim Bluten. Die Teilnehmer des Anwendertests würden die neue Oral-B Professional Zahnpasta Patienten mit Zahnfleischproblemen empfehlen, und 86 Prozent der Patienten würden sogar von ihrer bisherigen Zahnpasta zum neuen Produkt wechseln.
Spannend für Arweiler waren bei der Auswertung vor allem die Freitextkommentare der Anwender. Einige berichteten über ein strafferes Gefühl nach der Verwendung der Zahnpasta mit der Wirkstoffkombination Zinnfluorid/Zinnchlorid und Natriumhexametaphosphat. Außerdem beobachteten einige Anwender deutliche Verbesserungen bei ihrer Dentinhypersensibilität. Gerade diese Aspekte sieht Einwag als ein Zeichen dafür, dass die Zahnpasta auch bei Patienten mit Wurzelhalskaries eine wichtige Rolle spielen könnte. „Die Wirkstoffkombination hilft bei den Entzündungszeichen und sorgt in den Dentinkanälchen für weniger Schmerzempfindlichkeit.“
Kommunikation wird nach wie vor vernachlässigt
Ein Aspekt, der in der Behandlung von Patienten mit Parodontalerkrankungen oftmals vernachlässigt wird, ist die Patientenkommunikation. Hier sieht die Expertenrunde gleich mehrere Ansätze. „Mit patientengerechter Wortwahl über Zahnfleischerkrankungen aufklären“, fordert dabei Arweiler. Sie sieht ein Problem in der Tatsache, dass Zahnfleischerkrankungen bei Patienten noch nicht im Bewusstsein verankert sind. Einig waren sich alle Experten, dass dieses Thema für manche Patienten auch schwierig nachzuvollziehen sei.
Dazu passt auch die Statistik, laut der rund 40 Prozent der Bevölkerung in Deutschland immer wieder unter Zahnfleischbluten leiden, aber trotzdem keinen Handlungsbedarf sehen. „Wir müssen aufpassen, dass es nicht zu kompliziert wird. Es ist für den Patienten nicht entscheidend, ob aus jeder Gingivitis auch tatsächlich eine Parodontitis entsteht, als vielmehr die Wahrnehmung, dass die Reduktion der Gingivitis die beste Parodontitisprophyalxe darstellt“, sagt Welk.
„Unsere Aufgabe ist es, dafür zu sorgen, dass die Patienten verstehen, dass eine Wunde im Mund ein Problem ist“, sagt Höfer. Sie legt viel Wert darauf, anhand der Handfläche auch zu visualisieren, wie groß die Wundfläche im Mund ist. Für Gaßmann ist Kommunikation der Schlüssel für die erfolgreiche Patientenbindung. Zu wenig wurde seiner Meinung nach bisher darauf geachtet, wie man eigentlich mit dem Patienten spricht. Das sei allerdings auch historisch bedingt. „Früher haben die Krankenkassen die Kosten für alle Behandlungen – inklusive Zahnersatz – übernommen. Erst in den vergangenen zehn Jahren hat sich abgezeichnet, dass die Patienten immer mehr Zuzahlungen leisten müssen“, sagt Gaßmann. Der Zahnarzt sei nun in der Position, etwas kommunizieren zu müssen, was er lange nicht vermitteln musste: „Sie müssen erklären, was die Patienten warum bezahlen müssen.“ Darauf bereite auch das Zahnmedizinstudium die Kollegen nicht vor.
Risikoorientierte Individualprophyalxe
Wichtig für den Kommunikationsprozess ist für die Expertenrunde die Individualität der Patienten. Nicht nur müsse den Patienten in einer einfachen, gut verständlichen Weise die Notwendigkeit der Mundhygienemaßnahmen vermittelt werden. Diese Maßnahmen müssten auch individuell auf die Patienten abgestimmt sein. „Die alte Formel ,Viel hilft viel‘ ist im Biofilmmanagement nicht mehr wirksam“, sagt Einwag. Gefordert sei eine selektive und risikoorientierte Individualprophylaxe. Die Basis dieser Prävention liefert eine fluoridhaltige Zahnpasta, die nicht zu abrasive Stoffe enthält und den Patienten vor allem schmeckt. „Ohne eine entsprechende Adhärenz zur Notwendigkeit der mechanischen Biofilmentfernung stehen wir auf verlorenem Posten“, so Welk. Mit dem Zähneputzen könnten zwar keine parodontalen Taschen behandelt werden, aber gerade in der PA-Nachsorge sei das Biofilmmanagement mit Zahnpasta und Zahnbürste wichtig, um den Status quo des Patienten zu erhalten.
Im Rahmen der Patientenkommunikation sollten diesem auf der Basis eines Risikoprofils Wirkung und Hilfsmittel der häuslichen Mundhygiene vermittelt werden. Diese Vermittlung kann sowohl der Zahnarzt als auch eine entsprechend ausgebildete Praxismitarbeiterin übernehmen. Wichtig ist für Einwag vor allem die Glaubwürdigkeit gegenüber den Patienten. „Wir sollten uns bewusst machen, in welchen Bereichen uns als Zahnärzten die primären Kompetenzen zugeschrieben werden. Innerhalb dieser Kompetenzfelder können wir die Patienten dann glaubwürdig beraten.“
Im Rahmen des Empfehlungsmanagements hat sich nach Höfers Auffassung in den vergangenen Jahren ein Wandel vollzogen. „Nicht wir allein entscheiden über die Therapie. Das passiert stattdessen in der Kommunikation mit den Patienten“, glaubt sie. Gerade für PA-Patienten sei diese „shared decision“ wichtig bei der Empfehlung von Produkten, Tipps für die häusliche Mundhygiene und der Instruktion für die Umsetzung.
Denn – darin ist sich die Expertenrunde ‧einig – ohne Adhärenz und Mitwirkung des Patienten funktioniert es nicht. Die Patienten müssen das mechanische Biofilmmanagement auch umsetzen. „Quantität und Qualität der Umsetzung sind ausschlaggebend“, betont Einwag.
Literatur
(1)Bellamy PG et al.: A Comparison of the plaque inhibition effect of a stabilized stannous Fluoride/ Sodium Hexametaphosphate Dentifrice and Sodium Fluoride/Potassium Nitrate dentifrice. JCDP 2009 submitted(2)Schiff T, et al. Anticalculus Efficacy and Safety of Crest Pro-Health. Compend Contin Educ Dent. 2005; 26 (Suppl 1): 29–34(3)Schiff T, et al. Efficacy and safety of a novel stabilized Stannous Fluoride and Sodium Hexametaphosphate denti‧frice for dental hypersensitivity. J contemp Dent Pract. 2006; 7 (2): 1–8(4)Haught et al. Lipopolysaccharide and Lipoteichoic Acid Virulence Deactivation by Stannous Fluoride. J Clin Dent 2016(5)Haught et al. Lipopolysaccharide and lipoteichoic acid binding by antimicrobials used in oral care formulations. Am J Dent 2016