„Die Prävention der Parodontitis ist die größte sozialmedizinische Aufgabe“
Was haben Sie in der zweiten Welle der DMS • 6 untersucht?
Prof. Dr. A. Rainer Jordan: Um weiterführenden wissenschaftlichen Fragestellungen nachgehen zu können, wurden in einem längsschnittlichen Studienarm Teilnehmende der Vorgängerstudie nach neun Jahren erneut sozialwissenschaftlich befragt und zahnmedizinisch-klinisch untersucht. Diese Verlaufsbeobachtung der Mundgesundheitssituation von Studienteilnehmenden aus der Vorgängerstudie erlaubt sowohl die Berichterstattung von Inzidenzen als auch von Progressionen oraler Erkrankungen.
Die Inzidenz beschreibt das Auftreten neuer Krankheitsfälle, bezogen auf eine festgelegte Zeitspanne. Die im Rahmen der DMS • 6 berichtete kumulative Inzidenz beschreibt den Anteil der Studienteilnehmenden, die über den Beobachtungszeitraum von neun Jahren zwischen DMS-V-Baseline und DMS • 6-Follow-up neu erkrankt sind, ausgehend von einem (natur-)gesunden Ausgangszustand. Bei Progressionen wird in derselben Weise über den Erkrankungsfortschritt bereits etablierter Erkrankungen berichtet.
Was haben Sie herausgefunden?
Grundsätzlich können wir feststellen, dass sich im Zusammenhang mit einer präventiv ausgerichteten, zahnmedizinischen Gesundheitserziehung und einer guten, bevölkerungsweiten zahnmedizinischen Versorgung im Zeitalter der Prävention der Verlauf wichtiger, chronischer Krankheiten, nämlich der Karies (immerhin die weltweit häufigste chronische Erkrankung!) und der Parodontitis (als der weltweit sechsthäufigsten chronischen Erkrankung), für lange Zeiträume kontrollieren lässt. Ich lese aus unseren Daten aber auch heraus, dass Mundgesundheit ungleich verteilt ist. Angesichts der ungebrochen hohen Prävalenzen der Parodontitis sehe ich – neben wichtigen Aufgaben in der Risiko- und Senioren-Zahnmedizin – in der (wie bei der Karies äquivalenten) Prävention der Parodontitis die größte sozialmedizinische Aufgabe.
DMS • 6
Seit Ende der 1980er-Jahre untersucht das Institut der Deutschen Zahnärzte in regelmäßigen Abständen die Verbreitung der wichtigsten Erkrankungen der Zähne und der Mundhöhle.
Die 6. Deutsche Mundgesundheitsstudie (DMS • 6) ist eine Kohortenstudie im Split-Panel-Design und gehört damit zu den Beobachtungsstudien.
Sie besteht aus einem längs- und querschnittlichen Studienarm, in dem aktuelle Prävalenzen oraler Erkrankungen regelmäßig erfasst werden und ist in dieser Detaildichte einzigartig in Deutschland. Sie trägt damit zur Gesundheitsberichterstattung des Landes bei.
Gab es Überraschungen?
Ich denke, viele Menschen haben erwartet, dass der Siegeszug der Prävention bei jungen Menschen weiter voranschreitet. Für das Wechselgebiss gilt das auch, denn der Anteil kariesfreier 8- und 9-jähriger Kinder hat sich in den letzten Jahrzehnten verdreifacht und die mittlere Karieserfahrung ist auf ein Viertel zurückgegangen. Bei den 12-Jährigen sehen wir stattdessen eine Konsolidierung der bisherigen primären Präventionserfolge.
Ich glaube, dass es sich hierbei um einen sogenannten Periodeneffekt handelt, nämlich den der Corona-Pandemie: Gerade in einem sensiblen Alter der Kariesanfälligkeit, kurz nach dem Durchbruch bleibender Zähne, mussten infolge dieser globalen „Periode“ die Maßnahmen der Gruppen- und Individualprophylaxe bei den zum Untersuchungszeitpunkt 12-Jährigen heruntergefahren werden, was sicherlich ein Nachteil für Hochrisikokinder für Karies bedeutete und insgesamt dazu geführt hat, dass die Präventionserfolge bei den 12-Jährigen stagnieren. Denn wir sehen an den Zahlen auch, dass sich die Mundgesundheit bei Kindern ohne erhöhtes Kariesrisiko weiter verbessert hat.
Diese Ergebnisse mahnen, dass man sich auf bereits erreichten Erfolgen der Prävention nicht ausruhen darf, sondern dass Prävention für langfristige Erfolge dauerhaft betrieben werden muss.
Gibt es auch Erkenntnisse zum Karies- und Parodontitisrisiko für Menschen mit Systemerkrankungen?
Diabetes gehört zu den wichtigen chronischen Erkrankungen und steht damit in der Zahnmedizin mit den chronischen Erkrankungen auf einer Stufe, da sie gemeinsame Risikofaktoren aufweisen. Die wechselseitigen Bedingungen zeigen sich entsprechend deutlich im Mundgesundheitsprofil von Menschen mit Typ-2-Diabetes. Häufiger sind: schwere parodontale Verläufe und mehr Wurzelkaries, mehr fehlende Zähne und weniger funktionstüchtige Zähne. Der Anteil zahnloser Menschen ist bei Typ-2-Diabetes viermal so hoch. Außerdem zeigt sich, dass Betroffene häufiger beschwerdeorientiert die zahnärztliche Praxis aufsuchen als die Mehrheit in dieser Altersgruppe.
Ein kontrollorientiertes Inanspruchnahmeverhalten zahnärztlicher Dienstleistungen ist jedoch eine wichtige präventive Maßnahme. Bei Herz-Kreislauf-Erkrankungen haben wir festgestellt, dass Menschen mit dieser Erkrankung durchschnittlich zwei Zähne weniger aufweisen, häufiger zahnlos sind und häufiger eine schwere Parodontitis haben.
Welche Behandlungsbedarfe ergeben sich für Erwachsene und Senioren?
Die Erfolge bei der Kariesprävention sind bis ins Erwachsenenalter belegt und führen seit vielen Jahren zu rückläufigen Füllungen, Wurzelbehandlungen und Extraktionen. Letzteres gilt im Sinne der Tertiärprävention auch für Senioren. Insofern sind wir im Alter mit veränderten prothetischen Behandlungsbedarfen konfrontiert, die zunehmend festsitzender Natur sind. Durch den verlängerten Zahnerhalt kommen im Alter mehr Wurzelkaries vor, die kompliziert zu behandeln sind. Parodontitis ist bisher das Erkrankungsbild, welches den Präventionserfolgen am wenigsten folgt. Insofern ergeben sich daraus erhebliche Behandlungsbedarfe, die aufgrund ihres chronischen Charakters auch „chronisch“ zu behandeln sind (Stichwort: Unterstützende Parodontitis-Therapie).
Welche Erkenntnisse ergeben sich für die Prävention? Und was sind die Folgen für die Versorgung?
Die Erfolge der Prävention haben zu einer erheblichen Reduktion der operativen Behandlungsbedarfe in der Zahnmedizin geführt. Wir haben in der DMS • 6 gezeigt, dass der Aufwuchs in eine präventions-orientierte zahnmedizinische Welt bis zur Mitte des Lebens wirken kann: Präventionsexpansion. Gleichzeitig verfestigt sich ein anderer Trend: Die Morbiditätskompression.
Chronische Erkrankungen wie Karies und Parodontitis lassen sich heute durch eine lebenslange Prävention deutlich nach hinten verschieben. Dies führt zu mehr gesunden Lebensjahren, aber auch zu einer Erkrankungs-Zunahme im Alter. Diese beiden Mega-Trends können wir mit Zahlen belegen.
Für die Versorgung bedeutet dies, dass die Anforderungen an die Seniorenzahnmedizin in den kommenden Jahrzehnten erheblich ansteigen werden – mit allen Auswirkungen, die das von der Ausbildung zahnmedizinischen Fachpersonals bis hin zur ambulanten und auch stationären Versorgung bedeutet.
Was heißt das für die Mundgesundheit in Deutschland?
Das ist schwer vorauszusagen. Die Entwicklung der letzten Jahrzehnte lässt erwarten, dass die Präventionsexpansion in der ersten Lebenshälfte weiter zunimmt, ebenso wie die Morbiditätskompression in der zweiten, und sich die Trends in der Mundgesundheit hierzulande fortsetzen. Gleichzeitig sehen wir, dass globale Ereignisse – wie die Corona-Pandemie – sogar bei der Mundgesundheit Auswirkungen haben können, die selbst in einem gut ausgeformten Gesundheitssystem nicht vollständig kompensiert werden können.
Wir wissen auch, dass „Eingriffe“ in das Gesundheitssystem Auswirkungen auf die mundgesundheitliche Lage haben können. Dies konnte man beispielsweise bei verschiedenen Veränderungen im GKV-Leistungskatalog in der Zahnmedizin sehen; zuletzt erfreulicherweise bei der Einführung der befundorientierten Festzuschüsse prothetischer Leistungen, nach der wir eine Halbierung der Zahnlosigkeit festgestellt haben.
Ohne vorwegzugreifen: Ihr Fazit?
Die für mich ganz persönlich wichtigste Erkenntnis aus unserem erstmaligen longitudinalen Studienarm ist, dass die chronischen Erkrankungen der Zahnmedizin nicht linear, sondern periodisch verlaufen: Aus der theoretischen Epidemiologie wissen wir seit dem ausgehenden 20. Jahrhundert, dass die lebenslangen Erkrankungen Karies und Parodontitis lange in Phasen der Stagnation verbleiben und von nur kurzzeitigen, aber heftigen Schüben der Progression abgewechselt werden.
Es verwundert daher allein statistisch nicht, dass man in der zahnärztlichen Praxis überwiegend die Stagnationsphasen sieht, was einen dazu verleiten könnte, anzunehmen, alles sei in Ordnung. Unsere Daten zeigen aber auch, dass sich beispielsweise der Anteil der schweren Parodontitis zwischen Mitte 40 und Mitte 50 verdoppelt. Dabei werden die meisten Parodontitis-Behandlungen erst im fortgeschrittenen Alter durchgeführt.
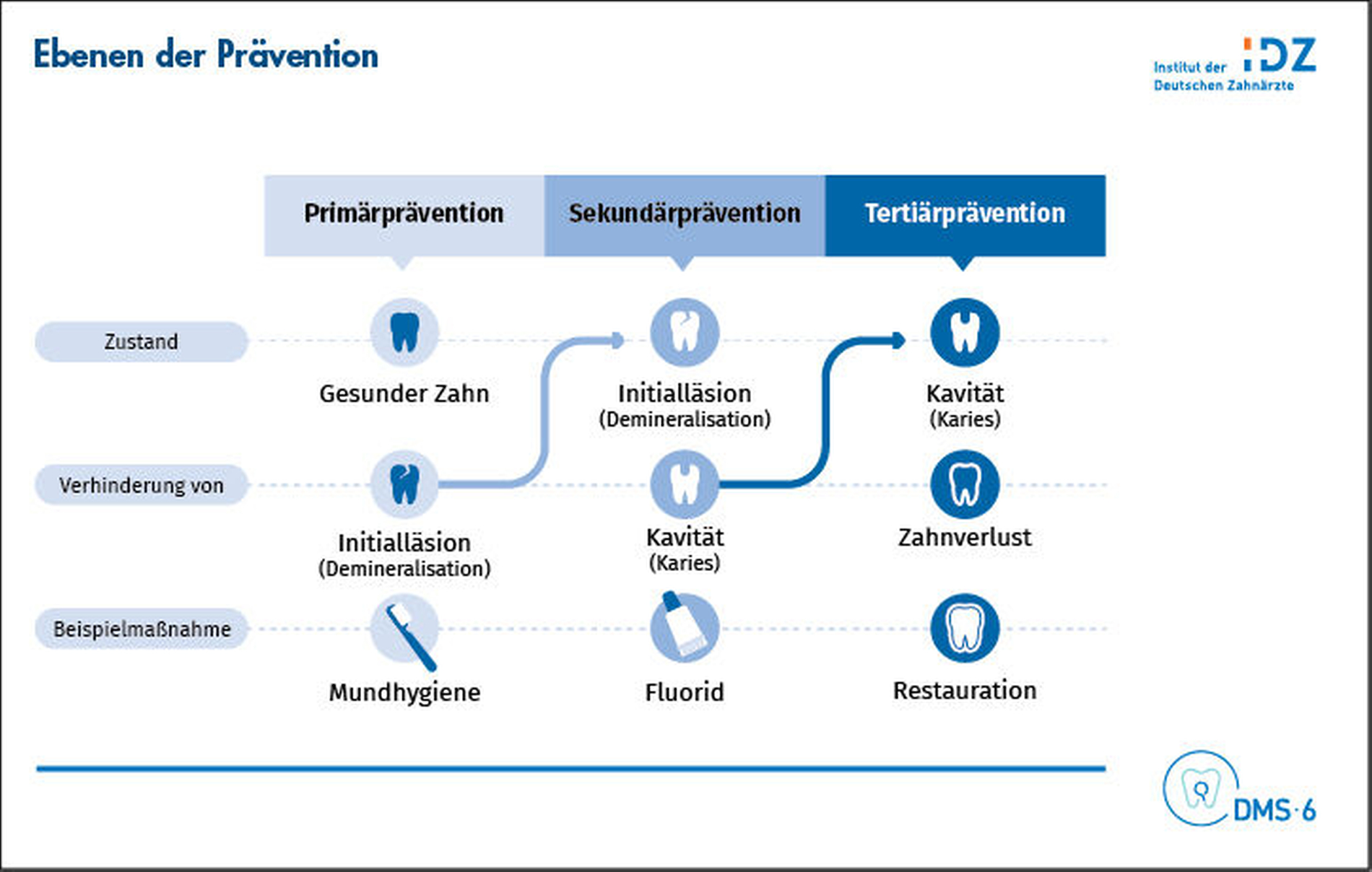
Wenn wir die hohe gemessene parodontale Erkrankungslast so eindrucksvoll senken wollen, wie das bei der Karies gelungen ist, bin ich davon überzeugt, dass wir einen ähnlichen Präventionsweg einschlagen müssen. Bei der Karies haben wir die größte Senkung der Krankheitslasten durch eine Kombination von Primär- und Sekundärprophylaxe erreicht. Die tertiären Präventionserfolge, des zunehmenden Zahnerhalts bis hin zu einer dramatischen Senkung der völligen Zahnlosigkeit im Alter, haben sich dann in der Folge eingestellt.
Auf die Parodontitis übertragen, hieße dies aus meiner Sicht: Stärkung der parodontalen Primärprävention und wirksame Verschränkung von Ausbau des Systems der Früherkennung (Screening) mit der Einleitung einer frühen Behandlung.
Das Gespräch führte Claudia Kluckhuhn.