Intrakonaler Orbitaabszess nach 8er-Extraktion
Ein 16-Jähriger stellte sich notfallmäßig mit einer akut zunehmenden, schmerzhaften Schwellung im Bereich der linken Gesichtshälfte vor, nachdem ihm drei Tage zuvor die Weisheitszähne 18, 28 und 38 alio loco operativ entfernt worden waren.
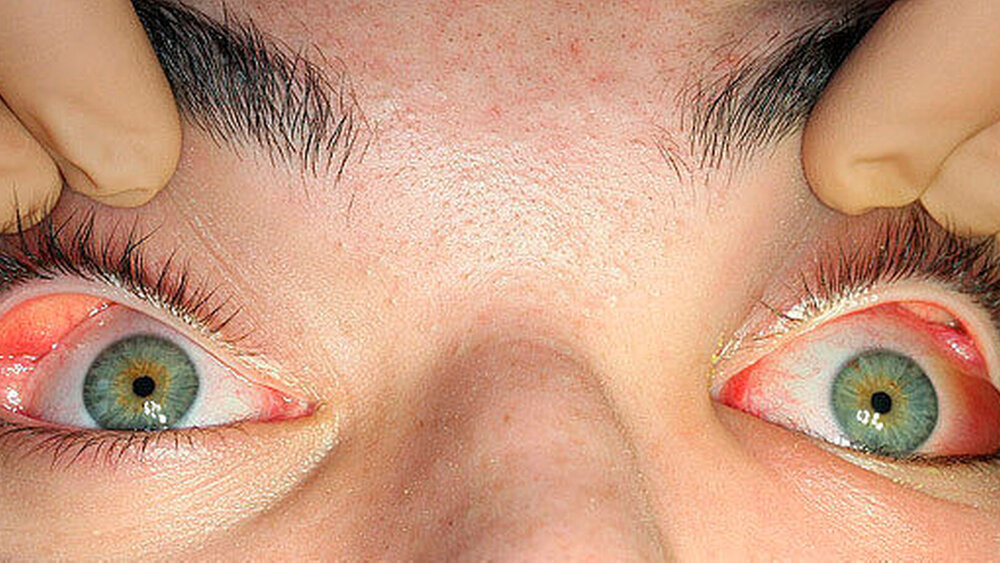
Bis dahin war der Patient vollkommen gesund, Allgemeinerkrankungen oder Allergien bestanden nicht. Klinisch präsentierte er sich in einem deutlich reduzierten Allgemeinzustand mit febrilen Temperaturen von 38,1 C°. Bei der extraoralen Untersuchung waren die linke Wange und das periorbitale Weichgewebe gerötet, druckdolent und prall geschwollen (Abbildung 1). Daneben bestand eine deutliche Kieferklemme. Bei der ophthalmologischen Untersuchung fanden sich ein Exophthalmus (Hertel 17 mm links, 13 mm rechts), Augenmotilitätseinschränkungen mit Doppelbildwahrnehmungen in allen Blickrichtungen sowie eine bedrohliche Augeninnendruckerhöhung auf 17 mmHg bei gleichseitigem Visus von 0,8. Zudem ergaben sich in der Labordiagnostik erhöhte Entzündungsparameter mit einem CRP-Wert von 4,9 mg/dl (Referenz 0,5 mg/dl) und einem Leukozyten-Wert von 17,93/nl (Referenz 3,90 – 10,9 /nl).
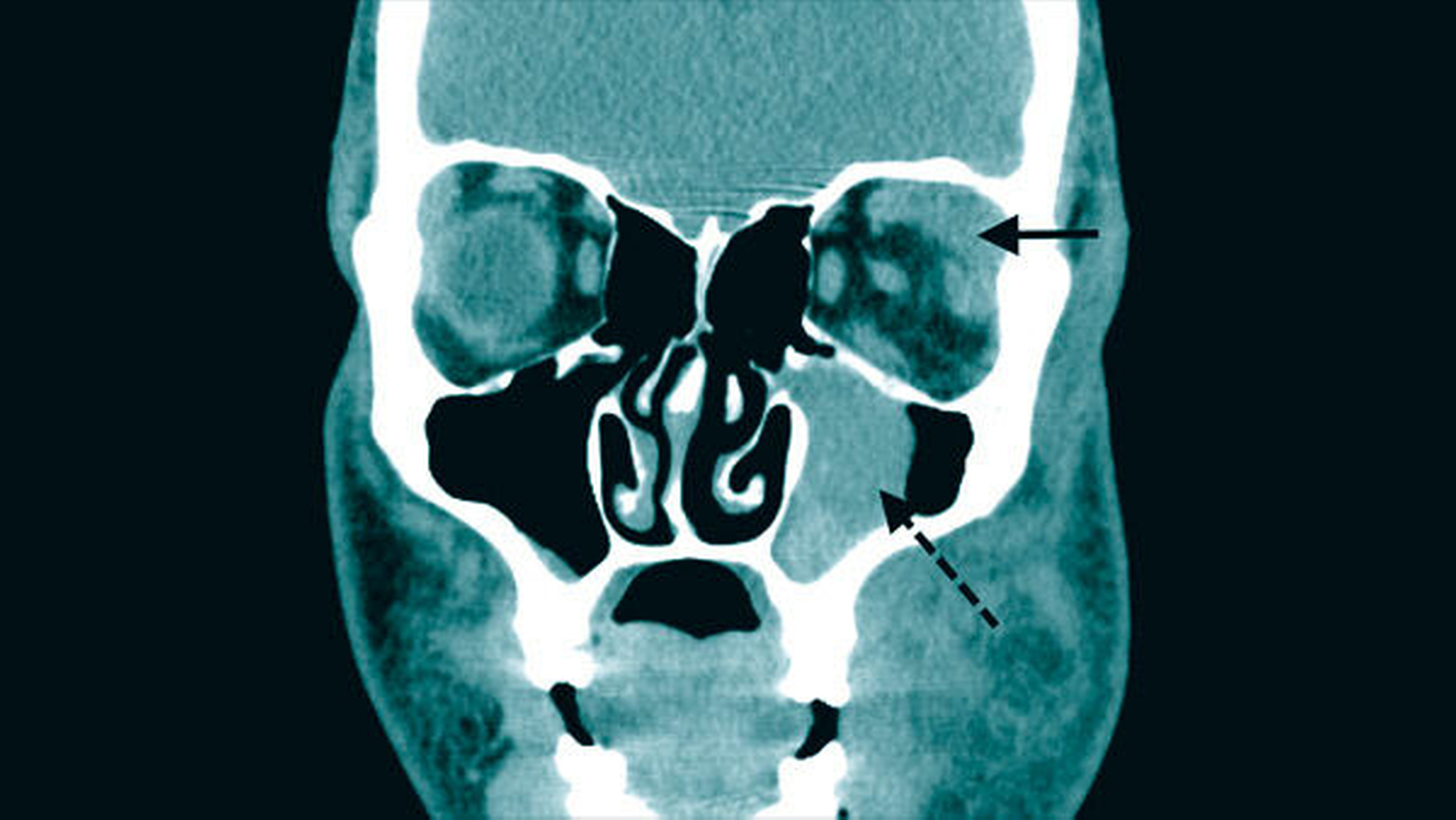
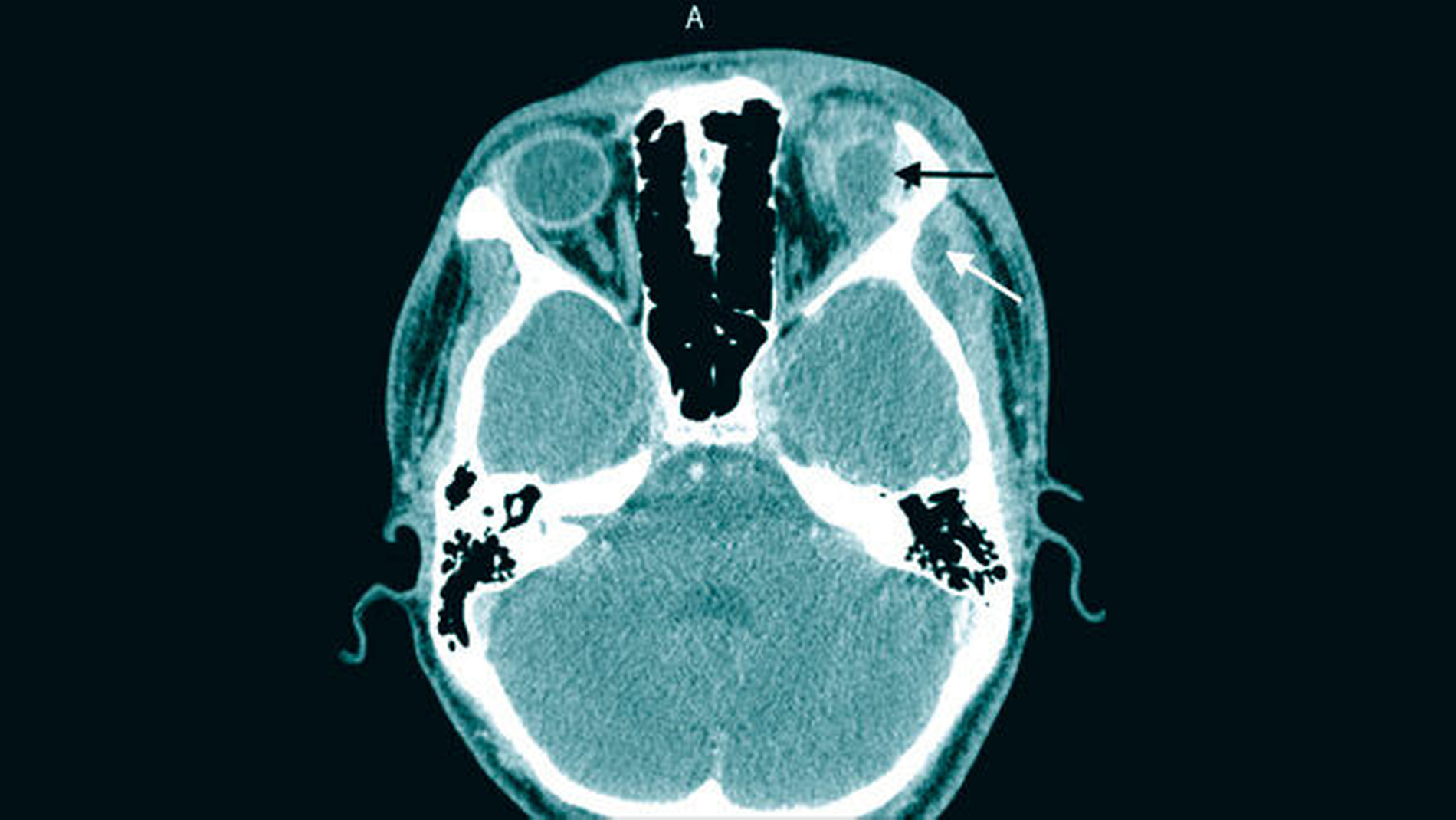
Enoral war eine Fluktuation im Bereich der retromolaren Schleimhaut des linken Oberkiefers bei offener Extraktionsalveole 028 auszumachen. Umgehend erfolgte daher die Durchführung einer computertomografischen Bildgebung des Gesichtsschädels (Abbildung 2). Hierdurch bestätigte sich der Verdacht eines von regio 028 ausgehenden, aufsteigenden maxillären Abszessgeschehens mit Ausbildung eines Kieferhöhlenempyems und Beteiligung der Orbita.
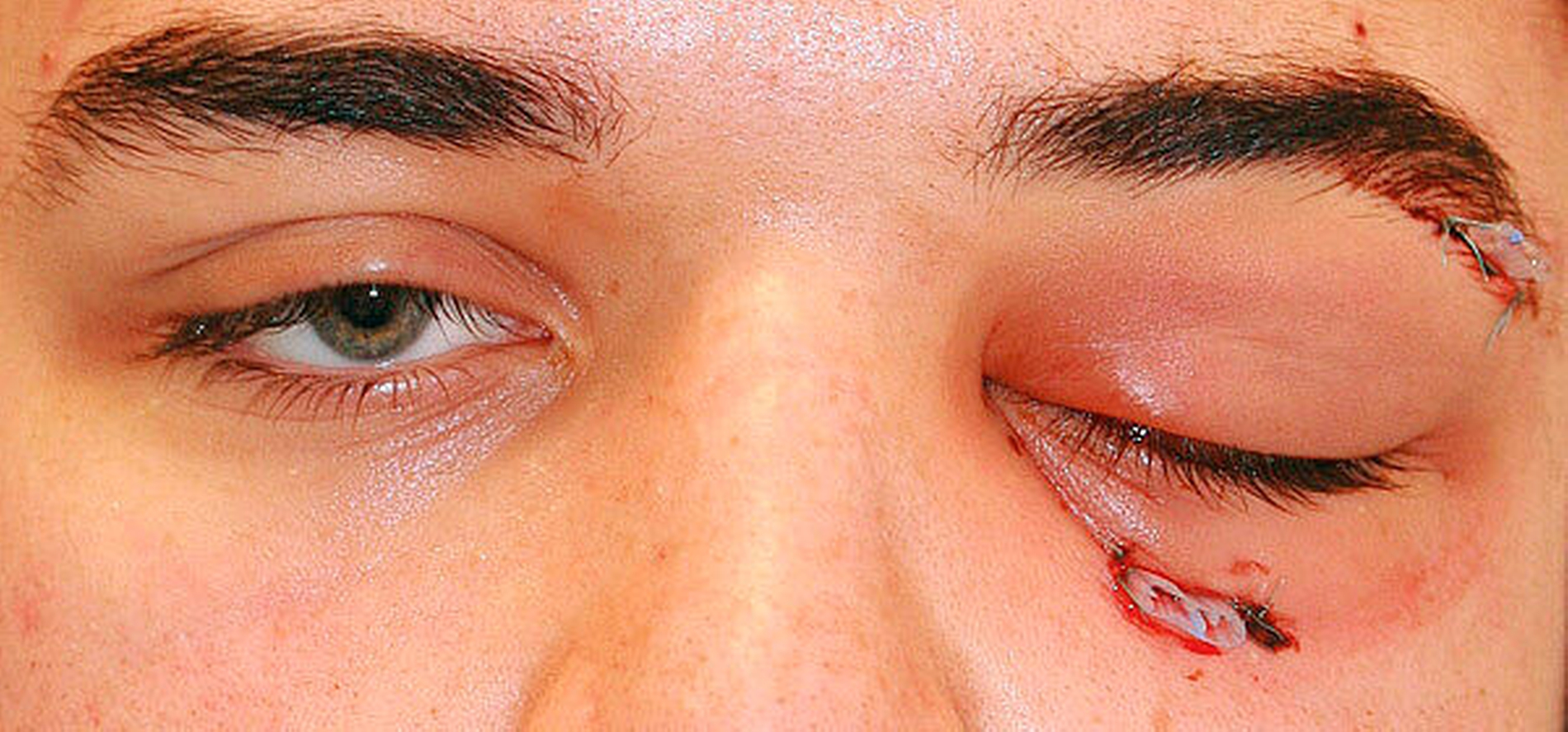
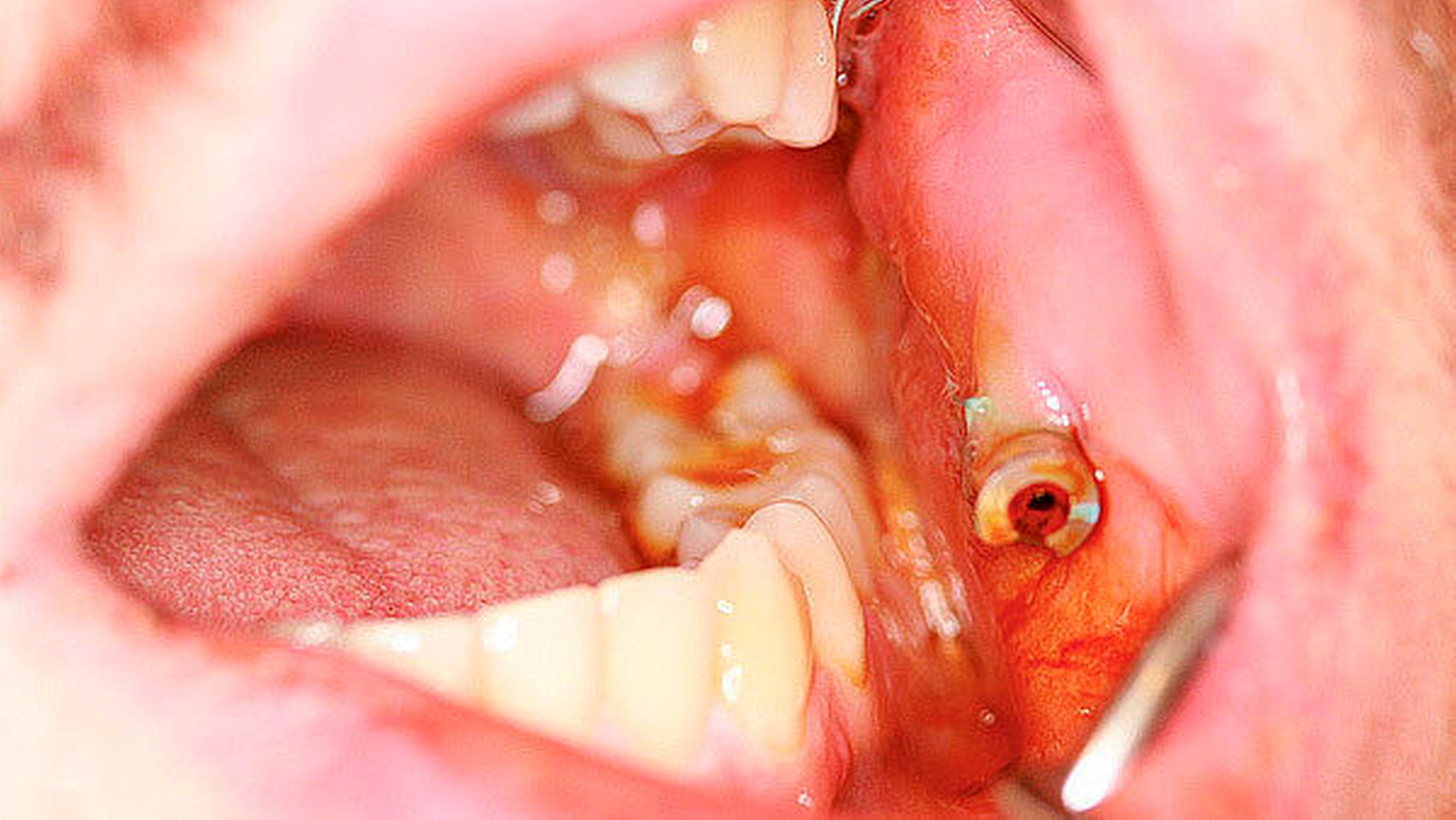
Insgesamt bestand somit die zwingende Indikation zur notfallmäßigen Abszesseröffnung von extra- und intraoral in Intubationsnarkose. Diese wurde im Bereich der linken Orbita über latero- und infraorbitale Zugänge, intraoral im Bereich der Kieferhöhle über eine osteoplastische Kieferhöhlenrevision mit Anlage eines Nasenfensters zum unteren Nasengang sowie von retro- und paramaxillär eröffnet und drainiert (Abbildungen 3a und 3b). An allen Eröffnungslokalisationen ging rahmiger Eiter ab, im Bereich der Orbita allerdings erst nach Eröffnung der Periorbita und Spreizung bis in den intrakonalen Raum. Flankierend wurde eine kalkulierte intravenöse antibiotische Therapie mit Unacid (dreimal 3 g/Tag) und Metronidazol (zweimal 500 mg/Tag) eingeleitet.
Im Wundabstrich ließen sich mikrobiologisch ß-hämolysierende Streptokokken der Gruppe F (reichlich) und Fusobacterium nucleatum (mäßig) nachweisen. Bei adäquatem Wirkspektrum wurde die Antibiose daher unverändert fortgeführt.
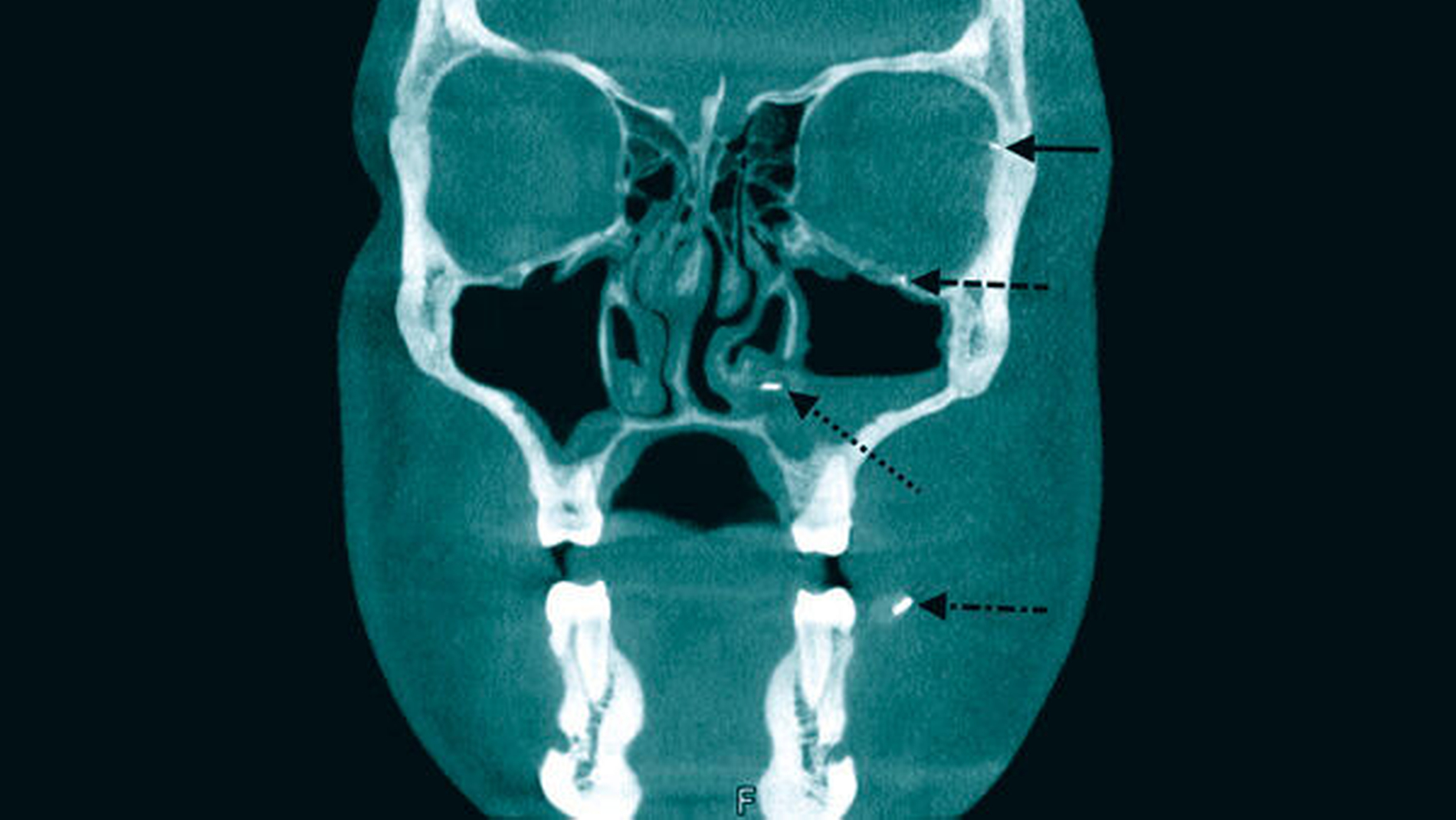
In den folgenden Tagen konnte eine regrediente Schwellung im Wangenbereich mit verbesserter Mundöffnung beobachtet werden, auch die Entzündungsparameter waren konstant rückläufig. Im Bereich der linken Orbita blieb hingegen eine wesentliche Beschwerdeverbesserung aus, so dass am fünften postoperativen Tag bei einem Visusabfall des linken Auges auf 0,5 und einer Exophthalmuszunahme um 3 mm eine erneute computertomografische Abklärung erfolgte. Hierbei ließen sich ein randständiger Flüssigkeitsverhalt im Bereich der linken craniolateralen Orbita mit Beteiligung des Intra- und des Extrakonalraums sowie ein tubulärer Flüssigkeitsverhalt im Randbereich der Fossae infratemporalis et temporalis nachweisen (Abbildung 4).
Die erneute operative Revision erfolgte über den bestehenden lateroorbitalen Zugang sowie von intraoral entlang der linken retromaxillären Loge in die Fossa temporalis hinein mit einer extraoralen, temporalen Gegeninzision (Abbildung 5).
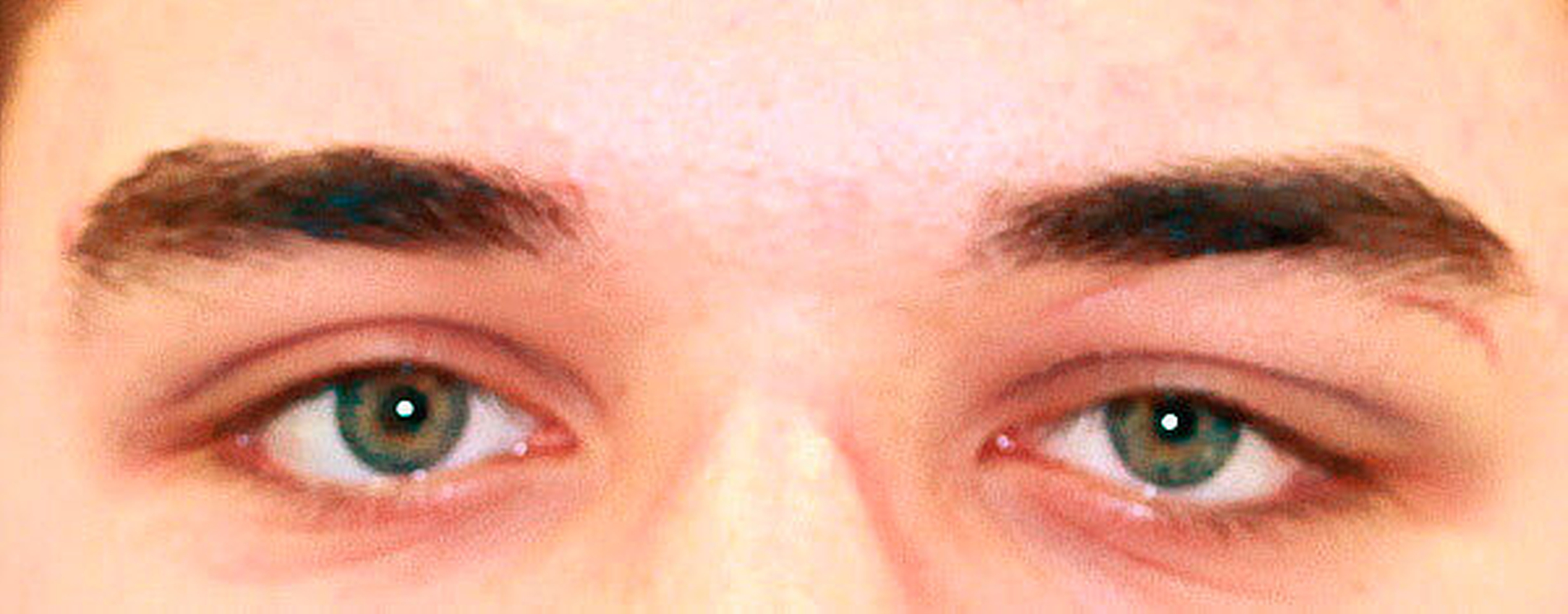
Auch im Bereich der linken Orbita konnte nun eine kontinuierliche Verbesserung der subjektiven Beschwerden und der klinischen Symptomatik bei weiter fallenden Entzündungsparametern erreicht werden. Nach einem stationären Aufenthalt von insgesamt 17 Tagen wurde der Patient schließlich bei subjektivem Wohlbefinden in die häusliche Umgebung entlassen. Die ambulanten Verlaufskontrollen und die ophthalmologische Untersuchung zeigten schließlich eine restitutio ad integrum innerhalb von sechs Wochen (Abbildung 6).
Diskussion
Die operative Entfernung von Weisheitszähnen stellt die häufigste Operation im Bereich der Oralchirurgie dar. Die Gesamtkomplikationsrate wird in der Literatur mit 7 bis 15 Prozent angegeben [Kim et al., 2007], wobei die postoperative Infektion die häufigste Komplikation ist. Chiaspasco gab in einer Studie nach Entfernung von 1.000 Unterkiefermolaren und 500 Oberkiefermolaren eine Infektionsrate von 4,3 Prozent im Unterkiefer und von 1,2 Prozent im Oberkiefer an [Chiaspasco et al., 1993].
Orbitale Infektionen nach Weisheitszahnentfernung sind in dieser Hinsicht selten, aber gefährlich. Chandler teilte in seiner Klassifikation [Chandler et al., 1970] die orbitalen Infektionen in fünf Gruppen ein:
periorbitale (präseptale) Phlegmone
orbitale Phlegmone
subperiostaler Abszess
orbitaler Abszess
Sinus-cavernosus-Thrombose
Zu 70 bis 80 Prozent entwickeln sich orbitale Abszesse als Komplikation einer Nasennebenhöhleninfektion, vor allem bei Kindern [Munoz-Guerra et al., 2006]. Weitere Ursachen stellen Infektionen des Bulbus oculi, der Tränendrüse und -wege, hämatogene Streuungen und Traumata sowie iatrogene Infektionen im Rahmen der orbitalen Chirurgie dar. Odontogene Ursachen sind hingegen selten und scheinen in nur zwei Prozent der Fälle der Grund orbitaler Infektionen zu sein [Gans et al., 1974]. Die Ausbreitung odontogener Infektionen in die Orbita kann hierbei über vier verschiedene Fortleitungswege erfolgen: erstens über den Sinus maxillaris oder über den Sinus ethmoidalis. Zweitens ist eine Fortleitung über die Fossa pterygopalatina oder über die Fossa infratemporalis und schließlich über die Fissura orbitalis inferior in die Orbita möglich. Drittens kann eine Infektion über die Anastomose der Vena ophthalmica mit der Vena facialis/angularis im Bereich des medialen Lidwinkels erfolgen, die durch das Fehlen von Venenklappen begünstigt wird. Viertens ist eine Fortleitung über das periorbitale Gewebe durch das Septum im Bereich der Augenlider möglich [Rosen et al., 2000].
Im vorliegenden Fall ist aufgrund der intrakonalen Ausbreitung eine Infektion über die Fossae infratemporalis et temporalis und schließlich die Fissura orbitalis inferior anzunehmen.
Die Erstsymptomatik orbitaler Abszesse zeigt meist eine Schwellung mit Ödembildung, Exophthalmus und Schmerz in Kombination mit einem reduzierten Allgemeinzustand und ist daher meist unspezifisch. Daneben kann es zu Rötungen, Chemosis, Fieber, Bulbusverlagerungen, Doppelbildwahrnehmungen, Motilitätsstörungen, Visusveränderungen und Ophthalmoplegie kommen [Henry et al., 1992].
Bei Verdacht auf einen orbitalen Abszess sollte daher zur weiterführenden Diagnostik unmittelbar eine Überweisung in eine Klinik für Mund-, Kiefer-, Gesichtschirurgie erfolgen. Diese umfasst neben der klinischen Untersuchung eine Laboruntersuchung und Bildgebung. Zur weiterführenden Diagnostik stehen die Sonografie und die Computertomografie zur Wahl [Srinivasa Prasad et al., 2011], wobei die CT-Diagnostik hierbei nach wie vor den Goldstandard darstellt, insbesondere zur Abklärung von Differenzialdiagnosen wie dem inflammatorischen Pseudotumor orbitae, einer Myositis, der Wegener-Granulomatose, einer endokrinen Orbitopathie oder auch tumorösen Erkrankungen wie zum Beispiel dem Lymphom [Poon et al., 2001].
Bei intrakonalen Abszessen sollten daraufhin zwingend eine chirurgische Eröffnung, eine Fokussanierung, eine Abstrichnahme und Drainage erfolgen. Diese kann je nach Lokalisation endoskopisch oder offen von extraoral durchgeführt werden [Vairaktaris et al., 2009]. Umgekehrt kann ein unbehandelter orbitaler Abszess zum Visusverlust, zur Sinus-cavernosus-Thrombose, zur Meningitis, zum Subdural-Empyem, zum Hirnabszess bis hin zum Tod führen [Chaudhry et al., 2007].
Die zweite Säule stellt daher bis zum Keimnachweis eine begleitende kalkulierte i.v.-Antibiose dar. Da das Keimspektrum orbitaler Infektionen vor allem Staphylokokken spp. und Streptokokken spp. umfasst, aber auch Pseudomonas aeruginosa, Enterobacter spp., Escheria coli, Proteus mirabilis, Acinetobacter spp., Enterokokkus faecalis, Actinomyces israelii, Citrobacter freundii, Hämophilus influenza, Fusobacterium nucleatum sowie Bacteroides spp. enthalten kann, sollte somit von einer aeroben/anaeroben Mischinfektion ausgegangen werden [Suneetha et al., 2012]. In 25 Prozent der Fälle lässt sich hingegen kein Keim nachweisen [Koch et al., 2006].
Die kalkulierte Antibiose umfasst daher ein Aminopenicillin mit β-Laktamase-Inhibitor und Metronidazol, einem Cephalosporin der dritten Generation allein oder mit Vancomycin oder ein Cephalosporin der zweiten Generation mit einem Aminoglykosid. Auch im vorliegenden Fall fand sich eine aerobe/anaerobe Mischinfektion, wobei die zu Beginn eingeleitete Antibiose ein adäquates Wirkspektrum zeigte.
Der vorliegende, seltene Fall eines intrakonalen Abszesses nach Weisheitszahnentfernung zeigt, dass nach Einleitung einer unmittelbaren Diagnostik und Therapie sowie einer engen klinischen Nachsorge trotz hoher Morbidität eine restitutio ad integrum erreicht werden kann.
Fazit für die Praxis
Orbitale Abszesse nach Weisheitszahnentfernung sind selten, aber mit einer hohen Morbidität vergesellschaftet.
Bei Verdacht auf einen orbitalen Abszess sollte unmittelbar eine Überweisung in eine weiterführende Klinik zur Einleitung einer notfallmäßigen Diagnostik und Therapie erfolgen.
Die Therapie umfasst eine chirurgische Eröffnung, eine Fokussanierung, eine Abstrichnahme und Drainage sowie eine begleitende i.v.-Antibiose.
Dr. Dr. Sven Holger Baum,
An-Khoa Ha-Phuoc
Universitätsklinik für MKG-Chirurgie Essen,
Kliniken Essen-Mitte
Henricistr. 92,45136 Essen
s.baum@kliniken-essen-mitte.de
Literaturliste
Chandler JR, Langenbrunner DJ, Stevens ER.: The pathogenesis of orbital complications in acute sinusitis. Laryngoscope. 1970
Chaudhry IA, Shamsi FA, Elzaridi E, Al-Rashed W, Al-Amri A, Al-Anezi F, Arat YO, Holck DE.: Outcome of treated orbital cellulitis in a tertiary eye care center in the middle East. Ophthalmology. 2007
Chiapasco M, De Cicco L, Marrone G.: Side effects and complications associated with third molar surgery. Oral Surg Oral Med Oral Pathol. 1993
Gans H, Sekula J, Wlodyka J.: Treatment of acute orbital complications. Arch Otolaryngol. 1974
Henry CH, Hughes CV, Larned DC.: Odontogenic infection of the orbit: report of a case. J Oral Maxillofac Surg. 1992
Kim IK, Kim JR, Jang KS, Moon YS, Park SW.: Orbital abscess from an odontogenic infection. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007
Koch F, Breil P, Marroquín BB, Gawehn J, Kunkel M.: Abscess of the orbit arising 48 h after root canal treatment of a maxillary first molar. Int Endod J. 2006
Munoz-Guerra MF, González-García R, Capote AL, Escorial V, Gías LN.: Subperiosteal abscess of the orbit: an unusual complication of the third molar surgery. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006
Poon TL, Lee WY, Ho WS, Pang KY, Wong CK.: Odontogenic subperiosteal abscess of orbit: a case report. J Clin Neurosci. 2001
Rosen D, Ardekian L, Abu el-Naaj I, Fischer D, Peled M, Laufer D.: Orbital infection arising from a primary tooth: a case report. Int J Paediatr Dent. 2000
Srinivasa Prasad B, Govardhan T.: A rare case of orbital cellulitis followed by therapeutic(orthodontic) extraction. J Maxillofac Oral Surg. 2011
Suneetha N, Teena MM, Usha V, Mary J.: Microbiological profile of orbital abscess. Indian J Med Microbiol. 2012
Vairaktaris E, Moschos MM, Vassiliou S, Baltatzis S, Kalimeras E, Avgoustidis D, Pappas Z, Moschos MN.: Orbital cellulitis, orbital subperiosteal and intraorbital abscess: report of three cases and review of the literature. J Craniomaxillofac Surg. 2009