PAR-Therapie in der Kritik
(BILD Zeitung) Parodontitis wird von Patienten unterschätzt (Hamburger Abendblatt) +++ Zweifel an der Parodontitis-Therapie (ÄrzteZeitung) +++ Unterschätzter Zahnkiller (Süddeutsche Zeitung) +++ Entzündungen im Zahnbett bleiben oft unbehandelt (Spiegel Online) +++ Therapie kommt oft zu spät (MDR aktuell) +++ Parodontitis von Patienten
Ein Drittel der Parodontitis-Patienten verliert nach der Therapie innerhalb von vier Jahren mindestens einen Zahn. Dies geht aus dem aktuellen Barmer-Zahnreport hervor. Für Kassen-Chef Prof. Dr. Christoph Straub steht damit fest: „Das eigentliche Ziel der Parodontitistherapie, Zähne zu erhalten, kann nicht durchgehend erreicht werden.“ Was Straub auf der von der Barmer organisierten Pressekonferenz am 27. April in Berlin als Fazit seines Reports verkündete, lässt sich in den Schlagzeilen der Publikumspresse nachlesen. Doch so einfach ist es nicht.
Zahnverlust trotz Therapie
Der Therapieverlauf nach einer Parodontitistherapie konnte durch den Barmer-Zahnreport für insgesamt vier Jahre valide nachverfolgt werden (siehe Kasten zur Methodik). Betrachtet man die Extraktionen im Umfeld der Parodontitistherapie (siehe Grafik), zeigt sich deutlich, dass die Inzidenz vor und während der Therapie Peak-artig ansteigt, zum Abrechnungszeitpunkt dagegen absinkt. „Dies lässt sich dadurch erklären, dass nicht erhaltungswürdige Zähne vor beziehungsweise während einer Parodontitistherapie selbstverständlich extrahiert werden“, erklärt Studienautor Prof. Dr. Michael Walter, Direktor der Dresdener Poliklinik für Zahnärztliche Prothetik am Universitätsklinikum Carl Gustav Carus und Präsident der Deutschen Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK).
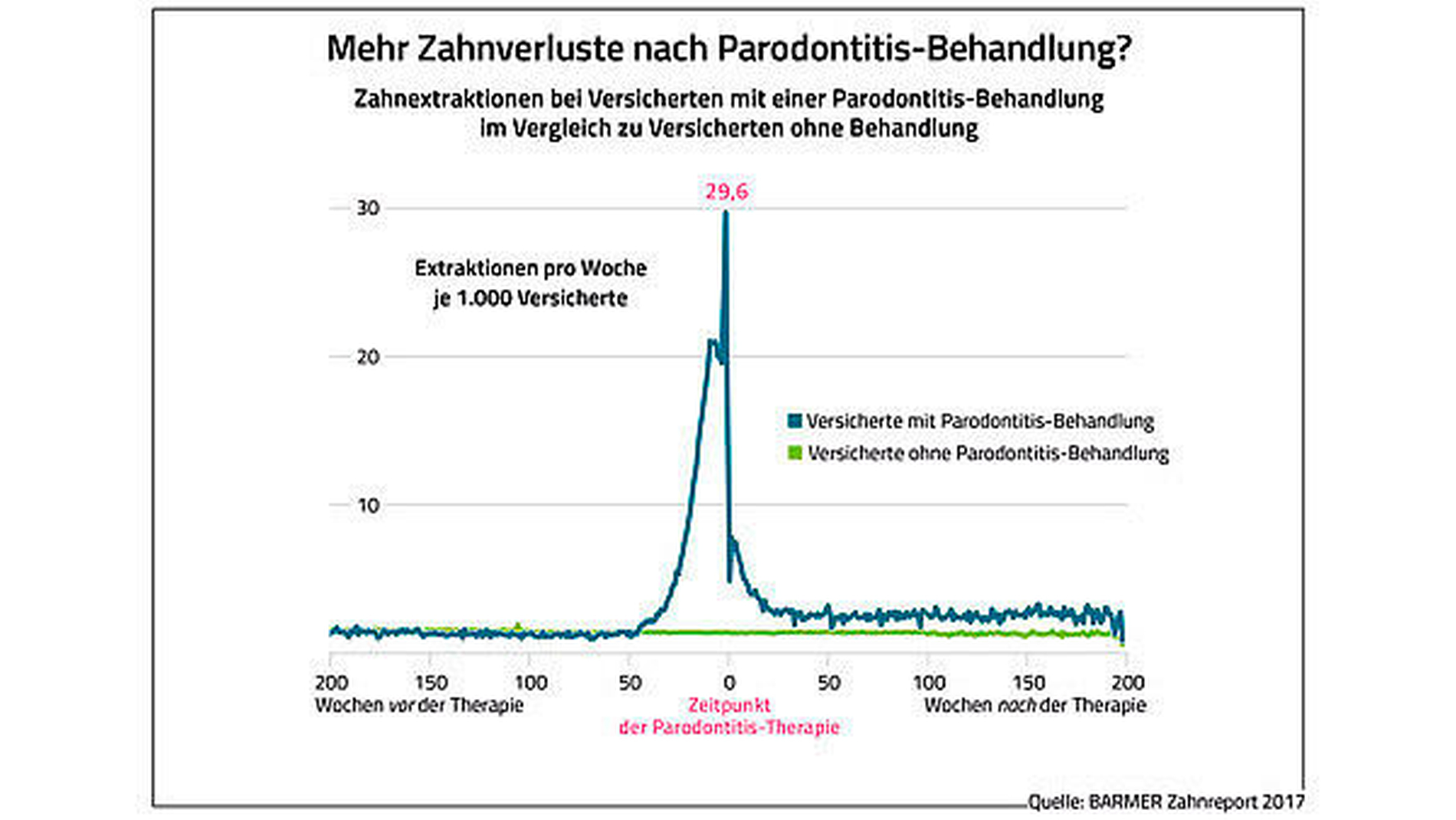
Weitaus interessanter für die Auswertung ist jedoch der nachfolgende Punkt: Aus der Grafik geht deutlich hervor, dass die Extraktionsinzidenz vor der Parodontitistherapie niedriger ist als danach. Zudem gelingt es der Parodontitistherapie offensichtlich nicht, die Extraktionen im Vergleich zu einer Referenzpopulation zu senken: Bei etwa einem Drittel (36 Prozent) von 415.718 Parodontitis-behandelten Patienten geht mindestens ein Zahn innerhalb von vier Jahren verloren. Bei der Vergleichsgruppe ohne Therapie war im gleichen Zeitraum nur etwa ein Viertel (27 Prozent) betroffen.
Methodik
Datenbasis für den Report bilden die Daten der Jahre 2010 bis 2015 für alle Leistungen des BEMA von 8,5 Millionen Versicherten der Barmer GEK – die einem Anteil von knapp 12 Prozent aller GKV-Versicherten entsprechen. Spezifisch für die Parodontitistherapie liegen Abrechnungsdaten aus dem BEMA-Teil 4 ab 2012 sowie Daten zur konservierend-chirurgischen Therapie aus dem BEMA-Teil 1 ab 2010 vor. Die betrachteten Daten umfassen alle Bundesländer mit Ausnahme Schleswig-Holsteins.
Die Analyse wurde nach der Überlebenszeitanalyse von Kaplan und Meier durchgeführt. Indexbehandlung war die Parodontitistherapie, wobei als Datum der Indexbehandlung das Abrechnungsdatum der Behandlung galt. Dieses wurde als Abschlussdatum der Therapie gewertet. Alle im Zeitraum zwischen dem 1.1.2012 und dem 31.12.2015 abgerechneten Parodontitistherapien lagen zur Analyse vor. Zielergebnis war die nächste Extraktion im behandelten Gebiss nach der Therapie. Um Extraktionen im direkten Therapieumfeld nicht als negative Therapiefolge zu betrachten, wurden Extraktionen im Zeitraum von zwei Monaten nach dem Abrechnungszeitpunkt der Therapie nicht als Zielereignis gewertet. Ein Zusammenhang zwischen der Therapie und der folgenden Extraktion kann jedoch nur vermutet werden. Strenge kausale Zusammenhänge sind mit dieser Untersuchungsmethodik nicht nachweisbar.
Quelle: Barmer Zahnreport 2017
„Die Ergebnisse mögen zunächst enttäuschen“, sagt Walter. „Sie können aber nicht ursächlich auf Qualitätsdefizite in der Parodontitistherapie zurückgeführt werden.“ Vielmehr bleibe der Parodontitis-Patient auch nach Abschluss der Behandlung ein Risikopatient. Der Präsident der DGZMK lässt keine Zweifel an der Qualität der vielfältigen Therapiekonzepte aufkommen.
Der Zahnreport verdeutlicht zudem, dass es eine deutliche Diskrepanz zwischen der Anzahl der diagnostizierten und der therapierten Patienten gibt: Laut Umfrage ließen sich 25 Prozent der Versicherten im Jahr 2015 auf Parodontitis screenen. Wenn man berücksichtigt, dass diese Untersuchung alle zwei Jahre im Rahmen der vertragszahnärztlichen Versorgung genutzt werden kann, kann man faktisch sogar von 50 Prozent der Versicherten sprechen, die sich screenen lassen. Therapiert werden hingegen weniger als zwei Prozent. „Vor dem Hintergrund der hohen Prävalenz wirft diese erhebliche Diskrepanz Fragen auf“, sagt Walter. „Ziel muss es sein, die Parodontitis und ihre Folgen stärker als bisher ins Bewusstsein der Patienten zu rücken.“
Nur zwei Prozent lassen sich behandeln
Die Ergebnisse der Fünften Deutschen Mundgesundheitsstudie (DMS V) des Instituts der Deutschen Zahnärzte (IDZ) zeigen, dass die Prävalenz der Parodontitis in Deutschland gegenüber der Vorgängerstudie von 2005 bereits zurückgegangen ist, jedoch sowohl bei Erwachsenen als auch bei Senioren nach wie vor relativ hoch ist. In der Altersgruppe der 35- bis 44-Jährigen sind demnach 43 Prozent von einer moderaten Form betroffen, acht Prozent leiden unter einer schweren Form der Erkrankung. Bei den 65- bis 74-Jährigen haben sogar rund 45 Prozent eine moderate und rund 20 Prozent eine schwere Form der Parodontitis. „Die Parodontitis bleibt eine Volkskrankheit, die stark vom Mundgesundheitsverhalten der Patienten abhängig ist“, sagt Prof. Dr. Dietmar Oesterreich, Vize-Präsident der Bundeszahnärztekammer (BZÄK). „Aufgrund ihres chronischen Verlaufs und ihrer Wechselwirkungen insbesondere zum Diabetes darf sie nicht verharmlost werden. Zudem ist das Wissen um diese Erkrankung in der breiten Bevölkerung unzureichend. Aufklärung und Prävention müssen unbedingt verstärkt werden!“
Therapiequalität steht dennoch außer Frage
Der Barmer-Chef sieht das genauso: „Wir können den Betroffenen nur dringend raten, frühzeitig zum Zahnarzt zu gehen und dessen Therapie-Empfehlungen auch konsequent umzusetzen“, ergänzt Straub. Eine Aufnahme in den Leistungskatalog hält er allerdings nicht für nötig – ganz anders als die Kassenzahnärztliche Bundesvereinigung.
„Der Leistungskatalog ist mit Blick auf Prävention und Nachsorge unvollständig, veraltet und entspricht längst nicht mehr dem Stand der Wissenschaft“, sagt Dr. Wolfgang Eßer, Vorstandsvorsitzender der Kassenzahnärztlichen Bundesvereinigung (KZBV). Wesentliche Bausteine einer präventionsbasierten Versorgungsstrecke fehlten: „Hierzu zählen die Möglichkeiten des Zahnarztes zur individuellen Aufklärung, zur Motivation (und Remotivation) der Patienten, regelmäßige Verlaufskontrollen im Sinne einer qualitätsgesicherten Evaluation sowie ein trukturiertes Nachsorgeprogramm im Sinne der Unterstützenden Parodontitistherapie.“
Eßer kündigt ein umfassendes Versorgungskonzept zur Parodontitistherapie unter Federführung der KZBV an, das zeitnah veröffentlicht werden soll. „Dann wird sich zeigen, ob die Kassen darin enthaltene, substanzielle Versorgungsverbesserungen mittragen oder aus Kostengründen blockieren.“ Das zusammen mit der Deutschen Gesellschaft für Parodontologie (DG Paro) und unter Beteiligung der Bundeszahnärztekammer (BZÄK) erstellte Konzept hinterfragt laut KZBV die bisher in der G-BA-Behandlungsrichtlinie und die im BEMA abgebildete Therapiestrecke. Geprüft wird insbesondere die Einbindung von Präventionskonzepten einschließlich der UPT in den Leistungskatalog.




