Temporäre Bisshebung mit Komposit im Spritzgussverfahren
Zusammenfassung
Im Rahmen von umfangreichen prothetischen Versorgungen sind oft eine Anhebung der vertikalen Dimension der Okklusion und die Einstellung der horizontalen Bisslage in die zentrische Kondylenposition nötig. Diese Neudefinition der Lage des Unterkiefers wird in der prothetischen Vorbehandlungsphase durchgeführt und sollte anschließend für einen längeren Zeitraum vor der Durchführung irreversibler Maßnahmen getestet werden. Der Beitrag stellt detailliert eine zeitsparende und wirtschaftliche Möglichkeit zum direkten intraoralen Aufbau von langzeitprovisorischen Kompositkauflächen mit einem Spritzgussverfahren mit dem kompletten zahnärztlichen und zahntechnischen Workflow vor. Dieser Artikel ist ein Nachdruck aus dem Swiss Dental Journal SSO 127/2017.
Einleitung
Die Rekonstruktion einer zu niedrigen vertikalen Kieferrelation bei weitgehend voll bezahnten Patienten durch eine Bisshebung gehört zu den anspruchsvollsten Behandlungen im Spektrum der restaurativ-prothetischen Zahnheilkunde und ist im Regelfall mit einem hohen fachlichen, zeitlichen und finanziellen Aufwand verbunden (Hurst 2011; Stewart 1998; Turner & Missirlian 1984; Yip et al. 2003). Die Vertikaldimension der Okklusion ist die vertikale Distanz bzw. Untergesichtshöhe, die sich ergibt, wenn man die Zähne des Unterkiefers in statische okklusale Kontaktbeziehung zu den Zähnen des Oberkiefers bringt (Abduo 2012; Ahlers et al. 2005; The Academy of Prosthodontics 2005).
Zu den Ursachen für eine zu niedrige Vertikaldimension gehören verschleißbedingter Zahnhartsubstanzverlust (Attrition, Abrasion, Erosion), Zahn- und Kieferfehlstellungen, die Nichtanlage von Zähnen, Zahnverluste im Seitenzahnbereich, insuffiziente prothetische Versorgungen nach Stützzonenverlust und eine fehlerhafte Bestimmung der vertikalen Kieferrelation bei vorangegangenen Behandlungen (Bartlett 2005; Edelhoff et al. 2016; Rammelsberg 2014; Şakar 2016). Ein Absinken der Vertikaldimension kann signifikante Auswirkungen auf die Funktion des stomatognathen Systems, das dentale bzw. faziale ästhetische Erscheinungsbild und die Gesichtsmorphologie betroffener Patienten haben (Abduo & Lyons 2012; Cekic Nagas & Ergun2015; Turner & Missirlian 1984). Wird eine Bisshebung aufgrund der Folgen von Attrition, Abrasion oder Erosion durchgeführt, kann bei Fortbestand dieser Faktoren auch die Langfristprognose der neuen Restaurationen negativ beeinflusst werden; es ist bei derartigen Fällen daher eine strenge Indikationsstellung einzuhalten (Rammelsberg 2014).
Die Indikation zur Bisshebung besteht, wenn eine zu niedrige Vertikaldimension mit funktionellen oder ästhetischen Problemen assoziiert ist bzw. wenn notwendige zahnärztliche Restaurationen aufgrund von vertikalem Platzmangel nicht adäquat angefertigt werden können und Alternativen zur Platzbeschaffung, z.B. eine chirurgische Kronenverlängerung oder die Verwendung hochfester Restaurationsmaterialien mit geringem Platzbedarf, nicht geeignet sind (Ahlers & Möller 2011; Johansson et al. 2008; Lee et al. 2012; Rammelsberg 2014; Smith et al. 1997). Soll die Anhebung der vertikalen Kieferrelation mit irreversiblen fest sitzenden Therapiemitteln (z.B. Table Tops, Teilkronen, Kronen, Brücken) erfolgen, ist eine vorausgehende erfolgreiche Simulation der angestrebten Veränderung mit reversiblen Maßnahmen Voraussetzung (Ahlers & Möller 2010; Ahlers & Edelhoff 2015). Die initiale Vorbehandlung erfolgt in der Regel mittels konstruierter Okklusionsschienen (Ahlers et al. 2016).
Eine weitere Alternative besteht im adhäsiven Befestigen von okklusalen Restaurationen auf den natürlichen Zähnen oder auf bereits im Patientenmund vorhandenen Restaurationen (Ahlers et al. 2011, 2016; Ahlers & Edelhoff 2015). Zeigen diese Maßnahmen eine positive Wirkung, können darüber hinaus irreversible Behandlungsschritte wie die Adjustierung von Störungen in der Okklusion, kieferorthopädische Korrekturmaßnahmen und/oder die Rekonstruktion von Einzelzähnen, Zahngruppen oder des gesamten Kausystems zur Anwendung kommen (Ahlers & Edelhoff 2015; Ahlers et al. 2016; Okeson 2013). Um Risiken und die Gefahr von Misserfolgen zu minimieren, sollte vor dem Anfertigen der definitiven Rekonstruktionen ein ausreichend langer Zeitraum der okklusalen Erprobung und Feinjustierung („Probefahrt“) vorgeschaltet werden. Dies geschieht im Regelfall mithilfe von Langzeitprovisorien (Ahlers et al. 2016). Vor Beginn der definitiven Therapie sollte ein beschwerdefreies Intervall von circa einem halben Jahr vorliegen (Ahlers et al. 2016; Wright 2010).
Für die Anhebung der vertikalen Dimension der Okklusion bei weitgehend voll bezahnten Patienten haben sich mittlerweile verschiedene Behandlungsprotokolle als Alternative zur klassischen invasiven Rekonstruktionstechnik mit Kronen etabliert (Ahlers & Möller 2010, 2011; Attin et al. 2012; Bartlett 2006; Edelhoff & Brix 2009; Edelhoff et al. 2010, 2012a, 2014, 2015; Edelhoff 2014; Grütter & Vailati 2013; Güth et al. 2012; Hamburger et al. 2011, 2014, 2015; Magne et al. 2012; Muts et al. 2014; Perrin et al. 2013; Schlichting et al. 2011; Schmidlin et al. 2009a, 2009b; Schweiger & Edelhoff 2012; Stumbaum et al. 2010; Tauböck et al. 2011, 2012; Tepper & Schmidlin 2005; Vailati & Belser 2008a, 2008b, 2008c; Vailati & Carciofo 2016; Zahn et al. 2014), die entsprechend dem Ausmaß des notwendigen Zahnhartsubstanzabtrags (noninvasiv, minimalinvasiv) und dem strukturellen Ablauf der Behandlung (mit/ohne semipermanente Versorgungsphase) eingeteilt werden können (Ahlers & Edelhoff 2015):
Noninvasive direkte semipermanente kauflächenbedeckende Restaurationen aus Komposit, später ersetzt durch definitive (Keramik-)Restaurationen (3-zeitig)
Noninvasive indirekte semipermanente Repositions-Onlays/-Veneers aus Kunststoff, später ersetzt durch definitive (Keramik-)Restaurationen (2-zeitig)
Noninvasive indirekte permanente Repositions-Onlays/-Veneers in Lithiumdisilikatkeramik (1-zeitig)
Minimalinvasive indirekte permanente Repositions-Onlays/-Veneers in Lithiumdisilikatkeramik (1-zeitig)
Der folgende klinische Fallbericht demonstriert eine semipermanente Bisshebung durch temporären Aufbau der Kauflächen im Seitenzahnbereich mit Komposit in einem vereinfachten direkten Spritzgussverfahren als Vorbereitungsmaßnahme für nachfolgende laborgefertigte Restaurationen.
Klinischer Fall: Ausgangssituation
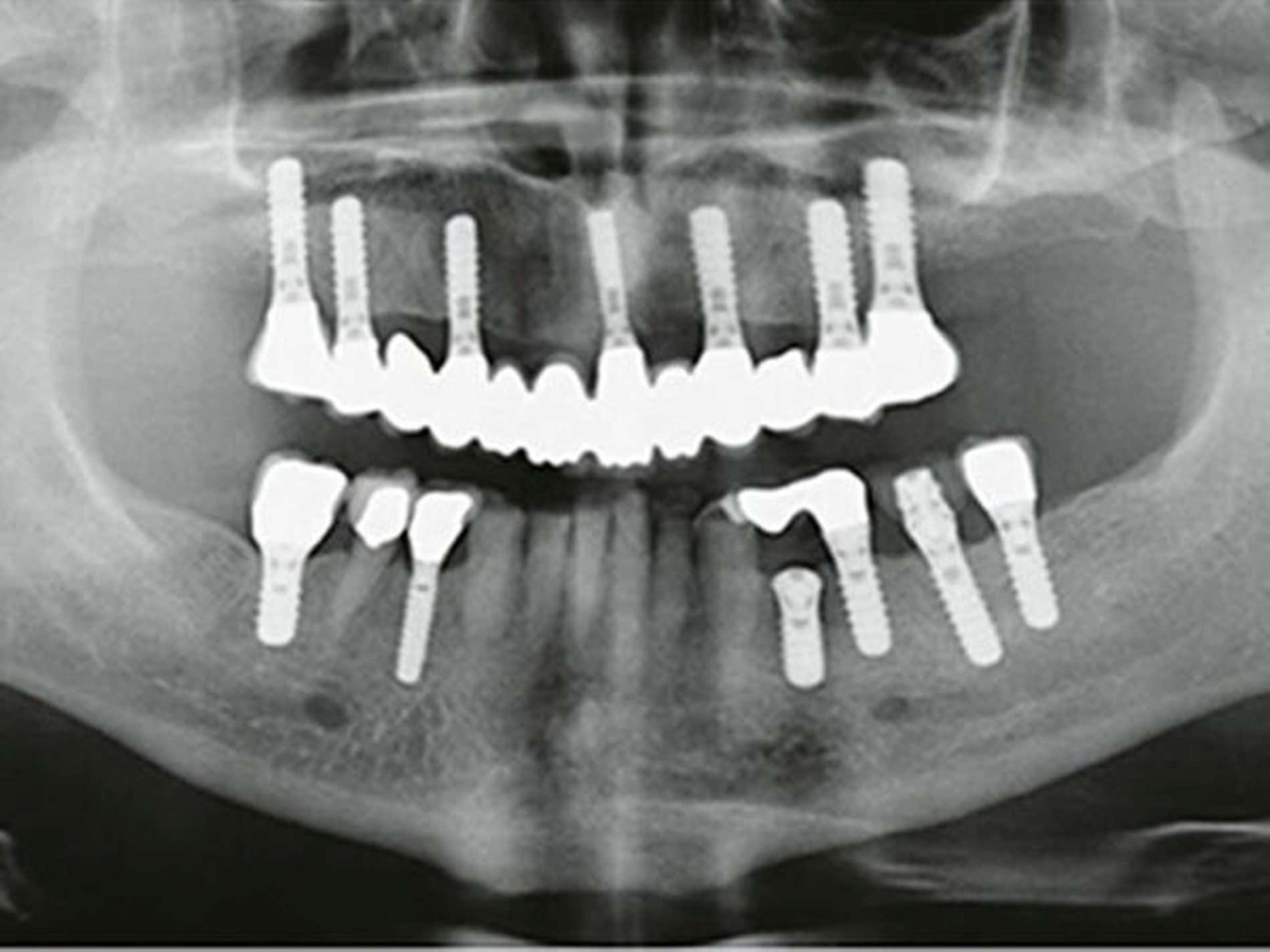
Eine 68-jährige Patientin erschien in unserer Sprechstunde zur Erstuntersuchung mit dem Wunsch nach einer ästhetischen Versorgung ihrer Unterkieferfrontzähne mit Veneers. Die Patientin war in der Vergangenheit alio loco im Oberkiefer mit einer verschraubten Brückenkonstruktion auf sieben Implantaten und im Unterkieferseitenzahnbereich im Bereich der Zähne 34–37, 44 und 46 ebenfalls mit implantatgetragenen Restaurationen versorgt worden. Natürliche Zähne existierten nur noch im Frontzahnbereich (33–43) und im Bereich des zweiten Prämolaren auf der rechten Unterkieferseite (Abb.1).
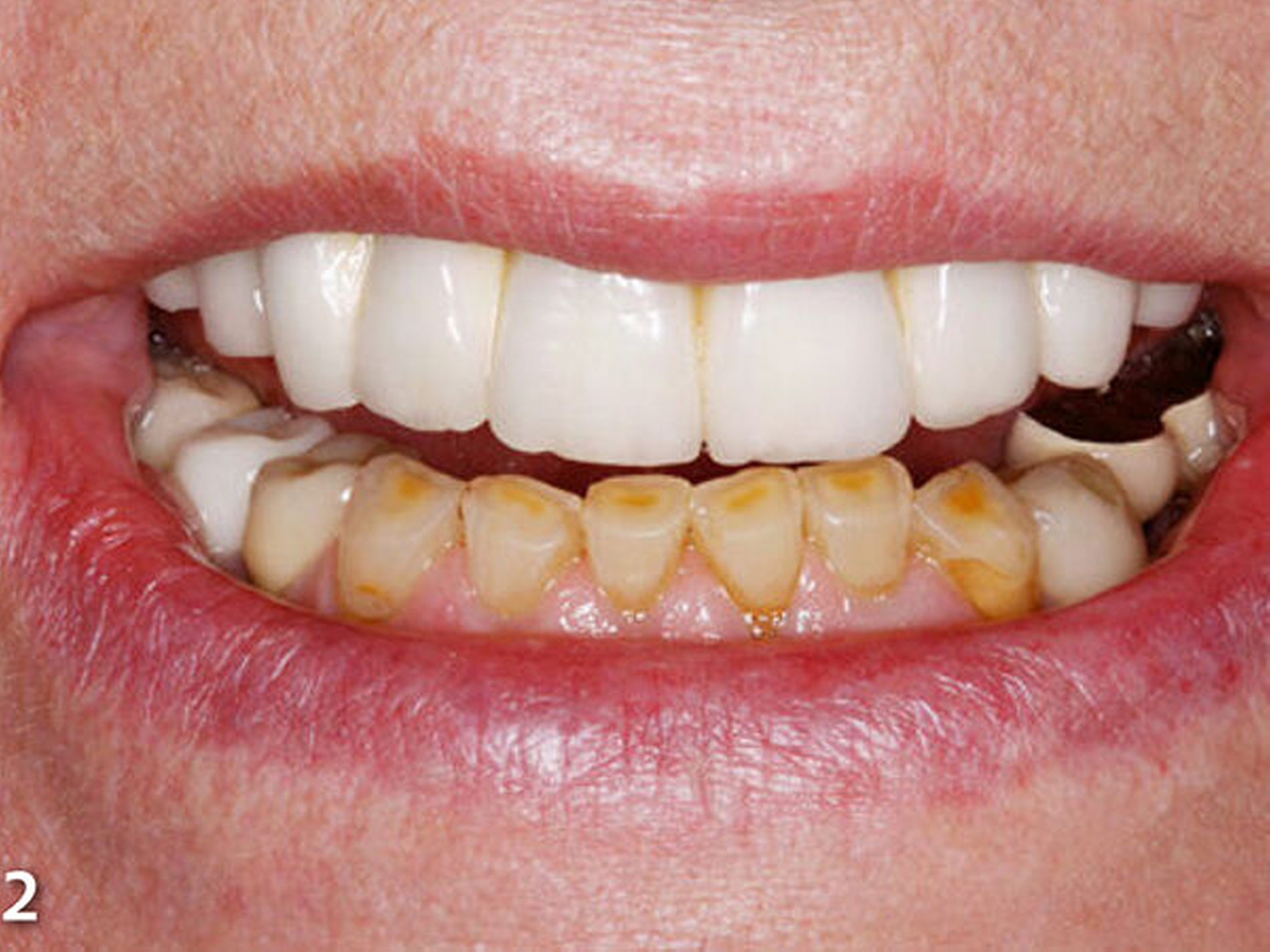
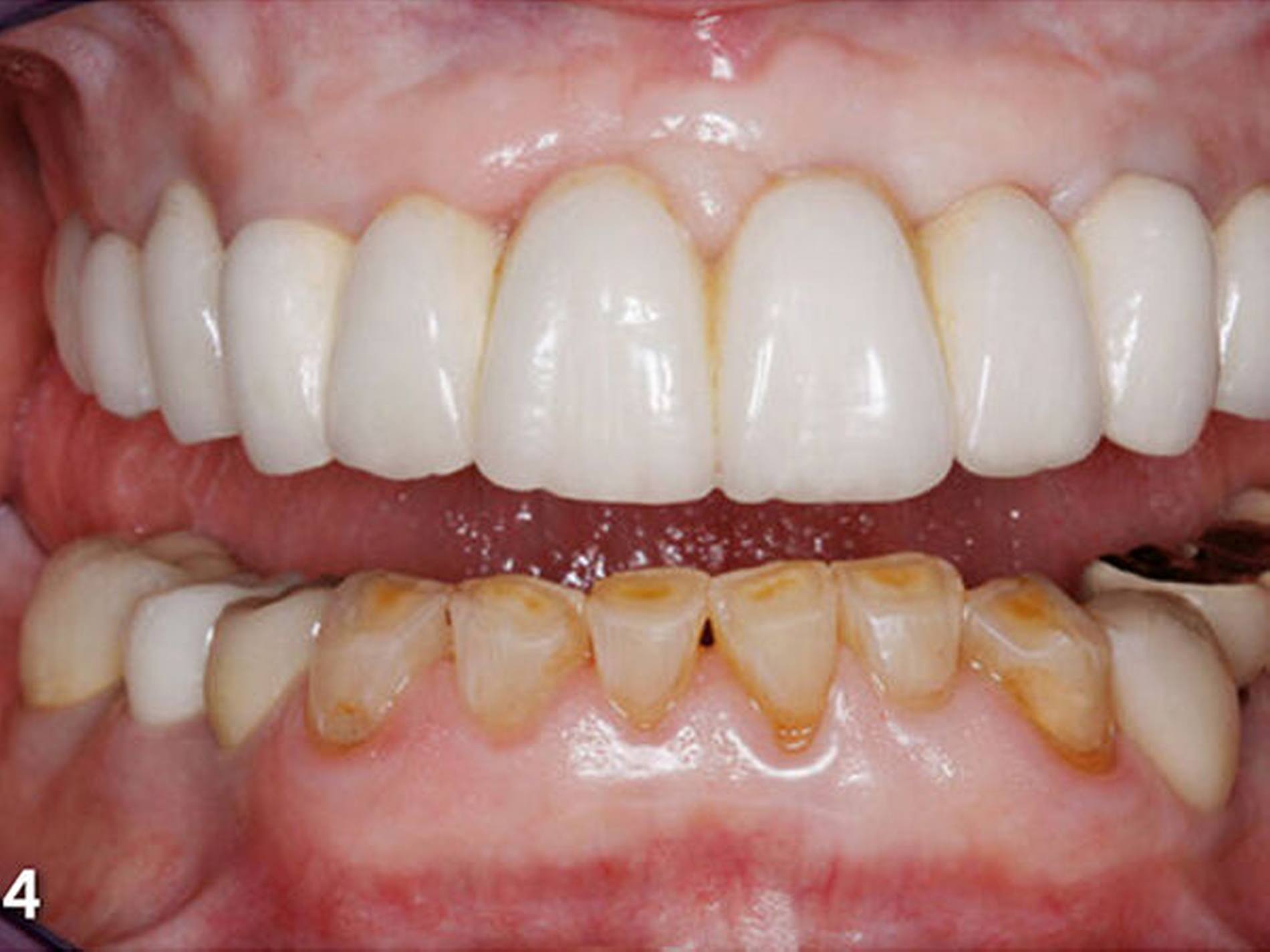
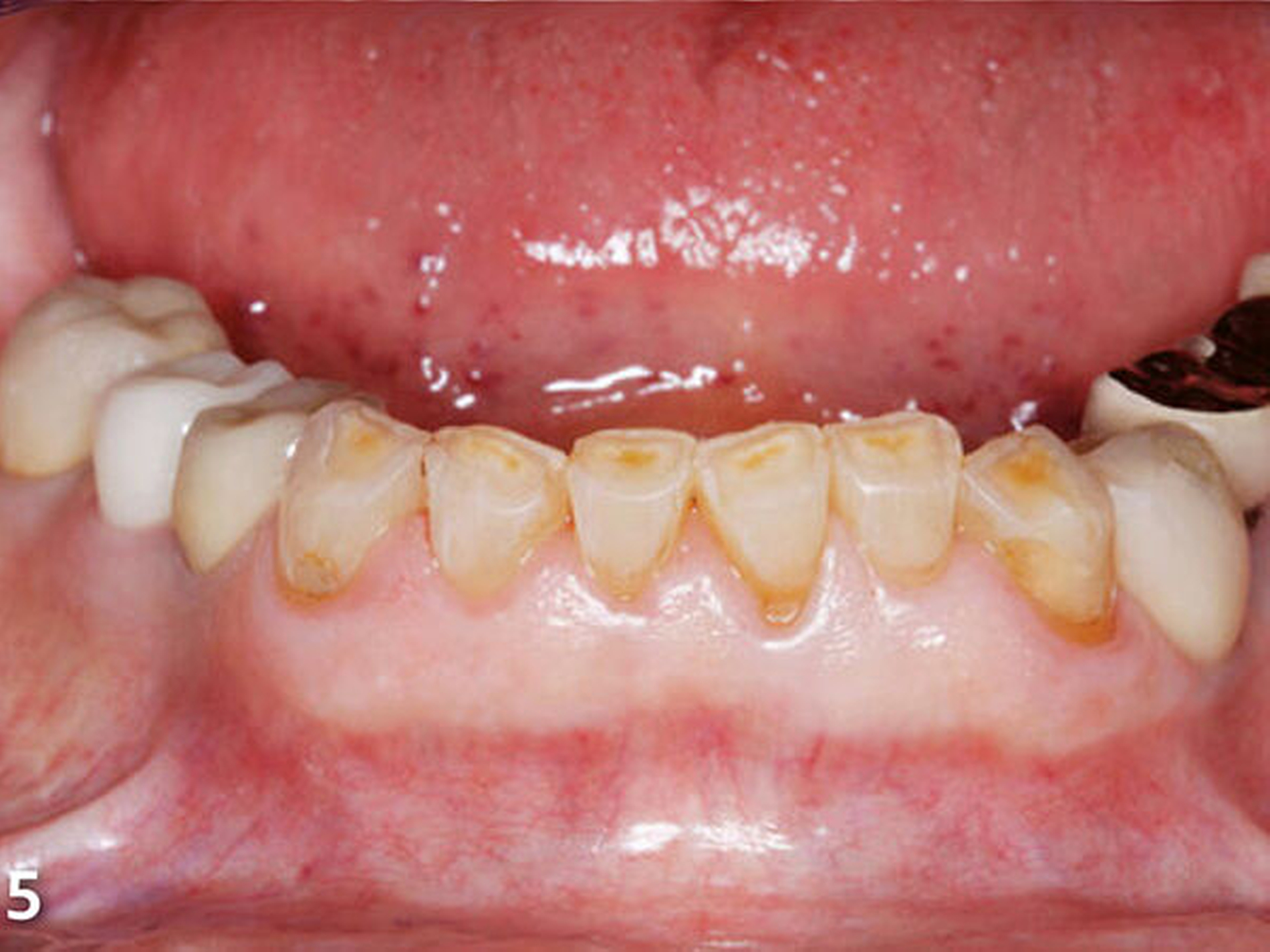
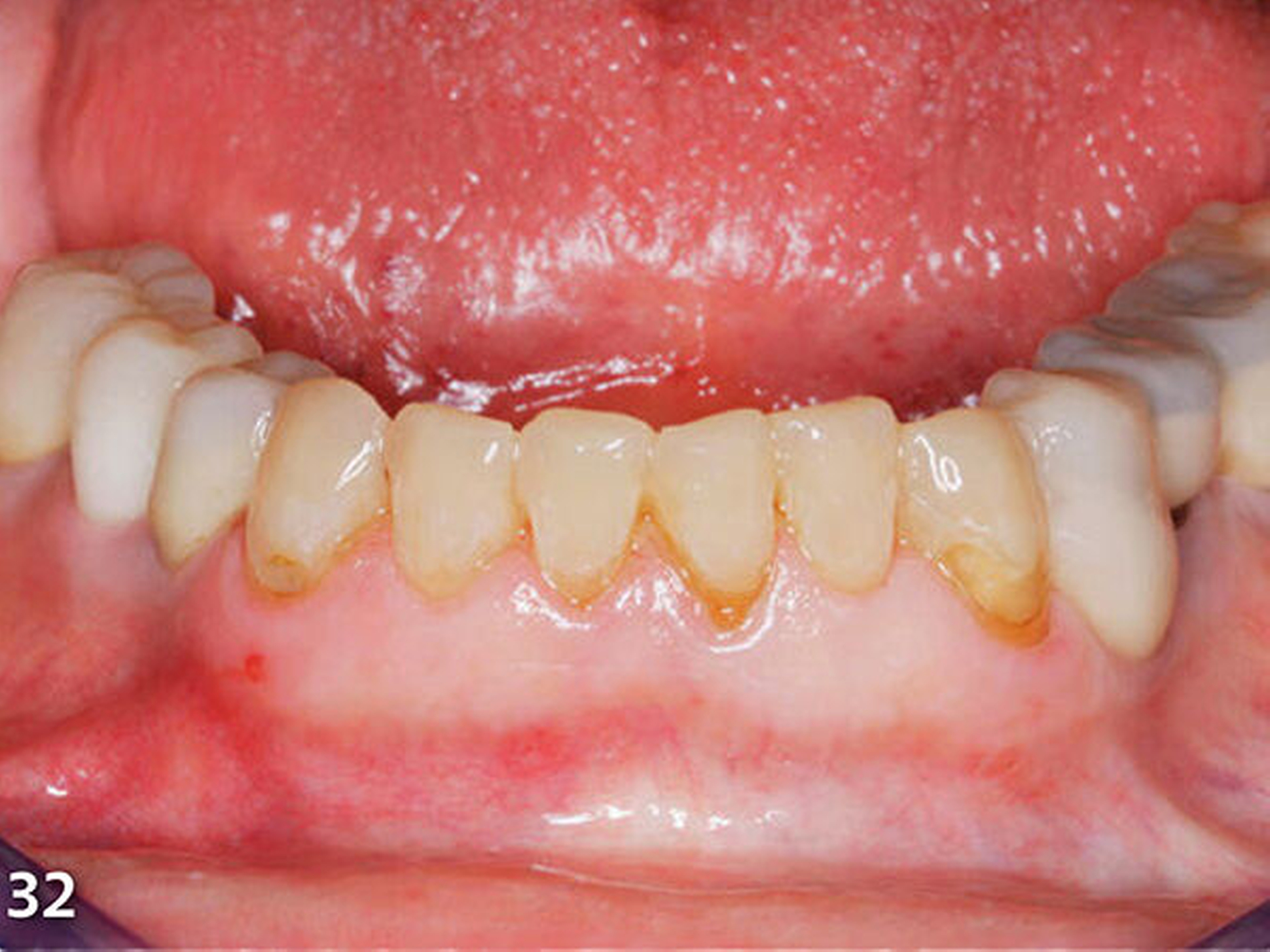
Die Patientin wies deutliche Zeichen von Attrition und Abrasion an den Unterkieferfrontzähnen (Abb.2) und ein Defizit in der vertikalen Distanz der Okklusion auf (Abb.3). Im Unterkieferfrontzahnsegment war eine kompensatorische Eruption des Kieferkamms in Richtung Okklusionsebene eingetreten, die verbreiterte keratinisierte Gingiva gibt darauf einen deutlichen Hinweis (Abb.4) (Bartlett & Smith 2000; Berry & Poole 1976; Cekic Nagas &Ergun2015; Manfredini & Poggio 2016).
Dies ist für die Planung von Rekonstruktionen ungünstig, da somit in den meisten Fällen zu wenig okklusaler Platz vorhanden ist (MericskeStern 2007). Sämtliche Unterkieferfrontzähne standen in der statischen Okklusion in festem Shimstockfolienkontakt zu den Antagonisten im Oberkiefer. Aufgrund der großflächig freiliegenden Dentinareale im Bereich der Inzisalkanten berichtete die Patientin auch über Hypersensibilitäten auf thermische und chemische Reize.
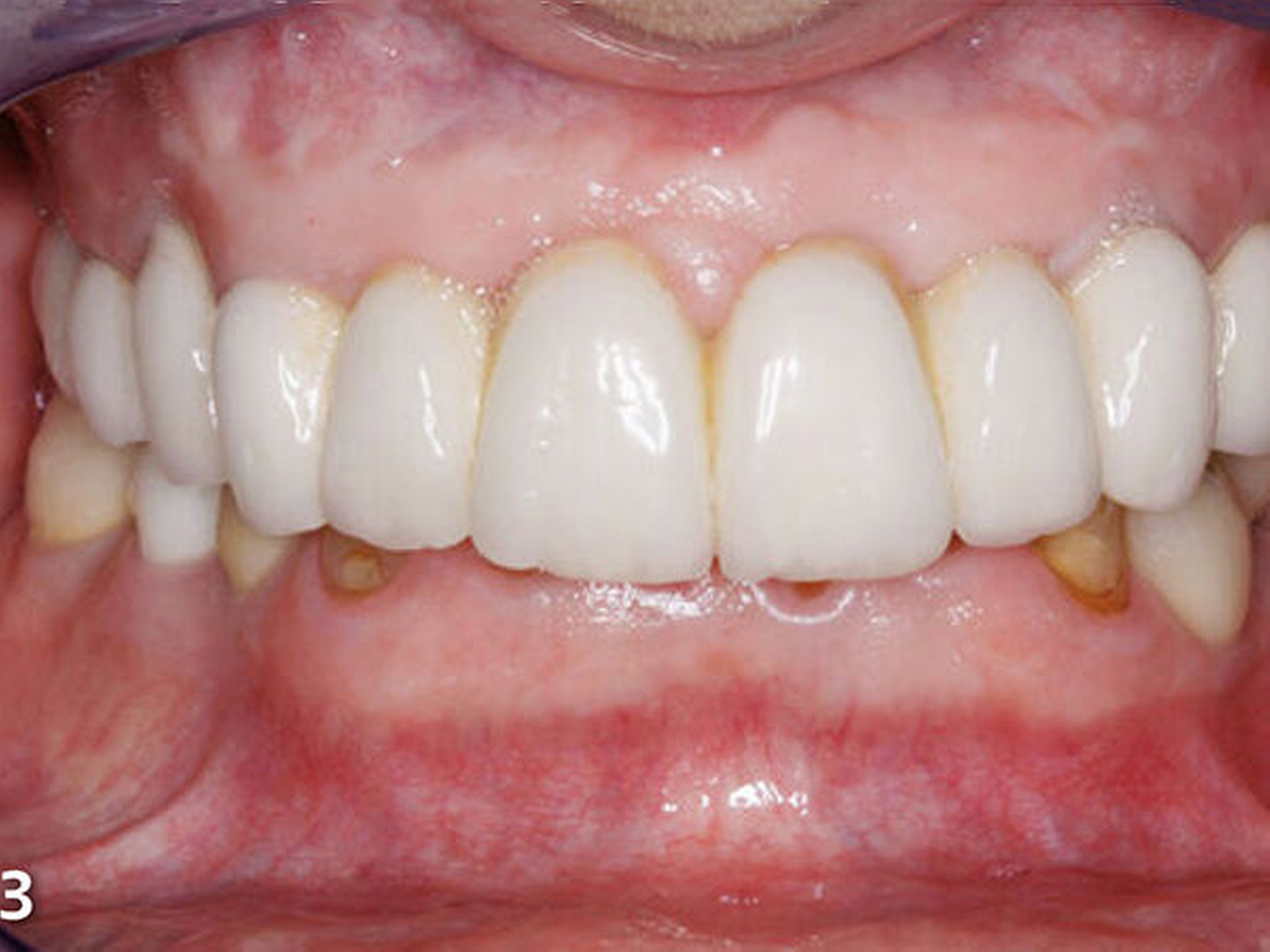
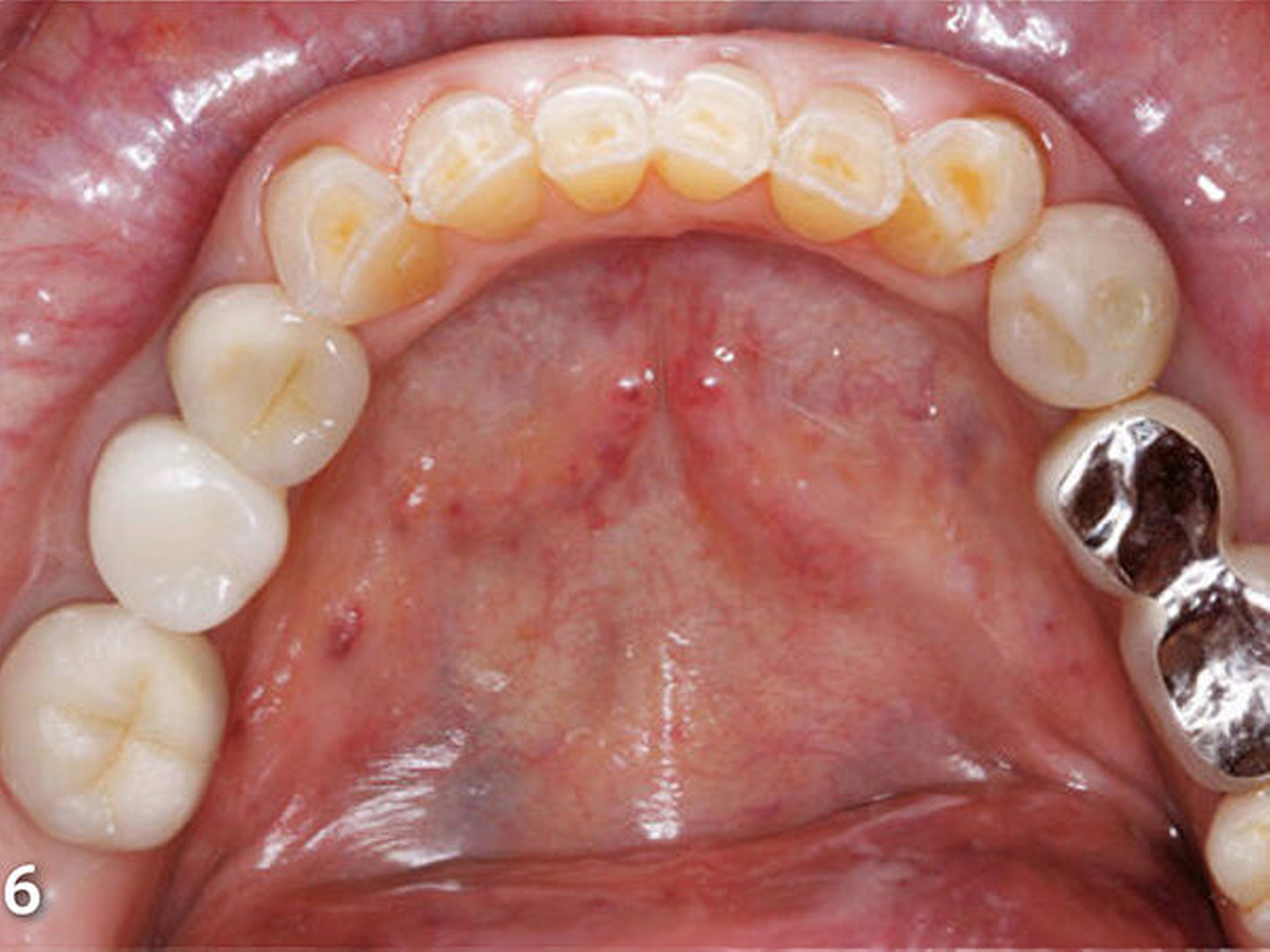
Insbesondere störten die Patientin aber der gravierende Farbunterschied der Unterkieferfront zu den Keramikverblendungen der Rekonstruktionen des Oberkiefers und die Form bzw. Größe der unteren Frontzähne (Abb.5). Darüber hinaus entsprachen die insuffizient ausgeformten Kauflächen der Restaurationen der Unterkieferseitenzähne nicht den Anforderungen an eine funktionsorientierte Gestaltung der okklusalen Anatomie (Abb.6).
Die Patientin wurde darüber aufgeklärt, dass eine alleinige Behandlung der Unterkieferfrontzähne mit Veneers (Patientenwunsch: hellere und längere Unterkieferfrontzähne) nicht durchführbar war, da der dazu notwendige Platz in der Vertikalen nicht vorhanden war. Die Patientin wurde auch darüber informiert, dass sie wegen der zahlreichen Implantate in ihrem Ober- und Unterkiefer ein erhöhtes Risiko für frakturbedingte Restaurationsversager (Chipping, Verblendfraktur, Komplettfraktur weniger fester monolithischer Werkstoffe) – aufgrund der fehlenden Propriozeption der Implantate, mit dadurch deutlich eingeschränktem taktilem Feedback, und der fehlenden Eigenbeweglichkeit der fest im Kieferknochen osseointegrierten Implantatkörper – im Vergleich zu Restaurationen auf natürlichen vitalen Zähnen aufweist (Ackermann & Kern 2014; Groß 2008; Hämmerle et al. 1995; Kinsel & Lin 2009).
Neben der Struktur des Pfeilers wird das Komplikationsrisiko auch durch die Art der Gegenbezahnung beeinflusst (Ackermann & Kern 2014; Kinsel & Lin 2009; Urdaneta et al. 2014). Gegeneinander in Okklusionsbeziehung stehende Implantatrestaurationen, wie bei dieser Patientin existent, weisen dabei ein signifikant gesteigertes, 7- bis 13-fach erhöhtes Frakturrisiko für Keramikverblendungen im Vergleich zu antagonistischen zahngetragenen Restaurationen auf (Kinsel & Lin 2009). Bei Patienten mit Bruxismus ist des Weiteren das Risiko von Keramikfrakturen bei implantatgetragenen Restaurationen um das 5- bis 7-Fache erhöht (Kinsel & Lin 2009). Als Endziel der Behandlung wurde die Rekonstruktion der Vertikaldimension der Okklusion im Rahmen einer Bisshebung durch den Austausch bzw. die Neuerstellung von Restaurationen an sämtlichen Zähnen und Implantaten des Unterkiefers in zentrischer Kondylenposition definiert. Zudem sollte das „Freedom in Centric“-Konzept in der statischen Okklusion umgesetzt und eine Front-Eckzahn-Führung in der dynamischen Okklusion etabliert werden. Dadurch sollte auch eine Verbesserung der Ästhetik im Unterkieferfrontzahnbereich erreicht werden. Es war der Wunsch der Patientin, an den Oberkieferrestaurationen nach Möglichkeit keine Veränderungen vorzunehmen.
Der Behandlungsplan beinhaltete im ersten Schritt die Simulation einer Anhebung der Vertikaldimension durch eine funktionelle Vorbehandlung mittels stabilisierender Okklusionsschiene als reversible Maßnahme. Nach einer erfolgreichen Schienentherapie zur Einstellung der neuen vertikalen und horizontalen therapeutischen Kieferrelation sollte diese im zweiten Schritt mit einem temporären Aufbau der Kauflächen sämtlicher Unterkieferseitenzähne mit Komposit als „fest sitzende Schiene“ für einen längeren Zeitraum geprüft werden. In dieser Behandlungsphase („Probefahrt“) kann eine Feinadjustierung der Unterkieferposition und der okklusalen Beziehungen vorgenommen werden.
Im abschließenden dritten Schritt sollten die semipermanenten Kompositkauflächen wegen der begrenzten Haltbarkeit des Restaurationsmaterials durch die Anfertigung definitiver indirekter Restaurationen ersetzt und somit die ausgiebig getestete Position des Unterkiefers und die Okklusionsbeziehung langfristig fixiert werden. Im Anschluss an die definitive Versorgung sollte erneut eine Okklusionsschiene im Oberkiefer zur Reduktion parafunktioneller Aktivitäten (Bernhardt et al. 2014; Dube et al. 2004; Pierce & Gale 1988; Solberg et al. 1975) und zum Schutz der Zähne bzw. Restaurationen (Klasser et al. 2010) angefertigt werden. Die Patientin wurde in einem ausführlichen Beratungsgespräch über Vorgehen, Umfang, Risiken, Alternativen und die wirtschaftlichen Aspekte der geplanten Behandlungsmaßnahmen aufgeklärt.
Klinisches Vorgehen
Erste zahnärztliche Sitzung: Nach Erhebung der Anamnese und der notwendigen Einzelbefunde, wie Zahnstatus, Parodontalbefund, klinischer Funktionsstatus und Röntgenbefund, wurde zur Dokumentation des Ausgangszustandes und für die weitere Behandlungsplanung ein extraoraler und intraoraler Fotostatus angefertigt. In der klinischen Funktionsanalyse ergaben sich außer Bruxismus keine Anzeichen für eine weiter gehende Funktionsstörung des stomatognathen Systems, insbesondere keine muskulären oder arthrogenen Probleme und keine Einschränkungen in der Mobilität des Unterkiefers. Anschließend wurden in der ersten Behandlungssitzung noch Präzisionsabformungen beider Kiefer mit individualisierten konventionellen Abformlöffeln (Rim-Lock) angefertigt, sowie eine Kieferrelationsbestimmung in habitueller Interkuspidation (HIKP) und eine arbiträre schädel- und gelenkbezogene Übertragung der Oberkieferposition mittels Gesichtsbogen durchgeführt (Morneburg et al. 2010).
Erste Laborphase: Im Dentallabor wurde das Gipsmodell des Oberkiefers schädel-bezüglich in einen teiljustierbaren Artikulator montiert und das Unterkiefermodell mit dem mitgelieferten Registrat in HIKP-Position eingegipst. Zu Dokumentationszwecken wurde ein zweites Modellpaar gleich verarbeitet. Für die nächste zahnärztliche Sitzung wurden Registrierschablonen für die horizontale Kieferrelationsbestimmung mittels Stützstiftregistrierung vorbereitet.
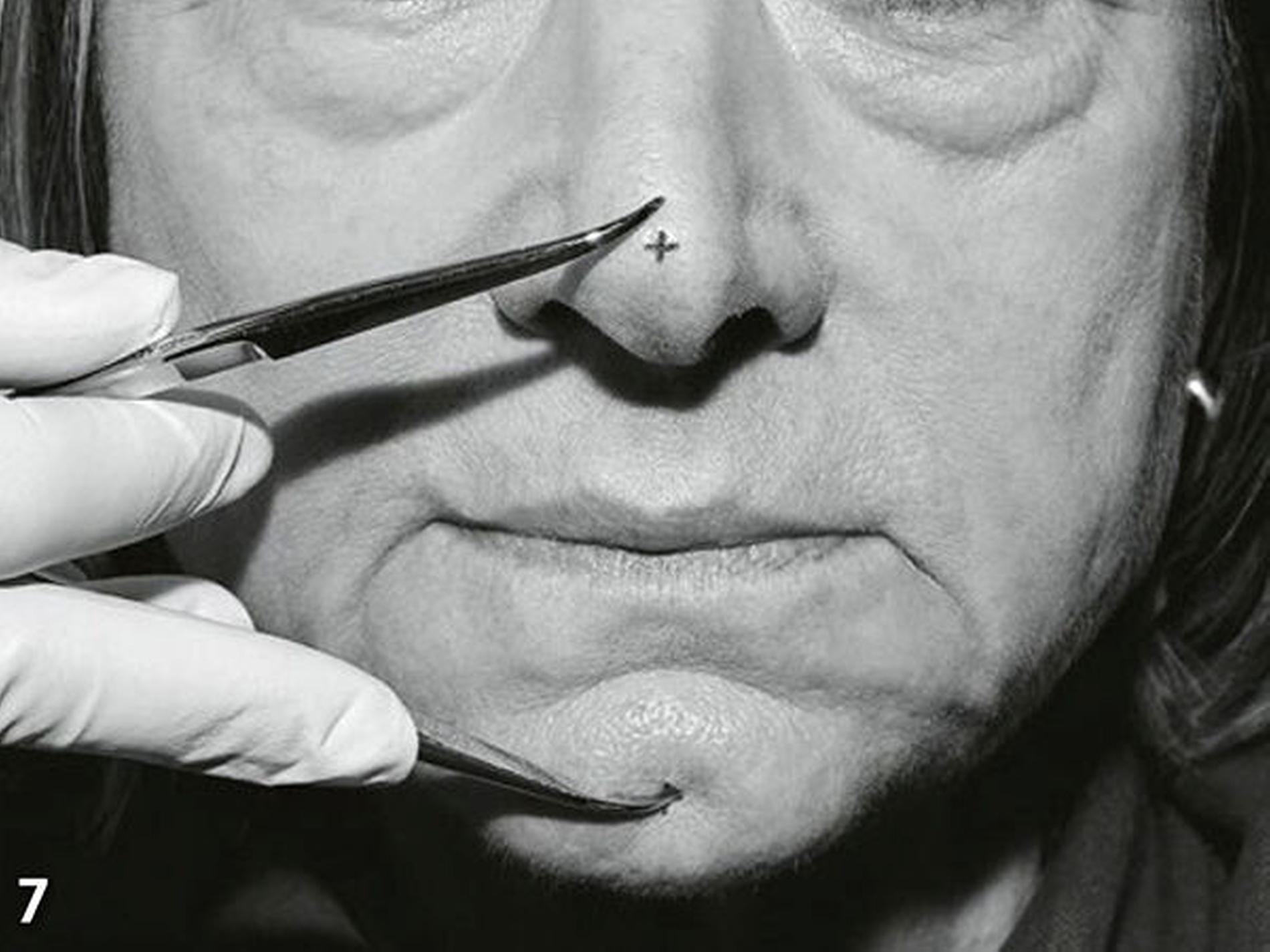
Zweite zahnärztliche Sitzung: Nach der Deprogrammierung der Position des Unterkiefers, z.B. durch im Prämolarenbereich eingelegte Watterollen oder 10- bis 15-malige weite Öffnungs-/Schließbewegungen ohne Zahnkontakt (Bumann & Lotzmann 2015), wurde anhand der Beurteilung der unbewussten Abstandshaltung des Unterkiefers vom Oberkiefer (Ruhelage) die neu angestrebte therapeutische vertikale Kieferrelation (Ruheschwebelage minus 2–4mm) bestimmt (Abb.7).
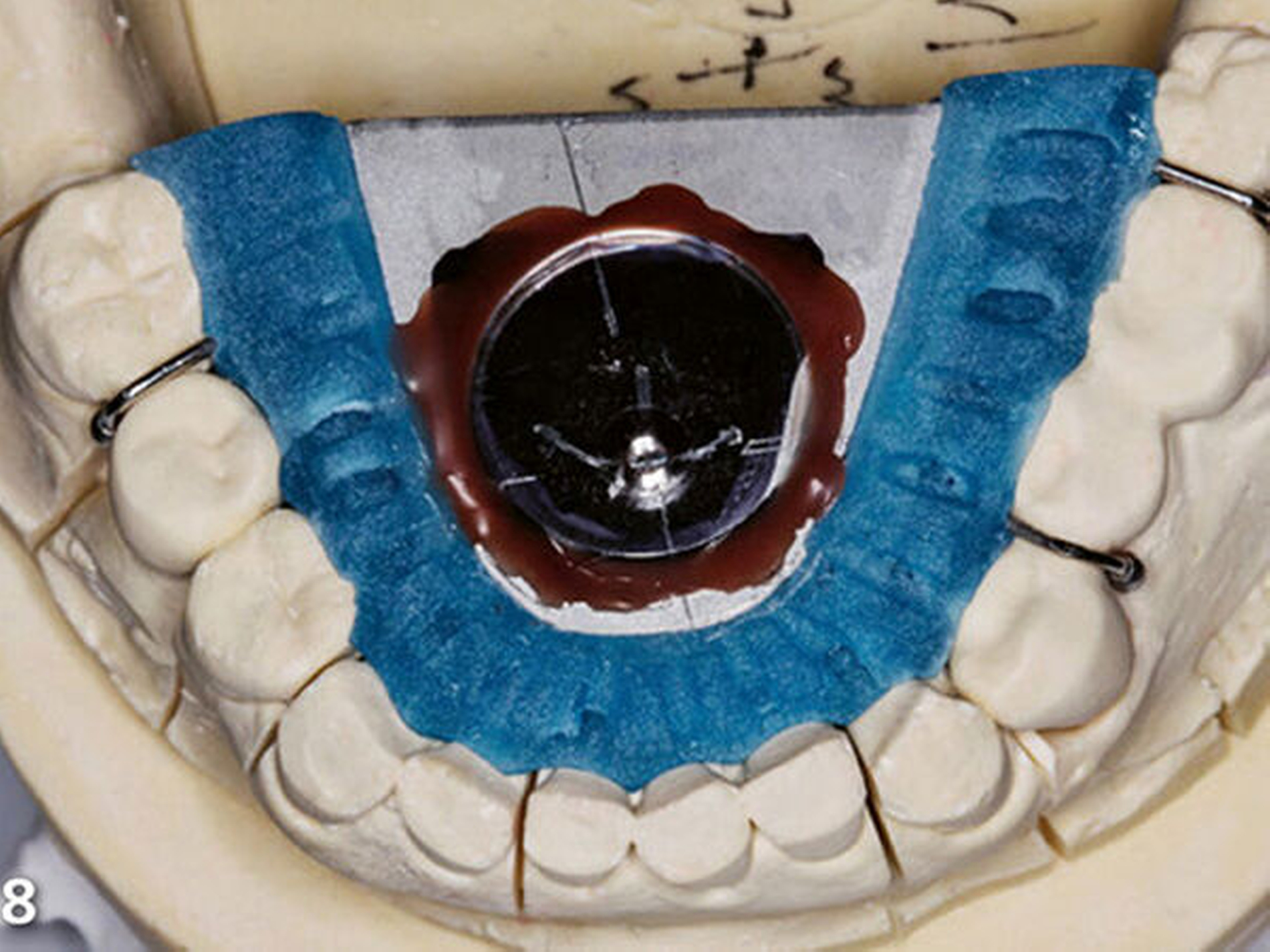
Dies geschieht bei entspannter Kiefermuskulatur und aufrechter Körper- bzw. Kopfhaltung und wird durch eine Profilanalyse unter ästhetischen Gesichtspunkten verifiziert (Rammelsberg 2014; Türp et al. 2006). Das Ziel der nachfolgend durchgeführten horizontalen Kieferrelationsbestimmung mittels Stützstift („Pfeilwinkel“-Registrat) war die Registrierung der zentrischen Kondylenposition (Muts et al. 2014; Rammelsberg 2014; Türp et al. 2006). Diese Registrierung soll möglichst in der angestrebten Vertikaldimension ausgeführt werden (Wilson & Banerjee 2004). Mit dem Plexiglasrondell wurde auf der Pfeilwinkelspitze verschlüsselt (Abb.8) (Utz et al. 2015).
Anstatt des Stützstiftregistrats können auch andere Methoden, z.B. ein Frontzahn-Jig oder unterschiedliche Führungstechniken des Unterkiefers, zur Bestimmung der zentrischen Kondylenposition angewendet werden (Türp et al. 2006; Wilson & Banerjee 2004).
Diese verschiedenen Techniken der horizontalen Kieferrelationsbestimmung haben sich bewährt und stehen mehr oder weniger gleichwertig nebeneinander, es obliegt somit der persönlichen Präferenz des Behandlers, welche Methode er wählt (Pospiech 2013; Türp et al. 2006). Entscheidend für die Genauigkeit und Reproduzierbarkeit der Registrierung ist die Erfahrung und Übung des Behandlers mit der jeweiligen Technik (Wilson & Banerjee 2004). Abschließend wurde ein Protrusionsregistrat zur näherungsweisen Ermittlung der patientenindividuellen Kondylarbahnneigung angefertigt, mit dem der teiljustierbare Artikulator anstatt der Verwendung von Standardwerten (30–40°) individuell programmiert werden kann.
Zweite Laborphase:
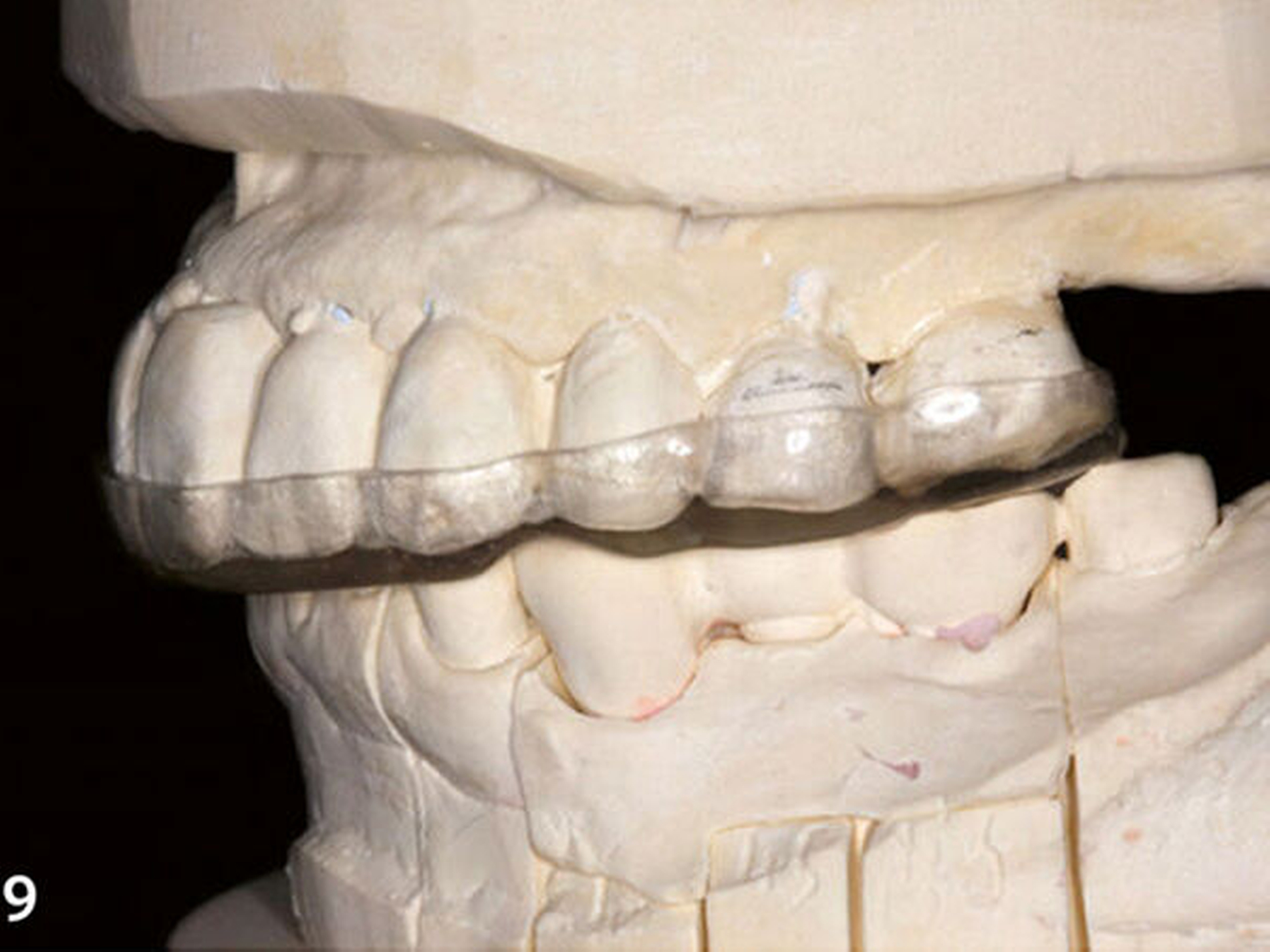
Im Labor wurde das Unterkiefermodell mithilfe des Registrats neu in der zentrischen Kondylenposition im Artikulator montiert und dabei dessen Stützstift gleichzeitig auf die angestrebte therapeutische vertikale Kieferrelation eingestellt. Anschließend wurde in dieser neuen Modellsituation eine stabilisierende Okklusionsschiene (harte Schiene mit adjustierter Oberfläche) angefertigt, um die Änderung der horizontalen und vertikalen Kieferposition reversibel an der Patientin simulieren zu können (Abb.9) (Ahlers et al. 2016).
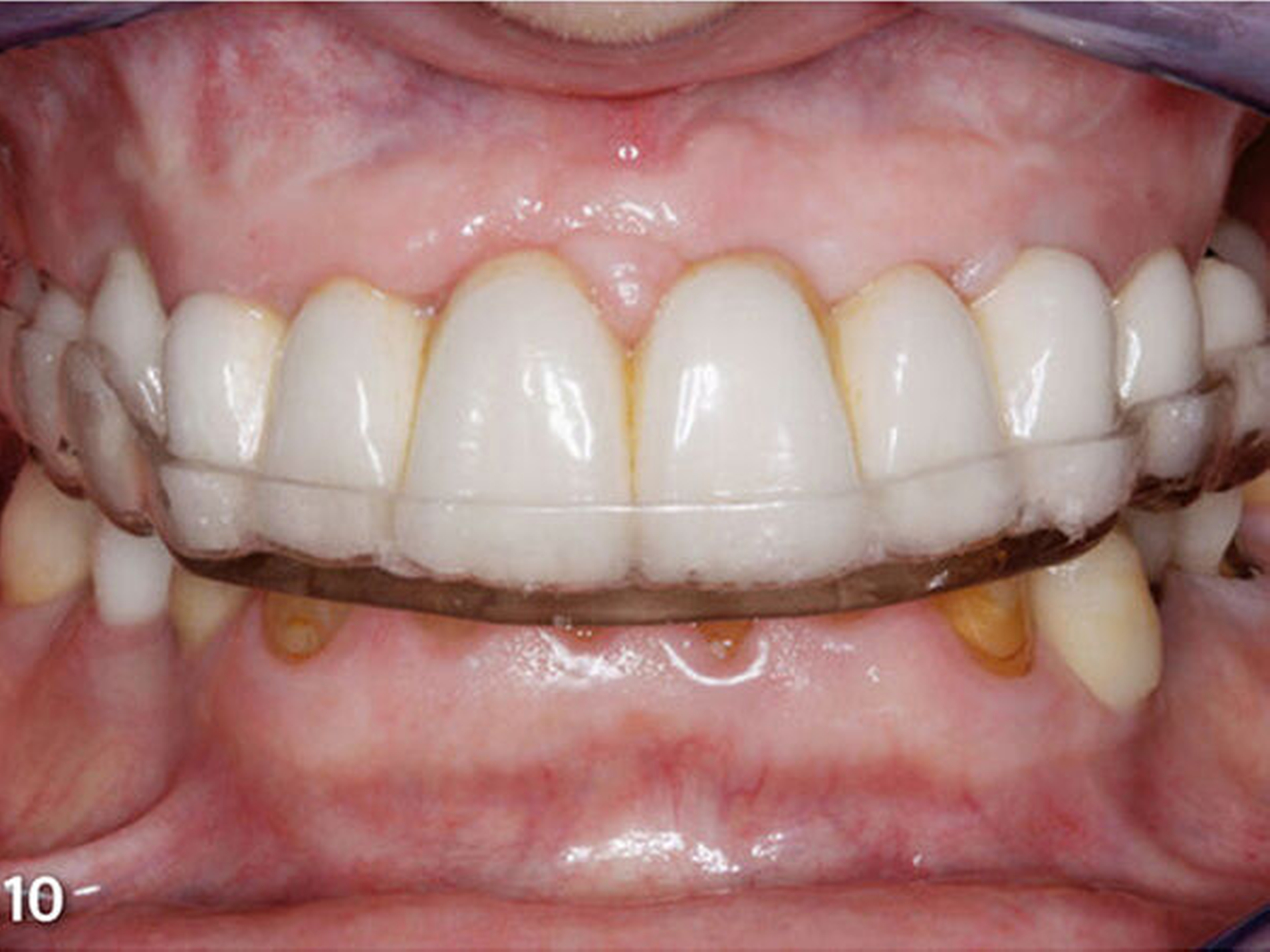
Dritte zahnärztliche Sitzung: Der Patientin wurde die stabilisierende Okklusionsschiene eingegliedert, und sie wurde in den Gebrauch der Apparatur eingewiesen (Abb.10). Die Passung der Schiene und die Adaptation der Patientin an die Apparatur wurden einen Tag, eine Woche und zwei Wochen nach der Eingliederung an weiteren Kontrollterminen geprüft. Bei den ersten beiden dieser Termine wurden geringfügige Änderungen an der statischen und dynamischen Okklusion der Schienenoberfläche vorgenommen. Diese funktionelle Evaluationsphase dauerte insgesamt sechs Wochen. Während dieser Zeit trug die Patientin die Schiene für 24 Stunden am Tag, lediglich zur Nahrungsaufnahme und für die Mundhygiene wurde die Apparatur herausgenommen (Muts et al. 2014; Rammelsberg 2014). Treten initiale Adaptationssymptome und Beschwerden wegen der Okklusionsschiene auf, verschwinden diese im Regelfall innerhalb von ein bis zwei Wochen wieder (Carlsson et al. 1979; Dahl & Krogstad 1982; Gross & Ormianer 1994). Daher ist es sinnvoll, einen Zeitraum von einigen Wochen für die Simulationsphase vor dem Übergang zum nächsten Therapieschritt anzusetzen (Abduo 2012; Abduo & Lyons 2012). Das Anheben der Vertikaldimension sollte vorzugsweise mit einem fest sitzenden Therapiemittel erfolgen, da es die Funktion, Akzeptanz und Adaptation des Patienten verbessert. Herausnehmbare Schienen resultieren in mehr Beschwerden und Symptomen, die aber eher auf das Tragen der Schiene als auf die Anhebung der Vertikaldimension zurückzuführen scheinen (Abduo 2012; Abduo & Lyons 2012).
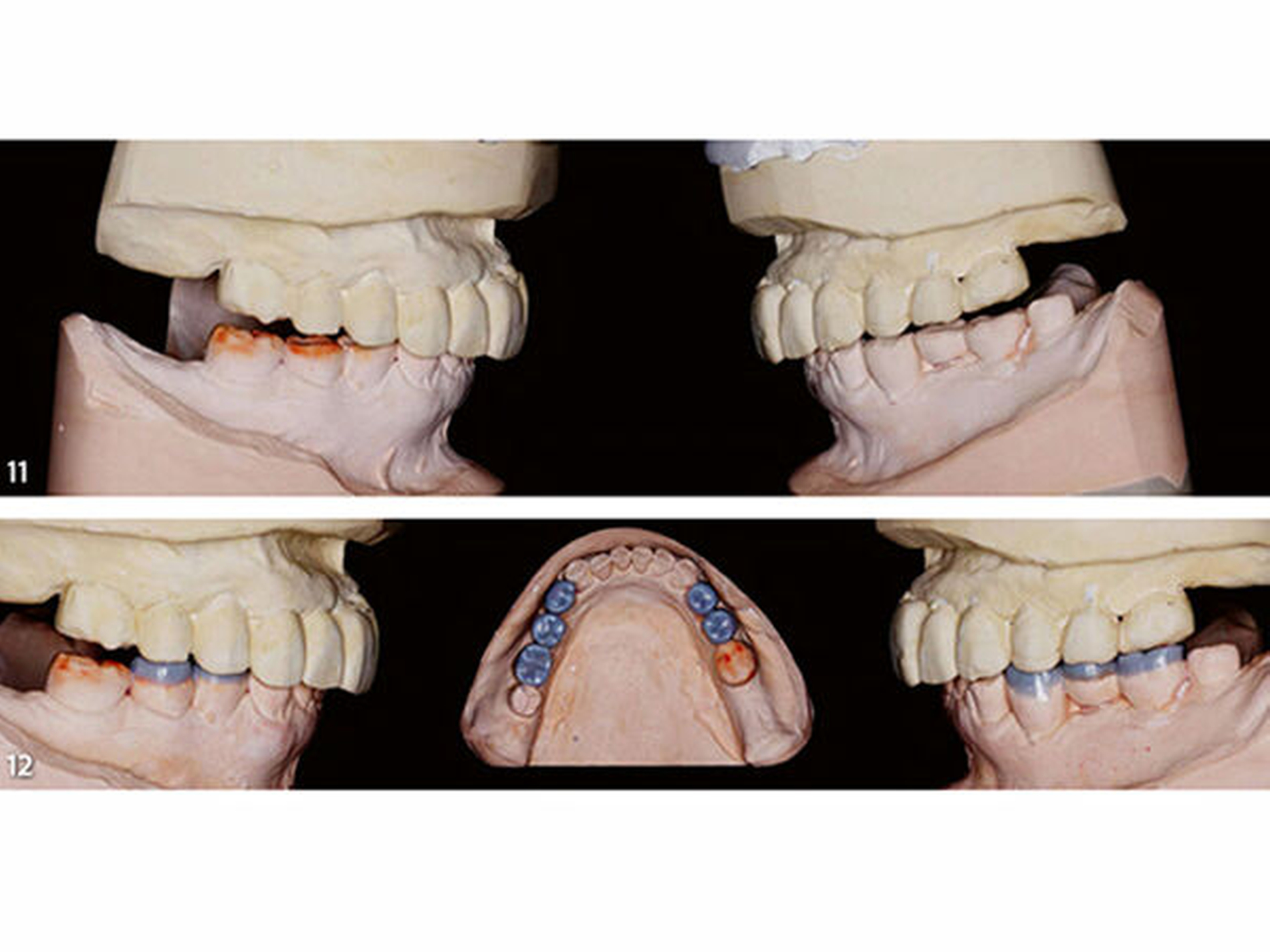
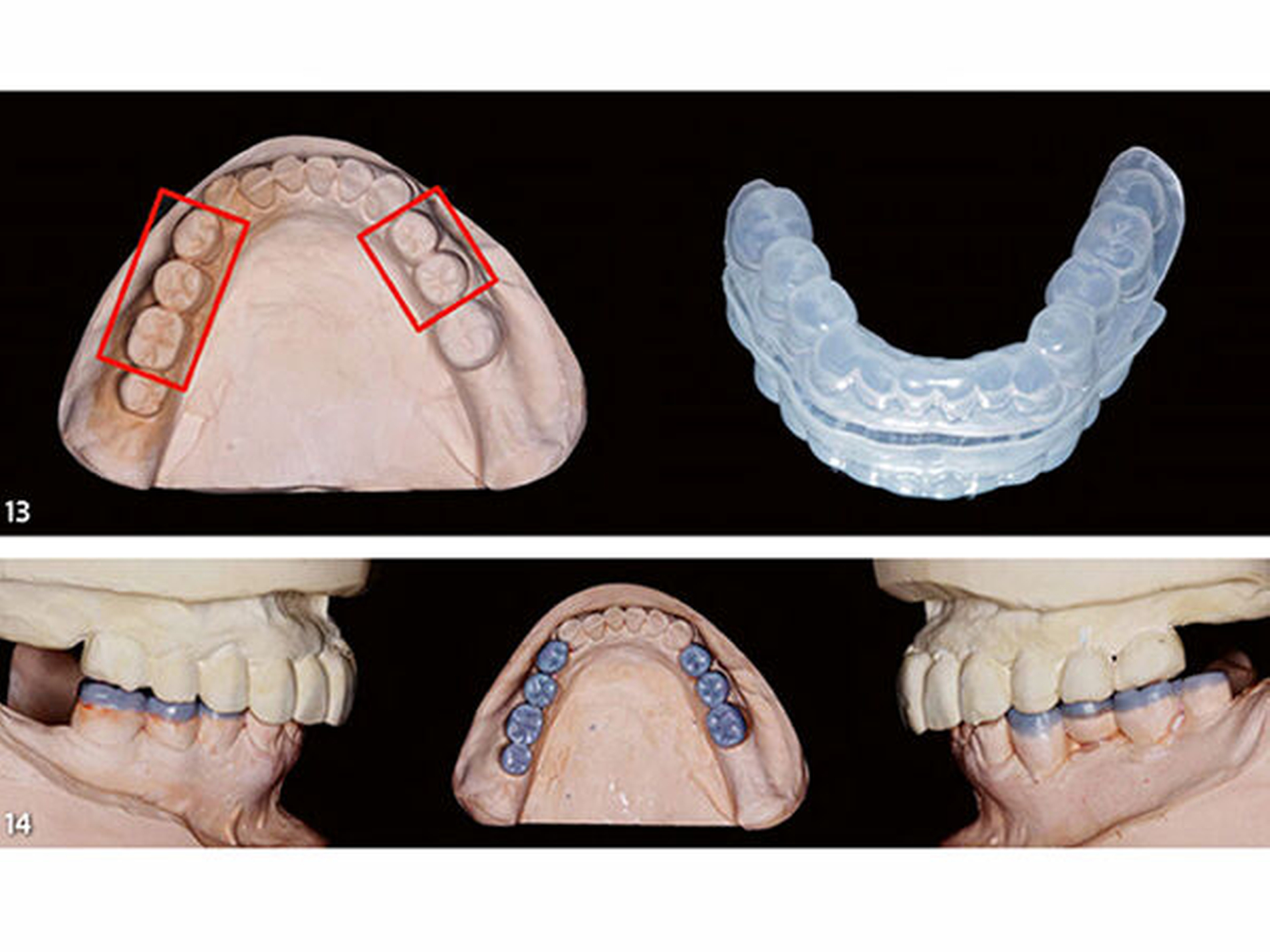
Dritte Laborphase: Nach der komplikationsfreien Evaluation der therapeutischen horizontalen und vertikalen Bisslage an der Patientin wurde das Unterkiefermodell im zahntechnischen Labor mithilfe der Okklusionsschiene neu einartikuliert (Abb.11). Es wurde anschließend ein segmentweises Wax-up der idealen Okklusion erstellt (Bartlett 2016; Muts et al. 2014). Im ersten Schritt des Wax-up erfolgte die Rekonstruktion der okklusalen Anteile der Seitenzähne bis auf die endständigen Zähne beiderseits (Abb.12). Dadurch kann die nachfolgend angefertigte erste Übertragungsschiene später im Mund an den letzten Zähnen der Zahnreihe und im Frontzahnbereich definiert abgestützt werden (Schmidlin et al. 2009c). Der teilaufgewachste Unterkiefer wurde mit feinzeichnendem Silikon dupliert und auf diesem Gipsmodell eine Hilfsschiene in der Tiefziehtechnik (Schiene1) für die intraorale Übertragung des Wax-up mit Komposit angefertigt (Abb.13). Diese als Formträger verwendete Schiene wird aus einer Polyethylenfolie (Copyplast, Scheu Dental) tiefgezogen, die sich nicht mit Acrylaten verbindet, um sich von den damit eingebrachten Kompositaufbauten intraoral problemlos wieder abnehmen zu lassen.
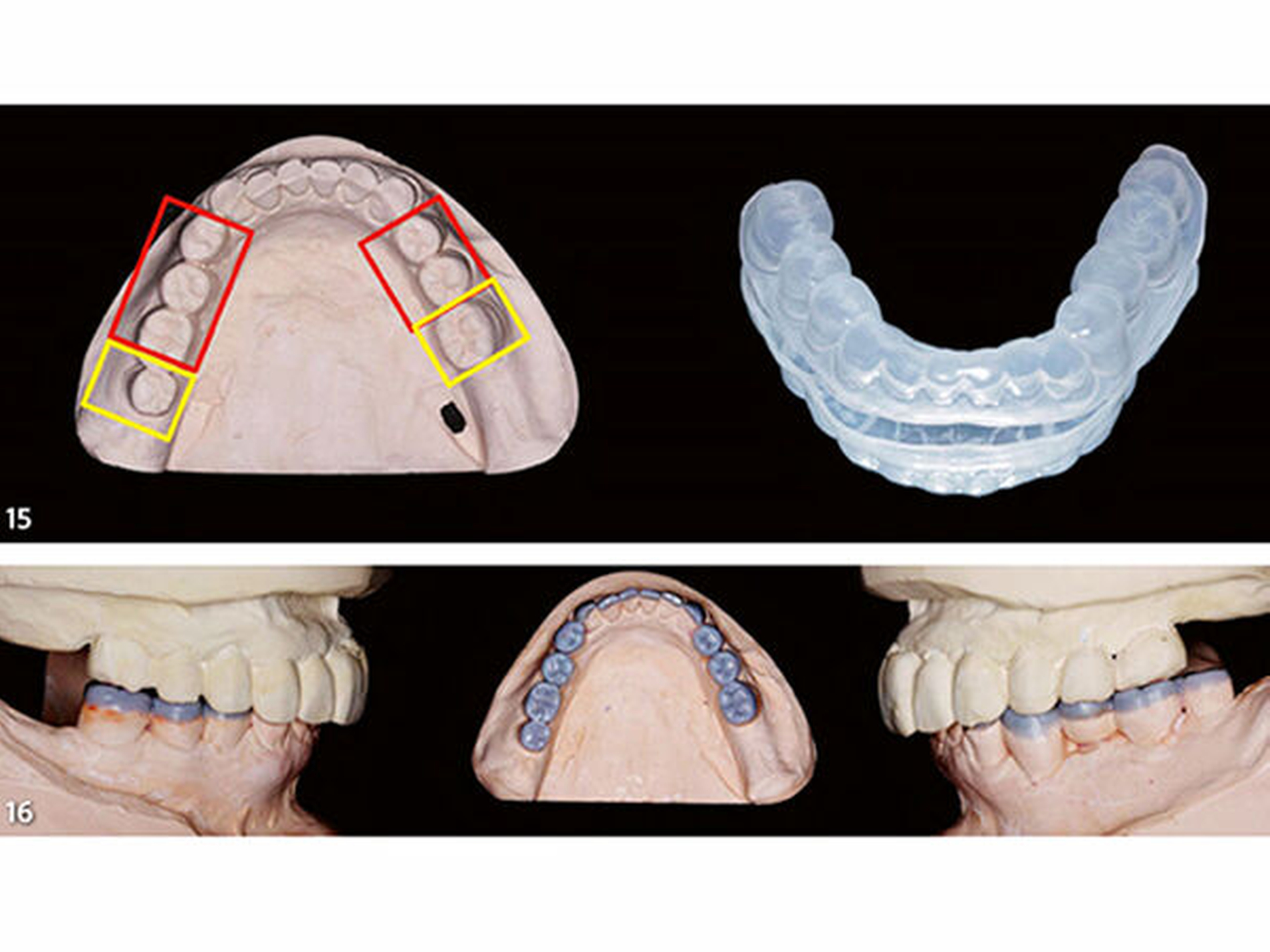
Im zweiten Schritt wurde das Wax-up um die Rekonstruktion der okklusalen Anteile der endständigen Seitenzähne des Unterkiefers erweitert (Abb.14). Die nachfolgend angefertigte zweite Übertragungsschiene (Schiene 2) kann später im Mundan den bereits aufgebauten, anterior befindlichen Seitenzähnen definiert abgestützt werden. Der Dupliervorgang und die Schienenherstellung erfolgten in gleicher Art und Weise wie zuvor beschrieben (Abb.15).
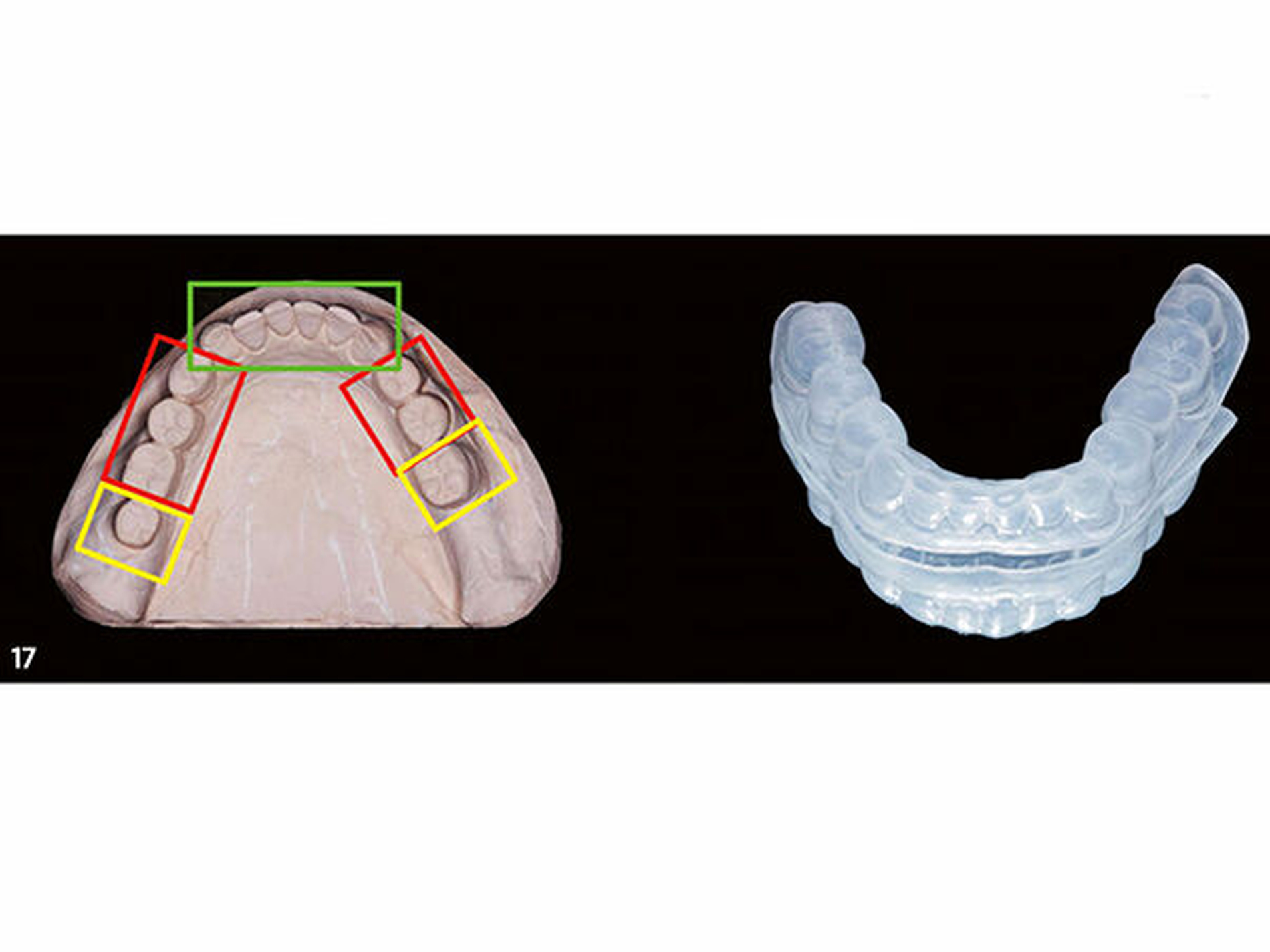
Im dritten und letzten Schritt wurde das Wax-up um die Rekonstruktion der inzisalen Anteile der Frontzähne des Unterkiefers (33 bis 43) erweitert (Abb.16). Die nachfolgend angefertigte dritte Übertragungsschiene (Schiene 3) kann später im Mund an den bereits aufgebauten Seitenzähnen definiert abgestützt werden. Der Dupliervorgang und die Schienenherstellung erfolgten in gleicher Art und Weise wie zuvor beschrieben (Abb.17). An den vestibulären Flächen der Schienen wurden im zahntechnischen Labor für jeden einzelnen aufzubauenden Zahn in vertikal und horizontal mittiger Position der Wachsaufbauten kreisförmige Perforationen als Einspritzöffnungen angebracht.
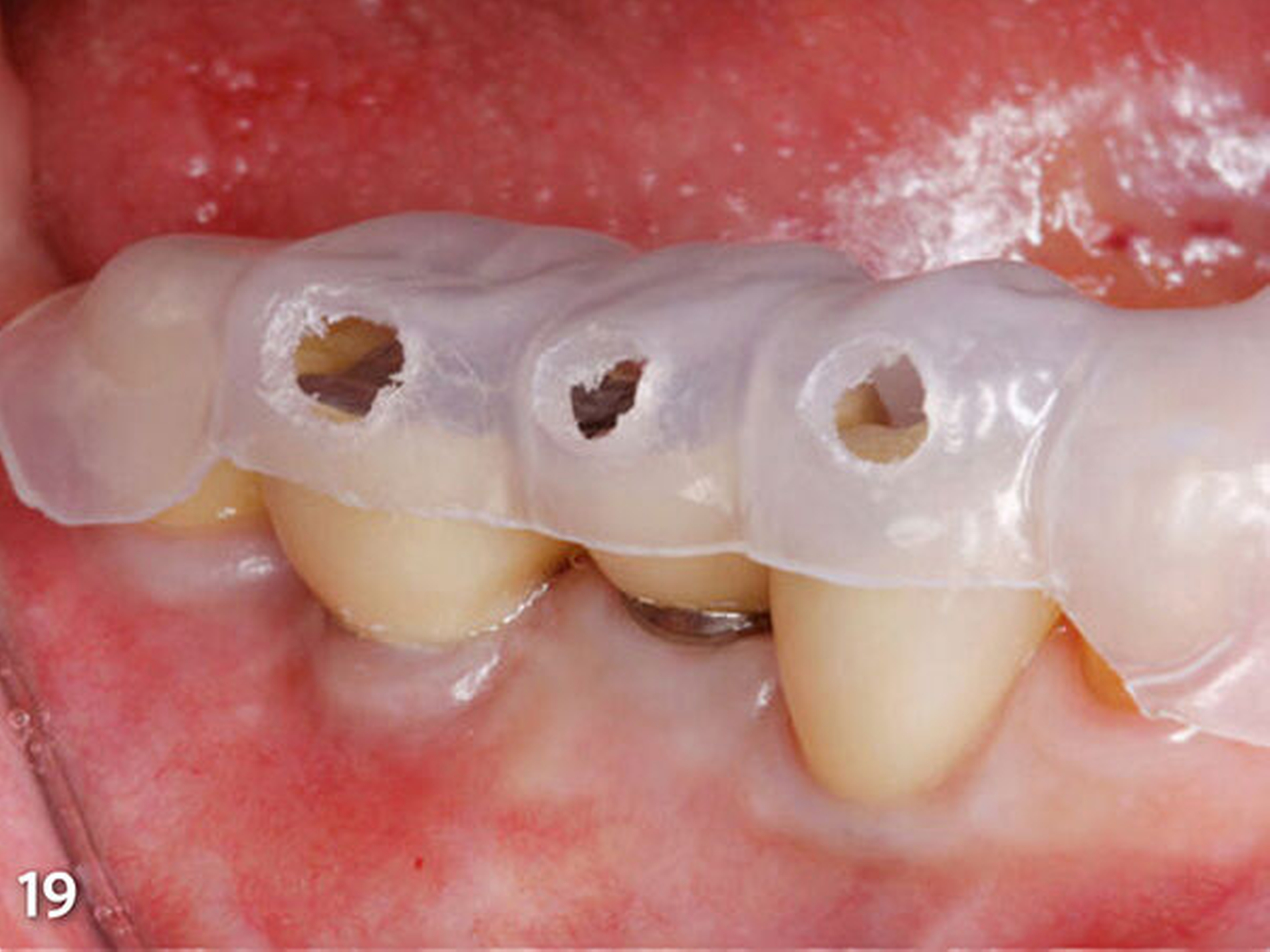
Diese orientierten sich im Durchmesser an der Auslassöffnung der Kompositkompulen des Materials, das in der folgenden zahnärztlichen Sitzung für den intraoralen Aufbau verwendet werden sollte (Abb.18 und 19). An den oralen Bereichen jedes aufzubauenden Zahnes wurden ebenfalls Perforationen (Entlüftungsöffnungen) an gleicher Lokalisation wie bukkal vorgenommen, um dem überschüssig eingebrachten Kompositmaterial einen leichten und vor allem in der Richtung gesteuerten Abfluss zu ermöglichen. Zuletzt wurde an einem Duplikat des Unterkiefermodells der Ausgangssituation noch eine Schiene für den Schutz der Weichgewebe während der intraoralen Konditionierung der Zahnoberflächen mit einem Sandstrahlgerät angefertigt.
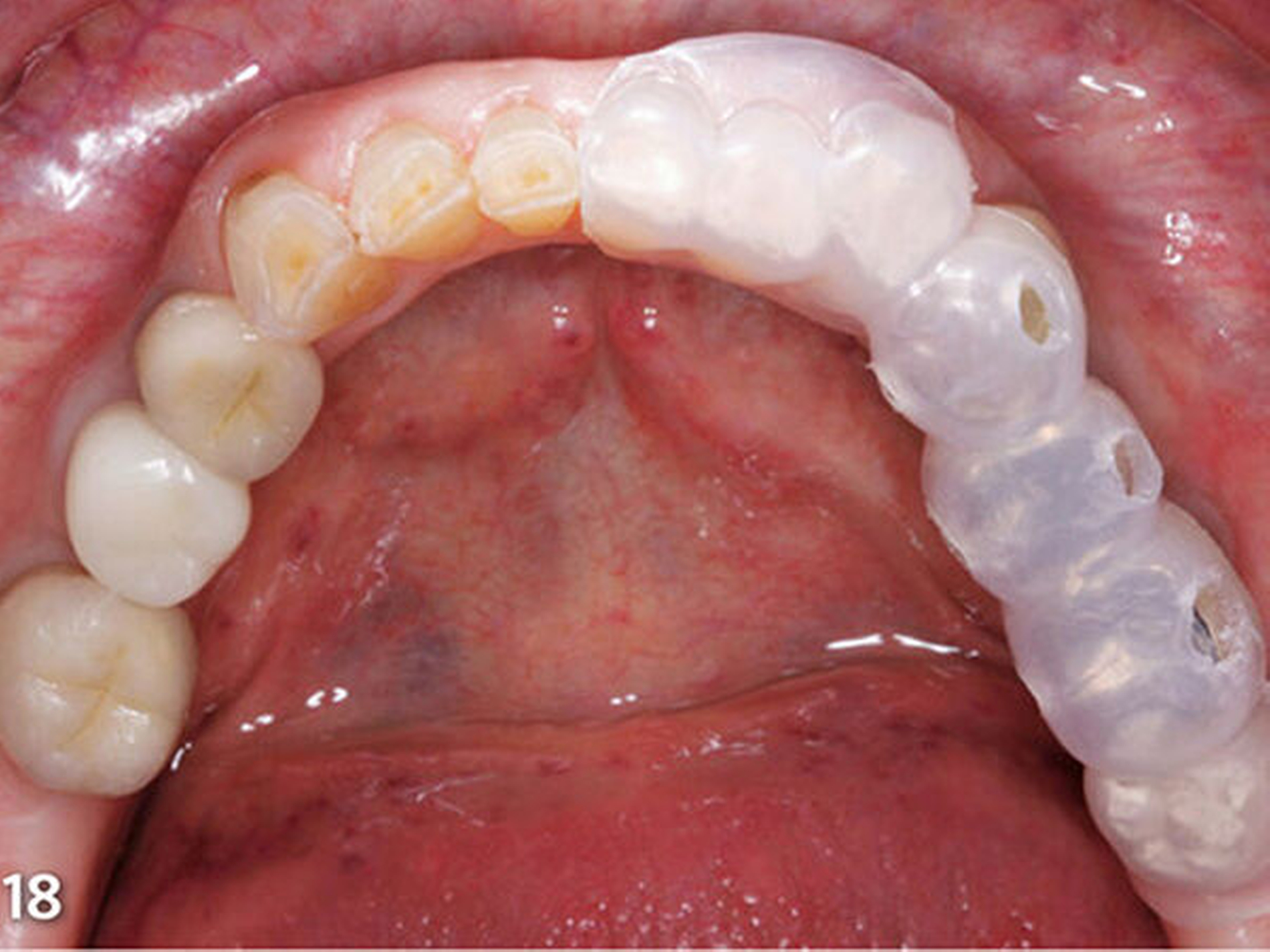
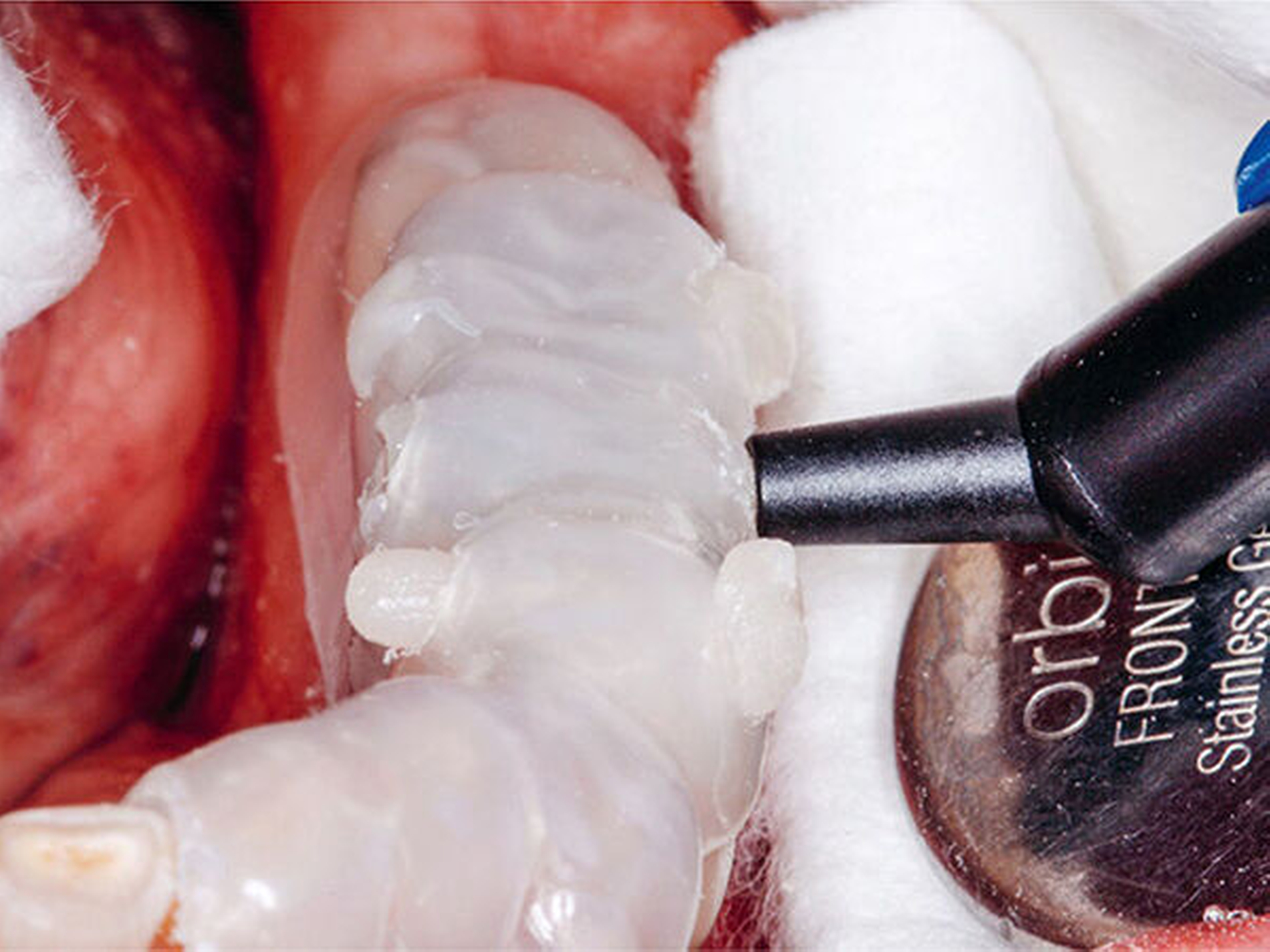
Vierte zahnärztliche Sitzung: Für die bessere Handhabbarkeit wurden die beiden ersten Schienen (Schiene1 und2) zum Aufbau der Seitenzähne im Bereich der Front jeweils in eine linke und eine rechte Hälfte getrennt. Das erste Schienensegment (Schiene1) wurde intraoral auf seinen perfekten spannungsfreien Sitz und die eindeutige Abstützung am letzten Molaren und im Frontzahnsegment hin kontrolliert (Abb.18). Ebenso wurde die korrekte Lage der bukkalen Einspritzöffnungen verifiziert (Abb.19).
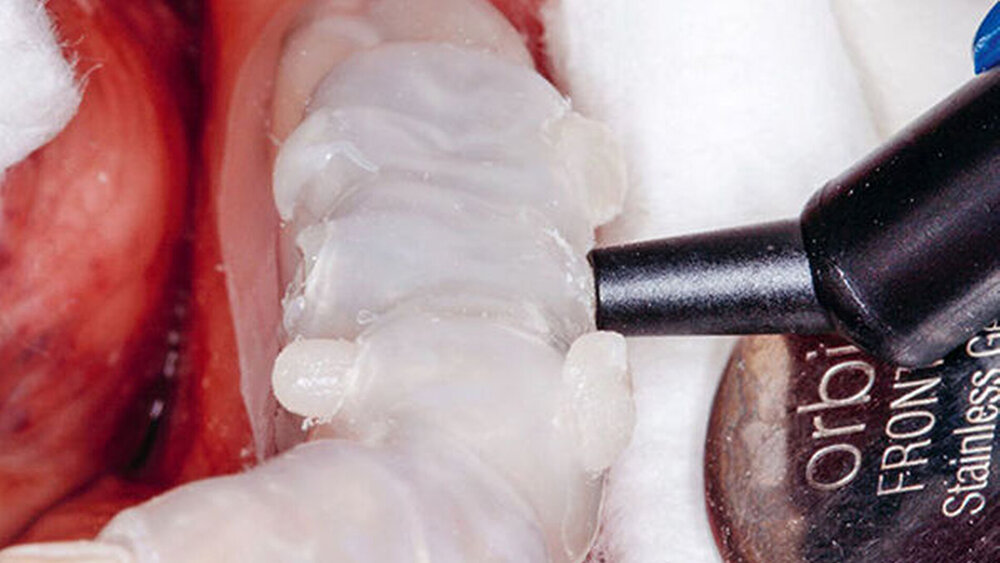
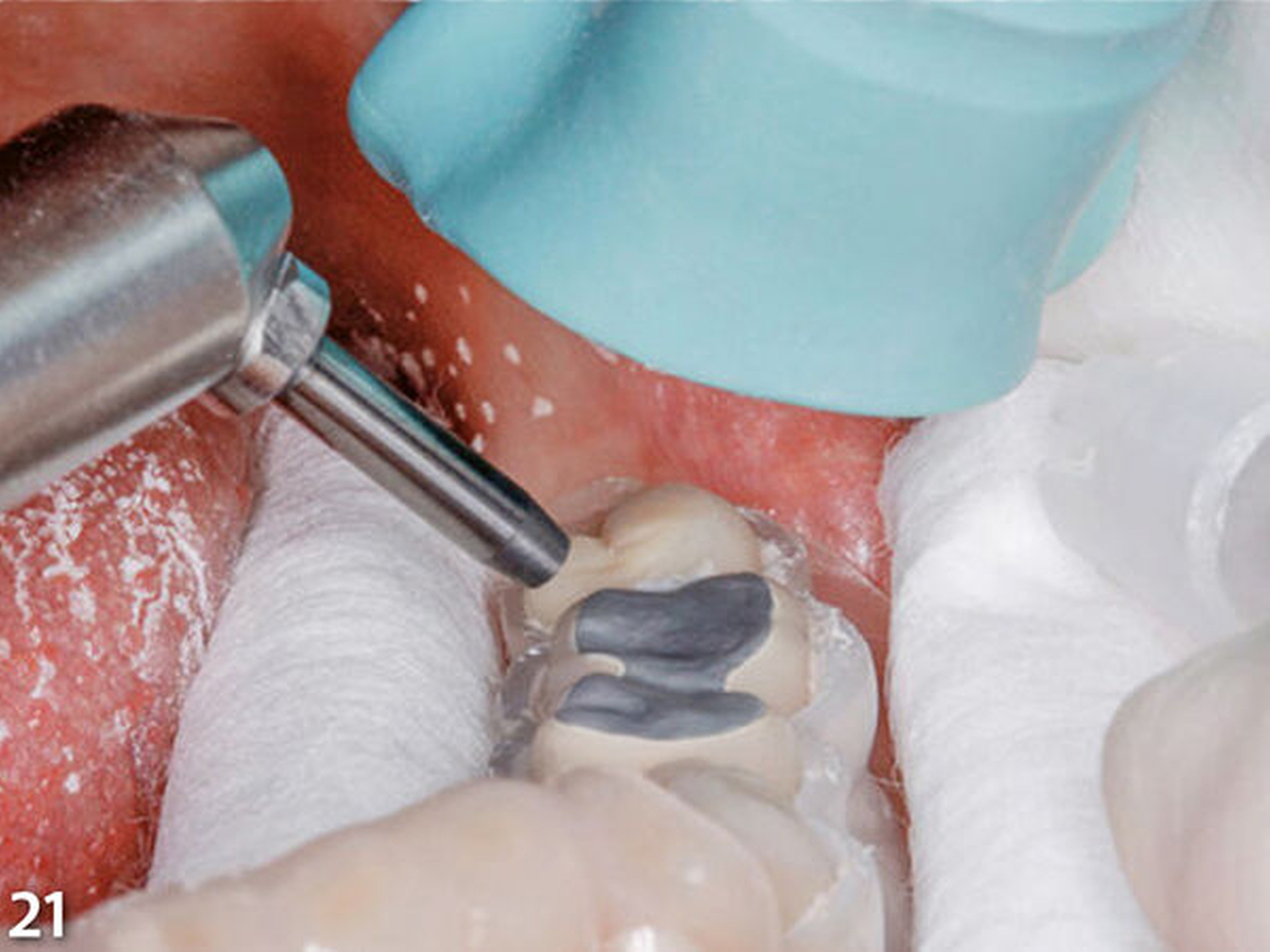
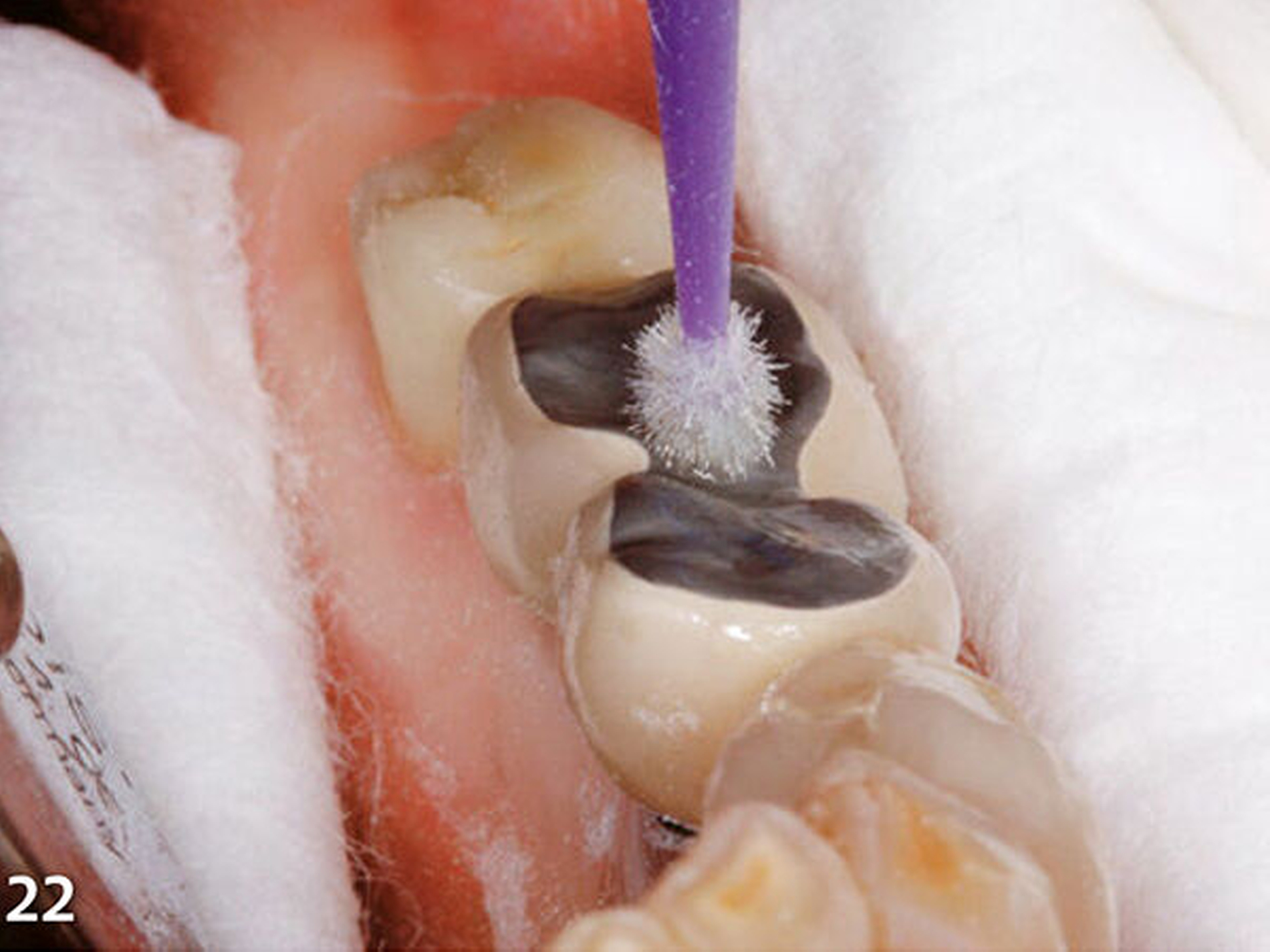
In korrekter Endposition stellt die Schiene die verloren gegangene Zahnhartsubstanz als Hohlraum zwischen Schienenkunststoff und okklusalen Restzahnanteilen dar (Schmidlin et al. 2009c). Nachdem die Schiene zum Schutz der Weichgewebe, an der selektiv die vorzubehandelnden Bereiche freigeschnitten wurden, intraoral positioniert wurde (Abb.20), erfolgte mit einem intraoralen Sandstrahlgerät die tribochemische Silikatisierung (CoJet, 3M Espe) im Bereich der okklusalen Oberflächen der vorhandenen Restaurationen (Abb.21) (Frankenberger et al. 2000, 2014; Matinlinna 2013; Ozcan 2003). Nach Entnahme der Schutzschiene wurde auf die derart silikatisierten Oberflächen sorgfältig ein Silan aufgetragen (Abb.22) (Blatz et al. 2003; Kupiec et al. 1996).
Diese beiden Schritte dienen zum Aufbau einer chemischen Verbindung zwischen den alten Kauflächen aus Metall bzw. Keramik und den nachfolgend einzubringenden neuen Aufbauten aus Komposit. In Vorbereitung zur Applikation des Komposits wurden nachfolgend die silanisierten Oberflächen mit einem Adhäsiv benetzt, welches dünn verblasen und sofort mit Licht polymerisiert wurde. Wenn eine kontaminationsfreie Arbeitsumgebung durch relative Trockenlegung mittels Watterollen bzw. Wangenkissen und effektiver Absaug- bzw. Abhaltetechnik durch eine erfahrene zahnmedizinische Fachassistenz sichergestellt ist, kann bei Adhäsivrestaurationen auf eine absolute Trockenlegung mit Kofferdam verzichtet werden (Brunthaler et al. 2003; Heintze et al. 2015; Opdam et al. 2016; Raskin et al. 2000; Smales 1993; van Dijken & Horstedt 1987).
Ein abrasionsstabiles, seitenzahntaugliches, normalvisköses Hybridkomposit – in der Darreichungsform von Kompulen, um eine direkte intraorale Applikation unter Druck in die Hohlform der Schienen zu ermöglichen – wurde in ausreichender Kompulenzahl in einem wasserdichten Plastikbeutel im Wasserbad erwärmt, um die Viskosität temporär herabzusetzen. Die Kompulen mit dem erwärmten Komposit wurden aus dem Wasserbad entnommen, schnellstmöglich intraoral an die bukkalen Einspritzöffnungen der Übertragungsschienen „angeflanscht“ und deren Inhalt unter Druck in den Hohlraum eingespritzt, bis auf der oralen Schienenseite überschüssiges Kompositmaterial aus den Entlüftungsöffnungen austrat (Abb.23).
Während des Einspritzens des erwärmten Komposits in die Hohlform der Schienen müssen diese von der Assistenz an den mesialen bzw. distalen Abstützpunkten gut fixiert werden, damit sich die Schienen durch den Druck des einfließenden Materials nicht bewegen und somit Passungenauigkeiten entstehen. Es ist darauf zu achten, dass das komplette Hohlraumvolumen jeder einzelnen Schiene, welches entsprechend der jeweiligen Größe den Inhalt mehrerer Kompositkompulen aufnehmen kann, möglichst schnell aufgefüllt wird. Dies gelingt mit der Hilfe einer zweiten Assistenzperson, die schnell unmittelbar nacheinander mehrere Kompositapplikationspistolen mit erwärmten Kompulen anreicht, damit sich die Kompositmassen der einzelnen Kompulen im noch erwärmten Zustand im Schienenhohlraum blasenfrei miteinander verbinden. Dadurch entstehen im Bereich jedes Schienenhohlraums verblockte Kompositsegmente. Das erwärmte Komposit kühlt durch den Kontakt mit den mundwarmen Restaurationen bzw. Zähnen durch Konduktion sehr schnell ab und erreicht innerhalb von Sekunden wieder seine ursprüngliche hochvisköse Konsistenz (Abb.23).
Dieser Vorgang entspricht dem in der Industrie weitverbreiteten Spritzgussverfahren in der Kunststoffverarbeitung, in dem ein plastifizierter Werkstoff unter Druck in eine formgebende Urform (Hohlraum) eingespritzt wird und nach Abkühlung oder durch eine Vernetzungsreaktion wieder den festen Zustand einnimmt (Hornbogen et al. 2012). Durch die hohe Wärmekapazität der Restaurationen bzw. Zähne, die relativ geringe Menge erwärmten Kompositmaterials und die Möglichkeit der schnellen zusätzlichen Wärmeableitung in die Mundhöhle besteht bei Anwendung dieser Technik im Regelfall keine Gefahr einer thermischen Pulpaschädigung der betroffenen Zähne. Dieses Vorgehen sollte natürlich bei Zähnen mit pulpa-nahen Kavitätenanteilen modifiziert werden, indem diese Bereiche zuerst mit einer konventionell applizierten Kompositschicht abgedeckt werden. Nach der Aushärtung des ersten aufgebauten Kauflächenbereichs mit einer leistungsstarken Polymerisationslampe wurde die Übertragungsschiene mit einem Skalpell geschlitzt und abgenommen. Es resultierte eine perfekte Übertragung der anatomischen Strukturen des Wax-up in das intraorale Okklusalsegment aus Komposit (Abb.24).
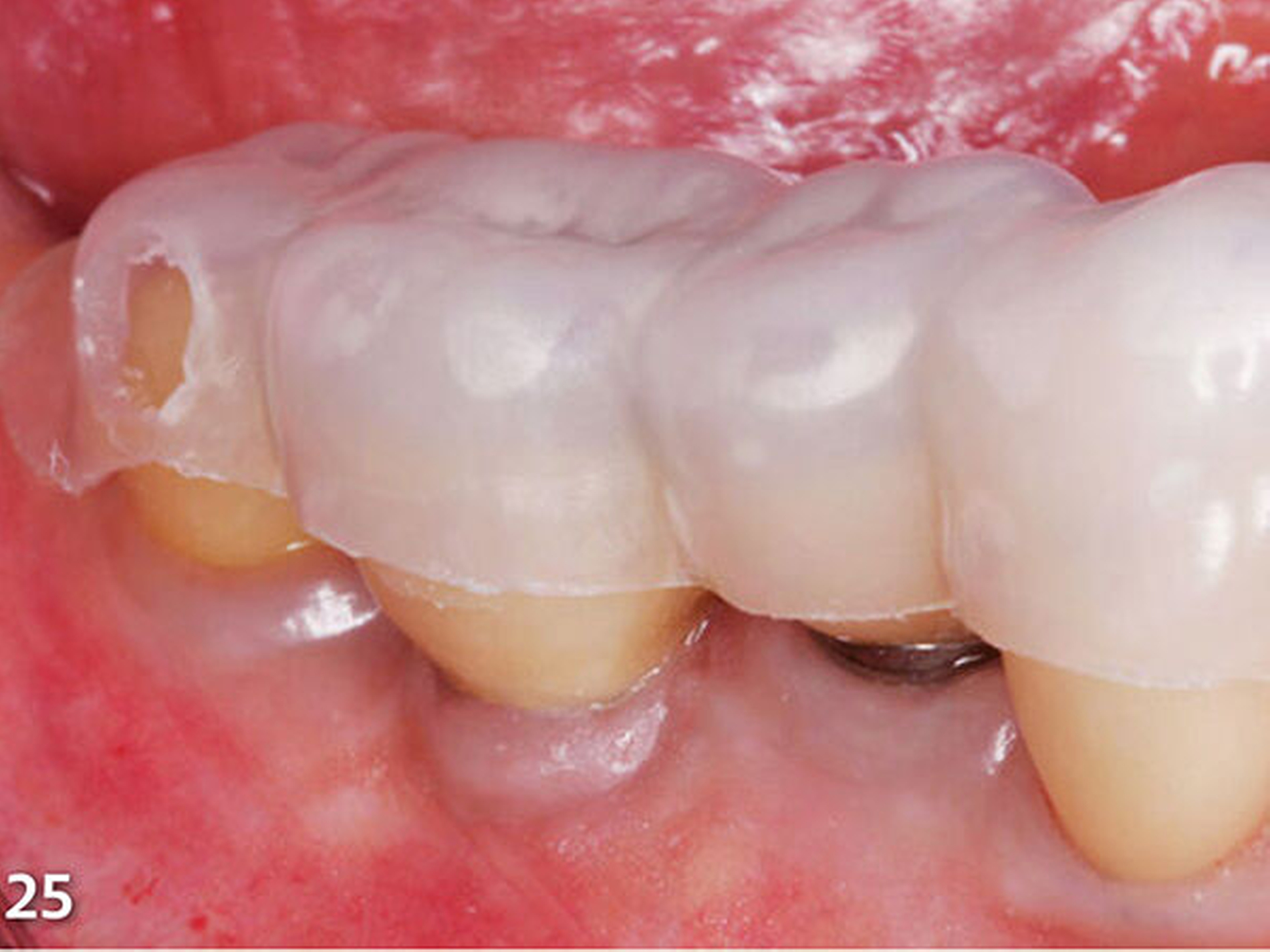
Nach dem bündigen Verschleifen der bukkalen und oralen Einspritz- und Entlüftungskanäle wurde die zweite Übertragungsschiene (Schiene 2), die ebenfalls im Frontbereich geteilt wurde, eingebracht, nachdem der damit zu rekonstruierende endständige Molar zuvor silikatisiert, silanisiert und mit Adhäsiv vorbehandelt worden war (Abb.25). Die Abstützung dieser Schablone erfolgte an den gerade zuvor im ersten Schritt aufgebauten, anterior liegenden Seitenzähnen. Der Aufbau der Kaufläche wurde wieder nach der zuvor beschriebenen Methode ausgeführt (Abb.26).
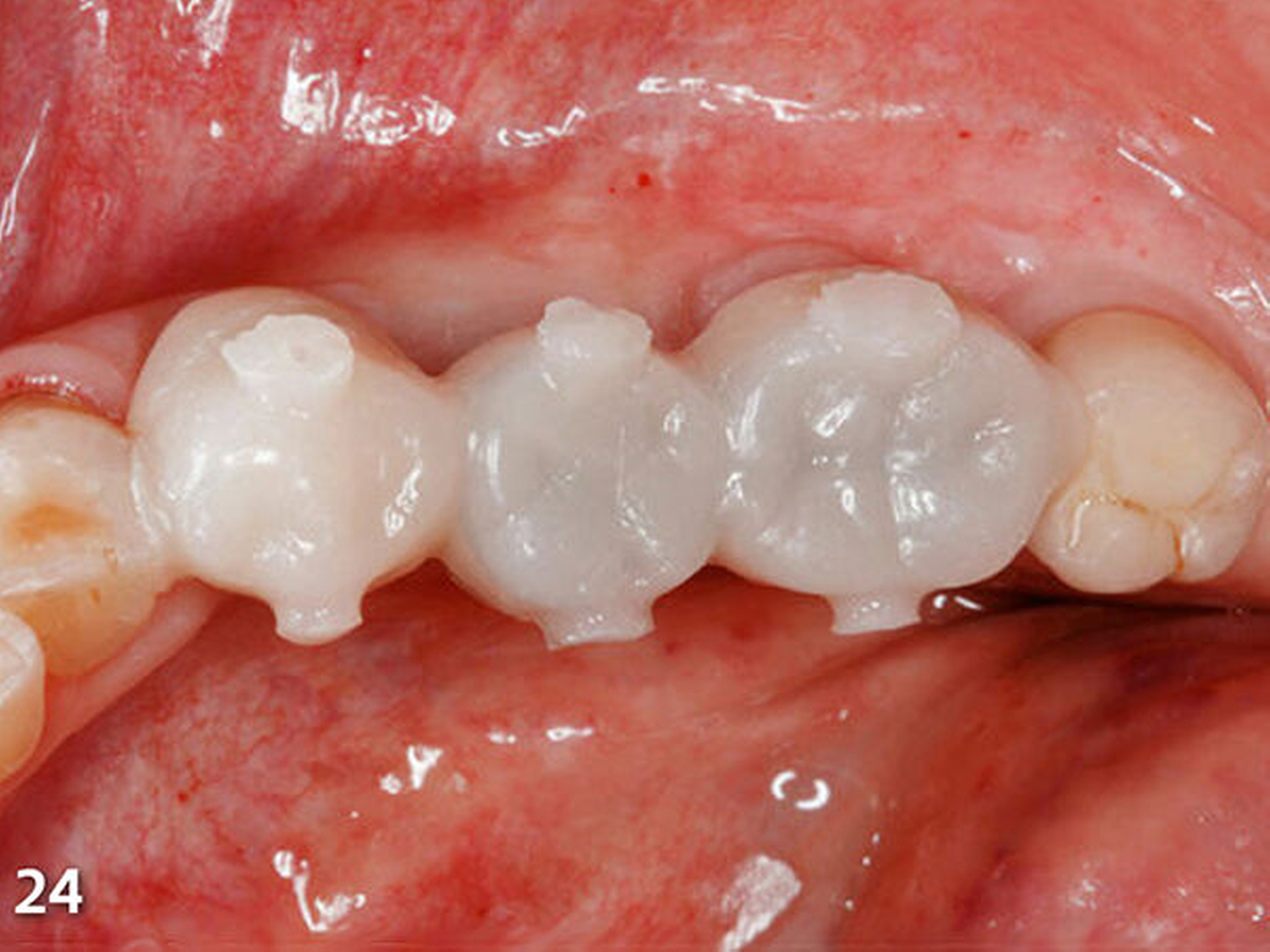
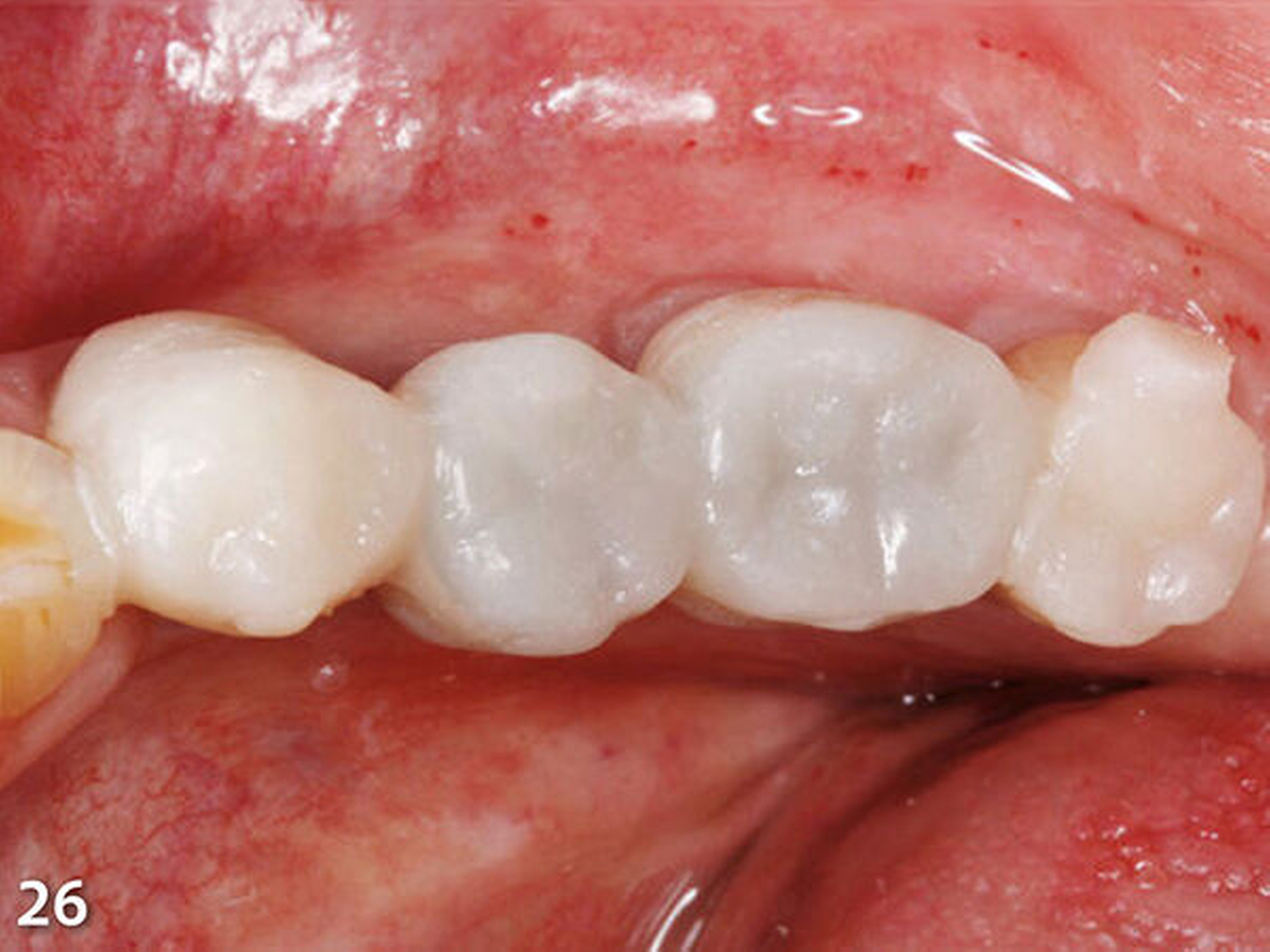
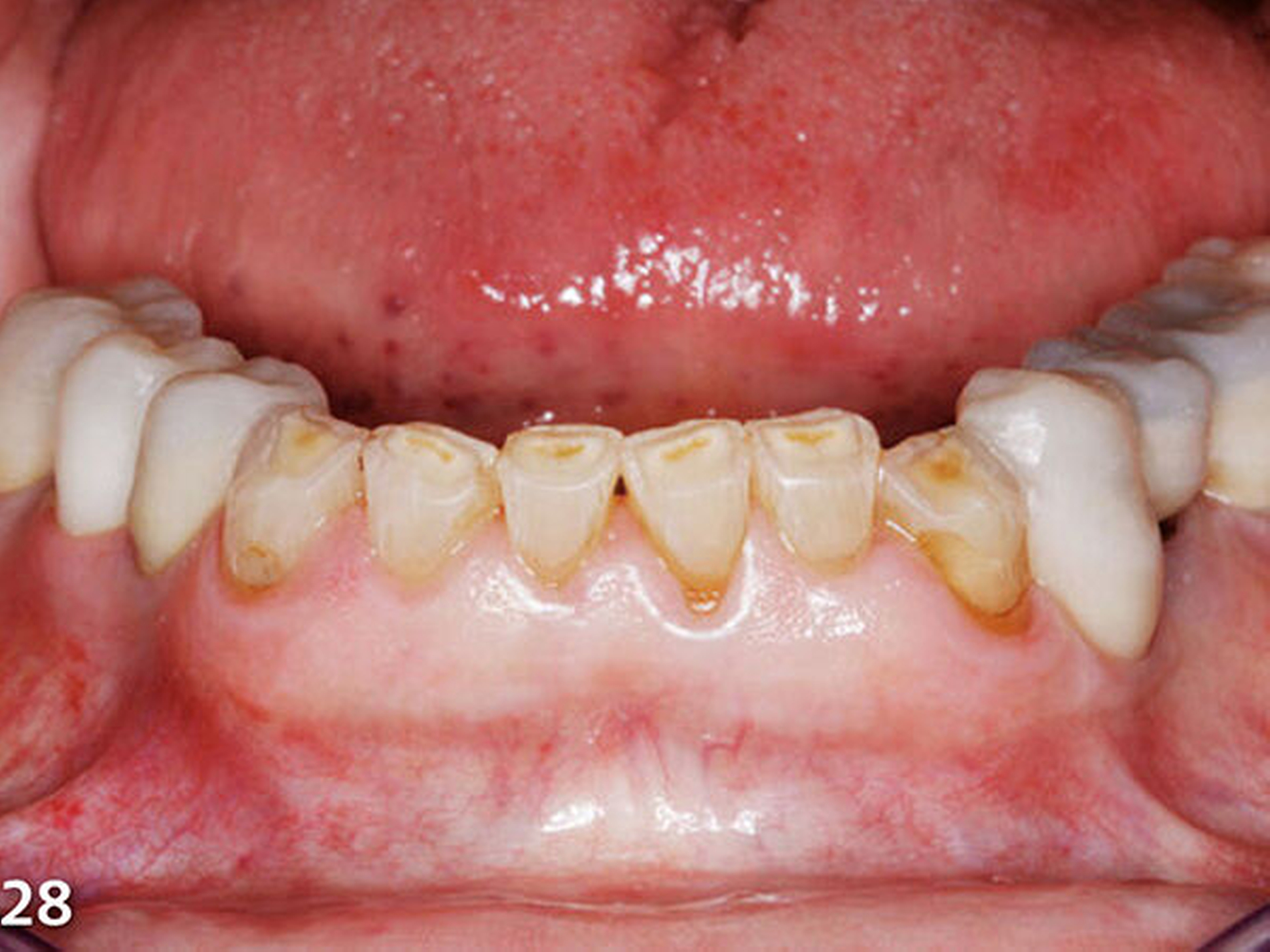
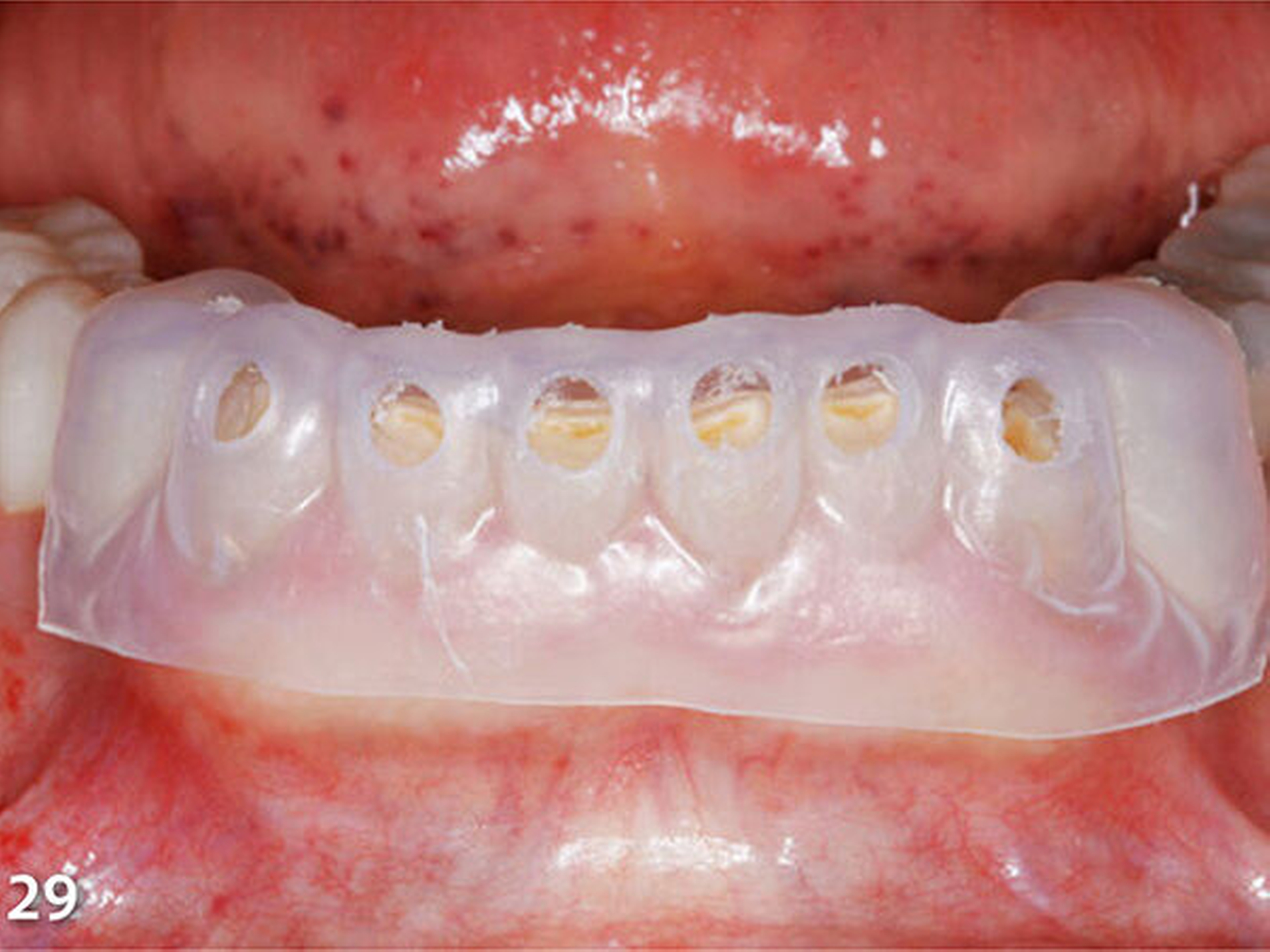
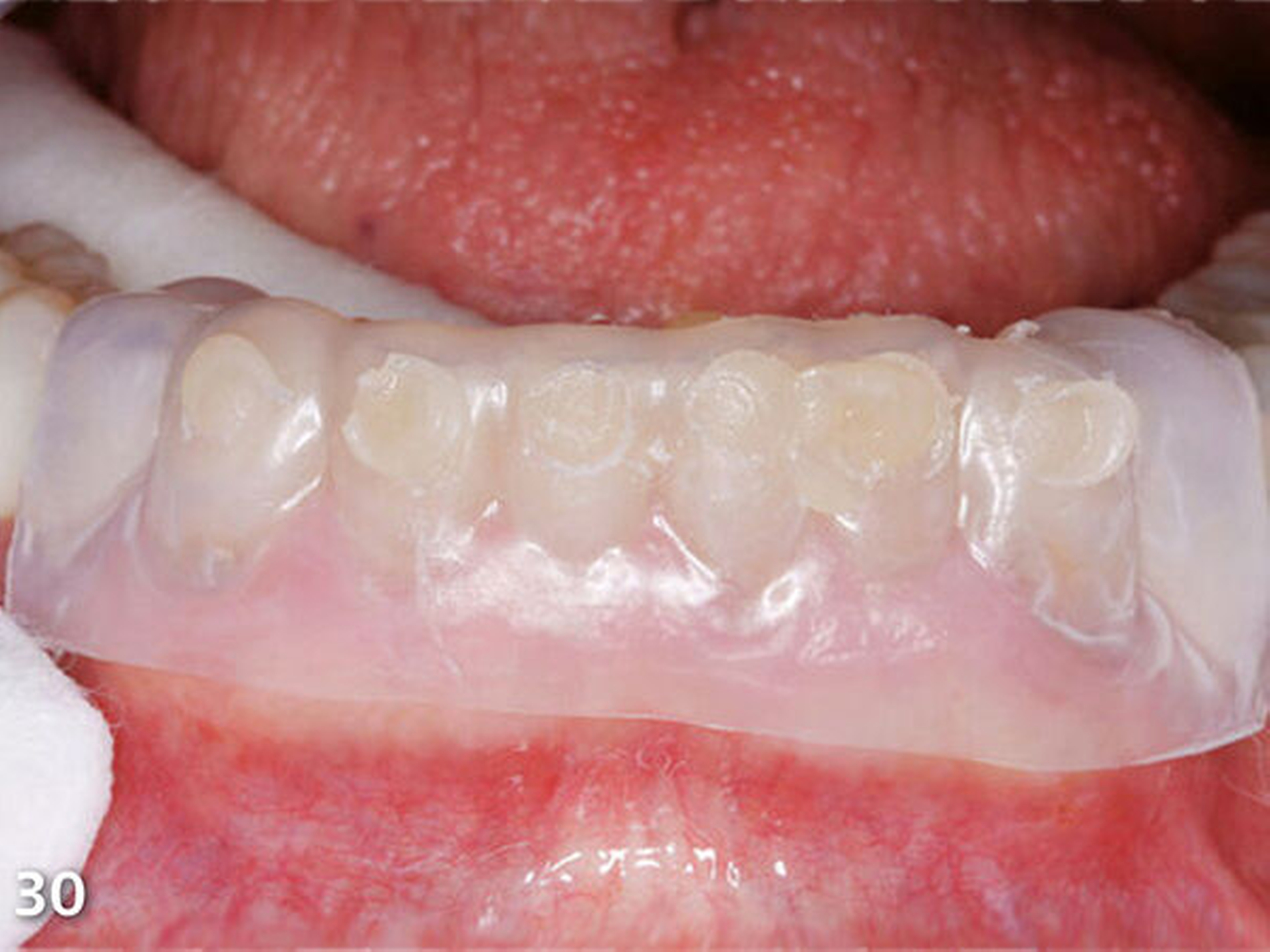
Analog erfolgte der Aufbau der Seitenzahnkauflächen der anderen Kieferhälfte ebenfalls in zwei Schritten (Abb.27). Durch den Aufbau aller Seitenzähne des Unterkiefers ist die temporäre Bisshebung bereits weitgehend abgeschlossen (Abb.28). Mit der dritten Übertragungsschiene (Schiene 3) (Abb.29) wurden die Unterkieferfrontzähne nach Ätzung der Zahnhartsubstanzen mit Phosphorsäure und nachfolgender adhäsiver Vorbehandlung inzisal aufgebaut (Abb.30).
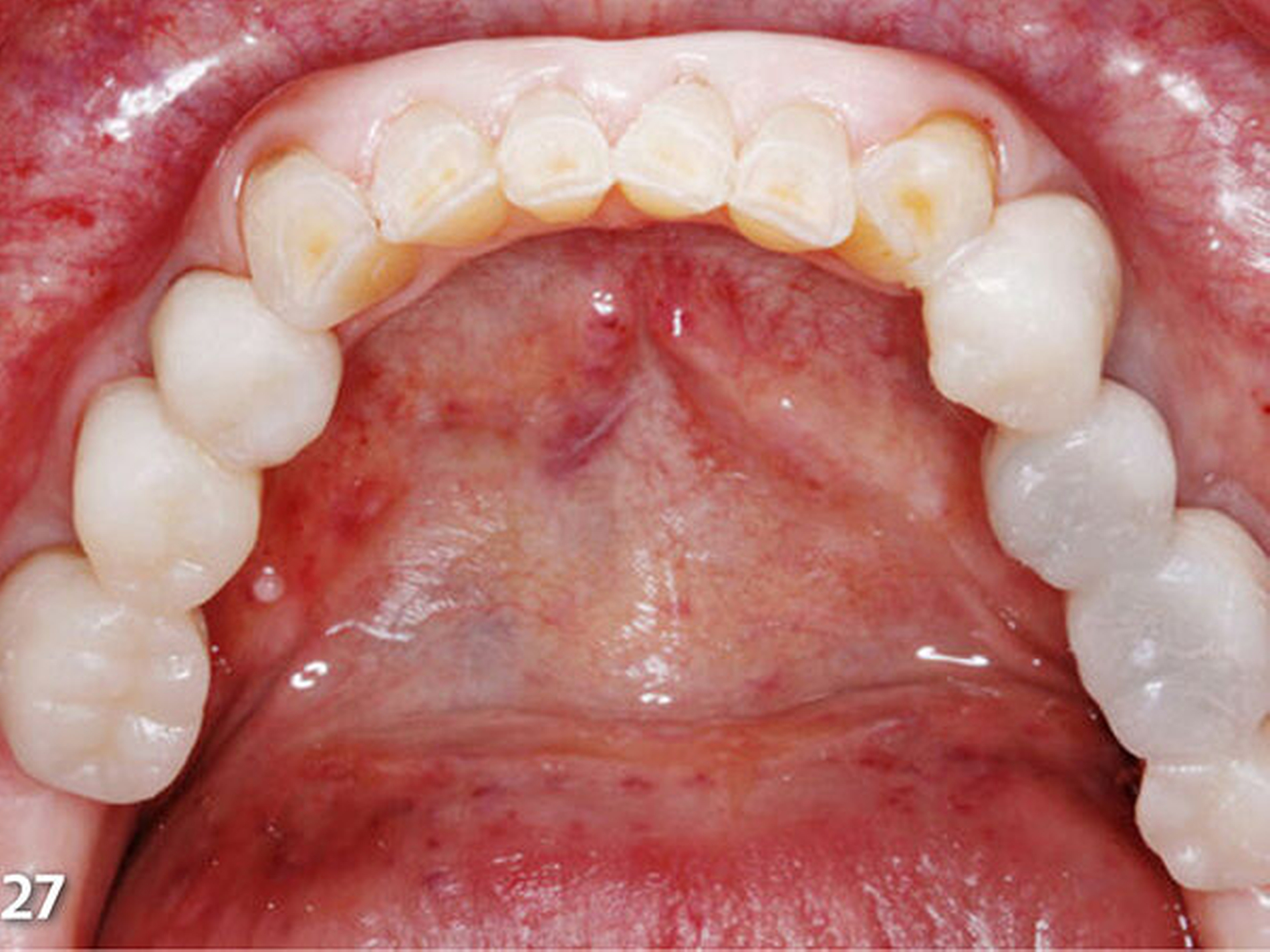
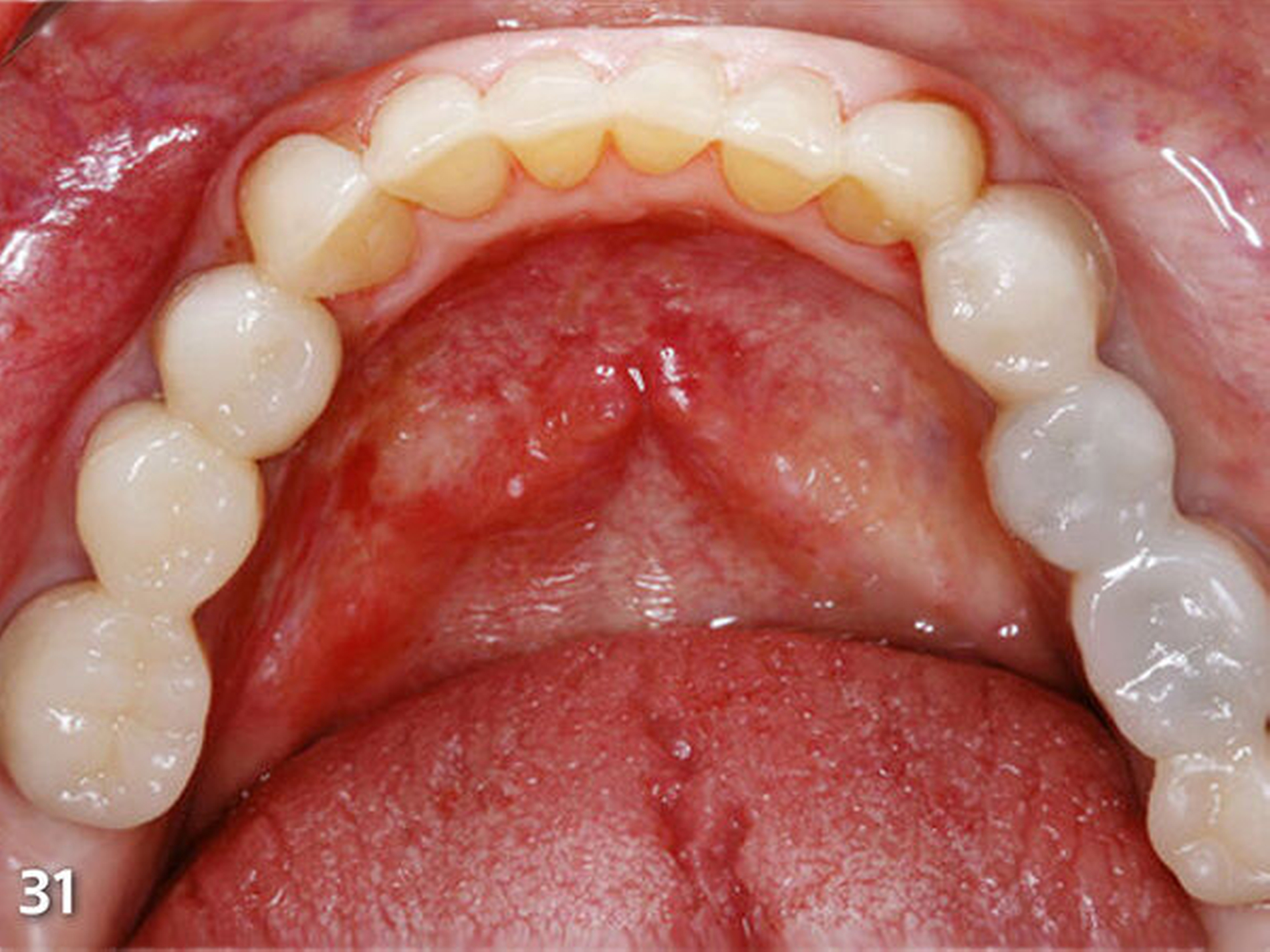
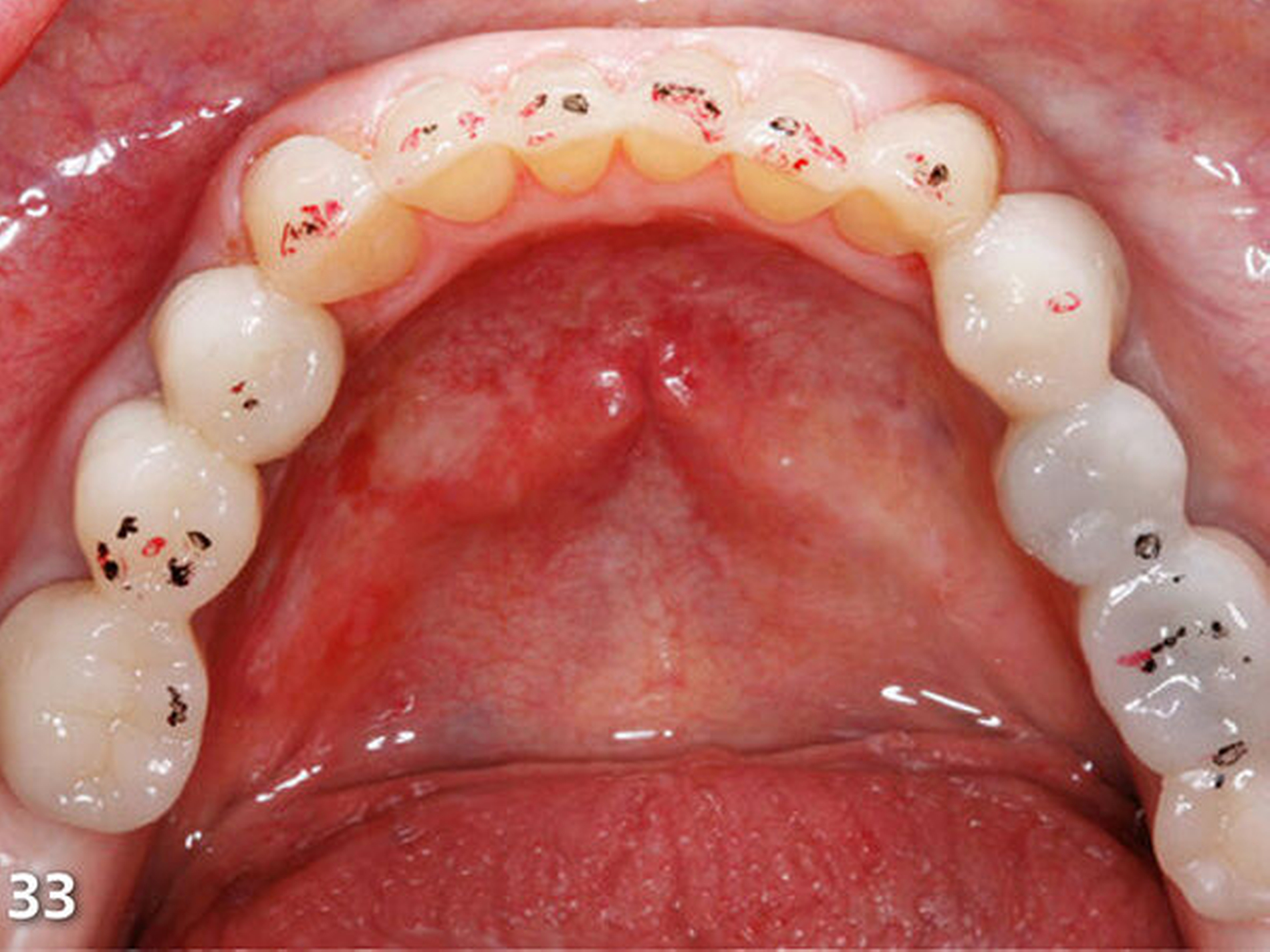
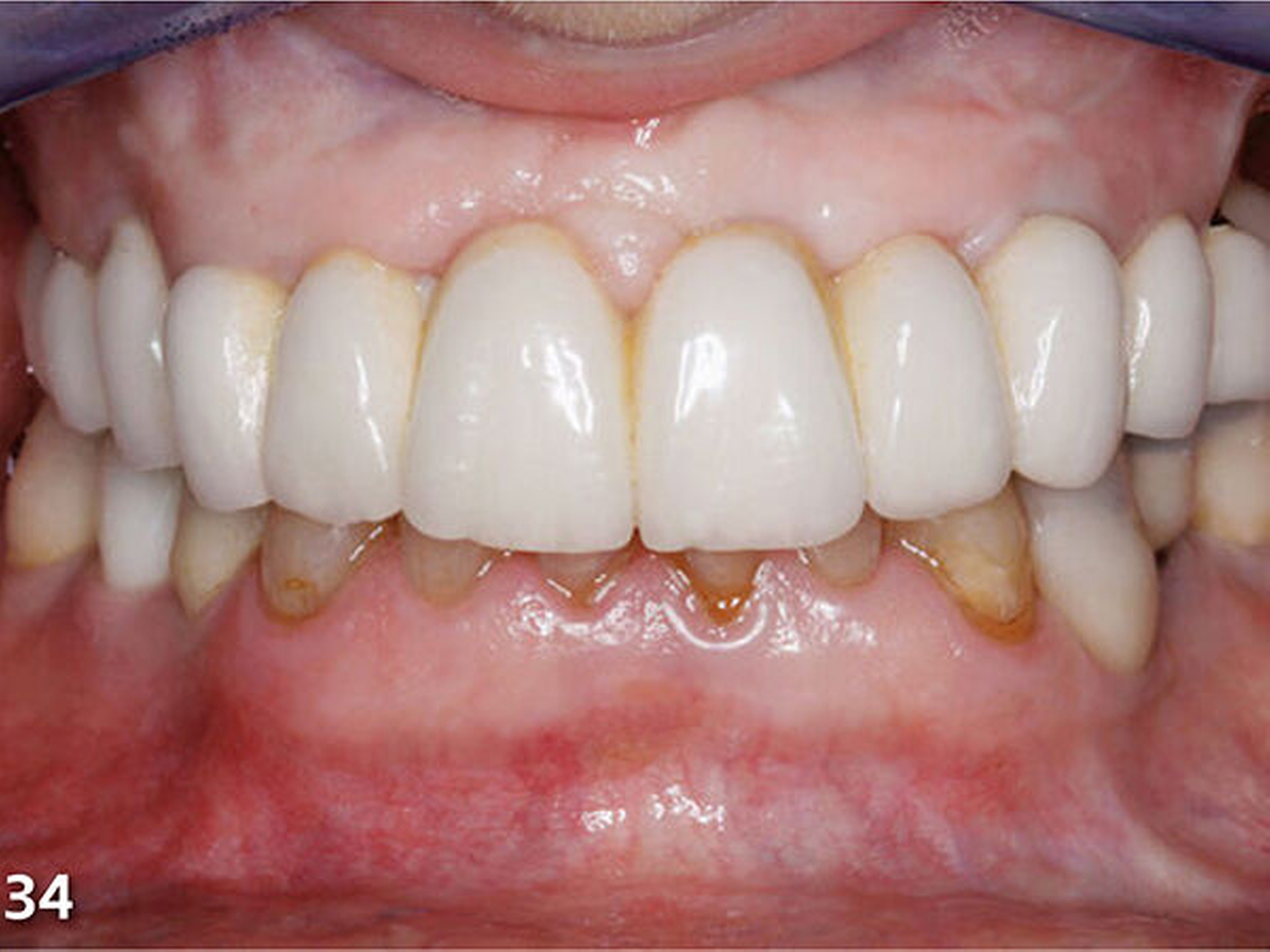
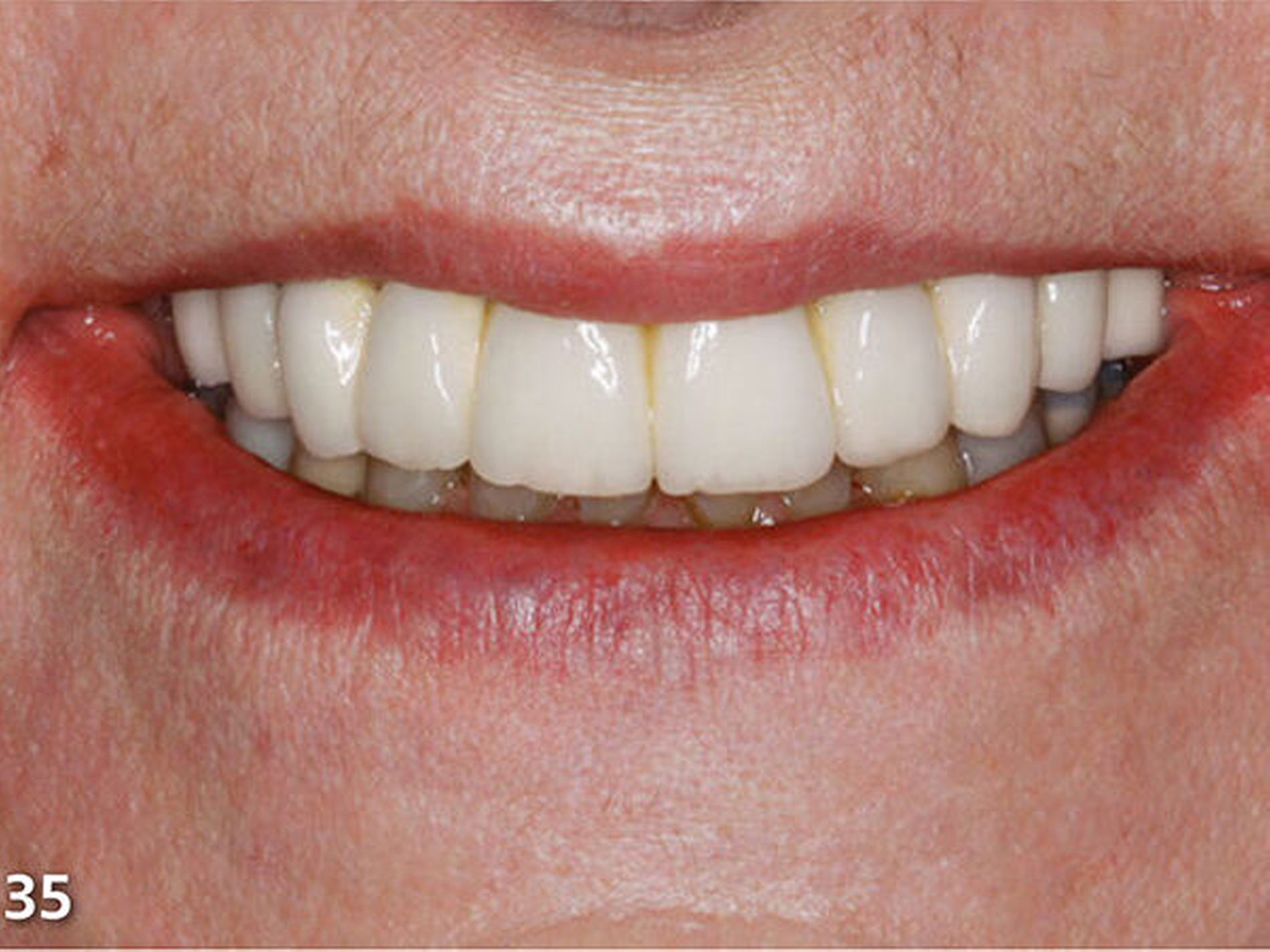
Nach dem Ausarbeiten und Polieren sämtlicher Restaurationen (Abb.31 und 32) wurden die statische und die dynamische Okklusion nochmals kontrolliert; es zeigte sich eine gute Übereinstimmung mit dem okklusalen Kontaktmuster aus dem Wax-up (Abb.33). Da sämtliche Restaurationen ohne Verabreichung von Lokalanästhesie aufgebaut wurden, konnte die Patientin sofort nach Abschluss der Behandlung, nach einer kurzen Phase der Lockerung der Kaumuskulatur, ein erstes positives Feedback zur neuen Unterkieferposition geben (Abb.34 und 35).
Aufgrund der Verblockung der Kompositsegmente im Frontzahnbereich und in den beiden Seitenzahnsegmenten wurde die Patientin zu einer peniblen Mundhygiene angewiesen, die regelmäßig im Abstand von sechs Wochen in der Praxis kontrolliert und durch eine professionelle Zahnreinigung ergänzt wurde.
Die zeitlich ausgedehnte langzeitprovisorische Phase mit den intraoral in der Spritzgusstechnik additiv direkt aufgebauten noninvasiven semipermanenten kauflächenbedeckenden Kompositrestaurationen („semipermanente Schiene“) gestattet eine umfassende funktionelle Überprüfung („Probefahrt“) der Reaktion aller beteiligten Gewebe sowie der Adaptation der Unterkieferposition an die neue horizontale Bisslage und Vertikaldimension der Okklusion (Ahlers & Edelhoff 2015; Edelhoff et al. 2012b; Gutowski & Stegmaier 2015).
Dadurch lässt sich eine hohe Vorhersagbarkeit für den Erfolg der in der nächsten Behandlungsphase anzufertigenden umfangreichen definitiven laborgefertigten Versorgungen erzielen. Gleichzeitig minimiert sich das Risiko für Komplikationen bzw. einen therapeutischen Misserfolg. Bei der vorgestellten Patientin wurde nach einer 6-monatigen komplikationslosen klinischen Funktionszeit mit der fest sitzenden „semipermanenten Schiene“ die letzte Phase der Therapie mit der Umsetzung der geplanten definitiven Versorgungen begonnen. Diese bestanden aus makroretentiven Verbundkronen im Seitenzahnbereich (Schweiger et al. 2013a, 2013b, 2014) und adhäsiv befestigten Teilkronen aus hochfester Glaskeramik für die Unterkieferfront.
Zusammenfassung des klinischen Vorgehens
Um mit dem vorgestellten intraoralen Spritzgussverfahren ein vorhersagbares und reproduzierbar hochwertiges Ergebnis zu erzielen, ist es wichtig, folgende Punkte zu beachten:
– Die vestibulär liegenden Einspritzöffnungen an den Schienen sollen im Durchmesser der Größe der Kompulenauslassöffnungen des verwendeten Komposits entsprechen, sodass die Kompulen exakt angeflanscht werden können. Dies garantiert einen ausreichenden Druckaufbau des zu injizierenden Komposits im Hohlraum der Schiene und sorgt somit für eine exakte Ausformung der Innenseite des Formträgers mit dem erwärmten Komposit ohne Einschluss von Luftblasen. Gleichzeitig entsteht so auf der bukkalen Außenseite kein Materialstau. Es ist darauf zu achten, dass diese vestibulären kreisförmigen Perforationen für jeden einzelnen aufzubauenden Zahn in vertikal und horizontal mittiger Position der Wachsaufbauten angebracht werden. Sind die Einspritzöffnungen zu weit okklusal positioniert, führt dies zur negativen Beeinträchtigung der okklusalen Gestaltung der Kompositaufbauten mit deutlichem Mehraufwand in der Ausarbeitung und zu einer Störung der aufgewachsten statischen und dynamischen Okklusion. Werden sie zu weit in zervikaler Richtung angebracht, wird ein Teil des einzubringenden Materialstroms von der Bukkalfläche des Zahnes blockiert.
– Anbringen von oralen Entlüftungsöffnungen an gleicher vertikaler und horizontaler Position wie die vestibulären Einspritzöffnungen, um dem überschüssig eingebrachten Kompositmaterial einen leichten und vor allem in der Richtung gesteuerten Abfluss zu erlauben. Dies minimiert das Risiko eines unerwünschten Abfließens überschüssiger Kompositmasse in approximal-zervikale Zahnbereiche, wo derartige Materialansammlungen bei positionierter Übertragungsschiene nur sehr schwierig zu versäubern wären. Durch die korrekte Positionierung der Entlüftungsöffnungen reduziert sich somit die Ausarbeitungszeit deutlich, ebenso wie die Gefahr der Ausbildung entzündlicher Prozesse im marginalen Parodont aufgrund verbliebener Materialüberschüsse.
– Während das erwärmte Komposit in die Hohlform der Schienen eingespritzt wird, müssen diese von der Assistenz an den mesialen bzw. distalen Abstützpunkten gut fixiert werden, damit sich die Schienen durch den Druck des einfließenden Materials nicht verformen oder aus der Endposition bewegen und somit Passungenauigkeiten in den Kompositaufbauten entstehen.
– Verwendung eines hochviskösen, abrasionsstabilen, seitenzahntauglichen Hybridkomposits. Dieses wird durch Erwärmung in einen fließsfähigen Zustand überführt (Viskositätsmodifikation), in dem es blasenfrei in den Hohlraum der Übertragungsschiene gespritzt werden kann. Nach Kontakt mit den aufzubauenden Zähnen erreicht es durch Wärmeleitung (Konduktion) schnell wieder seine ursprüngliche stand-feste Konsistenz. Dadurch ist in Verbindung mit den passgenauen Einspritz- und Entlüftungsöffnungen eine gute Kontrolle der Ausbreitungsrichtung des Materials möglich. Im Gegensatz hierzu wären bei Verwendung eines permanent niedrigviskösen, fließfähigen Komposits kein ausreichender Druckaufbau für eine blasenfreie Befüllung des Hohlraumes und darüber hinaus keine Kontrolle über die Ausbreitungsrichtung des überschüssigen Materialvolumens möglich. Ein fließfähiges Komposit könnte sich in den kaum zugänglichen Approximalräumen, wo sich die Überschussentfernung extrem schwierig gestaltet, ansammeln und so ein hohes Risiko für die Entstehung einer Gingivitis und Parodontitis bzw. Periimplantitis mit sich bringen.
– Bei der Auswahl des lichthärtenden Kompositmaterials ist darauf zu achten, dass beim einschrittigen Aufbau der Kauflächen deren Schichtstärke dessen maximale Durchhärtungstiefe nicht überschreitet. Üblicherweise beträgt diese bei konventionellen Kompositen ca. 2mm. Wird in extrem seltenen Fällen die Vertikaldimension so weit angehoben, dass eine 2-mm-Kompositschicht im Seitenzahnbereich pro Kiefer nicht ausreichen sollte, empfiehlt sich die Verwendung von hochviskösen Bulk-Fill-Kompositmaterialien. Diese können in einzelnen Schichtstärken von 4 bis zu 5 mm licht-gehärtet werden (Alrahlah et al. 2014; El Damanhoury & Platt 2014; Ilie et al. 2013). Das für die Übertragungsschienen angefertigte Wax-up gibt über die benötigten Schichtstärken genaue Auskunft.
– Zur Erzielung eines ausreichenden Polymerisationsgrads des Kompositmaterials und somit von guten mechanischen und physikalischen Eigenschaften sowie einer hohen Abrasionsstabilität ist eine adäquate Lichthärtungstechnik bei ausreichender Härtungszeit unter Verwendung einer lichtstarken Polymerisationslampe obligatorisch (Ferracane et al. 2013; Price et al. 2015; Roulet & Price 2014; Strassler & Price 2014a, 2014b).
– Unterstützung des Behandlers durch zwei Assistenzen: Assistenzperson 1 sorgt für den schnellen Nachschub der erwärmten Kompositkompulen aus dem Wasserbad, Assistenzperson 2 kümmert sich am Patienten um das Abhalten von Wangen und Zunge und fixiert gleichzeitig zuverlässig die Übertragungsschienen auf den Abstützungsarealen.
Wird das Verfahren wie beschrieben umgesetzt, lassen sich die fest sitzenden temporären Kauflächen nach Beendigung der Okklusionsschienentherapie mit minimalem intraoralem Nacharbeitungsbedarf zeitsparend und somit wirtschaftlich in der Praxis aufbauen. Als Zeitbedarf muss bei perfekter Vorbereitung der Übertragungsschienen im zahntechnischen Labor ein Aufwand von etwa 1 1⁄2-2 Stunden pro Kiefer am Patienten angesetzt werden.
Diskussion
Einige klinische Studien zeigen für Bisshebungen mit direkt intraoral aufgebauten Seitenzahnkauflächen aus Komposit gute Ergebnisse, allerdings existieren hierzu erst wenige Untersuchungen (Attin et al. 2015) mit einer jeweils eher geringen Patientenzahl (n=6 bis18) über bisher nur mittelfristige Beobachtungszeiträume (Attin et al. 2012; Hamburger et al. 2011; Ramseyer et al. 2015; Schmidlin et al. 2009b). Bei niedergelassenen Zahnärzten trifft die Methode der Bisshebung mit direkten Kompositen aber trotzdem bereits auf eine gute Akzeptanz (Attin et al. 2015; Tauböck et al. 2012). In einem Review-Artikel aus dem Jahr 2012 wird die Durchführung von Bisshebungen mit direkten Kompositrestaurationen zwar als eine Methode mit guter mittelfristiger Prognose bezeichnet, auf langfristige Sicht erscheinen Metall- oder Keramikonlays aufgrund werkstoffkundlicher Überlegenheit (z.B. Verschleissverhalten) aber geeigneter (Abduo & Lyons 2012).
Der Vorteil direkter Kompositrestaurationen liegt vor allem in deren Defektorientierung und somit geringen Invasivität, der einfachen Reparaturmöglichkeit und den im Vergleich zu indirekten Verfahren geringeren Kosten (Abduo & Lyons 2012; Bartlett 2016; Opdam et al. 2016; Reston et al. 2012; Tauböck & Attin 2016). Bei der Anwendung direkter Kompositrestaurationen zum ausschließlichen Aufbau der verloren gegangenen okklusalen anatomischen Bereiche entfallen im Regelfall zusätzliche Präparationsmaßnahmen an den betroffenen Zähnen. Bei indirekten Versorgungen muss abhängig vom verwendeten Verfahren und Restaurationswerkstoff eine zusätzliche Präparation an den beteiligten Zähnen durchgeführt werden, wenn das Ausmaß der Bisshebung die Mindestschichtstärke des Werkstücks unterschreitet (Attin et al. 2015). Allerdings ist bei Patienten, die unter stark fortgeschrittenem, generalisiertem erosiv-abrasivem Zahnhartsubstanzverlust mit deutlichem Absinken der Vertikaldimension leiden, eine komplexe Rekonstruktion mit indirekten Restaurationen (Table Tops, Teilkronen, Kronen) oft vorteilhaft bzw. unvermeidbar (Jaeggi et al. 2006; Peutzfeldt et al. 2014). Dies trifft vor allem auf klinische Situationen zu, in denen Bereiche ausgeprägten okklusalen Hartsubstanzverlustes in gleichzeitig vorhandene bukkal-erosive Läsionen übergehen bzw. mit Defekten von Zahnhalskaries zusammenfallen, oder auf Zähne, bei denen die ursprüngliche Zahnform nur mehr schwer erkennbar ist (Jaeggi et al. 2006; Peutzfeldt et al. 2014).
Gegebenenfalls können bei einer Bisshebungstherapie mit der direkten Komposittechnik orale bzw. bukkale Zahnhartsubstanzdefekte oder kariöse Läsionen vorab mit separaten Kompositversorgungen restauriert und anschließend die okklusalen Kompositrestaurationen unter Anwendung spezieller Adhäsivtechniken an diesen befestigt werden (Attin et al. 2015).
Das in diesem Artikel vorgestellte Vorgehen mit semipermanenten Kauflächenanteilen aus Komposit ist eine Möglichkeit, bei komplexen prothetischen Versorgungen mit Anhebung der Vertikaldimension der Okklusion die Phase zwischen der herausnehmbaren Okklusionsschiene und der Anfertigung der definitiven Restaurationen zu überbrücken. Üblicherweise wird während dieser für einen Zeitraum von circa sechs bis zwölf Monaten angesetzten Phase der „Probefahrt“ ansonsten mit laborgefertigten Langzeitprovisorien, im Dentallabor konventionell bzw. mit CAD/CAM-Verfahren hergestellten Repositions-Onlays/-Veneers aus Kunststoff bzw. Komposit oder mit direkten Kompositrestaurationen gearbeitet (Ahlers & Edelhoff 2015; Edelhoff et al. 2012a, 2012b; Willhite 2012).
Es sei ausdrücklich betont, dass die in diesem Artikel präsentierte Technik nicht zur permanenten Versorgung geeignet ist, da mit einer derart ausgeführten Spritzgusstechnik keine separierten Einzelzahnrestaurationen hergestellt werden, sondern eine Verblockung ganzer Segmente stattfindet, mit allen hiermit verbundenen Nachteilen, insbesondere der für den Patienten stark eingeschränkten Möglichkeit, die betroffenen Interdentalräume suffizient zu reinigen. Diese Methode sollte somit auch nur bei Patienten mit guter Mundhygiene und hoher Compliance eingesetzt werden.
Im Gegensatz zu jenen Verfahren, die eine längerfristige Bisshebung mit direkten Kauflächenaufbauten aus Komposit zum Ziel haben (Ahlers & Edelhoff 2015; Attin et al. 2012; Friese 2004; Hamburger et al. 2011, 2015; Hamburger 2014; Opdam et al. 2016; Perrin et al. 2013; Schmidlin et al. 2009a, 2009b, 2009c; Spreafico 2010; Tauböck et al. 2011, 2012; Tepper & Schmidlin 2005) und daher deutlich kompliziertere bzw. schwieriger durchzuführende, chairside aufwendigere und zeitintensivere Techniken zur Applikation des Komposits und zur Einzelzahnseparation (Matrizen, Teflonband) – die unter den Übertragungshilfen (Schienen, Silikonstempel) teilweise kompliziert einzusetzen sind – anwenden, ist diese lediglich auf temporären Verbleib ausgerichtete Methode, bei entsprechender Vorbereitung im zahntechnischen Labor, am Patienten schnell und somit relativ kostengünstig umzusetzen.
Das Vorgehen mit adhäsiv befestigten langzeitprovisorischen Kompositaufbauten bringt für die zu einem späteren Zeitpunkt erfolgende Herstellung und Eingliederung von indirekten Versorgungen mehrere bedeutende Vorteile. Neben einer funktionellen Überprüfung und der Möglichkeit der Durchführung eventuell notwendiger Korrektur- bzw. Feinjustierungsmaßnahmen an der neuen statischen und dynamischen Okklusionsbeziehung auf Basis einer gesicherten neuen Vertikaldimension und horizontalen Bisslage besteht für das Behandlungsteam die Möglichkeit, den Patienten in dieser Phase mit anti-erosiven/-abrasiven Strategien mit Blick auf die Nahrungsaufnahme, bei den Mundhygienemaßnahmen und gegebenenfalls bei der Kontrolle von Habits bzw. Bruxismus zu unterstützen.
Einen großen Vorteil stellt bei der Anfertigung der definitiven Restaurationen die Option dar, einen komplexen Fall, der alle Zähne eines oder beider Kiefer umfasst, in ein segmentweises, z.B. sextantenweises, Vorgehen mit weniger gleichzeitig zu präparierenden und abzuformenden Zähnen mit jeweils kürzeren und den Patienten wie das Behandlungsteam weniger belastenden Therapiesitzungen aufzuteilen (Mizrahi 2008; Stumbaum et al. 2010). Werden alle Zähne eines Kiefers auf einmal präpariert, besteht die Möglichkeit, die erarbeitete Kieferrelation wieder zu verlieren, wenn nicht geeignete Vorsichtsmaßnahmen – wie z.B. die Verwendung eines zuvor hergestellten Artikulatorregistrats (Hajto et al. 2008; Heimann & Jahn 2008) – zur Vermeidung dieses Risikos ergriffen werden; dieses Risiko ist beim sextantenweisen Vorgehen nahezu ausgeschlossen. Nicht zuletzt bieten die befestigten, anatomisch korrekt ausgeformten okklusalen Kompositaufbauten die Möglichkeit einer einfachen Anfertigung der Chairside-Provisorien für die Zeit der Laborphasen.
In den Schlussfolgerungen zweier Review-Artikel desselben Erstautors zum Themenkomplex der Bisshebung aus dem Jahr 2012 wird bei korrekter Indikationsstellung ein dauerhaftes Anheben der Vertikaldimension um bis zu 5 mm als sicheres und vorhersagbares Verfahren ohne schädliche Konsequenzen für das stomatognathe System beschrieben (Abduo 2012; Abduo & Lyons 2012). Für Behandlungsmaßnahmen zur Anhebung der Vertikaldimension der Okklusion wird bei Patienten ohne craniomandibuläre Dysfunktion (CMD) eine Schienentherapie als nicht nötig erachtet, da eine herausnehmbare Schiene unter Umständen Beschwerden und Symptome hervorruft, die offenbar eher auf das Tragen der Apparatur als auf die eigentliche Bisshebung zurückzuführen sind (Abduo 2012; Abduo & Lyons 2012).
Allerdings beruht diese Erkenntnis auf der Auswertung einer nur sehr kleinen Anzahl (n=9) von Studien, die zudem sehr heterogen imexperimentellen Design sind (Abduo 2012). Im vorliegenden Patientenfall fand eine Bisshebung auf Implantaten statt. Bei implantatgetragenen Restaurationen sind ein Anstieg der Bisskraft und eine Reduktion des Feedbacks von Mechanorezeptoren aus dem parodontalen Ligament zu verzeichnen (Ormianer & Palty 2009). Diese Faktoren können die Fähigkeit eines Implantatpatienten vermindern, sich an eine neue Vertikaldimension der Okklusion anzupassen, bzw. können durch die erhöhten Kräfte die Unversehrtheit der Implantate und implantatgetragener Restaurationen gefährdet werden (Ormianer &Palty 2009).
In solchen Fällen ist das Risiko von Frakturen von Keramikverblendungen im Vergleich zu natürlichen Zähnen deutlich erhöht (Kinsel & Lin 2009; Walther 2016). Implantatgetragene fest sitzende prothetische Restaurationen zeigen zwar hohe Überlebensraten nach zehn Jahren intraoraler Verweildauer, allerdings stellen Abplatzungen der Verblendkeramik (20 Prozent) eine häufige Komplikation dar (Wittneben et al. 2014).
Attrition ist dabei mit einem signifikant erhöhten Risiko für Keramikchipping und -frakturen vergesellschaftet. Keramikfrakturen an fest sitzenden implantatgetragenen Versorgungen wurden mit einer Prävalenz von 10,9 Prozent, 21,9 Prozent und 26,9 Prozent in Dentitionen ohne, mit lokal begrenztem bzw. mit generalisiertem Auftreten von Attrition festgestellt (Wittneben et al. 2014). Die Problematik der Keramikabplatzungen wird auch in einer Konsensuserklärung zu restaurativen Materialien und Techniken bei Implantatbehandlungen thematisiert (Wismeijer et al. 2014). Bei der Patientin des hier beschriebenen Fallberichts wurde in der Eingangsuntersuchung Bruxismus dokumentiert. Bruxismus stellt aufgrund der auftretenden exzessiven Kräfte im Regelfall ein klinisches Problem mit potenziell schädlichen Konsequenzen für dentale, parodontale und muskuläre bzw. skelettale Gewebe dar, ebenso wie für zahnärztliche Restaurationen und Implantate (Lobbezoo et al. 2006b). In einem systematischen Review aus dem Jahr 2014 wird Bruxismus als Risikofaktor für mechanische Komplikationen – wie Keramikchipping bzw. -frakturen, Schraubenlockerung und Abutmentfrakturen – bei implantatgetragenen Restaurationen aufgeführt (Mafredini et al. 2014). In einem weiteren Review-Artikel zu Implantatversorgungen wurde ebenfalls ein erhöhtes mechanisches und technisches Risiko bei Bruxern festgestellt (Salvi &Bragger 2009).
Implantatgestützte metallkeramische Einzelkronen und Brücken weisen ein signifikant höheres Risiko für Keramikfrakturen bei Patienten mit Bruxismus auf (Kinsel &Lin2009). Das Risiko für Keramikabplatzungen ist auch gesteigert, wenn die Gegenbezahnung ebenfalls implantatgetragen ist (Kinsel &Lin 2009). Aufgrund der hohen Kräfte, die bei Bruxismus auf implantatgetragene Restaurationen einwirken, ist zur Vermeidung von Keramikfrakturen der Einsatz von Metallkauflächen in Erwägung zu ziehen (Misch 2002). Dies wird in der heutigen Zeit allerdings vielfach nicht mehr toleriert, da die ästhetischen Ansprüche der meisten Patienten auch im Seitenzahnbereich mittlerweile sehr hoch sind. Generell sollten Patienten mit deutlich ausgeprägtem Bruxismus von einem Prothetiker, der mit den aktuellen Konzepten der Therapie von CMD und Bruxismus vertraut ist, sorgfältig und vorsichtig behandelt werden (Manfredini & Poggio 2016).
Veränderungen an der horizontalen Kieferposition (in zentrischer Relation) oder eine Anhebung der Vertikaldimension im Rahmen umfangreicher zahnärztlicher Therapiemaßnahmen sollten nur aufgrund fundierter prothetischer Erfordernisse (z.B. Retentionsprobleme an stark abradierten Zähnen, ungenügende intermaxilläre Platzverhältnisse zur Restauration bzw. zum Ersatz von Zähnen oder ästhetische Erfordernisse) erfolgen, und die erfolgreiche Adaptation an diese neue Position sollte zuvor über einen längeren Zeitraum mit Interimsrestaurationen getestet werden (Celenza 1984; Manfredini & Poggio 2016). Die Anwendung langzeitprovisorischer Restaurationen und deren Einsatz als Prototypen für die Anfertigung der definitiven Versorgungen ist voraussichtlich immer noch die beste Option, um umfassende komplexe prothetische Rehabilitationen mit irreversiblen okklusalen Veränderungen an funktionsgesunden Patienten genauso wie an Patienten mit CMD-Problemen und/oder Bruxismus mit größtmöglicher Sicherheit abzuschließen, auch wenn dieses Vorgehen mehr auf praktischen Erfahrungen als auf wissenschaftlicher Evidenz basiert (Manfredini & Poggio 2016).
Komplexen prothetischen Behandlungsfällen mit multiplen betroffenen Zahneinheiten muss daher speziell bei Bruxismuspatienten aufgrund der möglichen schwerwiegenden biologischen und mechanischen Konsequenzen bereits in der Planungsphase entsprechend hohe Aufmerksamkeit zuteil werden, es ist ein den potenziellen Risiken angemessener Therapieansatz zu wählen, und große Sorgfalt in der Ausführung der Heilbehandlung ist obligatorisch (Lobbezoo et al. 2006a, 2006b; Manfredini et al. 2011; Manfredini & Poggio 2016).
In den Schlussfolgerungen eines systematischen Reviews einer multinationalen Expertengruppe zur Thematik der Behandlungsoptionen bei Zahnverschleiß aus dem Jahr 2014 wird ein mehrschrittiges Verfahren zur Therapie des Abrasionsgebisses – beginnend mit einer herausnehmbaren Schiene, gefolgt von langzeitprovisorischen Versorgungen und abgeschlossen mit der Anfertigung der definitiven Restaurationen – empfohlen (Muts et al. 2014). Es wird bemängelt, dass zu dem Thema derzeit keine evidenzbasierten Leitlinien existieren, die dem Zahnarzt helfen könnten, die am besten geeignete Therapievariante auszuwählen (Hurst 2011; Muts et al. 2014). Im Moment kann sich der Kliniker nur an Expertenmeinungen orientieren (Muts et al. 2014). Um den zuvor genannten Aspekten eines deutlich erhöhten Risikos prothetischer Rekonstruktionen auf Implantaten bzw. bei Patienten mit Bruxismus Rechnung zu tragen, wurde daher im Fall der hier beschriebenen Patientin, die im Seitenzahnbereich bis auf einen Prämolaren eine ausschliesslich auf Implantaten abgestützte Okklusion bei gleichzeitig manifestem Bruxismus aufwies, für maximale Sicherheit und Vorhersagbarkeit der geplanten Bisshebung ein 3-schrittiges Vorgehen (Brix &Edelhoff 2011; Edelhoff et al. 2011a, 2011b, 2012; Güth et al. 2012, 2014; Mehta et al. 2012; Mizrahi 2008; Schweiger &Edelhoff 2012; Stumbaum et al. 2010) angewendet, wenngleich dies heute bei funktionsgesunden Patienten nicht mehr generell empfohlen wird (Abduo &Lyons 2012).
Nach der erfolgreichen Überprüfung der neuen therapeutischen Position des Unterkiefers in der zentrischen Kondylenposition bei gleichzeitiger Anhebung der Vertikaldimension mit einer herausnehmbaren Positionierungsschiene im ersten, zu jedem Zeitpunkt vollkommen reversiblen Schritt wurde diese Kieferrelation im zweiten Schritt mit einem temporären Aufbau der Kauflächen sämtlicher Unterkieferseitenzähne mit Komposit als „fest sitzende Schiene“ (höherer Patientenkomfort, nicht auf Compliance des Patienten in Bezug auf das Tragen der Schiene angewiesen) für einen längeren Zeitraum geprüft. In diesem Zeitraum der langzeitprovisorischen „Probefahrt“ kann eine sich gegebenenfalls noch als notwendig herausstellende Feineinstellung der statischen und dynamischen Okklusion erfolgen. Der abschließende dritte Schritt (nicht Gegenstand dieses Artikels) bestand im Austausch der semipermanenten Kompositkauflächen durch definitive makroretentive Verbundkronen im Seitenzahnbereich (Schweiger et al. 2013a, 2013b, 2014) und adhäsiv befestigte Teilkronen aus hochfester Glaskeramik in der Unterkieferfront.
Schlussfolgerung
Im vorgestellten Fallbericht wird eine praxisrelevante, zeitsparende Möglichkeit zum direkten intraoralen Aufbau von langzeitprovisorischen Kompositkauflächen mit einem Spritzgussverfahren inklusive des kompletten zahnärztlichen und zahntechnischen Workflows vorgestellt.
Abstract : ManhartJ:Temporary increase of occlusal vertical dimension with direct composite using a simplified injection molding technique – Prearrangement for subsequent lab-made restorations (in German). SWISS DENTAL JOURNAL SSO127: 413–429 (2017) The comprehensive dental rehabilitation of complex prosthetic cases is often associated with increasing occlusal vertical dimension and transferring horizontal mandibular position in centric relation. The newly defined position of the mandibula should be functionally and esthetically evaluated for a longer time period before irreversible measures are performed. This case report discusses in detail a time-saving and economic direct method for increasing occlusal vertical dimension with longterm provisional composite restorations using a simplified injection molding technique and illustrates the complete intraoral and laboratory workflow.
Dieser Artikel ist ein Nachdruck aus dem Swiss Dental Journal SSO 127/2017.
Prof. Dr. Jürgen Manhart
Poliklinik für Zahnerhaltung und Parodontologie der Universität München
Goethestrasse 70D-80336 München
E-Mail: manhart@manhart.com
Internet: www.manhart.com, www.dental.education