Ektodermale Dysplasie bei einer siebenjährigen Patientin
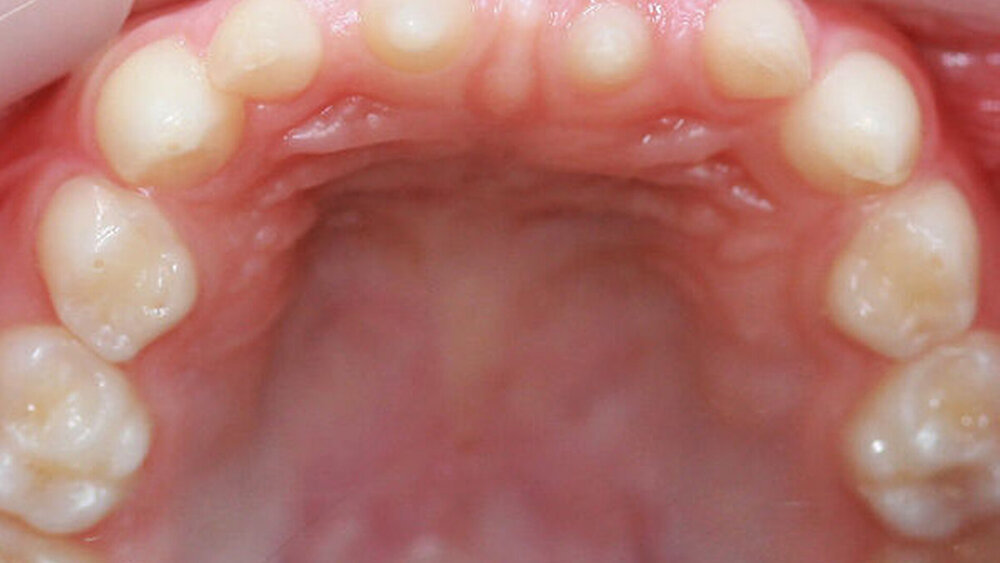
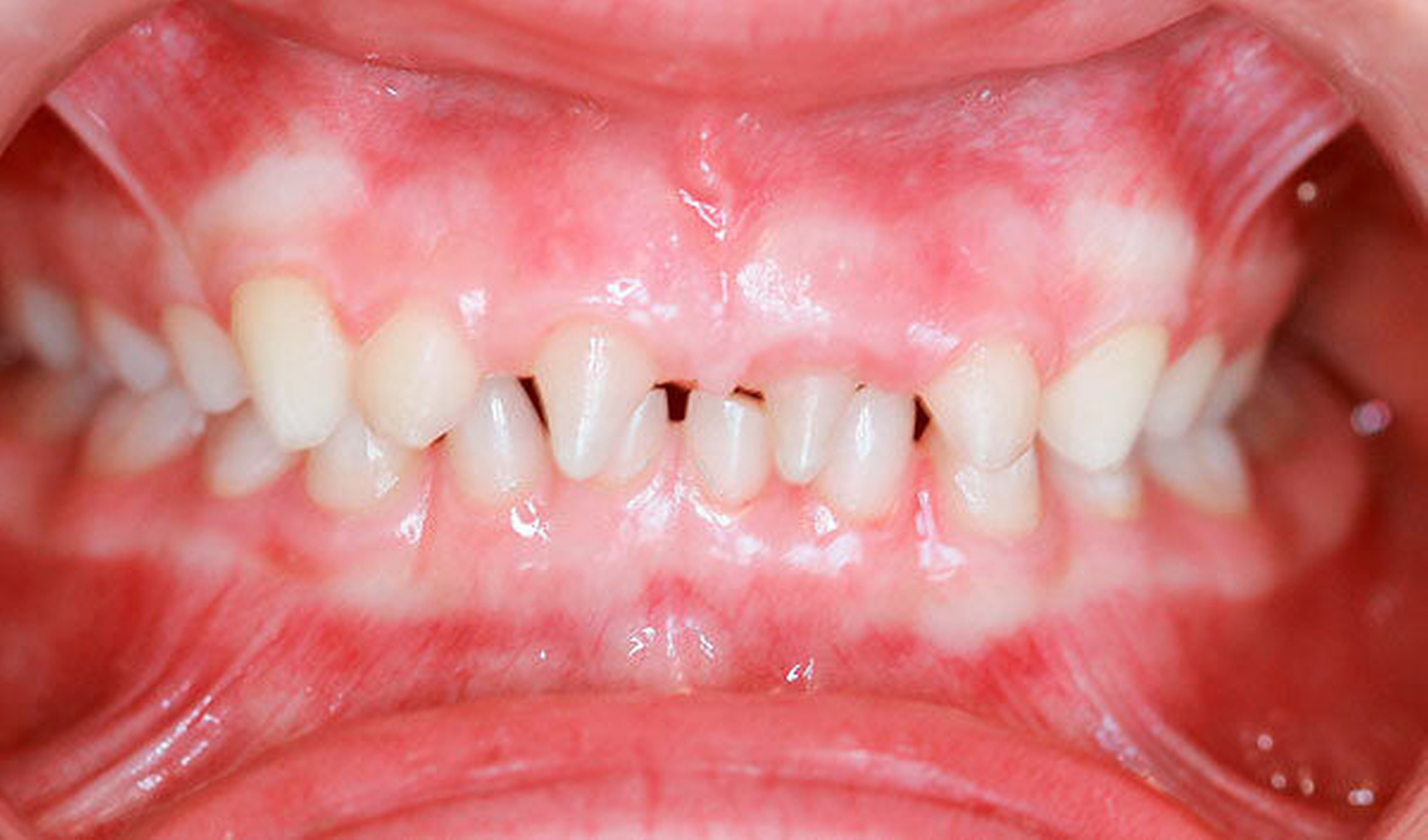
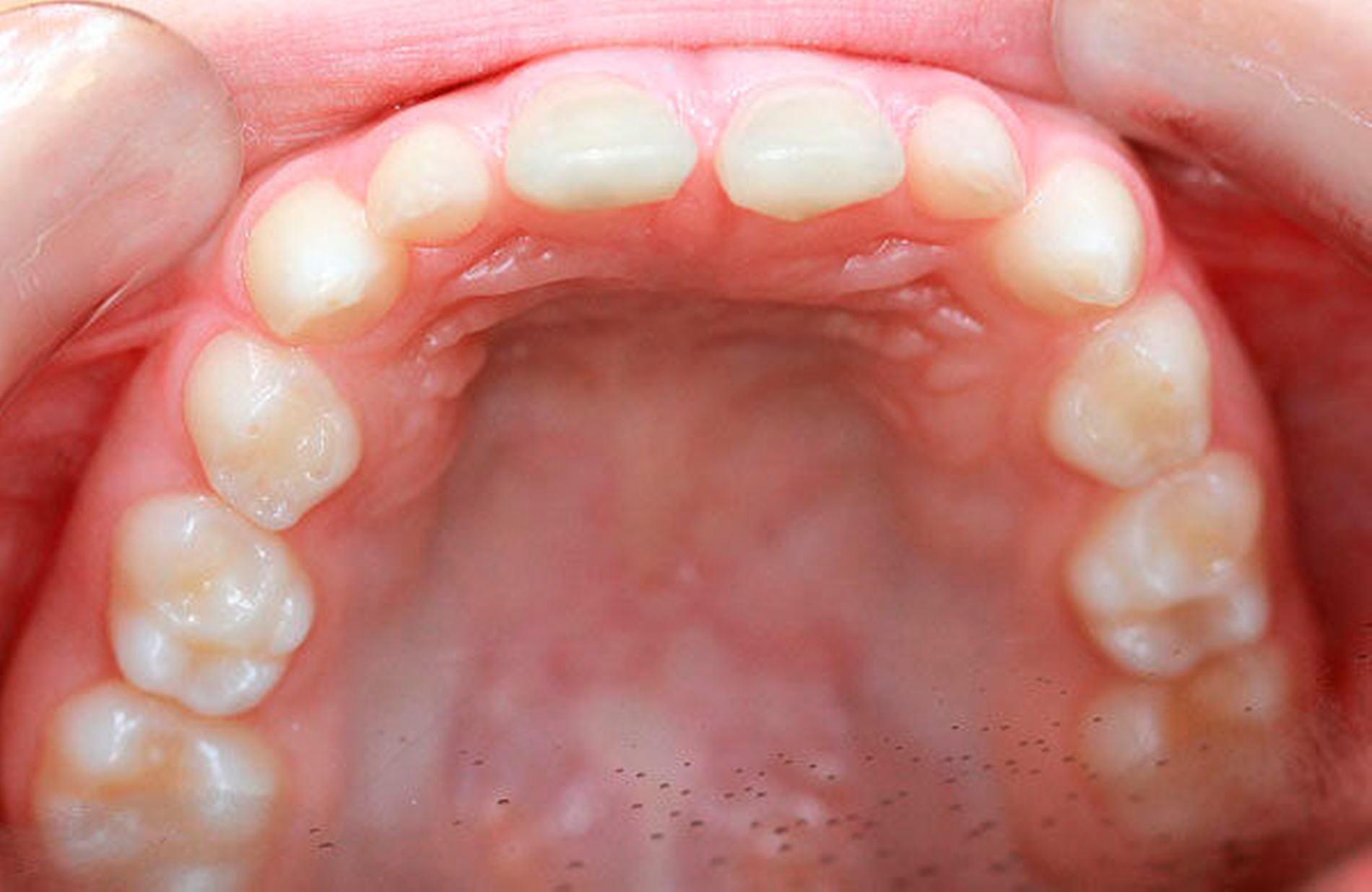
Ein siebenjähriges Mädchen wird im August 2017 aufgrund auffällig vieler Nichtanlagen in unsere Praxis für Kinder- und Jugendzahnheilkunde in Beckum überwiesen. Extraoral zeigte es keine markanten Auffälligkeiten, die Gesichtssymmetrie war weitgehend harmonisch, das Haar dunkel und dicht gewachsen. Intraoral zeigte sich ein Wechselgebiss in der ersten Phase des Zahnwechsels mit einem permanenten Zapfenzahn 11 sowie einem weiter palatinal stehenden Zapfenzahn 21 mit dem persistierenden Milchzahn 61. Die Molaren (16, 26, 36 und 46) waren in die Zahnreihen eingeordnet (Abbildungen 1 und 2). Das gesamte Gebiss war kariesfrei, die häusliche Mundhygiene gut.
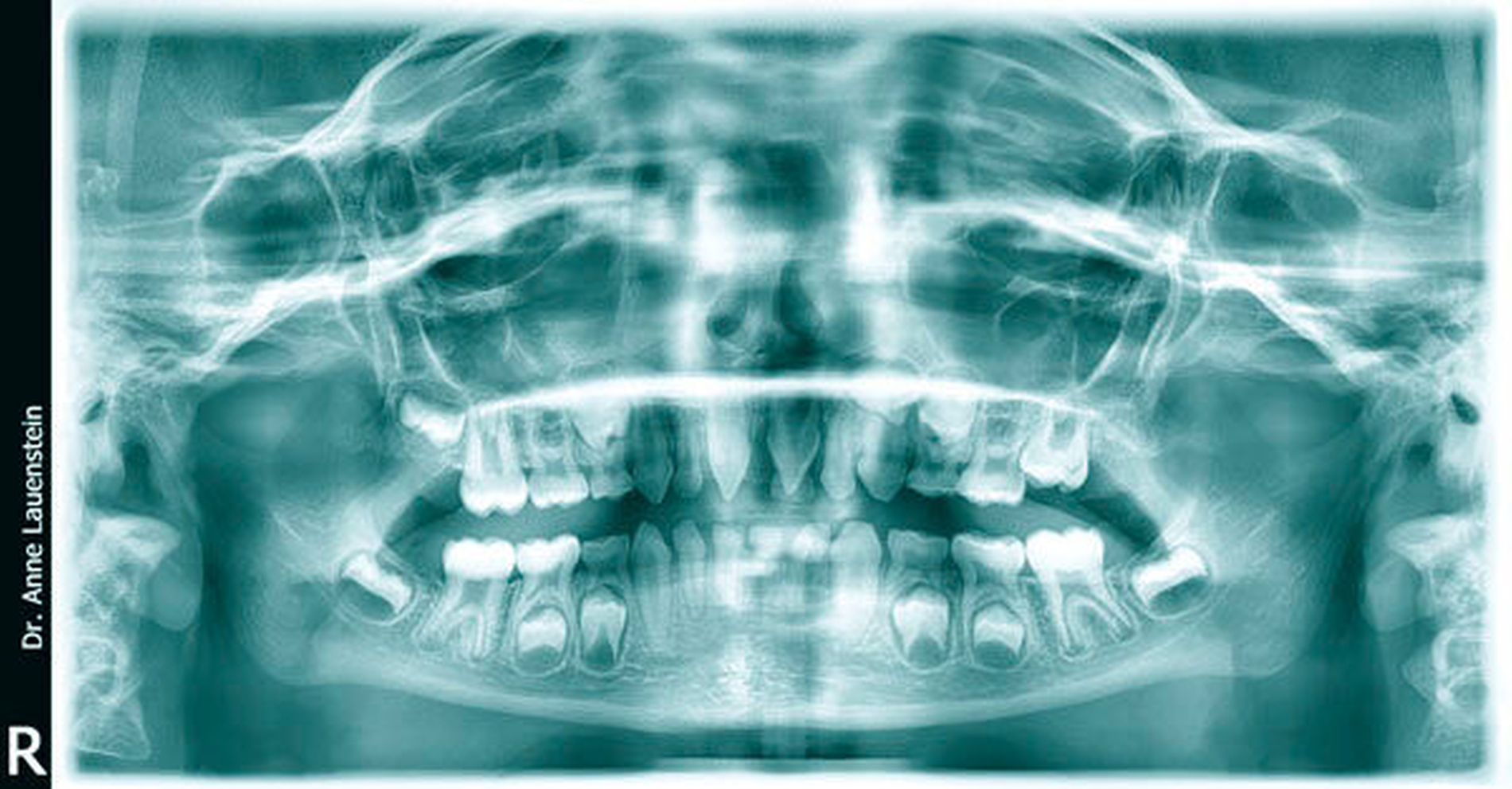
Sodann wurde ein OPG angefertigt. Auf dem Röntgenbild waren Zahnanlagen für die Permanentes 14, 23, 24, 35, 34, 44 und 45 erkennbar (Abbildung 3). Die Zähne zeigten – bis auf den Milchzahn 61 – keinen Lockerungsgrad.
Nach zahnärztlicher Beratung im Team und Analyse des intraoralen und des röntgenologischen Befunds wird die Vermutung einer ED geäußert. Dies wurde mit der Mutter – selbstverständlich ohne Anwesenheit der Tochter – schonend und behutsam diskutiert und ihr begründet. Nach mehreren Beratungsterminen bezüglich der weiteren Versorgung des Kindes – die Mutter war sehr besorgt über das äußere Erscheinungsbild der Tochter aufgrund der Zapfenzähne in der Front – wurde im Dezember 2017 eine Überweisung zum Humangenetischen Institut nach Münster (UKM) veranlasst. Anfang Januar 2018 fand dort die genetische Beratung statt. Dabei wurden eine Eigen- und eine Familienanamnese erhoben und das Kind wurde körperlich untersucht. Hierbei fielen bei dem Mädchen neben der Oligodontie seitlich ausgedünnte Augenbrauen, weiche Fingernägel und dünne, brüchige Fußnägel mit nur rudimentärem Nagel auf beiden Kleinzehen auf. Seitens des Instituts für Humangenetik wurde den Eltern bei dieser Vorstellung eine Analyse bekannter, häufig mit einer Oligodontie/ED assoziierter Gene angeboten. Die Familie stimmte diesem Vorschlag zu.
Diagnose
Wir vereinbarten mit der Mutter aufgrund der Demaskierung des Kindes durch die Zapfenzähne in der Front die Versorgung dieser Zähne mit Vollkeramikkronen und erstellten einen Heil- und Kostenplan [Ellis RK et al., 1992, Sakai VT et al., 2007, Till MJ et al., 1992]. Begleitend dazu empfahlen wir die Extraktion des persistierenden Milchzahns 61, um die Einstellung des Zahns 21 in labialer Richtung durch den Zungendruck zu forcieren.
Ende März 2018 erhielt die Familie das Gutachten aus der genetischen Untersuchung. Durchgeführt wurden dabei eine Sequenzanalyse mittels NGS (next generation sequencing) der Gene MSX1, PAX9, AXIN2, EDA, EDAR, EDARADD, LRP6 und WNT10A sowie eine Gendosisanalyse mittels MLPA (multiplex ligation-dependent probe amplification) der Gene EDA, EDAR, EDARADD und WNT10A. Bei dem Mädchen wurde eine heterozygot vorliegende Mutation im EDARADD-Gen festgestellt, die in der Literatur bereits als ursächlich für das Fehlen von Zähnen beschrieben wurde und mit der Ausprägung der ED Typ 11a (autosomal-dominat erbliche ED Typ 11A; ECTD11A; hypohidrotischer Haar-Zahn-Typ). Des Weiteren wurden zwei ebenfalls in der Fachliteratur bereits beschriebene Mutationen in compound-Heterozygotie im WNT10A-Gen festgestellt, die zur autosomal-rezessiv erblichen Odonto-onycho-dermalen Dysplasie führen. Die Verdachtsdiagnose der ED konnte somit im Humangenetischen Institut in Münster (UKM) gesichert werden.
Unterstützung der Eltern
Während der gesamten Dauer – von der Äußerung der Verdachtsdiagnose bis hin zur sicheren Diagnosestellung – wurden die Eltern und das Kind bei dieser, für sie bis dato unbekannten Problematik unterstützt [Van Sickels JE et al., 2010, Till MJ et al., 1992]. Wir haben Therapiewege aufgezeigt und waren für alle Fragen und Sorgen der Familie und des Kindes da. Wir haben darüber hinaus angeboten, sich der Selbsthilfegruppe für ED unter der Leitung von Andrea Burk (www.ektodermale-dysplasie.de) anzuschließen. Wir begrüßten in diesem Zusammenhang vor allem den Austausch mit anderen Eltern betroffener Kinder.
Therapie
Nach Genehmigung des aufgestellten HKP folgte die Besprechung mit der Zahntechnikerin und der Familie bezüglich der prothetischen Versorgung der beiden Zapfenzähne. Zapfenzahn 21 hatte sich zwischenzeitlich weiter labial auf dem Alveolarkamm eingestellt. Nach abschließender Erläuterung der Vorgehensweise erfolgten eine Abformung mit Impregum (3M Espe, Seefeld, Deutschland), ein Gegenkieferabdruck mit Alginat (Omnident, Rodgau, Deutschland) und eine Bissfixierung mit Omnibite (Omnident, Rodgau, Deutschland). Des Weiteren wurde mit der Zahntechnikerin die Form und die Farbe der späteren Kronen bestimmt. Aufgrund des kindlichen Äußeren des Mädchens wurde sich für eine Milchzahnform entschieden, die in Anlehnung an die Vollzirkonkronen der Firma NuSmile (Houston, TX, USA) von der Technikerin angefertigt wurde. Von einem Beschleifen der Zähne wurde abgesehen, da diese sowieso eine konische Zahnform aufwiesen.
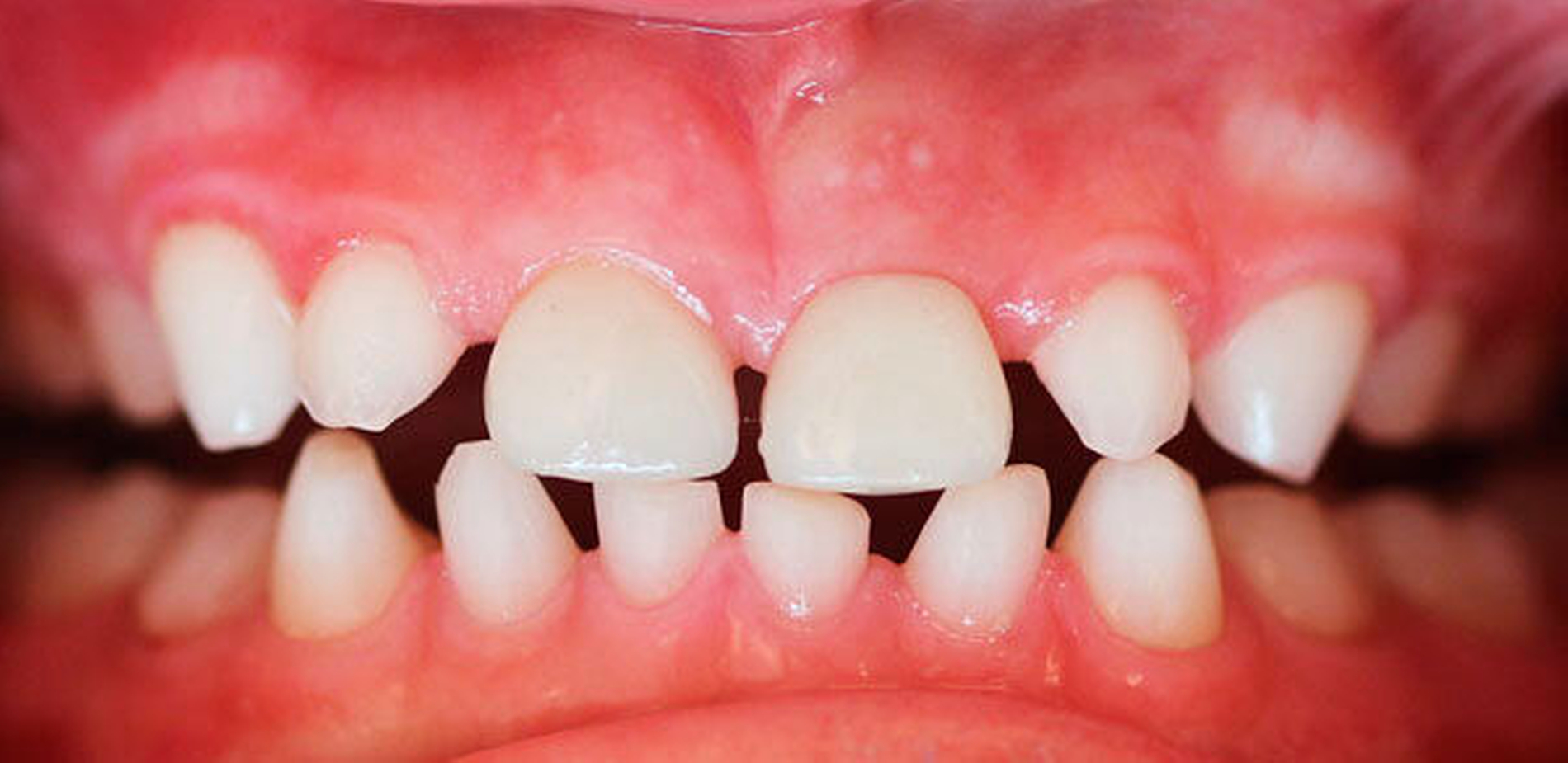
Im Februar 2018 wurden die beiden Kronen zunächst als Wachskäppchen anprobiert. Nach Fertigstellung wurden die beiden Vollkeramikkronen einzementiert (Abbildungen 4 und 5). Die Krone für Zahn 21 umschließt diesen – aufgrund der geringfügig palatinalen Position des Zahnes – auf der lingualen Seite nicht komplett, da es ansonsten zu Störkontakten an der Krone in Okklusion mit der UK-Front gekommen wäre (Abbildung 6). Dieser – bei der herkömmlichen Kronenpräparation äußerst unerwünschte Effekt – kann hier vernachlässigt werden, da die Zähne nicht beschliffen wurden. Die Kronen wurden nach Konditionierung mit Phosphorsäure mit einem adhäsiven Befestigungszement (RelyX Unicem Automix, Espe, Seefeld) eingegliedert.
Beim Blick in den Spiegel nach Einsetzen der Krone strahlte das Mädchen voller Stolz. Mit den Eltern und dem behandelnden Arzt in der Humangenetik haben wir eine abwartende Haltung bezüglich des weiteren Zahnwechsels besprochen. Die Frontzähne sind erst einmal im Bezug auf die Ästhetik und die Phonetik zufriedenstellend versorgt, die Abbeißfunktion ist gewährleistet. Später, wenn das Kind älter wird und mehr bleibende Zähne vorhanden sind, können die Kronen durch andere Kronen, die in der Morphologie bleibenden Zähnen entsprechen, ersetzt werden. Die Eltern stellten sich zunächst nach drei Wochen, dann nach fünf Monaten bei uns in der Praxis vor. Aus dem einst etwas zurückhaltenden Mädchen ist mit den neuen Zähnen ein selbstbewusstes, lächelndes Kind geworden. Sowohl die Eltern als auch das Mädchen zeigten bei den Wiedervorstellungen eine große Dankbarkeit sowohl bezüglich der Diagnosestellung – die letztlich durch uns initiiert wurde – als auch bezüglich der prothetischen Versorgung.
Im weiteren Verlauf soll die Einstellung der angelegten Permanentes beobachtet und gegebenenfalls kieferorthopädisch interveniert werden. Daneben könnten weitere prothetische Maßnahmen, beispielsweise im Zusammenhang mit einer Bisshebung, erforderlich werden. Die Einstellung des scheinbar verlagerten Eckzahns steht dabei im Vordergrund.
Diskussion
Die Ausprägung der Symptome einer ED kann vielfältig sein, bisher sind über 100 verschiedene Krankheitsbilder beschrieben, die eine unterschiedliche Kombination von ED-typischen Symptomen und Begleitanomalien aufweisen können. Zur Klassifizierung der jeweiligen Untergruppen werden unter anderem die Anlage und die Ausbildung der Schweißdrüsen herangezogen. Dabei wird grundsätzlich zwischen einer hidrotischen und einer hypohidrotischen Form unterschieden. Eine hidrotische Form liegt bei normgerechter Schweißsekretion vor, die hypohidrotische Form bei einer verminderten Anzahl oder einer Dysfunktion der Schweißdrüsen [Paschos et al., 2004; Ludwig et al., 2008]. Die hypohidrotische ED wird in der Literatur am häufigsten beschrieben.
Die verschiedenen Formen von ED beruhen auf Genveränderungen, die unterschiedlichen Erbgängen folgen können. Bei unserer Patientin wurde eine Kombination aus einer autosomal-dominant erblichen und einer autosomal-rezessiv erblichen Form festgestellt. Bei einem autosomal-dominanten Erbgang reicht das Vorhandensein einer Veränderung in lediglich einer der beiden elterlich ererbten Kopien eines bestimmten Gens aus, damit es zur Ausprägung kommt. Bei einer autosomal-rezessiven erblichen Erkrankung müssen beide Kopien eines bestimmten Gens eine Mutation aufweisen, damit es zur Erkrankung kommt. Die häufigste hypohidrotische Form der ED mit einer Prävalenz von 7:100.000 stellt das Christ-Siemens-Touraine-Syndrom dar, das durch Mutationen im EDA-Gen auf dem X-Chromosom verursacht wird. Jungen, die nur ein X-Chromosom besitzen, zeigen dabei das Vollbild der Erkrankung, während bei Mädchen eine große Variabilität bezüglich der Ausprägung besteht [Paschos et al., 2004; Ludwig et al., 2008; Sakai et al., 2007].
Dabei sind dentale Anomalien vorhanden [Itthagarun et al., 2000; Ludwig et al., 2008; Opitz et al., 2001] und es finden sich insbesondere bei Jungen zusätzlich eine vorgewölbte Stirn, eine verminderte vertikale Gesichtshöhe, ein hypoplastisches Mittelgesicht und eine höher liegende Orbita [Sakai et al., 2007; Bergendal, 2001; Vierucci et al., 1994].
Im Röntgenbild und bei der klinischen Untersuchung fallen multiple Nichtanlagen (Oligodontie) der ersten sowie der zweiten Dentition auf. Die vorhandenen Zähne sind häufig als Zapfenzähne oder als Zähne mit erheblicher Größendiskrepanz (Mikrodontie) ausgebildet. Häufig ist die Ausprägung der Alveolarfortsätze vermindert – und darin die einhergehende Verminderung der vertikalen Gesichtshöhe begründet. Oft existiert eine Mundtrockenheit (Xerostomie). Diese markanten Ausprägungen an den Zähnen können dazu führen, dass Zahnärzte bereits im Kleinkindalter auf das Krankheitsbild aufmerksam werden und in der Folge ein Konsil bei anderen Fachdisziplinen (Kinderärzte, Humangenetiker) erbitten [Ludwig et al., 2008; Vierucci et al., 1994].
Fazit
Für uns Zahnärzte ist es sehr wichtig, auffällige Befunde bei Kindern frühzeitig zu registrieren und der Ursache nachzugehen. Beachtet werden sollte, dass nicht gefestigte Vermutungen keinesfalls verfrüht an die Eltern kommuniziert werden, da es im Fall einer nicht bestätigten Verdachtsdiagnose durch andere Fachdisziplinen zu einem Vertrauensbruch zwischen den Eltern und dem behandelnden Zahnarzt kommen kann. Dennoch sollte die mitunter nicht leichte Patientenkommunikation nicht davon abhalten, bei Vorliegen atypischer Zahnformen oder beim Fehlen vieler Zähne die Familienanamnese abzuklären und gegebenenfalls zu einer weiteren Fachdisziplin (Humangenetik, Kinderarzt) zu überweisen [Van Sickels et al., 2010]. Insbesondere die Klärung der molekulargenetischen Ursache und damit Bestimmung des vorliegenden ED-Typs ist hilfreich zur Einschätzung weiterer spezifischer Begleitsymptome wie auch der Wiederholungswahrscheinlichkeiten. Ist eine Diagnose gestellt, kann durch relativ einfache Maßnahmen – wie im aufgezeigten Fall – eine wesentliche Verbesserung der oralen Situation im Hinblick auf die Ästhetik und Funktion erreicht werden.
Dr. med. dent. Anne Lauenstein-Krogbeumker MSc. MSc.
Milchzahnsafari GmbH
Am Tuttenbrocksee 5, 59269 Beckum
anne.lauenstein@milchzahnsafari.de
Literaturverzeichnis
Bergendal B. Prosthetic rehabilitation of a young patient with hypohidrotic ectodermal dysplasia and oligodontia: A case report of 20 years of treatment. Int J Prosthodont 2001;14:471-479
Ellis RK, Donly KJ, Wild TW. Indirect composite resin crowns as an approach to treating ectodermal dysplasia: a case report. Quintessence Int. 1992;23:727-729
Itthagarun A, King NM. Oral rehabilitation of a hypohidrotic ectodermal dysplasia patient: a 6-year follow-up. Quintessence Int 2000;31:642-648
Ludwig B, Glasl B, Lisson J. Ektodermale Dysplasie. Erste Diagnosestellung in der zahnärztlichen Praxis? Die Quintessenz 2008;59(2):175-182
Opitz C, Witkowski R, Tinschert S. Zahlenmäßige Abweichungen und morphologische Veränderungen der Zähne. Opitz C (Hrsg.): Genetisch bedingte Fehlbildungen im orofaziokranialen Bereich. Quintessenz 2001;21-42
Paschos E, Huth K, Rudzki-Janson I, Hickel R. Ektodermale Dysplasie - eine Literaturübersicht. Deutsche Zahnärztliche Zeitschrift 2004;59(9):487-491
Sakai VT, Oliveira TM, Pessan JP, Santos CF, Machado MAAM. Alternative Versorgung von Kindern mit Hypodontie und Zapfenzähnen. Ein klinischer Fallbericht. Die Quintessenz 2007;58(2):173-177
Till MJ, Marques AP. Ectodermal dysplasia: treatment considerations and case report. Northwest Dent 1992;71:25-28
Van Sickels JE, Raybould TP, Hicks EP. Interdisciplinary management of patients with ectodermal dysplasia. In: The Journal of oral implantology 2010;36(3):239-245
Vierucci S, Baccetti T, Tollaro I. Dental and craniofacial findings in hypohidrotic ectodermal dysplasia during the primary dentition phase. J Clin Pediatr Dent 1994;18:291-297