Korrelationen zwischen Zahnerkrankungen und chronisch-systemischen Erkrankungen
Die menschliche Lebenserwartung steigt seit vielen Jahren [Wang et al., 2016]. Und mit der steigenden Lebenserwartung steigt auch die Prävalenz chronischer Erkrankungen in der Bevölkerung [Salomon et al., 2012]. Die Behandlung dieser Krankheiten findet dabei häufig in hoch spezialisierten Disziplinen statt [Wagner et al., 1996]. Im Gegensatz dazu sind chronische Erkrankungen jedoch häufig multifaktoriell systemisch verankert und überschreiten sowohl ätiologisch als auch von ihrem Wirkspektrum her die Grenzen medizinischer Disziplinen.
Ein Beispiel dafür sind mögliche Zusammenhänge zwischen Zahnerkrankungen und chronisch-systemischen Erkrankungen – die in vielen wissenschaftlichen Publikationen und in der bisherigen empirischen Literatur bereits untersucht wurden [Linden et al., 2013]. In den vergangenen Jahrzehnten haben sich die zahn- und die allgemeinmedizinische Versorgung jedoch weitgehend getrennt voneinander entwickelt. Die Auseinandersetzung mit Zusammenhängen zwischen zahnmedizinischen und chronischen Erkrankungen kann die Gesundheitsversorgung und die Prävention chronischer Erkrankungen verbessern, indem geeignete Interventionspunkte für die interprofessionelle Zusammenarbeit zwischen Allgemeinmedizinern und Zahnärzten identifiziert werden [Petersen, 2003].
Da bereits viele systematische Übersichtsarbeiten zur Bestimmung des Ausmaßes von Krankheitskorrelationen für spezifische Zahnbeschwerden und chronisch systemische Erkrankungen durchgeführt wurden, zielte diese Studie auf die Erstellung einer systematischen Übersicht über Art und Umfang der berichteten Zusammenhänge zwischen diesen Erkrankungen ab. Derartige Informationen sind relevant für das Verständnis von Möglichkeiten zur zielgerichteten Ausgestaltung intersektoraler Versorgungsprozesse.
Methode
Im Rahmen des vom G-BA geförderten Projekts „Dent@Prevent“ [Haux et al., 2017] wurde ein Umbrella-Review (systematische Übersichtsarbeit über systematische Übersichtsarbeiten) durchgeführt, um den aktuellen Wissensstand über Zusammenhänge zwischen Zahn- und chronischen Erkrankungen zu ermitteln. Das übergeordnete Ziel war es, die Ergebnisse dieses Umbrella-Reviews mit denen einer Routinedatenanalyse von Daten gesetzlicher Krankenversicherungen und patientenberichteten Informationen in einer Wissensbasis für ein interdisziplinäres Entscheidungsunterstützungssystem (DSS) zu kombinieren. Das DSS zielt auf Zusammenhänge zwischen Zahnbeschwerden und chronisch-systemischen Erkrankungen ab, die sowohl in der zahnmedizinischen als auch in der medizinischen Primärversorgung in Deutschland behandelt werden.
Für das Review wurde eine breit angelegte Suchstrategie entwickelt, um systematische Übersichtsarbeiten, die Zusammenhänge zwischen den drei prävalentesten Parametern für den Mundgesundheitszustand (Parodontitis, Karies und Zahnverlust) und chronischen Erkrankungen untersuchen, zu identifizieren. Die Suchstrategie wurde auf die Suche in den Literaturdatenbanken Medline, Embase, Cochrane und LILACS angewandt. Für das Volltext-Screening wurden die Einschlusskriterien auf die zehn chronisch systemischen Erkrankungen mit der höchsten Krankheitslast (definiert als Krankheiten, die in Deutschland die meisten kombinierten Todesfälle und Behinderungen verursachen [IHME, 2016]) erweitert.
Die Qualität aller in die qualitative Synthese einbezogenen Studien wurde anhand der AMSTAR-Checkliste [Shea et al., 2007] bewertet. Die Daten der eingeschlossenen Artikel wurden unter Verwendung eines standardisierten Datenerfassungsformulars extrahiert.
Ergebnisse
Durch die systematische Recherche wurden 1.249 Artikel identifiziert, von denen letztlich 32 die Einschlusskriterien erfüllten und in die qualitative Synthese einbezogen wurden. In der Bewertung der methodischen Qualität mittels AMSTAR wurden zwei Studien als qualitativ minderwertig, 26 Studien als durchschnittlich und vier Studien als qualitativ hochwertig eingestuft.
Insgesamt wurden in den eingeschlossenen Studien 15 verschiedene Krankheitskombinationen untersucht. Mehrere Studien berichteten über gemeinsame Risikofaktoren, die einen progressiven Einfluss auf zahnmedizinische und chronisch-systemische Erkrankungen haben können. Die am häufigsten genannten Risikofaktoren waren Rauchen, Alter, Geschlecht und Body-Mass-Index (BMI) oder Übergewicht.
Weiterhin berichteten mehrere Studien über chronisch systemische Erkrankungen, die das Risiko zur Entwicklung einer Zahnerkrankung erhöhen und umgekehrt. D‘Aiuto et al. berichteten über starke Hinweise darauf, dass Diabetes Mellitus Typ 2 (T2DM) ein Risikofaktor für Parodontalerkrankungen ist [D‘Aiuto et al., 2017]. Leng et al. berichteten, dass Patienten mit einer Parodontalerkrankung ein signifikant erhöhtes Risiko für die Entwicklung einer koronaren Herzkrankheit [Leng et al., 2015] und Patienten mit Parodontitis ein erhöhtes Risiko für einen Myokardinfarkt haben [Xu et al., 2017]. Mehrere Studien berichteten über Zusammenhänge zwischen zerebrovaskulären Erkrankungen (zum Beispiel Schlaganfall) und Zahnerkrankungen. So berichteten Lafon et al., dass das Risiko eines ischämischen oder hämorrhagischen Schlaganfalls bei Menschen mit Parodontitis höher war (geschätztes angepasstes Risiko, 1,63; 95 Prozent Konfidenzintervall – CI – 1,25–2,00) und dass Zahnverlust ein signifikanter Risikofaktor für Schlaganfälle ist (geschätztes angepasstes Risiko, 1,39 – 95 Prozent CI, 1,13–1,65) [Lafon, et al., 2014]. Ebenso fanden Leira et al. heraus, dass das Risiko einer zerebralen Ischämie bei Patienten mit Parodontitis höher war (relatives Risiko, 2,88 – 95 Prozent CI, 1,53–5,41), was auf einen positiven Zusammenhang zwischen ischämischem Schlaganfall und der Prävalenz von Parodontitis hindeutet [Leira et al., 2017]. Eine weitere Studie berichtete, dass Parodontalerkrankungen das Risiko für chronisch obstruktive Lungenerkrankungen (Chronic Obstructive Pulmonary Disease – COPD) signifikant erhöhen [Zeng et al., 2012].
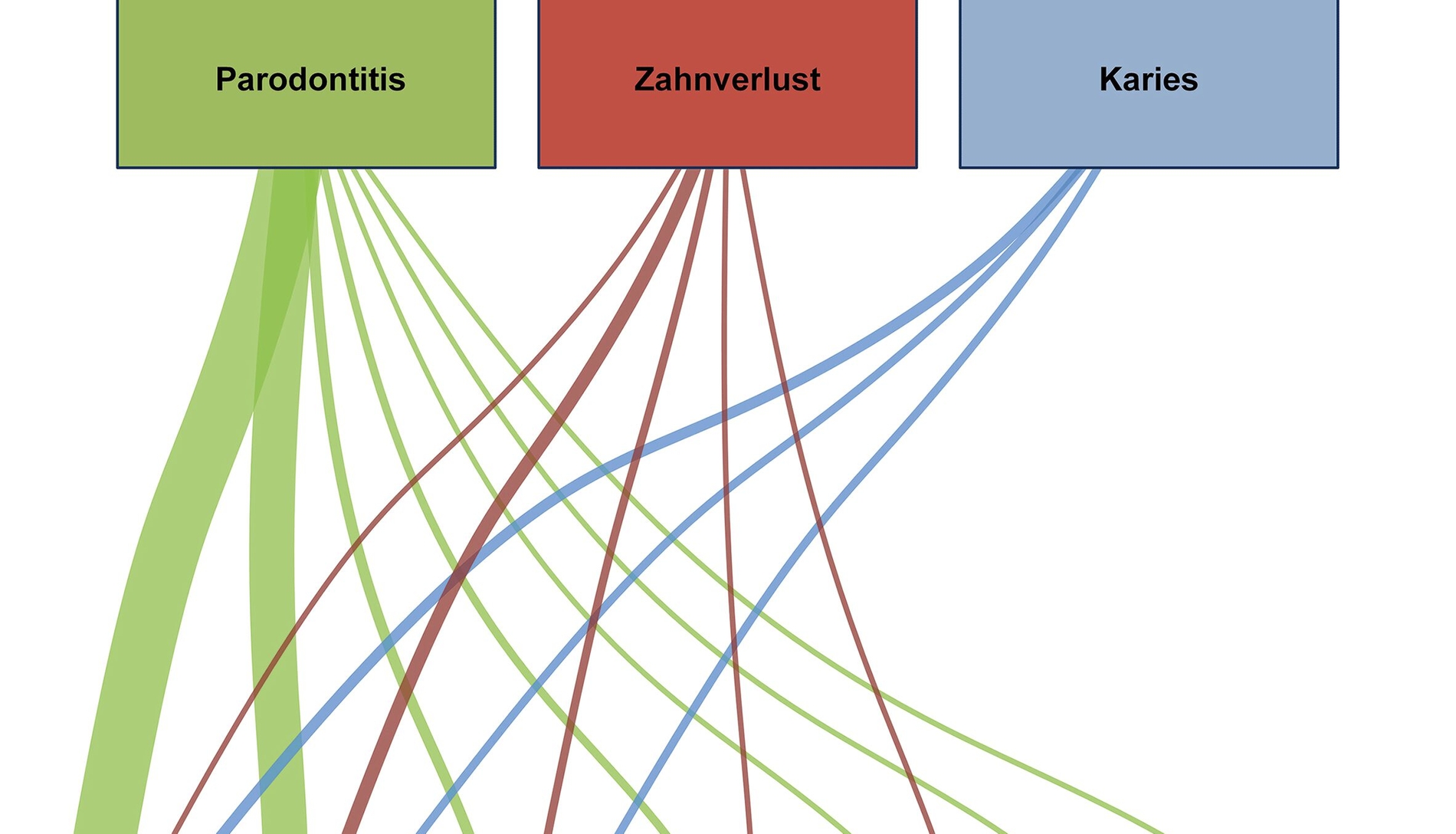
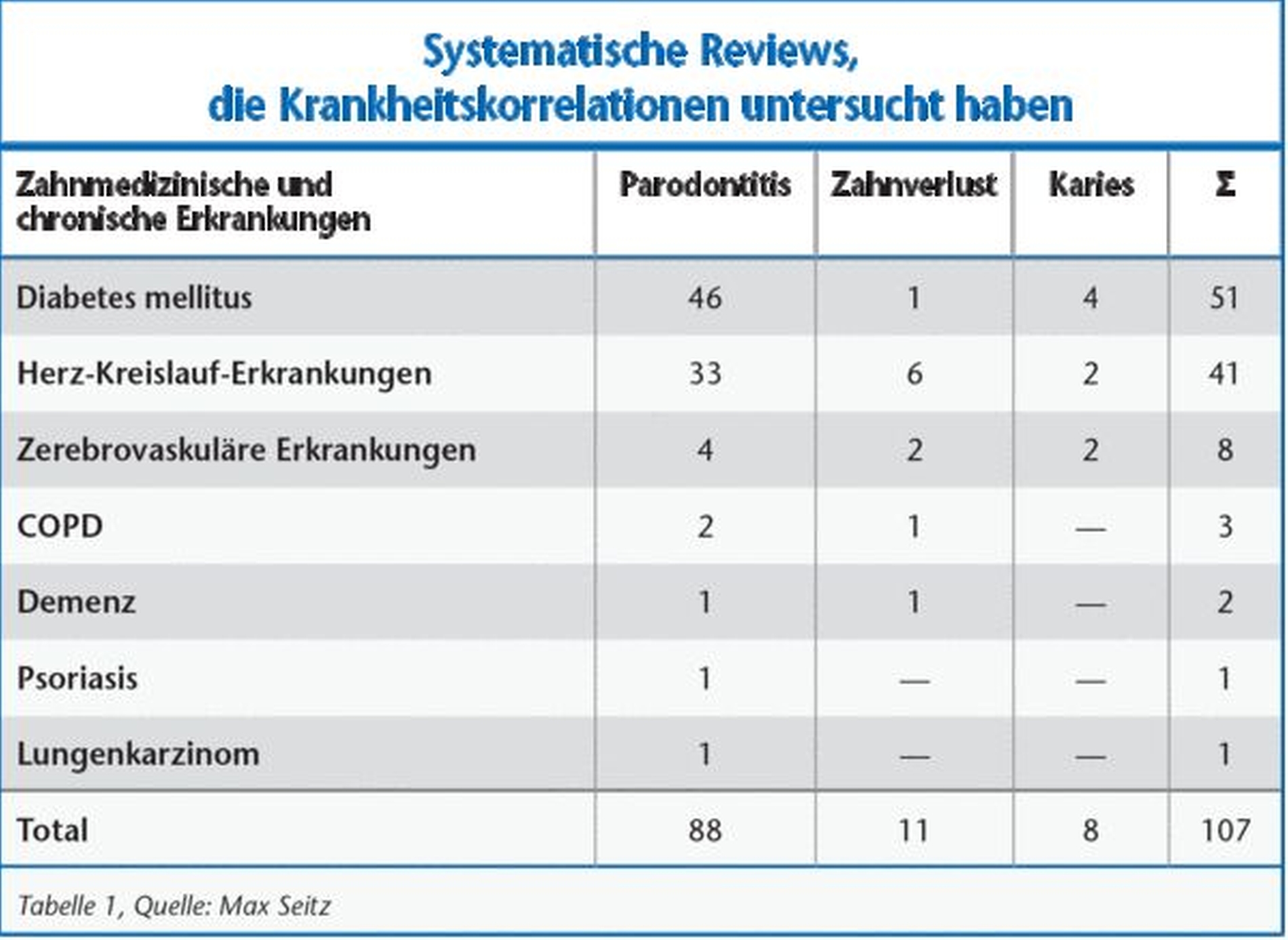
Die am häufigsten beobachtete Zahnerkrankung, die mit chronisch-systemischen Erkrankungen korreliert, war Parodontitis (n = 88). Zusammenhänge zwischen Zahnverlust und chronisch-systemischen Erkrankungen (n = 11) und Karies mit chronisch-systemischen Erkrankungen (n = 8) wurden seltener beobachtet.
Im Bereich der chronisch-systemischen Erkrankungen wurden die meisten Korrelationen mit Zahnbeschwerden für T2DM (n = 51) und Herz-Kreislauf-Erkrankungen (CVD) (n = 41) identifiziert. Weniger häufig beobachtet wurden Korrelationen mit zerebrovaskulären Erkrankungen (n = 8), COPD (n = 3), Demenz (n = 2), Psoriasis (n = 1) und Lungenkrebs (n = 1).
Die meisten Krankheitskorrelationen wurden für Parodontitis mit T2DM (n = 46) und Parodontitis mit CVD (n = 33) gefunden. Es folgten Übersichtsarbeiten, die Korrelationen von Zahnverlust mit CVD (n = 6), Parodontitis mit zerebrovaskulärer Erkrankung (n = 4) und Zahnkaries mit T2DM (n = 4) aufwiesen. Für die übrigen Erkrankungen wurden zwischen null und zwei Korrelationen beobachtet.
Die Ergebnisse der Datenextraktion zeigten, dass die eingeschlossenen Studien keine eindeutige Evidenz für Kausalzusammenhänge zwischen den berichteten Krankheiten fanden. Dies wurde für Korrelationen von CVD mit Parodontitis [Sanchez et al., 2017; Zeng et al., 2016] und zerebrovaskulären Erkrankungen mit Zahnkaries [Faggion et al., 2016] berichtet. Keine der eingeschlossenen Übersichtsarbeiten, die über Zusammenhänge zwischen Parodontitis und Diabetes mellitus berichteten, ist speziell auf kausale Inferenzen bezüglich der untersuchten Krankheiten eingegangen (Abbildung 1).
Diskussion
Die identifizierten Zusammenhänge sollten bei der Versorgung von multimorbiden Patienten mit Kombinationen von Zahnbeschwerden und chronisch-systemischen Erkrankungen sorgfältig berücksichtigt werden. Diese Patienten können potenziell von einer erhöhten Sensibilität und einem Bewusstsein der Ärzte für Krankheitszusammenhänge, vom Potenzial für eine frühere Diagnose und von einer besseren Koordination der Behandler profitieren. In diesem Zusammenhang können die vorliegenden Ergebnisse Ärzte unterstützen, indem sie korrelierende Krankheiten durch gemeinsame Risikofaktoren (zum Beispiel Rauchen) und Krankheitsindikatoren (zum Beispiel hohes Hämoglobin A1c) hervorheben. So sollten Zahnärzte, die Patienten mit Schwierigkeiten bei der Kontrolle der chronischen Parodontitis behandeln, die Möglichkeit in Betracht ziehen, dass Korrelationen mit chronisch-systemischen Erkrankungen die Genesung verschlechtern und das Wiederauftreten beschleunigen (beispielsweise T2DM). Durch die Koordination der Behandlung mit dem behandelnden Hausarzt oder einem Diabetes-Spezialisten kann die Behandlung und Kontrolle beider korrelierender Erkrankungen verbessert werden. Eine bessere Integration von Diabetes und Parodontalbehandlung wurde auch in internationalen medizinischen Leitlinien hervorgehoben [Sanz et al., 2018; Sheiham et al., 2000].
Eine Verbesserung der intersektoralen Versorgung setzt voraus, dass sowohl der Zahnarzt als auch der Allgemeinmediziner sich der bestehenden Zusammenhänge zwischen Zahnbeschwerden und chronisch-systemischen Erkrankungen ausreichend bewusst sind und wissen, wie diese Zusammenhänge die Behandlung beeinflussen können. Bei der Behandlung von korrelierenden Erkrankungen durch Ärzte verschiedener Fachrichtungen können Kommunikation, Informationsaustausch und Entscheidungsunterstützung zu einer höheren Qualität der Versorgung beitragen. Gleichzeitig sollten unnötige medizinische Maßnahmen vermieden werden, wenn es keine solide Evidenz für einen möglichen Nutzen für den Patienten gibt.
Was die Korrelation von Parodontitis mit T2DM betrifft, so deuten unsere Ergebnisse auf substanzielle Evidenz hin. Darüber hinaus zeigen die eingeschlossenen Studien, dass die Behandlung von Parodontitis die glykämische Regulierung von T2DM-Patienten verbessern kann. Obwohl der Zusammenhang zwischen Parodontitis und T2DM am häufigsten unter den eingeschlossenen systematischen Übersichtsarbeiten untersucht wurde, berichteten die Studien jedoch nicht, dass sie die kausale Inferenz über den Zusammenhang zwischen beiden Krankheiten spezifisch untersucht hätten. Umgekehrt berichteten alle systematischen Übersichtsarbeiten, die die Kausalität zwischen Zahnbeschwerden und anderen chronischen Erkrankungen untersuchten, übereinstimmend über unzureichende Evidenz zur Bestimmung der Kausalität. Infolgedessen konnten wir nicht endgültig bestätigen, dass die identifizierten Zusammenhänge kausal sind.
Für Parodontitis mit T2DM und Parodontitis mit CVD konnte die Existenz einer Korrelation durch mehrere Studien bestätigt werden. Bei anderen Krankheitskorrelationen (Zahnverlust bei CVD, Zahnkaries bei T2DM und Parodontitis bei zerebrovaskulärer Erkrankung) war die Evidenz eingeschränkt. Für weitere Zusammenhänge blieb die Evidenzlage unklar bis unzureichend. Unabhängig vom Evidenzlevel der Zusammenhänge bleibt die Aussagekraft der aktuell vorhandenen Untersuchungsergebnisse oft vage.
Gemeinsame Risikofaktoren begünstigen die Entwicklung weiterer Krankheiten bei chronisch kranken Patienten. Sie können möglicherweise als Indikatoren für das Vorhandensein einer anderen zusammenhängenden Krankheit verwendet werden. Die Sensibilisierung der Mediziner für dieses Thema kann die Prävention und Früherkennung von Komorbiditäten bei chronisch kranken Patienten verbessern. Im Rahmen der intersektoralen Versorgung sollten gemeinsame Risikofaktoren in Betracht gezogen werden, um Patienten zu identifizieren, die zur Überprüfung einer vermuteten Komorbidität an einen anderen Spezialisten überwiesen werden sollten.
Insbesondere Patienten mit Komorbiditäten könnten von einer besseren Zusammenarbeit und Koordination zwischen den behandelnden Ärzten in verschiedenen Disziplinen profitieren.
Ausblick
Die vorliegende Übersichtsarbeit über die Zusammenhänge zwischen Zahnbeschwerden und chronisch-systemischen Erkrankungen könnte als Leitfaden dienen, um zukünftige Studien über die Wechselwirkungen zwischen Krankheiten zu priorisieren, wobei der kausalen Inferenz besondere Aufmerksamkeit geschenkt werden sollte. Der Schwerpunkt sollte auf der Identifikation der am besten gesicherten Zusammenhänge und Lücken in der Untersuchung von Krankheitskorrelationen liegen. Um Unsicherheiten zu verringern und das Bewusstsein für Krankheitszusammenhänge angemessen zu schärfen, ist es wichtig, Mediziner und Patienten darüber zu informieren, inwieweit es entscheidende Hinweise auf (potenziell) kausale Krankheitszusammenhänge gibt. Dies dürfte auch für die Entwicklung klinischer Leitlinien für die intersektorale Versorgung relevant sein.
Um die Entwicklung sektorenübergreifender Leitlinien zu fördern und Zahnärzten und Ärzten grundlegendes Wissen über die Zusammenhänge zwischen den untersuchten Krankheiten zur Verfügung stellen zu können, sollte sich die Forschung auf die zugrundeliegenden Ursachen und das Ausmaß der Krankheitsbeziehungen konzentrieren. Darüber hinaus sollte geprüft werden, wie und inwieweit Interventionen die Behandlung und Prävention von miteinander zusammenhängenden Krankheiten unterstützen können.
Dieser Beitrag basiert auf der in englischer Sprache veröffentlichten Originalarbeit: Seitz MW, Listl S, Bartols A, Schubert I, Blaschke K, Haux C et al.: Current Knowledge on Correlations Between Highly Prevalent Dental Conditions and Chronic Diseases: An Umbrella Review. Prev Chronic Dis 2019;16:180641. DOI: dx.doi.org/10.5888/pcd16.180641
Max Seitz
Universitätsklinikum Heidelberg
Institut für Medizinische Biometrie und Informatik, Sektion Medizinische Informatik
Im Neuenheimer Feld 130, 369120 Heidelberg
Max.Seitz@med.uni-heidelberg.de
Prof. Dr. med. dent. Dr. rer. pol. Stefan Listl, M.Sc.
Radboud university medical center, Radboud Institute for Health Sciences,
Department of Dentistry – Quality and Safety of Oral Healthcare
Philips van Leydenlaan 25, 6525EX Nijmegen, Niederlande
und
Universitätsklinikum Heidelberg
Poliklinik für Zahnerhaltungskunde, Sektion Translationale Gesundheitsökonomie
Im Neuenheimer Feld 400, 69120 Heidelberg
Dr. Andreas Bartols, M.A.
Akademie für Zahnärztliche Fortbildung Karlsruhe
Lorenzstr. 7, 76135 Karlsruhe
Dr. rer. soc. Ingrid Schubert
Forschungsgruppe Primärmedizinische Versorgung (PMV-Forschungsgruppe)
Universität zu Köln
Herderstr. 52, 50931 Köln
Katja Blaschke, M.Sc.
Forschungsgruppe Primärmedizinische Versorgung (PMV-Forschungsgruppe)
Universität zu Köln
Herderstr. 52, 50931 Köln
Christian Haux, M.Sc.
Universitätsklinikum Heidelberg
Institut für Medizinische Biometrie und Informatik, Sektion Medizinische Informatik
Im Neuenheimer Feld 130.3, 69120 Heidelberg
Dr. Marieke van der Zande
Radboud university medical center, Radboud Institute for Health Sciences,
Department of Dentistry – Quality and Safety of Oral Healthcare
Philips van Leydenlaan 25, 6525EX Nijmegen, Niederlande
und
Universitätsklinikum Heidelberg
Poliklinik für Zahnerhaltungskunde, Sektion Translationale Gesundheitsökonomie
Im Neuenheimer Feld 400, 69120 Heidelberg