Zahnärztliche Diagnostik und Therapie schwangerer Patientinnen
Eine Schwangerschaft ist eine ganz besondere Situation für den Körper und geht mit zahlreichen Veränderungen einher. Betroffen davon ist auch die Zahn- und Mundgesundheit. Allerdings können nicht nur schwangerschaftsbedingte Veränderungen die Zahn- und Mundgesundheit beeinflussen, sondern diese kann umgekehrt auch einen Einfluss auf den Schwangerschaftsverlauf und das noch ungeborene Kind nehmen. Eine zahnärztliche Gesundheits(früh)förderung sollte somit als wichtiger Bestandteil in der Schwangerenvorsorge angesehen werden [Günay et al., 1991; Günay et al., 1996; Günay et al., 1998; Günay und Meyer, 2010; Meyer et al., 2012; Meyer et al., 2014].
Viele Schwangere sind jedoch nicht über die Bedeutung der oralen Gesundheit während der Schwangerschaft informiert [Al Habashneh et al., 2005; Gaffield et al., 2001; Herrmann et al., 2014; Odermatt et al., 2019; Rahman und Günay, 2005] und suchen in dieser Zeit auch keinen Zahnarzt auf. Odermatt et al. befragten aktuell 83 Schwangere in der Schweiz zum Mundhygieneverhalten und zum Wissensstand bezüglich der Ursachen und Auswirkungen einer Gingivitis. Weniger als ein Drittel der Befragten wurde von ihrem Arzt oder Zahnarzt über besondere Mundhygienemaßnahmen während der Schwangerschaft informiert. Mehr als die Hälfte der Schwangeren gab an, Entzündungszeichen wie beispielsweise Bluten beim Zähneputzen beobachtet zu haben. Bei fast einem Drittel lag der letzte Zahnarztbesuch mehr als ein Jahr zurück. Fast die gleiche Anzahl an Befragten wollte während ihrer Schwangerschaft sogar ausdrücklich nicht zum Zahnarzt gehen [Odermatt et al., 2019]. Hinzu kommt, dass nur jede vierte Schwangere von ihrem Gynäkologen über einen notwendigen Zahnarztbesuch informiert wurde.
In Deutschland zeigt sich ein ähnliches Bild. Zwar sind die Gynäkologen über die Mutterschaftsrichtlinien seit 1999 gesetzlich verpflichtet, „im letzten Drittel der Schwangerschaft bedarfsgerecht über die Mundgesundheit für Mutter und Kind aufzuklären“ und dabei „insbesondere auf den Zusammenhang zwischen Ernährung und Karies hinzuweisen“ [Mutterschafts-Richtlinien, 2019], aber eine solche Beratung findet nur unzureichend statt.
Eine Befragung hierzu ergab, dass lediglich 2,5 Prozent von 602 Schwangeren während der Schwangerschaft Informationen zur Mundgesundheit von ihren Gynäkologen erhalten hatten [Rahman und Günay, 2005]. Der Ausbau einer interdisziplinären Zusammenarbeit zwischen den verschiedenen Gesundheitsberufen Gynäkologe, Hebamme, Zahnarzt und Kinderarzt ist somit zwingend erforderlich [Günay et al., 2007; Günay et al., 2007].
Wie die Schwangerschaft die Mundgesundheit beeinflusst
Erhöhtes Karies- und Erosionsrisiko
Die frühere Annahme, dass sich der Zahnschmelz bei Schwangeren erweicht, weil das Ungeborene Kalzium aus den Zähnen der Mutter „zieht“, um es für seinen eigenen Knochenaufbau zu verwenden, konnte in Studien widerlegt werden [Laine et al., 1986]. Eine Analyse von menschlichem Dentin extrahierter Zähne zeigte, dass sich die chemische Zusammensetzung der Zahnhartsubstanz bei Schwangeren und Nichtschwangeren nicht unterscheidet [Dragiff und Karshan, 1943; Laine, 2002].
Nichtsdestotrotz treten während einer Schwangerschaft Veränderungen ein, die ein erhöhtes Karies- und Erosionsrisiko mit sich bringen können. So sinken die Speichelpufferkapazität und der Kalzium- sowie Phosphatgehalt im Speichel, wodurch sein Remineralisationspotenzial reduziert wird [Laine, 2002; Salvolini et al., 1998]. Mit fortschreitender Schwangerschaft kommt es dadurch zu einer Absenkung des Speichel-pH-Werts auf etwa 5,9. Ferner wurde gerade im letzten Drittel einer Schwangerschaft bei den Frauen eine erhöhte Konzentration von Mutans-Streptokokken und Immunglobulin A (IgA) im Speichel nachgewiesen [Laine et al., 1986; Laine, 2002]. Das Zusammenspiel einer erhöhten Demineralisation (bedingt durch eine erniedrigte Speichelpufferkapazität und einen verringerten Speichel-pH-Wert) und eines verringerten Remineralisierungspotenzials (bedingt durch einen geringeren Gehalt an Kalzium und Phosphat) mit einem erhöhten Spiegel an Mutans-Streptokokken im Speichel kann das Kariesrisiko während einer Schwangerschaft erhöhen.
Der pH-Wert in der Mundhöhle kann auch durch ein verändertes Ernährungsverhalten in der Schwangerschaft – etwa Heißhunger auf Süßes oder Saures, vermehrte Aufnahme von Zwischenmahlzeiten – und durch eventuell gelegentliches Erbrechen – Emesis gravidarum – gerade im ersten Trimenon zusätzlich sinken, wodurch das Karies- und Erosionsrisiko nochmals ansteigt. Eine Untersuchung ergab, dass 60 Prozent der befragten Schwangeren regelmäßig Zwischenmahlzeiten zu sich nehmen [Pistorius et al., 2005]. Um eine Demineralisation des Zahnschmelzes zu verhindern und eine Remineralisation zu fördern, sollte in der Schwangerschaft eine regelmäßige zusätzliche Fluoridierung stattfinden [Willershausen-Zönnchen, 2001].
In diesem Zusammenhang sei auf die AWMF-Leitlinie „Kariesprophylaxe bei bleibenden Zähnen – grundlegende Empfehlungen“ hingewiesen (Tabelle 1) [Geurtsen et al., 2016].
Erhöhtes Risiko für gingivale und parodontale Erkrankungen
Mehrere Studien haben gezeigt, dass schwangere Frauen häufiger an einer Gingivitis leiden als nicht schwangere Frauen, wobei in der Literatur eine Prävalenz zwischen 30 Prozent und 100 Prozent angegeben wird [Laine, 2002].
Als Ursache für eine erhöhte Gingivitisgefahr wird die hormonelle Umstellung während einer Schwangerschaft diskutiert [Laine, 2002]. Mit dem Anstieg von Progesteron wird das Bindegewebe aufgelockert und stärker durchblutet, wodurch das Zahnfleisch empfindlicher auf bakterielle Beläge reagiert. Als primäre Folge der Plaque entstehen somit schneller Entzündungen der Gingiva. Progesteron agiert während der Schwangerschaft als ein natürlicher Immunsuppressor [Stites und Siiteri, 1983], mit dessen Hilfe der Embryo der Abstoßung durch das mütterliche Immunsystem entgeht. Die zelluläre Abwehr wird qualitativ und quantitativ reduziert [Abdoul-Dahab et al., 2016; Raber-Durlacher et al., 1993]. Dadurch sind die Frauen allerdings anfälliger für Entzündungen im Bereich des marginalen Parodontiums. Der Anstieg des Östrogenspiegels stimuliert die Fibroblastenaktivität und kann die Bildung von Schwellungen und Ödemen der Gingiva (zum Beispiel Epulis gravidarum) begünstigen [Schröder, 1997].
Zudem wird das Wachstum Parodontitis-fördernder Bakterien durch einen erhöhten Spiegel an Sexualsteroiden im Blut und Speichel stimuliert. Es konnte beobachtet werden, dass Prevotella-Arten Sexualsteroide metabolisieren und als Wachstumsfaktoren nutzen können [Kandilakis und Lang, 2001; Kornmann und Loesche, 1982]. So sind Prevotella intermedia und Prevotella melaninogenica in der Lage, Vitamin K – einen wesentlichen Wachstumsfaktor – durch Östradiol und Progesteron zu ersetzen [Kandilakis und Lang, 2001; Kornmann und Loesche, 1982].
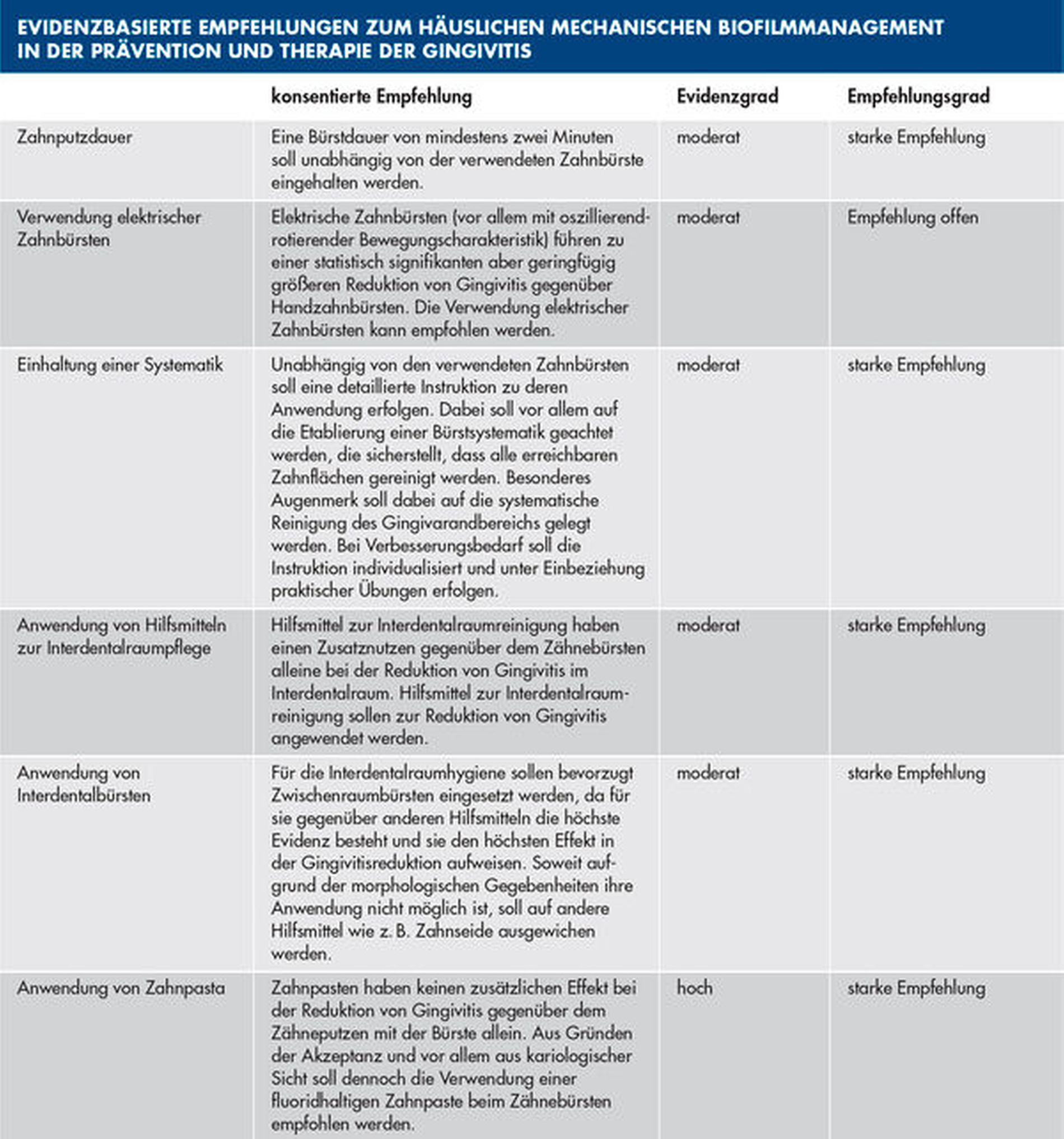
Die Veränderungen erschweren die häusliche Mundhygiene und schaffen Nischen für bakterielle Beläge. Bei einem Fortschreiten der Gingivitis kann sich die Entzündung auf das Parodontium ausbreiten. Eine bereits bestehende Parodontitis kann in der Schwangerschaft verstärkt werden. Kürzlich wurden von der Deutschen Gesellschaft für Parodontologie (DGParo) und der Deutschen Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK) Empfehlungen zum häuslichen und chemischen Biofilmmanagement veröffentlicht [Auschill et al., 2018; Graetz et al., 2018], um der Entstehung einer Gingivitis vorzubeugen (Tabellen 2–4).
Erhöhtes Risiko für Diabetes
Während einer Schwangerschaft können Frauen einen Diabetes entwickeln – bei etwa 15 Prozent aller Frauen weltweit kommt es in der Zeit der Schwangerschaft zu einem „Schwangerschaftsdiabetes“ (Gestationsdiabetes) [Abariga et al., 2016; IDF, 2011]. Beim Gestationsdiabetes handelt es sich um eine Kohlenhydratstoffwechselstörung, die erstmalig während der Schwangerschaft auftritt. Als Ursachen werden verschiedene Schwangerschaftshormone, die zu einer Erhöhung des Blutzuckerspiegels führen (zum Beispiel Östrogen) und andererseits eine nicht optimale Ernährung angegeben.
Ein Gestationsdiabetes kann schwerwiegende Folgen für Mutter und Kind haben, wie eine Makrosomie des Kindes und eine Frühgeburt [Abariga et al., 2016; Esteves Lima et al., 2016; Kumar et al., 2018]. In der Literatur wird der mögliche Zusammenhang zwischen Parodontitis und „Schwangerschaftsdiabetes“ kontrovers diskutiert [Abariga et al., 2016; Esteves Lima et al., 2016; Kumar et al., 2018].
In einigen Studien konnte bei schwangeren Frauen mit einer Parodontitis ein statistisch signifikant höheres Risiko für die Entwicklung eines Gestationsdiabetes festgestellt werden [Abariga et al., 2016]. Andere Studien kommen zu dem Schluss, dass die Evidenz noch nicht ausreichend ist [Esteves Lima et al., 2016]. Bis zu einer endgültigen Klärung ist es unserer Meinung nach unerlässlich, dass Gynäkologen einer Schwangeren mit einem Gestationsdiabetes dringend zu einer zahnärztlichen Vorstellung raten.
Einfluss der Mundgesundheit auf die Schwangerschaft
In der Literatur werden vielfältig die Zusammenhänge zwischen parodontalen Erkrankungen und gesteigerten Risiken für die allgemeine Gesundheit diskutiert [Kinane und Bouchard, 2008]. Über einen möglichen Zusammenhang zwischen einer Parodontitis und einem negativen Schwangerschaftsausgang (zum Beispiel niedriges Geburtsgewicht, Frühgeburt, Präeklampsie, Fehlgeburt) wird kontrovers berichtet [Albert et al., 2011; Jeffcoat et al., 2014; Konopka und Paradowska-Stolarz, 2012; Offenbacher et al., 1996; Sanz et al., 2013].
Dabei werden sowohl direkte als auch indirekte Wege beschrieben, auf denen eine parodontale Infektion einen möglichen Einfluss auf den Schwangerschaftsausgang haben kann [Sanz et al., 2013]. Der direkte Weg beschreibt die Möglichkeit, dass die parodontal-pathogenen Keime selbst und/oder ihre Komponenten über die Blutbahn zur Gebärmutter (Plazenta) gelangen, dort deren Membran durchdringen und die Membran des Fetus infizieren. Der indirekte Weg beschreibt die Möglichkeit, dass durch Entzündungsmediatoren im Blut infolge einer überschießenden Immunantwort eine vorzeitige Wehentätigkeit ausgelöst werden kann [Offenbacher et al., 1998].
Würde ein kausaler Zusammenhang bestehen, müsste durch eine Parodontitistherapie das Risiko für Frühgeburtlichkeit beziehungsweise Untergewichtigkeit von Neugeborenen gesenkt werden, was durch einige Studien zwar auch gezeigt, jedoch durch andere Studien nicht belegt werden konnte [Lopez et al., 2005]. Obwohl hierzu nach wie vor keine klare Evidenz besteht, ist man sich einig, dass bei Feststellung einer entzündlichen Zahnfleischerkrankung eine entsprechende Therapie in der Schwangerschaft erfolgen sollte, um einen weiteren Attachmentverlust zu verhindern und den klinischen Status der Mutter zu verbessern [DGZMK-Stellungnahme, 2007]. Dabei gilt das zweite Trimenon als der sicherste Zeitpunkt für eine nicht-chirurgische Parodontaltherapie [DGZMK-Stellungnahme, 2007].
Bei gynäkologischen Risiken sollte mit dem behandelnden Gynäkologen besprochen werden, ob aufgrund der während einer nicht-chirurgischen Parodontaltherapie auftretenden kurzzeitigen Bakteriämie der Einsatz von Antibiotika empfehlenswert ist [DGZMK-Stellungnahme, 2007]. Eine chirurgische Parodontaltherapie sollte erst nach der Geburt durchgeführt werden [DGZMK-Stellungnahme, 2007].
Begleitende antiinfektiöse Therapiemaßnahmen mit antibakteriellen Mundspüllösungen in Kombination mit Maßnahmen wie zum Beispiel einer Professionellen Zahnreinigung sowie „Scaling und Wurzelglättung“ unter lokaler Anästhesie sind biologisch sicher und haben keine nachteiligen Auswirkungen auf die werdende Mutter oder die Entwicklung des Kindes [Lopez et al., 2005; Offenbacher et al., 2006]. Der lokale Einsatz von antibakteriellen Mundspüllösungen (zum Beispiel CHX) vor, während und nach einer nicht-chirurgischen Parodontaltherapie kann zudem das Risiko einer Bakteriämie reduzieren.
Zahnärztliche Behandlung schwangerer Patientinnen
Nicht nur aufseiten der Patientinnen, auch aufseiten vieler Zahnärzte gibt es eine gewisse Unsicherheit oder auch erhöhte Ängstlichkeit gegenüber zahnärztlichen Eingriffen während der Schwangerschaft [Huebner et al., 2009; Pertl et al., 2000]. Im Folgenden wird auf einige „Besonderheiten“ dieser Behandlungen eingegangen.
Lagerung der Patientin
Mit fortschreitender Schwangerschaft steigt das Gebärmuttervolumen stark an. In Rückenlage können die dorsal gelegenen Blutgefäße (Vena cava inferior und Aorta) durch den erhöhten Druck komprimiert werden, wodurch der Blutrückfluss zum rechten Herzen vermindert wird und der Blutdruck in der unteren Körperhälfte sinken kann [Päßler und Päßler, 2011; Pertl et al., 2000]. Bedingt durch die Rückflussbehinderung kommt es zu einem Abfall des Herz-Minuten-Volumens. Dadurch kann es zu einer Minderdurchblutung der Plazenta kommen (“Vena-cava-inferior-Syndrom“) [Päßler und Päßler, 2011; Pertl et al., 2000]. Die primären Symptome des „Vena-cava-Syndroms“ sind Schwindel, Blutdruckabfall, Tachykardie und Dyspnoe.
Um diese Komplikationen während einer zahnärztlichen Behandlung zu vermeiden, sollte auf die Lagerung der Patientin geachtet werden. Die Vena cava inferior befindet sich anatomisch zwar auf der rechten Patientenseite, jedoch sehr dicht paramedian, weshalb die meist empfohlene linksseitige Lagerung einer schwangeren Patientin nicht immer ein Vena-cava-Syndrom vermeiden kann [Päßler und Päßler, 2011].
Der Zahnarzt sollte bezüglich der Lagerung individuell vorgehen. Es sollte eine mehr sitzende oder halb liegende Position der Patientin gewählt werden, wobei gelegentliche Umlagerungen zur Vorbeugung des „Syndroms“ sowohl links- als auch rechtsseitig oder die Unterstützung der Hüfte durch ein Polster sinnvoll sein können [Päßler und Päßler, 2011; Pertl et al., 2000].
Arzneimittel
Vor dem Einsatz von Arzneimitteln in der Schwangerschaft sollte immer eine kritische Nutzen-Risiko-Analyse erfolgen [Pertl et al., 2000]. Viele Arzneimittel können die Plazentaschranke passieren und somit in den fetalen Kreislauf gelangen [Pertl et al., 2000]. Da das Risikopotenzial bei vielen neuen, auf dem Markt befindlichen Medikamenten nicht ausreichend kalkulierbar ist, wird empfohlen, in erster Linie Präparate mit ausreichend langer und umfangreicher klinischer Erfahrung zu verordnen [Päßler und Päßler, 2011; Pertl et al., 2000].
Bei der Anwendung von Lokalanästhetika haben viele Zahnärzte Bedenken. So konnte in einer Studie ermittelt werden, dass 32 Prozent der befragten Zahnärzte keine Lokalanästhetika bei schwangeren Frauen anwenden würden und 10 Prozent sich nicht sicher waren [Pertl et al., 2000]. Die Passage eines Lokalanästhetikums durch die Plazentaschranke erfolgt umso schneller, je geringer die Plasmaproteinbindung des Arzneistoffs ist [Pertl et al., 2000; Schindler et al., 2010].
Während der Schwangerschaft vergrößert sich das Plasmavolumen, wodurch es zu einer Reduktion der Plasmaproteine kommt [Pertl et al., 2000]. Folglich stehen weniger Plasmaproteine für eine Bindung an die Lokalanästhetika zur Verfügung. Deshalb wird empfohlen, bei Schwangeren ein Lokalanästhetikum mit hoher Plasmaeiweißbindung (> 90 Prozent) zu verwenden [Päßler und Päßler, 2011; Pertl et al., 2000; Schindler et al., 2010].
Zu den Lokalanästhetika mit einer Plasmaeiweißbindung von mehr als 90 Prozent zählen Articain, Bupivacain oder Etidocain [Pertl et al., 2000; Schindler et al., 2010]. Da bei Lidocain, Mepivacain und Prilocain die Plasmaeiweißbindung bei weniger als 70 Prozent liegt, sollten diese Lokalanästhetika nicht bei Schwangeren eingesetzt werden [Päßler und Päßler, 2011; Pertl et al., 2000; Schindler et al., 2010]. Neben der geringen Plasmaeiweißbindung besteht bei Prilocain außerdem noch ein vergleichsweise hohes Risiko einer Methämoglobinbildung, weshalb es während einer Schwangerschaft kontraindiziert ist [Schindler et al., 2010].
Grundsätzlich bestehen von gynäkologischer Seite aus keine Bedenken gegen den Einsatz vasokonstriktorischer Zusätze in Lokalanästhetika wie Adrenalin [Päßler und Päßler, 2011]. Jene passieren nicht die plazentäre Schranke, da sie in der Plazenta in nicht aktive Metabolite abgebaut werden [Pertl et al., 2000]. Allerdings können sie von der mütterlichen Seite aus eine Minderdurchblutung der Plazenta bewirken, wodurch es auf der Seite des Fetus über den Mechanismus des Sauerstoffmangels zu einer reaktiven Tachykardie kommen kann [Pertl et al., 2000]. Aus diesem Grund sollte der vasokonstriktorische Zusatz in einer geringen Konzentration (1:200 000) gewählt werden [Päßler und Päßler, 2011; Pertl et al., 2000; Schindler et al., 2010].
Die Anwendung von Noradrenalin ist wegen größerer Komplikationsraten und möglicher Nebenwirkungen in der Schwangerschaft kontraindiziert [Päßler und Päßler, 2011]. Felypressin und Ornipressin beeinflussen die Uterusmuskulatur und sind deshalb in der Schwangerschaft ebenfalls kontraindiziert [Päßler und Päßler, 2011].
Falls eine schmerzstillende Therapie in der Schwangerschaft unbedingt erforderlich sein sollte, ist das Anilinderivat Paracetamol das Mittel der Wahl [Päßler und Päßler, 2011; Pertl et al., 2000; Schindler et al., 2010]. Paracetamol passiert jedoch die Plazentaschranke. Um kindliche Leberschäden zu vermeiden, sollte somit auf eine niedrige Dosierung beziehungsweise kurze Einnahmedauer geachtet werden [Päßler und Päßler, 2011; Pertl et al., 2000; Schindler et al., 2010].
Nicht-steroidale Antiphlogistika wie beispielsweise Acetylsalizylsäure, Diclofenac und Ibuprofen sollten vermieden werden. Sie führen zu einer Hemmung der Prostaglandinsynthese. Bei der schwangeren Patientin und beim Ungeborenen kann es infolgedessen zu einer verstärkten Blutungsneigung kommen. Auch besteht die Gefahr eines vorzeitigen Verschlusses des Ductus Botalli [Päßler und Päßler, 2011; Pertl et al., 2000; Schindler et al., 2010].
Bei einer notwendigen antibiotischen Therapie kann in der Schwangerschaft auf Penicilline und Cephalosporine zurückgegriffen werden. Bei diesen Antibiotikagruppen konnten nach langjähriger klinischer Erfahrung keine embryotoxischen Wirkungen festgestellt werden [Päßler und Päßler, 2011; Pertl et al., 2000; Schindler et al., 2010]. Auch beim Einsatz von Betalactamase-Inhibitoren wie Clavulansäure, das häufig bei einem bestimmten Keimspektrum in Kombination mit Penicillin eingesetzt wird, bestehen keine Bedenken [Pertl et al., 2000].
Der Einsatz von Makrolidantibiotika (Erythromycin) in der Schwangerschaft wird indes kritisch bewertet. Die Datenlage zu Erythromycin in der Schwangerschaft in Bezug auf fruchtschädigende Wirkungen ist unzureichend. Bei Clarithromycin, das eine dem Erythromycin verwandte Substanz ist, wurde ein teratogenes Potenzial nachgewiesen [Schindler et al., 2010].
Beim Einsatz von Clindamycin gibt es bisher zwar keine Hinweise für eine fruchtschädigende Wirkung, jedoch ist auch hier die Datenlage recht gering. Während der Schwangerschaft sollte deshalb nur bei strengster Indikation (Versagen von Penicillinen oder Cephalosporine, Anaerobier-Infektionen) auf Clindamycin zurückgegriffen werden [Schindler et al., 2010]. Die Gabe von Tetracyclinen in der Schwangerschaft ist kontraindiziert, da es bei dem Ungeborenen zu einer irreversiblen Einlagerung von Chelatkomplexen aus Tetracyclinen und Calcium in Knochen und Zähnen kommen kann [Pertl et al., 2000].
Füllungswerkstoffe
Schon seit Jahren ist der Füllungswerkstoff Amalgam bei Schwangeren zum Schutz des Kindes kaum noch zum Einsatz gekommen. Das Europäische Parlament hat mittlerweile die Verwendung von Quecksilber in der Industrie und in der Medizin stark eingeschränkt. Mit Inkrafttreten der Verordnung des Europäischen Parlaments darf seit dem 1. Juli 2018 bei schwangeren und stillenden Frauen sowie bei unter 15-Jährigen kein Amalgam mehr verwendet werden. Das „Scientific Committee on Emerging and Newly Identified Health Risks“ (SCENIHR) hat in einem Gutachten darauf hingewiesen, dass bei allen zahnärztlichen Werkstoffen während der Schwangerschaft besondere Zurückhaltung geboten sei, wobei dies sowohl für Amalgam als auch für Kompositkunststoffe gelte [SCENIHR, 2015; Schmalz und Widbiller, 2018]. Daher wird empfohlen, umfangreiche zahnärztliche Restaurationen erst nach der Schwangerschaft durchzuführen und währenddessen auf konventionelle Glasionomer-Zemente zurückzugreifen [Schmalz und Widbiller, 2018].
Anwendung von Fluoriden
Gegen die Anwendung von Fluoriden in der Schwangerschaft bestehen keinerlei Bedenken. In geringen Konzentrationen kann Fluorid zwar die Plazentaschranke frei passieren, in hohen Konzentrationen wirkt die Plazenta jedoch als Fluoridbarriere [Gedalia et al., 1964; Patcas et al., 2012]. Die Gefahr einer intrauterinen Fluorose der Milchzähne besteht somit nicht [Patcas et al., 2012].
Die systemische Fluoridierung ist bei der Kariesprävention der lokalen Fluoridierung unterlegen [König, 2002]. Eine systemische Fluoridierung während der Schwangerschaft beziehungsweise die pränatale Einnahme von Fluoridtabletten bietet keinen vermehrten Kariesschutz für das Kind [Patcas et al., 2012] In einer Placebo-kontrollierten klinischen Studie konnten Leverett et al. zeigen, dass Kinder im Alter von fünf Jahren, deren Mütter während der Schwangerschaft Fluoridtabletten einnahmen, nicht weniger Karies aufwiesen als Kinder, deren Mütter keine Fluoridtabletten eingenommen hatten [Leverett et al., 1997].
Während einer Schwangerschaft besteht jedoch ein erhöhtes Karies- und Erosionsrisiko bei der werdenden Mutter. Darum ist eine regelmäßige lokale Fluoridierung der mütterlichen Zähne insbesondere im Rahmen der zahnärztlichen Kontrolltermine zu empfehlen.
Röntgen
Laut der Strahlenschutzverordnung (StrlSchV) ist auch bei Schwangeren eine Anwendung von Röntgenstrahlung bei gegebener Indikation, Beachtung des Risiko-Nutzen-Verhältnisses und Einsatz von Strahlenschutzmaßnahmen nicht eingeschränkt. Bei der Anwendung ionisierender Strahlung oder radioaktiver Stoffe ist bei Schwangeren laut StrlSchV aber geboten „alle Möglichkeiten zur Herabsetzung der Exposition dieser Person und insbesondere des ungeborenen Kindes auszuschöpfen“ [Bundesgesetzblatt, 2018, Teil 1, Nr. 41].
Die schwangere Patientin sollte jedoch darüber aufgeklärt werden, dass eine ionisierende Strahlung dem Kind schaden kann, wobei das Ausmaß von der Intensität, der Dosisverteilung und dem Zeitpunkt der Exposition abhängt [Jung, 2016]. Das Risiko bei zahnärztlichen Aufnahmen wird aufgrund der geringen Strahlenbelastung als extrem gering eingestuft [Willershausen-Zönnchen, 2001]. Doch existiert keine Schwellendosis, unterhalb der eine Belastung des Ungeborenen sicher ausgeschlossen werden kann [Jung, 2016; Willershausen-Zönnchen, 2001]. Aus diesem Grund sollte speziell im ersten Trimenon nur bei zwingender Indikation eine Röntgenuntersuchung durchgeführt werden [Willershausen-Zönnchen, 2001].
Falls eine zahnärztliche Röntgenuntersuchung unausweichlich ist, sollten – um die Strahlenbelastung möglichst minimal zu halten – hochempfindliche Filme, ein Rechtecktubus und ein Mehrfachröntgenschutz bei der Schwangeren verwendet und die Anzahl der Aufnahmen auf ein Minimum beschränkt werden [Willershausen-Zönnchen, 2001].
Dr. Karen Meyer-Wübbold
Medizinische Hochschule Hannover
Klinik für Zahnerhaltung, Parodontologie und Präventive Zahnheilkunde
Carl-Neuberg-Str. 1, 30625 Hannover
Meyer-Wuebbold.Karen@mh-hannover.de
Prof. Dr. Elmar Hellwig
Universitätsklinikum Freiburg
Klinik für Zahnerhaltungskunde und Parodontologie
Hugstetterstr. 55, 79106 Freiburg
Dr. Priska Fischer
Universitätsklinikum Freiburg
Klinik für Zahnerhaltungskunde und Parodontologie, Funktionsbereich Kinderzahnheilkunde
Hugstetterstr. 55, 79106 Freiburg
Prof. Dr. Werner Geurtsen
Medizinische Hochschule Hannover
Klinik für Zahnerhaltung, Parodontologie und Präventive Zahnheilkunde
Carl-Neuberg-Str. 1, 30625 Hannover
Prof. Dr. Hüsamettin Günay
Medizinische Hochschule Hannover
Klinik für Zahnerhaltung, Parodontologie und Präventive Zahnheilkunde
Carl-Neuberg-Str. 1, 30625 Hannover
Literaturliste:
1. Abariga SA, Whitcomb BW: Periodontitis and gestational diabetes mellitus: a systematic review and meta-analysis of observational studies. BMC Pregnancy and Childbirth 2016; 16:344
2. Aboul-Dahab OM, el-Sherbiny MM, Abdel-Rahmann R, Shoeb M: Identification of lymphocyte subsets in pregnancy gingivitis. Egypt Dent J 1994; 40: 653-656
3. Albert DA, Begg MD, Andrews HF, Williams SZ, Ward A, Conicella ML, Rauh V, Thomson JL, Papapanou PN: An examination of periodontal treatment, dental care, and pregnancy outcomes in an insured population in the United States. Am J Public Health 2011; 101: 151-156
4. Al Habashneh R, Guthmiller JM, Levy S et al.: Factors related to utilization of dental services during pregnancy. J Clin Periodontol 2005; 32: 815–821
5. Auschill T, Sälzer S, Arweiler N: S3-Leitlinie (Langversion) Häusliches chemisches Biofilmmanagement in der Prävention und Therapie der Gingivitis. AWMF-Registernummer: 083-016; Stand: November 2018; gültig bis: November 2023;
https://www.dgzmk.de/uploads/tx_szdgzmkdocuments/LL_2__083-016__Final_Langversion_11_2018.pdf
6. Bundesgesetzblatt: Verordnung zur weiteren Modernisierung des Strahlenschutzrechts. Bundesgesetzblatt Jahrgang 2018 Teil I Nr. 41 ausgegeben zu Bonn am 05. Dezember 2018; 2034-2208
7. Dragiff DA, Karshan M: Effect of pregnancy on the chemical composition of human dentin. J Dent Res 1943; 22: 261-265
8. DGMZK Stellungnahme 2007. Parodontale Erkrankungen während der Schwangerschaft: Besteht Behandlungsbedarf?
http://www.dgzmk.de/uploads/tx_szdgzmkdocuments/Parodontale_Erkrankungen_waehrend_der_Schwangerschaft:_Besteht_Behandlungsbedarf.pdf
9. Esteves Lima RP, Cyrino RM, de Carvalho Dutra B, Oliveira da Silveira J, Martins CC, Miranda Cota LO, Costa FO: Association Between Periodontitis and Gestational Diabetes Mellitus: Systematic Review and Meta-Analysis. J Periodontol. 2016; 87:48-57
10. Gaffield ML, Gilbert BJC, Malvitz DM, Romaguera R: Oral health during pregnancy: an analysis of information collected by the pregnancy risk assessment monitoring system. J Am Dent Assoc 2001; 132: 1009–1016
11. Gedalia I, Brzezinski A, Zukerman H, Mayersdorf A: Placental Transfer of Fluoride in the Human Fetus at Low and High F-Intake. J Dent Res1964; 43: 669–671
12. Geurtsen W, Hellwig E, Klimek J: S2k-Leitlinie (Langversion) Kariesprophylaxe bei bleibenden Zähnen – grundlegende Empfehlungen. AWMF-Registernummer: 083-021; Stand: Juni 2016; gültig bis: Mai 2021;
https://www.dgzmk.de/uploads/tx_szdgzmkdocuments/kariesprophlang_02.pdf
13. Graetz Ch, Fawzy El-Sayed KM, Sälzer S, Dörfer CE: S3-Leitlinie (Langversion) Häusliches mechanisches Biofilmmanagement in der Prävention und Therapie der Gingivitis. AWMF-Registernummer: 083-022 Stand: November 2018; gültig bis: November 2023;
https://www.dgzmk.de/uploads/tx_szdgzmkdocuments/LL_1__083-022__Final_Langversion_11_2018.pdf
14. Günay H, Goepel K, Stock KH, Schneller T: Stand der Mundgesundheitserziehung während der Schwangerschaft. Oralprophylaxe 1991; 13:1-14
15. Günay H, Jürgens B, Geurtsen W: “Primär-Primär-Prophylaxe“ und Mundgesundheit von Kleinkindern. Dtsch Zahnärztl Z 1996; 51:223-226
16. Günay H, Dmoch-Bockhorn K, Günay Y, Geurtsen W: Effect on caries experience of a long-term preventive program for mothers and children starting during pregnancy. Clin Oral Investig 1998; 2:137-142
17. Günay H, Meyer K, Rahman A: Ein zahnärztliches Frühpräventionskonzept – Gesundheitsfrühförderung in der Schwangerschaft. Zahnärztl Mitt 2007; 97: 44–54
18. Günay H, Meyer K, Rahman A: Zahnärztliche Gesundheitsfrühförderung in der Schwangerschaft – ein Frühpräventionskonzept. Oralprophylaxe Kinderzahnheilkd 2007; 29: 24-35
19. Günay H, Meyer K: Interdisziplinäre Gesundheitsfrühförderung -Ein Frühpräventionskonzept für die Verbesserung der Zahn- und Mundgesundheit von Mutter und Kind. Präv Gesundheitsf 2010; 5:326–339
20. Herrmann P, Meyer K, Sandner M et al.: Zahnärztliche Gesundheitsfrühförderung in der Frühen Hilfe – Eine randomisierte Kontrollgruppenstudie. Dtsch Zahnärztl Z 2014; 69: 573–583
21. Huebner CE, Milgrom P, Conrad D, Lee RS: Providing dental care to pregnant patients: a survey of Oregon general dentists. J Am Dent Assoc 2009; 140: 211-222
22. IDF: Policy briefing. Diabetes in pregnancy: protecting maternal health, International diabetes federation, Brussels, 2011
http://www.idf.org/publications/diabetes-pregnancy-protecting-maternal-health
23. Jeffcoat MK, Jeffcoat RL, Tanna N, Parry SH: Association of a common genetic factor, PTGER3, with outcome of periodontal therapy and preterm birth. J Periodontol 2014; 85: 446-454
24. Jung S: Oralchirurgische Eingriffe während der Schwangerschaft und Stillzeit. ZWR 2016; 125: 573-574
25. Kandilakis M, Lang NP: Plaque-induzierte gingivale Erkrankungen (Gingivitis). Parodontologie 2001; 12:117-132
26. Kinane D, Bouchard P: Periodontal diseases and health: Consensus Report of the Sixth European Workshop on Periodontology. J Clin Periodontol 2008; 35: 333-337
27. König KG: Aktuelle Empfehlungen zum Fluoridgehalt in Kinderzahnpasten - Konsequenzen für die systemische Fluoridierung. Gesundheitswesen 2002; 64: 33-38
28. Konopka T, Paradowska-Stolarz A: Periodontitis and risk of preterm birth and low birthweight – a meta-analysis. Ginekol Pol 2012; 83: 446-453
29. Kornman KS, Loesche WJ: Effects of estradiol and progesterone on Bacteroides melaninogenicus and Bacteroides gingivalis. Infect Immun 1982; 35: 256 –263
30. Kumar A, Sharma DS, Verma M, Lamba AK, Gupta MM, Sharma S, Perumal V: Association between periodontal disease and gestational diabetes mellitus—A prospective cohort study. J Clin Periodontol. 2018; 45 :920-931
31. Laine M, Tenovuo J, Lehtonen O-P: Pregnancy-related increase in salivary Streptococcus mutans, lactobacilli and IgA. In: Cimasoni G, Lehner T, editors. Borderland between caries and periodontal disease III. Editions Médecine et Hygiéne, Genéve; 1986. p. 193–200
32. Laine MA. Effect of pregnancy on periodontal and dental health. Acta Odontol Scand 2002;60:257-64
33. Leverett DH, Adair SM, Vaughan BW, Proskin HM, Moss ME: Randomized clinical trial of the effect of prenatal fluoride supplements in preventing dental caries. Caries Res1997; 31:174-179.
34. Lopez NJ, Da Silva I, Ipinza J, Gutierrez J: Periodontal Therapy Reduces the Rate of Preterm Low Birth Weight in Women With Pregnancy-Associated Gingivitis. J Periodontol 2005; 76: 2144 -2153
35. Meyer K, Geurtsen W, Günay H: Zahnmedizinische Frühprävention - Ein Prophylaxekonzept für Schwangere und Kleinkinder. Wissen kompakt 2012; 4: 3-13
36. Meyer K, Geurtsen W, Günay H: Zahnärztliche Gesundheitsfrühförderung während der Schwangerschaft – Ergebnisse einer Langzeitstudie. Lebendige Wissenschaft - Spitzenforschung in der Zahnheilkunde, Innovationen und Auszeichnungen 2014, Ausgabe zum Deutschen Zahnärztetag vom 7.-8. November 2014 in Frankfurt am Main, 66-84 (2014)
37. Odermatt T, Schötzau A, Hoesli I: Orale Gesundheit und Schwangerschaft – Patientinnenbefragung anhand eines Fragebogens. ZWR – Das Deutsche Zahnärzteblatt 2019; 128: 107–112
38. Offenbacher S, Katz V, Fertik G, Collins J, Boyd D, Maynor G, McKaig R, Beck J: Periodontal infection as a possible risk factor for preterm low birth weight. J Periodontol 1996; 67: 1103-1113
39. Offenbacher S, Jared HL, O'Reilly PG, Wells SR, Salvi GE, Lawrence HP, Socransky SS, Beck JD: Potential pathogenic mechanisms of periodontitis associated pregnancy complications. Ann Periodontol 1998; 3: 233-250
40. Offenbacher S, Lin D, Strauss R, McKaig R, Irving J, Barros SP, Moss K, Barrow DA, Hefti A, Beck JD: Effects of periodontal therapy during pregnancy on periodontal status, biologic parameters, and pregnancy outcomes: a pilot study. J Periodontol 2006; 77:2011- 2024
41. Patcas R, Schmidlin PR, Zimmermann R, Gnoinski W: Die zahnärztliche Betreuung von Schwangeren. Schweiz Monatsschr Zahnmed 2012; 122: 729-734
42. Päßler L, Päßler S: Die schwangere Patientin. Zahnmedizin up2date 2011; 6: 585–602
43. Pertl Ch, Heinemann A, Pertl B, Lorenzoni M, Pieber D, Eskici A, Amann R: Die schwangere Patientin in zahnärztlicher Behandlung – Umfrageergebnisse und therapeutische Richtlinien. Schweiz Monatsschr Zahnmed 2000; 110: 37-41
44. Pistorius J, Kraft J, Willershausen B: Umfrage zum Mundgesundheitsverhalten von schwangeren Frauen unter besonderer Berücksichtigung psychosozialer Aspekte. Dtsch Zahnärztl Z 2005; 60: 628-633
45. Raber-Durlacher JE, Leene W, Palmer-Bouva CC, Raber J, Abraham-Inpijn: Experimental gingivitis during pregnancy and post-partum: Immunohistochemical aspects. J Periodontol 1993; 64: 211-218
46. Rahman A, Günay H: Stand des Bewusstseins der Zahn- und Mundgesundheit während der Schwangerschaft. Dtsch Zahnärztl Z, Abstractheft P277, Berlin 2005
47. Richtlinien des Gemeinsamen Bundesausschusses über die ärztliche Betreuung während der Schwangerschaft und nach der Entbindung („Mutterschafts-Richtlinien“) in der Fassung vom 10. Dezember 1985 (veröffentlicht im Bundesanzeiger Nr. 60 a vom 27. März 1986) zuletzt geändert am 22. März 2019 veröffentlicht im Bundesanzeiger AT 27.05.2019 B3 in Kraft getreten am 28. Mai 2019
48. Salvolini E, Di Giorgio R, Curatola A, Mazzanti L, Fratto G. Biochemical modifications of human whole saliva induced by pregnancy. Br J Obstet Gynaecol 1998; 105: 656 –660
49. Sanz M, Kornman K, working group 3 of the joint EFP/AAP workshop: Periodontitis and adverse pregnancy outcomes: consensus report of the joint EEP/AAP workshop on periodontitis and systemic diseases. J Periodontol 2013; 84: 164-169
50. Scientific Committee on Emerging and Newly Identified Health Risks SCENIHR. The safety of dental amalgam and alternative dental restoration materials for patients and users. 2015 Im Internet: „https://ec.europa.eu/health/scientific_committees/emerging/docs/scenihr_o_046.pdf Stand 19.09.2019“ - external-link-new-window 51. Schindler Ch, Stahlmann R, Kirch W: Zahnärztliche Arzneiverordnung in Schwangerschaft und Stillzeit. zm 2010; 100: 26-32
52. Schmalz G, Widbiller M: Biokompatibilität zahnärztlicher Werkstoffe – Update 2018. Zahnmedizin up2date 2018; 12: 239-256
53. Schröder HE (1997) Pathobiologie oraler Strukturen. 3. Auflage Karger-Verlag, Basel
54. Stites DP, Siiteri PK: Steroids as immunosuppressants in pregnancy. Immunol. Rev. 1983; 75:118-138
55. Willershausen-Zönnchen B: Zahnarztbesuch während der Schwangerschaft. Patienteninformation der DGZMK 2001, www.dgzmk.de