Tumore der Lippen und Gesichtshaut – das muss der Zahnarzt wissen!
Hautkrebs zählt zu den häufigsten Krebsarten – das sonnenexponierte Gesicht ist besonders stark betroffen. Gesicht und Lippen sind auch Teil der extraoralen Befundaufnahme in der Zahnmedizin. Die zahnmedizinische Inspektion des Gesichts kann die Chance erhöhen, Hautkrebsläsionen frühzeitig zu erkennen und einer kurativen Therapie zuzuführen. Die Autoren wollen die Aufmerksamkeit schärfen und die Blickdiagnose – vor allem der Vorläuferläsionen und Frühstadien – fördern.
Gesetzlich versicherte Patienten haben in Deutschland ab dem Alter von 35 Jahren alle zwei Jahre Anspruch auf ein Hautkrebsscreening. Durch das Bonussystem für jährliche Zahnarztbesuche und das etablierte Prophylaxebewusstsein der Patienten kommt es hier jedoch zu weit häufigeren Patientenkontakten. Die zahnmedizinische Blickdiagnostik kann daher eine sinnvolle und im Fall des Falles auch lebensrettende Ergänzung für das Hautkrebsscreening durch Hausärzte und Dermatologen sein.
Heller Hautkrebs
Basalzellkarzinom
Rund drei Viertel der nichtmelanotischen Hautkrebsarten in Deutschland sind Basalzellkarzinome, die bei Frauen zu 58 Prozent und bei Männern zu 59 Prozent im Gesicht liegen. Ein Viertel sind Plattenepithelkarzinome, die bei Frauen zu 60 Prozent und bei Männern zu 72 Prozent an Kopf und Hals auftreten [RKI, 2020]. Im Jahr 2016 erkrankten insgesamt 230.000 Personen in Deutschland erstmalig an hellem Hautkrebs, wobei die Sterberate mit 930 Personen vergleichsweise gering war. Die Inzidenz steigt in Deutschland seit Jahrzehnten kontinuierlich an, hat sich in letzter Zeit aber stabilisiert. Beide hellen Krebsarten bevorzugen die sonnenexponierten Körperanteile und liegen damit häufig im Blickfeld des Zahnarztes.
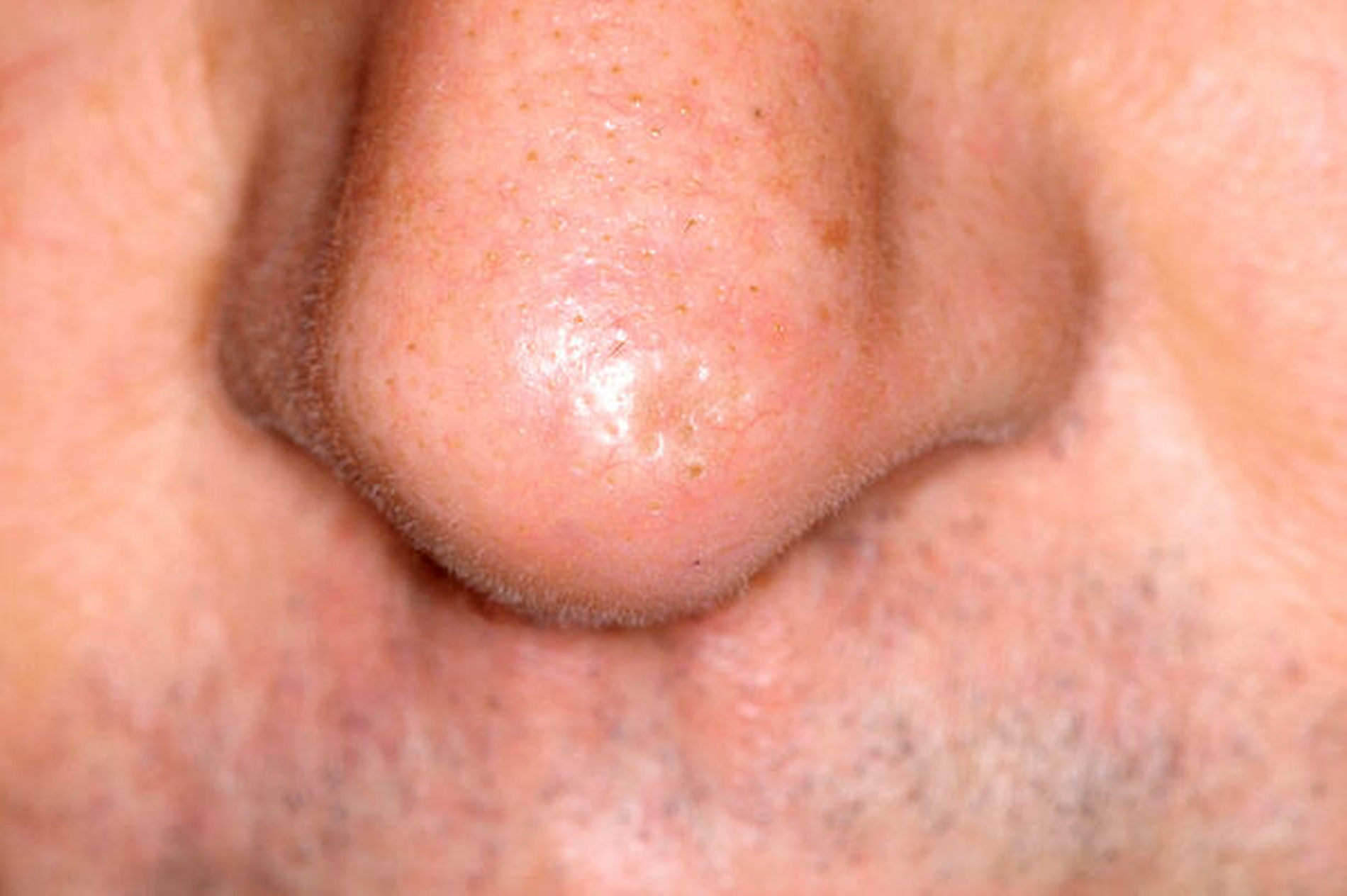
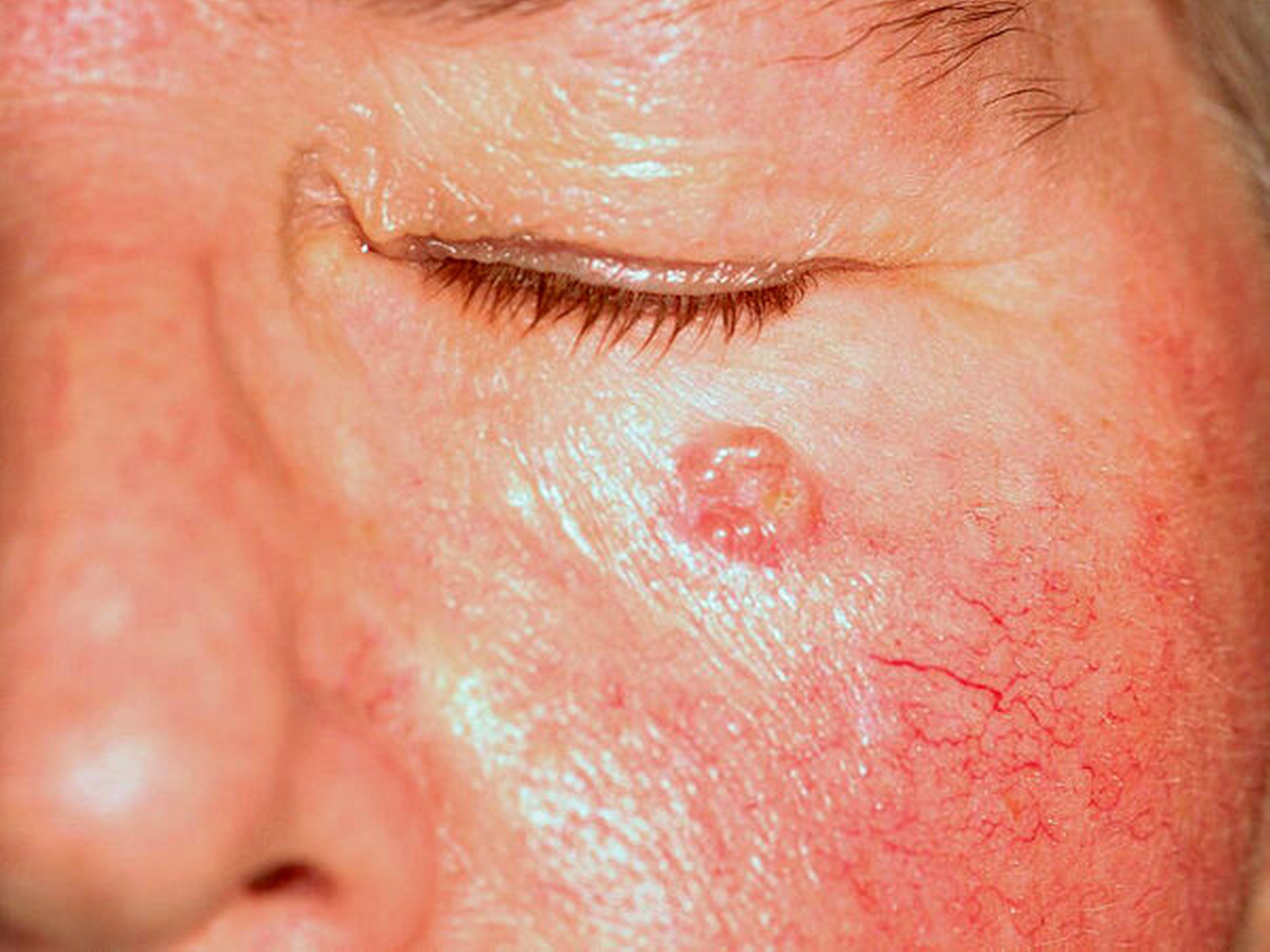
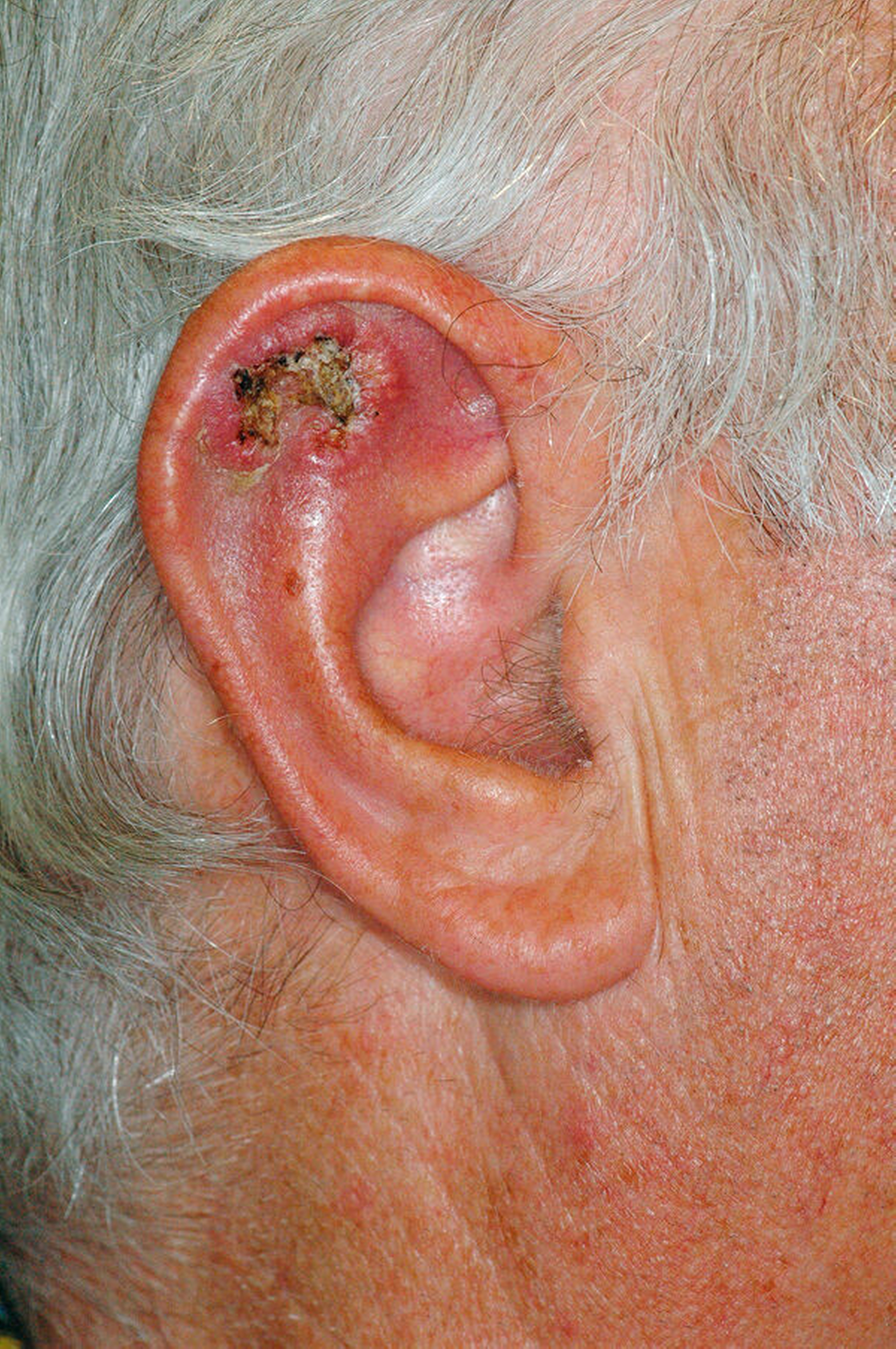
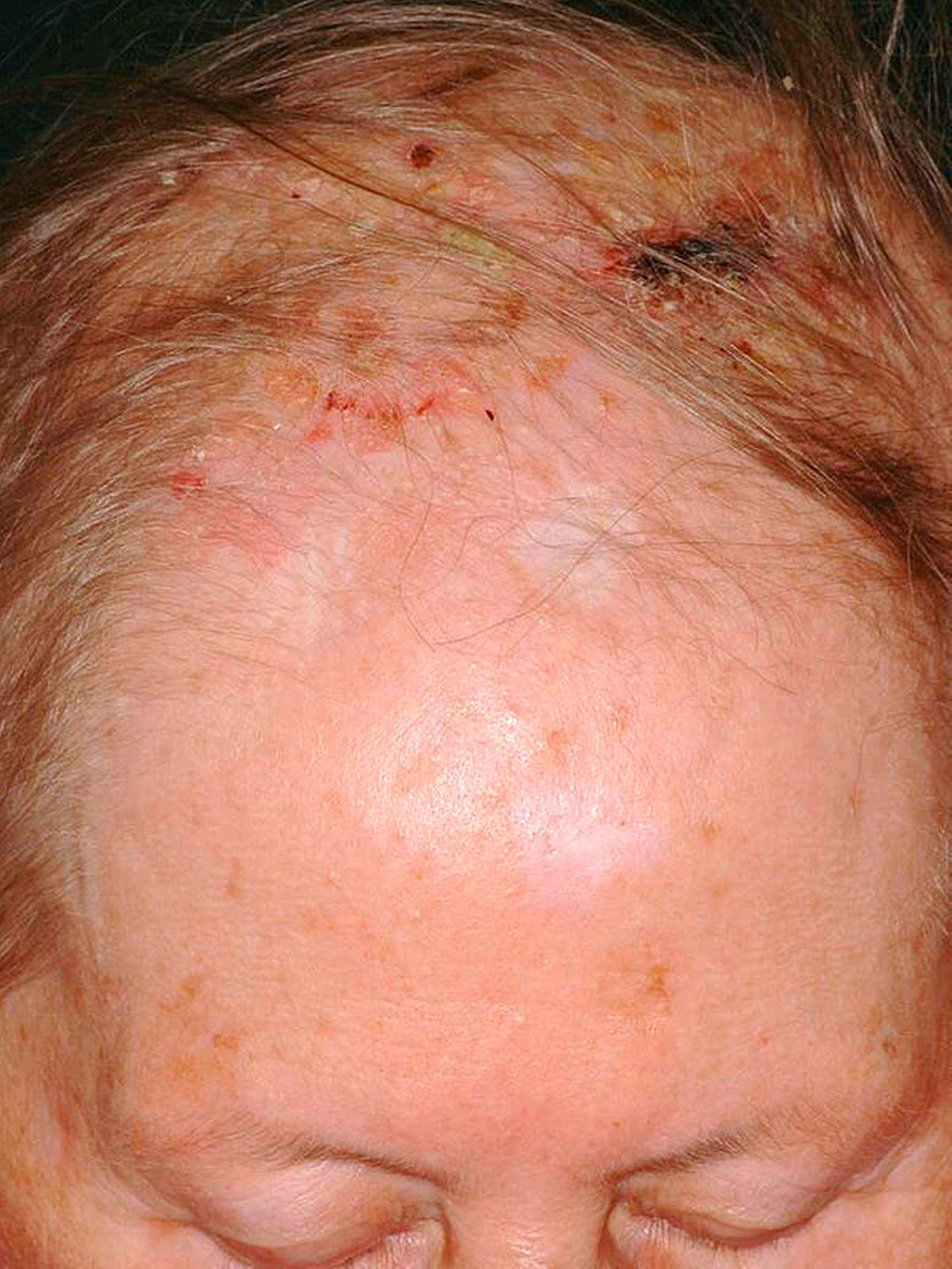
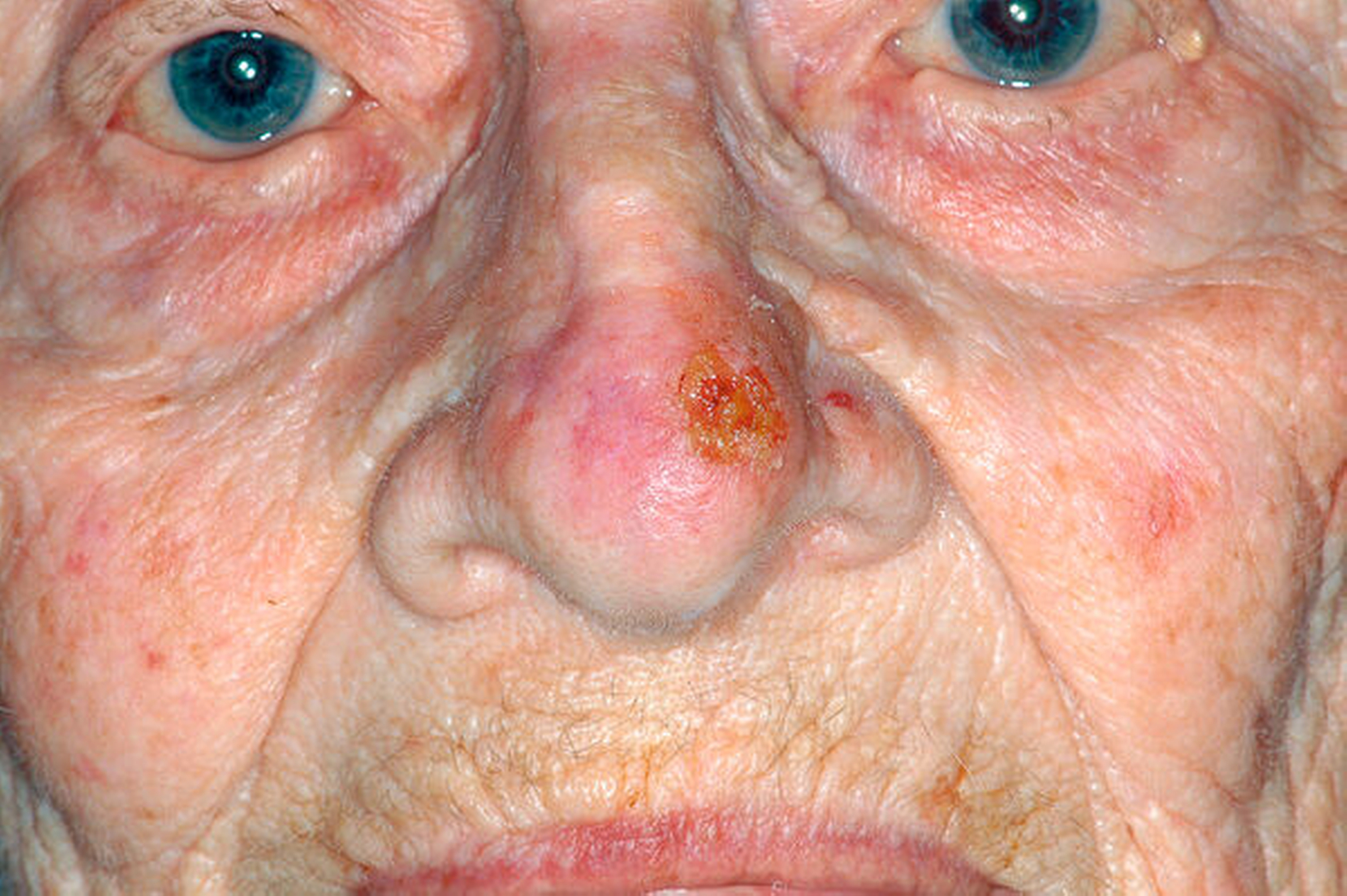
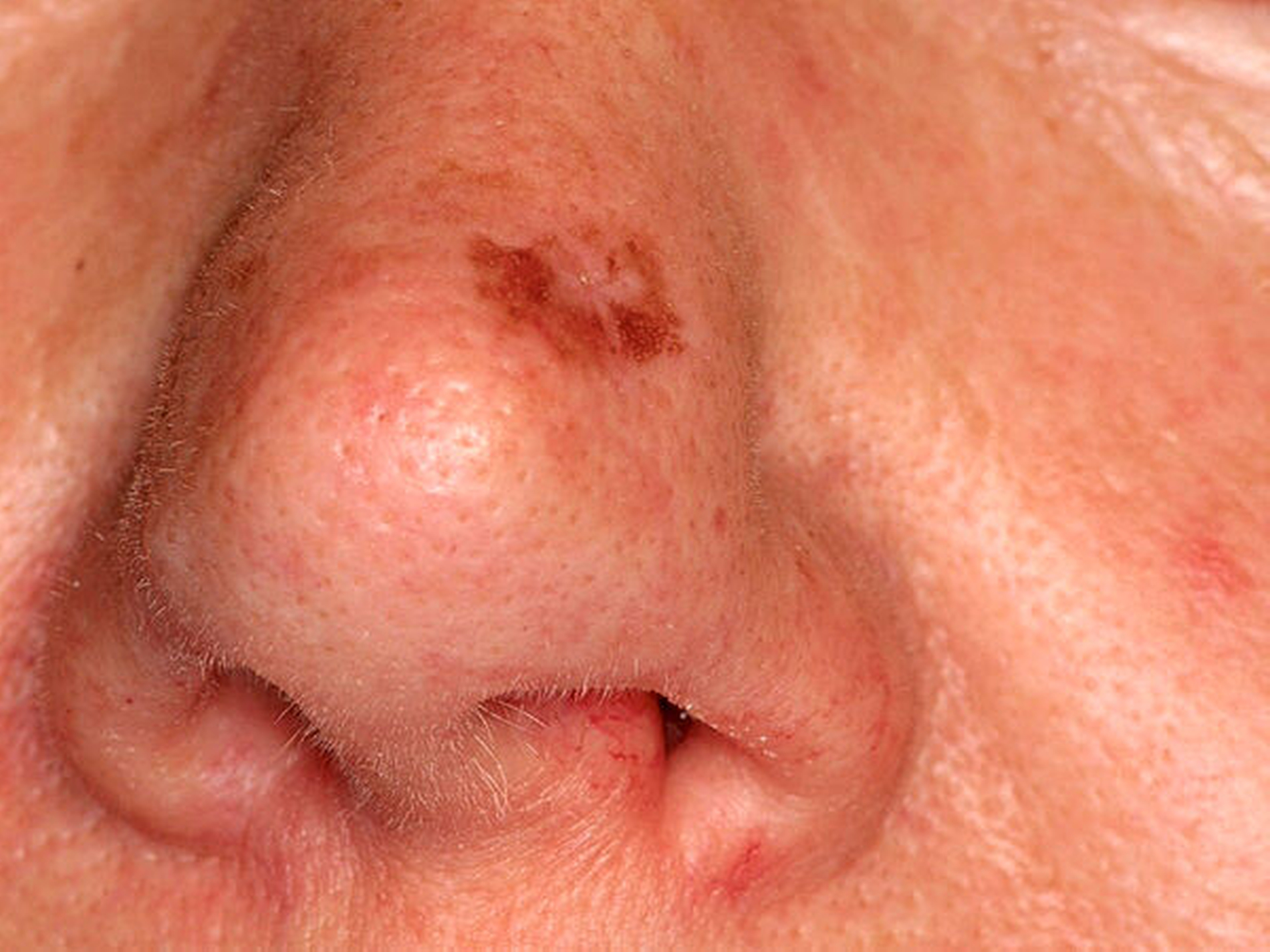
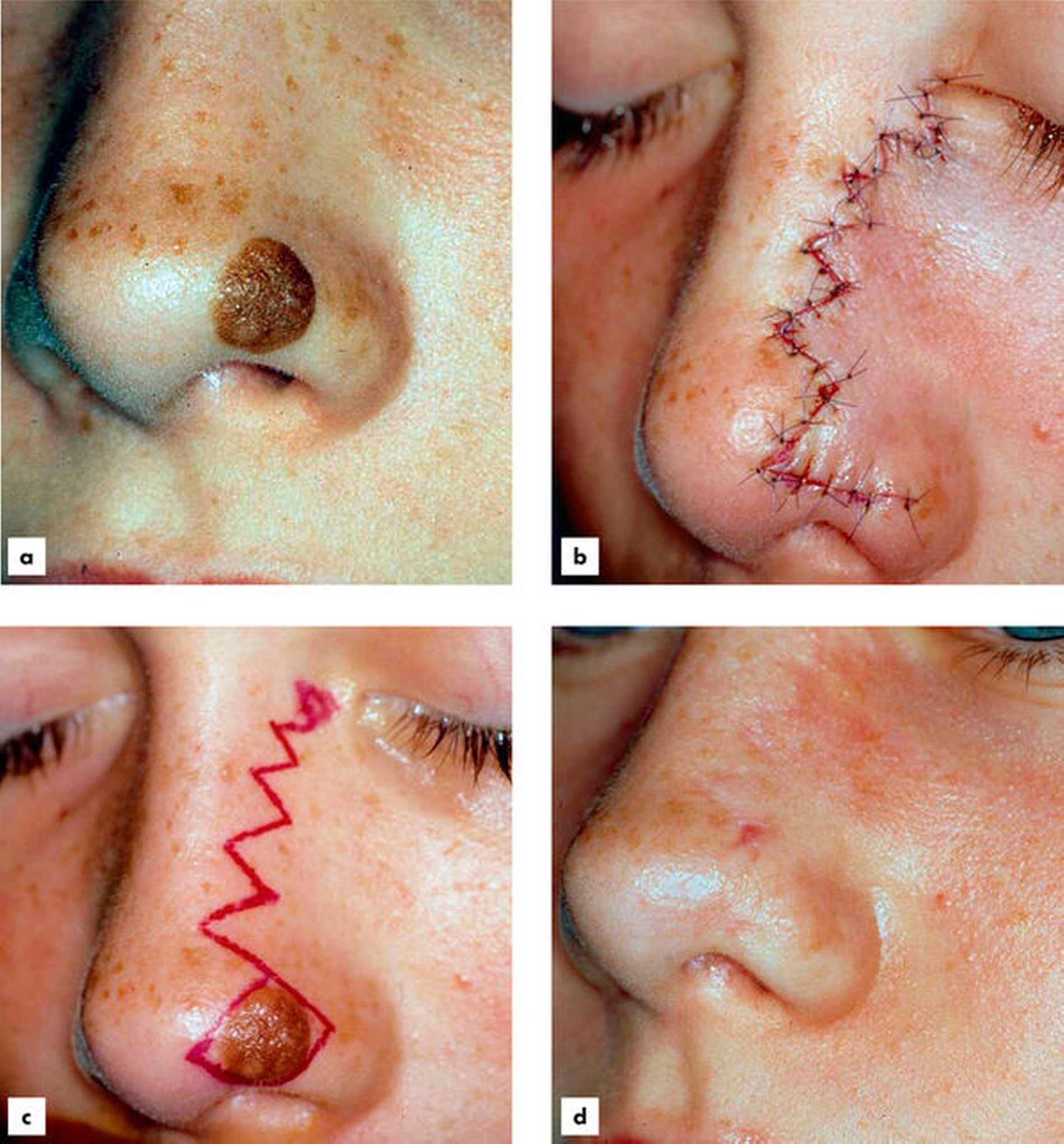
Der Hauptrisikofaktor für Basalzellkarzinome ist die intermittierende und im Lebensverlauf kumulierte Belastung der Gesichtshaut durch ultraviolette Strahlen, wobei die Quelle – Solarium oder natürliche Strahlung – keine Rolle spielt. Daneben sind ein Radioderm mit jahrzehntelanger Latenz nach ionisierender Bestrahlung und eine Arsenbelastung als Risikofaktoren bekannt. Im Gesicht sind die Augenregion, Nase, Wange und Ohr am stärksten betroffen (Abbildungen 1 bis 4). Der häufigste klinische Subtypus des Basalzellkarzinoms ist das knotig, örtlich begrenzt wachsende ulzerierende Basalzellkarzinom, das einige typische Charakteristika aufweist und gut diagnostizier- und behandelbar ist.
perlschnurartiger, derber, erhabener Rand (tastbare Krebshärte)
perlmuttartiger Glanz der Knoten
zentrale Delle, manchmal mit Ulzeration, manchmal mit Narbenplatte (Morphea)
erweiterte Gefäße (Teleangiektasien)
fehlende Hautanhangsgebilde im Tumor
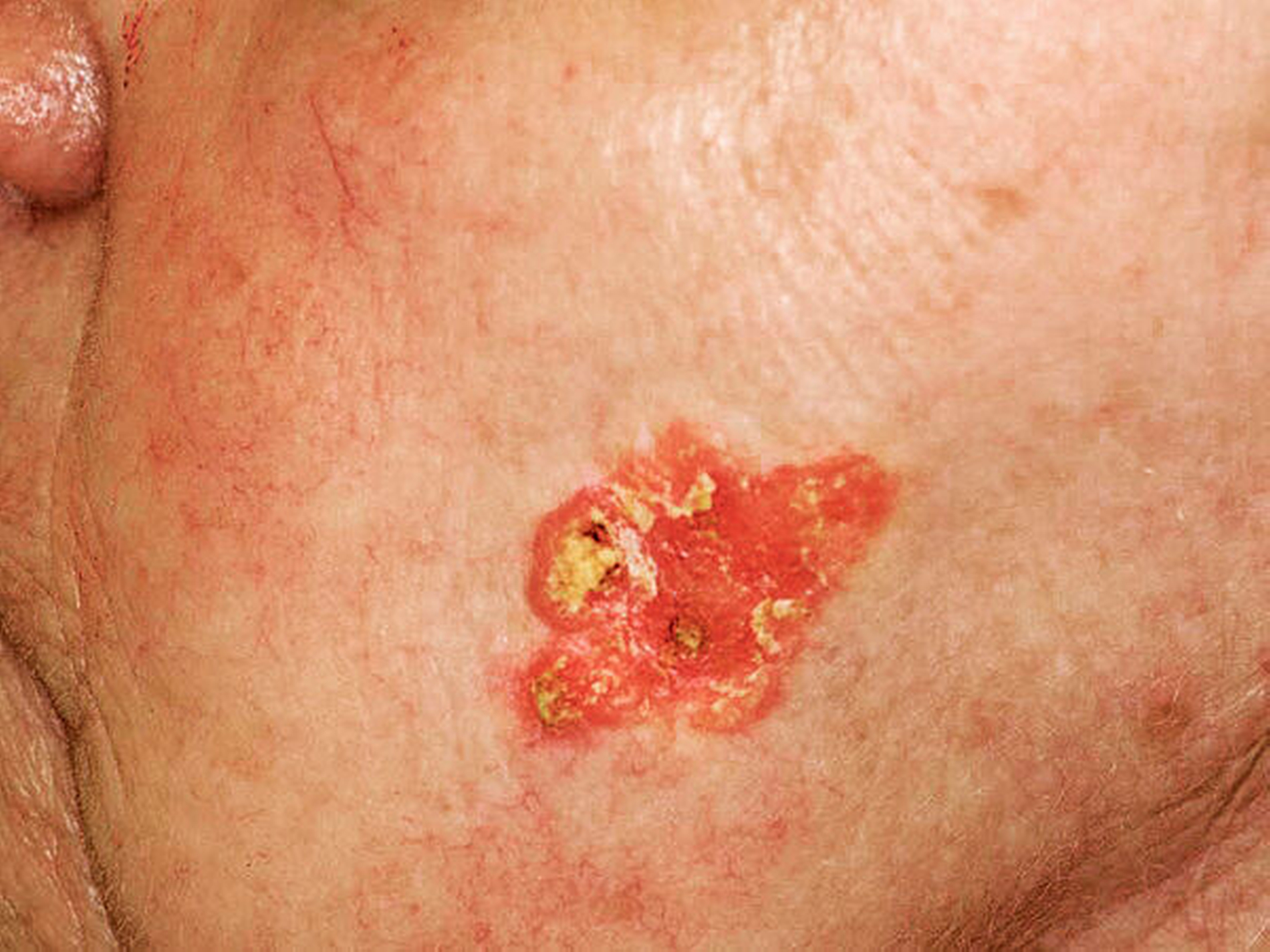
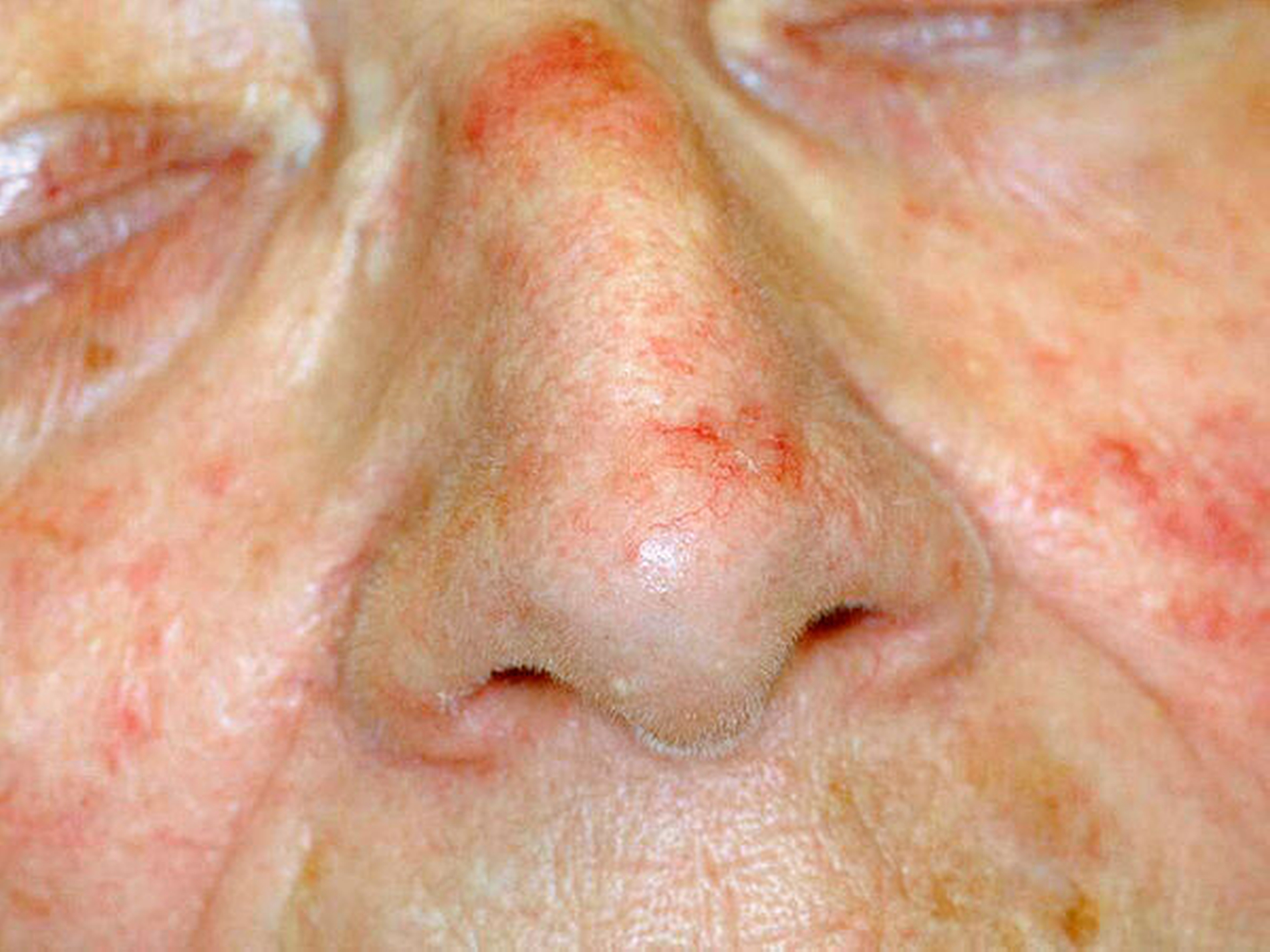
Die Ursprungszelle des Basalzellkarzinoms wird im Haarfollikel vermutet, denn Basaliome kommen nur in haartragenden Hautpartien vor. Klinisch schwieriger als das knotige (noduläre) ist das superfizielle Basalzellkarzinom (Rumpfhauttyp) zu diagnostizieren (Abbildung 5).
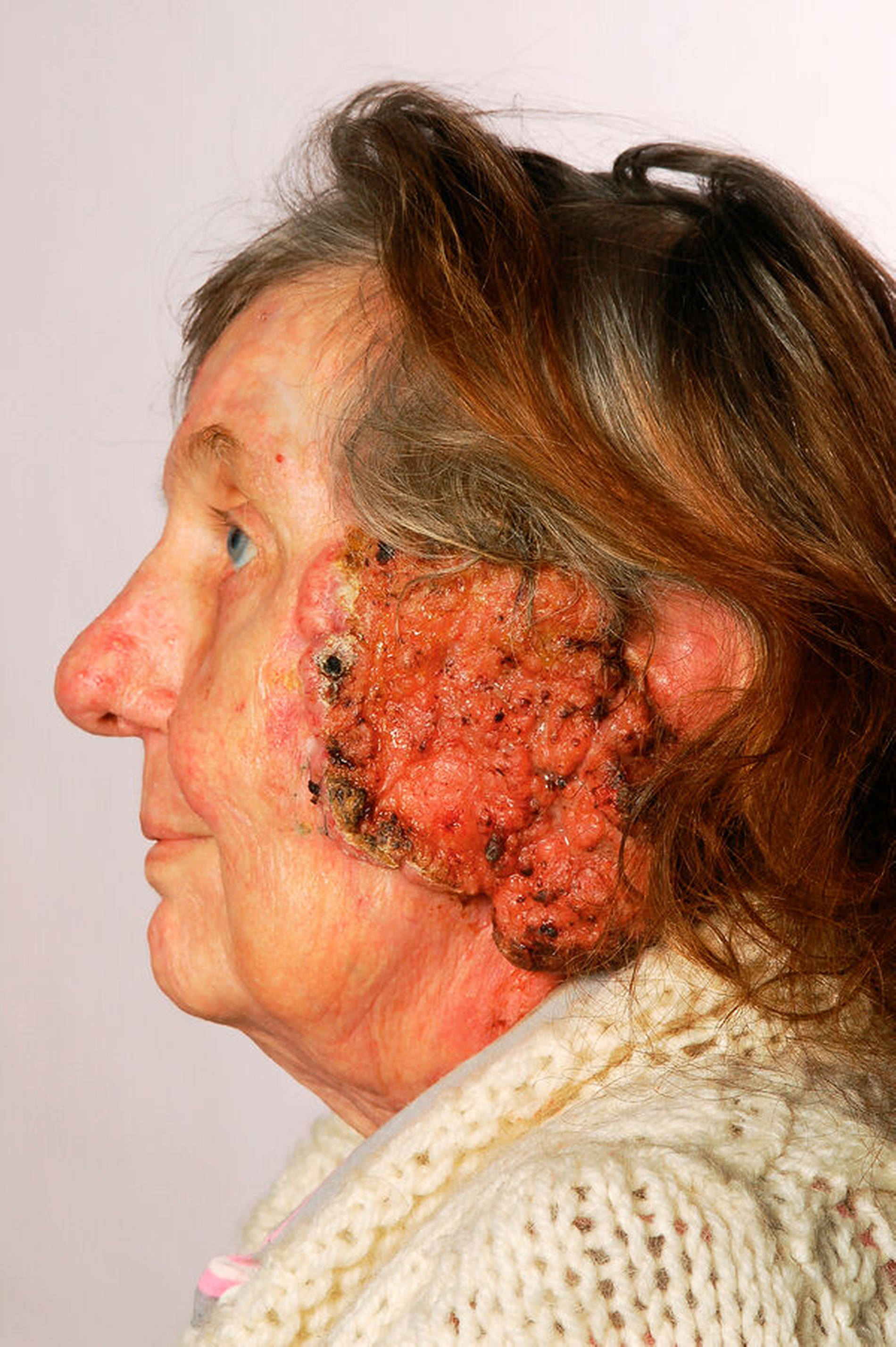
Basalzellkarzinome werden histologisch in Läsionen mit niedrigem Rezidivrisiko (knotig und superfiziell wachsend) und in Läsionen mit hohem Rezidivrisiko (infiltrativ wachsend, sklerodermiform, Perineuralscheideninfiltration) eingeteilt. Der Tumor wächst lokal infiltrierend und kann beispielsweise in die Augenhöhle oder in den Schädelknochen einwachsen. Eine Metastasierung tritt sehr selten – bei unter einem Prozent der Fälle – und insbesondere bei großen und verwilderten Basalzellkarzinomen auf [Lang et al., 2018].
Gorlin-Goltz-Syndrom
Der oberflächliche Typ des Basalzellkarzinoms ist auch bei der Genodermatose Gorlin-Goltz-Syndrom vertreten, die mit einer Häufigkeit von 1:56.000 gar nicht so selten ist und zur Hälfte der Fälle bei leerer Familienanamnese als Neumutation einzustufen ist. Basalzellkarzinome, meistens vom Rumpfhauttyp, können bei diesem Syndrom schon in Jugendjahren auftreten und haben ansonsten ihren Erkrankungsgipfel im sechsten Lebensjahrzehnt.
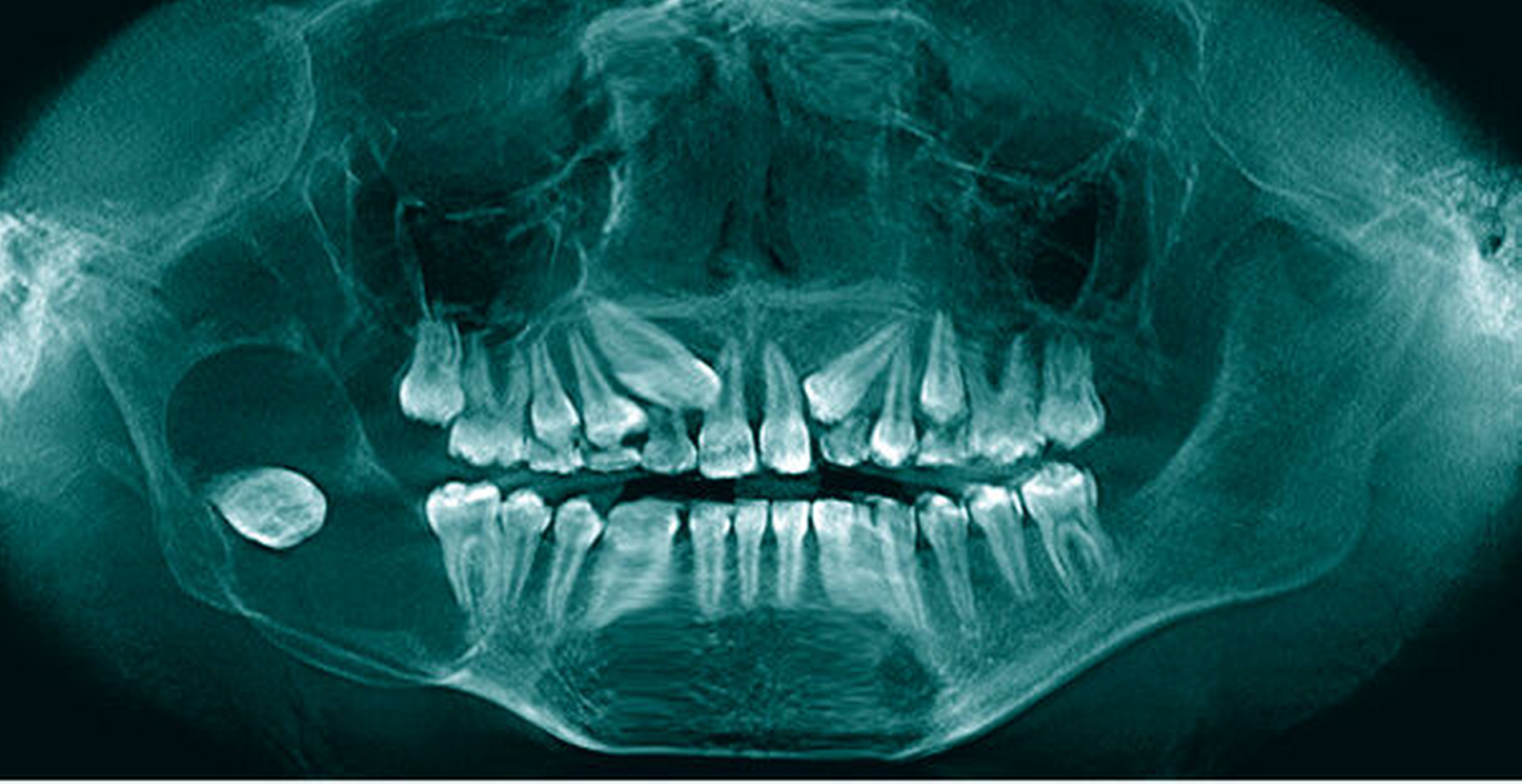
Niedergelassenen Zahnärzten, Oral- und MKG-Chirurgen kommt durch die richtige Einschätzung von Keratozysten und die Weiterüberweisung an eine Mund-, Kiefer- und Gesichtschirurgische Klinik häufig ein wichtiger Platz in der Erstdiagnose eines Gorlin-Goltz-Syndroms zu (Abbildung 6). Der zugrundeliegende Gendefekt des autosomal dominant vererbten Leidens ist bekannt und kann in unklaren Fällen in humangenetischen Instituten zum Beweis der Diagnose an einer Blutprobe bestätigt werden. Hier kann der Zahnarzt Leben retten oder frühzeitig einen Patienten vor schweren Operationen bewahren, wenn er beim Auftreten von Keratozysten auf die weiteren Aspekte des Syndroms achtet.
Majorkriterien des Gorlin-Goltz-Syndroms:
lamelläre Verkalkung der Falx cerebri (erkennbar in occipitomentaler Schädelröntgenaufnahme)
palmoplantare Pits (punktförmige Einziehungen an Hand- und Fußinnenflächen)
Keratozysten der Kiefer
Basalzellkarzinom vor dem 30. Lebensjahr
Minorkriterien des Gorlin-Goltz-Syndroms sind unter anderem:
Gabelrippen, Skoliose und andere Skelettanomalien
charakteristische Gesichtsschädelform mit hervortretender breiter Stirn
Augenanomalien wie Strabismus (Schielen) oder Kolobom (Spalt in der Iris), Hypertelorismus (hoher Augenabstand)
Plattenepithelkarzinom
Das Plattenepithelkarzinom entsteht, ähnlich wie das Plattenepithelkarzinom der Mundhöhle, in der Regel auf dem Boden einer Vorläuferläsion (Präkanzerose). Diese wird als aktinische Keratose bezeichnet (Abbildung 7):
fleckige Rötung der Haut
dicke, gelblich braune, festhaftende Hornablagerungen
Verletzlichkeit mit Blutungen und Blutkrusten
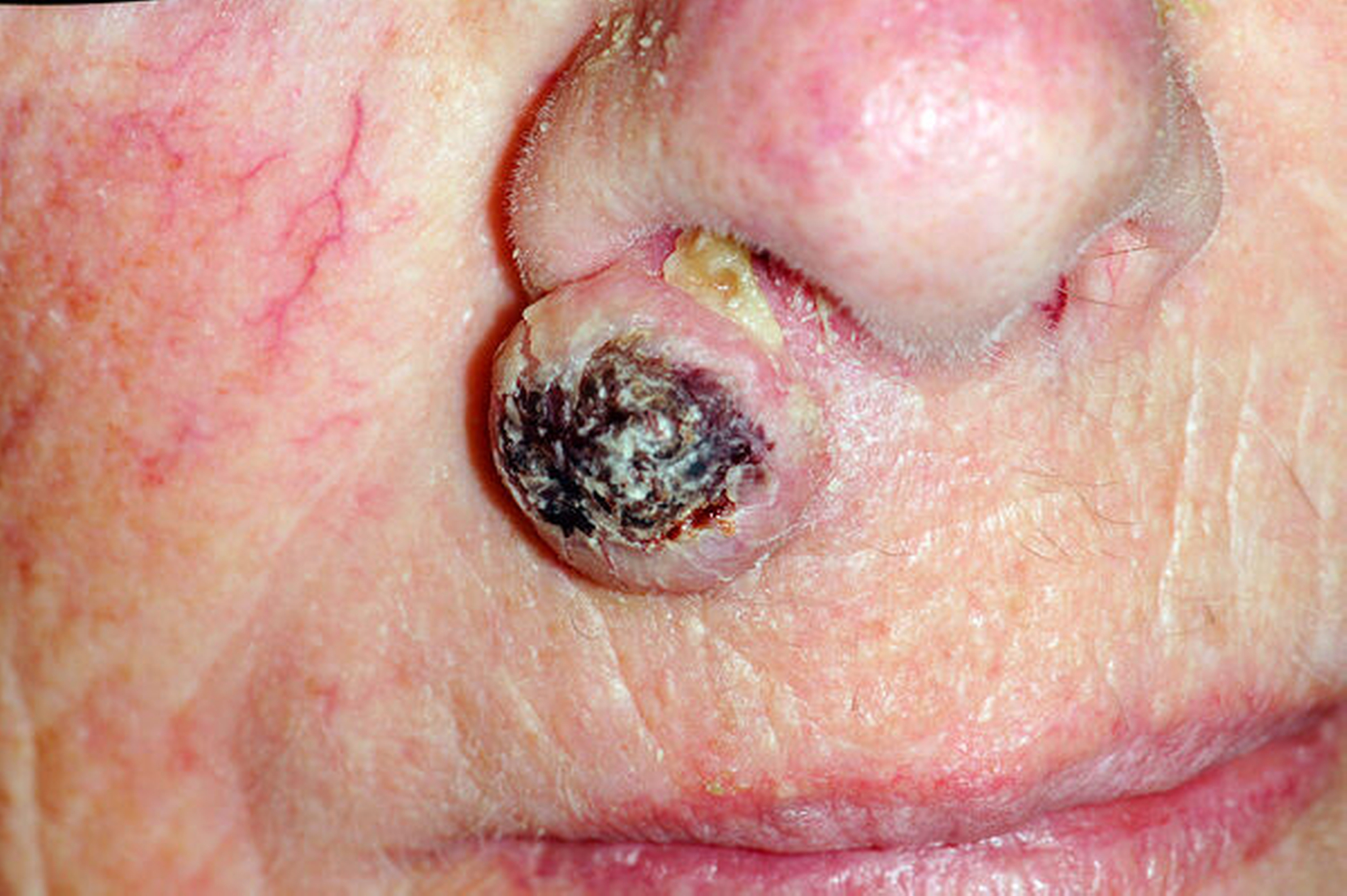
Analog zur Mundhöhle gibt es ein intraepithelial wachsendes Carcinoma in situ, das als Morbus Bowen bezeichnet wird und einen Schichtungsverlust des Epithels, aber noch keinen Durchbruch der Basallamina aufweist (Abbildung 8). Diese Vorläuferläsionen sind eine Blickdiagnose mit Rötung und Schuppung sonnenexponierter Hautareale bei alten oder beruflich vorbelasteten Patienten (zum Beispiel Landwirte, Fischer, Dachdecker und Bauarbeiter). Im weiteren Verlauf kommt es zum Durchbruch der Basallamina als mikroinvasives Karzinom (Abbildung 9), das dann bei Nichtbeachtung zu großen ulzerierten Tumoren führt (Abbildung 10).
Die Inzidenz der Hautkarzinome steigt mit dem Lebensalter, ein Fünftel aller über 65-jährigen erkrankt statistisch im weiteren Leben an einem Plattenepithelkarzinom der Haut [Berking et al., 2020]. Neben der Lichtexposition sind auch Infektionen mit Papillomviren und eine Immunsuppression als Risikofaktoren zu nennen.
Organtransplantierte Patienten haben statistisch ein 65-fach erhöhtes Risiko gegenüber der immunkompetenten Normalbevölkerung für Plattenepithelkarzinome. Metastasen treten beim Plattenepithelkarzinom im Durchschnitt in 4 Prozent der Tumoren zwischen 2,1 und 6 mm Dicke und bei 16 Prozent der Tumoren mit einer Tumordicke über 6,1 mm auf [Brantsch et al., 2008]. Unter 2 mm Tumordicke wurden keine Metastasen festgestellt. Die Lokalisation am Ohr ist risikoerhöhend für die Metastasierung. Die Mortalität liegt bei 0,7 Prozent der Fälle für Männer und 0,3 Prozent für Frauen.
Keratoakanthom
Das Keratoakanthom ist klinisch recht typisch durch sein symmetrisches, halbkugeliges, schnelles Wachstum mit zentralem Hornpfopf (Abbildung 11). Es nimmt in der Regel einen gutartigen Verlauf und kann sich sogar ohne Therapie spontan wieder zurückbilden. Die klinische und histologische Abgrenzung zum Karzinom ist aber so unsicher, dass es wie ein Plattenepithelkarzinom durch Exzision mit Sicherheitsabstand behandelt werden soll. Bei größeren Keratoakanthomen können intraläsionale Therapien mit Methotrexat und/oder die systemische Gabe des Vitamin-A-Analogons Acitrecin zu einer Rückbildung und besseren Operabilität führen.
Lippenkarzinome
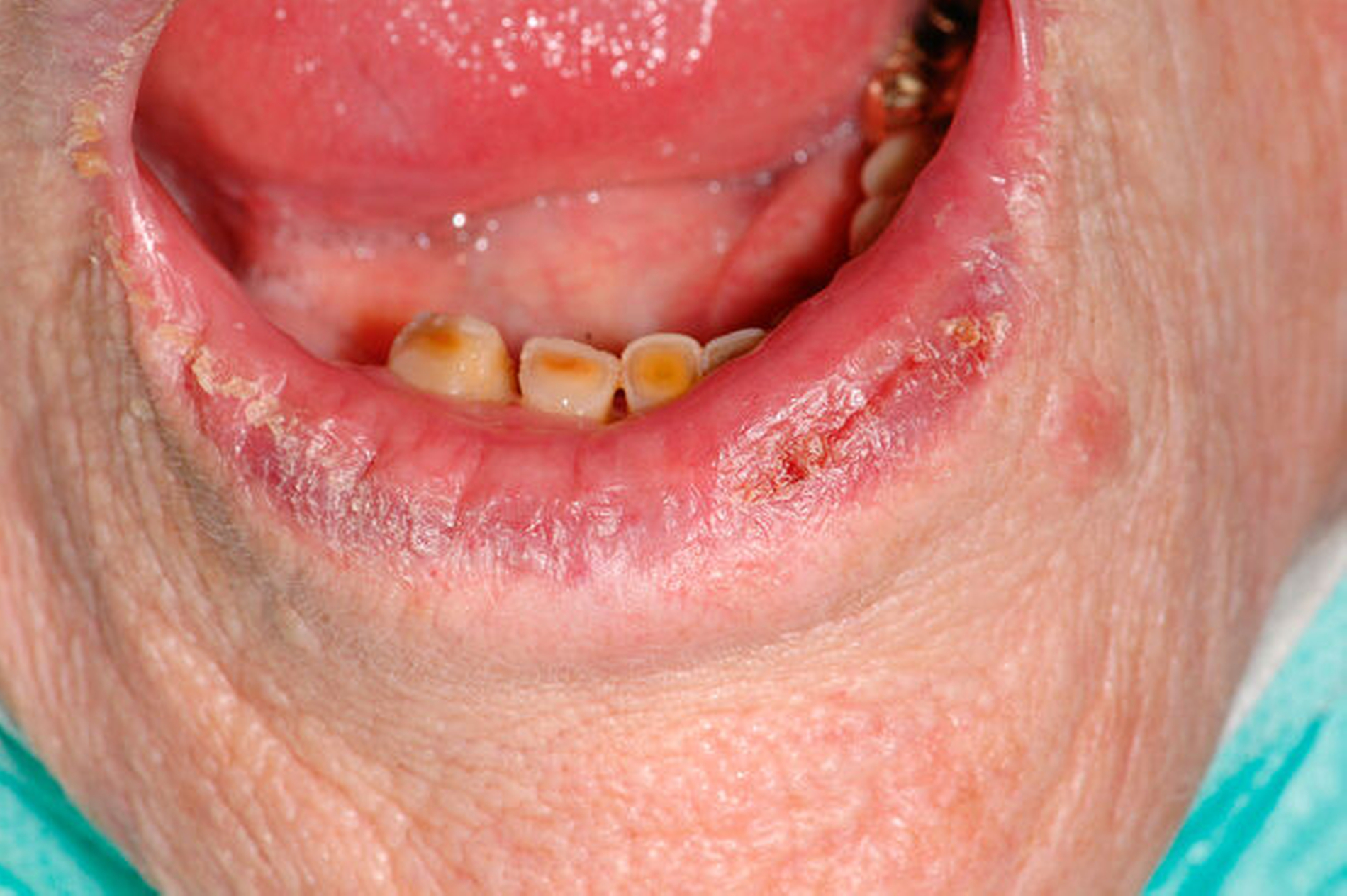
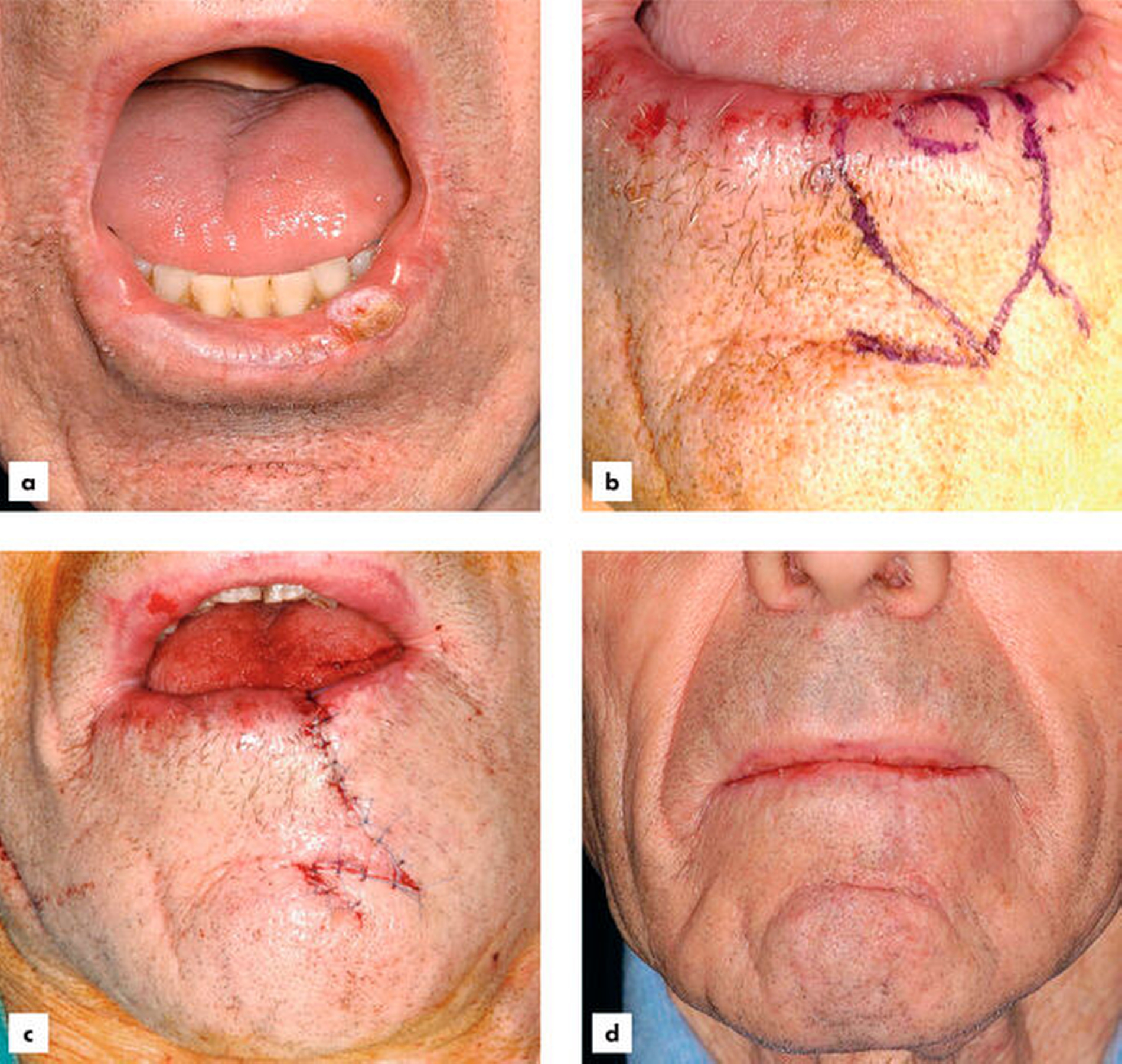
Auch das Lippenkarzinom entsteht auf dem Boden einer Vorläuferläsion, der aktinischen Cheilititis (Abbildung 12), mit folgenden Symptomen:
Atrophie der Lippenhaut mit Schupppung
rissige, brennende Lippen, fehlende Besserung durch Lippenpflegeprodukte
Hornkrusten und Blutungen
Die aktinische Cheilitis kann im frühen Stadium durch eine photodynamische Therapie behandelt werden; im fortgeschrittenen Stadium soll sie durch eine Vermilionektomie und plastische Korrektur durch Vorrotation der Lippeninnenhaut durch Mund-, Kiefer- und Gesichtschirurgen exzidiert werden (Abbildung 13). Kleine Lippenkarzinome können durch Keilexzision aufgrund der Dehnbarkeit der Lippen gut behandelt werden, erst größere Läsionen erfordern aufwendigere Lappenplastiken.
Tumore des Lippenweiß werden zu den Hautkarzinomen gerechnet, wogegen Tumoren des Lippenrots den Mundhöhlenkarzinomen zuzurechnen sind, was respektive auch für ihr Verhalten gilt. Mundhöhlenkarzinome haben im Vergleich zu Hautkarzinomen eine höhere Metastasierungsrate von 40 Prozent bei Erstdiagnosestellung, wobei bis zu 20 Prozent der Metastasen okkult sind, das heißt bei Erstdiagnose nicht durch Palpation oder Bildgebung, sondern nur durch die histopathologische Aufarbeitung eines Präparats einer elektiven Neck-Dissection entdeckt werden [Wolff et al., 2012].
Schwarzer Hautkrebs
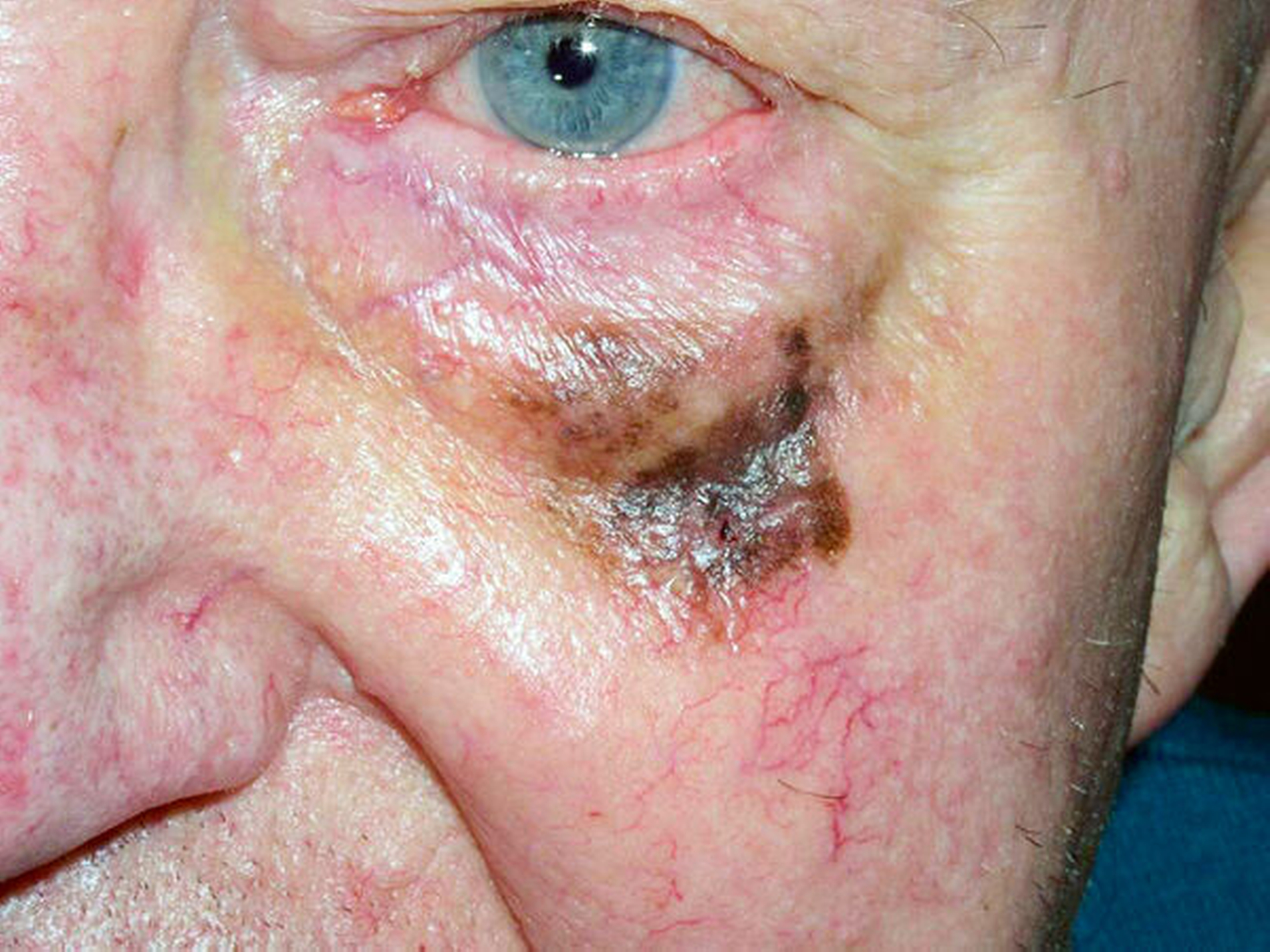
Mit der Lentigo maligna besteht auch für das Melanom in sonnenexponierten Hautregionen eine Vorläuferläsion. Bei dieser Läsion liegen die atypischen Melanozyten an der dermoepidermalen Grenze, während sie beim Lentigo-maligna-Melanom in die Tiefe vordringen. Die Therapie ist die Exzision mit Sicherheitsabstand (Abbildungen 14 bis 16).
Das maligne Melanom tritt im Unterschied zum hellen Hautkrebs nicht vorwiegend an Kopf und Hals auf, was nach Daten des Robert Koch-Instituts (RKI) in Deutschland nur zu 17 Prozent bei Männern und zu 12 Prozent bei Frauen der Fall ist [RKI, 2020b]. Das maligne Melanom steht mit etwa 23.000 Neuerkrankungsfällen pro Jahr in Deutschland an neunter Stelle der Krebshäufigkeit bei Männern und an siebter Stelle bei Frauen. Es ist der Hauttumor mit der höchsten Metastasierungsrate und ist für etwa 3.000 Sterbefälle und für mehr als 90 Prozent aller Sterbefälle an Hauttumoren in Deutschland verantwortlich [Grabe et al., 2020]. Gemessen an den Todesraten steht das maligne Melanom weltweit an 18. Stelle der Krebsarten, in Deutschland für Frauen an 19. und für Männer an 15. Stelle [RKI, 2020c]. Man unterscheidet je nach Wachstumsmuster das superfiziell spreitende Melanom (SSM), das noduläre Melanom (NM), das Lentigo-maligna-Melanom (LMM) und das akrallentiginöse Melanom (ALM). Melanome können aber unter anderem auch intraoral, sinunasal, am Auge und anorektal auftreten.
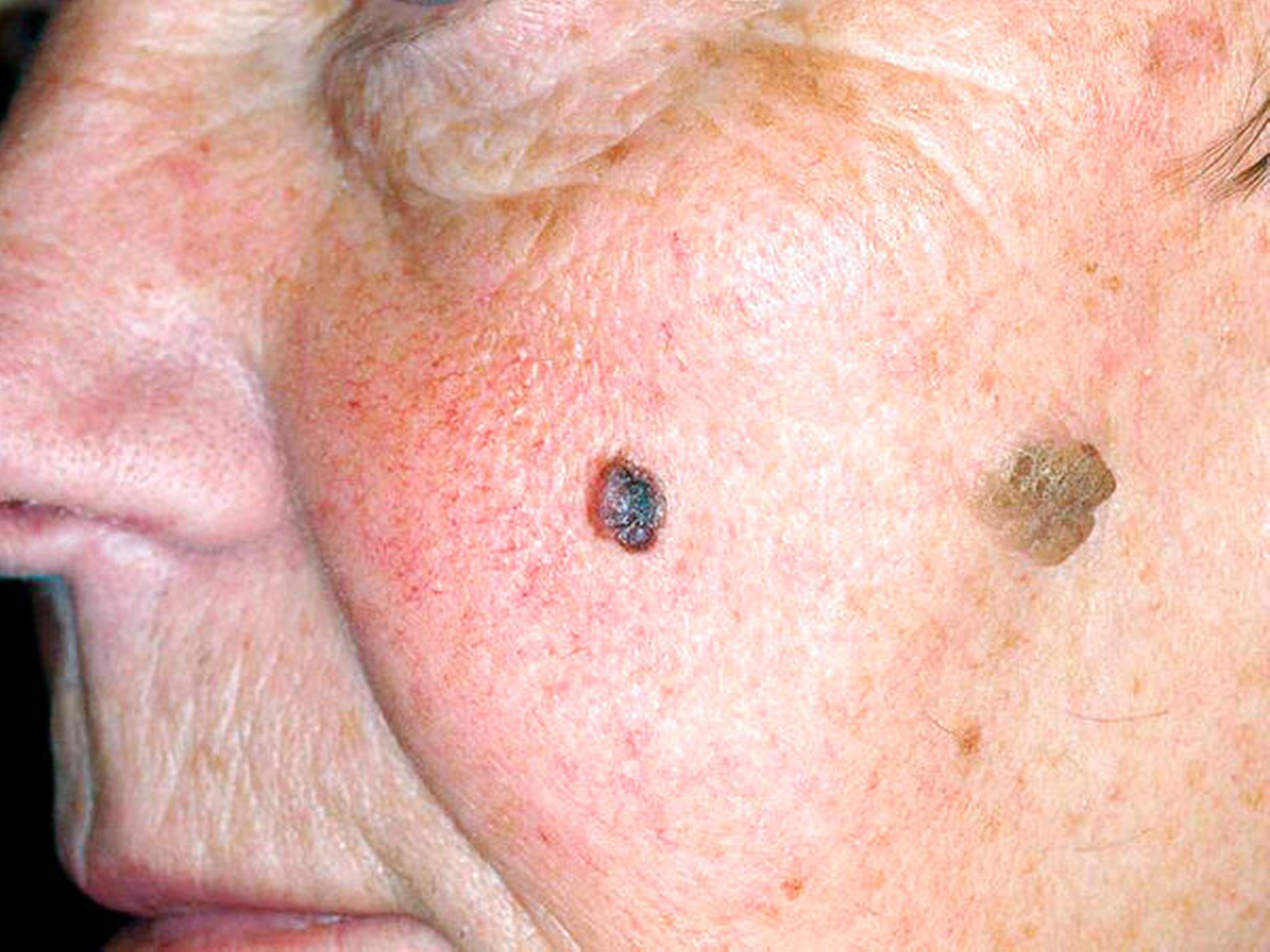
Die Inzidenz hat sich seit den 1970er-Jahren verfünffacht. Die UV-Strahlung ist der wichtigste Risikofaktor, vor allem wiederkehrende Sonnenbrände. Weitere Risikofaktoren sind die Zahl von Pigmentmalen (Leberflecken), gerade sehr große und dysplastische. Jedes neu aufgetretene Pigmentmal ist melanomverdächtig. Bei bestehenden Nävi ist bei der klinischen Einschätzung der Dignität die ABCDE-Regel hilfreich:
Asymmetrie
Begrenzung unregelmäßig
Colorit uneinheitlich = Polychromasie
Durchmesser > 5 mm
Erhabenheit über das Hautniveau
Die klinische Inspektion wird häufig durch die Dermatoskopie, eine Auflichtmikroskopie der Haut unter Ölimmersion ergänzt [Blum et al., 2018]. Im Zweifelsfall ist eine Exzisionsbiopsie eines Nävus mit histologischer Untersuchung durchzuführen (Abbildung 17).
Andere Krebsarten im Gesicht
Unter den seltenen Hauttumoren ist das Merkelzellkarzinom hervorzuheben, das infektiös durch das Merkelzell-Polyomavirus (MCPyV) und durch chronische UV-Lichtexposition verursacht wird [Terheyden et al., 2019]. Es tritt bei alten Patienten als schnell wachsender violetter und nicht ulzerierter Knoten in der Unterhaut auf. Die Prognose ist größenabhängig schlecht und liegt bei mehr als 2 cm Durchmesser bei etwa 50 bis 60 Prozent Überleben, bei Lymphknotenmetastasen zwischen 42 und 52 Prozent, und bei Fernmetastasen zwischen 17 und 18 Prozent [Becker et al., 2018].
Hautkrebsprophylaxe
Während die Inzidenz für den melanotischen und den nichtmelanotischen Hautkrebs in den vergangenen Dekaden wahrscheinlich durch verändertes Freizeitverhalten stark gestiegen ist, ist die Mortalität beim Melanom konstant geblieben und beim nichtmelanotischen Hautkrebs sogar gesunken. Dies wird vorwiegend auf die Vorverlegung des Diagnosezeitpunkts durch Aufklärungskampagnen bei den Patienten und auf die Fortbildung bei Ärzten zurückgeführt. Die Aufnahme des Hautkrebs-Screenings in den GKV-Leistungskatalog (2008) wird daran einen bedeutsamen Anteil haben, wenn auch die Effekte mangels flächendeckender Inanspruchnahme und Dokumentation noch nicht eindeutig statistisch nachgewiesen werden können [Hübner et al., 2018].
Der wichtigste vermeidbare Risikofaktor für Hautkrebs ist die ultraviolette (UV) Bestrahlung. UVA-Strahlung dringt tief in die Haut ein und erzeugt durch Absorption in Sterolen (zum Beispiel Cholesterin in Zellwänden) und anderen photosensibilisierenden Molekülen reaktive Sauerstoffradikale [Albro et al., 1997], die eine Degeneration des subkutanen Bindegewebes und eine vorzeitige Hautalterung bewirken. UVB-Strahlung wirkt in oberflächlicheren Hautschichten, ist aber energiereicher als UVA und kann in den Keratinozyten nichtcodierende RNA-Moleküle spalten. Diese stimulieren die Keratinozyten zur Ausschüttung von Tumornekrosefaktor-alpha und Interleukin-6. Diese Zytokine lösen die Entzündung des Sonnenbrands aus [Bernard et al., 2012].
Durch den Deutschen Wetterdienst kann man kostenlos im Internet für jeden Tag in Deutschland mit 16 km Ortsauflösung eine Vorhersage des UV-Index beziehen, die satellitengestützt auch die UV-Minderung durch Aerosole, Partikel und die Ozonschicht einrechnet [Deutscher Wetterdienst, 2020] (Abbildung 18). Obwohl sich die Ozonlochproblematik über den Polen gebessert hat, nimmt die Dicke der schützenden Ozonschicht im übrigen bewohnten Teil der Erde weiter ab [Ball et al., 2018]. Mögliche Ursachen lassen sich bestenfalls partiell verorten – beispielsweise wurde eine illegale FCKW(Fluorchlorkohlenwasserstoff)-Quelle in Fernost entdeckt [Merlot, 2020] auch zunehmende Raketenabgase in der Hochatmosphäre könnten relevant sein [wetterdienst.de, 2020].
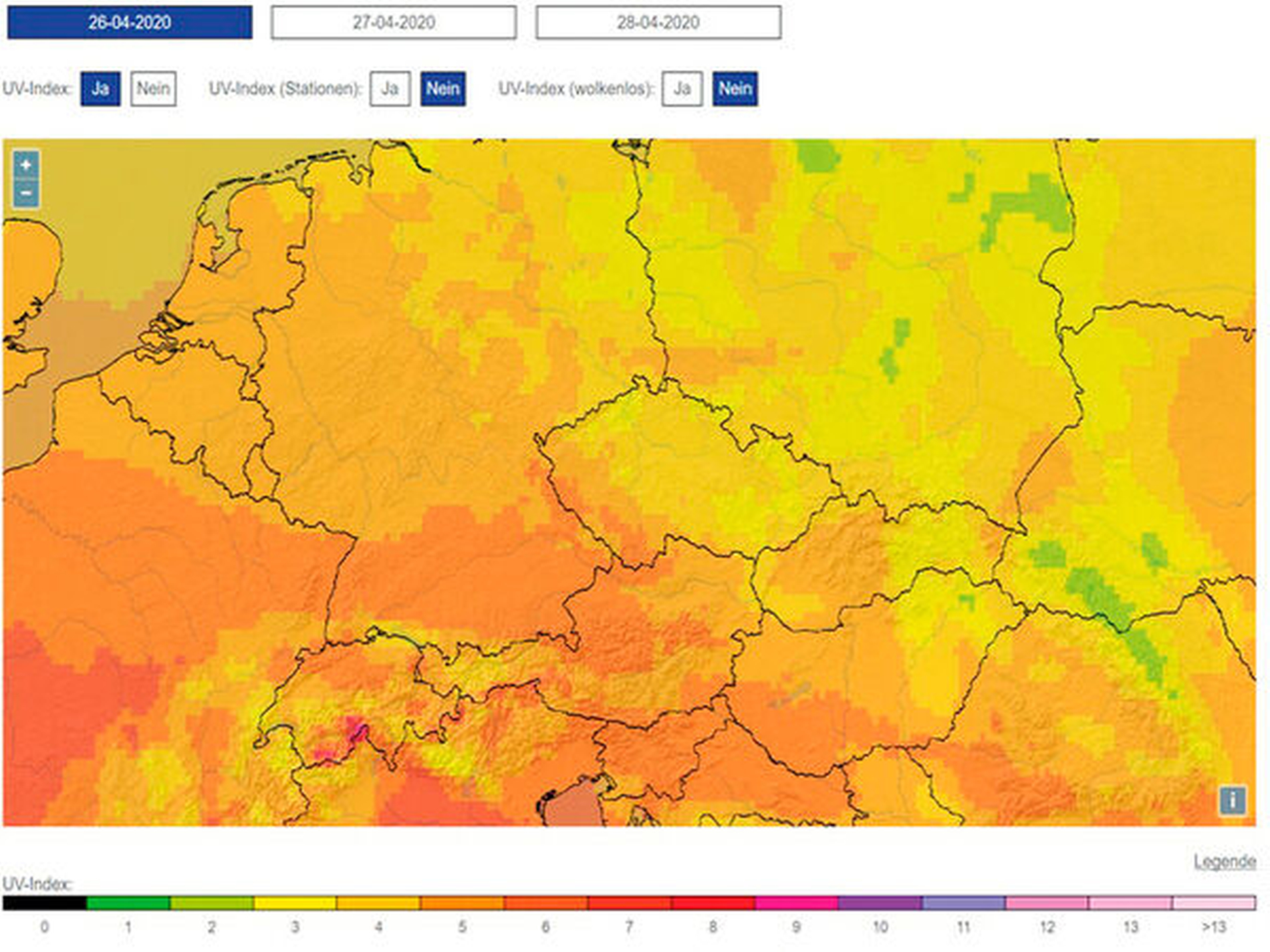
Zum UV-Schutz laufen zahlreiche Aufklärungskampagnen, unter anderem über die gesetzliche Unfallversicherung, koordiniert durch die Nationale Versorgungskonferenz Hautkrebs [NVKH, 2020]. Die NVKH wurde entsprechend der Vorgaben des Nationalen Krebsplans [Bundesministerium für Gesundheit, 2008] gegründet, um durch Zusammenarbeit mit allen relevanten Akteuren und Partnern die Früherkennung und Versorgung bei Hautkrebs zu verbessern. Man stellte in aktuellen Studiendaten aus Deutschland beispielsweise fest, dass immer noch mehr als 50 Prozent der Kinder im Schuleintrittsalter unzureichend gegen UV-Strahlung geschützt waren [Klostermann et al., 2014].
Beim UV-Schutz ist in absteigender Folge dem physikalischen Schutz (Kleidung, Sonnensegel), mineralhaltigen Schutzcremes (Titandioxid, Zinkoxid) und Schutzcremes mit chemischen UV-Filtern (zum Beispiel Octylmethoxicinnamat) der Vorzug zu geben. Letzteren Substanzen, die auch Kosmetika zur Haltbarmachung zugesetzt werden, wird beispielsweise eine hormonelle Nebenwirkung als endokriner Disruptor nachgesagt. Sie können zu genitalen Entwicklungsstörungen (zum Beispiel Hypospadie) führen, werden in Teilen kutan resorbiert und finden sich auch in der Muttermilch bei Stillenden wieder [Schlumpf et al., 2004].
Beim Sonnenschutz ist allerdings das richtige Maß entscheidend. Die Vitamin-D-Defizienz durch zu starken Sonnenschutz und ständiges Auftragen von Cremes mit hohem Lichtschutzfaktor, durch die Tageslichtvermeidung der modernen Arbeitswelt und den städtischen Lebensstil wird mittlerweile als pandemisch bezeichnet. Der Vitamin-D-Mangel kann insbesondere für stärker pigmentierte Personen in den nördlichen Breiten schwere gesundheitliche Folgen haben und einen Substitutionsbedarf auslösen [Cashman, 2016]. Man diskutiert, dass durch zu starken Sonnenschutz und den konsekutiven Vitamin-D-Mangel mehr Krebs entsteht als an Hautkrebs vermieden wird [Schlumpf et al., 2014]. In Nordeuropa waren die Wintermonate schon immer so sonnenarm, dass die UVB-Strahlendosis kaum ausreichte, um das lebenswichtige Vitamin D zu bilden. Aus diesem Grund hat sich in Nordeuropa ein hellhäutiger Hauttyp durchgesetzt, der diesen Nachteil durch erhöhte Strahlendurchlässigkeit der Haut und schwache Pigmentierung evolutionär ausgleichen konnte.
Man differenziert vier Hauttypen nach Fitzpatrick für Europäer I–IV, die später noch um die dunkleren Hautkolorite V–VI erweitert wurden [Fitzpatrick, 1988]. Die Hauttypen unterscheiden sich durch ihre Strahlungstoleranz, gemessen an der Erythemschwelle bei Mittagssonne bei UV-Index 8. Typ-I-Haut bräunt nicht und hat ein hohes Sonnenbrand- und Hautkrebsrisiko, während die Typ-IV-Haut schnell und dunkel wird, selten Sonnenbrand entwickelt und ein geringeres Hautkrebsrisiko hat.
Ob Solarien ein kausaler Faktor für kutane maligne Melanome sind, konnte wissenschaftlich bisher nicht klar nachgewiesen werden [Reichrath et al., 2020]. Nach Informationen der Deutschen Krebsgesellschaft sind etwa fünf Prozent der Melanome in Europa statistisch durch Solarien verursacht. Die in Solarien ausschließlich verwendete UVA-Strahlung schützt nicht vor Sonnenbrand durch die natürliche Sonnenstrahlung (Unwirksamkeit des Vorbräunens vor dem Urlaub) und erzeugt auch kein Vitamin D. Der Besuch eines Solariums vor dem 35.
Lebensjahr geht mit einer Steigerung des Melanomrisikos von 87 Prozent einher [Deutsche Krebsgesellschaft, 2020]. Seit 2009 ist Minderjährigen in Deutschland der Besuch von Solarien zu kosmetischen Zwecken untersagt.
UV-Strahlung aus natürlichen und künstlichen Quellen wird von der WHO genauso wie Alkohol, Rauchen und Asbest als karzinogen eingestuft [World Health Organisation, 2020]. Weil Solarien häufig von Jüngeren zur Steigerung der Attraktivität besucht werden, versucht eine Initiative des Nationalen Centrums für Tumorerkrankungen (NCT) Heidelberg mittels einer Smartphone-App („Sunface“) die Strahlenschäden durch UV-Licht in Selfie-Fotos durch digitales Fotoaging zur Abschreckung zu visualisieren [Brinker et al., 2017]. Diese und viele weitere Aufklärungskampagnen in den vergangenen Dekaden haben offensichtlich viel bewirken können, denn die Nutzung von Solarien ist nach Befragungen seit 2001 fast um den Faktor 10 zurückgegangen [Augustin et al., 2019].
Therapie des Hautkrebses
Die aktinische Keratose besonders bei flächigem Auftreten als Feldkanzerose ist zunächst eine Domäne der nichtinvasiven Therapien wie topischen Präparationen von Diclofenac/Hyaluronsäure, Fluoruracil oder Imiquimod, der photodynamischen Therapien und ansonsten einer guten Beobachtung und eines konsequenten UV-Lichtschutzes. Für sehr kleine, oberflächliche nichtmelanotische Tumoren stehen gering invasive Verfahren wie Kürettage und Kryochirurgie zur Verfügung. Kleinere Läsionen werden in der Regel beim Hautarzt behandelt, der Patienten mit größeren Tumoren oder Rezidiven in anspruchsvollen Regionen wie dem Gesicht an chirurgisch spezialisierte Institutionen überweist.
Die wichtigste Therapie der etablierten Hautkrebsläsion ist die vollständige chirurgische Exzision. Die Sicherheitsabstände für Basalzellkarzinome mit histologisch niedrigem Rezidivrisiko im Gesicht liegen bei 3 bis 5 mm, für ein histologisch hohes Rezidivrisiko bei mehr als 5 mm mit lückenloser histologischer Schnittrandkontrolle (Abbildung 19). Die vollständige histologische Schnittrandkontrolle hilft, die Exzision eines Hauttumors nur auf die tumortragenden Hautanteile zu begrenzen und damit unnötige Verstümmelungen zu vermeiden. Wenn der Gesundheitszustand der Patienten eine Operation zulässt, kann meistens im Gesicht die onkologisch kurativ erforderliche Radikalität eingehalten werden, weil Defekte und Funktionseinschränkungen im Mund-, Kiefer- und Gesichtsbereich durch plastisch rekonstruktive Maßnahmen und Gesichtsepithesen gut behandelbar sind. Mund-, Kiefer- und Gesichtschirurgen sowie HNO-Ärzte können unter anderem zu diesem Zweck in Deutschland die Zusatzbezeichnung „plastische Operationen“ erwerben.
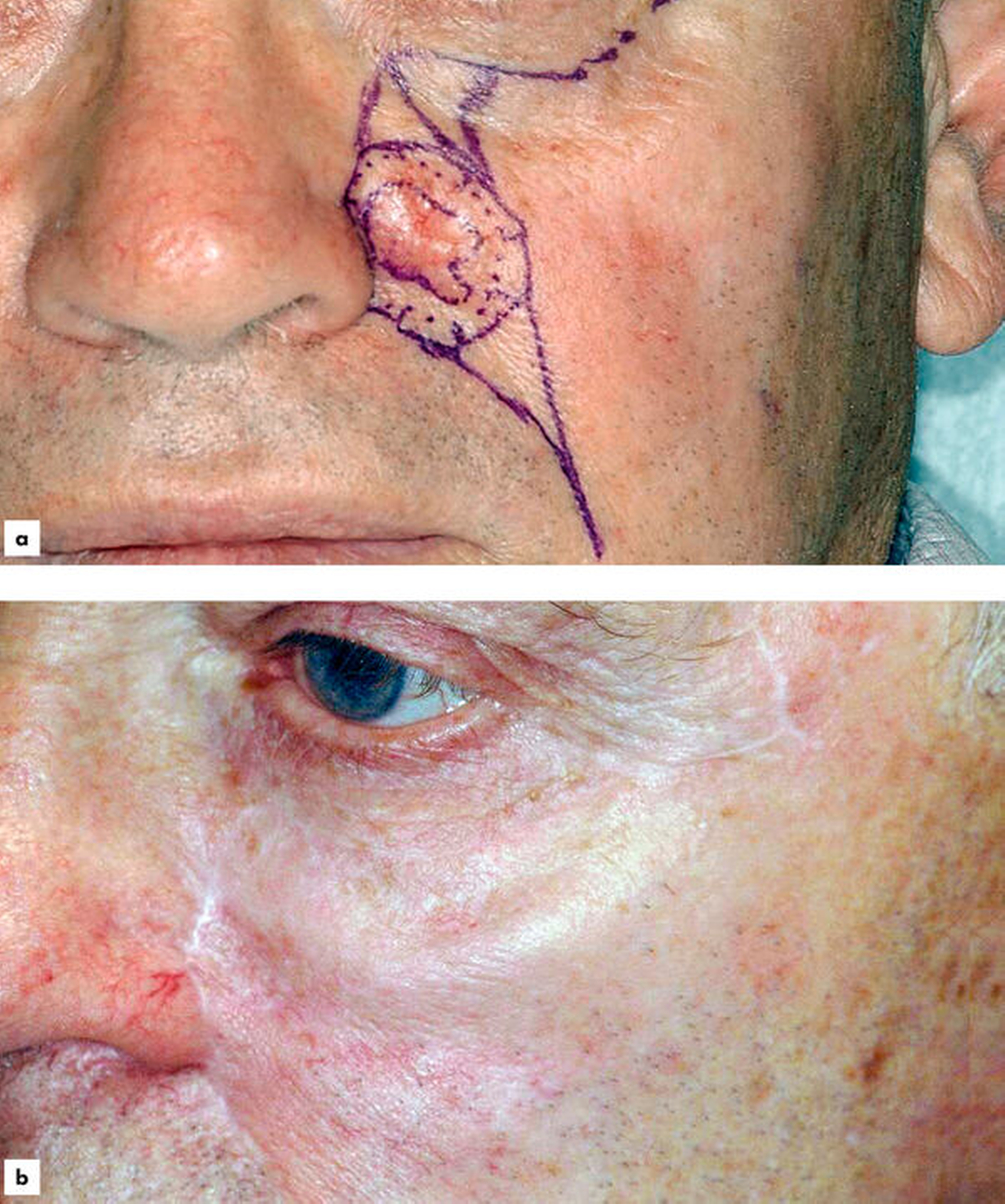
Für inoperable, lokal fortgeschrittene Basalzellkarzinome wurden mit Vismodegib und Sonidegib in Europa zwei Inhibitoren des Hedgehog Pathways zugelassen. Diese Medikamente werden oral eingenommen und erreichten in einer Metaanalyse zur Therapie von lokal fortgeschrittenen Basalzellkarzinomen Ansprechraten von 64,7 Prozent und Heilungsraten von 31 Prozent [Jacobsen et al., 2016].
Fazit
Die 60.000 zahnmedizinischen Kolleginnen und Kollegen in Deutschland können durch die Inspektion des Gesichts einen positiven Beitrag zur Früherkennung von Tumoren der Lippen und der Gesichtshaut leisten.
Die Prophylaxe des Hautkrebses besteht aus der Vermeidung einer zu hohen akuten oder kumulativen UV-Exposition im Leben, wozu Sonnenschutz und Verhalten insbesondere bei Kindern und Jugendlichen beitragen. In den Wintermonaten und im modernen Arbeits- und Freizeitleben in Nordeuropa sollte aber die UV-Strahlendosis zur Vitamin-D-Bildung auch nicht zu niedrig sein, es sei denn man substituiert Vitamin D.
Die Primärtherapie des hellen Lippen- und des Hautkrebses ist die vollständige chirurgische Exzision, bei Risikoläsionen mit histologischer Randkontrolle, gefolgt von plastischer Rekonstruktion oder epithetischer Versorgung.
Für die Prognose des kutanen malignen Melanoms ist die Früherkennung entscheidend. Für das fortgeschrittene metastasierte maligne Melanom wurden erhebliche Prognoseverbesserungen von über 50 Prozent Überleben durch die Einführung der kombinierten immunonkologischen Therapie durch Checkpointinhibitoren erzielt.
Für das Plattenepithelkarzinom der Haut wird in der deutschen Leitlinie kein eindeutiger Sicherheitsabstand angegeben, wohl aber eine histologische Schnittrandkontrolle vor dem endgültigen Wundverschluss gefordert. Klinisch arbeitet man in der Regel mit 1 cm Sicherheitsabstand. Bei malignen Melanomen wird in der Leitlinie ein Sicherheitsabstand von 1 cm für frühe Stadien und 2 cm für höhere Tumorstadien empfohlen. Als Wächterlymphknoten (Sentinel) wird die erste Filterstation im Lymphabflussgebiet eines Tumors bezeichnet, die durch Radionuklidinjektion oder Farbstoffinjektion in den Tumor markiert werden kann. Die Indikation zur Wächterlymphknotenbiopsie besteht bei malignen Melanomen ab 1 mm Tumordicke und soll beim Merkelzellkarzinom regelhaft durchgeführt werden. Bei Hautkarzinomen soll eine Lymphadenektomie nur bei klinisch manifester Metastase erfolgen.
Die Rezidivfreiheit liegt bei Basalzellkarzinomen mit niedrigem Risiko annähernd bei 100 Prozent, während in der Hochrisikogruppe 4,4 Prozent mit histografischer Kontrolle und 12,2 Prozent Rezidive ohne histografische Kontrolle gemessen wurden [van Loo et al., 2014].
Bei Melanomen hängt die Prognose vom AJCC-Tumorstadium ab. Das Stadium IA bezeichnet eine Tumordicke nach Breslow unter 1 mm, hier beträgt das 5-Jahres-Überleben annähernd 100 Prozent. Das Stadium III umfasst jede Tumordicke, Befall der Lymphknoten, keine Fernmetastasen und hat in Deutschland ein 5-Jahres-Überleben von 72 Prozent für Frauen und 62 Prozent für Männer. Im Stadium IV liegen bei Diagnosestellung bereits Metastasen in anderen Organen des Körpers vor, hier liegt das 5-Jahres-Überleben bei 23 Prozent für Frauen und 15 Prozent für Männer [Gesellschaft der epidemiologischen Krebsregister, 2020].
In Deutschland wurde aktuell ein erster Trend für einen Rückgang der Mortalität durch das Melanom gezeigt – eine mögliche Erklärung sind die erfolgreichen neuen Systemtherapien [Hübner et al., 2019]. Für das letztgenannte Stadium IV, das inoperabel metastasierte Melanom, sind in letzter Zeit durch die immunonkologischen Therapien große Fortschritte erzielt worden [Grätz et al. 2019]. Eine dieser Therapien lockert die Bremsen des Immunsystems durch Checkpoint-Inhibitorsubstanzen und führt dazu, dass sich die Tumorzellen nicht mehr gegen die Abwehrzellen des körpereigenen Immunsystems durch Checkpointmoleküle schützen können. In der internationalen CheckMate067-Studie lag das 5-Jahres-Überleben beim metastasierten malignen Melanom bei 53 Prozent für die Kombination von Nivolizumab und Ipilimumab [Hodi et al., 2018]. Es haben also mehr Patienten mit diesem schweren Krankheitsbild überlebt als gestorben sind.
Allerdings wendet sich das Immunsystem unter diesen neuen Medikationen auch zum Teil gegen gesunde Körperzellen, so dass neue Toxizitäten und schwere letale Nebenwirkungen wie Pneumonitis und Myokarditis beobachtet werden. Die zielgerichtete Therapie setzt den Nachweis einer aktivierenden BRAF-V600-Mutation im Melanom voraus (in 40 bis 50 Prozent). Die kombinierte BRAF-/MEK-Inhibitortherapie ermöglicht bei diesen Patienten eine schnelle und durchgreifende Remission. Diese Therapieformen werden adjuvant in den Stadien III und IV nach vollständiger Metastasenresektion zur Vermeidung von Rezidiven eingesetzt. Checkpointinhibitoren sind auch für das metastasierte Merkelzellkarzinom und lokal fortgeschrittene und metastasierte kutane Plattenepithelkarzinome zugelassen worden.
Prof. Dr. med. Dr. med. dent. Hendrik Terheyden
Chefarzt
DRK-Kliniken Nordhessen Gemeinnützige GmbH, Klinik für Mund-, Kiefer- und Gesichtschirurgie, Standort Wehlheiden
Hansteinstr. 29, 34121 Kassel
Terheyden@drk-nh.de
PD Dr. med. Patrick Terheyden
Stellvertretender Direktor, Oberarzt Dermato-Onkologie
Universitätsklinikum Schleswig-HolsteinKlinik für Dermatologie, Allergologie und Venerologie (Hautklinik)
Ratzeburger Allee 160, Haus B9, 23538 Lübeck
Literaturliste
1. Albro PW, Bilski P, Corbett JT, Schroeder JL, Chignell CF. Photochemical reactions and phototoxicity of sterols: novel self-perpetuating mechanisms for lipid photooxidation. Photochem Photobiol 1997; 66:316-25
2. Augustin M, Schäfer I, Krensel M, Reusch M, Mohr P, Greinert R, John SM, Zander N. Decreasing sunbed use in the German population between 2001 and 2015: survey in 155 679 working persons. J Eur Acad Dermatol Venereol 2019; 33:541-45
3. Ball WT et al.: Evidence for a continuous decline in lower stratospheric ozone offsetting ozone layer recovery. In: Atmospheric Chemistry and Physics 2018; 18: 1379–94
4. Becker JC, S2k Leitlinie Merkelzellkarzinom. www.awmf.org/uploads/tx_szleitlinien/032-023l_S2k_Merkelzellkarzinom_2018-12.pdf
5. Berking C et al. S3-Leitlinie Aktinische Keratose und Plattenepithelkarzinom der Haut. www.awmf.org/uploads/tx_szleitlinien/032-022OLl_S3_Aktinische_Keratosen-Plattenepithelkarzinom-PEK_2020-04.pdf
6. Bernard JJ, Cowing-Zitron C, Nakatsuji T, Muehleisen B, Muto J, Borkowski AW, Martinez L, Greidinger EL, Yu BD, Gallo RL. Ultraviolet radiation damages self-non-coding RNA and is detected by TLR3. Nat Med 2012; 18:1286-90.
7. Blum A, Kreusch J, Stolz W, Argenziano G, Forsea AM, Marmol V D, Zalaudek I, Soyer HP, Haenssle HA. Stellenwert der Dermatoskopie in Deutschland - Ergebnisse aus der Pan-Euro-Dermoscopy-Querschnittsstudie. J Dtsch Dermatol Ges 2018; 16:174-182
8. Brantsch, K.D., et al., Analysis of risk factors determining prognosis of cutaneous squamous-cell carcinoma: a prospective study. Lancet Oncol, 2008. 9(8): p. 713-20.
9. Brinker TJ, Brieske CM, Schaefer CM, Buslaff F, Gatzka M, Petri MP, Sondermann W, Schadendorf D, Stoffels I, Klode J. Photoaging Mobile Apps in School-Based Melanoma Prevention: Pilot Study. J Med Internet Res 2017; 19:e319
10. Bundesministerium für Gesundheit. www.bundesgesundheitsministerium.de/themen/praevention/nationaler-krebsplan.html
11. Cashman KD. Vitamin D deficiency in Europe: pandemic? Am J Clin Nutr 2016; 103: 1033-44.
12. Deutsche Krebsgesellschaft. Onko Internetportal. www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/bewusst-leben/sonne-und-freizeit/solarium-und-hautkrebs.html
13. Deutscher Wetterdienst. Anstalt des öffentlichen Rechts im Geschäftsbereich des Bundesministeriums für Verkehr und digitale Infrastruktur kunden.dwd.de/uvi_de/index.jsp
14. Fitzpatrick TB. The validity and practicality of sun-reactive skin types I through VI. Arch Dermatol. 1988; 124: 869-71
15. Garbe et al. S3 Leitlinie Melanom www.awmf.org/uploads/tx_szleitlinien/032-024OLl_S3_Melanom-Diagnostik-Therapie-Nachsorge_2020-01.pdf
16. Gesellschaft der epidemiologischen Krebsregister e.V. ( GEKID ) und des Zentrums für Krebsregisterdaten ( ZfKD ) im Robert Koch-Institut. Krebs in Deutschland .
17. Grätz V, Zillikens D, Busch H, Langan EA, Terheyden P. Sequential Treatment With Targeted and Immune Checkpoint Therapy in Patients With BRAF Positive Metastatic Melanoma: The Importance of Timing? Front Med (Lausanne) 2019; 6: 257.
18. Hodi FS Chiarion-Sileni V, Gonzalez R et al. Nivolumab plus ipilimumab or nivolumab alone versus ipilimumab alone in advanced melanoma (CheckMate 067): 4-year outcomes of a multicentre, randomised, phase 3 trial. Lancet Oncol 2018; 19: 1480-92
19. Hübner J, Eisemann N, Brunßen A, Katalinic A . Hautkrebsscreening in Deutschland: Bilanz nach zehn Jahren. Bundesgesundheitsblatt - Gesundheitsforschung - Gesundheitsschutz 2018; 61: 1536–1543.
20. Hübner J, Hübner F, Terheyden P, Katalinic A. Trendwende bei der Hautkrebsmortalität. Hautarzt 2019; 70:989-92.
21. Jacobsen AA, Aldahan AS, Hughes OB, Shah VV, Strasswimmer J. Hedgehog Pathway Inhibitor Therapy for Locally Advanced and Metastatic Basal Cell Carcinoma: A Systematic Review and Pooled Analysis of Interventional Studies. JAMA Dermatol 2016; 152:816-24
22. Klostermann S, Bolte G; GME Study Group. Determinants of inadequate parental sun protection behaviour in their children--results of a cross-sectional study in Germany. Int J Hyg Environ Health 2014; 217:363-9
23. Lang BM et al. S2k-Leitlinie Basalzellkarzinom der Haut. www.awmf.org/uploads/ tx_szleitlinien/032-021l_S2k_Basalzellkarzinom-der-Haut_2018-09_01.pdf
24. Merlot, Julia. Spiegel Wissenschaft. www.spiegel.de/wissenschaft/natur/ozon-killer-fckw-illegale-schadstoffquelle-liegt-offenbar-in-china-a-1217638.html
25. Nationale Versorgungskonferenz Hautkrebs NVKH nvkh.de/projekte/formula-uv/
26. Reichrath J, Lindqvist PG, Pilz S, März W, Grant WB, Holick MF, DE Gruijl FR. Sunbeds and Melanoma Risk: Many Open Questions, Not Yet Time to Close the Debate. Anticancer Res 2020; 40:501-9
27. Robert Koch Institut (a), Zentrum für Krebsregisterdaten www.krebsdaten.de/Krebs/DE/Content/Krebsarten/Nicht-melanotischer-Hautkrebs/nicht-melanotischer-hautkrebs.html
28. Robert Koch Institut (b), „https://www.krebsdaten.de/Krebs/DE/Content/Publikationen/Krebs_in_Deutschland/Zusatzauswertungen/Grafiken_Online/kid_2017_c43_koerperregion.png?__blob=publicationFile “ - external-link-new-window
29. Robert Koch Institut (c ), Zentrum für Krebsregisterdaten
30. Schlumpf M, Schmid P, Durrer S, Conscience M, Maerkel K, Henseler M, et al. Endocrine activity and developmental toxicity of cosmetic UV filters—an update. Toxicology 2004;205:113–22
31. Schlumpf M, Reichrath J, Lehmann B, Sigmundsdottir H, Feldmeyer L, Hofbauer GF, Lichtensteiger W. Fundamental questions to sun protection: A continuous education symposium on vitamin D, immune system and sun protection at the University of Zürich. Dermatoendocrinol 2010; 2: 19-25
32. Terheyden P, Mohr A, Langan EA. Immuncheckpointinhibition beim Merkel-Zell-Karzinom. Hautarzt 2019; 70:684-690
33. van Loo E, Mosterd K, Krekels GA, Roozeboom MH, Ostertag JU, Dirksen CD, Steijlen PM, Neumann HA, Nelemans PJ, Kelleners-Smeets NW. Surgical excision versus Mohs' micrographic surgery for basal cell carcinoma of the face: A randomised clinical trial with 10 year follow-up. Eur J Cancer 2014; 50: 3011-20