Zufallsbefund Lungentuberkulose
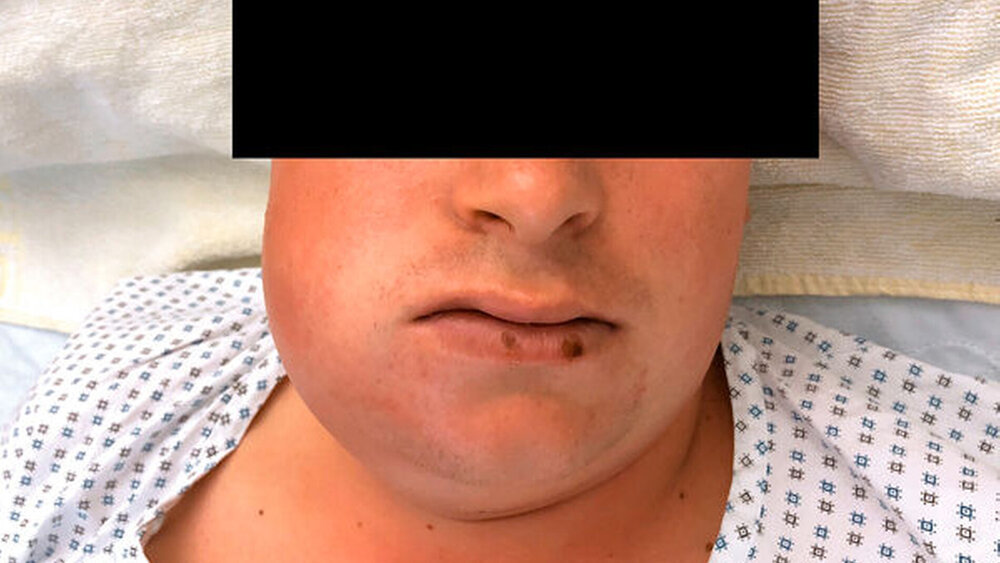
Ein 26-jähriger, osteuropäischer Patient stellte sich mit einer perimandibulären Schwellung des rechten Unterkiefers in der Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie der Universitätsmedizin Mainz vor. Drei Tage zuvor war die Extraktion der Zähne 46 und 47 durch den Hauszahnarzt erfolgt. Klinisch präsentierte sich der Patient mit starken Schmerzen, einer eingeschränkten Mundöffnung, kloßiger Sprache und Schluckbeschwerden. Der enorale Befund zeigte einen massiven Pusabgang aus den Extraktionsalveolen 46 und 47. Extraoral war der Unterkieferrand nicht mehr durchtastbar, so dass in der Zusammenschau der Befunde von einem perimandibulären Abszess auszugehen war (Abbildung 1).
Aufgrund der bestehenden Sprech- und Schluckbeschwerden wurde die Indikation zur sofortigen operativen Eröffnung des Abszesses in Intubationsnarkose gestellt. Der Schnitt erfolgte zur Schonung der Ramus marginalis des Nervus facialis zwei Querfinger unterhalb des Unterkieferrands in einer Hautfalte. Das Platysma wurde dargestellt und stumpf auseinandergedrängt. Es folgte das Vorgehen bis zur Unterkieferbasis und die Eröffnung der submentalen, pterygomandibulären und massetericomandibulären Logen mit Einlage jeweils eines Röhrchens. Enoral wurde zur Sicherstellung des Pusabflusses eine Lasche eingelegt und angenäht.
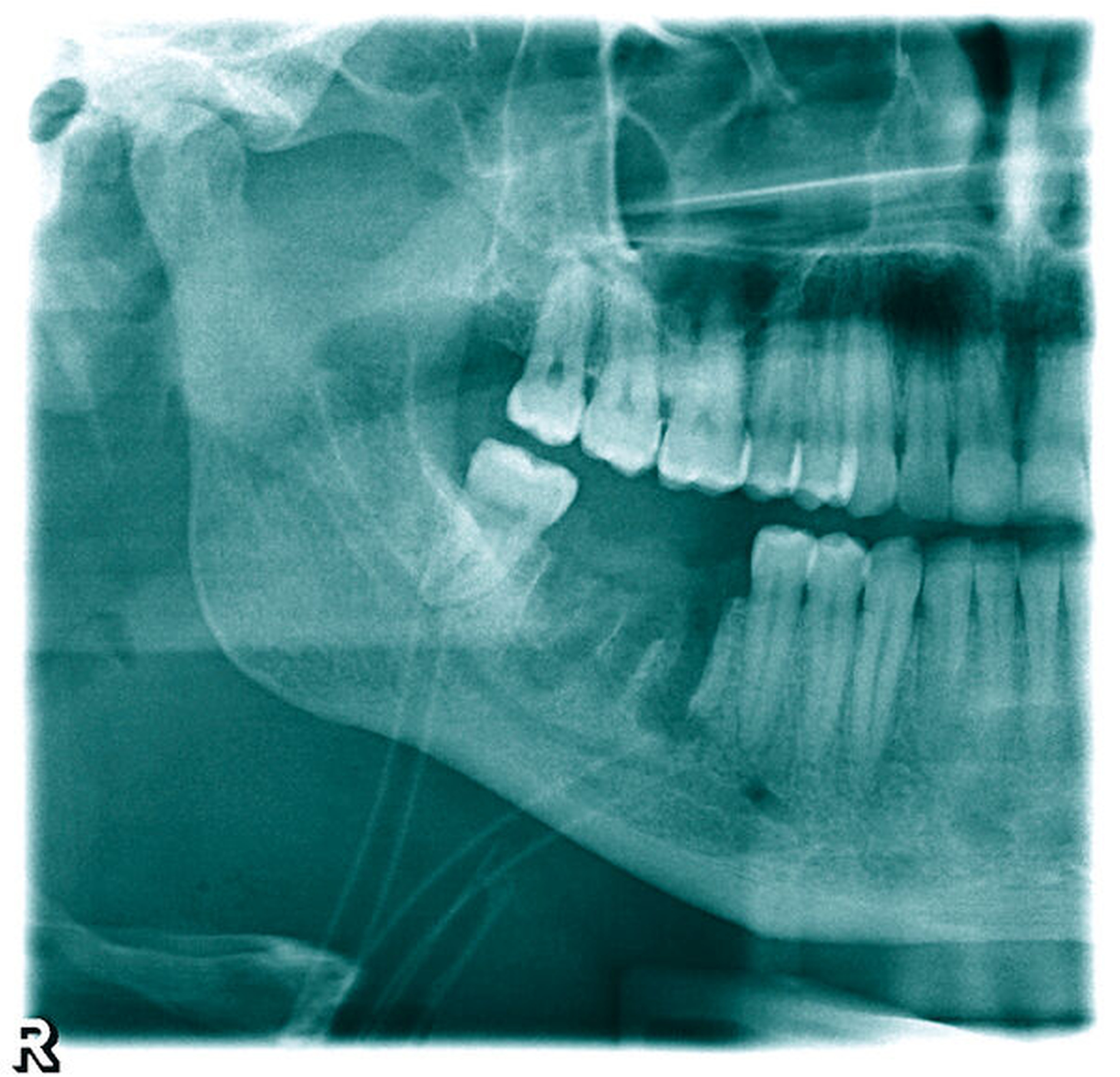
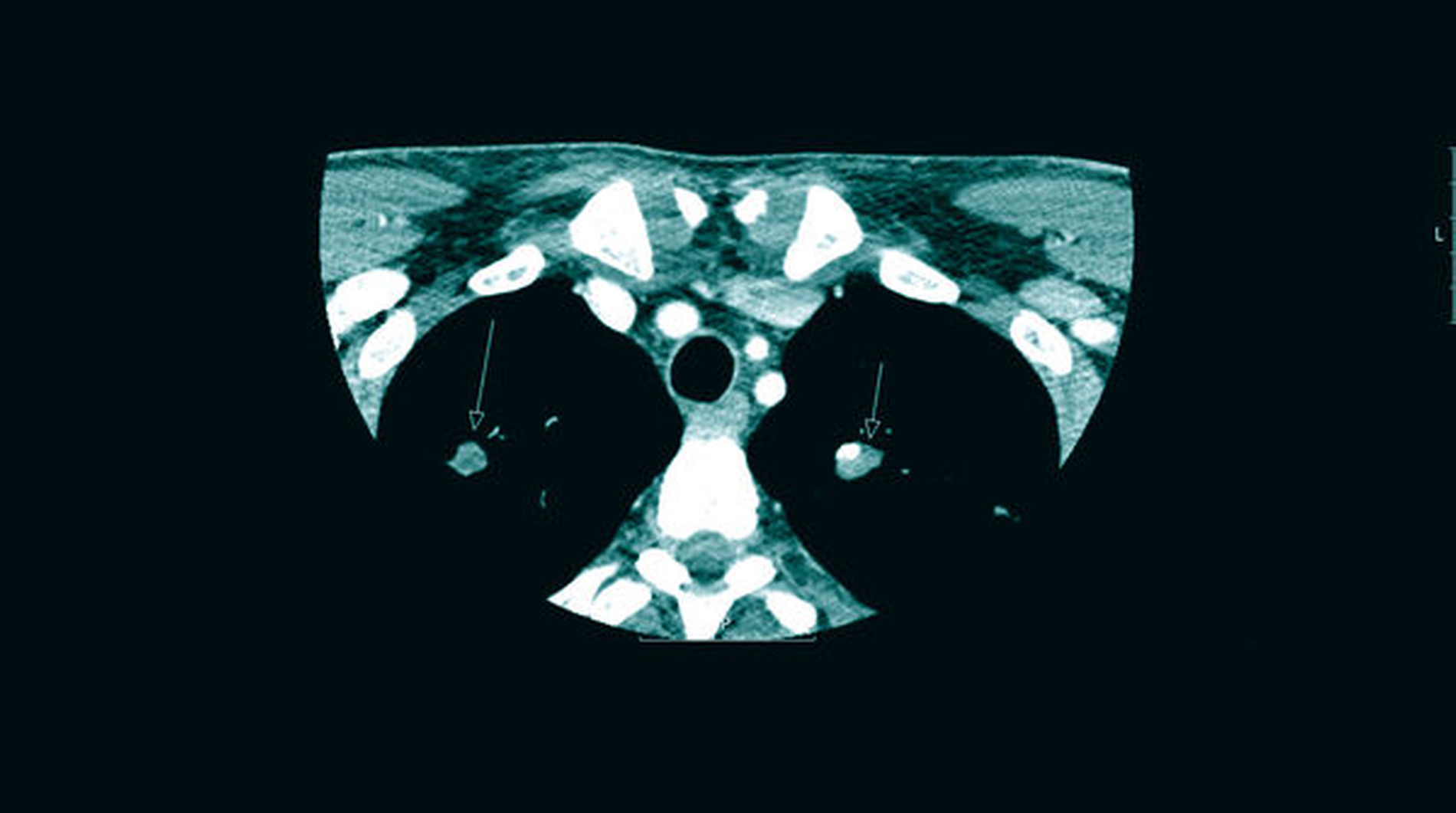
Die postoperative Bildgebung (Halbseiten-OPTG) zeigt die Extraktionsalveolen 46 und 47 ohne Anhalt auf Wurzel- oder Materialreste ebenso wie die eingelegten Drainageröhrchen (Abbildung 2). Während des postoperativen Heilungsverlaufs war die Schwellung nur langsam regredient und der Abgang putriden Sekrets über die extraorale Wunde weiterhin stark, so dass eine Computertomografie (CT) des Halses zum Ausschluss eines Wurzelrests, einer Fraktur oder einer Ausbreitung durchgeführt wurde. In dieser fielen nebenbefundlich circa 10 mm messende Verdichtungen in beiden Lungenoberlappen im Sinne punktuell verkalkter Kavernen auf (Abbildung 3).
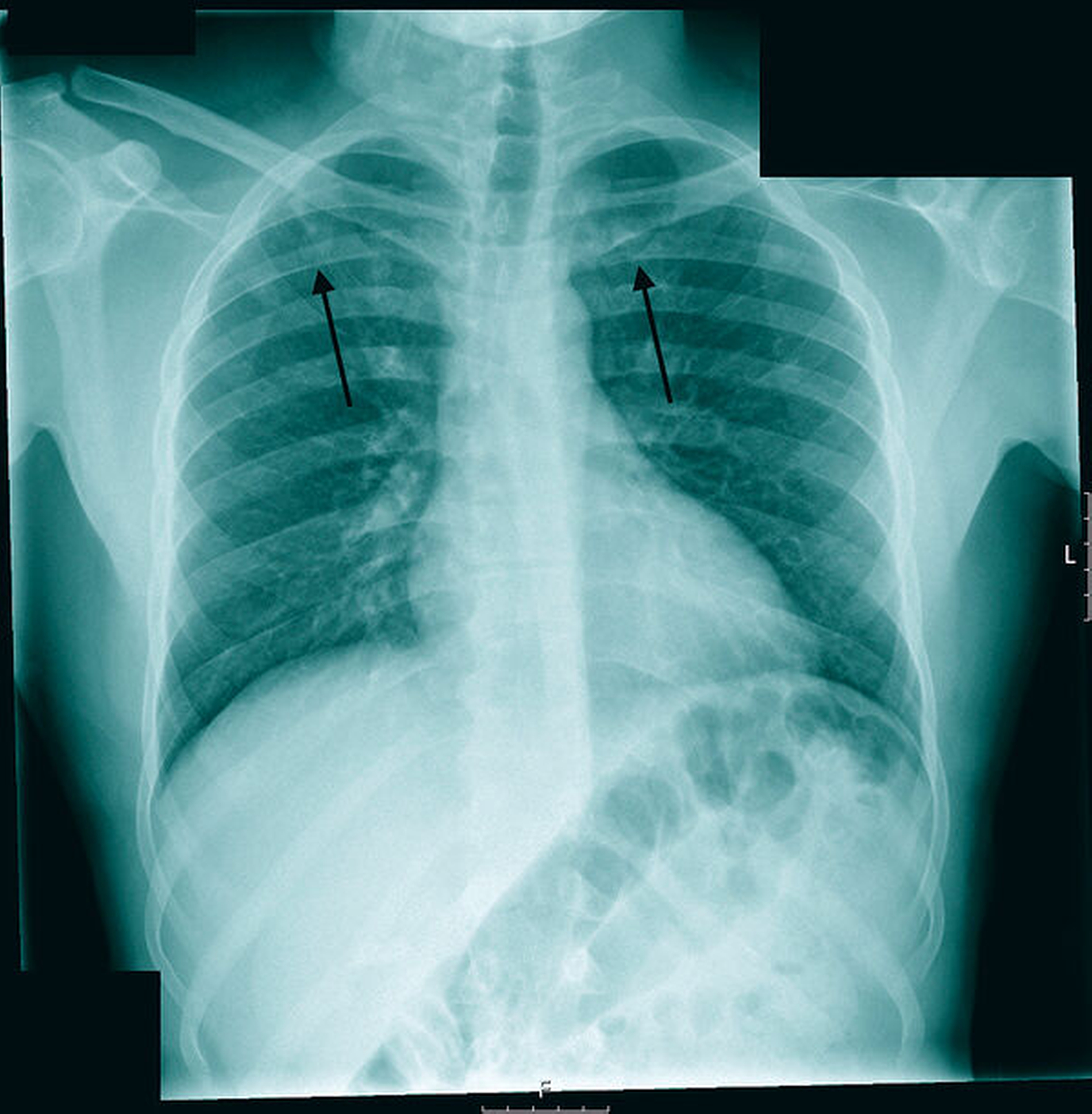
Bei Verdacht auf eine Lungentuberkulose wurden ein Interferon-Gamma-Test (Quantiferon) und eine Röntgenaufnahme des Thorax durchgeführt. In der Röntgenaufnahme zeigten sich korrespondierend zur CT Rundherde und kleinfleckige Infiltrate in den Lungenoberfeldern beidseits mit zentraler Einschmelzung des Herdes im rechten Oberfeld (Abbildung 4). Bei Vorliegen eines positiven Interferon-Gamma-Testergebnisses wurden entsprechend den Empfehlungen zum Ausschluss einer offenen Lungentuberkulose an drei aufeinanderfolgenden Tagen Sputumproben des Patienten entnommen und mikroskopisch mittels Ziehl-Neelsen-Färbung untersucht. Darin zeigte sich vorerst kein Nachweis säurefester Stäbchen, wohingegen in der angefertigten Kultur nach 21 Tagen ein Wachstum von Mycobacterium tuberculosis nachgewiesen werden konnte. Die Serologie des Patienten auf HIV war negativ. Die namentliche Meldung des Patienten und aller Kontaktpersonen erfolgte entsprechend dem Infektionsschutzgesetz an die zuständige Behörde. Es wurde eine sofortige Vierfachtherapie mit den Erstlinienmedikamenten Rifampizin, Pyrizinamid, Insoniazid und Ethambutol eingeleitet und über eine Dauer von zwei Monaten beibehalten. Danach folgte die Kontinuitätsphase über weitere vier Monate mit Isoniazid und Rifampizin.
Diskussion
Der Erreger der Tuberkulose wurde erstmals 1882 durch Robert Koch nachgewiesen. Heute noch gehört die Tuberkulose zu den Top Ten der weltweiten Todesursachen und steht auf Platz 1 der Todesursachen durch Infektion eines Erregers, noch vor HIV/AIDS [WHO, 2019]. Schätzungsweise ein Viertel der Weltbevölkerung ist mit Tuberkulose infiziert, wobei nur etwa fünf bis zehn Prozent der Infizierten an Tuberkulose erkranken [Herold, 2016; WHO, 2019; RKI, 2020]. Das Risiko einer Erkrankung steigt mit dem Vorhandensein bestimmter Grunderkrankungen wie HIV, Diabetes mellitus, Unterernährung oder einer positiven Suchtanamnese für Tabakkonsum oder Alkohol. Im Jahr 2018 waren rund zehn Millionen Menschen weltweit neu an Tuberkulose erkrankt, wobei es sich in 57 Prozent der Fälle um Männer, bei 32 Prozent um Frauen und bei 11 Prozent um Kinder handelte [Herold, 2016; WHO, 2019; RKI, 2020]. 8,6 Prozent aller Tuberkuloseerkrankungsfälle fallen mit einer HIV-Erkrankung zusammen. Die Prävalenz ist regional stark unterschiedlich. Allein Südostasien trägt einen Anteil von 44 Prozent aller Erkrankungsfälle, dicht gefolgt von Afrika (24 Prozent) und dem Westpazifik (18 Prozent). Mit nur drei Prozent trägt Europa nur einen geringen Anteil an den weltweiten Erkrankungsfällen [WHO, 2019; RKI, 2020].
Zu einem globalen Gesundheitsproblem sind in den vergangenen Jahren gegen Medikamente resistente Tuberkulose-Formen geworden. Etwa 3,4 Prozent aller Neuerkrankungen und 18 Prozent aller vortherapierten Tuberkulosestämme weisen eine Einzel- oder Mehrfachresistenz gegen die bisherige Standardtherapie – am häufigsten Rifampizin – auf (mehr als 50 Prozent hiervon aus der ehemaligen Sowjetunion) [Herold, 2016; WHO, 2019]. Ohne Therapie ist die Mortalitätsrate hoch und liegt schätzungsweise bei 70 Prozent innerhalb von zehn Jahren nach Diagnosestellung.
Der Erreger der Tuberkulose, Mycobacterium tuberculosis, wird durch Patienten mit einer aktiven Infektion beispielsweise durch Husten durch die Luft übertragen [WHO, 2019]. Die Inkubationszeit beträgt sechs bis acht Wochen. Meist gelingt es dem Organismus, die Bakterien abzukapseln und die Infektion dauerhaft einzugrenzen (Latente tuberkulöse Infektion, LTBI) [RKI, 2020]. Das Erkrankungsrisiko ist in den ersten beiden Jahren nach der Ansteckung am höchsten, doch es kann auch nach Jahrzehnten noch zu einer Erkrankung kommen (Reaktivierung). Die Ansteckungsfähigkeit der offenen Lungentuberkulose ist bei mikroskopischem gegenüber kulturellem oder molekularbiologischem Erregernachweis am größten. Die betroffenen Patienten sind schätzungsweise erst zwei bis drei Wochen nach begonnener Therapie nicht mehr infektiös [RKI, 2020]. Klinisch verläuft eine LTBI ohne Symptomatik.
Die Erkrankung an Tuberkulose manifestiert sich zu 80 Prozent als Lungentuberkulose, kann jedoch prinzipiell jedes Organ befallen. Typische Symptome sind Husten mit oder ohne Auswurf ebenso wie eine Einschränkung des Allgemeinbefindens, Appetitmangel, Gewichtsabnahme, vermehrtes – insbesondere nächtliches – Schwitzen. Jeder länger als drei Wochen andauernde Husten sollte ärztlich abgeklärt werden. Durch lymphogene oder hämatogene Aussaat kann eine postprimäre Tuberkulose insbesondere bei eingeschränkter Immunabwehr prinzipiell jedes Organ betreffen [Herold, 2016; RKI, 2020]. Häufige Lokalisationen sind Knochen, Gelenke und der Urogenitaltrakt [RKI, 2020], jedoch wurden auch Tuberkulose-bedingte Abszesse im Kopf-Hals-Bereich beschrieben [Mascarenhas et al., 2009; Bahgat et al., 2012]. Die zervikale Lymphadenopathie ist eine häufige Manifestationsform der Tuberkulose [Rejaey und Kämmerer, 2019].
Fazit für die Praxis
Weltweit werden jährlich etwa zehn Millionen neue Erkrankungsfälle mit Tuberkulose diagnostiziert.
Tuberkulose manifestiert sich zu 80 Prozent als Lungentuberkulose, kann jedoch prinzipiell jedes Organ befallen.
Jeder länger als drei Wochen andauernde Husten sollte ärztlich abgeklärt werden.
Die zervikale Lymphadenopathie ist eine häufige Manifestationsform der Tuberkulose.
Als initiales Diagnostikverfahren wird der Interferon-Gamma-Test empfohlen.
Zum Nachweis einer Tuberkuloseinfektion stehen derzeit der Tuberkulin-Hauttest und der Interferon-Gamma-Test zur Verfügung. Aufgrund der eingeschränkten Sensitivität und Spezifität durch Kreuzreaktionen insbesondere mit vorausgegangener BCG-Impfung (Tuberkulose-Impfung) und falsch-negativen Testergebnissen unter Immunsuppression wird zum aktuellen Zeitpunkt der Interferon-Gamma-Test als initiales Diagnostikverfahren empfohlen [Herold, 2016; RKI, 2020]. Neben der Röntgendiagnostik der Lunge gehören die mikroskopische und die kulturelle Erregerdiagnostik inklusive Resistenzbestimmung zum Standard. Gemäß Infektionsschutzgesetz sind die Erkrankung und der Tod an einer behandlungsbedürftigen Tuberkulose meldepflichtig [RKI, 2020].
Die ersten Therapiemöglichkeiten wurden 1940 entwickelt. Die aktuell empfohlene Standardtherapie besteht aus einer Kombination von Isoniazid, Rifampizin, Pyrizinamid und Ethambutol über einen Zeitraum von sechs Monaten. Hiermit werden Therapieerfolgsraten von 85 Prozent erzielt. Bei der Therapie multiresistenter Stämme ist eine längere Therapiedauer mit geringeren Erfolgsraten (56 Prozent) zu erwarten [Schaberg et al., 2017; WHO, 2019; RKI, 2020].
Anhand des vorliegenden Falles wird die Bedeutung einer ausführlichen Differenzialdiagnostik akuter Schwellungszustände im Kopf-Hals Bereich deutlich. Insbesondere in atypischen Fällen mit einem verzögerten Heilungsverlauf oder zusätzlichen Symptomen sollte an eine Ausdehnung der Diagnostik zum Ausschluss weiterer, nicht dentogener Ursachen gedacht werden.
Im Rahmen der angespannten aktuellen politischen Situation in vielen Ländern und der hieraus resultierenden Anzahl Asylsuchender ist die Rate diagnostizierter Tuberkuloseerkrankter in Deutschland gegenüber den Vorjahren leicht angestiegen [Ärzteblatt, 2017]. Auch in der zahnärztlichen Praxis muss daher ein Bewusstsein für den heterogenen Befundkomplex einer Tuberkuloseinfektion ebenso wie für die Charakteristika der Übertragung, Diagnostik, Therapie und der rechtlichen Pflichten einer Diagnosestellung entwickelt werden. n
Diana Heimes
Klinik und Poliklinik für Mund-, Kiefer und Gesichtschirurgie – plastische Operationen
Universitätsmedizin Mainz Augustusplatz 2, 55131 Mainz
PD Dr. Dr. Peer W. Kämmerer, Ma, FEBOMFS
Leitender Oberarzt und stellvertretender Klinikdirektor
Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie, Plastische Operationen, Universitätsmedizin Mainz
Augustusplatz 2, 55131 Mainz
peer.kaemmerer@unimedizin-mainz.de
Literaturliste
Ärzteblatt (2017) „Tuberkulose: Häufige Erkrankung unter Asylbewerbern - geringes Risiko für Einheimische.“
Bahgat, M, Bahgat, Y, Bahgat, A, et al. (2012). „Acute tuberculous abscess of the thyroid gland.“ BMJ Case Rep 2012.
Herold, G (2016). Innere Medizin.
Mascarenhas, S, Tuffin, JR und Hassan, I (2009). „Tuberculous submasseteric abscess: case report.“ Br J Oral Maxillofac Surg 47(7): 566-568.
Rejaey, R und Kämmerer, P (2019). „Unilaterale Schwellung am Hals – Lymphknotentuberkulose.“ Zahnärztliche Mitteilungen 17.
Robert Koch Institut. (2020). „Tuberkulose – RKI-Ratgeber.“ from https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Tuberkulose.html .
Schaberg, T, Bauer, T, Brinkmann, F, et al. (2017). S2k Leitlinie: Tuberkulose im Erwachsenenalter – Eine Leitlinie zur Diagnostik und Therapie, einschließlich Chemoprävention und -prophylaxe des Deutschen Zentralkomitees zur Bekämpfung der Tuberkulose e.V. im Auftrag der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin e.V. AWMF online.
World Health Organization (2019). Global Tuberculosis Report.