Arteriovenöse Malformation der Zunge
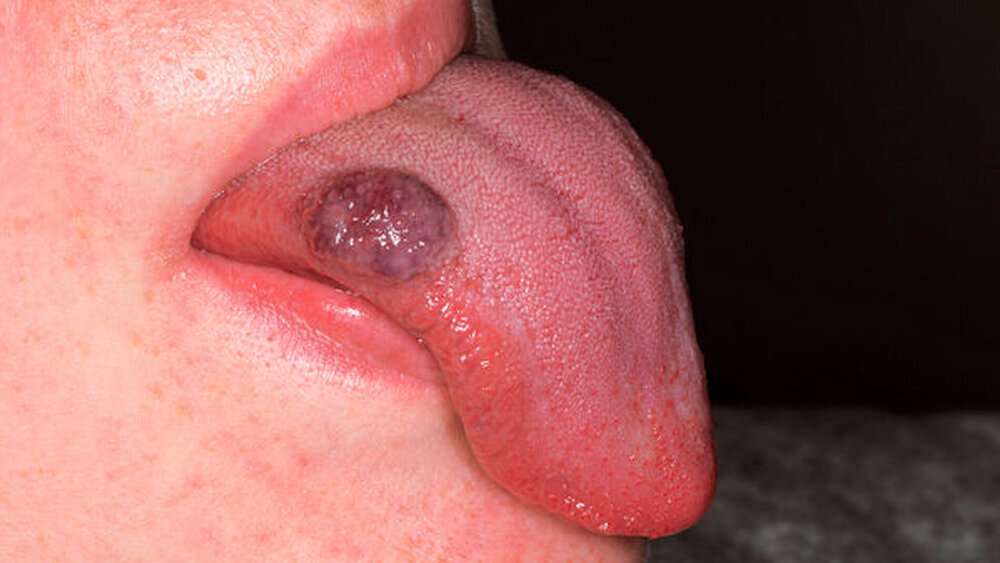
Anamnestisch berichtet die Frau, vor etwa fünf oder sechs Jahren initial „einen kleinen Knubbel“ in der Zunge rechts verspürt zu haben. Dieser habe sich im Lauf der Jahre langsam vergrößert, sei allerdings zu keiner Zeit schmerzhaft gewesen. Ein Trauma sei ihr nicht erinnerlich.
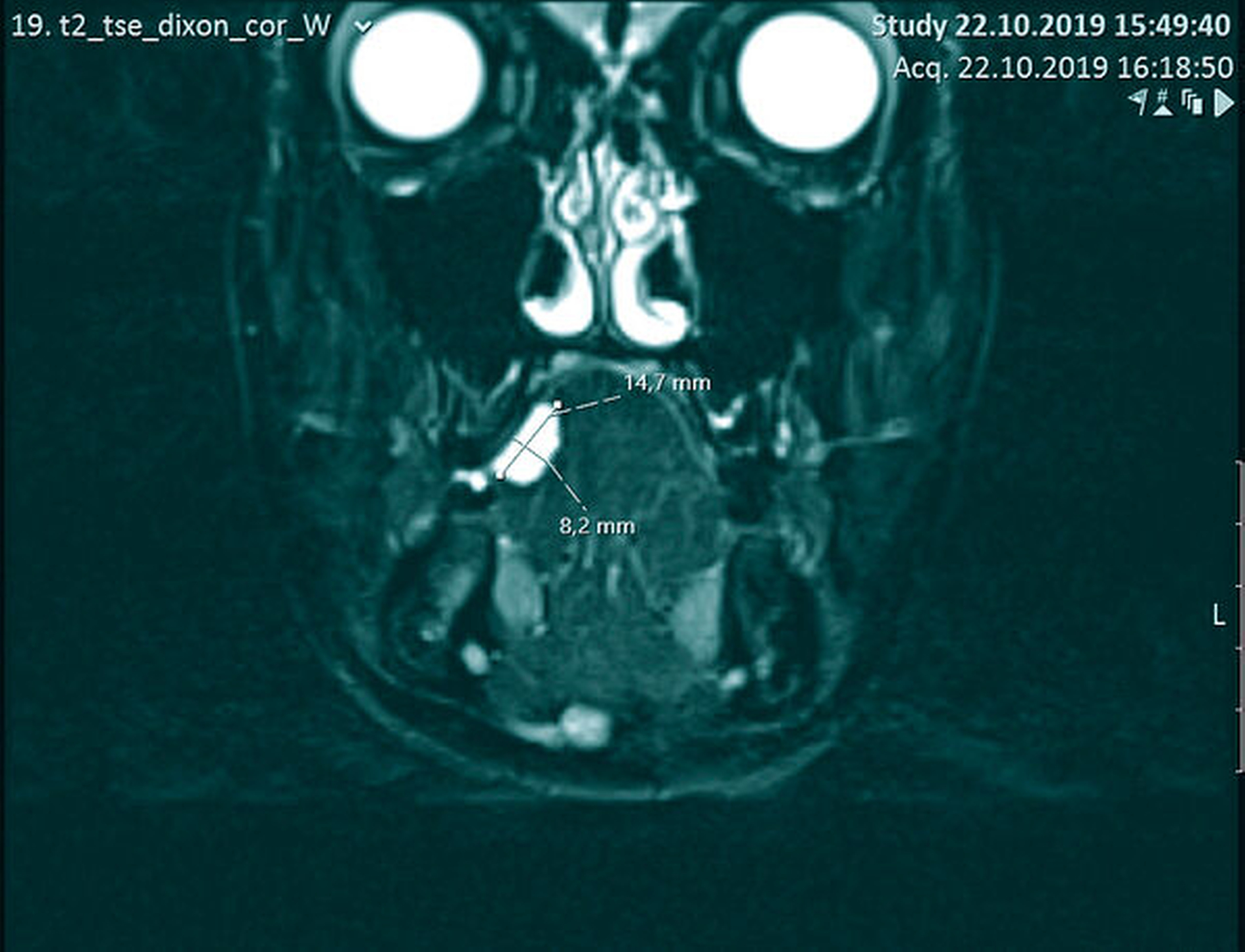
Palpatorisch stellte sich die Raumforderung kugelig-elastisch dar und ließ sich bidigital komprimieren. Das dunkelrot bis violett durchschimmernde Kolorit führte in Zusammenschau mit der Anamnese zu dem Verdacht des Vorliegens einer vaskulären Malformation (Abbildung 1). Beim Ultraschall ließ sich im Duplex-Scan ein niedriger Flow in der Läsion nachweisen, der die Verdachtsdiagnose erhärtete (Abbildung 2). Zusätzlich wurde bei der Patientin eine Magnetresonanztomografie (MRT) mit Kontrastmittel zur Gefäßdarstellung angefertigt (Abbildung 3), wobei man auch hier (wie im Ultraschall) keine größeren zuführenden Gefäße ausmachen konnte.
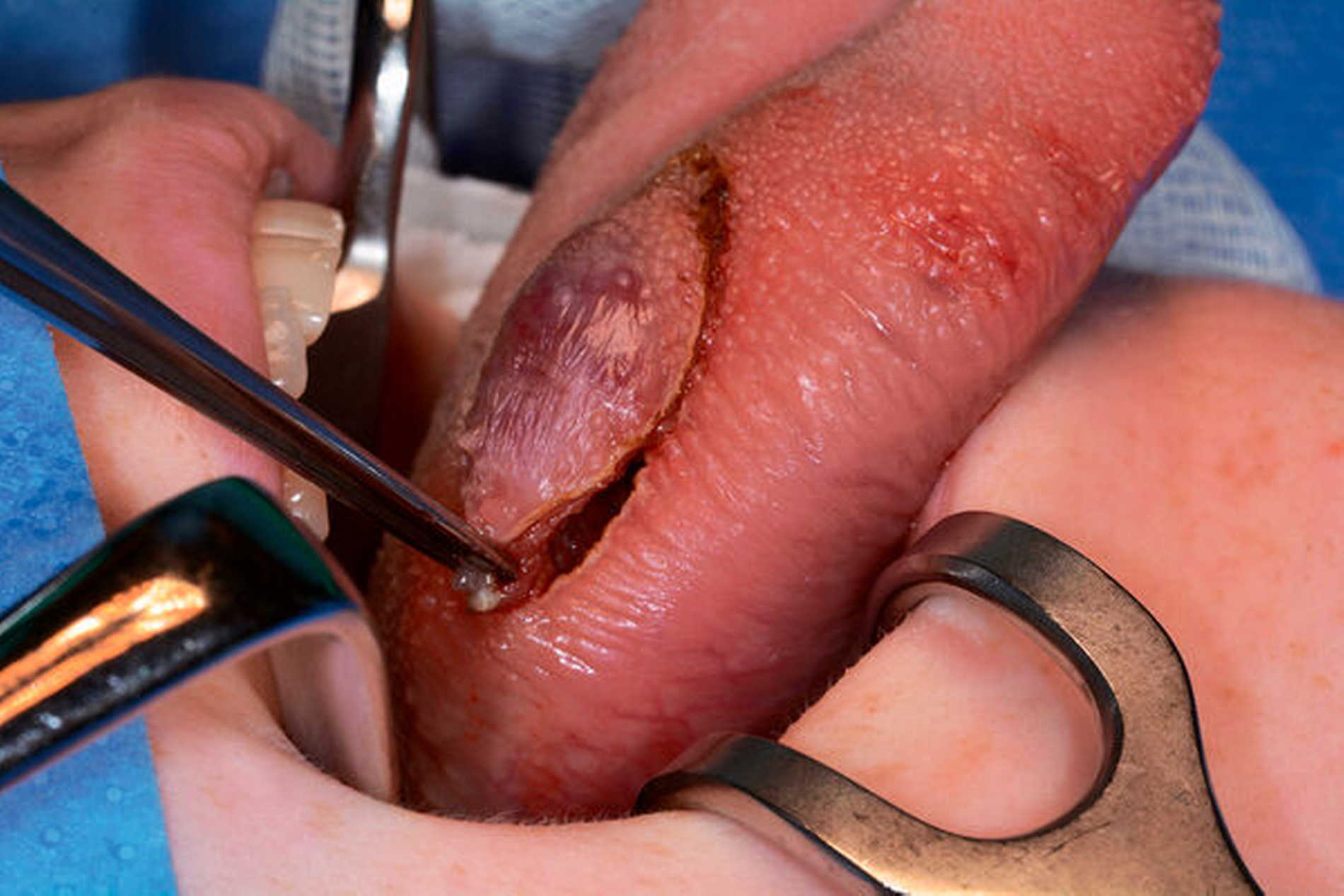
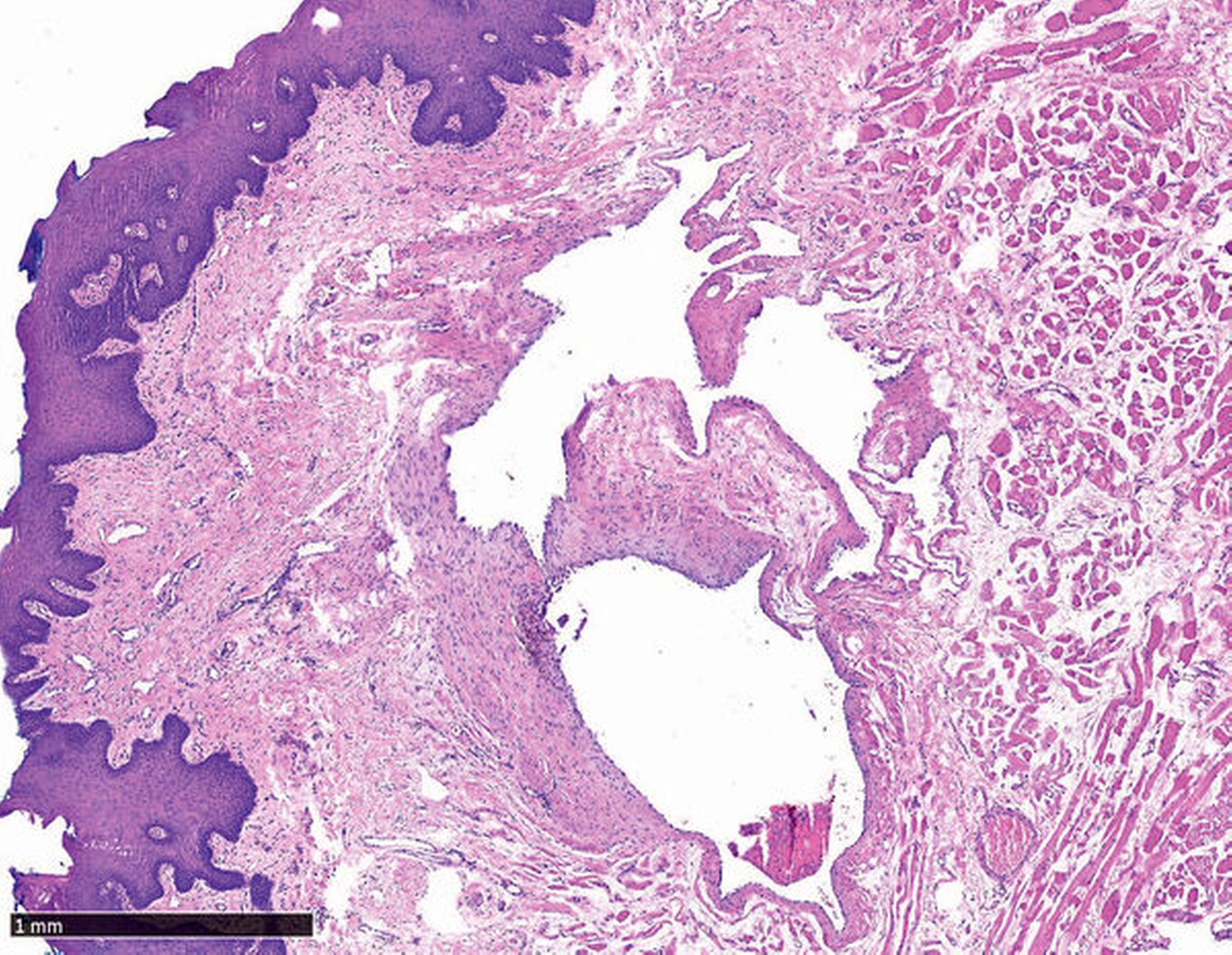
Intraoperativ konnten durch eine spindelförmige Exzision die Läsion mit einem minimalen Sicherheitsabstand aus der Zungenmuskulatur in toto entfernt (Abbildung 4) und der Defekt primär verschlossen werden. Die pathohistologische Untersuchung bestätigte die Verdachtsdiagnose einer vaskulären Malformation (Abbildung 5). Postoperativ zeigten sich keine Wundheilungsstörungen, die Zungenbewegung und -sensibilität war nicht eingeschränkt.
Diskussion
Gefäßanomalien werden entsprechend der Klassifikation der ISSVA (International Society for the Study of Vascular Anomalies) von 2014 in vaskuläre Tumore (benigne Tumore, lokal aggressive beziehungsweise Borderlinetumore, maligne Tumore) und vaskuläre Malformationen unterteilt [Wassef et al., 2015]. Vaskuläre Tumore wie zum Beispiel das infantile Hämangiom treten postnatal auf und zeichnen sich durch eine rapide Größenzunahme aus, um anschließend in eine Phase der Involution überzugehen (initiale Proliferationsphase, Stagnationsphase und in einem erheblichen Teil der Fälle: Involutionsphase) [Kämmerer, 2018].
Entsprechend der allgemeinen Gefäßcharakteristik unterscheidet man die vaskulären Malformationen in kapilläre, lymphatische, venöse und arteriovenöse Malformationen sowie arteriovenöse Fisteln. Sie zeigen seltener eine Regressions-, sondern vielmehr eine Progressionstendenz proportional zum Gesamtwachstum und/oder stimuliert durch hormonelle Umstellungen beziehungsweise mechanische Stimuli wie Traumata [Kämmerer und Kunkel, 2008; Wassef et al., 2015]. Nach dem Abschluss des Wachstumsalters treten Größenveränderungen im Sinne einer Volumenzunahme vor allem passiv durch eine Aufweitung der hypoplastischen Gefäßlumina auf [Kämmerer, 2018].
Vaskuläre Malformationen entstehen durch eine fehlerhafte Morphogenese der betroffenen Gefäße, manifestieren sich in der Regel als asymptomatische Schwellungen und können eine himbeerähnliche Oberflächenstruktur bei einer violett bis bläulich durchschimmernden Farbe aufweisen; palpatorisch sind sie meist weich [Wassef et al., 2015]. Bei Thrombosierung der involvierten Gefäße kann der palpatorische Befund hiervon allerdings abweichen und deutlich fester imponieren.
Zur primären Diagnostik wird vorrangig die Sonografie herangezogen. Speziell mit der Duplex-Sonografie lässt sich ermitteln, ob es sich um eine Malformation mit hoher Durchblutungsrate („high-flow“) oder eher niedriger Flussrate („low-flow“) handelt – ein Fakt, der mit über die weitere Therapie entscheidet [Bodem et al., 2013]. Weiterführend können MRT-Bilder zur Bestimmung der Ausdehnung, zur Abgrenzung von Nachbarstrukturen und zur Darstellung von efferenten und afferenten Gefäßen und somit zur Planung einer potenziellen Embolisation hilfreich sein [Wassef et al., 2015]. Eine Darstellung mit CT und Angiografie ist auch möglich.
Fazit für die Praxis
Vaskuläre Malformationen sind benigne, kongenitale Fehlbildungen.
Aufgrund der Progressionstendenz sollte eine Behandlung angestrebt werden.
Die Rezidivgefahr erfordert eine klinische Nachkontrolle.
Die therapeutische Indikation richtet sich nach einer Reihe von Aspekten: der Operabilität des Patienten, der Flussrate des Befunds, seiner Größe, der Lokalisation und der Nähe zu Nachbarstrukturen. Auch das Risiko für Komplikationen und die klinische Symptomatik sollten in der Therapieentscheidung berücksichtigt werden [Wassef et al., 2015]. Zu den Komplikationen zählt vornehmlich die Ruptur der Läsion mit lebensgefährlichen Blutungen, insbesondere bei intrakranieller Lage [Ma et al., 2017].
Die Entfernung des Befunds lässt sich unter anderem durch Embolisierung, Sklerotherapie, chirurgische Resektion oder Lasertherapie realisieren [Wolgemuth, 2017; Kämmerer, 2018]. Bei gegebener Operabilität des Befunds und niedriger Flussrate empfiehlt sich die chirurgische Resektion ohne Sicherheitsabstand, wahlweise auch in Kombination mit primärer Embolisation. Rezidive sind nicht selten, daher sollte eine klinische Nachsorge – wahlweise mit magnetresonanztomografischer Verlaufskontrolle – erfolgen [Kämmerer, 2018].
Im vorliegenden Fall hatte sich der Befund im Teenageralter entwickelt und könnte gegebenenfalls durch eine Verletzung des Zungenrandes durch Aufbiss getriggert worden sein. Durch den Umstand der überschaubaren Größe, des Low-flow-Verhaltens und des Fehlens von zuführenden Gefäßen und der chirurgisch leicht erreichbaren Lage bot sich eine chirurgische Resektion ohne Embolisation an.
Die histopathologische Aufbereitung ergab das Vorliegen einer arteriovenösen Malformation mit kapillären Anteilen, so dass der hier diskutierte Fall einen typischen Verlauf beschreibt.
Dr. med. dent. Philipp Luhrenberg
Klinik und Poliklinik für Mund-Kiefer-Gesichtschirurgie – Plastische Operationen der
Universitätsmedizin der Johannes Gutenberg-Universität Mainz
Augustusplatz 2, 55131 Mainz
Philipp.Luhrenberg@unimedizin-mainz.de
PD Dr. Dr. Keyvan Sagheb
Klinik und Poliklinik für Mund-Kiefer-Gesichtschirurgie – Plastische Operationen der
Universitätsmedizin der Johannes Gutenberg-Universität Mainz
Augustusplatz 2, 55131 Mainz
Prof. Dr. Dr. Peer W. Kämmerer, MA, FEBOMFS
Leitender Oberarzt und stellvertretender Klinikdirektor
Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie, Plastische Operationen,
Universitätsmedizin Mainz
Augustusplatz 2, 55131 Mainz
peer.kaemmerer@unimedizin-mainz.de
Prof. Dr. Dr. Christian Walter
Mund-, Kiefer- und Gesichtschirurgie,
Mediplus MVZ GmbH, Mainz
Haifa-Allee 20, 55128 Mainz
Literaturliste
Bodem, J., C. Freudlsperger, S. Rohde and J. Hoffmann (2013). „Vaskuläre Malformationen.“ Der MKG-Chirurg 6(1): 15-22.
Kämmerer, P. W. (2018). „Hämangiom oder vaskuläre Malformation?“ Zahnärztliche Mitteilungen 108(19): 38-40.
Kämmerer, P. W. and M. Kunkel (2008). „Vaskuläre Malformation der Wange.“ Zahnärztliche Mitteilungen 98: 42-44.
Ma, L., H. Kim, X. L. Chen, C. X. Wu, J. Ma, H. Su and Y. Zhao (2017). „Morbidity after Hemorrhage in Children with Untreated Brain Arteriovenous Malformation.“ Cerebrovasc Dis 43(5-6): 231-241.
Wassef, M., F. Blei, D. Adams, A. Alomari, E. Baselga, A. Berenstein, P. Burrows, I. J. Frieden, M. C. Garzon, J. C. Lopez-Gutierrez, D. J. Lord, S. Mitchel, J. Powell, J. Prendiville, M. Vikkula, I. Board and C. Scientific (2015). „Vascular Anomalies Classification: Recommendations From the International Society for the Study of Vascular Anomalies.“ Pediatrics 136(1): e203-214.
Wolgemuth, W. A. M., Lutz; Sadick, Maliha (2017). „Gefäßanomalien: Eine interdisziplinäre Herausforderung.“ Deutsches Ärzteblatt.