Reparatur an festsitzendem Zahnersatz durch intraorale Silikatisierung
Abplatzungen von Verblendungen an festsitzendem Zahnersatz sind ein bekanntes Problem in der täglichen Praxis, das materialabhängig in unterschiedlicher Häufigkeit auftritt. Für die intraorale Reparatur abgeplatzter Verblendungen an definitiv eingegliederten Restaurationen sind in der Fachliteratur eine Vielzahl von Verfahren beschrieben worden [Appeldorn et al., 1993; Bailey, 1989; Beck et al., 1990; Bello et al., 1985; Brönnimann et al., 1991; Cochran et al., 1988; Diaz-Arnold et al., 1993; Gregory et al., 1988; Llobell et al., 1992; Matsumura et al., 1991; Marx et al., 1991].
Die intraorale Silikatisierung unter Einsatz eines Strahlgerätes nimmt unter den Reparaturverfahren aufgrund der Vielfalt der Einsatzmöglichkeiten eine Sonderstellung ein [Bouschlicher und Reinhardt, 1997; Edelhoff et al., 2001; Özcan, 2002]:
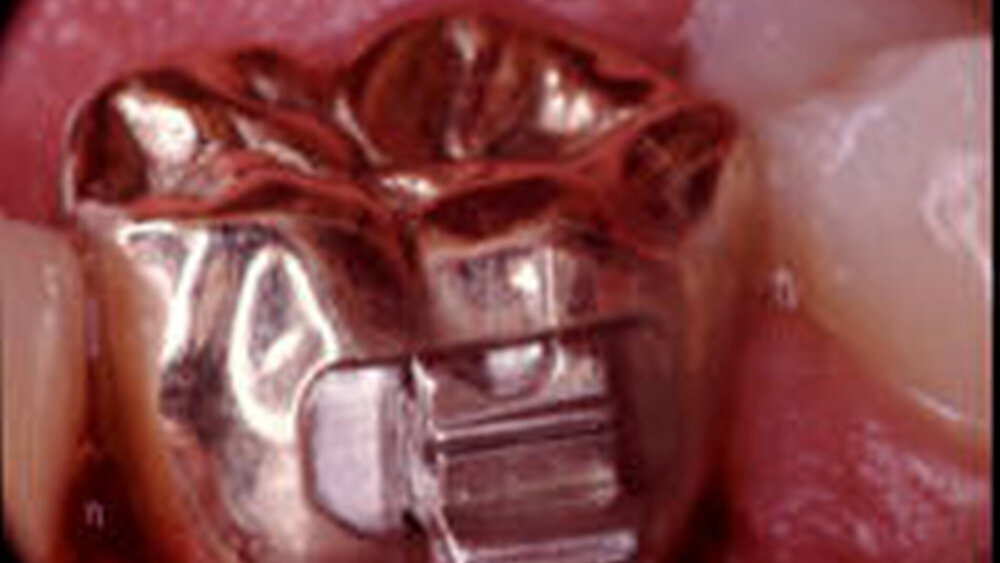
Für das Silikatisieren mit dem tribochemischen Labor-Verfahren (Rocatector, 3M ESPE, Seefeld; Tischgerät) ist sowohl eine haftfestigkeitssteigernde Wirkung für den Kunststoff-Metall- als auch für den Kunststoff- Keramikverbund nachgewiesen [Edelhoff und Marx, 1995; Färber et al., 1995; Sindel et al., 1996 und 1997]. Neben einer Steigerung der mechano-chemischen Adhäsion bewirkt die tribochemische Beschichtung durch einen geringfügigen Substanzabtrag auch eine Säuberung der zu konditionierenden Oberfläche wie beim Abstrahlen [Edelhoff und Marx, 1995; Guggenberger, 1989; Musil und Tiller, 1989]. Das Labor-System hat sich schon lange als Standardverfahren für eine zuverlässige Anbindung von Kunststoffverblendungen etablieren können. Vor mehr als zehn Jahren kamen die ersten in der Hand zu haltenden Strahlgeräte auf den Markt, mit denen diese Form des Silikatisierens auch zur intraoralen Oberflächenkonditionierung von verschiedenen Restaurationsmaterialien herangezogen werden konnte [Bertolotti et al., 1994; Lacy, 1989]. Mittlerweile werden international zahlreiche Geräte angeboten, die zum Teil direkt an die zahnärztliche Behandlungseinheit angekoppelt werden können (wie CoJet, 3M ESPE, D; Dentoprep, Ronvig, DK; Microetcher, Danville, USA; Rondoflex, KaVo). Diese Geräte sind auf die hohe Abrasivität des Spezialstrahlguts abgestimmt und zeigen auch bei einem routinemäßigen Einsatz eine lange Lebensdauer (Abb. 1). In den Zwischenauswertungen erster klinischer Studien hat sich das Verfahren der intraoralen Silikatisierung für die Reparatur abgeplatzter Verblendungen als eine mittelfristige Alternative zu einer Kompletterneuerung der Restauration bewährt [Özcan und Niedermeier, 2002; Schulze-Icking, 2001]. Dieses Verfahren wird zunehmend auch für die Reparatur abgeplatzter Fragmente an vollkeramischen Restaurationen eingesetzt [Magne, 2002]. Dieser Einsatzbereich wird in den kommenden Jahren durch den verstärkten Einsatz vollkeramischer Restaurationen eine zunehmende Nachfrage erfahren. Die Autorengruppe aus Aachen stellt neben der Reparatur von festsitzendem Zahnersatz noch weitere mögliche Einsatzbereiche dieses Verfahrens innerhalb der intraoralen Adhäsivtechnik vor. Dazu zählen unter anderem die Konditionierung von Stumpfaufbauten oder Implantatabutments sowie von unterschiedlichen Restaurationsoberflächen zur Befestigung kieferorthopädischer Brackets oder Retainer.
Klinische Einsatzmöglichkeiten
Reparatur abgeplatzter Verblendungen
Metallkeramische Restaurationen gelten aufgrund der sicheren Anwendung und positiver Langzeitergebnisse als Restauration der Wahl für die Kronen- und Brückenversorgung im Front- und Seitenzahnbereich [Creugers et al., 1994]. Fehlstellen innerhalb der keramischen Verblendung in Form von Mikrorissen oder Mikroporen wie auch eine unzureichende Unterstützung der Verblendkeramik durch die Gerüststruktur können infolge der mastikatorischen und korrosiven Dauerbelastung im Mundmilieu zu muschelförmigen Ablösungen innerhalb der Keramik oder zu Abplatzungen vom Metallgerüst führen [Strub et al., 1988]. In Nachuntersuchungen wurde in Abhängigkeit vom Legierungstyp eine Defektrate von bis zu 8,8 Prozent ermittelt [Augthun, 1993; Augthun und Spiekermann, 1994; Dreyer et al., 1993; Coornaert et al., 1984; Kerschbaum et al., 1997; Kerschbaum und Gaa, 1987; Kerschbaum und Voß, 1977; Libby G et al.1997; Pape F.-W. und Voß R., 1991; Weber, 1983] mit einer bemerkenswert hohen Abplatzrate während der ersten Monate nach Eingliederung [Strub et al., 1988; Moffa et al., 1984; Schmidt, 1991]. Abplatzungen der Verblendkeramik erwiesen sich in einer klinischen Studie als die zweithäufigste Ursache für eine Kompletterneuerung der Restauration [Walton et al., 1986]. Zudem zeigen Zwischenergebnisse klinischer Studien mit vollkeramischen Systemen, dass es auch bei Verwendung keramischer Gerüstmaterialien zu hohen Abplatzraten kommen kann [Edelhoff et al., 2005; Tinschert et al., 2005] (Abb. 1). Als geeignetes intraorales Reparatur-Verblendmaterial haben sich Komposit- Systeme erwiesen [Lacy, 1989]. Analog dem Anforderungsprofil an laborgefertigte Kunststoffverblendungen ist auch bei der intraoralen Reparatur ein randspaltfreier Komposit-Keramikbeziehungsweise Komposit-Metall-Verbund zu fordern. Zahlreiche der angebotenen Reparatursysteme stellen eine nur unzureichende Verbundfestigkeit zum anteiligen Metallgerüst und den noch vorhandenen Anteilen der keramischen Verblendung her [Bertolotti et al., 1994]. Daher gilt auch heute die Neuanfertigung der betroffenen Restauration als Mittel der Wahl, wenn eine langfristige und dauerhafte Wiederherstellung der Versorgung angestrebt wird. Nachteilig für den Patienten sind bei diesem Vorgehen der erhöhte Zeit- und Kostenaufwand sowie mögliche Schleiftraumata an den Pfeilerzähnen. An der hiesigen Klinik wird ein mit einem Adapter an die Luftzufuhr der zahnärztlichen Behandlungseinheit angeschlossenes Handstrahlgerät (ERC Microetcher, Danville Engineering Inc., 115 Railroad Danville, Carolina, U.S.A.) verwendet (Abb. 2), das mit verschiedenen Korngrößen (30 bis 110 Mikrometer (μm)) betrieben werden kann. Aufgrund der hohen Empfindlichkeit einiger Keramiken gegenüber exzessivem Abstrahlen ist es wünschenswert, eine Regulierung des Strahldrucks in die Abstrahleinheit zu integrieren [Edelhoff et al., 1995; Zhang, 2004]. Durch die Verwendung eines Spezialstrahlmittels (wie Rocatec Plus, 3M ESPE, Seefeld) kann dieses Gerät zur Silikatisierung intraoraler Anbindungsflächen eingesetzt werden [Edelhoff et al., 1998, Sindel et al., 1996].
Folgendes Vorgehen hat sich bei der intraoralen Reparatur abgeplatzter Keramikoder Kunststoffverblendungen als vorteilhaft erwiesen:
• Alginatabformung der beschädigten Restauration und der benachbarten Strukturen (Abb. 3)
• Labortechnische Herstellung einer transparenten, wieder verwendbaren Tiefziehfolie auf Polyäthylen-Basis (0,5 x 125 Millimeter (mm) Imprelon, Scheu-Dental, Iserlohn).
• Selektive Perforation der Folie im Defektbereich der Verblendung
• Einbringen eines ungetränkten Retraktionsfadens (wie Ultrapack # 000, Ultradent, Salt Lake City, USA) an dem zu reparierenden Pfeilerzahn
• Zuschneiden und Anlegen der Tiefziehfolie im Mund des Patienten zum Schutz der Nachbarstrukturen während der tribochemischen Beschichtung (Abb. 4),
• Intraorales Reinigen und Silikatisieren (Spezialtrahlgut: Rocatec Soft oder Rocatec Plus, 33 μm oder 110 μm, 3M ESPE) des Defektbereiches in fünf Sprühstößen bis zur gleichmäßigen Anrauung bei Verblendflächen beziehungsweise bis zum Vorliegen einer gleichmäßigen dunkler gefärbten Schicht im Bereich exponierter Metallanteile. Die Strahldüse sollte in einem Abstand von zehn Millimetern senkrecht zur Oberfläche des Anbindungsbereiches positioniert werden. Der Patient wird während dieses Arbeitsschrittes aufgefordert, für einige Sekunden die Luft anzuhalten.
• Vorsichtiges Entfernen der Schutzfolie und Beseitigung verbliebener Strahlgutanteile von der Klebefläche mithilfe des Luftbläsers (ohne Wasser)
• Silanisieren des vorbehandelten Defektbereiches durch dünnes Auftragen einer leicht flüchtigen Silan-Lösung (wie Monobond S, Ivoclar-Vivadent Dental, Ellwangen; 3M ESPE Sil, 3M ESPE oder Cimara Haftsilan, Voco, Cuxhaven)
• Nach mindestens 60 Sekunden Einwirkzeit: Trocknen mit dem Luftbläser. Abdecken der exponierten Metallanteile mit Hilfe eines Opakers (wie Cimara Opaker, Voco, Abb. 5). Bei erhaltener Opaker- Schicht empfiehlt sich die alleinige Verwendung eines transparenten Bondings.
• Schichtweiser Aufbau der frakturierten Facettenanteile mit einem lichthärtenden Feinpartikelhybridkomposit.
• Nach der Ausarbeitung mit Arkansassteinen erfolgt die Vorpolitur mit Gummierern und die Endpolitur mit Bürstchen. Es hat sich als vorteilhaft erwiesen, die Übergänge der Kompositreparatur zur bestehenden Restauration mit Polierscheiben auszuarbeiten und zu polieren (zum Beispiel Sof-Lex, 3M ESPE, Abb. 6).
Grundsätzlich besteht auch die Möglichkeit die Reparatur einer abgeplatzten Verblendung im indirekten Verfahren vorzunehmen. Hierzu wird der defekte Verblendbereich einer definitiv eingegliederten Restauration nach den Richtlinien für keramische Veneers präpariert und anschließend abgeformt (Abb.7). Eine laborgefertigte glaskeramische Schale kann in der bekannten Technik mit Fluorwasserstoffsäure extraoral angeätzt und anschließend silanisiert werden. Die Konditionierung des Defektareals kann nach der oben beschriebenen Methode erfolgen. Zur adhäsiven Befestigung kann ein rein lichthärtendes niedrigvisköses Komposit Verwendung finden (Abb. 8). Die Vorteile dieses Verfahrens gegenüber der direkten Methode bestehen in der Erzielung einer besseren Ästhetik, einer geringeren Neigung zu Verfärbungen sowie einer höheren Festigkeit. Die entscheidenden Nachteile bestehen jedoch in dem erheblich höheren Behandlungsaufwand und den hohen Kosten, die nahezu denen eines neu angefertigten Einzelzahnersatzes entsprechen. Dieses indirekte Verfahren kann bei identischer Vorgehensweise auch zur Neueinstellung der statischen und dynamischen Okklusion bestehender festsitzender Versorgungen genutzt werden [Bertolotti et al., 1994].
Generell ist zu beachten, dass häufig die primäre Ursache für die Abplatzung der Verblendung, wie beispielsweise eine Unterdimensionierung der Gerüststruktur, durch die Reparatur nicht beseitigt werden kann. In solchen Situationen besteht somit weiterhin die Gefahr, dass auch die Reparatur relativ frühzeitig wieder versagt. Daher sollten schon bei der Herstellung metalloder vollkeramischer Gerüststrukturen bestehende Richtlinien eingehalten werden, um eine morphologische Unterstützung des Verblendmaterials zu gewährleisten.
Anzustreben ist eine gleichmäßige Schicht der Verblendkeramik, die eine Stärke von zwei bis 2,5 mm nicht überschreiten sollte.
Modifikation bestehender Stiftaufbauten
Metallische Stiftaufbauten verursachen bei einer Restauration mit metallfreien Materialien häufig ästhetische Probleme. Aufgrund der hohen Transluzenz sind metallfreie Restaurationen häufig nicht in der Lage, die dunkle Farbe metallischer Stumpfaufbauten zu maskieren. Nur in seltenen Fällen können bestehende Stiftaufbauten ohne größeres Risiko für die Restzahnhartsubstanz gegen einen zahnfarbenen Stiftaufbau ausgetauscht werden. Bei einer vorgesehenen Neuversorgung mit metallfreien Materialien sollten daher belassene Stiftaufbauten aus Metall vor der Abformung intraoral modifiziert werden. Dazu erfolgt zunächst in Anlehnung an das oben beschriebene Verfahren der intraoralen Reparatur nach relativer Trockenlegung die Konditionierung mit dem Spezialstrahlgut bis eine dunkle Einfärbung der Metalloberfläche als visuelle Kontrolle der aufgebrachten Silikatschicht erkennbar wird (Abb. 9). Diese Schicht darf jetzt nicht mehr mit Speichel kontaminiert werden und ist durch den Einsatz des Luftbläsers von losem Strahlgut zu befreien. Anschließend wird die silikatisierte Stiftoberfläche silanisiert und nach frühestens 60 Sekunden mit Druckluft getrocknet. Die vorbehandelte Metalloberfläche wird mit einem intraoral verwendbaren Opaker abgedeckt, der durch Lichtpolymerisation ausgehärtet wird (Abb., 10). Der Stumpf kann nun mit einem beliebigen Feinpartikelhybrid- Komposit hoher Opazität aufgebaut und anschließend präpariert werden.
Stumpfaufbauten
Keramische Stiftaufbauten werden vornehmlich aufgrund der guten Lichttransmission verwendet. Die definitive Eingliederung erfolgt in der Regel in Adhäsivtechnik. Um einen optimalen Verbund zwischen dem Stumpfmaterial und der Krone herzustellen, sollte auch hier die Keramik konditioniert werden. Dazu wird der Stumpfaufbau nach Anlegen einer zuvor tiefgezogenen Schutzfolie, die lediglich den keramischen Stumpfanteil für die Konditionierung mit dem Silikatstrahlgut ausspart, allseitig für jeweils fünf Sekunden silikatisiert und anschließend silanisiert. Dieses Verfahren umgeht die obsolete intraorale Anwendung von Flusssäure und garantiert höchste Haftfestigkeiten an nahezu allen Keramiken [Edelhoff und Marx, 1995]. Die nicht abgestrahlten Dentinanteile werden mit einem Dentinadhäsiv-System vorbehandelt und die Innenfläche der vollkeramischen Krone wird nach Herstellerangaben konditioniert. Die anschließende adhäsive Eingliederung erfolgt mit dualhärtenden niedrigviskösen Befestigungskomposit-Systemen. Analog zu diesem Vorgehen können auch größere Kompositaufbauten an vitalen Zähnen für eine bessere adhäsive Anbindung entsprechend tribochemisch vorbehandelt werden.
Implantatabutments
Implantatabutments aus Keramik stellen im Frontzahnbereich aufgrund der besseren Transluzenz die Technik der Wahl dar, wenn höchste Ansprüche an die Ästhetik zu erfüllen sind [Yildirim et al., 2003a] (Abb. 11). Aufgrund der besonderen Belastungssituation werden ausschließlich Oxidkeramiken für diesen Bereich eingesetzt, die aufgrund des extrem hohen Kristallanteils nicht durch Fluorwasserstoffsäure ätzbar sind. In den letzten Jahren konnten sich aufgrund der höheren Festigkeitswerte Implantatabutments aus Zirkoniumdioxid-Keramik gegenüber solchen aus Aluminiumoxid- Keramik durchsetzen [Yildirim et al., 2003b]. Für die adhäsive Anbindung an nicht anätzbare Strukturkeramiken hat sich in In-vitro-Untersuchungen neben anderen Oberflächenbehandlungen das Abstrahlen und das nachfolgende Silanisieren als geeignet erwiesen [Göbel et al., 1998; Vogel und Salz, 1998; Dérand und Dérand, 2000]. In beschriebener Weise wird nach Einbringen eines dünnen Retraktionsfadens (wie Ultrapack # 000) und Anlegen einer laborgefertigten Schutzfolie die Oberfläche des nachpräparierten Abutments mit dem Rocatec–Strahlgut in mehreren Sprühstößen abgestrahlt und nachfolgend silanisiert (Abb. 12). Aufgrund der extremen Härte der verwendeten Keramiken ist die Abtragsrate während der Konditionierung sehr gering [Edelhoff und Marx, 1995]. Anschließend kann die adhäsive Befestigung der zuvor konditionierten vollkeramischen Krone mit einem dual härtenden niedrigviskösen Komposit erfolgen. Diese Vorbehandlung kann bei identischem Vorgehen auch für metallische Abutments verwendet werden, wenn eine adhäsive Befestigung beabsichtigt ist.
Kieferorthopädische Brackets und Retainer
Die adhäsive Anbindung von kieferorthopädischen Brackets an bestehende Restaurationsoberflächen kann aufgrund deren Materialvielfalt Probleme bereiten. Mit dem oben beschriebenen Silikatisier-Verfahren ist jedoch eine sichere Anbindung an die meisten dentalen Materialien möglich, wenn die höhere Abtragsrate gegebenenfalls vorliegender Kunststoff- und Keramikverblendungen berücksichtigt wird [Dias et al., 1999; Edelhoff et al., 1998; Hermann et al., 2000a]. Es ist jedoch zu berücksichtigen, dass eine zu starke adhäsive Anbindung an die Verblendfläche u. U. Probleme bei der Entfernung der Brackets bereiten kann [Hermann et al., 2000b]
Anhand eines Situationsmodells wird eine Schutzfolie angefertigt, in die eine in Lokalisation und Maßen dem Bracket entsprechende Aussparung eingebracht ist. Nach dem Aufsetzen dieser Schutzfolie kann die Konditionierung der Restauration im Anbindungsbereich für das kieferorthopädische Bracket wie bereits beschrieben erfolgen. Bei verblendeten Restaurationen ist die Strahlzeit aufgrund der erhöhten Abtragsrate so zu bemessen, dass eine gleichmäßige Anrauung der Anbindungsfläche erzielt wird. In jedem Fall ist die Applikation eines Silans wichtig, um an die implementierten Silikatpartikel chemisch anbinden zu können. Die weitere Verklebung des Brackets erfolgt in bekannter Weise mit selbsthärtenden oder dualhärtenden niedrigviskösen Kompositmaterialien (Abb. 13).
Diskussion
In der klinischen Routine hat sich das oben beschriebene Verfahren zum intraoralen Silikatisieren als eine einfach zu handhabende, wirtschaftliche und effektive Methode erwiesen. Als besonders anwenderfreundlich und zeitsparend ist in diesem Zusammenhang die labortechnische Anfertigung einer Tiefziehfolie zum Schutz der Nachbarstrukturen herauszustellen. Dieses Vorgehen umgeht die aufwändigere Kofferdamtechnik, deren Einsatzmöglichkeiten besonders bei definitiv eingegliedertem mehrgliedrigem Zahnersatz ihre Grenzen haben. Die Präparationsgrenze von Vollkronenrestaurationen ist zudem in den meisten Fällen intrasulkulär angelegt. Dies macht das Anlegen eines Kofferdams ohne eine Traumatisierung des umgebenden Weichgewebes nahezu unmöglich. Dies gilt im gleichen Maße für die tribochemische Beschichtung von Implantatabutments. Durch die selektive Perforation der Schutzfolie sind gezielte Beschichtungen bestimmter Oberflächenbezirke möglich. Der Schutz der Nachbarstrukturen ist damit effektiver als mit der Kofferdam-Technik. Die Gefahr einer Emphysembildung ist durch das präzise Anliegen der Folie ausgeschlossen. Dennoch sollten auch einige kritische Stimmen gegenüber dem hier vorgestellten Konditionierungsverfahren nicht unbeachtet bleiben: In einigen In-vitro-Untersuchungen wurde im Vergleich zu anderen Reparatursystemen und bei Verwendung auf bestimmten Keramiken nach thermozyklischer Belastung ein signifikant stärkerer Einbruch der Verbundfestigkeiten für das tribochemische Beschichtungsverfahren nachgewiesen [Llobell et al., 1992; Kern und Wegener, 1998]. Eine Autorengruppe konnte mit einer experimentellen Titandioxid- Beschichtung auf verschiedenen Metalloberflächen dauerhaftere Verbundfestigkeiten erzielen als mit der Silikatbeschichtung [Behr et al., 2003]. Zudem bestehen gewisse Bedenken hinsichtlich des schädigenden Einflusses des Strahlprozesses auf die Oberflächenstruktur von Dentalkeramiken [Albakry et al., 2004; Kosmac et al., 2000; Zhang et al., 2004].
Kritisch sind auch die durch das Strahlmittel hervorgerufenen Verunreinigungen intraoral und auf der Kleidung des Patienten sowie der zahnärztlichen Behandlungseinheit zu beurteilen. Mögliche Beschädigungen von zahnärztlichen Instrumenten und Sehhilfen sind nicht auszuschließen. Ein häufig diskutiertes inhalatives Gesundheitsrisiko ist aufgrund der sehr kurzen Strahldauer nicht zu befürchten. Feinstaubmessungen (VDI 2265, BIA 7490/8522, TRGS 900) der Arbeitsplatzkonzentration von lungengängigen Siliziumdioxid- und Aluminiumoxid- Partikeln wiesen Werte weit unter den geltenden Grenzwerten nach [Niedermeier et al., 1998; Wainwright, 1997]. Ein weiteres Problem könnte der zeitweise an den Handstrahlgeräten auftretende Unterdruck aufwerfen, der einer möglichen bakteriellen Besiedelung des Gerätes Vorschub leistet. Nürnberger et al., konnten nach bakterieller Kontamination des Handstrahlgerätes eine unzureichende Wirkung von gebräuchlichen Desinfektionsmaßnahmen nachweisen und empfehlen sterilisationsfähige Geräte [Nürnberger et al., 1999].
Schlussfolgerungen
Mit der Verwendung eines Handstrahlgerätes in Kombination mit einem siliziumdioxid- ummantelten Spezialstrahlgut steht eine einfach zu handhabende, wirtschaftliche und effektive Methode zur Konditionierung intraoraler Anbindungsflächen zur Verfügung. Diese Methode wird an unserer Klinik bereits seit 1993 im Rahmen einer klinischen Studie zur Reparatur abgeplatzter Verblendungen eingesetzt. Seit sieben Jahren findet dieses Verfahren regelmäßig in weiteren Teilbereichen der Adhäsivtechnik Anwendung: Grundsätzlich werden Stumpfanteile, die dafür geeignet sind (wie keramische Stiftaufbauten oder Implantatabutments) zur Erzielung eines optimalen Verbundes mit dieser Methode intraoral konditioniert, wenn eine adhäsive Befestigung der Restauration vorgesehen ist.
Priv.-Doz. Dr med. dent. Daniel EdelhoffOberarztKlinik für Zahnärztliche ProthetikUniversitätsklinikum AachenPauwelsstr. 30, 52074 Aachendedelhoff@ukaachen.de
Prof. Dr med. dent. Murat YildirimOberarztKlinik für Zahnärztliche ProthetikUniversitätsklinikum AachenPauwelsstr. 30, 52074 Aachen
Prof. Dr med. Dr med. dent. Dr. h. c. Hubertus SpiekermannDirektor der Klinik für Zahnärztliche ProthetikUniversitätsklinikum AachenPauwelsstr. 30, 52074 Aachen
Univ.-Prof. Dr. rer. nat. Rudolf Marx,Dipl.-PhysikerLehr- und Forschungsgebiet zahnärztliche WerkstoffkundeUniversitätsklinikum AachenPauwelsstr. 30, 52057 Aachen