Die Sklerodermie
Mit einer Inzidenz von 40 bis 200 Menschen pro eine Million Einwohner ist die Sklerodermie eine eher seltene Erkrankung. Sie geht mit Verhärtungen und zum Teil auch Verdickungen des kollagenen Bindegewebes einher und kann auf die Haut beschränkt sein oder auch innere Organe mit betreffen. Entsprechend vielgestaltig ist das Krankheitsbild ausgeprägt, was eine frühe Diagnose erschwert. Das erklärt auch, warum die ersten Symptome oft erst Jahre nach ihrem Auftreten richtig interpretiert werden. Die Prognose der Patienten hängt dabei nicht nur von der Schwere der Störung ab, sondern auch davon, welche Organe im Einzelfall betroffen sind.
Harte Haut
Der Begriff der Sklerodermie stammt aus dem Griechischen und bedeutet übersetzt soviel wie „harte Haut“. Umgrenzte oder auch ausgedehnte Verhärtungen und Verdickungen der Haut sowie der darunter liegenden Gewebeschichten und zum Teil auch der inneren Organe mit verminderter Verschiebbarkeit des Gewebes sind die wesentlichen Kriterien der Erkrankung, die den Kollagenosen und damit den Autoimmunerkrankungen zugeordnet wird.
Grundlage der Veränderungen sind entzündliche Prozesse, deren Ursache jedoch nicht genau bekannt ist. Drei maßgebliche Faktoren steuern die Erkrankung: Es kommt zu Veränderungen im Gefäßsystem, zu Veränderungen der Immunreaktionen und zur forcierten Fibrosierung, wobei das Zusammenspiel dieser Prozesse die Ausprägung der Sklerodermie bestimmt.
Die Störung scheint sich auf dem Boden einer genetischen Prädisposition zu entwickeln, wobei offenbar Umweltfaktoren die Autoimmunphänomene triggern können. Es kommt dabei unter anderem zu einer vermehrten Bildung des Neuropeptids Endothelin, einem potenten endogenen Vasokonstriktor, der nicht nur eine Verengung der Gefäße bewirkt, sondern gleichzeitig die Kollagenbildung stimuliert und damit die Fibrosierung vorantreibt und das je nach Krankheitsform nicht nur in der Haut, sondern auch in den inneren Organen.
Meist entwickelt die Sklerodermie sich langsam schleichend. Sie manifestiert sich in aller Regel erst im fünften oder sechsten Lebensjahrzehnt, wobei Frauen drei bis vier Mal häufiger betroffen sind als Männer. Diagnostiziert wird die Erkrankung anhand des klinischen Bildes sowie über den laborchemischen Nachweis von Autoantikörpern und gegebenenfalls auch über einen histologischen Befund.
Lokale Sklerodermie
Generell ist zunächst zwischen lokalen und systemischen Sklerodermieformen zu unterscheiden. Zu den lokalen Erkrankungen gehört die umschriebene (zirkumskriptive) Sklerodermie, bei der unterschiedlich große Hautareale betroffen sind. Die Störung wird auch als Morphäa bezeichnet. Bei der lokalen Sklerodermie wird weiter unterteilt in die Plaque-Form, die meist mit einem kleinen roten ovalen Fleck beginnt, der sich langsam schleichend vergrößert. Im Zentrum des Flecks kommt es zu einer Verhärtung, die wie eine kleine elfenbeinfarbige Platte aussieht. Die ursprüngliche rötliche bis lila Verfärbung bleibt noch eine Zeit als Randsaum um die Plaque erhalten. Die Krankheitsaktivität nimmt üblicherweise im Verlauf von Monaten bis einigen Jahren ab, die Erkrankung brennt regelrecht aus. Sie kann sich in ihrer Aktivität aber auch fortsetzen, wobei letztlich girlandenartige Veränderungen entstehen können mit zum Teil sogar postinflammatorischen Hyperpigmentierungen in Form brauner Hautveränderungen. Oft entstehen die Plaques unter Druckeinfluss zum Beispiel an Stellen, wo ein Rucksack oder Schulranzen getragen wird oder in der Gürtelregion.
Es gibt ferner die lineare Sklerodermie, bei der ebenfalls ein umschriebenes, aber bandförmiges Hautareal betroffen ist. Die bandförmige Verhärtung befindet sich häufig im Bereich von Gelenken speziell in der Schulter-, Ellebogen- oder Knieregion, was Einschränkungen der Beweglichkeit zur Folge haben kann.
Kennzeichen der profunden Form ist eine umschriebene tiefe Verhärtung mit fast intakter Hautoberfläche. Die Störung kann Muskeln und sogar Knochen einbeziehen. Eine Sonderform der lokalen Sklerodermie ist die Hemiatrophia faciei, die sich im Gesichtsbereich manifestiert und zur Folge haben kann, dass die betroffene Gesichtshälfte deutlich verkleinert ist.
Die lokale Sklerodermie ist wesentlich häufiger als die systemische Krankheitsform. Autoantikörper sind – abgesehen von Erkrankungen im Kindesalter – meist nicht nachweisbar. Die Erkrankung verläuft in aller Regel nicht lebensbedrohlich.
Systemische Krankheitsform
Anders kann das aussehen, wenn die Blutgefäße und/oder innere Organe beteiligt sind. Man spricht dann von einer progressiven systemischen Sklerodermie (PSS) oder einer systemischen Sklerose. Sie kann weiter differenziert werden in die systemische Sklerose mit begrenztem Hautbefall, in eine Krankheitsform mit ausgedehntem oder diffusem Hautbefall und in die systemische Sklerose ohne Sklerodermie.
Darüber hinaus gibt es das Sklerodermie- Overlap-Syndrom, bei dem neben der systemischen Sklerose eine weitere Bindegewebserkrankung besteht, zum Beispiel ein Lupus erythematodes sowie das so genannte SHARP-Syndrom, eine Erkrankung mit Gelenkschmerzen und -entzündungen, Raynaud-Phänomen und Symptomen eines Lupus erythematodes oder einer entzündlichen Muskelerkrankung.
Es gibt ferner Sonderformen der Erkrankung, die so genannten Sklerodermie-ähnlichen Erkrankungen, wie die Scleroderma diabeticorum mit Verhärtungen und Verdickungen der Haut bei insulinabhängigen Diabetikern, die vor allem im Jugendalter auftritt.
Die PSS kann im Einzelfall gravierende Funktionsstörungen im Bereich der betroffenen Organe nach sich ziehen, erhebliche körperliche Beeinträchtigungen und auch eine massive Einschränkung der Lebensqualität. Die Erkrankung kann potenziell lebensbedrohlich verlaufen.
Buntes Beschwerdebild
Die Symptome der Sklerodermie variieren je nach Krankheitsform. Meist beginnt die Symptomatik mit Gefühlsstörungen und verstärkten Kälteempfindungen in den Fingerspitzen. Zusätzlich entwickelt sich ein Raynaud-Syndrom. Dabei kommt es zu anfallsartigen Durchblutungsstörungen im Bereich der Finger und seltener auch der Zehnen, wobei die Endglieder regelrecht weiß werden, da die Durchblutung massiv eingeschränkt ist. Ausgelöst werden die Phänomene oft durch Kälte oder durch emotionalen Stress.
Das Absterben der Finger kann sich in ein Absterben der Arme fortsetzen, es kommt zu ödematösen Schwellungen in den Akren und zu Verhärtungen des Gewebes. In der Regel ist vor allem die Haut betroffen, in die sich Bindegewebe einlagert, so dass sie dick und unflexibel wird. Sie fühlt sich hart an, spannt, wird trocken und überempfindlich. Es kann ferner zu einer Verengung des Mundes kommen, was die Mundhygiene und in schweren Fällen auch die Nahrungsaufnahme erschweren kann. Als typisches Zeichen einer Sklerodermie fällt zudem zahnmedizinisch häufig ein verkürztes Zungenbändchen auf.
Beteiligung innerer Organe
Geht die Sklerodermie auf die inneren Organe über, so ist am häufigsten die Speiseröhre betroffen. „Nicht selten ist sogar der gesamte Gastrointestinaltrakt beteiligt sowie die Lunge, das Herz oder die Nieren“, berichtete Professor Dr. Thomas Krieg aus Köln kürzlich bei einem Pressegespräch. Die Organbeteiligung bestimmt letztlich die Beschwerden der Patienten: Ist zum Beispiel vor allem der Ösophagus involviert, so treten üblicherweise Schluckbeschwerden auf. Es kommt bei fortschreitender Erkrankung zu einer Störung oder sogar Aufhebung der Peristaltik und dadurch bedingt zu Refluxbeschwerden und nächtlichen Hustenanfällen durch Eindringen von Magensekret in die Atemwege.
Bei einer Lungenbeteiligung kann dagegen Atemnot als Symptom im Vordergrund stehen. Denn durch die Lungenfibrose wird das Gewebe hart und kann sich nicht mehr adäquat ausdehnen. Die Gasaustauschfläche wird kleiner und der Sauerstoff- Kohlendioxidaustausch folglich behindert. Es entwickeln sich häufig eine Alveolitis und eine pulmonale Hypertonie mit einer reduzierten Leistungsfähigkeit und Symptomen wie Müdigkeit, Abgeschlagenheit und Kurzatmigkeit.
Bei einer Beteiligung des Herzens wird der Herzmuskel durch das vermehrte Bindegewebe geschwächt, die Pumpleistung ist verschlechtert, was ebenfalls eine eingeschränkte körperliche Leistungsfähigkeit nach sich zieht. Typisch sind auch bei der Herzbeteiligung Atemnot sowie Schmerzen hinter dem Brustbein.
Anzeichen für eine Nierenbeteiligung der Sklerodermie sind erhöhte Eiweißausscheidungen, eine Hypertonie sowie eine zunehmende Nierenfunktionsstörung, die ohne spezifische Behandlung schließlich im Nierenversagen und der Dialysepflichtigkeit enden kann.
Den bisherigen Erkenntnissen zufolge kommt es bei 75 bis 90 Prozent der Patienten zur Beteiligung der Speiseröhre. Bei 50 bis 70 Prozent wird das Herz in Mitleidenschaft gezogen, bei 50 bis 70 Prozent der Enddarm, bei 40 bis 60 Prozent die Lunge, bei 35 bis 70 Prozent die Nieren, bei 10 bis 55 Prozent der Dickdarm und in 20 bis 40 Prozent der Fälle der Dünndarm. Eine Magenbeteiligung (6 bis 25 Prozent) ist demgegenüber eher selten.
Therapie
Eine ursächliche Behandlung der Sklerodermie ist bislang nicht möglich. Allerdings kann bei der systemischen Krankheitsform in vielen Fällen regulierend in den Krankheitsverlauf eingegriffen werden. So ist beispielsweise durch eine adäquate und frühzeitige Behandlung einer im Gefolge der Sklerodermie auftretenden pulmonalen Hypertonie eine Besserung der Prognose der Betroffenen möglich. Es gibt darüber hinaus laut Krieg intensive Bemühungen, Therapieformen zu entwickeln, die regulierend in den Krankheitsprozess eingreifen. Ansatzpunkte hierfür gibt es auf der Ebene der Gefäßveränderungen, wobei versucht wird, der massiven Gefäßverengung entgegenzuwirken sowie auf der Ebene der übersteigerten Immunreaktionen, die zumindest teilweise durch Kortison sowie Immunsuppressiva eingedämmt werden können. Weniger erfolgreich sind bislang die Versu- che, Kontrolle über die gesteigerte fibrotischen Aktivität zu erlangen.
Die weitere Behandlung besteht in allgemeinen Maßnahmen, wie Krankengymnastik, Lymphdrainagen, Wärmebehandlungen und Bindegewebsmassagen. Die Patienten müssen außerdem gut aufgeklärt werden. Sie sollten Situationen, die Raynaud-Phänomene provozieren, zum Beispiel Kälteexpositionen, möglichst meiden und auf Nikotin und einen übermäßigen Alkoholkonsum verzichten. Durch Sprechübungen, Singen, Grimassen schneiden und Massagen kann ferner versucht werden, der zunehmenden Starre im Gesicht entgegenzuwirken.
Komplikationen
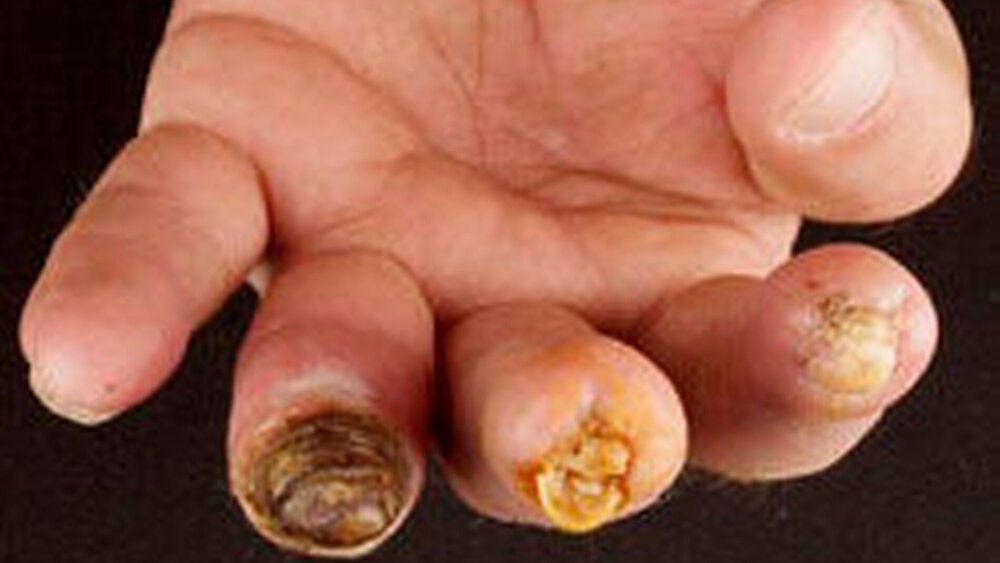
Als Komplikation der Sklerodermie können digitale Ulzera auftreten, welche die Patienten erheblich belasten. Denn die Ulzera sind äußerst schmerzhaft und nur schwer zu behandeln. Sie persistieren sehr häufig, rezidivieren und hinterlassen bei ihrer Abheilung Vernarbungen, die ihrerseits Gefühlsstörungen nach sich ziehen können. Es drohen Funktionseinbußen. Langfristig kann sogar eine Amputation der betroffenen Fingerkuppen notwendig werden, wenn es im Bereich der Ulzerationen zu einer Gefäßverarmung und zur Nekrotisierung kommt.
Patienten mit digitalen Ulzera kann inzwischen therapeutisch besser geholfen werden, da mit dem Endothelin-Rezeptor- Antagonisten Bosentan kürzlich erstmals eine Medikation zugelassen wurden, die gezielt die Entwicklung der Ulzerationen hemmt. „Zwar kann die Heilung der bestehenden Ulzera nicht gefördert werden, es kommt unter dem Endothelin-Antagonisten Studien zufolge aber zumindest zu einer Hemmung deren Ausbildung“, berichtete Professor Dr. Nicolas Hunzelmann aus Köln: „Die Anzahl neu auftretender digitaler Ulzerationen wurde während einer 16-wöchigen Studie um 48 Prozent reduziert“, sagte der Mediziner. Bosentan ist nach seinen Worten das bislang einzige Arzneimittel, das für die Behandlung digitaler Ulzerationen bei der Sklerodermie zugelassen ist. Es mindert die Schmerzen der Betroffenen und bewirkt laut Hunzelmann gegenüber einer unbehandelten Kontrollgruppe eine deutliche Besserung der Funktion: „Den Patienten war es insbesondere wieder besser möglich, ihre Hände zu waschen, sich anzukleiden oder sich die Haare zu kämmen, was mit einem Plus an Lebensqualität verbunden ist.“
Deutsches Netzwerk für Sklerodermie
Um Diagnostik und Therapie der Sklerodermie zu verbessern, hat sich vor rund vier Jahren das „Deutsche Netzwerk für Sklerodermie“ (DNSS) gegründet, dem inzwischen 41 Zentren angehören, wobei sich sechs Zentren auf bestimmte Organkomplikationen konzentriert haben. Ziel des Netzwerkes, über das die Webseite www.sklerodermie. info näher informiert, ist es, die Betreuung der Patienten zu optimieren und zugleich die Sklerodermie-Forschung voranzutreiben. Dazu sollen zunächst in Kooperation mit weiteren Sklerodermie- Zentren in Europa möglichst viele Betroffene erfasst werden, so dass mehr Informationen über das Krankheitsbild verfügbar werden. Die beteiligten Wissenschaftler erhoffen sich davon ein besseres Verständnis der Pathogenese, was die Entwicklung kausal orientierter Therapieformen erleichtern könnte.
Neben dem Aufbau eines bundesweiten anonymisierten Sklerodermieregisters soll laut Krieg die Kooperation der unterschiedlichen medizinischen Disziplinen, die in die Betreuung der Patienten involviert sind, verbessert werden, damit Diagnostik und Therapie möglichst standardisiert erfolgen. Dazu erklärte Krieg, der die Koordinierungszentrale des DNSS an der Klinik für Dermatologie und Venerologie am Universitätsklinikum Köln leitet: „Es sollte so gelingen, Patienten mit Sklerodermie eng zu begleiten und die Beteiligung der inneren Organe und insbesondere der Lunge und der Nieren frühzeitig zu erkennen und einer adäquaten Therapie zuzuführen.“