Ein mikroinvasiver Therapieansatz
Für okklusale Flächen steht bereits seit vielen Jahren mit der Fissurenversiegelung eine Therapie zur Verfügung, um einerseits primärpräventiv das Auftreten einer Karies zu verhindern und andererseits sekundärpräventiv, nicht remineralisierbare oder nicht arretierbare kariöse Läsionen zu behandeln. Eine adäquat ausgeführte Versiegelung bedarf ebenfalls regelmäßiger professioneller Kontrolle. Allerdings ist der Behandlungserfolg relativ unabhängig vom Mundgesundheitsverhalten des Patienten. Die Versiegelung okklusaler Flächen von Molaren wird nicht zuletzt aus diesem Grund als wirksam und effektiv angesehen, um die Progression okklusaler Karies zu arretieren oder zu verlangsamen [Ahovuo-Saloranta et al. 2008; Griffin et al. 2008; Mejare et al. 2003].
Das Konzept der Arretierung der Karies durch das Auftragen einer oberflächlichen Diffusionsbarriere aus Kunststoff wurde auch auf approximale Glattflächen übertragen. Bei dieser ‚approximalen Versiegelung’ werden nach temporärer Separation der betroffenen Zähne Adhäsive oder Fissurenversiegler auf die approximalen Läsionen aufgetragen und gehärtet [Gomez et al. 2005; Martignon et al. 2006]. In einer klinischen Studie konnte nach 1,5 Jahren Beobachtungszeit eine signifikante Reduktion der Kariesprogression versiegelter approximaler Läsionen im Vergleich zur unbehandelten Kontrolle aufgezeigt werden: 56 Prozent der versiegelten Läsionen blieben röntgenologisch stabil, während in der Kontrollgruppe nur 16 Prozent nicht voranschritten [Martignon et al. 2006]. Aufgrund der schlechten Penetrationseigenschaften eines Adhäsivs in natürliche Läsionen [Davila et al. 1975; Paris et al. 2007c] wurde die beobachtete partielle Inhibierung der Kariesprogression wahrscheinlich weitestgehend durch eine rein oberflächliche Versiegelung der Poren der Oberflächenschicht gewährleistet.
Ein weiterer Therapieansatz verfolgt die Applikation einer Kunststofffolie auf der Schmelzoberfläche, ebenfalls nach Zahnseparation [Alkilzy et al. 2007; Schmidlin et al. 2006]. Beide Therapieverfahren zur Versiegelung approximaler Flächen werden bisher aus unterschiedlichen Gründen in der Praxis nicht eingesetzt.
Bei der Kariesinfiltration wird im Gegensatz zur Versiegelung die Diffusionsbarriere nicht auf der Zahnoberfläche, sondern innerhalb des Läsionskörpers geschaffen. Kommerziell erhältliche Adhäsive penetrieren allerdings auch nach längerer Ätzung mit Phosphorsäure nur sehr oberflächlich in natürliche Läsionen. Die geringen Penetrationstiefen wurden zum einen auf das Vorhandensein der sogenannten pseudointakten Oberflächenschicht einer Karies zurückgeführt, die gewissermaßen eine Barriere für den Kunststoff darstellt [Meyer-Lueckel et al. 2007]. Zum anderen weisen die verfügbaren Adhäsive keine adäquaten physikalischen Eigenschaften auf [Paris et al. 2007 c]. Eine gezielte Erosion der entsprechenden Schmelzbereiche der Oberflächenschicht kann durch eine zweiminütige Ätzung mit einem Salzsäuregel (15 Prozent) erreicht werden [Meyer-Lueckel et al. 2007]. Darüber hinaus wurden Monomergemische entwickelt (Infiltranten) [Paris et al. 2007 a; Paris et al. 2007 b], die bei Verwendung des beschriebenen Ätzverfahrens in vitro signifikant höhere Penetrationstiefen in natürliche Läsionen im Vergleich zu einem Adhäsiv aufwiesen [Meyer-Lueckel und Paris 2008 a]. Die Schmelzanteile einer natürlichen Karies können durch die Verwendung von Infiltranten zumindest in vitro zumeist vollständig gefüllt werden (Abbildung 1) [Paris et al. 2009]. Durch eine möglichst vollständige Infiltration kann eine deutlich reduzierte Kariesprogression erzielt werden [Meyer- Lueckel und Paris 2008 b].
Bisher unveröffentlichte klinische Ergebnisse von drei Arbeitsgruppen aus Südamerika, Dänemark und Deutschland belegen die klinische Wirksamkeit der approximalen Kariesinfiltration hinsichtlich einer Verhinderung oder Verlangsamung der Kariesprogression nach zwölf bis 18 Monaten Beobachtungsdauer. In der in Deutschland durchgeführten klinischen Studie im Split-Mouth-Design konnte mit Hilfe der digitalen Subtraktionsradiographie eine Kariesprogression bei 38 Prozent der Kontroll-, aber bei nur 10 Prozent der infiltrierten Läsionen festgestellt werden [Paris und Meyer-Lueckel (in Vorbereitung)]. Langzeitergebnisse der genannten Studien werden weiteren Aufschluss über die Wirksamkeit dieser neuartigen Therapieform geben.
Indikationsgrenzen approximal
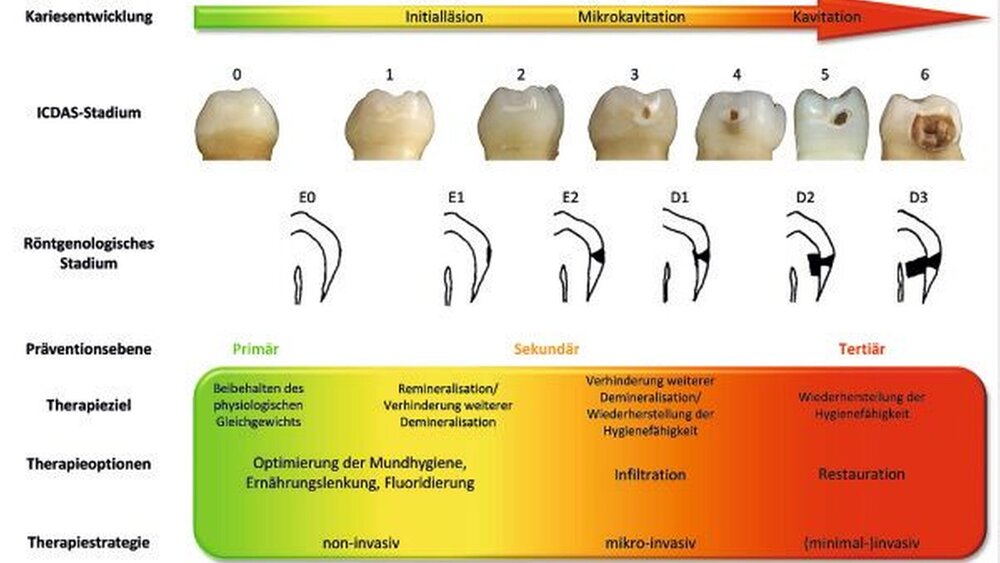
Neben patientenbezogenen Faktoren, wie dem Kariesrisiko und der Compliance beeinflussen zahnbezogene Faktoren den Therapieentscheid. Zur Abschätzung der Indikation einer mikro-invasiven oder invasiven Therapie spielen die Ausdehnung der Karies, das Vorhandensein von Kavitationen sowie die Hygienefähigkeit an der betreffenden Stelle eine entscheidende Rolle.
Röntgenologisch auf den Schmelz begrenzte Läsionen weisen nur zu einem geringen Anteil klinisch relevante (Mikro-)Kavitationen auf [Hintze et al. 1998; Pitts und Rimmer 1992]. Auch deshalb ist bei dieser Ausdehnung der Karies eine invasive Therapie nur selten indiziert. Dennoch schreitet zumindest bei Kindern und Jugendlichen ein nicht zu vernachlässigender Anteil der auf den Schmelz begrenzten Läsionen, insbesondere bei unzureichender Reinigung der entsprechenden Fläche, voran [Mejare et al. 2004]. Die Kariesinfiltration kann eine Ausbreitung dieser Läsionen in das Dentin verlangsamen oder gar verhindern. Deshalb ist bei Patienten mit hohem Kariesrisiko die mikro-invasive Therapie bereits bei Läsionen, die röntgenologisch in die innere Schmelzhälfte extendiert sind, indiziert. Erreicht die Karies bei röntgenologischer Betrachtung die Schmelz-Dentin-Grenze oder das erste Dentindrittel, liegen in vielen Fällen bereits Mikrokavitationen der Läsionsoberfläche vor [Hintze et al. 1998; Pitts und Rimmer 1992], woraus neben anderen Faktoren die Indikation für eine invasive Therapie abgeleitet wird [Kidd und van Amerongen 2003; Mejare et al. 1998; Nyvad 2004].
Durch Infiltranten werden Mikrokavitationen aufgefüllt, so dass eine Beschränkung der Indikation der Kariesinfiltration auf eine maximale Läsionsausdehnung der Karies bis in das erste Dentindrittel angezeigt ist, insofern keine klinisch sichtbaren Kavitationen der Oberfläche vorliegen.
Bei der Kariesinfiltration werden eventuell vorhandene Bakterien innerhalb der Läsionen belassen. Diese können bei fehlender oder reduzierter Substratzufuhr keine kariogene Wirkung entfalten, wie anhand von Studien zur Fissurenversiegelung und unvollständiger Kariesexkavation abgeschätzt werden kann [Going et al. 1978; Handelman et al. 1976; Mertz-Fairhurst et al. 1986; Mertz-Fairhurst et al. 1979]. Somit stellt das Belassen von Bakterien per se keine Gefahr für den dauerhaften Zahnerhalt dar.
Klinische Anwendung
Seit Kurzem ist ein Behandlungsset (Icon; DMG, Hamburg) erhältlich, das die mikroinvasive Behandlung der approximalen Karies in nur einer Sitzung ermöglicht. Nach entsprechender Kariesdiagnostik und Indikationsstellung wird der zu behandelnde Bereich mit Polierkelch und -paste sowie mit Zahnseide gereinigt. Nach dem Anlegen von Kofferdam wird der Approximalraum mit einem im Behandlungsset enthaltenen abgeflachten Keil um rund 40 Mikrometer separiert, so dass eine entsprechende Vorrichtung für das im ersten Schritt zu applizierende Ätzgel (HCl 15-prozentig; Icon-Etch) platziert werden kann (Schritt 1). Die Vorrichtung besteht aus einer Drehspritze, auf die eine einseitig perforierte Doppelfolie aufgeschraubt wird, die sich um 360° rotieren lässt. Durch Drehen an der Spritze wird im ersten Arbeitsschritt das Ätzgel auf den zu behandelnden Approximalbereich aufgebracht – die grüne Seite ist hierbei der Läsion zugewandt – und dort für zwei Minuten belassen (Abbildung 2). Der Nachbarzahn wird somit vor Kontamination geschützt.
Nach grober Säuberung mit Sauger und Luft-Wasser-Ansatz wird die Vorrichtung entfernt, der Bereich abgesprüht und getrocknet. Hiernach wird Ethanol (Icon-Dry) für circa 30 Sekunden aufgetragen und abschließend der Bereich mit dem Luftpüster gründlich getrocknet (Schritt 2).
Die Oberflächenschicht der kariösen Läsion ist nun ausreichend erodiert und die Läsion trocken genug, damit der Infiltrant in der Lage ist in die kapillaren Strukturen der Karies einzudringen. Dieser (Icon-Infiltrant) wird wiederum mit der beschriebenen Drehspritze und einer neuen Folienvorrichtung im Bereich der Läsion appliziert. Nach einer Einwirkzeit von drei Minuten werden Überschüsse zunächst verblasen (absaugen). Hiernach erfolgt eine Reinigung mit Zahnseide, bevor der in der Läsion befindliche Infiltrant für insgesamt 40 Sekunden von möglichst allen Seiten lichtgehärtet wird. Dieser dritte Behandlungsschritt wird einmal wiederholt, wobei bei der abermaligen Applikation eine Minute Einwirkzeit ausreichend ist. Nach Entfernung des Kofferdams werden die entsprechenden Bereiche bezüglich des Vorhandenseins eventueller Überschüsse beurteilt, die gegebenenfalls mit einem Scaler entfernt werden können. Eine Politur ist zumeist nicht notwendig.
Aufgrund der fehlenden Röntgenopazität des Infiltranten ist klinisch keine postoperative Bestimmung der Penetrationstiefe des Infiltranten möglich. Der Behandlungserfolg lässt sich somit, wie auch zumeist bei der Kariesversiegelung von okklusalen Flächen, mittel- und langfristig alleine an der röntgenologisch zu beurteilenden Arretierung oder Verlangsamung der Kariesprogression bemessen. Um versiegelte oder infiltrierte Flächen bei einem Behandlerwechsel vor einer frühzeitigen invasiven Therapie zu bewahren, wird dem Patienten ein entsprechendes ‚Behandlungsheft’ ausgehändigt werden, in dem die behandelten Zähne mit den jeweiligen röntgenologischen Ausdehnungen markiert werden.
Anwendungsmöglichkeiten der Kariesinfiltration
Eine Infiltration der Schmelzanteile einer Karies kann auch an anderen Glattflächen – vor allem vestibulär im Frontzahnbereich – erfolgen. Läsionen an diesen Flächen können beispielsweise nach kieferorthopädischer Behandlung mit festsitzenden Apparaturen auftreten, da nicht von allen Patienten eine ausreichende Reinigung der entsprechenden Zahnflächen durchgeführt wird. Nach Abnahme der Apparaturen remineralisieren oberflächlich gelegene Läsionen meist aufgrund der Verbesserung der Mundhygiene vollständig, während dies bei tieferen Läsionen nur selten der Fall ist. Vielmehr imponieren diese als sogenannte ‚white spots’. Dies stellt zwar meist kein kariologisches, aber oftmals ein ästhetisches Problem dar. Grundsätzlich ist zu beachten, dass ‚ältere’ (inaktive) kariöse Veränderungen meist eine dickere pseudointakte Oberflächenschicht aufweisen, so dass diese Läsionen nicht gleichermaßen gut infiltriert werden können.
Der Infiltrant weist ähnliche optische Eigenschaften wie gesunder Schmelz auf, somit können aktive kariöse Läsionen durch die Infiltration maskiert werden (Abbildung 3). Bisher unpublizierte In-vitro-Untersuchungen zeigen eine ausreichende Farbstabilität sowie eine sehr gute Abrasionsresistenz des Infiltranten. Klinische Untersuchungen zu dieser Fragestellung sowie zur Abgrenzung der mikroinvasiven Therapie an ästhetisch relevanten Glattflächen gegenüber der Remineralisation von kariösen Läsionen sind initiiert.
Die Indikation der Kariesinfiltration beschränkt sich momentan auf die beschriebenen kariös bedingten Veränderungen der Approximal- sowie anderer Glattflächen. Eine Infiltration von okklusalen Läsionen ist bisher nicht erforscht. Dies gilt ebenso für die Behandlung entwicklungsbedingter Veränderungen, wie Fluorose oder anderer Mineralisationsstörungen (wie Zustand nach Milchzahntrauma oder Molaren-Inzisiven-Hypomineralisation) des Schmelzes. Wurzelkaries kann aufgrund des hohen Wasseranteils des hierbei betroffenen Dentins nicht infiltriert werden.
Fazit
Die Infiltration von approximalen kariösen Läsionen schlägt eine Brücke zwischen den etablierten non-invasiven und minimalinvasiven Therapieoptionen (Abbildung 4). Bei korrekter Indikationsstellung einer mikro-invasiven Behandlung einer Approximalkaries (röntgenologische Kariesausdehnung bis maximal in das erste Dentindrittel, keine klinisch sichtbaren Kavitationen) wird hierdurch der Zeitpunkt der Erstversorgung des betroffenen Zahnes mit einer Restauration verschoben. Die Kariesprogression sollte im Rahmen des Monitorings anhand von Bissflügelröntgenbildern in regelmäßigen Abständen überprüft werden, um bei entsprechender Vergrösserung der Läsionsausdehnung rechtzeitig invasiv einschreiten zu können. Darüber hinaus ist eine Infiltration auch an anderen Glattflächen möglich. Hierbei steht die Behandlung ästhetisch relevanter, aktiver kariöser Läsionen im Frontzahnbereich im Vordergrund, die aufgrund der optischen Eigenschaften des Infiltranten maskiert werden können.
PD Dr. H. Meyer-LückelDr. S. ParisKlinik für Zahnerhaltungskunde und ParodontologieUniversitätsklinikum Schleswig-Holstein, CampusKielChristian-Albrechts-Universität zu KielArnold-Heller-Str.3 – Haus 2624105 Kielmeyer-lueckel@konspar.uni-kiel.deparis@konspar.uni-kiel.deTel.: (+49) 431/597 2817Fax: (+49) 431/597 4108