Die Synkope
Monika Daubländer, Peer Kämmerer, Martin Emmel, Gepa Schwidurski-Maib
Ein 28-jähriger Patient (195 cm, 100 kg) erscheint in der Praxis zur geplanten operativen Entfernung des Zahnes 38 in Lokalanästhesie. Die Allgemeinanamnese ist unauffällig, der Patient gibt an, gesund zu sein. Zur perioperativen Schmerzausschaltung erhält er eine Leitungsanästhesie am Foramen mandibulare, eine Leitungsanästhesie des N. buccalis und eine Infiltrationsanästhesie der bedeckenden Weichteile regio 38. Insgesamt werden 3 ml einer vierprozentigen Articainlösung mit einem Adrenalinzusatz von 1:200 000 appliziert. Der operative Eingriff wird in Rückenlage durchgeführt, verläuft ohne Komplikationen und dauert 20 Minuten. Der Patient wird anschließend noch weitere fünf Minuten aufrecht sitzend von der Zahnmedizinischen Fachangestellten (ZFA) beobachtet und verlässt bei subjektivem Wohlbefinden selbstständig das Behandlungszimmer. Er geht zur Anmeldung, um einen Termin zur Nachkontrolle zu vereinbaren. Dort angekommen, sackt der große Mann plötzlich zusammen, fällt primär auf die Knie und kippt dann nach hinten über und schlägt mit dem Hinterkopf gegen einen Heizkörper. Er bleibt blass und reglos liegen.
Die umstehenden Patienten und die ZFA an der Anmeldung erschrecken sich sehr und rufen um Hilfe. Eine Patientin spricht den gestürzten Patienten an, doch er ist reglos und reagiert nicht auf diese Intervention. Der Versuch der Laienhelfer, den Patienten flach auf dem Boden vor der Anmeldung zu lagern, scheitert am Gewicht des Patienten und am Platzmangel.
Die ZFA der Anmeldung setzt den internen Notruf ab, lässt den Zahnarzt informieren und holt den Notfallkoffer. Der Zahnarzt findet einen bewusstlosen Patienten vor, der weder auf Ansprache noch Schmerzreize reagiert. Die Atmung ist röchelnd und verlangsamt mit einer Frequenz von etwa zehn Atemzügen/Minute. Der Radialispuls ist schwach palpabel. Es besteht eine Bradykardie mit 40 Schlägen/Minute. Die Blutdruckmessung ergibt Werte von 65/35 mm Hg. Die Platzwunde am Hinterkopf blutet mäßig.
Das zahnärztliche Team entschließt sich aufgrund der unklaren Diagnose und dem nicht überschaubaren Verlauf, den externen Notruf abzusetzen und den Rettungsdienst zu alarmieren. Während der Wartezeit transportiert das zahnärztliche Team den Patienten in ein Behandlungszimmer und lagert ihn auf dem Boden mit erhöhten Beinen. Außerdem wird der Aufbisstupfer entfernt (Aspirationsgefahr). Das Legen eines venösen Zugangs wird aufgrund schlechter Venenfüllung und mangelnder Erfahrung erst gar nicht versucht. Über eine Nasensonde erhält der Bewusstlose vier Liter Sauerstoff pro Minute insuffliert. Beim Eintreffen des Notarztes etwa 15 Minuten nach der Alarmierung ist der Patient wieder bedingt ansprechbar (starke Reize).
Die Sprache ist verwaschen, der Patient kann sich an nichts mehr erinnern. Der Blutdruck beträgt nun 80/45 mm Hg, bei 70 Schlägen/Minute. Die Atemfrequenz ist mit 20 Atemzügen pro Minute erhöht, der Blutzuckerspiegel liegt bei 80 mg/dl. Weitere neurologische Auffälligkeiten bestehen nicht.
Der Notarzt legt einen peripher venösen Zugang am linken Handrücken und infundiert eine Vollelektrolytlösung. Die Rettungsassistenten legen einen Kopfverband an. Die Blutdruckkontrolle nach weiteren zehn Minuten ergibt Werte von 100/60 mm Hg und eine Herzfrequenz von 80 Schlägen/Minute. Der Patient klart langsam auf und ist zu seiner Person, Ort und Zeit orientiert.
Das Team des Notarztwagens lagert den Patienten auf eine Fahrtrage und transportiert ihn zum Rettungswagen, um ihn im Krankenhaus einer weiteren Diagnostik und der chirurgischen Wundversorgung zuzuführen.
Bei der Nachkontrolle und Nahtentfernung eine Woche später berichtet der Patient dem behandelnden Zahnarzt, dass er noch am gleichen Tag wieder aus dem Krankenhaus entlassen worden sei und außer der Kopfplatzwunde keine gesundheitlichen Schäden erlitten habe.
Diagnose dieses Falles
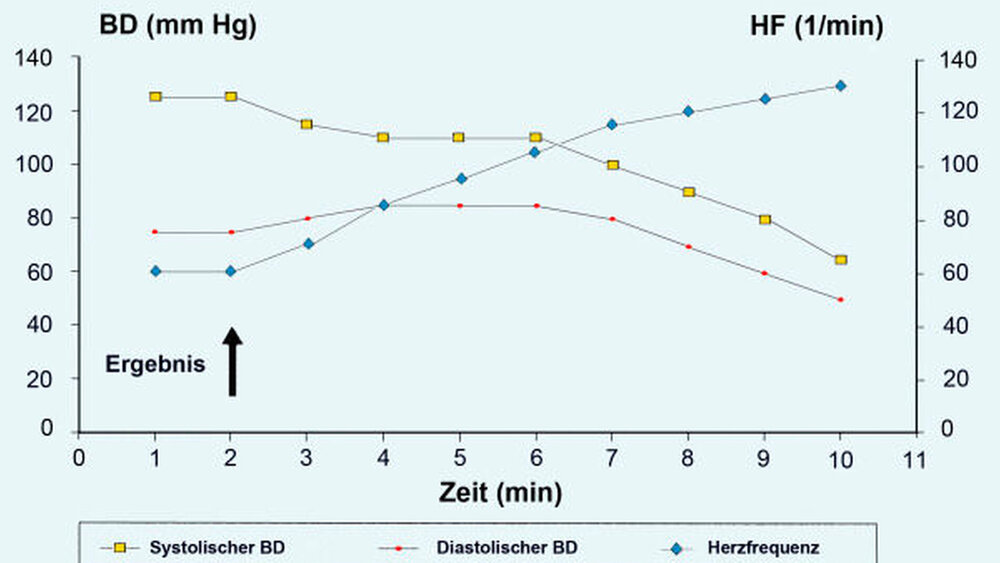
Vasovagale Synkope
Definition: Eine Synkope ist eine plötzliche, kurzfristige, oftmals spontan reversible Bewusstseinsstörung. Diese geht in der Regel mit einem Verlust der Haltungskontrolle einher. Ein solcher „Kreislaufkollaps“ ist durch eine vorübergehende Minderdurchblutung des Gehirns gekennzeichnet, was auch die Ursache der Bewusstlosigkeit ist. Der eigentlichen Synkope kann, gerade bei den vaskulär ausgelösten Formen, ein Zustand vorangehen, der als Präsynkope bezeichnet wird. Patienten klagen dann über Symptome wie zum Beispiel:
• Schwindel
• Schwarzwerden vor den Augen
• Plötzliche Übelkeit
• Zusammenbrechen ohne Bewusstseinsverlust
• Gefühl, sich hinlegen zu müssen.
Differentialdiagnose
Entsprechend der Pathogenese können verschiedene Arten von Synkope spezifiziert werden, die im Rahmen folgender Störungen auftreten können:
• Vaskuläre Dysregulationen (vasovagal, orthostatisch)
• Kardiovaskuläre Erkrankungen (zum Beispiel Arrythmie)
• Zerebrale Erkrankungen (zum Beispiel Krampfanfall)
• Metabolische Störungen (zum Beispiel Hypoglykämie)
• Psychische Erkrankungen
Physiologie
Um das Gehirn gleichmäßig, kontinuierlich und in jeder Körperposition, selbst bei plötzlichem Lagewechsel, mit Blut versorgen zu können, sind mehrere Regulationsmechanismen erforderlich. Die Gefäße der Peripherie können durch Tonuserhöhung ihren Durchmesser reduzieren, so dass sich das Fassungsvermögen reduziert. Damit wird ein venöses Pooling verhindert, die Vorlast des Herzens erhöht und die Stabilisierung des Blutdrucks ermöglicht. Ein weiterer Mechanismus ist die reflektorische Zunahme der Herzfrequenz bei Blutdruckabfall. Der körpereigene „Sensor“ für die kontinuierliche Blutdruckmessung ist der Carotis-Sinus. Das autonome Nervensystem ist für den komplexen Prozess der Regulation von Gefäßwiderstand, Herzfrequenz und Blutdruck verantwortlich.
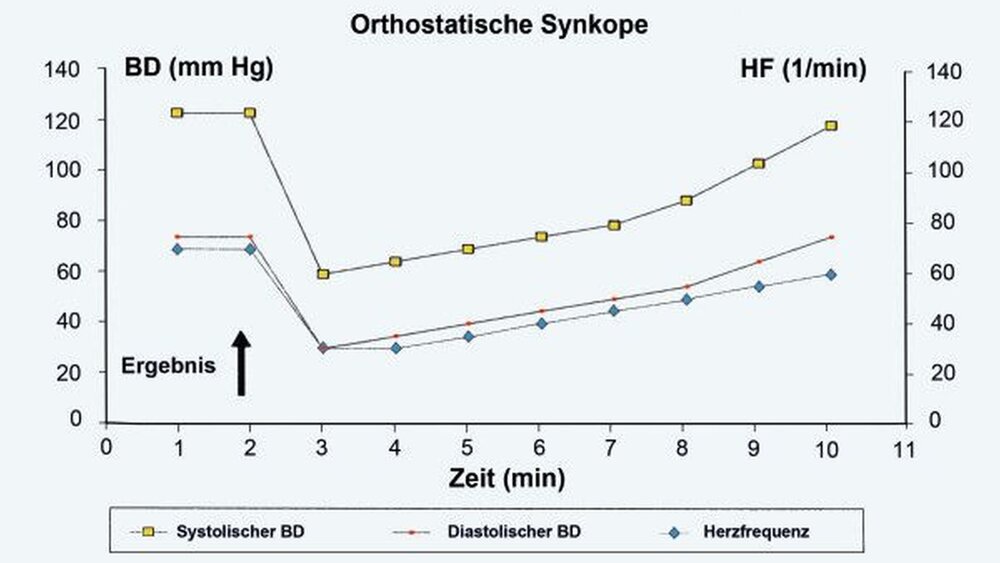
Orthostatische Synkope
Die Ursache der cerebralen Minderdurchblutung ist eine hypotone Kreislaufdysregulation in Orthostase. Diese wird unter anderem durch plötzliche Lagewechsel der Person ausgelöst. Dies kann im zahnärztlichen Umfeld das plötzliche Aufstehen nach einer längeren Behandlung im Liegen sein. Aber auch langes Stehen (zum Beispiel Warten) ist eine mögliche Ursache. Besteht zusätzlich ein absoluter Flüssigkeitsmangel oder eine relative Hypovolämie (Umverteilung mit venösem Pooling zum Beispiel bei Varikosis) oder eine Fehlregulation der autonomen Nerven (zum Beispiel Diabetiker mit einer Polyneuropathie), so erhöht sich das Risiko. In der Regel versucht der Körper, diese Hypotonie durch eine reflektorische Tachykardie zu kompensieren. Es gibt jedoch auch die seltene asympathikotone Form, bei der dieses ausbleibt.
Vasovagale Synkope
Diese oftmals psychogen ausgelöste Kreislaufdysregulation ist das im zahnärztlichen Kontext am häufigsten auftretende Notfallereignis. Durch reflexvermittelte Vasodilation und Bradykardie kommt es zur Minderdurchblutung des Gehirns. Der Anteil der beiden Faktoren ist von Patient zu Patient unterschiedlich. Auslösende Faktoren können Schreck, Schmerz, Kälte, Verletzung, Blutung sowie emotionaler und kreislaufbedingter Stress sein. Die Symptome sind neben dem plötzlichen Bewusstseinsverlust eine Bradykardie mit Frequenzen von 35 bis 45 Schlägen/Minute und eine Hypotonie mit Werten zwischen 60 und 80 mm Hg.
Allgemeine Diagnostik
• Überprüfung der Vitalparameter (Bewusstsein, Atmung, Kreislauf)
• Blutdruckmessung
• Suche nach Verletzungszeichen, insbesondere wenn der Sturz nicht beobachtet worden ist
• Gegebenenfalls Fremdanamnese
Allgemeine Therapie
Obwohl beide Formen der Synkope nicht unmittelbar lebensbedrohliche Zustände sind, versterben doch Patienten aufgrund von fehlender oder fehlerhafter Behandlung. Die wesentlichen Risikofaktoren sind die Verletzungen, die sich die Patienten beim plötzlichen Verlust der Haltungskontrolle zuziehen und die Hypoxie, die durch die Verlegung der Atemwege, insbesondere durch die Zunge in Rückenlage oder Aspiration von Erbrochenem, auftreten kann.
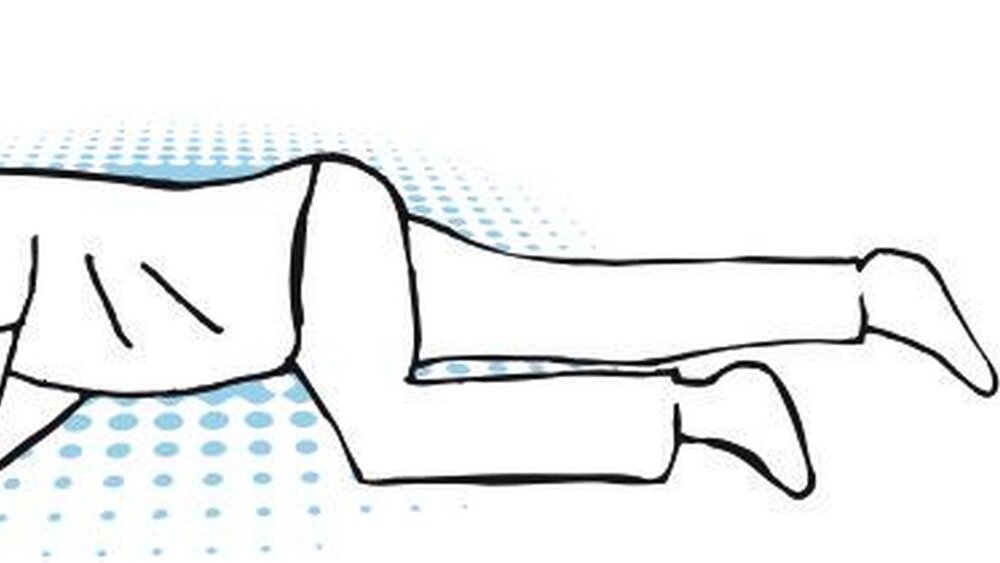
Rasche und gezielte Erste-Hilfe-Maßnahmen sind daher angezeigt. Die Therapie besteht primär in der adäquaten Lagerung des Patienten auf dem Zahnarztstuhl, einer Liege oder dem Fußboden. In der Regel ist dies bei nur kurzzeitig bewusstseinseingeschränkten Personen die Rückenlage mit leicht erhöhten Beinen (Autotransfusion).
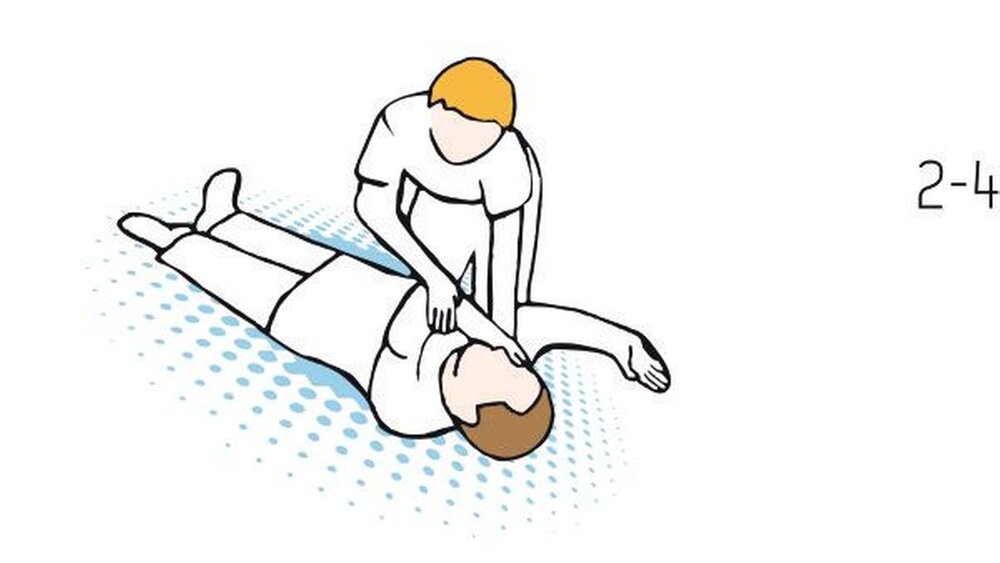
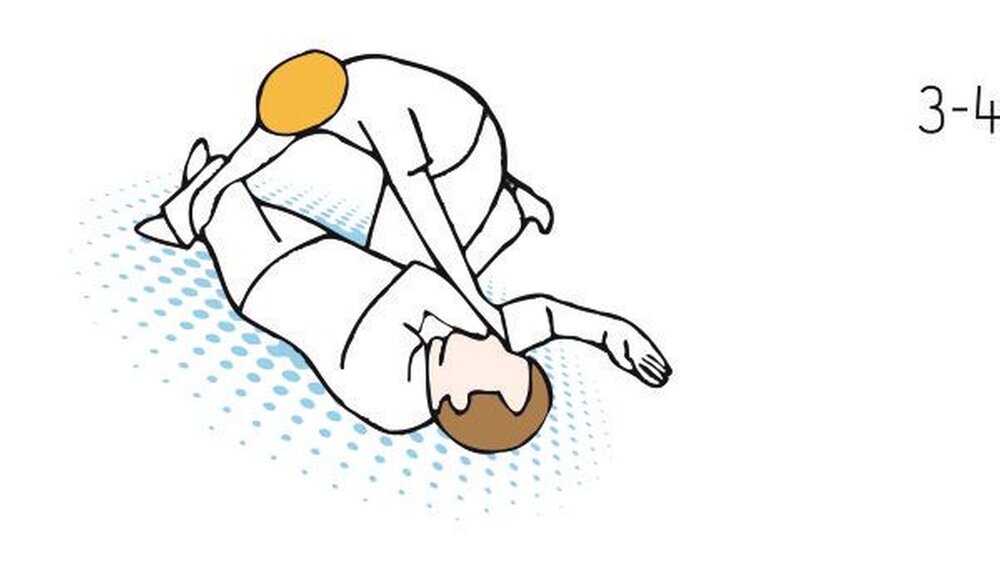
Ist der Patient jedoch längere Zeit bewusstlos, so ist die stabile Seitenlage die Maßnahme der Wahl, um das Zurücksinken der Zunge zu verhindern. Gleichzeitig können noch weitere „stimulierende Maßnahmen“ als unspezifische Sympathikusreize wie Ansprache, Kälte (Tuch auf die Stirn, Fenster öffnen) eingesetzt werden. Medikamente sind bei leichten Formen in der Regel nicht erforderlich. Nach Stabilisierung (regelmäßige Kreislaufkontrolle), langsamem Lagewechsel und ausreichender Nachbeobachtung kann der Patient die Praxis wieder selbstständig verlassen, idealerweise mit einer Begleitperson.
Besteht, wie im geschilderten Fall, die Bewusstlosigkeit über einen längeren Zeitraum und zusätzlich eine weitere Störung (Kopfverletzung) oder ist die Ursache der Synkope unklar, sind weitere notfallmedizinische Maßnahmen indiziert. Der Patient wird in die stabile Seitenlage gebracht, gegebenenfalls ein Guedeltubus eingelegt, es kann Sauerstoff über eine Nasensonde, Nasenbrille oder Maske verabreicht werden (4 bis 6 l/min), es sollte ein venöser Zugang gelegt und eine Vollelektrolytlösung infundiert werden. Als Medikamente stehen die Sympathomimetika Etilefrin (wie Effortil®) oder Cafedrin-Theodrenalin (Akrinor®) zur Verfügung.
In jedem Fall sollte aber rechtzeitig der externe Notruf abgesetzt und der Rettungsdienst alarmiert werden.
Kritische Wertung dieser Notfallsituation
Das zahnärztliche Team hat im beschriebenen Fall sofort reagiert und initial die richtigen Maßnahmen eingeleitet (interner Notruf, Notfallkoffer, Blutdruckmessung).
Richtig war es auch, den Patienten in einen separaten Raum zu bringen, um dort ungestört arbeiten zu können. Dass dies aufgrund von Platzmangel und Gewicht des bewusstlosen Patienten schwierig war und damit länger dauerte, ist nachvollziehbar. Die stabile Seitenlagerung wäre in diesem Fall indiziert gewesen, ebenso wie ein intravenöser Zugang und die Volumengabe.
Da aufgrund der Kopfverletzung ein Schädel-Hirn-Trauma nicht ausgeschlossen werden konnte, war der Notruf zum frühen Zeitpunkt richtig und indiziert.
Univ.-Prof. Dr. Dr. Monika Daubländer
Poliklinik für Zahnärztliche Chirurgie, Universitätsmedizin der Johannes Gutenberg-Universität Mainz (KöR)
Augustusplatz 2
55131 Mainz
Dr. Dr. Peer Kämmerer
Klinik für Mund-, Kiefer- und Gesichtschirurgie, Universitätsmedizin der Johannes Gutenberg-Universität Mainz (KöR)
Augustusplatz 2
55131 Mainz
Dr. Martin Emmel
Praxis Dr. Mohr
Thilmanystr. 5
54634 Bitburg
Dr. Gepa Schwidurski-Maib
Hans-Katzer-Str. 4
50858 Köln
Die Literaturliste kann im Bereich Download auf www.zm-online.de abgerufen oder in der Redaktion angefordert werden.
Mögliche Fehler bei der Therapie
• Beine werden zu hoch gelagert und eine Kompression der Femoralvenen in der Leiste verhindert einen Rückfluss des Blutes aus den Beinen.
• Die Patienten werden zu früh wieder aufgerichtet oder stehen selbstständig wieder auf, obwohl sie noch kreislaufinstabil sind.
• Begleitverletzungen werden übersehen.
• Das Krankheitsbild wird unterschätzt oder falsch diagnostiziert und damit falsche Therapiemaßnahmen (wie Lagerung) ergriffen.
• Der Notruf wird zu spät abgesetzt.
Präventive Maßnahmen
• Adäquate Lagerungsposition des Patienten für diesen häufigen Zwischenfall fest im Programm des Behandlungsstuhles einprogrammieren (an allen identisch, Markierung!)
• regelmäßiges Üben der Blutdruckmessung (gesamtes Team)
• Beherrschen von Rautekgriff und stabiler Seitenlage
• Interner Plan für die Rettungswege in der Praxis
• Bereithalten der Notfallnummer 112 und Vorbereitung auf die Notfallmeldung sowie die Fragen des Disponenten