Niedrig malignes fibromyxoides Sarkom
Eine 46-jährige Patientin in gutem Ernährungs- und Allgemeinzustand stellte sich zur Abklärung einer seit etwa sieben Monaten bestehenden, langsam größenprogredienten Raumforderung im rechten Unterkiefervestibulum beim Hauszahnarzt vor. Bei angenommener odontogener Ursache erfolgte zunächst die Trepanation des avitalen Zahnes 42. Wegen ausbleibender Rückläufigkeit der schmerzlosen Schwellung folgte die Überweisung an einen niedergelassenen Mund-, Kiefer- und Gesichtschirurgen. Die histopathologische Begutachtung der entnommenen Gewebeprobe diagnostizierte, – nach referenzpathologischem Abgleich, – ein niedrig malignes fibromyxoides Sarkom.
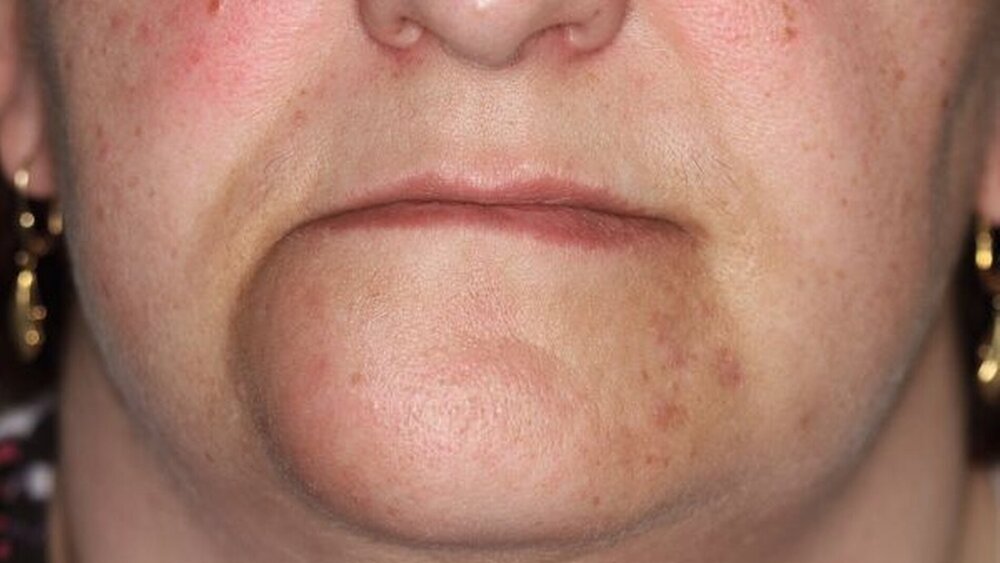
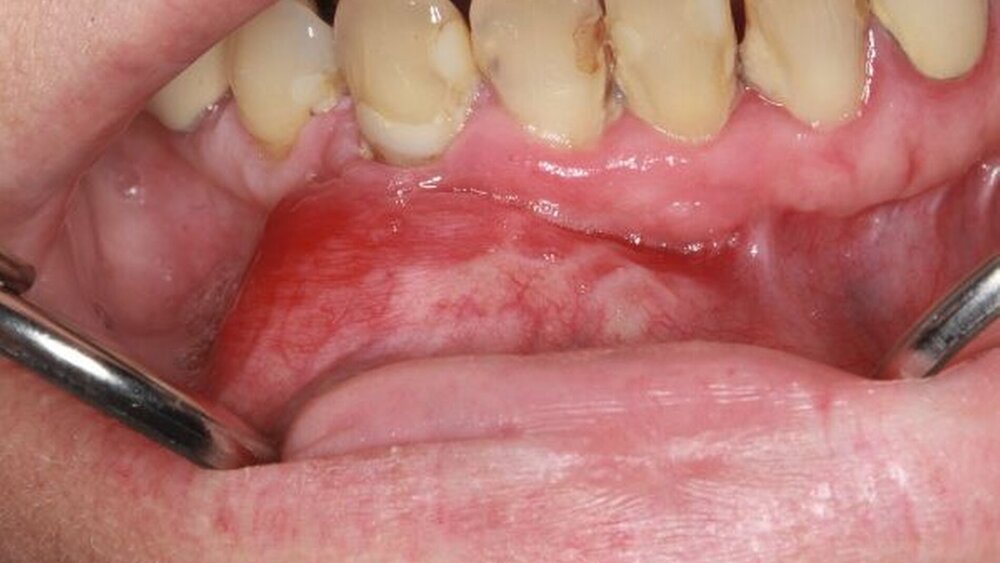
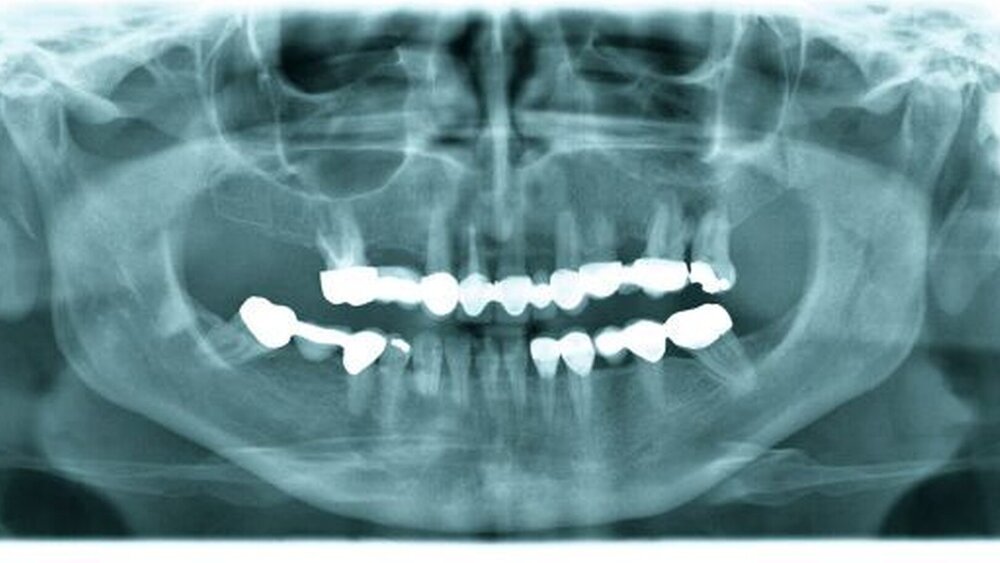
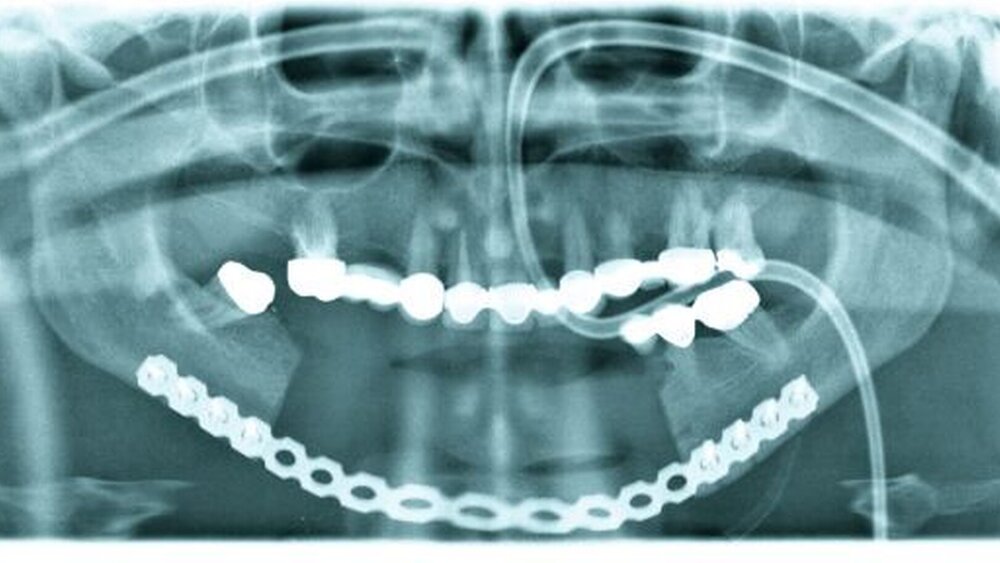
Bei der klinischen Inspektion in der eigenen Poliklinik für Mund-, Kiefer- und Gesichtschirurgie zeigte sich extraoral eine dezente Schwellung der rechten Kinnpartie (Abbildung 1). Enoral imponierte eine derbe, unverschiebliche, etwa 4 x 2 cm messende Raumforderung im Unterkiefervestibulum, von regio 31 bis regio 45 reichend. Der Tumor erwies sich als nicht druckdolent, die überdeckende Schleimhaut des verstrichenen Unterkiefervestibulums war intakt (Abbildung 2). Die Zähne 41, 42 und 43 reagierten im Kälteprovokationstest negativ und wiesen einen Lockerungsgrad von II auf. Es zeigten sich keine Funktionsausfälle im Innervationsgebiet des N. mentalis beidseits. Im Orthopantomogramm fielen, korrelierend zum klinischen Befund, ausgedehnte Wurzelresorptionen der Zähne 41, 42 und 43 auf (Abbildung 3).
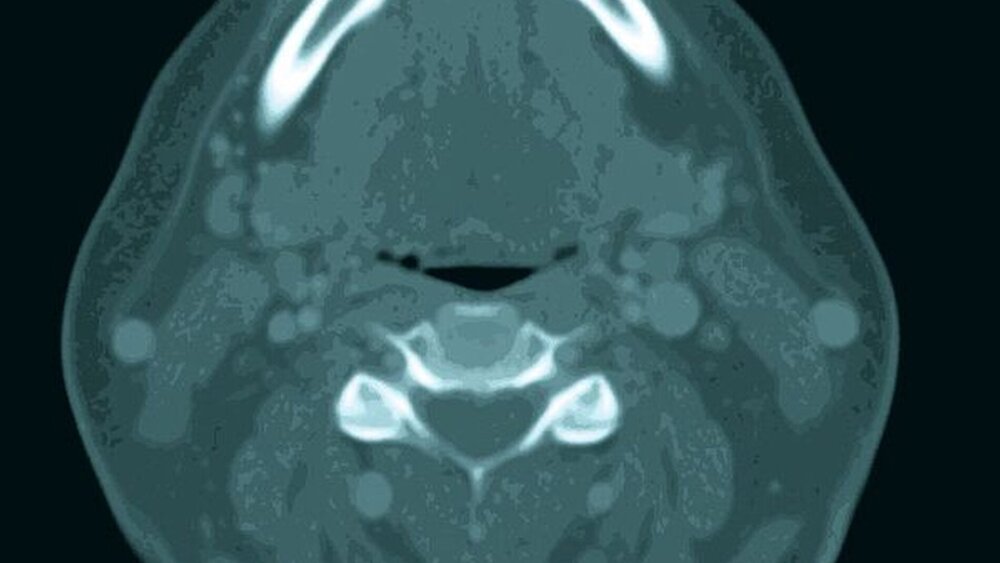
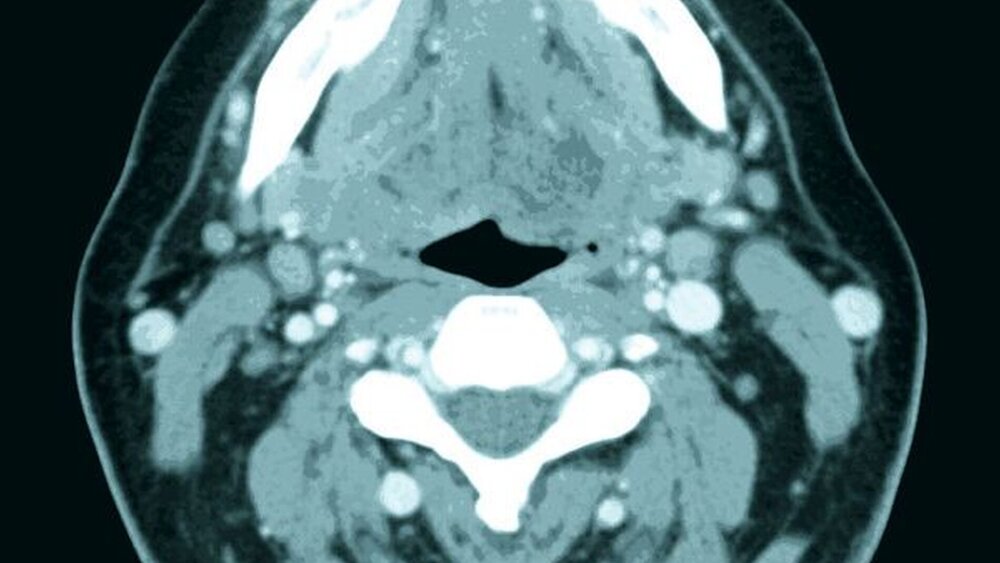
Das sich anschließende Tumorstaging (CT Kopf/Hals, Thorax und Abdomen mit Kontrastmittel, sowie Sono-Abdomen und Röntgen Thorax) zeigte im Computertomogramm einen 4 x 2 Zentimeter großen, den Knochen arrodierenden Tumor im Bereich des rechten, anterioren Unterkiefervestibulums (Abbildungen 4a, b).
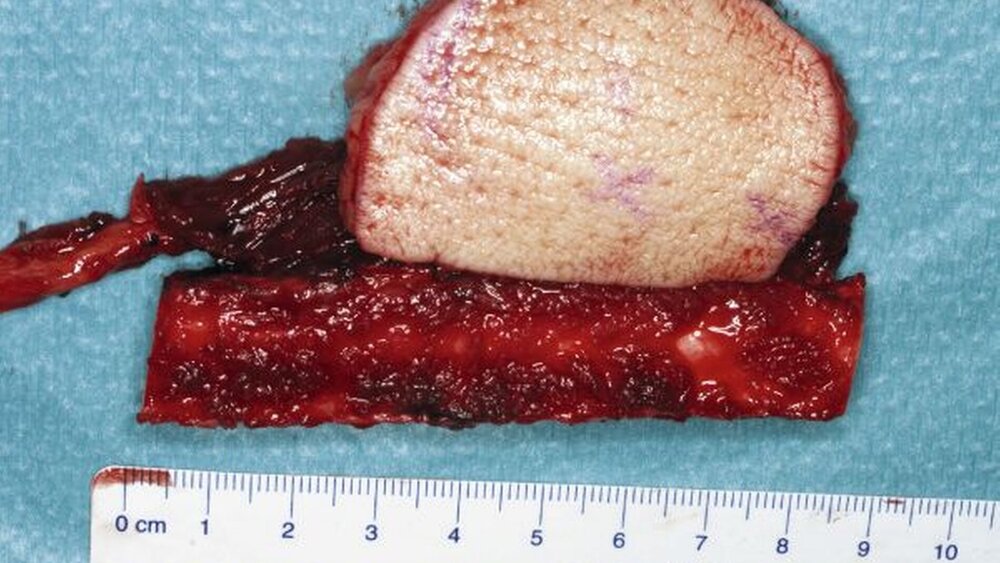
Ferner ergab sich kein Hinweis auf eine zervikale Lymphknotenmetastasierung oder Fernmetastasierung. Nach Tumorresektion und Überbrückung des Defektes mit einer Unterkieferrekonstruktionsplatte (Abbildung 5) erfolgte in einem zweiten Schritt, nach Bestätigung von tumorfreien knöchernen Absetzungsrändern und erneuter referenzpathologischer Begutachtung des Tumorresektates, die Rekonstruktion durch ein mikrovaskulär reanastomosiertes Fibulatransplantat (Abbildung 6).
Diskussion
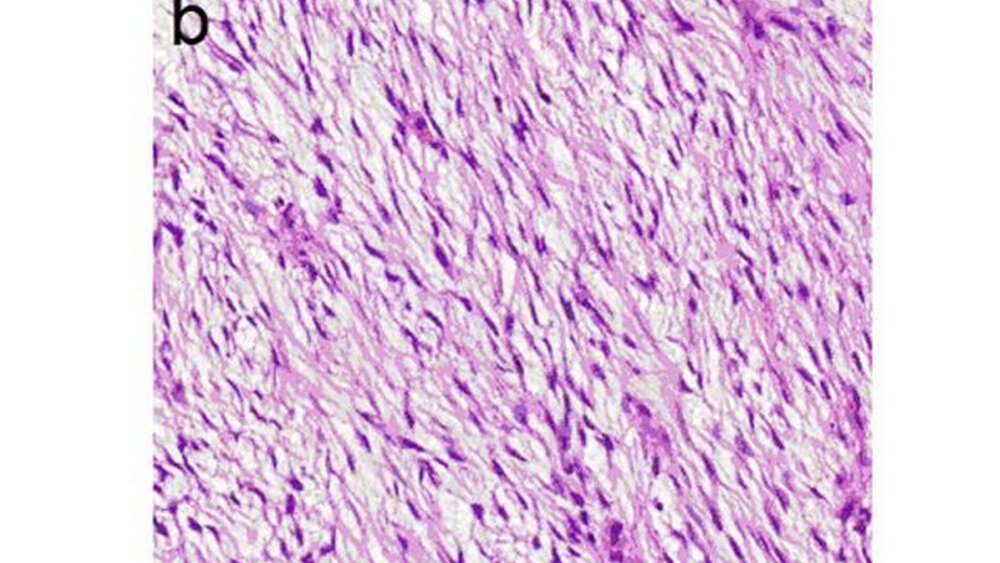
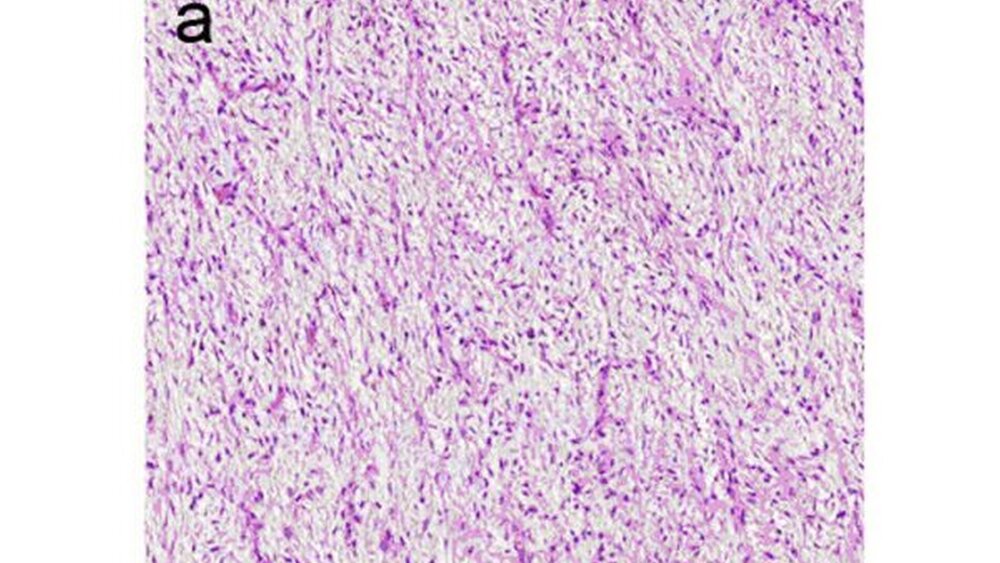
Das niedrig maligne fibromyxoide Sarkom (Synonym: Fibrosarkom, fibromyxoider Typ, ICD-O 8811/3) bezeichnet einen seltenen, gutartig imponierenden malignen, mesenchymalen Tumor mit aggressivem klinischen Verhalten. Die Mehrzahl dieser Tumoren tritt im tiefen Weichgewebe der proximalen Extremitäten sowie am Stamm auf, kommt aber vereinzelt auch an ungewöhnlichen Lokalisationen etwa retroperitoneal oder wie im eigenen Fall im Mund-, Kiefer- und Gesichtsbereich vor [Folpe et al., 2002; Arnaoutoglou et al., 2010; Tang et al., 2010]. Die Geschlechtsverteilung ist ausgeglichen. Betroffen sind vor allem junge Erwachsene in der dritten bis vierten Lebensdekade. Das histologische Bild ist durch wirbelartige oder in Knäulen angeordnete monomorphe, spindelförmige Fibroblasten, in alternierend fibröser und myxoider Matrix charakterisiert. Ausgeprägte Kernpleomorphien, Nekrosen oder Mitosefiguren sind untypisch (Abbildungen 7a, b) [Evans, 1987; Folpe et al., 2002; Tang et al., 2010]. Klinisch imponieren niedrig maligne fibromyxoide Sarkome vorerst durch eine indolente oft beträchtliche Größenzunahme unterschiedlicher Dauer.
Die gut umschriebenen Tumoren zeigen zunächst, wie im vorgestellten Fall, keine Hinweise auf ein infiltratives Wachstum. Sie sind jedoch durch eine hohe lokale Rezidivrate sowie eine späte Fernmetastasierung – oft nach wiederholtem Rezidiv – gekennzeichnet. Die häufigste Lokalisation der bei mesenchymalen Tumoren vornehmlichen hämatogenen Metastasierung ist die Lunge [Evans, 1993; Maeda et al., 2009; Tang et al., 2010; Rose et al., 2011]. Die Diskrepanz bezüglich Rezidiv-, Metastasierungs- und Mortalitätsraten aktueller Daten (9 Prozent, 6 Prozent, 2 Prozent) und älterer Studien (68 Prozent, 41 Prozent, 18 Prozent) des 1987 als eigene Entität herausgearbeiteten Tumors ergibt sich aus der anfänglich aufgrund der blanden Zytomorphologie benignen Einstufung und Therapie dieser Sarkome.
Demgegenüber steht die fehlende Langzeitbeobachtung neuerer Studien bei bekannter später Metastasierungstendenz, die auch 20 bis 45 Jahre nach Diagnosestellung beobachtet wurde [Evans, 1993; Folpe et al., 2002; Arnautoglou et al., 2010]. Aufgrund der häufig getroffenen Fehldiagnosen liegen bezüglich der Inzidenz keine genauen Angaben vor [Folpe et al., 2002; Arnaoutoglou et al., 2010; Rose et al., 2011]. Durch molekulargenetische Untersuchungen, insbesondere durch Nachweis der typischen, in 76 bis 100 Prozent der Fälle vorliegenden Translokation (t7;16) oder (t11;16) lässt sich die Diagnose heutzutage jedoch absichern [Bartuma et al., 2010; Garcìa et al., 2010; Rose et al., 2011].
Diese Translokation konnte auch in unserem Fall nachgewiesen werden. Durch zytogenetische Analysen konnte der als Sonderform geführte „hyalinisierende Spindelzelltumor mit Riesenrosetten“ bei Vorliegen derselben Translokation als Variante des niedrig malignen fibromyxoiden Sarkoms anerkannt und das sklerosiernde epitheliale Fibrosarkom bei Fehlen dieser Translokation als eigene Entität herausgearbeitet werden [Rheki et al., 2011]. Immunhistochemisch exprimieren die Tumorzellen vornehmlich Vimentin, was eine fibroblastäre Differenzierung erkennen lässt, die jedoch auch beim niedrig malignen Myxofibrosarkom, einer wesentlichen Differenzialdiagnose des niedrig malignen fibromyxoiden Sarkoms, vorkommt. Weitere Differentialdiagnosen betreffen das Perineuriom, die Fibromatose vom Desmoid-Typ und das myxoide Dermatofibrosarkom protuberans [Mentzel et al., 1996].
Im Kieferbereich sind zudem jegliche chronisch entzündlichen Prozesse, wie zunächst im eigenen Fall vermutet, abzugrenzen. Zur radiologischen Darstellung haben sich die Magnetresonanztomografie sowie die Computertomografie bewährt. Hervorzuheben ist hier besonders die multinoduläre Struktur mit abrupter Änderung der Signalintensität, die besonders für die langjährig erforderliche Tumornachsorge entscheidend ist [Maeda et al., 2009; Tang et al., 2010]. Einziger kurativer Therapieansatz ist die radikale chirurgische Resektion auch im Falle eines Rezidivs oder erfolgter Fernmetastasierung. Über die Anwendung einer adjuvanten Strahlen- und Chemotherapie wurde berichtet. Ein Nachweis einer Prognoseverbesserung liegt nicht vor [Rose et al., 2011]. Die Patientin befindet sich nach Anschlussheilbehandlung mit logopädischem Schwerpunkt zur Verbesserung der Artikulation in regelmäßiger Tumornachsorge, wo nach Rezidivfreiheit die kaufunktionelle Rehabilitation geplant ist.
Dr. Waltraud Waiss
PD. Dr. Dr. Martin Gosau
Prof. Dr. Dr. Torsten E. Reichert
Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie, Universitätsklinik Regensburg
93053 Regensburg
<link url="waltraud.waiss@klinik.uni-regensburg.de" target="new-window" url-fragment="" seo-title="" follow="follow">waltraud.waiss@klinik.uni-regensburg.de
Die Literaturliste kann im Bereich Download auf www.zm-online.de abgerufen oder in der Redaktion angefordert werden.