Herpes zoster im Gesichtsbereich
Elisabeth Goetze, Keyvan Sagheb, Christian Walter
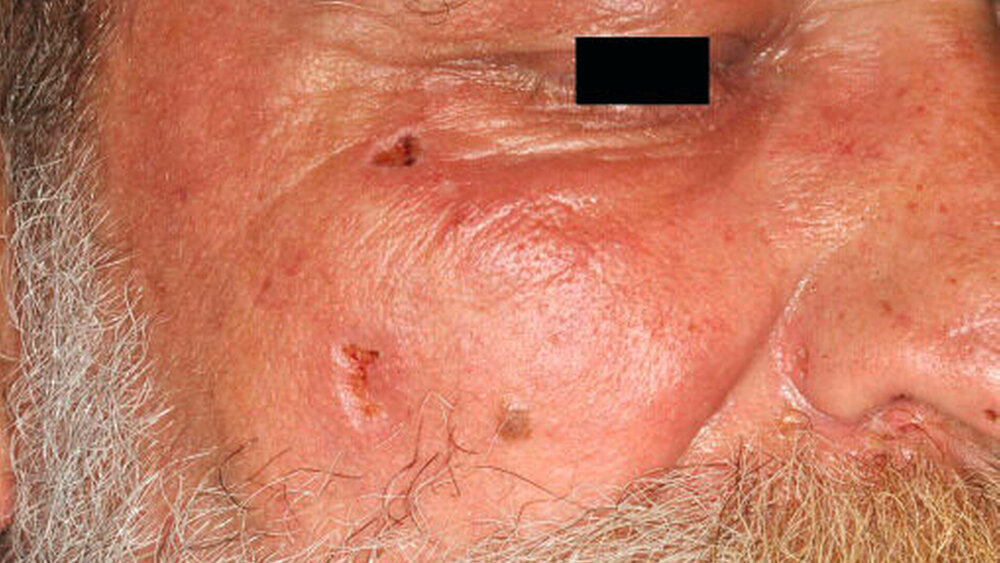
Ein 60-jähriger Patient stellte sich im Notdienst mit oberflächlichen Schmerzen im rechten Mittelgesicht vor. Klinisch zeigte sich eine flächig erythematöse Veränderung der Wange mit vereinzelten, lokal begrenzten herpetiformen Läsionen oberhalb des Bartansatzes (Abbildung 1). Die Schmerzsymptomatik wurde als klopfend-stumpf mit einer Stärke von 4/10 (numerische Rating-Skala) beschrieben. Zusätzlich lag eine leicht trübe Sekretion des rechten Auges ohne Visus-Einschränkungen vor. Eine Windpockeninfektion war dem Patienten nicht erinnerlich. Ein Abszessgeschehen und ein möglicher dentogener Fokus als Ursache der Entzündungssymptomatik konnten klinisch, radiologisch und sonografisch ausgeschlossen werden (Abbildung 2).
Bei Zunahme der Beschwerdesymptomatik wurde der initial ambulant behandelte Patient mit Verdacht auf Herpes zoster, mit beginnender bakterieller Superinfektion stationär aufgenommen und intravenös mit Aciclovir und Amoxicillin/Clavulansäure behandelt. Im Verlauf kam es zur Ausbildung der klassischen Effloreszenz im Bereich des Versorgungsgebiets des Nervus maxillaris des Nervus trigeminus (Abbildung 3).
Der Variezella-Zoster-Nachweis war intraläsionär und serologisch positiv. Eine Immunsuppression konnte ebenso wie ein neoplastisches Geschehen ausgeschlossen werden.
Die opthalmologische Abklärung konnte eine Mitbeteiligung des Auges im Rahmen der Infektion ausschließen. Unter analgetischer, virustastischer und antibiotischer Therapie zeigte sich der weitere Verlauf unkompliziert und schmerzfrei (Abbildung 4).
Diskussion
Der Herpes zoster wird wie Windpocken durch den Varizella-Zoster-Virus hervorgerufen. Der hochansteckende Virus wird durch aerogene Tröpfcheninfektion übertragen und führt bei Primärinfektion zum Krankheitsbild der Varizellen (synonym Windpocken). Der Virus verbleibt in den Spinal- und Hirnnerven und kann bei Reaktivierung das Bild des Zosters (synonym Herpes zoster, Gürtelrose) hervorrufen. Bei 90 Prozent der Bevölkerung kann ein positiver Antikörpernachweis gegen Varizellen geführt werden [Steiner et al., 2007].
Durch die ständige Impfkommission (STIKO) des Robert Koch-Instituts (RKI) wird die Empfehlung zur Impfung im Kindesalter ausgesprochen [Robert Koch-Institut, 2012].
Typisches Prädilektionsalter für den Zoster ist die siebte Lebensdekade [Steiner et al., 2007]. Hierbei erfolgt die Ausbreitung entlang eines Dermatoms eines sensiblen Nervens mit starken stechend-brennenden Schmerzen als Erstsymptom.
In der Regel kommt es nach 48 bis 72 Stunden im gleichen Ausbreitungsgebiet zu einer herpetiformen Effloreszenz auf gerötetem Grund [Fauci A., 2008].
Krusten und Bläscheninhalt sind ansteckend, die Kontagiosität ist allerdings geringer als bei Windpocken. Bei einem komplikationslosen Verlauf verschwinden die Effloreszenzen nach etwa einer Woche wieder, die Schmerzsymptomatik hält länger an und kann insbesondere bei inadäquater Schmerztherapie einen prolongierten Verlauf bis hin zur Ausbildung einer Zoster-Neuralgie (bis zu 70 Prozent der Patienten) nehmen [Fauci A., 2008].
Die Diagnosestellung beruht vorwiegend auf dem klinischen Bild, der Erreger kann nach Ausbruch des Ausschlags mittels PCR aus den Läsionen oder aus der Bläschenflüssigkeit nachgewiesen werden [Wutzler P., 2013]. Der Antikörpernachweis hat aufgrund der hohen Durchseuchung untergeordnete Bedeutung, der Nachweis von IgA hat eine höhere Aussagekraft, während IgM-Antikörper fehlen können [Wutzler P., 2013].
Sonderformen des Herpes zoster sind im Gesichtsbereich der Zoster ophthalmicus mit Befall des Nervus ophthalmicus der bei Vernarbung der Hornhaut zur Erblindung führen kann. Ebenso der Zoster oticus mit viralem Befall des Ohres, was bei gleichzeitig bestehender Fazialisparese als Ramsay-Hunt-Syndrom beschrieben wird [Uscategui et al., 2008].
Die Therapie sollte bereits bei Verdacht auf eine Zoster-Episode eingeleitet werden, da die besten Erfolgsaussichten 72 Stunden nach Beschwerdebeginn bestehen [Uscategui et al., 2008].
Sie erfolgt meist mit Aciclovir, alternativ mit Famcylovir oder Valacyclovir. Neben einer analgetischen Therapie zur Vermeidung der Ausbildung einer Neuralgie werden auch Glukokortikoide eingesetzt, um durch Entzündungshemmung auch hier den Schmerz zu modulieren [Uscategui et al., 2008].
Bei Superinfektion sollten lokale antiseptische Maßnahmen und gegebenenfalls eine systemische Antibiose in Betracht gezogen werden [Wills et al., 2010].
Da der Zoster hinweisgebend sein kann für eine Immunsuppression, sollte eine weitergehende Diagnostik eingeleitet werden, um zugrunde liegende Erkrankungen auszuschließen (wie Leukämien).
Zu beachten ist auch, dass an Zoster erkrankte Patienten Variezella-Viren übertragen können. Sie sollten sich von ungeimpften Personen, insbesondere älteren Menschen und Schwangeren fernhalten [Wutzler P., 2013].
Im vorliegenden Fall gab es einige Abweichungen vom typischen Verlauf, da zum Beispiel die Schmerzen nicht sehr ausgeprägt waren und eher als stumpf beschrieben wurden. Durch eine rechtzeitige antivirale, antimikrobielle und analgetische Therapie konnte dem Patienten geholfen werden.
Dr. Elisabeth GoetzeDr. Dr. Keyvan SaghebPD Dr. Dr. Christian WalterKlinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie – plastische OperationenUniversitätsmedizin der Johannes Gutenberg-Universität MainzAugustusplatz 255131 Mainzwalter@mkg.klinik.uni-mainz.de