Massive Überextension von AH 26 plus in den Nervkanal
Eine 50-jährige Patientin war von einer niedergelassenen Praxis zur Weiterbehandlung ans Klinikum Dortmund überwiesen worden und stellte sich mit einer ausgeprägten Schwellung submandibulär/perimandibulär und einer Anästhesie im Bereich des Nervus mentalis links vor. Eine Woche zuvor war eine Wurzelkanalbehandlung an Zahn 34 und fünf Tage später eine Wurzelspitzenresektion bei massiv überstopftem Sealer alio loco durchgeführt worden. Nach telefonischer Rücksprache mit dem behandelnden Zahnarzt handelte es sich bei dem Sealer um AH 26 plus. Wegen der ausgeprägten Beschwerdesymptomatik wurde die Patientin zunächst bei einem niedergelassenen MKG-Chirurgen vorgestellt. Die dort angefertigte DVT-Aufnahme zeigte das massive Ausmaß des überstopften Wurzelfüllmaterials in den Mandibularkanal. Die Patientin wurde am selben Tag in unsere Klinik überwiesen. Eine orale Antibiotikatherapie mit Amoxicillin 1.000 mg dreimal täglich wurde durch den Kollegen eingeleitet.
Anamnestisch bestanden ein Linksschenkelblock, eine Nickelallergie und eine Osteoporose, die mit Alendronsäure oral behandelt wird. Die Patientin ist Nichtraucherin.
Aufgrund der seit einer Woche bestehenden Beschwerdesymptomatik mit Schmerzen im Bereich des linken Unterkiefers zeigte sich ein reduzierter Allgemein- und Ernährungszustand. Extraoral zeigte sich eine ausgeprägte, weiche Schwellung paramandibulär links. Der Unterkieferrand war zu jedem Zeitpunkt durchtastbar. Es zeigte sich eine Anästhesie im Versorgungsgebiet des Nervus mentalis links. Intraoral präsentierte sich eine Schwellung im Vestibulum sowie eine geringe Schwellung im Mundboden, ein Wurzelrest 34 sowie eine negative Sensitivität auf Kälte an den Zähnen 33 und 32. Im Oberkiefer zeigte sich ein prothetisch suffizient versorgtes Gebiss. Auch intraoral bestand eine Anästhesie im Versorgungsgebiet des Nervus mentalis links.
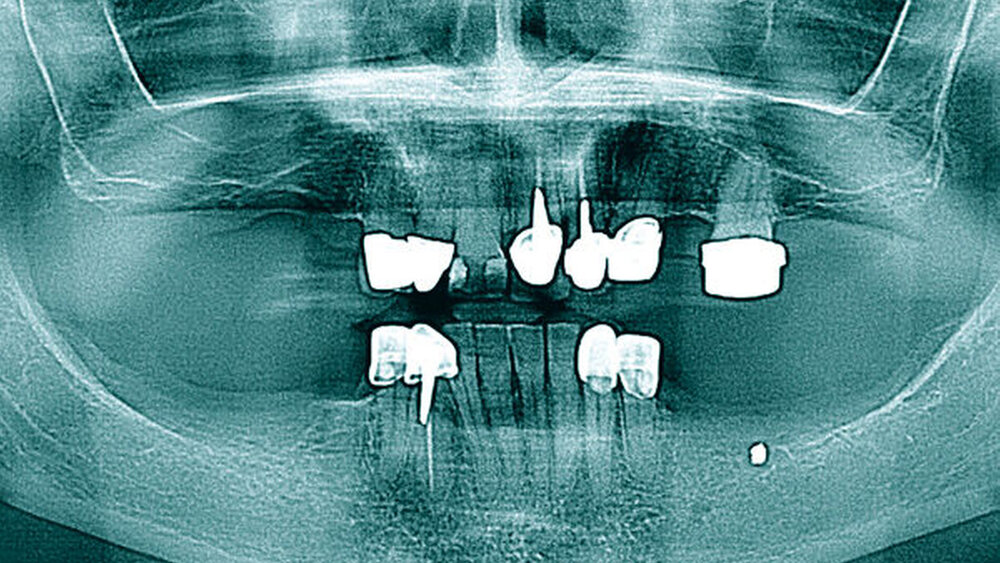
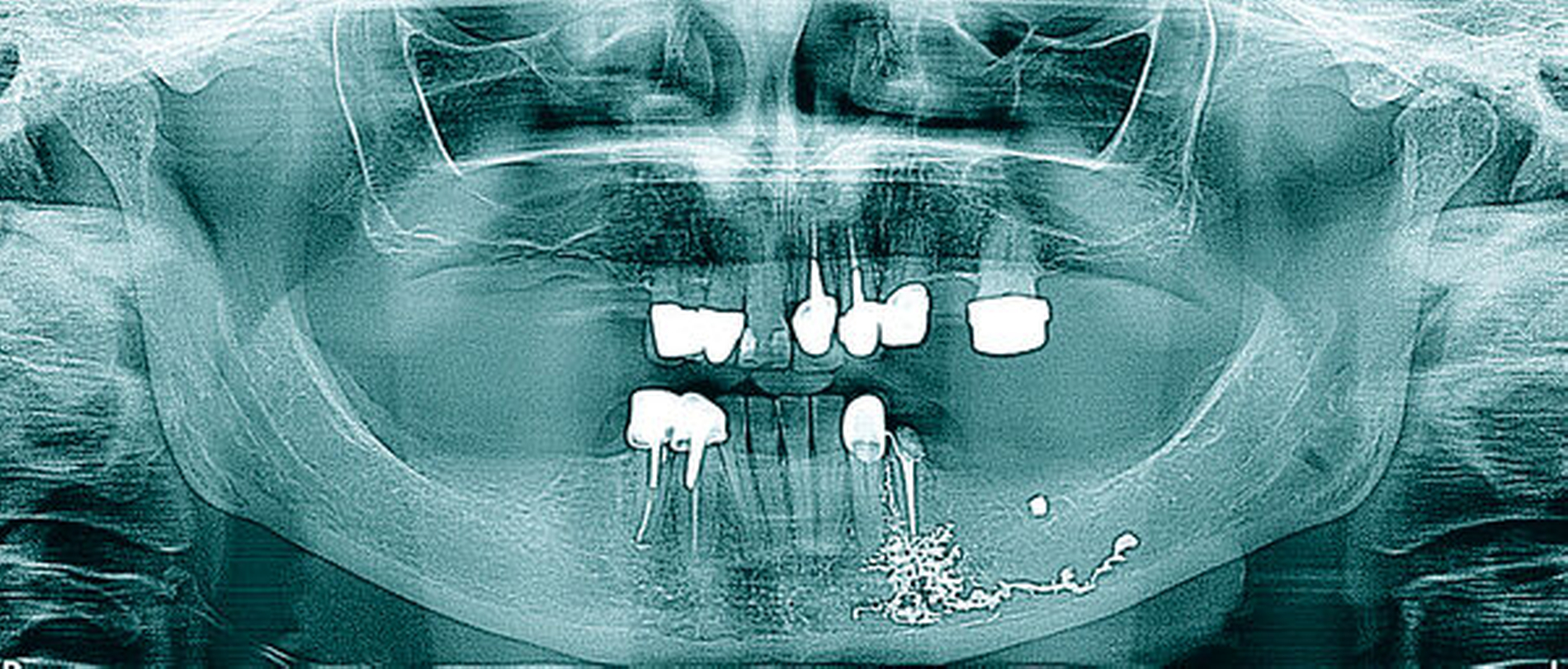
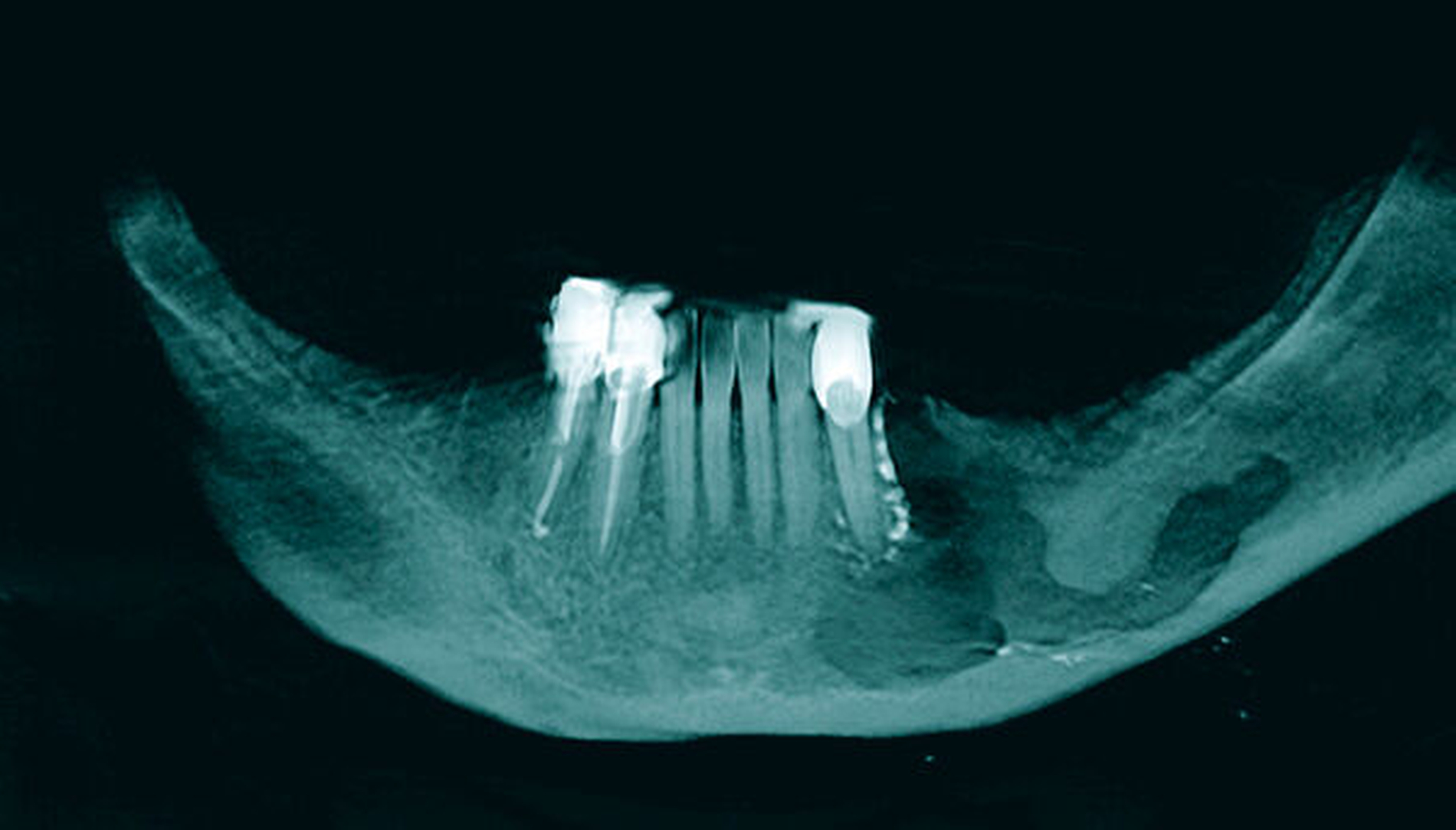
Radiologisch zeigt die erste Panoramaschichtaufnahme die präendodontische Ausgangssituation mit einer metalldichten Verschattung in regio 036. Die postendodontische Panoramaschichtaufnahme stellt die Wurzelfüllung mit dem überpressten Sealer periapikal und in Höhe des Mandibularkanals links dar (Abbildungen 1 und 2).
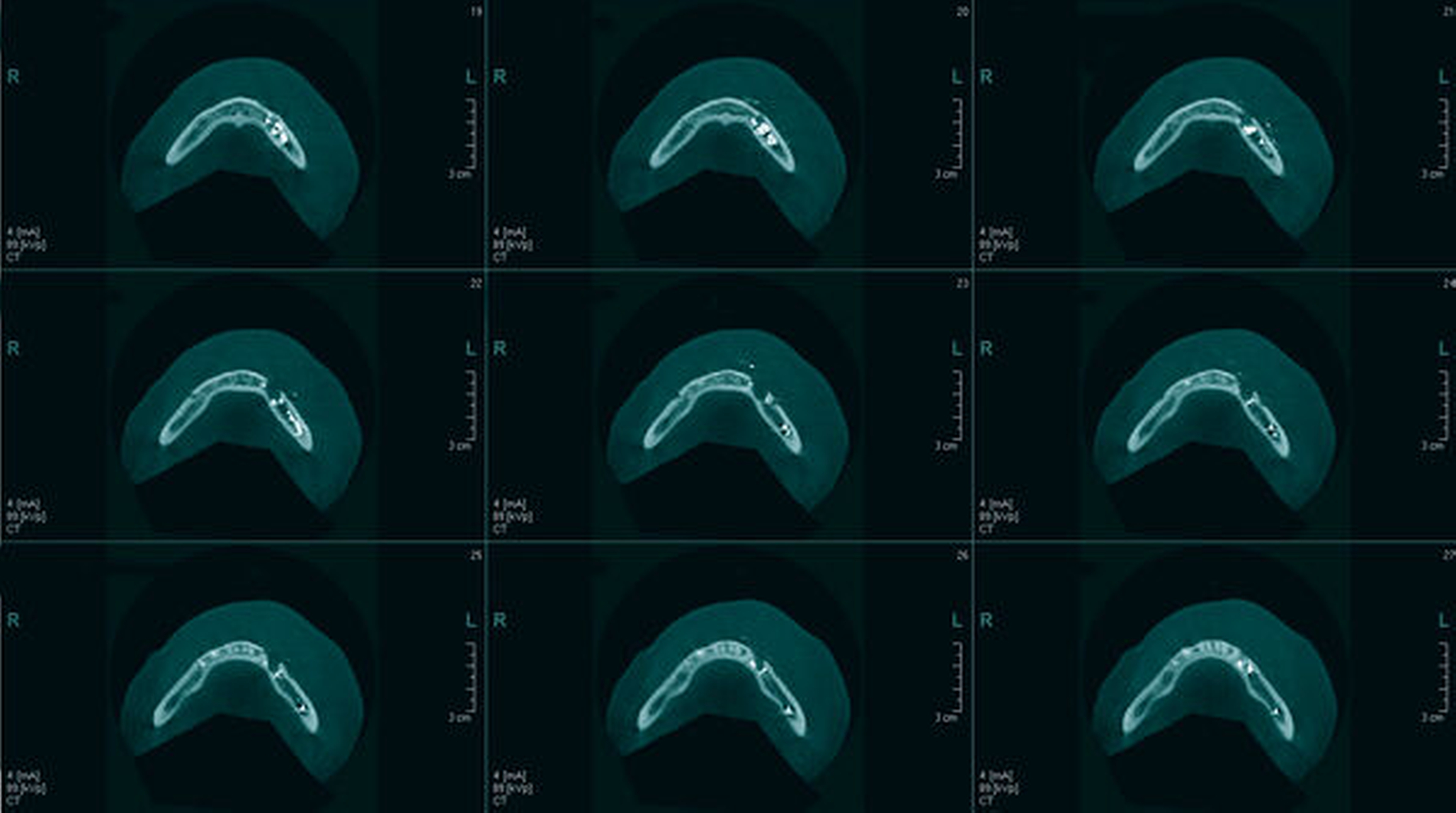
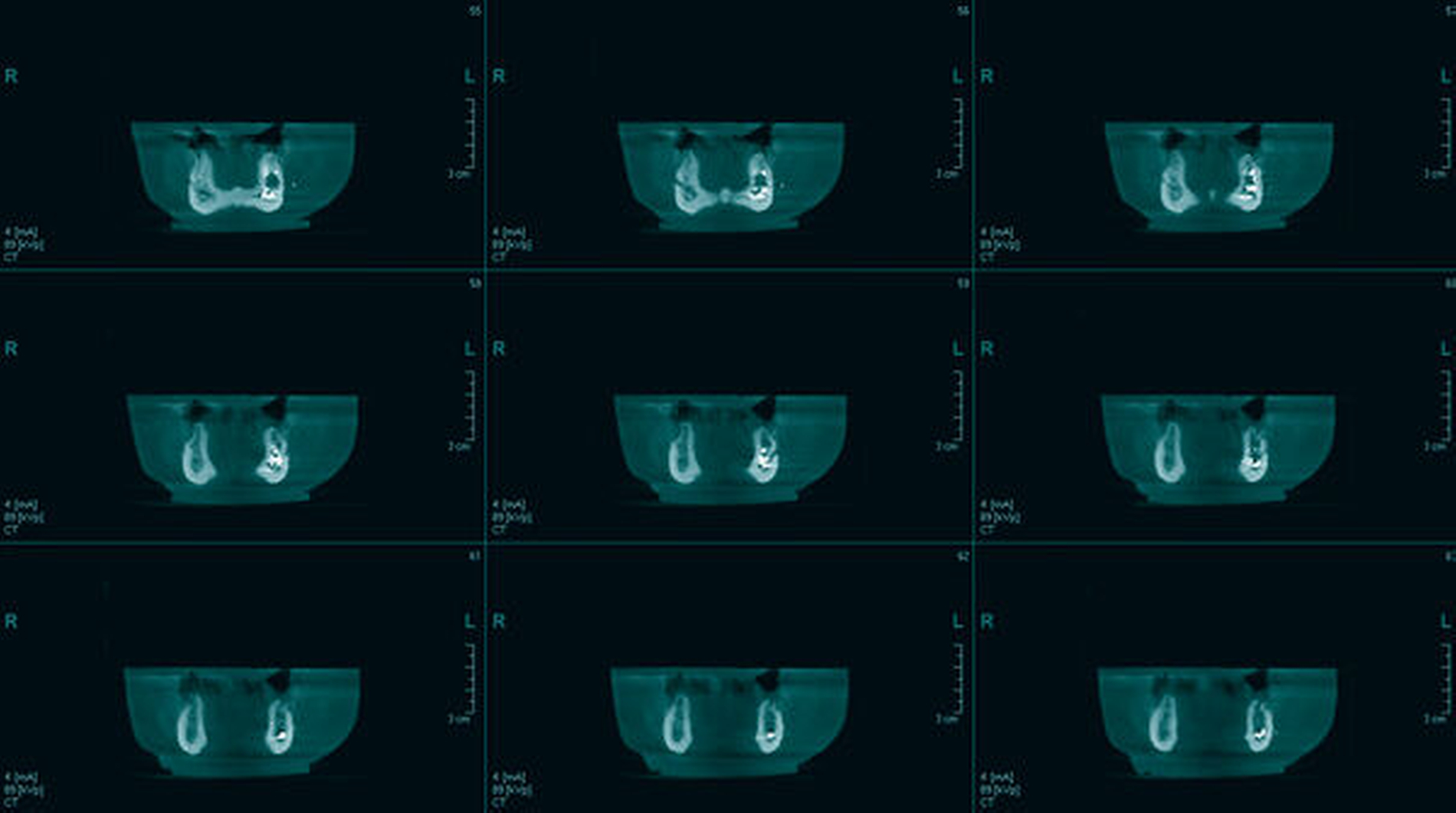
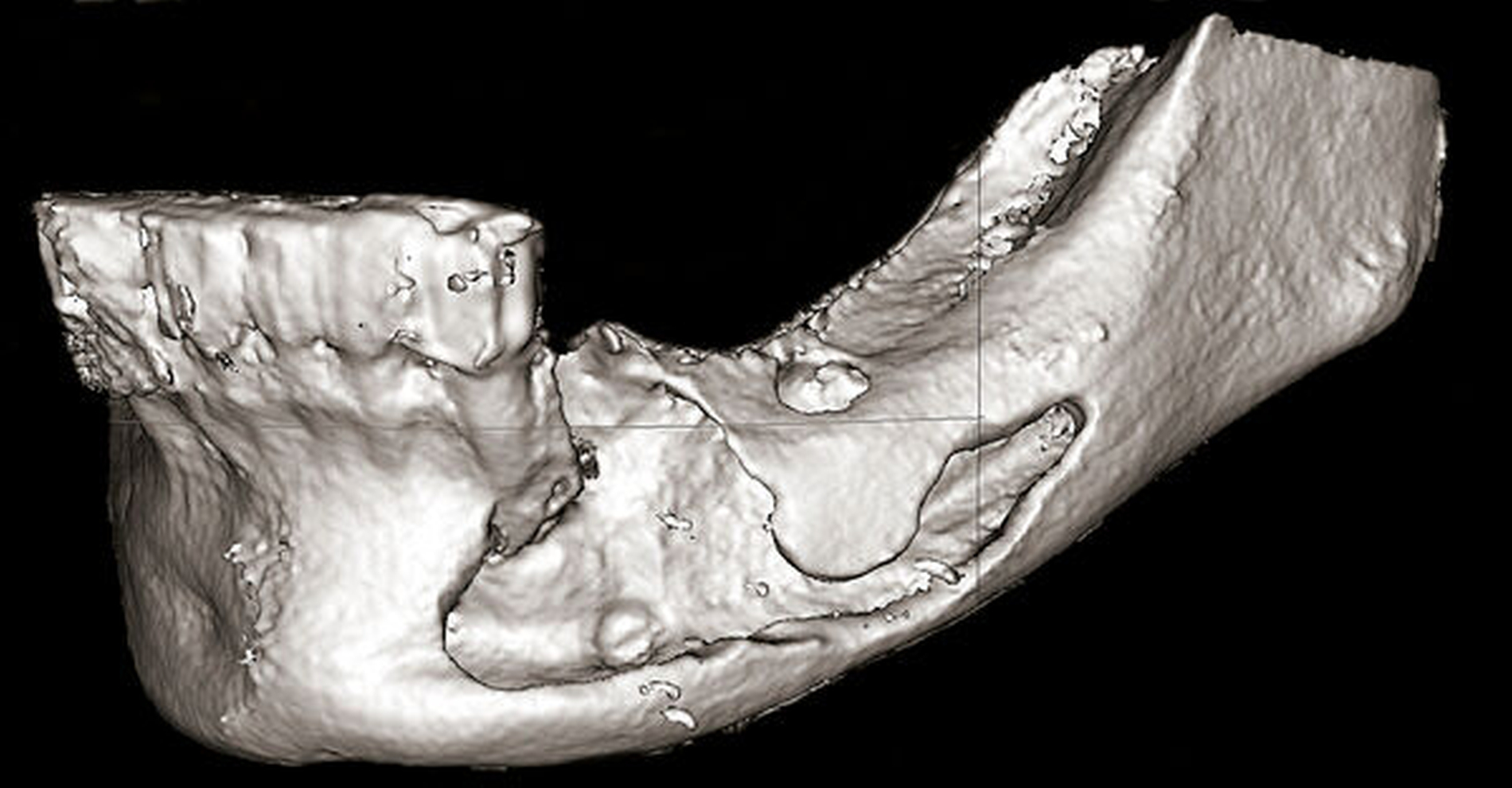
Zur Beurteilung der Überfüllung wurde alio loco eine DVT erstellt, die den Sealerverlauf in allen Ebenen abbildet. Der Austritt des Sealers nach lingual, nach bukkal und im Mandibularkanal wird hier dreidimensional präzise dargestellt (Abbildungen 3 und 4).
Als Diagnosen wurden gestellt:
Apicale Parodontitis an Zahn 34 mit Austritt des Wurzelfüllmaterials über den Apex
Metalldichter Fremdkörper in regio des Zahns 036
Apicale Parodontitis an Zahn 44 mit gering überstopfter Wurzelfüllung
Iatrogene Schädigung des N. mentalis links mit totaler Anästhesie
Nach der klinischen und der radiologischen Untersuchung wurden die oben genannten Diagnosen und eine absolute OP-Indikation gestellt. Die Patientin wurde über die Befunde sowie die Risiken ausführlich aufgeklärt, insbesondere im Hinblick auf die laufende Zolendronsäuretherapie. Da sie zunächst Bedenken bezüglich des operativen Eingriffs hatte und einen weiteren Tag Bedenkzeit benötigte, wurde die orale antibiotische Therapie auf Amoxi/comp 875/125mg dreimal täglich angepasst. Die stationäre Aufnahme und die operative Versorgung in Allgemeinanästhesie erfolgten am Folgetag.
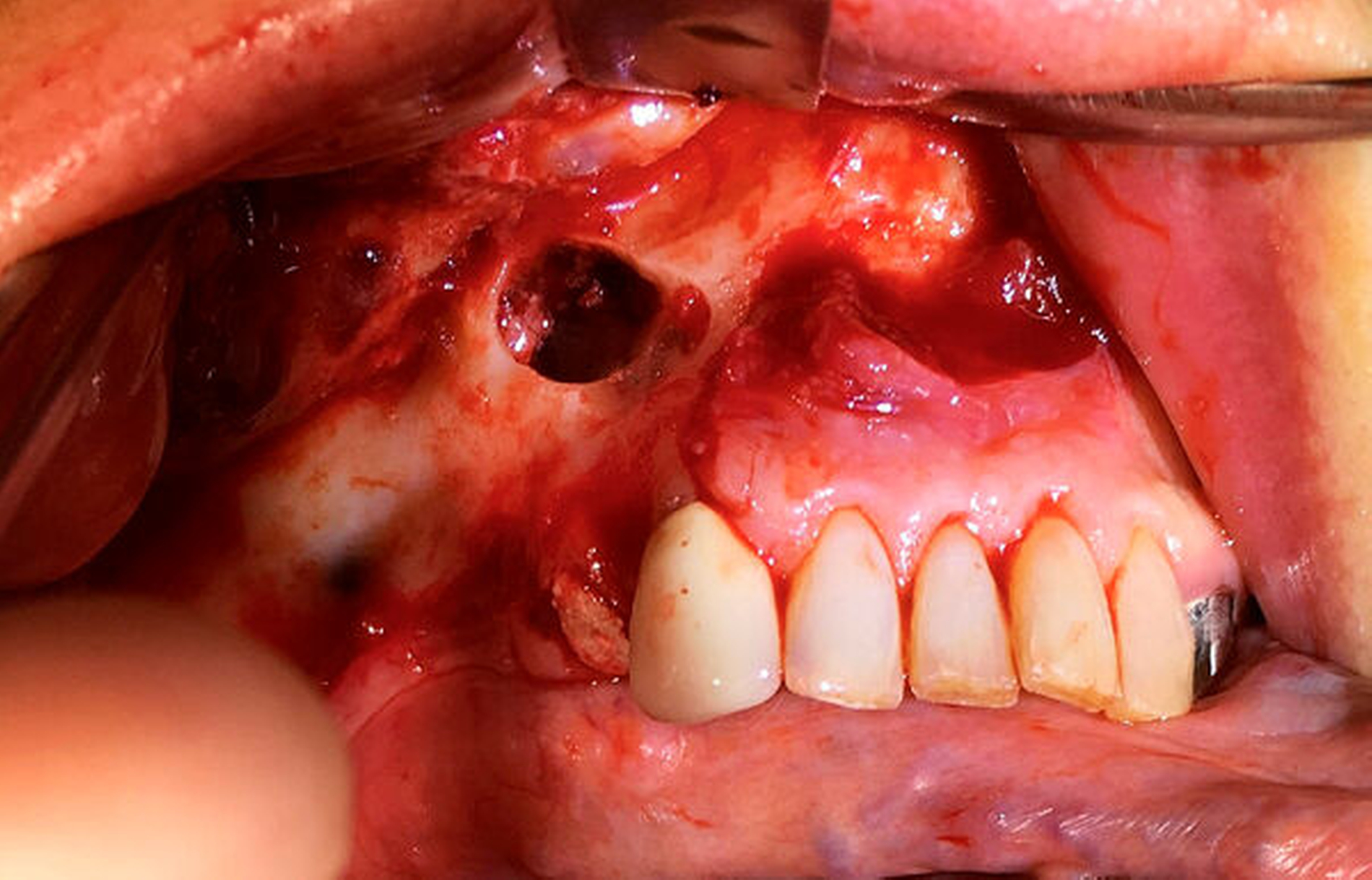
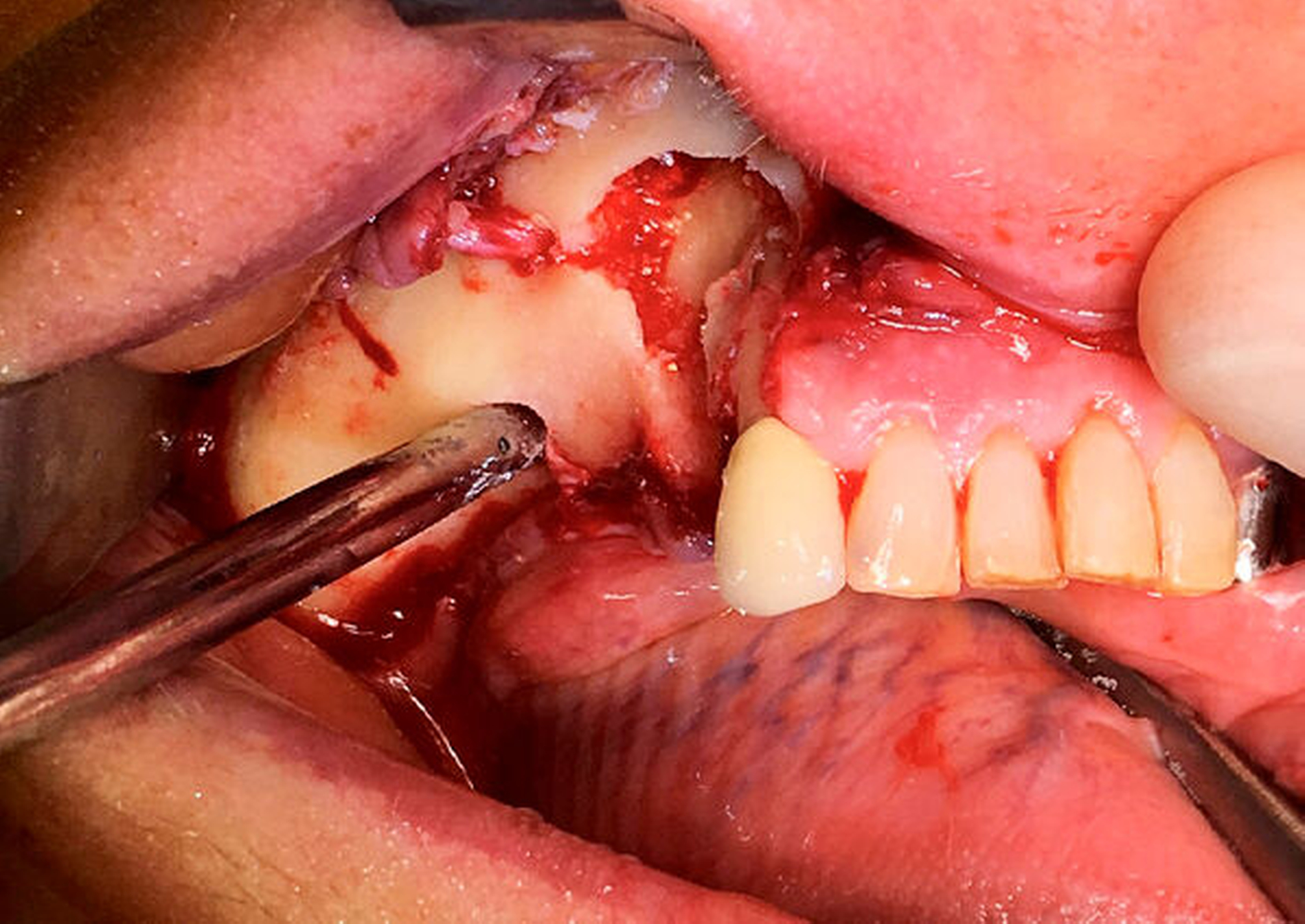
Der intraoperative Situs zeigte nach Abklappen des Mukoperiosts die Zugangskavität der alio loco durchgeführten Wurzelspitzenresektion. Der Wurzelrest 44 ist hierbei noch in situ (Abbildung 5).
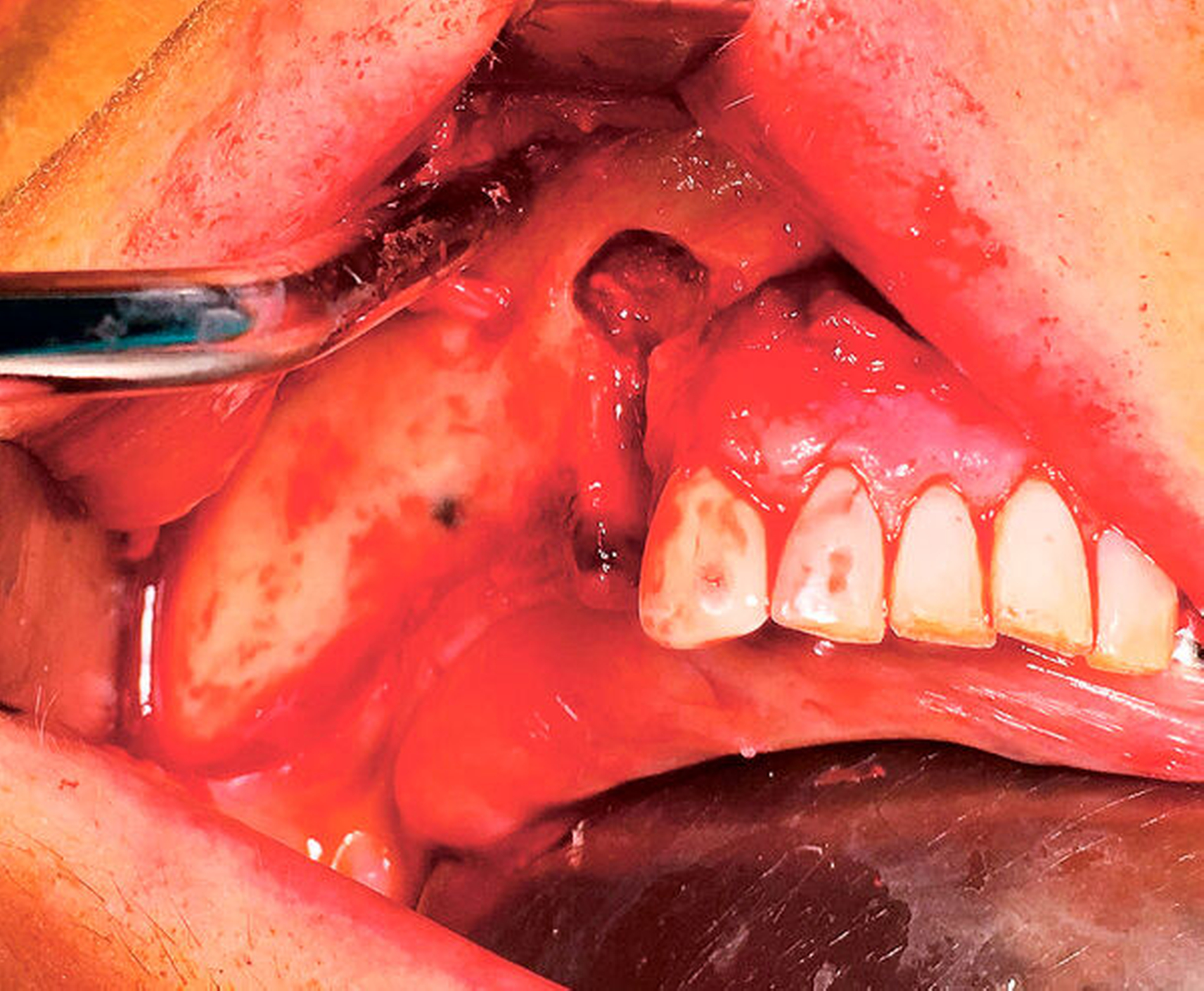
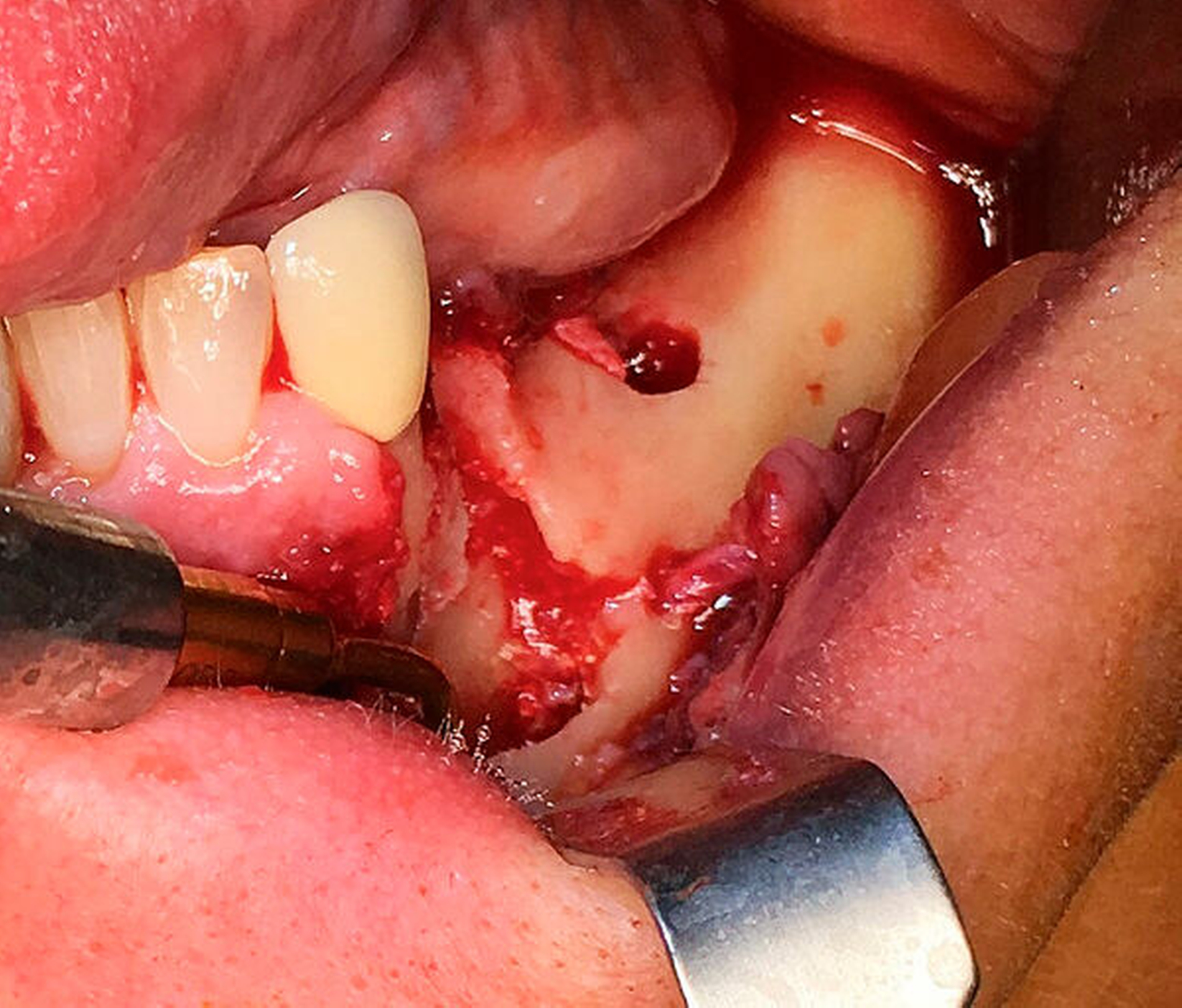
Nach der Entfernung des Wurzelrests 44 wurde der Nervus mentalis am Foramen mentale dargestellt und aus dem umgebenden Weichgewebe frei präpariert (Abbildung 6). Aus der Resektionshöhle und nach Entfernung der vestibulären Knochenlamelle auch aus dem Unterkieferkörper konnte anschließend der Sealer samt der extrem weichen Spongiosa entfernt werden. Die Lage der radiologisch dichten Verschattung im krestalen Bereich regio 36 konnte ebenfalls lokalisiert und problemlos entfernt werden. Bei dem Fremdkörper handelte es sich vermutlich um einen Amalgamrest (Abbildung 7).
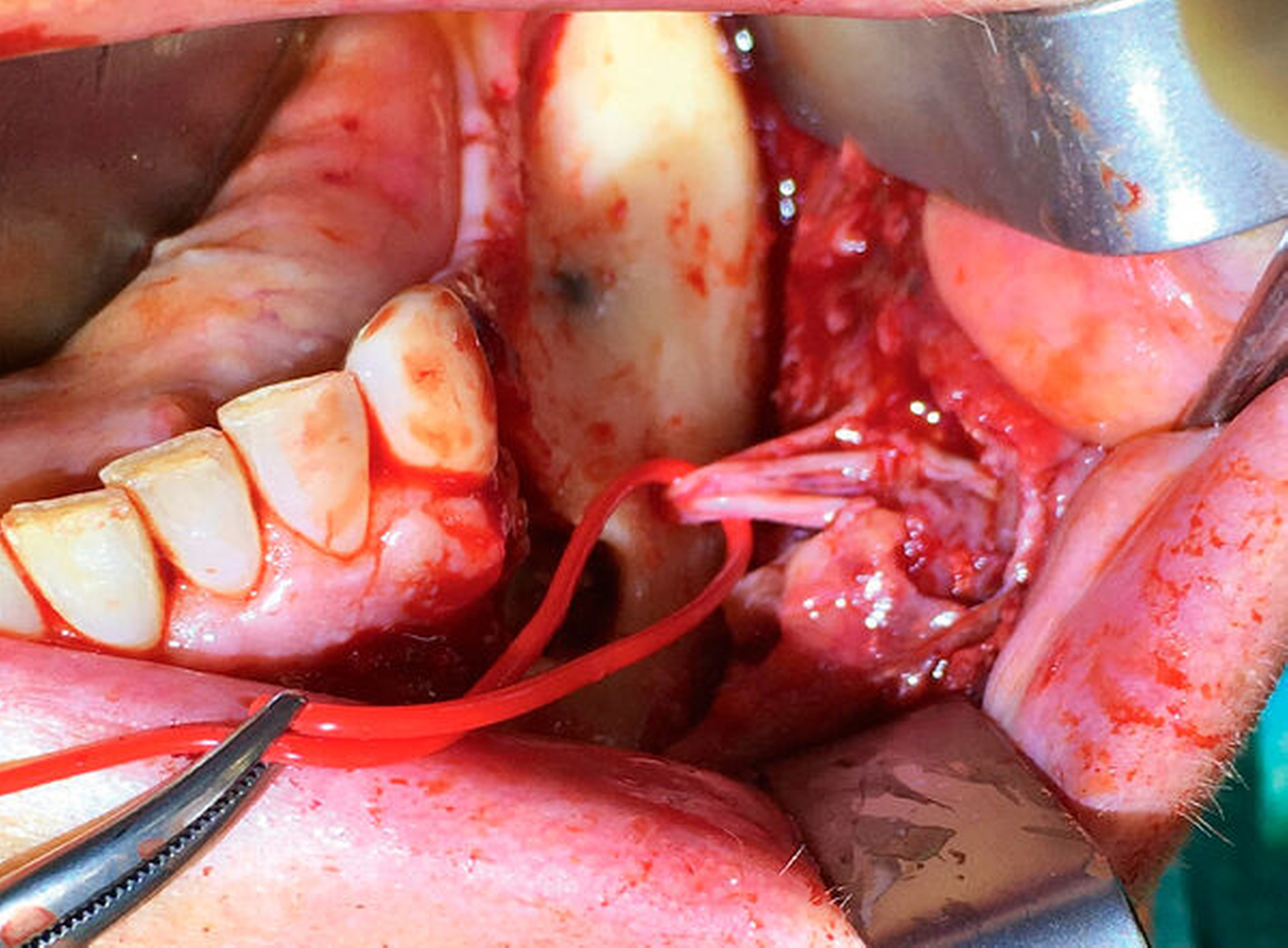
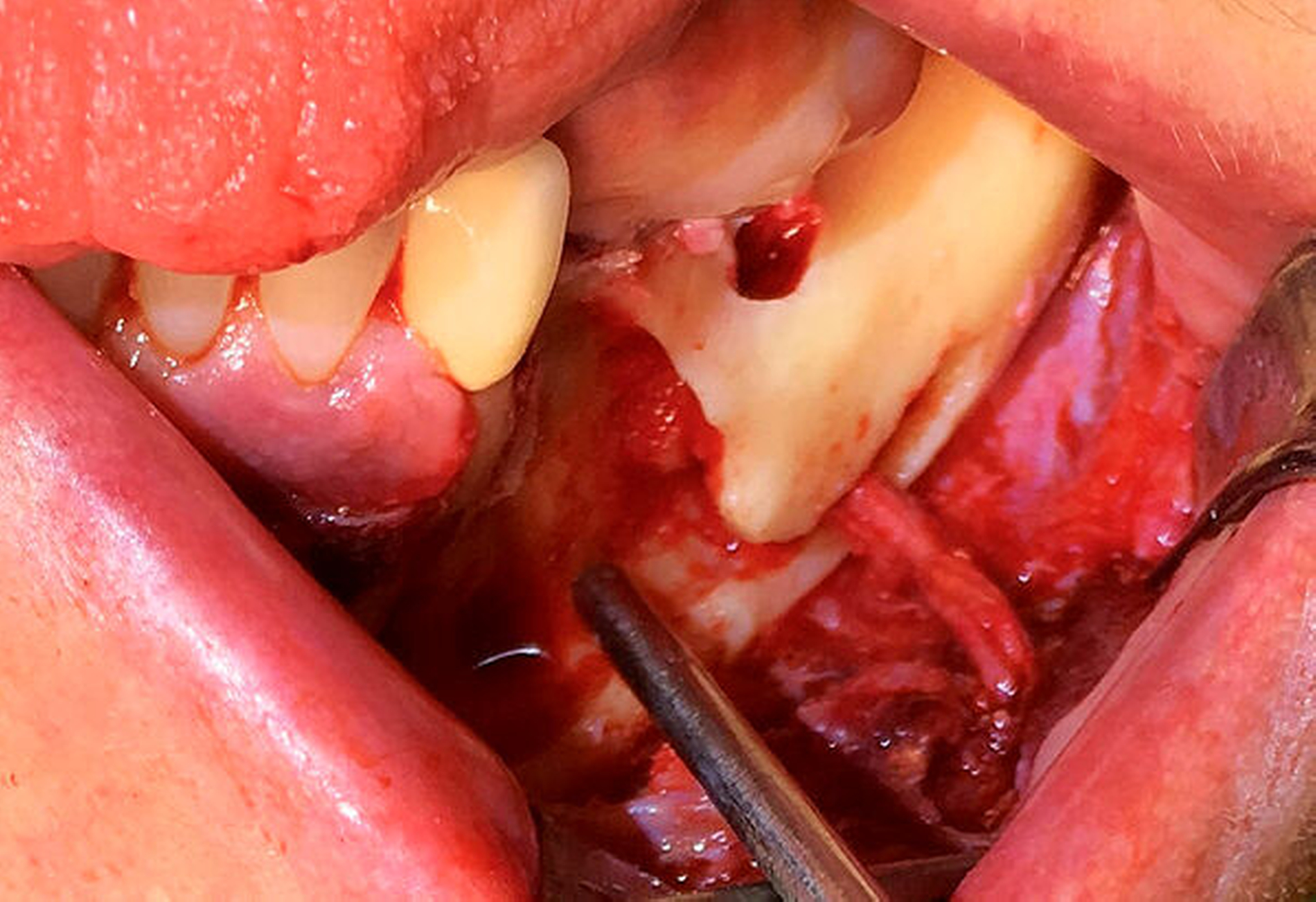
Da der Sealer auch entlang des Mandibularkanals nach dorsal überpresst war, wurde zunächst eine Nervlateralisation mittels Piezosurgery durchgeführt. Nach vollständiger Freilegung des Nervs konnte der Sealer nahezu vollständig aus dem Kanal geborgen werden (Abbildung 8).
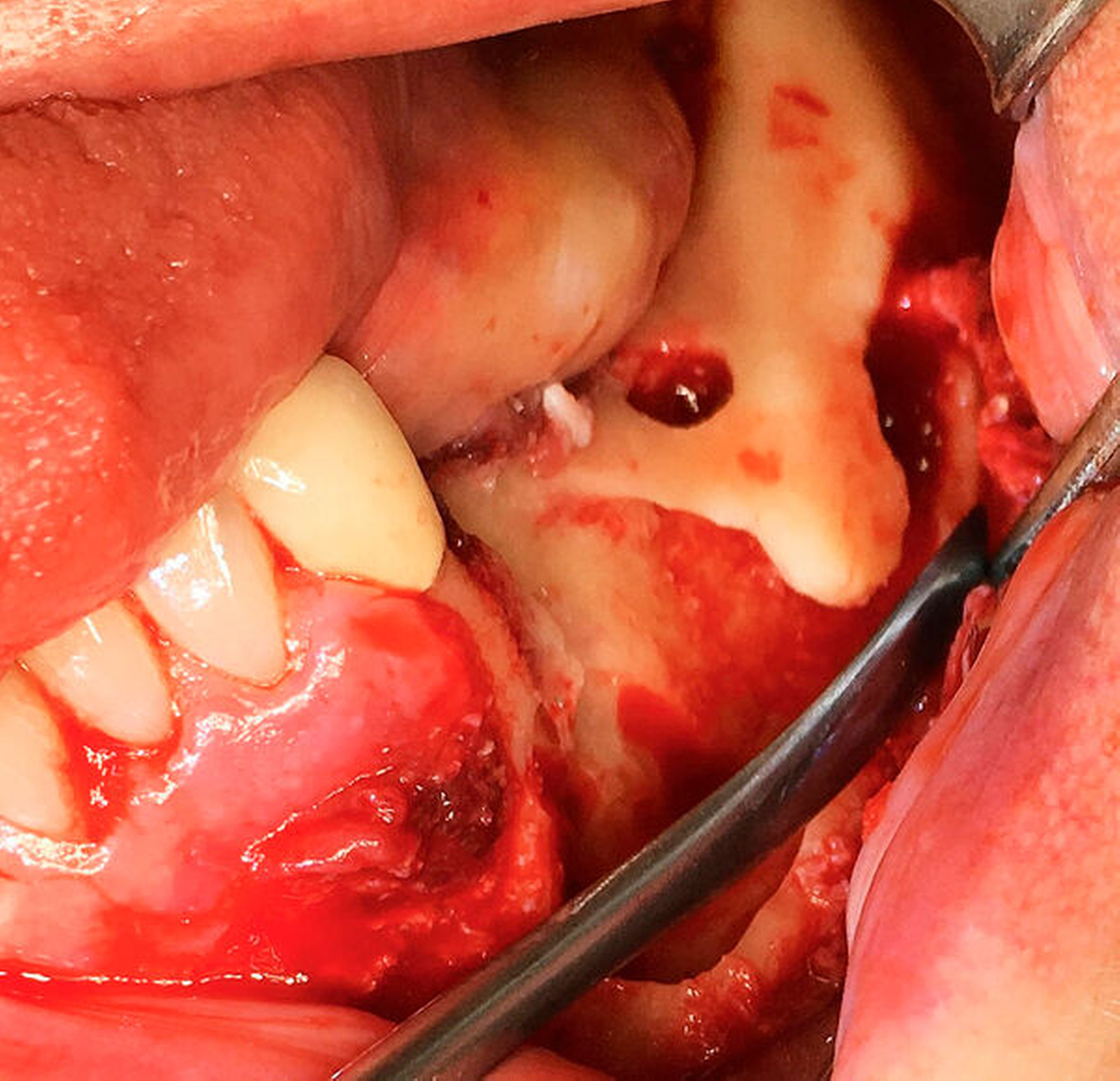
In der postoperativen DVT-Aufnahme zeigt sich weiterhin Sealer randständig an der mesialen Alveolenwand des Zahnes 34. Wir entschieden uns für das Belassen des Materials, da die vollständige Entfernung zum Verlust der distalen Alveolenwand geführt hätte und damit auch zum Verlust des Zahnes 33 (Abbildungen 9 und 10).
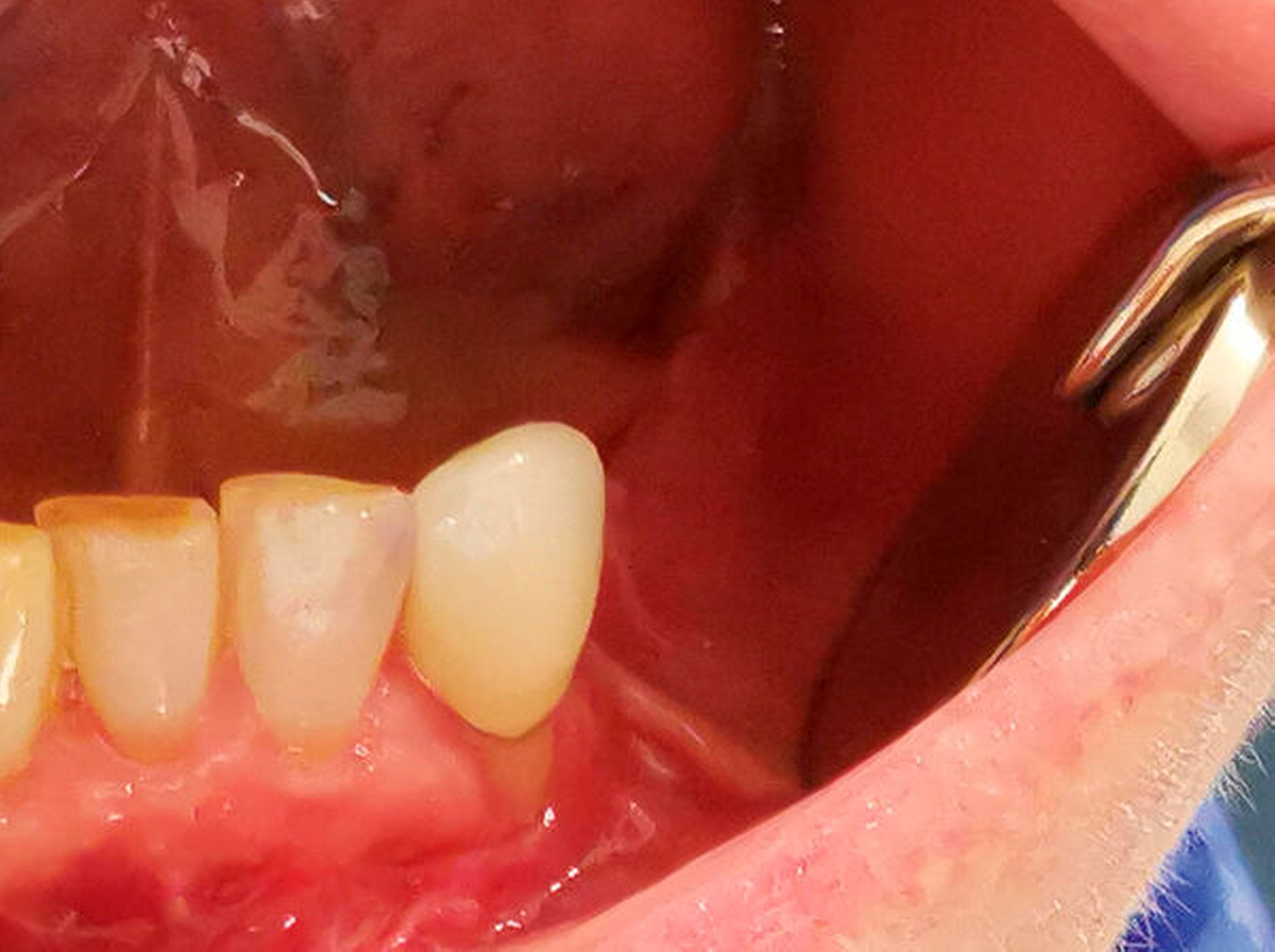
Bei der Patientin wurde für weitere fünf Tage die antibiotische Therapie mit Unacid® dreimal 3 g und eine analgetische Therapie mit Ibuprofen 600 mg fortgeführt. Postoperativ erhielt sie eine Magensonde über die Nase für weitere 48 Stunden, damit das Operationsgebiet und die Nähte nicht zusätzlich belastet wurden. Nach der Entlassung wurde eine orale Antibiotikatherapie mit Amoxi/comp 875/125 mg dreimal täglich und eine Schmerztherapie mit Novalgin® bei Bedarf fortgeführt. Zwei Wochen postoperativ zeigten sich regelrechte Wundverhältnisse ohne Entzündungsanzeigen (Abbildung 11). Es bestand weiterhin eine negative Sensibilität auf Kälte an den Zähnen 33 und 32 sowie eine ausgeprägte Dysästhesie mit Parästhesien im Versorgungsgebiet des N. trigeminus V3 links.
Diskussion
Endodontische Behandlungen sind heutzutage routinemäßige Behandlungen in der zahnärztlichen Praxis. Dabei werden das infizierte Pulpa- und Dentingewebe durch mechanische Reinigung und die Erweiterung des Wurzelkanalsystems mit Instrumenten entfernt, mit verschiedenen Spülflüssigkeiten desinfiziert und mit dimensionsstabilen Füllungsmaterialien obturiert. Ziel der Behandlung ist es, eine dauerhafte, bakteriendichte Umgebung zu schaffen, ohne das periapikale Gewebe zu schädigen [Koçak-Berberoglu et al., 2011; Hirai et al., 2010; Kishen, 2010]. Die Erfolgsrate endodontischer Behandlungen wird in der Literatur zwischen 68 und 85 Prozent angegeben [Devine et al., 2017].
Verletzungen des Nervus Trigeminus können durch verschiedene dentale Eingriffe – zum Beispiel Leitungsanästhesien, operative Entfernungen der Weisheitszähne, aber auch der ersten oder zweiten Molaren, Implantatinsertionen, Frakturbehandlungen mit Osteosynthese oder Umstellungsosteotomien – verursacht werden. Komplikationen durch endodontische Eingriffe sind selten, können jedoch durch eine Überinstrumentierung und durch den Austritt von Spülflüssigkeiten, Druckluft und/oder temporären oder permanenten Sealern über den Periapex auftreten [Devine et al., 2017; Poveda et al., 2006; von Ohle und ElAyouti, 2010]. Insbesondere spielt die geringe Distanz zwischen Apices und dem Foramen mentale eine wichtige Rolle und sollte vor allem bei endodontischen Eingriffen berücksichtigt werden. Chong et al. berichten in ihren Untersuchungen über eine minimale Distanz von 1,7 mm zwischen dem ersten Prämolaren und dem Canalis mandibularis [Chong et al., 2017].
Die Zytotoxizität des Sealers, aber auch Druck nah am oder im Mandibularkanal können den Nerv schädigen. Hier sind insbesondere Sealer, die Paraformaldehyd enthalten, mit den häufigsten Komplikationen assoziiert [Alves et al., 2014]. Je nach Ausmaß der Nervschädigung sind vorübergehende Sensibilitätsstörungen, aber auch dauerhafte Parästhesien/Anästhesien möglich. Die Inzidenz der Nervschädigung bei der endodontischen Behandlung von Prämolaren wird in der Literatur mit 0,96 Prozent angegeben [Alves et al., 2014; Knowles et al., 2003; Koçak-Berberoglu et al., 2011].
Auch im beschriebenen Fall wurde ein Sealer verwendet, der zwar nahezu kein Formaldehyd freisetzt, jedoch spielt eben auch das Ausmaß der Überstopfung und der damit entstandene Druck im Kanal eine entscheidende Rolle für die Nervschädigung [Tyagi et al., 2013]. Hier zeigt sich in der 3-D-Aufnahme insbesondere die Überfüllung mit Sealer in der zahnnahen, lockeren Spongiosa, aber auch in die benachbarten Weichgewebe lingual und vestibulär. Fonsêca et al. berichten ebenfalls über die Möglichkeit einer Überfüllung mit temporärem Sealer in die Hart- und Weichgewebe und über eine Diffusion ins benachbarte venöse und lymphatische System [Fonsêca et al., 2009].
Das Überpressen von Wurzelfüllmaterialien jeglicher Art ist nicht immer sicher zu vermeiden und wird aus juristischer Sicht nicht als Behandlungsfehler gewertet, der Patient muss jedoch ausführlich über das eingetretene Ereignis in Kenntnis gesetzt werden, insbesondere über noch mögliche Folgeschäden (OLG Hamm 3 U 93/99 vom 15.12.1999). Auch das Überpressen von Wurzelfüllmaterialien in den Canalis mandibularis wird rechtlich nicht als Behandlungsfehler gewertet (LG Detmold 1 O 233/00). Kommt es jedoch zur Nervschädigung, kann dies als Behandlungsfehler bei fehlender Dokumentation der endodontischen Arbeitslänge mittels Röntgenmessaufnahme gewertet werden. Auch der Verzicht auf die postendodontische Kontrollaufnahme ist fehlerhaft (OLG Oldenburg 5 U 118/99). Die Endometrie kann eine Alternative zu Röntgenmessaufnahmen sein, sie ersetzt jedoch nicht die postendodontische Röntgenkontrollaufnahme, weil bei der Endometrie die Überfüllung nicht festgestellt werden kann [Singh, 2016].
Ist es zu einer Überextension gekommen, ist eine sofortige dreidimensionale Bildgebung zur Beurteilung der in der Regel röntgenopaken Materialien zur detaillierten Diagnostik – inwieweit der Mandibularkanal betroffen ist – und zur chirurgischen Therapieplanung als sinnvoll einzustufen. Die Digitale Volumentomografie (DVT) bietet hierbei eine schnelle und im Vergleich zur Computertomografie strahlungsärmere Alternative mit genauer Darstellung in allen drei Ebenen im Vergleich zur Panoramaschichtaufnahme [Bianchi et al., 2017; Gambarini et al., 2011; Tsompanides et al., 2014].
Aus therapeutischer Sicht bietet eine rechtzeitige chirurgische Entfernung des überstopften Materials in den ersten 48 bis 72 Stunden die beste Prognose [Bianchi et al., 2017; Castro et al., 2018]. Die Revision ist insbesondere angeraten, wenn sich neben der radiologischen Sicherung der Diagnose zusätzlich eine klinische Beschwerdesymptomatik beim Patienten – wie in diesem Fall – abzeichnet [Dalopoulou et al., 2017]. In der internationalen Literatur werden aber auch spätere Revisionen bis zu zwölf Monaten noch empfohlen [Biglioli et al., 2015; Kushnerev und Yates, 2015]. Allerdings ist zu erwarten, dass eine möglichst schnelle Entfernung des Materials durch die Begrenzung von Toxizität und Druck die bestmögliche Therapie darstellt.
Fazit für die Praxis
Eine endodontische Behandlung ist bei richtiger Indikationstellung eine gute Alternative zur Extraktion.
Die ausführliche Aufklärung des Patienten vor Behandlungsbeginn ist obligat.
Bei der Behandlung ist auf die sorgfältige Arbeitslänge, die Präparation des Kanalsystems sowie die Druckapplikation bei der Spülung, aber auch bei der Obturation zu achten.
Insbesondere die verwendete Menge des Sealers muss besonders kritisch hinterfragt werden.
Bei Komplikationen ist eine sofortige Entfernung der Noxe anzustreben, gegebenenfalls durch eine Überweisung des Patienten an einen Spezialisten, der über die Wurzelspitzenresektion hinaus auch die Dekompression des Mandibularkanals beherrscht.
Der Patient sollte über die Risiken und Folgen zusätzlich informiert werden. Bei anhaltender Beschwerdesymptomatik ist eine konsiliarische Vorstellung auch in anderen Fachdisziplinen, unter anderem in der Neurologie, sinnvoll.
Die Therapie besteht im Wesentlichen aus einer Nervdekompression und der möglichst vollständigen Entfernung des eingebrachten Fremdmaterials [Biglioli et al., 2015]. Kleinere Überfüllungen lassen sich in der Regel durch Wurzelspitzenresektionen oder Zahnextraktionen in Lokalanästhesie behandeln. Massive Überfüllungen erfordern einen größeren apparativen und chirurgischen Aufwand und lassen sich oft nur in Allgemeinanästhesie lösen. Die Piezosurgery, aber gegebenenfalls auch die Verwendung eines OP-Mikroskops, spielt bei der Kortikotomie und Nervmobilisation eine wichtige Rolle, um eine weitere Nervschädigung zu vermeiden [Alves et al., 2014; Bianchi et al., 2017; Byun et al., 2016]. Entscheidet sich der Patient gegen eine chirurgische Therapie, ist eine medikamentöse Therapie mit Glukokortikoiden und Antikonvulsiva zur Modulation der Parästhesien und zur Reduktion neuropathischer Schmerzen möglich [Fonseca et al., 2009].
Eine besondere Herausforderung bei der Behandlung von Komplikationen nach endodontischer Behandlung besteht insbesondere bei Patienten, die mit Antiresorptiva behandelt werden. Zu den bekanntesten Stoffgruppen zählen die Bisphosphonate, die zum Beispiel bei Osteoporose oder ossär metastasierenden Neoplasien eingesetzt werden. Während die nicht stickstoffhaltigen Bisphosphonate eine Apoptose der Osteoklasten induzieren, hemmen die stickstoffhaltigen Bisphosphonate über eine Enzyminaktivierung die Knochenresorption durch die Osteoklasten.
Das von der Patientin eingesetzte Medikament zur Behandlung ihrer Osteoporose zählt zur Gruppe der stickstoffhaltigen Bisphosphonate. Weltweit wurden in den Jahren 2005 bis 2009 mehr als 150 Millionen Verschreibungen für Bisphosphonate alleinig für die Behandlung von Osteoporose ausgestellt [Abrahamsen, 2010; Moinzadeh et al., 2013].
Weitere Komplikationen in Form von systemischen Komplikationen beschreiben Scully et. al in ihren Untersuchungen. Der trigeminokardiale Reflex, der nach Reizung der sensiblen Äste des Nervus trigeminus durch periapikale Überinstrumentierung zu einem Abfall des mittleren arteriellen Blutdrucks und zum Abfall der Herzfrequenz um mehr als 20 Prozent führt, ist ebenso beschrieben worden wie die Bakteriämie und damit die Gefahr der Endokarditis [Filis et al., 2008; Scully et al., 2003]. Aber auch über bakterielle Infektionen des periapikalen Knochens oder von Endoimplantaten, wie zum Beispiel Herzklappen oder künstlichen Gelenken, ist berichtet worden [Scully et al., 2003].
Dietmar Abel M.Sc.
Klink für Mund-, Kiefer- und Gesichtschirurgie, Klinikum Dortmund gGmbH
Münsterstr. 240, 44145 Dortmund
Dietmar.Abel@klinikumdo.de
Prof. Dr. med. Dr. med. dent. Stefan Haßfeld
Klink für Mund-, Kiefer- und Gesichtschirurgie, Klinikum Dortmund gGmbH,
Münsterstr. 240, 44145 Dortmund
Lehrstuhl für Mund-, Kiefer- und Gesichtschirurgie der Universität Witten/Herdecke
Alfred-Herrhausen-Str. 50, 58448 Witten
Dr. med. Dr. med. dent. Lars Bonitz M.Sc., FEBOMFS
Klink für Mund-, Kiefer- und Gesichtschirurgie, Klinikum Dortmund gGmbH
Münsterstr. 240, 44145 Dortmund
Velissarios Smponias
Klink für Mund-, Kiefer- und Gesichtschirurgie, Klinikum Dortmund gGmbH
Münsterstr. 240, 44145 Dortmund
Literaturliste
Abrahamsen, B., 2010. Adverse Effects of Bisphosphonates. Calcif. Tissue Int. 86, 421–435. doi.org/10.1007/s00223-010-9364-1
Alves, F.R., Coutinho, M.S., Gonçalves, L.S., 2014. Endodontic-Related Facial Paresthesia: Systematic Review. J Can Dent Assoc 7.
Bianchi, B., Ferri, A., Varazzani, A., Bergonzani, M., Sesenna, E., 2017. Microsurgical Decompression of Inferior Alveolar Nerve After Endodontic Treatment Complications: J. Craniofac. Surg. 28, 1365–1368. doi.org/10.1097/SCS.0000000000003672
Biglioli, F., Allevi, F., Lozza, A., 2015. Surgical treatment of painful lesions of the inferior alveolar nerve. J. Cranio-Maxillofac. Surg. 43, 1541–1545. doi.org/10.1016/j.jcms.2015.07.036
Byun, S.-H., Kim, S.-S., Chung, H.-J., Lim, H.-K., Hei, W.-H., Woo, J.-M., Kim, S.-M., Lee, J.-H., 2016. Surgical management of damaged inferior alveolar nerve caused by endodontic overfilling of calcium hydroxide paste. Int. Endod. J. 49, 1020–1029. doi.org/10.1111/iej.12560
Castro, R., Guivarc’h, M., Foletti, J.M., Catherine, J.H., Chossegros, C., Guyot, L., 2018. Endodontic-related inferior alveolar nerve injuries: A review and a therapeutic flow chart. J. Stomatol. Oral Maxillofac. Surg. 119, 412–418. doi.org/10.1016/j.jormas.2018.04.012
Chong, B.S., Gohil, K., Pawar, R., Makdissi, J., 2017. Anatomical relationship between mental foramen, mandibular teeth and risk of nerve injury with endodontic treatment. Clin. Oral Investig. 21, 381–387. doi.org/10.1007/s00784-016-1801-8
Dalopoulou, A., Economides, N., Evangelidis, V., 2017. Extrusion of Root Canal Sealer in Periapical Tissues - Report of Two Cases with Different Treatment Management and Literature Review. Balk. J. Dent. Med. 21, 12–18. doi.org/10.1515/bjdm-2017-0002
Devine, M., Modgill, O., Renton, T., 2017. Mandibular division trigeminal nerve injuries following primary endodontic treatment. A case series. Aust. Endod. J. 43, 56–65. doi.org/10.1111/aej.12209
Filis, A., Schaller, B., Buchfelder, M., 2008. Trigeminokardialer Reflex bei Hypophysenoperationen. Nervenarzt 79, 669–675. doi.org/10.1007/s00115-007-2380-3
Fonseca, R.J., Marciani, R.D., Turvey, T.A., Carlson, E.R., Braun, T.W., 2009. Oral and maxillofacial surgery. Vol. 2, Vol. 2,. Saunders Elsevier, St. Louis, Mo.
Gambarini, G., Plotino, G., Grande, N.M., Testarelli, L., Prencipe, M., Messineo, D., Fratini, L., D’Ambrosio, F., 2011. Differential diagnosis of endodontic-related inferior alveolar nerve paraesthesia with cone beam computed tomography: a case report. Int. Endod. J. 44, 176–181. doi.org/10.1111/j.1365-2591.2010.01816.x
Hirai, V.H.G., da Silva Neto, U.X., Westphalen, V.P.D., Perin, C.P., Carneiro, E., Fariniuk, L.F., 2010. Comparative analysis of leakage in root canal fillings performed with gutta-percha and Resilon cones with AH Plus and Epiphany sealers. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endodontology 109, e131–e135. doi.org/10.1016/j.tripleo.2009.09.038
Kishen, A., 2010. Advanced therapeutic options for endodontic biofilms. Endod. Top. 22, 99–123. doi.org/10.1111/j.1601-1546.2012.00284.x
Knowles, K.I., Jergenson, M.A., Howard, J.H., 2003. Paresthesia Associated with Endodontic Treatment of Mandibular Premolars. J. Endod. 29, 768–770. doi.org/10.1097/00004770-200311000-00019
Koçak-Berberoğlu, H., Ak, G., Brkić, A., Eyüpoğlu, E., 2011. An Endodontic Overfilling Occupied the Foramen Mentale -A Case Report 4.
Kushnerev, E., Yates, J.M., 2015. Evidence-based outcomes following inferior alveolar and lingual nerve injury and repair: a systematic review. J. Oral Rehabil. 42, 786–802. doi.org/10.1111/joor.12313
Moinzadeh, A.-T., Shemesh, H., Neirynck, N. a. M., Aubert, C., Wesselink, P.R., 2013. Bisphosphonates and their clinical implications in endodontic therapy. Int. Endod. J. 46, 391–398. doi.org/10.1111/iej.12018
Poveda, R., Bagán, J.V., Fernández, J.M.D., Sanchis, J.M., 2006. Mental nerve paresthesia associated with endodontic paste within the mandibular canal: report of a case. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endodontology 102, e46–e49. doi.org/10.1016/j.tripleo.2006.03.022
Scully, C., Ng, Y.-L., Gulabivala, K., 2003. Systemic complications due to endodontic manipulations. Endod. Top. 4, 60–68. doi.org/10.1034/j.1601-1546.2003.00003.x
Singh, P., n.d. Überpresste Wurzelkanalfüllpasten = Sealer-Puff? – ZWP online – das Nachrichtenportal für die Dentalbranche [WWW Document]. URL www.zwp-online.info/fachgebiete/endodontologie/fuellungstherapie/ueberpresste-wurzelkanalfuellpasten-sealer-puff (accessed 12.1.19).
Tsompanides, G., Ioannidis, K., Angelopoulos, C., Lambrianidis, T., n.d. The contribution of cone beam CT in the assessment and management of endodontic-related mental nerve paraesthesia: A report of two cases 8.
Tyagi, S., Tyagi, P., Mishra, P., 2013. Evolution of root canal sealers: An insight story. Eur. J. Gen. Dent. 2, 199. doi.org/10.4103/2278-9626.115976
von Ohle, C., ElAyouti, A., 2010. Neurosensory impairment of the mental nerve as a sequel of periapical periodontitis: Case report and review. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endodontology 110, e84–e89. doi.org/10.1016/j.tripleo.2010.03.033