Im Konflikt zwischen Chef und Patient
Dr. S. ist 30 Jahre alt. Nach fünfjähriger Tätigkeit an einer süddeutschen Universitätszahnklinik hat er den Entschluss gefasst, sich in eigener Praxis niederzulassen. Seit Kurzem absolviert er die hierzu erforderliche Vorbereitungszeit in der Vertragszahnarztpraxis des 62-jährigen Zahnarztes Dr. H.
An einem Montagmorgen ruft H. in der Praxis an, um Bescheid zu geben, dass er sich um eine halbe Stunde verspäten werde. Er bittet S., der stets eine Stunde vor ihm mit dem Dienst beginnt, seine ersten Patienten – soweit zeitlich möglich – mitzubetreuen.
Unterfüttert und neu, aber trotzdem kein Halt
Tatsächlich kann S. einen eigentlich H. zugeordneten Patienten „einschieben“: Der 78-jährige W. stellt sich erstmals in der Praxis vor. Er streckt S. sogleich seine UK-Totalprothese entgegen und beklagt sich über deren mangelnden Halt. Er erzählt, dass sein bisheriger Zahnarzt in den vergangenen Jahren schon zwei Neuanfertigungen und mehrere Unterfütterungen durchgeführt und hierbei erhebliche Mühen investiert habe – doch die Prothese sei weiterhin kaum kautauglich, was seine Lebensqualität sehr stark einschränke. Er habe leider nur eine kleine Rente und könne sich keine teure Versorgung leisten. Nun möchte er es mal mit einem anderen Zahnarzt versuchen.
Hier bietet sich doch das mittige Einzelimplantat an
S. erkennt sofort die ausgeprägte Alveolarkammatrophie des Unterkiefers und hält den Leidensdruck des Patienten für absolut glaubhaft. Er erinnert sich umgehend an einen Fortbildungskurs, den er unlängst besucht hat: Dort wurden Ergebnisse klinischer Studien referiert, die zeigten, dass ein mittiges Einzelimplantat (mit Kugelkopfanker) im zahnlosen Unterkiefer bei älteren Patienten gute Ergebnisse lieferte. In jener Fortbildung wurden neben der Funktionalität der Versorgung die vergleichsweise geringen finanziellen Aufwendungen herausgestellt, so dass sich diese gerade bei wenig zahlungskräftigen Personen anbiete.
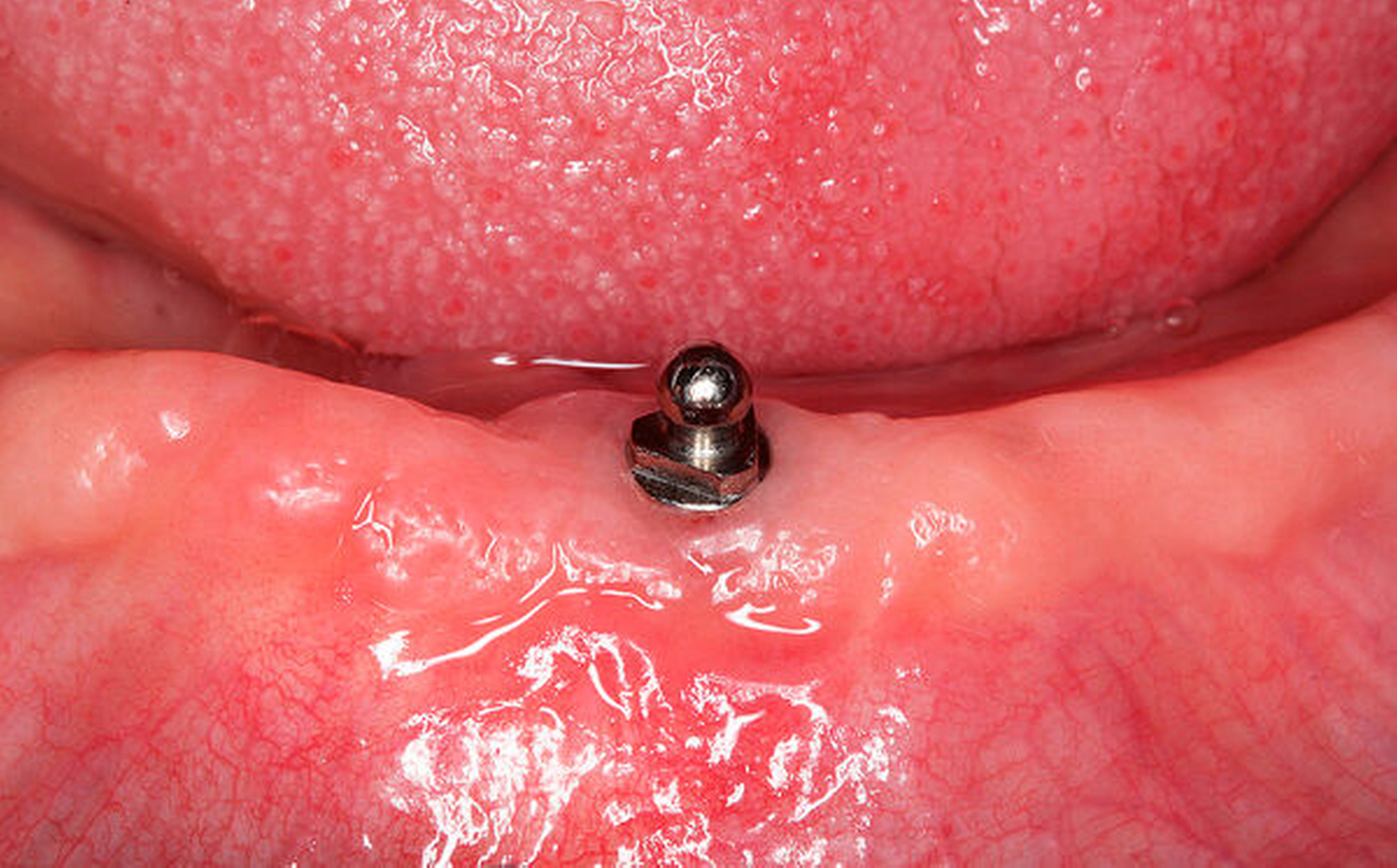
S. klärt W. über diese Therapieoption und die damit verbundenen mutmaßlichen Kosten auf und weckt bei dem Patienten auf Anhieb großes Interesse. Er hat gerade das Beratungsgespräch beendet, als H. das Sprechzimmer betritt. Er entschuldigt sich für seine Verspätung und bittet S. freundlich, den Gesprächsverlauf zu rekapitulieren. Der Patient berichtet daraufhin von den großen Problemen mit seiner Prothese und von seinen begrenzten finanziellen Mitteln, S. ergänzt, dass er vor ebendiesem Hintergrund zu einem mittigen Einzelzahnimplantat geraten habe.
Allerdings lehnt der Chef die Therapie brüsk ab
H. reagiert unerwartet erregt und barsch: Besagte Empfehlung sei „blanker Unsinn“ und seine Praxis kein „Experimentierfeld“. Das Minimum bei einer Implantatversorgung des Unterkiefers liege bei zwei Implantaten, besser seien vier. Dass dies Kosten verursache, sei nicht weg- zudiskutieren – doch eine gute Versorgung nach den Regeln der Kunst habe eben ihren Preis.
Der Patient verlässt betreten die Praxis und die beiden Zahnärzte verschwinden in ihren jeweiligen Behandlungszimmern, ohne das Thema nochmals nachzubereiten.
Aufruf
Schildern Sie ihr Dilemma!
Haben Sie in der Praxis eine ähnliche Situation oder andere Dilemmata erlebt?
Schildern Sie das ethische Problem – die Autoren prüfen den Fall und nehmen ihn gegebenenfalls in diese Reihe auf.
Kontakt:
Prof. Dr. Ralf Vollmuth,
vollmuth@ak-ethik.de
Alle erschienenen Fälle sowie ergänzende Informationen zum Arbeitskreis Ethik finden Sie auf zm-online.de.
S. ist zwar durch das Auftreten seines älteren Kollegen eingeschüchtert, aber in der Sache nicht überzeugt. Am nächsten Morgen stellt ihm die zahnmedizinische Verwaltungsangestellte noch vor der Behandlung des ersten Patienten einen Anruf durch. Am anderen Ende der Leitung meldet sich zu seiner Überraschung W., der mit belegter Stimme angibt, Nachfragen zum gestrigen Gespräch und der angesprochen Therapieoption zu haben.
S. zögert: Was kann beziehungsweise sollte er antworten? Was schuldet er dem Patienten, was seinem Vorgesetzten?
Prof. Dr. Dr. Dr. Dominik Groß
Institut für Geschichte, Theorie und
Ethik der Medizin der RWTH Aachen
Klinisches Ethik-Komitee des
Universitätsklinikums Aachen MTI 2,
Wendlingweg 2, 52074 Aachen
dgross@ukaachen.de
Kommentar 1

Am Anfang steht das kollegiale Gespräch
Bei dieser Fallvignette werden drei Diskussionspunkte evident. 1. Wie sicher ist eigentlich eine Versorgung mit einem mittigen Einzelzahnimplantat im zahnlosen Kiefer bezogen auf die Langzeitbewährung und die prothetische Versorgung? Welcher der beiden Ärzte hat hier recht? 2. Welche Verpflichtung hat S. dem Patienten gegenüber, der ihm mit dem erneuten Anruf sein Vertrauen ausspricht? 3. Wie kann S. seiner ärztlichen Überzeugung gerecht werden, ohne zugleich seinen Vorgesetzten vor den Kopf zu stoßen?
Für diese Analyse, die auch ethische Dilemmata beinhaltet, bietet sich die sogenannte Prinzipienethik nach Beauchamp und Childress an. Hierbei werden vier ethische Prinzipien bewertet und gegeneinander abgewogen. Die Prinzipien (1) Patientenautonomie, (2) Nichtschadensgebot und (3) Wohltunsgebot zielen primär auf das Patientenwohl ab. Das vierte Prinzip Gerechtigkeit bezieht weitere Personengruppen, wie den Zahnarzt, die Familie oder die Solidargemeinschaft mit ein.
Patientenautonomie
Der Patient Erwin W. ist in der Lage, sehr klar und nachvollziehbar zu vermitteln, dass er mit der vorhandenen Prothese keine ausreichende Kaufähigkeit erzielt und seine mundbezogene Lebensqualität hierdurch maßgeblich eingeschränkt ist.
Gemeinsam mit dem Vorbehandler hat er bereits viel investiert, um die Funktion der Totalprothese zu verbessern. Der jetzige Behandlerwechsel lässt seinen hohen Leidensdruck und seine Entschlossenheit erkennen, das Problem sinnvoll lösen zu wollen. Ebenso zeigt der erneute Anruf am nächsten Tag bei S., wie stark sein Wunsch nach einer deutlichen Verbesserung der Situation ist. Daraus lässt sich schlussfolgern, dass W. unter Berücksichtigung seiner kleinen Rente und der geschilderten guten klinischen Bewährung des mittigen Einzelimplantats genau diese Versorgung wünscht und keine andere.
Nichtschadensgebot (Non-Malefizienz)
Hier ist der objektive Wissensstand von S. von der subjektiven Bewertung durch H. zu unterscheiden. S. hat sich über den aktuellen Stand dieser Therapieform informiert. So liegen dazu inzwischen auch prospektive randomisierte Studien vor, die eine Verbesserung der Lebensqualität, eine gute Langzeitbewährung für das Implantat und der Prothese sowie einen relativ geringen Nachsorgeaufwand aufzeigen. Da H. dieses Konzept als „blanken Unsinn“ bezeichnet, scheint er über die aktuelle Studienlage entweder nicht ausreichend informiert zu sein oder aber er hält die überschaubare Anzahl der vorliegenden Studien für noch nicht ausreichend für einen klinischen Routineeinsatz der Methode.
Dabei ist der Einwand von H. sicher nicht ganz unberechtigt. Denn zwei Implantate im zahnlosen Kiefer gelten heute als die vorhersagbare und zuverlässige Standardversorgung. Dies ist durch viele klinische Untersuchungen abgesichert. Weiter liegt belastbare Evidenz vor, dass die „Überlebensraten“ der Implantate bei vier Implantaten nochmals minimal besser sind als bei nur zwei Implantaten.
Wohltunsgebot (Benefizienz)
Man kann davon ausgehen, dass sich durch Implantation eines mittigen Implantats und einer Verankerung der Prothese über ein Druckknopfattachment die Kaufunktion, die Lebensqualität und damit auch das Wohlbefinden des Patienten stark verbessern werden. Unsicherheit bringt allerdings die von S. beschriebene ausgeprägte Alveolarkammatrophie mit sich. Denn in der aktuellen multizentrischen Studie dazu wurden nur Patienten eingeschlossen, die noch einen ausreichenden Alveolarkamm aufwiesen. Ob dieser bei W. noch gegeben ist, müsste eine weiterführende Befundung zeigen. Im Übrigen ist mit einem mittigen Implantat auch keine „Einbahnstraße“ beschritten. Falls der Patient damit nicht zurechtkommen sollte, bestünde immer noch die Option zweier weiterer Implantate in der Eckzahnregion. Drei Unterstützungsimplantate würden dann in jedem Fall eine ausreichende Stabilität der Prothese sicherstellen.
Gerechtigkeit
Dieser Aspekt spielt hier nur eine untergeordnete Rolle, da es sich bei dieser Versorgung um eine Privatleistung handelt und damit das Solidarsystem der Krankenkassen nicht belastet wird. Indirekt könnte diese Versorgung sogar zu einer Entlastung des Solidarsystems führen, da idealerweise Neuversorgungen mit Totalprothesen oder ständige Unterfütterungen nicht mehr so häufig notwendig sein dürften. Ob durch eine bessere Kaufunktion und damit eine bessere und reichhaltigere Ernährung allgemeinmedizinische Probleme bei dem Patienten in der Zukunft vermieden werden können, bleibt allerdings Spekulation.
Aber was kann beziehungsweise soll S. antworten? Was schuldet er dem Patienten, was seinem Vorgesetzten?
Da S. von seinem Vorgesetzten H. persönlich aufgefordert wurde, sich um seine Patienten mit zu kümmern und dieser Auftrag bezüglich W. auch nicht zurückgenommen wurde, sollte S. das vom Patienten gewünschte Telefongespräch auch in jedem Fall führen. Dies gilt besonders auch deshalb, weil der Patient mit dem Anruf letztendlich seine persönliche Arztwahl zum Ausdruck bringt, die ihm ja als Patient ohne Frage zusteht. Dieses S. entgegengebrachte Vertrauen sollte in keinem Fall enttäuscht werden.
Im Telefonat sollten die unterschiedlichen Versorgungsformen – von keinem bis hin zu vier Implantaten – erneut sorgfältig gegeneinander abgewogen werden, ohne dabei die beiden unterschiedlichen Standpunkte der Ärzte und die emotionale Komponente von H. zu thematisieren. Die beiden letztgenannten Punkte sind für einen guten kollegialen Umgang zwischen den beiden Ärzten eine absolute Selbstverständlichkeit und dienen auch einer guten Außenwirkung der Praxis selbst.
Egal für welche Option sich W. nach dieser neutralen und umfänglichen Aufklärung entscheidet, sollte S. die weiteren Maßnahmen offenlassen. Er sollte dem Patienten allerdings anbieten, die neue Faktenlage zwischen den beiden Ärzten zu besprechen und anschließend ein gemeinsames Gespräch zwischen dem Patienten und beiden Ärzten zu vereinbaren.
Sofern W. in diesen Vorschlag einwilligen sollte, würde S. im nächsten Schritt ein kollegiales Gespräch mit H. suchen, um dort die aktuelle Sachlage neutral darzulegen. Ein wichtiger Bestandteil sollte die Darlegung der aktuellen Studienlage zum mittigen Einzelzahnimplantat im zahnlosen Unterkiefer sein. Auf dieser Grundlage gibt es meines Erachtens zwei zielführende Optionen. Wenn die vorliegende Evidenz H. überzeugt, sprächen alle vier Prinzipien dafür, in diesem Fall das mittige Einzelimplantat in der Praxis von H. durchzuführen. Die Übergabe des Patienten an S. könnte sich als sinnvoll erweisen, da der Patient offensichtlich zu ihm das größere Vertrauen hat.
Wenn H. allerdings im Hinblick auf das Nichtschadensgebot die doch noch verhältnismäßig geringe Anzahl von Studien sehr stark gewichtet und in Bezug auf das Wohltunsgebot die Unsicherheit wegen des stark atrophierten Kieferkamms sehr hoch einstuft, wird er dieses Versorgungskonzept weiterhin ablehnen. In diesem Fall wären zwei Wege denkbar: Da S. sich in einigen Monaten in eigener Praxis selbstständig machen möchte, könnte er den Patienten im Einvernehmen mit H. „mitnehmen“ und die Therapie dann dort selbst durchführen. Alternativ könnte man den Patienten an einen Kollegen überweisen, der vom mittigen Einzelzahnimplantat überzeugt ist und die Behandlung in dieser Praxis durchführt.
Univ.-Prof. Dr. Stefan Wolfart
Zentrum für Implantologie Universitätsklinikum Aachen,
Medizinische Fakultät RWTH Aachen University
Pauwelsstr. 30, 52074 Aachen
swolfart@ukaachen.de
Kommentar 2

Neben der Evidenz zählt auch die Erfahrung
Der in der Vignette beschriebene Fall ist in vielerlei Hinsicht klassisch und stellt den jungen Kollegen vor klinisch-ethische Entscheidungen, aber auch die Loyalität zu seinem Arbeitgeber ist zu berücksichtigen.
Bei dem 78-jährigen W. wurden zwar in den vergangenen Jahren zwei neue Prothesen und mehrere Unterfütterungen durchgeführt; dies heißt jedoch nicht automatisch, dass die Unterkieferprothese optimal gestaltet und der starken Kieferkammatrophie angepasst ist. Der zunehmende Erhalt der eigenen Zähne bis in ein höheres Lebensalter hat zur Abnahme der Versorgung mit Totalprothesen in der zahnärztlichen Praxis geführt, wodurch leider viel klinische Kompetenz verloren ging. Viele Kollegen fertigen nur noch selten Totalprothesen an; sie überweisen diese Patienten lieber einem „alten Hasen“ als mit ihren eigenen Versuchen Zeit zu verlieren.
Die erste Maßnahme des jungen Kollegen sollte daher sein, die Qualität der vorhandenen Prothese zu beurteilen, denn auch eine implantatgetragene Unterkiefertotalprothese muss funktionell optimal gestaltet sein, um die Implantate nicht zu gefährden
Nun gehen wir einmal davon aus, dass die Prothese von W. funktionell optimal gestaltet war und seine Kauprobleme wirklich und ausschließlich durch den stark atrophierten Unterkieferkamm bedingt sind. In dieser klinisch recht häufig auftretenden Situation können Implantate eine signifikante Verbesserung darstellen. Gerade die implantatgetragene Deckprothese ist in der Wissenschaft umfangreich untersucht, und die funktionellen Verbesserungen sind bestens dokumentiert. Hinzu kommt die Verbesserung der mundgesundheitsbezogenen, aber auch der allgemeinen Lebensqualität. Eine kleine Intervention hat also einen Effekt, der weit über die Mundhöhle hinausgeht und nachhaltig das Leben des Patienten verändert.
S. kennt die diesbezügliche Literatur aus seiner Zeit in der Uni und jetzt auch noch von seinem kürzlich besuchten Fortbildungskurs. Klinische Studien zu Unterkieferprothesen mit einem zentral eingebrachten Implantat mit Knopfanker zeigen über einen Beobachtungszeitraum von fünf Jahren ausgezeichnete Überlebensraten für das Implantat und eine hohe Patientenzufriedenheit. S. ist zu Recht überzeugt, dass auch ältere Patienten an den Fortschritten in der Zahnheilkunde teilhaben und nicht als „zu alt“ abgestempelt werden sollten. Die Überlebensraten von Implantaten bei alten und auch sehr alten Patienten sind durchaus vergleichbar mit denjenigen bei jüngeren Patienten.
Durch das vorgestellte Behandlungskonzept mit einem zentralen Implantat im Unterkiefer könnte er dem Patienten zu einem moderaten Preis eine im Vergleich zum konventionellen, schleimhautgetragenen Zahnersatz funktionell hochwertigere Unterkieferprothese anbieten.
Sein Chef H. bezeichnet das betreffende Implantatkonzept jedoch als experimentell und möchte es nicht in seiner Praxis angewendet wissen. Zudem tritt er barsch auf und verschüchtert seinen jungen Kollegen. „Wer schreit, hat Unrecht“ weiß dieser von seinen Eltern, und so misstraut er dem Urteil des älteren Kollegen, obwohl er Argumenten gegenüber grundsätzlich offen ist.
Aber hat der ältere Kollege möglicherweise aufgrund seiner Erfahrung ein Wissen, das der junge nicht in der Bibliothek gefunden hat? Oder gibt es noch Aspekte, die wichtig, aber nicht ausreichend erforscht sind? So ist richtig, dass es bisher nicht untersucht ist, ob bei einem zentral eingebrachten Implantat der zusätzliche Freiheitsgrad (die Prothese kann sich um das Implantat drehen) nicht eine verstärkte Resorption der posterioren Kieferkammabschnitte, besonders der lateralen Anteile der Alveolarfortsätze, verursacht. Auch ist die Evidenzlage bezüglich des prothetischen Nachsorgebedarfs noch nicht eindeutig. Einige Studien berichten von zahlreichen Prothesenfrakturen im Bereich des Implantats, andere bestätigen dies nicht. Einzelne Patienten sind trotz anfänglichem Enthusiasmus bereits nach einem Jahr wieder unzufrieden mit ihrer Versorgung.
Der ältere Kollege könnte zudem Argumente einbringen, die eher einer langjährigen „prothetischen Intuition“ entspringen als wissenschaftlicher Evidenz. Warum ein Implantat setzen, wo die Natur den Unterkiefer mit einer Sutur und anatomischen Strukturen wie einem lingualen Inzisalkanal versehen hat? Warum dort ein Implantat setzen, wo am wenigsten Platz für das Attachment ist? Der Unterkieferschneidezahnbereich einer Prothese ist in der Regel schmal, die Implantatverankerung könnte die linguale Prothesenform unnatürlich verdicken. Und vor allem: Warum eine Prothese dort unterstützen, wo gar keine Kaukräfte auftreten?
Natürlich ist S. in der Behandlungsplanung und -durchführung den Regeln der zahnärztlichen Kunst und seinem professionellen Gewissen verpflichtet. Sollte H. auf der Position beharren, dass S. gegen besseres Wissen behandelt, so kann man Letzterem nur anraten, die Praxis zu wechseln.
In der vorliegenden Situation tut der junge Assistent S. jedoch gut daran, für die klinische Therapieentscheidung zusätzlich zur vorhandenen wissenschaftlichen Evidenz die Erfahrung seines älteren Kollegen zu berücksichtigen. Er könnte das Implantat anstelle an der zentralen Unterkieferregion in der Eckzahnregion der Kauseite des Patienten setzen. So wäre das Implantat näher am Kauzentrum lokalisiert und hätte eine bessere Stützfunktion beim Kauen. Auch ist in der Eckzahnregion mehr Platz für die Suprastruktur, da die Prothese hier voluminöser ist. Sollte der Patient mit dem Halt der Prothese mittel- oder langfristig nicht zufrieden sein, so wäre es ohne Kompromiss bezüglich der Implantatposition zu einem späteren Zeitpunkt möglich, ein weiteres Implantat zu setzen. Mit diesem Konzept wären die Argumente des Praxisinhabers H. und des jungen Kollegen S. jeweils berücksichtigt und ein Konflikt könnte umgangen werden.
S. sollte also den Anruf des Patienten annehmen und ihn zu einer neuerlichen Besprechung des Therapieplans, gemeinsam mit seinem Vorgesetzten H., einladen. Nur in einem persönlichen Gespräch und nach klinischer Untersuchung des Patienten und Analyse der anatomischen Gegebenheiten kann ein sowohl evidenzbasierter als auch klinisch fundierter Behandlungsplan erstellt werden. Gerade bei zahnlosen Patienten ist es wichtig, die Wünsche und Erwartungen des Patienten zu eruieren und mit den realistischen restaurativen Möglichkeiten in Einklang zu bringen.
Prof. Dr. Dr. Frauke Müller
Division de gérodontologie et prothèse adjointe,
Clinique universitaire de médecine dentaire, CMU,
1 rue Michel-Servet, CH-1211 Genève 4
frauke.mueller@unige.ch
Kommentar 3
Hier ist Diplomatie gefragt
Im geschilderten Szenario ergibt sich für S. eine komplexe Dilemmasituation: Er übernimmt die Behandlung beziehungsweise Beratung eines Patienten seines Chefs und gelangt in dieser Funktion in die Garantenstellung gegenüber dem Patienten. Sein Fokus muss also darauf liegen, alles zu tun, um dem Patienten und dessen Wohl gerecht zu werden. S. erfüllt diese Funktion, indem er dem Rentner für die Versorgung des zahnlosen Unterkiefers mit einem mittigen Einzelimplantat mit Kugelkopfanker eine Therapie vorschlägt, die zwar nicht als „Goldrand-Lösung“ gelten mag, jedoch als „frugale prothetische Intervention“ sehr wohl ihre Berechtigung hat (siehe Matthias Kern et al.: Minimierter Aufwand – hoher Nutzen: 44 praxisrelevante Beispiele: Frugale Methoden in der prothetischen Zahnmedizin, zm 109 [2019], S. 2398–2404).
Auf der anderen Seite steht der Praxisinhaber, der ganz offensichtlich mit dieser Therapieoption nicht vertraut ist und sie deshalb (und möglicherweise auch im Hinblick auf wirtschaftliche Erwägungen im Sinne einer Umsatzsteigerung) kategorisch verwirft. Durch das harsche Auftreten von H. kommt es zu einer unschönen konfrontativen Situation, der sich die Beteiligten zunächst ohne klärendes Gespräch entziehen. Dennoch scheint die dargelegte Behandlungsoption für den Patienten so überzeugend gewesen zu sein, dass er – obwohl durch das Gespräch vom Vortag noch peinlich berührt – abermals mit S. Kontakt aufnimmt.
Oberstarzt Prof. Dr. Ralf Vollmuth | Bayer
Bei der Frage, wie sich S. in dieser Situation aus ethischer Sicht richtig verhalten kann, helfen wiederum die Kriterien der sogenannten Prinzipienethik nach Beauchamp und Childress.
Benefizienz
So ist zunächst das Nichtschadensgebot (Non-Malefizienz) zu betrachten, das hier eng mit dem Wohltunsgebot (Benefizienz) in Beziehung steht. Patient W. hat trotz mehrfacher zahnärztlicher Intervention aufgrund der ausgeprägten Alveolarkammatrophie des Unterkiefers massive Probleme mit dem Halt seiner Prothese, was sich negativ auf seine Lebensqualität auswirkt. Aufgrund seiner finanziellen Situation kommt eine teure implantatgetragene Versorgung nicht infrage, so dass die von S. dargelegte „frugale Methode“ geeignet ist, durch eine damit gut verankerte Prothese zum einen die Gebisssituation adäquat wiederherzustellen und zum anderen das Wohlbefinden des Patienten zu steigern.
Nichtschadensgebot
Schaden würde dem Patienten hingegen, wenn er aus finanziellen Gründen nicht versorgt werden könnte. Zwar hat H. grundsätzlich recht, dass eine Praxis kein „Experimentierfeld“ ist, jedoch ist dies hier gar nicht das Thema, da sich um ein etabliertes Verfahren handelt.
Patientenautonomie
Um dem Anspruch von W. auf Wahrung seiner Patientenautonomie gerecht zu werden, ist S. verpflichtet, die Nachfragen zu beantworten und gegebenenfalls auch die entsprechende Therapieoption weiterzuverfolgen. (Diese Verpflichtungen gelten übrigens auch für H., da er sich weder ethisch noch rechtlich auf die Position zurückziehen kann, nur über ihm genehme oder geläufige Therapie- optionen aufzuklären).
Gerechtigkeit/Fairness
Das Prinzip Gerechtigkeit/Fairness betrifft nun vor allem das Verhältnis von H. zu seinem Assistenten S.: Als Praxisinhaber kann H. selbstverständlich eine „Praxisphilosophie“ oder Behandlungskonzepte für seine Praxis festlegen, die auch angestellten Zahnärztinnen und Zahnärzten einen gewissen Handlungskorridor vorgeben. Dies wäre aber auch vor der Einstellung entsprechend zu kommunizieren, um die ärztliche Freiheit des Angestellten nicht zu beschneiden.
Im vorliegenden Fall reagiert H. aus nicht eindeutig nachvollziehbaren Gründen – sei es aus Unwissenheit über die Therapieoption oder aus wirtschaftlichen Motiven – irrational und bringt dadurch seinen nach fünf Jahren Berufstätigkeit durchaus erfahrenen Assistenten wie auch den Patienten in eine unangenehme Situation. Diese so stehen zu lassen und W. mit seinen Nachfragen abzuweisen, würde nicht nur der ärztlichen Fürsorgepflicht widersprechen, sondern es würden auch Rechte und das berufliche Selbstverständnis von S. berührt, da er hierbei seine eigene fachliche Kompetenz und den Einsatz für den Patienten hintanstellen müsste. Letztlich würde er durch dieses Verhalten auch der Praxis und damit H. schaden.
Fazit
Leider ist durch das ungeschickte Verhalten von H. bereits eine schwierige Situation entstanden, die aber mit etwas diplomatischem Gespür durchaus zu retten ist. So schuldet S. dem Patienten W. auf die Nachfrage eine ehrliche und zielführende Antwort – jedes Lavieren würde nicht nur das Vertrauensverhältnis belasten, sondern aus den dargelegten Gründen sowohl gegen das Prinzip der Patientenautonomie als auch gegen das Nichtschadensgebot und das Wohltunsgebot verstoßen.
Seinem Vorgesetzten gegenüber ist S. wiederum zur Kollegialität und Loyalität verpflichtet, auch wenn das Verhalten von H. selbst in der Situation am Vortag nicht kollegial gewesen ist. S. wäre zu raten, mit W. zunächst einen sehr zeitnahen telefonischen oder persönlichen Gesprächstermin (möglichst am gleichen Tag) zu vereinbaren, der ihm jedoch die Möglichkeit eröffnet, vorher den Fall und auch die Situation noch einmal in Ruhe mit H. zu besprechen. So könnte S. den Bedürfnissen des Patienten gerecht werden, sein eigenes Gesicht wahren und sich auch gegenüber seinem Vorgesetzten angemessen und korrekt verhalten.
Oberfeldarzt Dr. André Müllerschön | privat
Sollte H. auf seiner Ansicht beharren, erscheint es aus ethischer Sicht geboten (auch dies sollte zwischen S. und H. thematisiert werden), W. an eine Praxis zu verweisen, in der die für ihn angemessene Therapieoption angeboten wird. Dabei sollte S. jedoch nicht seine eigene Praxisneugründung im Blick haben, da dies gegenüber H. nicht kollegial und loyal wäre – es sei denn, dieser Hinweis kommt von H. selbst oder ist einvernehmlich mit ihm abgestimmt.
Oberstarzt Prof. Dr. Ralf Vollmuth
Zentrum für Militärgeschichte und
Sozialwissenschaften der Bundeswehr
Zeppelinstr. 127/128, 14471 Potsdam
vollmuth@ak-ethik.de
Oberfeldarzt Dr. André Müllerschön
Sanitätsversorgungszentrum Neubiberg
Werner-Heisenberg-Weg 39
85579 Neubiberg
andremuellerschoen@bundeswehr.org




