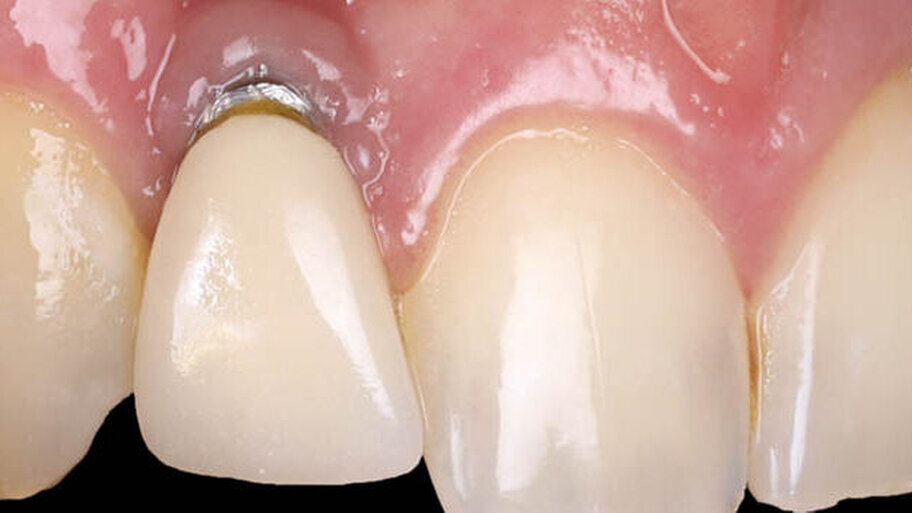
Ist eine Rezessionsdeckung am Implantat vorhersagbar möglich?
Die Implantattherapie hat sich als verlässliche Option zum Ersatz fehlender Zähne etabliert. Dennoch können eine Reihe von Komplikationen auftreten. Unter anderem gehören zu diesen zunehmend Rezessionen – die auch als periimplantäre Weichgewebedehiszenzen/-defizite (Peri-implant soft tissue dehiscences/deficiences = PSTDs) bezeichnet werden. Das Freiliegen von transmukosalen Abutment- oder aber sogar von Implantatoberflächen (zumeist Titan) ist für Patienten oftmals nicht akzeptabel, insbesondere in der ästhetischen Zone. Als prädisponierende Faktoren für PSTDs gelten eine zu weit bukkale Implantatpositionierung, eine reduzierte Mukosadicke und wenig oder gar keine keratinisierte beziehungsweise befestigte Mukosa. Therapieansätze umfassen zumeist die Transplantation von Weichgewebe, um das periimplantäre Weichgewebe zu augmentieren und dessen Phänotyp zu modifizieren, was positiv mit periimplantärer Gesundheit und ästhetischer Zufriedenheit korreliert ist. Eine aktuelle Klassifikation von PSTDs [Zucchelli et al., 2019] postuliert, dass nur Klasse I und II PSTDs mit alleiniger Weichgewebstransplantation therapiert werden können.
Schwerere PSTDs (Klasse III und IV) seien hingegen nur mit einem aufwändigen interdisziplinären Vorgehen, das zumeist zusätzlich eine prothetische Neuversorgung und mitunter sogar eine Implantatentfernung und erneute Implantation in richtiger Position erforderlich macht, zufriedenstellend zu korrigieren.
Dementsprechend war es das Ziel der vorliegenden Studie erstmalig zwei bislang zumeist nur in Fallberichten oder -serien beschriebene chirurgische Vorgehensweisen, den koronalen Verschiebelappen und die Tunneltechnik, bezüglich ihrer Effektivität der Behandlung von Klasse II PSTDs in einer randomisierten Studie zu vergleichen.
Material und Methode
28 Studienteilnehmer, die sich mit singulären Implantaten (nicht in Molarenposition) mit Klasse II PSTDs vorstellten, wurden rekrutiert und randomisiert, um ein Bindegewebstransplantat (CTG) zu erhalten, das entweder mit einem koronalen Verschiebelappen (CAF) oder der Tunneltechnik (TUN) gedeckt wurde. Der primäre Endpunkt der Studie war der Prozentsatz der mittleren PSTD-Deckung nach zwölf Monaten. Zu den sekundären Endpunkten gehörten die Häufigkeit einer vollständigen PSTD-Deckung, Veränderungen der keratinisierten Mukosabreite (KMW) und der horizontalen Mukosadicke (MT), die mit transgingivaler Sondierung, optischem 3-D-Scanning und Ultraschall ermittelt wurden. Darüber hinaus fand eine professionelle ästhetische Bewertung statt und es wurden Patientenangaben (Patient-Reported Outcome Measures, PROMs) hinsichtlich ihrer Zufriedenheit mit dem erzielten Ergebnis ausgewertet.
Ergebnisse
Nach zwölf Monaten betrug die mittlere PSTD-Deckung der CAF- und TUN-Gruppen 90,2 Prozent beziehungsweise 59,7 Prozent (p = 0,03). CAF-behandelte Stellen zeigten eine wesentlich höhere Häufigkeit der vollständigen PSTD-Deckung (p = 0,07), zusammen mit einem signifikant größeren Zuwachs an KMW (p = 0,01), einem Anstieg der MT (p = 0,02), einem volumetrischen Gewinn (p < 0,01) und besseren professionell bewerteten ästhetischen Ergebnissen (p = 0,01). Beide Interventionen zeigten eine Verbesserung der patientenberichteten Ästhetik und eine Verringerung des Unbehagens vor dem Erscheinungsbild des Implantats im Vergleich zum Ausgangswert, wobei die CAF-Gruppe auch hier deutlich höhere Werte erzielte (p = 0,03 für beide PROMs).
Diskussion
Die vorliegende Studie ist vermutlich die erste randomisierte Studie überhaupt, welche in dieser Indikation die Effekte von zwei unterschiedlichen chirurgischen Techniken in Verbindung mit einem Bindegewebstransplantat verglichen hat. Auch hat sie weitere Stärken: zur besseren Generalisierbarkeit der Ergebnisse und um die Vergleichbarkeit mit späteren Studien zu ermöglichen, wurden die Defekte entsprechend einer aktuellen Klassifikation standardisiert ausgewählt. Eine Entfernung der Suprakonstruktion – auch wenn sie im Einzelfall möglich gewesen wäre und eventuell noch bessere Ergebnisse erbracht hätte - war nicht erlaubt. Tatsächlich sind auch im klinischen Alltag implantatgetragene Kronen oftmals fest zementiert und können nicht entfernt werden, um das chirurgische Vorgehen zu erleichtern. Interessanterweise waren bisher bei Rezessionen an natürlichen Zähnen vergleichbare Resultate mit beiden der untersuchten Techniken gefunden worden und die Autoren spekulieren über die Ursachen, warum dies an Implantaten offensichtlich anders sei. Eine weitere Stärke der Studie liegt darin, dass unterschiedliche diagnostische Verfahren zur Bewertung der Verbesserung der Weichgewebsdimension zum Einsatz kamen und ähnliche Ergebnisse zeigten, was den Unterschied zwischen beiden chirurgischen Techniken betraf. Auch ist die Einbeziehung von Patientenangaben (PROMs) sicherlich als ein großes Plus anzusehen.
Bedeutung für die Praxis
Die Ergebnisse der vorliegenden Studie zeigen, dass bei singulären periimplantären Weichgewebedehiszenzen/-defiziten der Klasse II eine Weichgewebeaugmentation mittels Bindegewebstransplantat vom Gaumen sowohl in Verbindung mit einem koronalem Verschiebelappen (CTG + CAF) als auch mit der Tunneltechnik (CTG + TUN) zu einer Verbesserung der klinischen Situation führt. Im Vergleich der beiden Vorgehensweisen ergaben sich allerdings die folgenden Unterschiede:
CAF + CTG resultierte in einer überlegenen PSTD-Deckung.
CAF + CTG führte zu einem größeren Zuwachs an KMW und MT.
CAF + CTG erzielte auch aus Patientensicht bessere Ergebnisse.
Obwohl sowohl CAF + CTG als auch TUN + CTG für die Behandlung isolierter PSTDs der Klasse II eingesetzt werden können, wird CAF aufgrund seiner besseren klinischen, ästhetischen und volumetrischen Ergebnisse und PROMs gegenüber TUN bevorzugt. Studien mit einem längeren Nachbeobachtungszeitraum sind nun erforderlich, um die Stabilität der Ergebnisse bewerten zu können.
Die Studie:
Tavelli L, Majzoub J, Kauffmann F, Rodriguez M V, Mancini L, Chan H-L, Kripfgans OD, Giannobile WV, Wang H-L, Barootchi S (2023) Coronally advanced flap versus tunnel technique for the treatment of peri-implant soft tissue dehiscences with the connective tissue graft: A randomized, controlled clinical trial. Journal of Clinical Periodontology 50, 980–995. doi. org/10.1111/jcpe.13806.
Literaturliste
Zucchelli G, Tavelli L, Stefanini M, Barootchi S, Mazzotti C, Gori G, Wang H-L (2019) Classification of facial peri-implant soft tissue dehiscence/deficiencies at single implant sites in the esthetic zone. Journal of Periodontology 90:1116–1124. doi.org/10.1002/JPER.18-0616.