Vom Papillom zum Karzinom – Folgen einer Therapieverzögerung
Im Februar 2024 stellte sich ein 68-jähriger Patient nach Überweisung durch den Hauszahnarzt aufgrund einer Raumforderung der Zunge erstmals in der Ambulanz für Mund-, Kiefer- und Gesichtschirurgie der Universitätsmedizin Mainz vor. Der Befund am rechten Zungenrand bestand bereits seit mehreren Monaten, möglicherweise sogar seit mehreren Jahren und zeigte zuletzt eine deutliche Größenprogredienz. Die allgemeine Anamnese des Patienten war unauffällig, Vorerkrankungen bestanden nicht und auch eine Dauermedikation wurde nicht eingenommen.
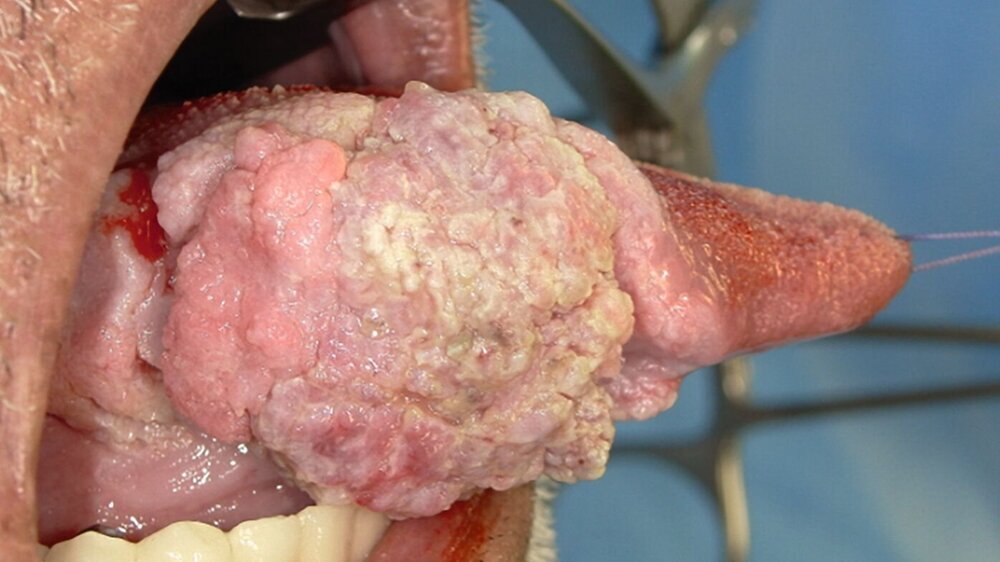
In der klinischen Untersuchung imponierte ein palpatorisch derber, exulzerierender Befund von circa 5 cm Größe am rechten Zungenrand ohne Mittellinienüberschreitung (Abbildung 1a). Die obligate Probeexzision ergab den histopathologischen Befund eines plattenepithelialen Papilloms mit erosiv-fluorider Entzündung ohne Hinweis auf Malignität. CT-morphologisch zeigte sich eine inhomogen vaskularisierte Läsion (28 mm × 17 mm × 10 mm) ohne Osteolyse oder pathologisch vergrößerte Lymphknoten (Abbildung 1b). Die empfohlene chirurgische Resektion wurde jedoch vom Patienten abgelehnt. Stattdessen entschied er sich nach Konsultation eines Heilpraktikers für einen homöopathischen Therapieansatz.
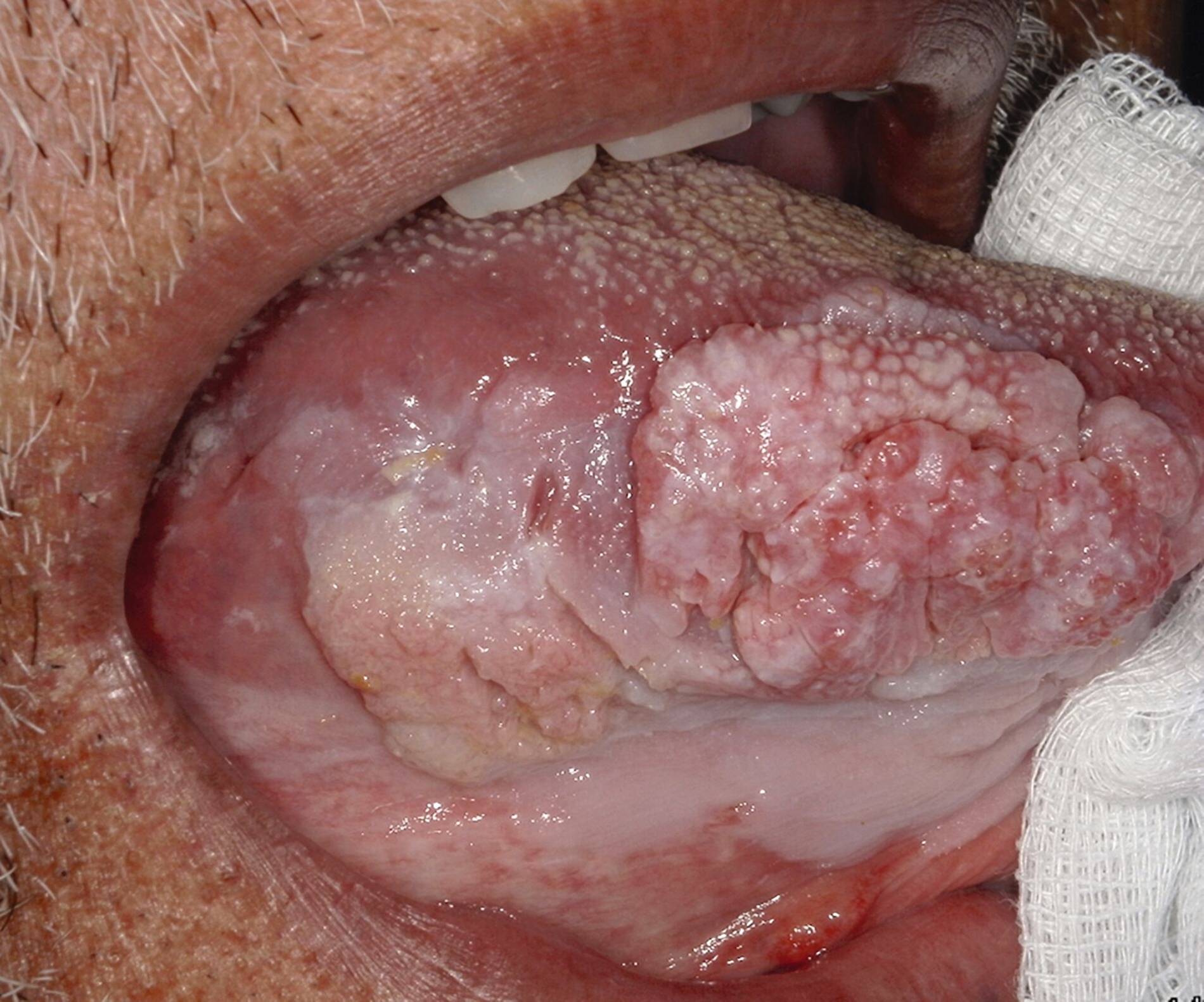
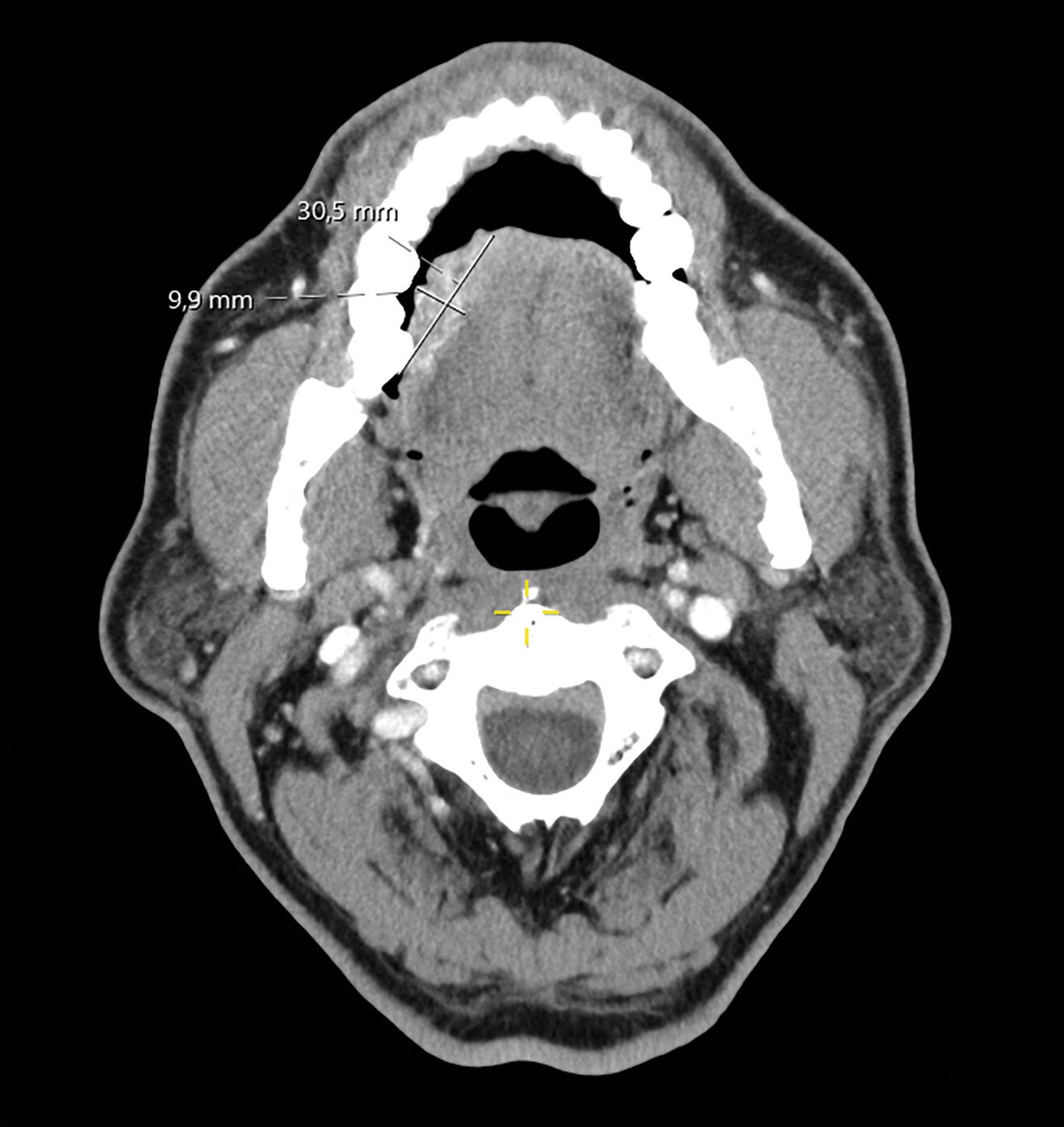
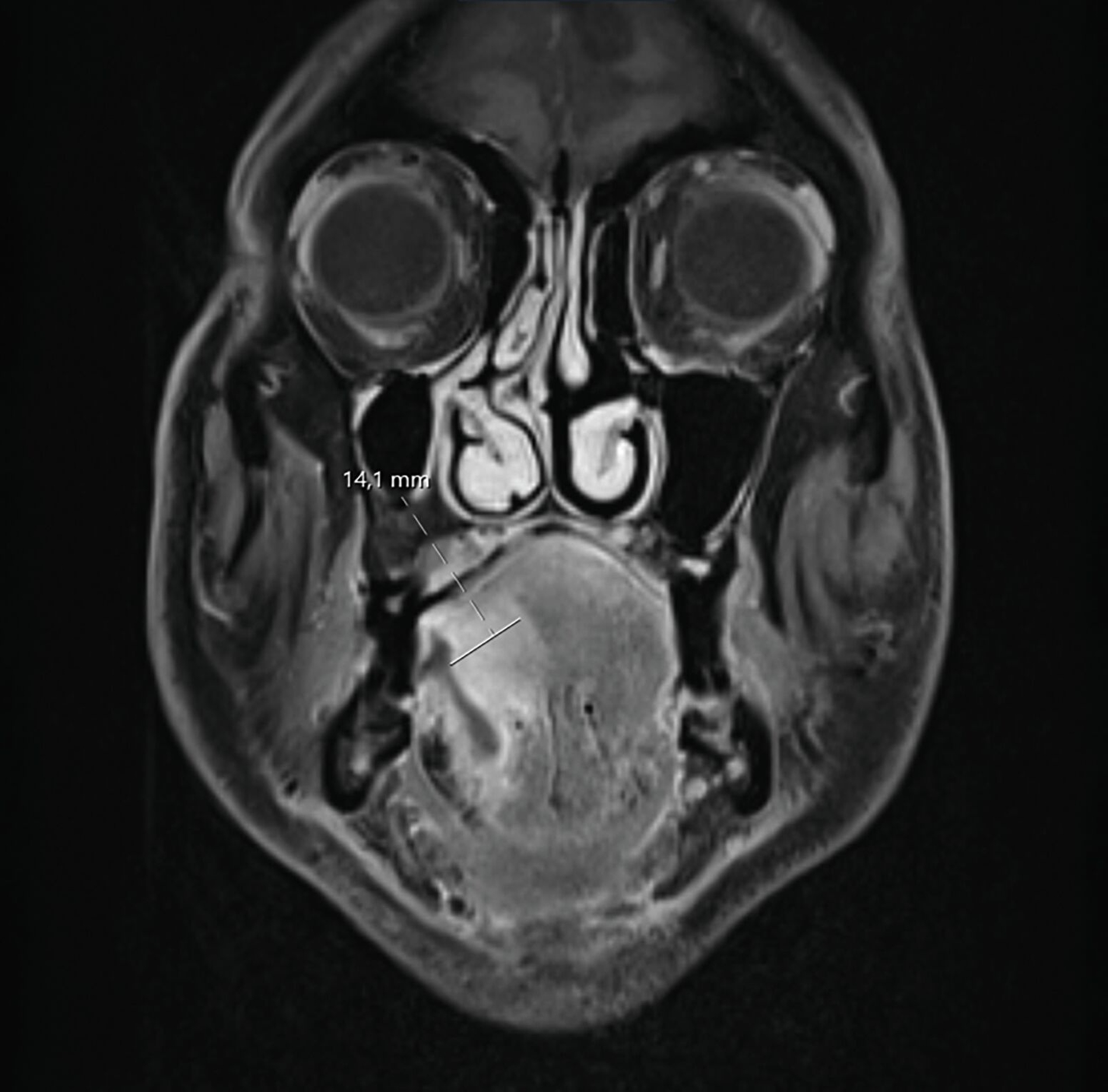
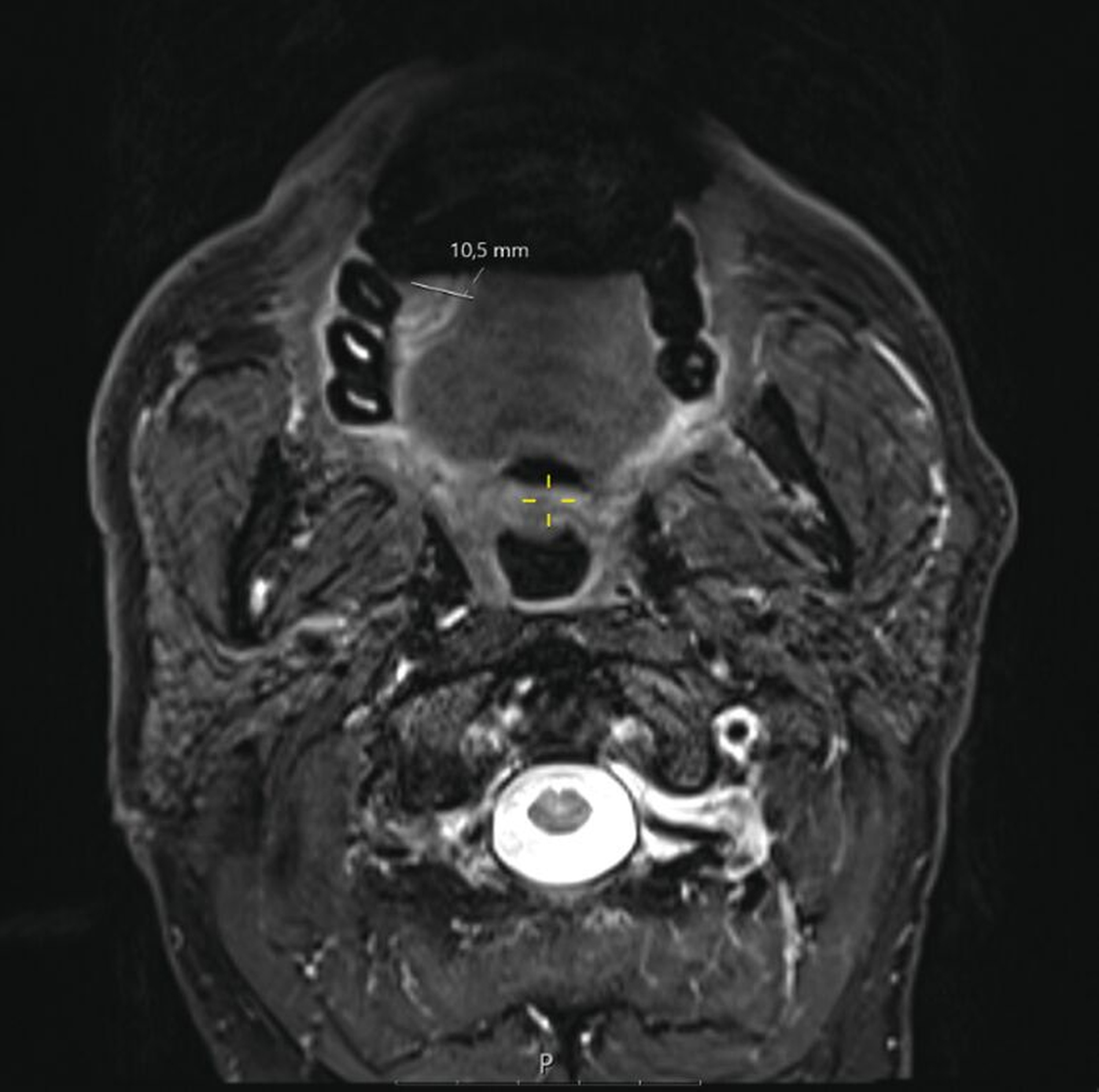
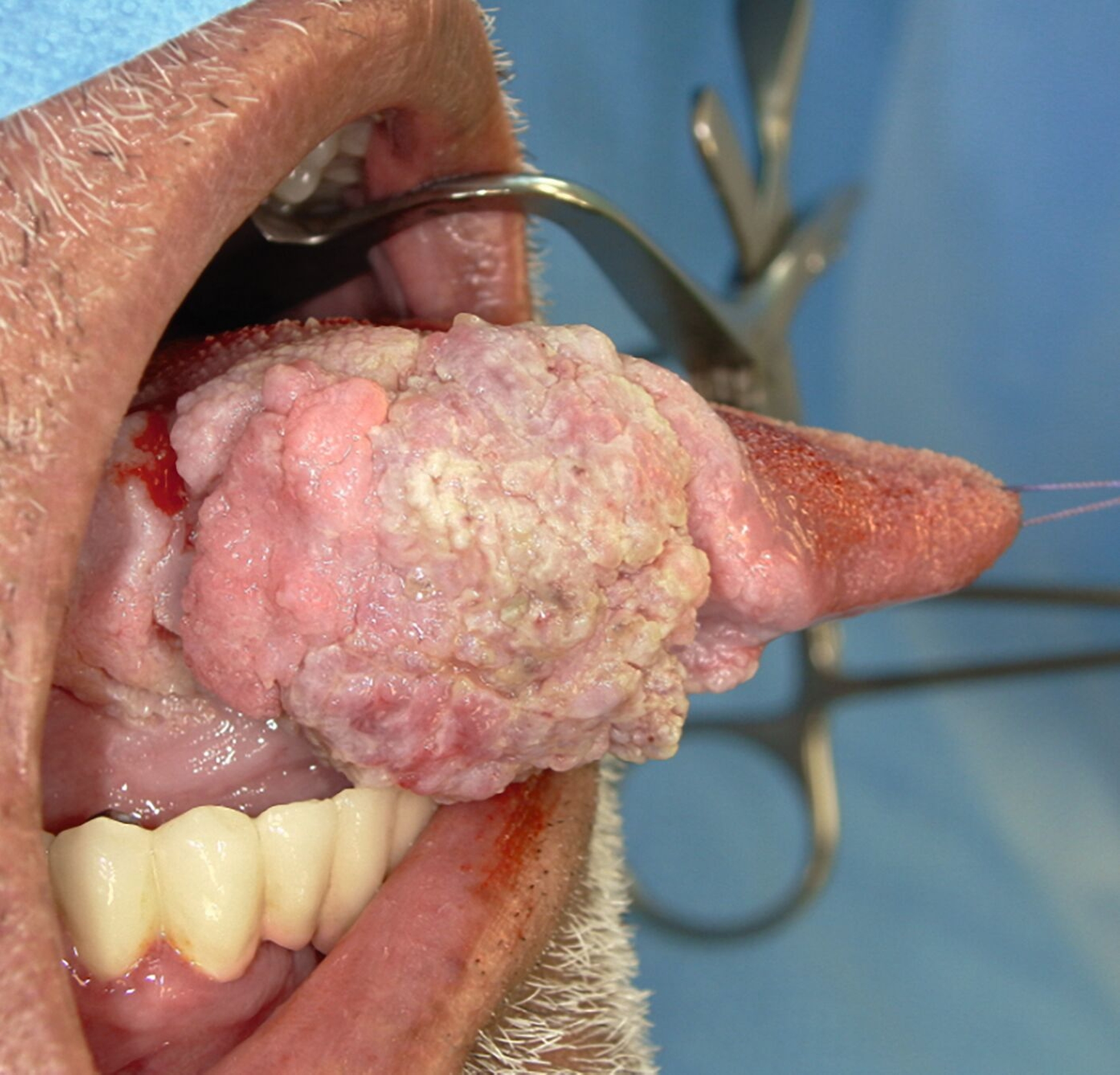
Ein Jahr später, im Februar 2025, stellte sich der Patient nach frustraner alternativmedizinischer Therapie erneut in der Universitätsklinik vor. Klinisch bestand nun eine deutliche Größenzunahme mit Annäherung an die Mittellinie (Abbildung 2). Die durchgeführte Bildgebung mittels MRT war aufgrund großer Ausleuchtungsartefakte der Zahnprothetik nur teilweise verwertbar. Allerdings zeigte sich der beschriebene Befund in T1-Richtung mit einer Tumordicke von circa 10 mm und einer Infiltrationstiefe von 5 mm (Abbildung 3).
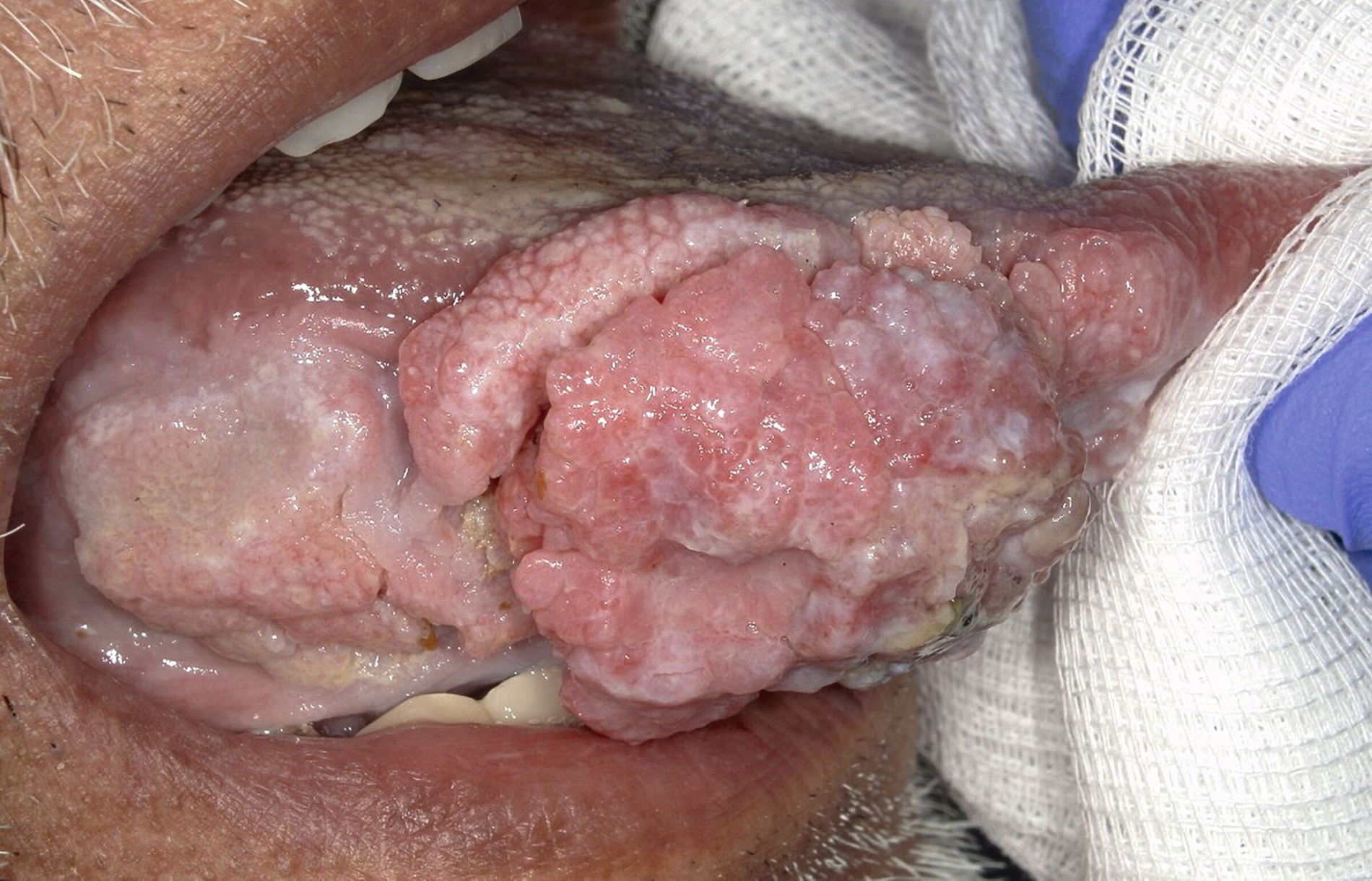
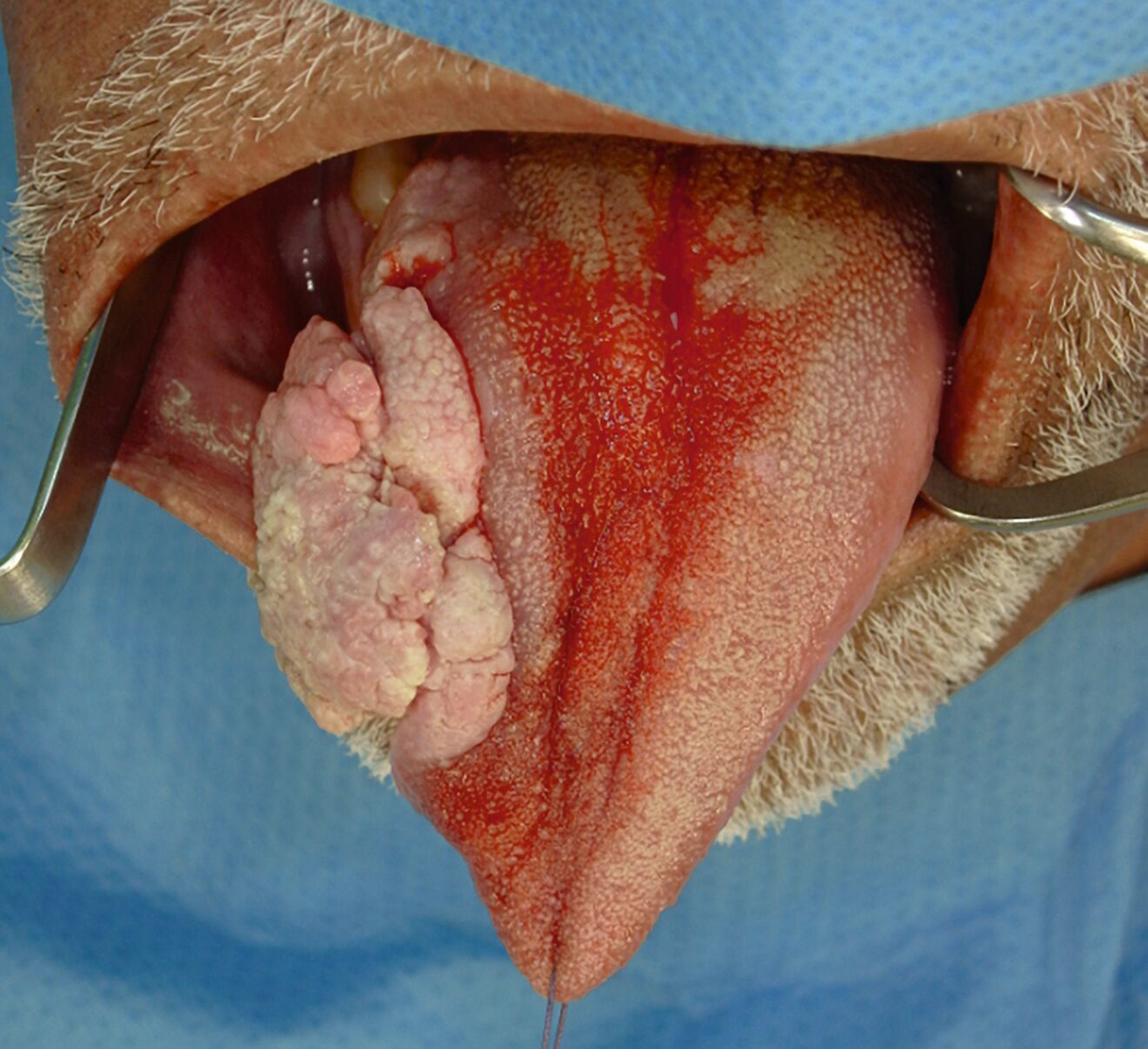
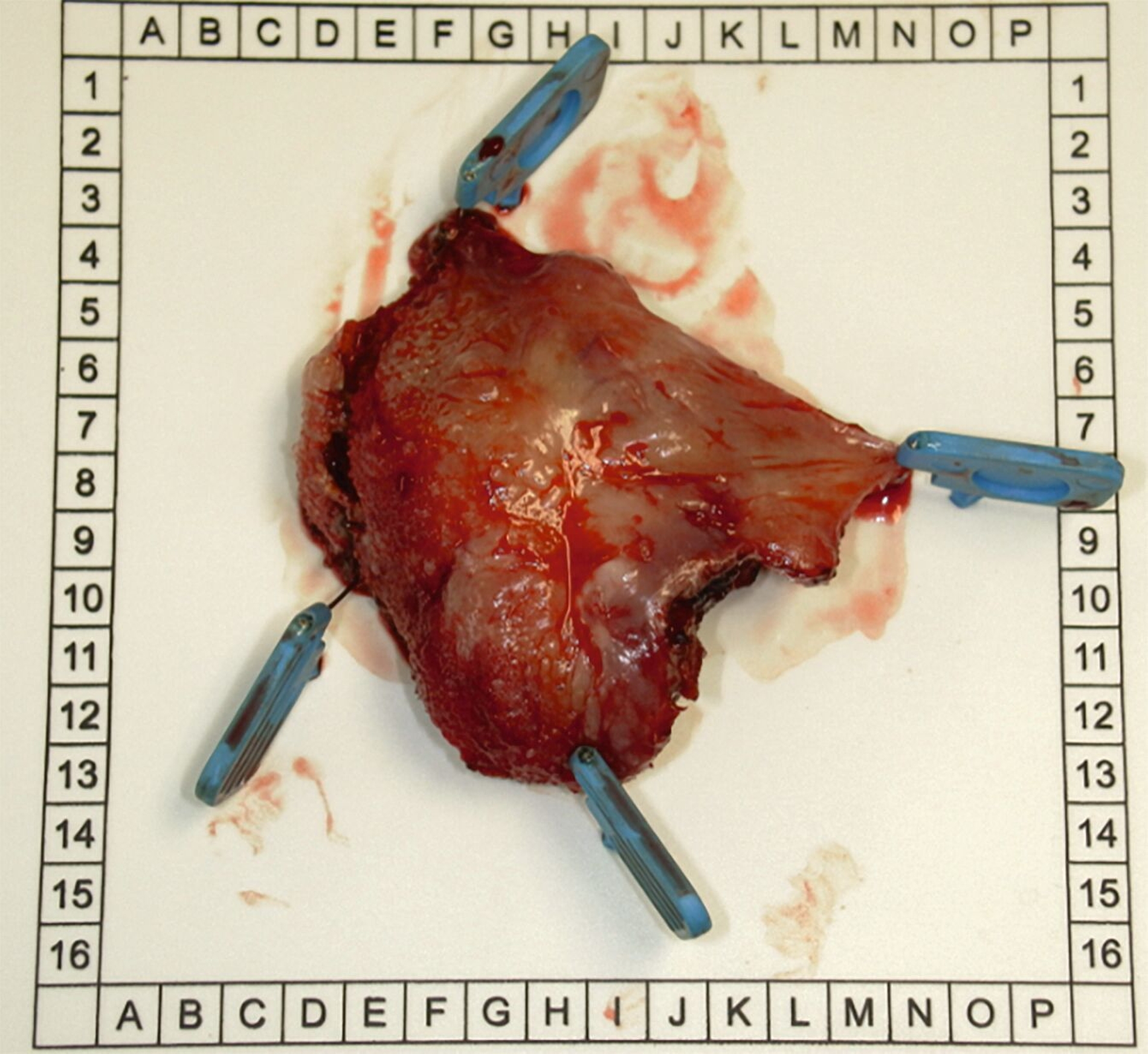
Wiederholte Probeexzisionen bestätigten erneut den Papillomnachweis ohne zelluläre Dysplasien oder Anhalt für Malignität. Aufgrund der klinischen Progredienz erfolgte nun die vollständige Exzision in Intubationsnarkose (Abbildung 4). Nach histopathologischer Aufarbeitung zeigte sich ein 5 cm großes, gut differenziertes, verruköses Plattenepithelkarzinom des rechten Zungenrandes.
Da das papillomatös verbreiterte Epithel die Absetzungsränder erreichte, konnte histologisch nicht sicher zwischen Ausläufern des Karzinoms und der verrukösen Leukoplakie unterschieden werden. Dementsprechend wurde der Tumor als pT3 Rx klassifiziert und nach Komplettierung des Stagings gemäß der Empfehlung des interdisziplinären Tumorboards, die operative Tumortherapie im Sinne einer temporären Tracheotomie, Zungenteilresektion rechts, beidseitigen Neck Dissection sowie primären Rekonstruktion mit mikrovaskulärem Radialis-Transplantat durchgeführt.
Der postoperative Verlauf gestaltete sich komplikationslos. Bei Vorliegen eines pT3 G1 N0 L0 V0 Pn0 R0 Plattenepithelkarzinoms wurde leitliniengerecht die Indikation zur adjuvanten Radiotherapie gestellt, worunter der Patient eine ausgeprägte Mukositis entwickelte. Zur Sicherung der Nahrungsaufnahme wurde deshalb eine PEG-Anlage notwendig. Die Strahlentherapie konnte regelgerecht abgeschlossen werden und der Patient befindet sich in regelmäßiger Tumornachsorge, ohne bisherigen Hinweis auf ein Rezidiv oder Metastasen. Das Radialis-Transplantat ist suffizient eingeheilt, die Sprech- und die Schluckfunktion sind weitgehend wiederhergestellt.
Diskussion
Dieser Fall mit einer zunächst als benigne imponierenden Raumforderung am Zungenrand verdeutlicht die diagnostischen und therapeutischen Herausforderungen im Umgang mit oralen Schleimhautveränderungen. Während Papillome als benigne Tumoren der Mundhöhle durch eine einfache Exzision suffizient behandelt werden können, sind Plattenepithelkarzinome die mit Abstand häufigste maligne Entität in dieser Region und gehen mit einer deutlich schlechteren Prognose einher [Capote-Moreno et al., 2020].
Klinisch können sich beide Entitäten durch papilläre oder verruköse Strukturen präsentieren, was die Abgrenzung insbesondere bei oberflächlichen Biopsien erschweren kann. Verruköse Karzinome zeichnen sich durch ein exophytisches Wachstum bei teilweise nur geringer zellulärer Atypie aus, so dass histologische Fehleinschätzungen gerade in Frühstadien nicht selten sind [Peng et al., 2016].
Das orale Papillom ist definiert als benigner Tumor des hyperplastischen Plattenepithels, der klinisch als exophytische, schmerzlose, asymptomatische Weichgewebsläsion mit typischerweise blumenkohlartiger Oberfläche imponiert. Histologisch zeigt sich ein hyperplastisches Plattenepithel mit papillären Strukturen. Diese Läsionen wachsen langsam, sind in der Regel klinisch unauffällig und lassen sich durch vollständige chirurgische Entfernung kurativ behandeln [Andrei et al., 2022]. Die Pathogenese oraler plattenepithelialer Papillome ist häufig mit einer Infektion durch humane Papillomviren (HPV) assoziiert, vor allem mit den Low-risk-Typen HPV-6 und HPV-11 [Rajaram Mohan et al., 2023; Benyo et al., 2021].
Papillome treten in unterschiedlichen anatomischen Regionen auf, darunter Mundschleimhaut, Haut, Konjunktiva, Harnblase und die Anogenitalregion. Allen gemeinsam ist ihre Ätiologie als benigne hyperplastische Epithelproliferationen, mit nur sehr seltener maligner Transformation, die in der Regel kein relevantes klinisches Risiko darstellt [Andrei et al., 2022]. Demgegenüber ist das orale Plattenepithelkarzinom ein invasiver, maligner Tumor mit einer Fünf-Jahres-Überlebensrate zwischen 40 und 60 Prozent bei Betrachtung aller Tumorstadien gemeinsam. Für die Prognose sind insbesondere Tumorgröße, Infiltrationstiefe, Resektionsränder und der Lymphknotenstatus entscheidend [Zanoni et al., 2019].
Im dargestellten Fall war die histopathologische Beurteilung trotz klinisch kontinuierlicher Progredienz zweimalig ohne Malignitätsnachweis. Dies verdeutlicht die Limitation von Probeexzisionen heterogener Läsionen mit fälschlicherweise suggerierter Sicherheit bei zugrunde liegendem malignem Geschehen. Verruköse Karzinome weisen histologisch große Überschneidungen mit benignen Papillomen auf und imponieren über weite Strecken papillomatös, so dass oberflächliche Biopsien nicht immer repräsentativ sind [Pal et al., 2023].
Erst die Untersuchung des Gesamtpräparats nach vollständiger Exzision offenbarte ein 5 cm großes verruköses Plattenepithelkarzinom. Damit handelte es sich nicht um eine maligne Transformation eines Papilloms, sondern vielmehr um eine diagnostische Limitation der initialen Biopsien.
Von Bedeutung ist in diesem Zusammenhang die vom Patienten gewählte alternativmedizinische Behandlung mit homöopathischen Präparaten, die trotz Progredienz fast ein Jahr fortgeführt wurde und zu einer relevanten Verzögerung der leitliniengerechten Therapie führte. Eine verspätete Diagnose oder Therapieeinleitung des oralen Plattenepithelkarzinoms resultiert in einer signifikanten Verschlechterung von Prognose, Therapieausmaß und Lebensqualität [Zanoni et al., 2019].
Verzögerungen führen nicht nur zu einer Ausbreitung des Tumors, sondern machen oftmals komplexere Resektionen mit größerem funktionellem Defizit und aufwendigen Rekonstruktionen erforderlich. Dementsprechend darf der Einsatz von alternativmedizinischen Methoden keinesfalls eine leitlinienbasierte Diagnostik oder Therapie verzögern. Beim vorgestellten Fall lässt sich nur noch spekulieren, ob eine frühere chirurgische Intervention auf eine einfache lokale Exzision begrenzt gewesen wäre und erst die Therapieverzögerung letztlich eine ausgedehnte Tumorresektion mit adjuvanter Radiotherapie erforderlich machte.
Dieser Fall verdeutlicht exemplarisch die weitreichenden Konsequenzen für den Patienten: Neben der aufwendigeren mikrovaskulären Rekonstruktion resultierten die notwendige Radiotherapie sowie deren Nebenwirkungen in einer deutlich höheren Morbidität. Der Einsatz freier mikrovaskulärer Transplantate ermöglicht nach ausgedehnten Resektionen im Kopf-Hals-Bereich in der Regel eine sehr gute ästhetische und funktionelle Rekonstruktion. Gerade hinsichtlich Sprech- und Schluckfunktion kann häufig eine weitgehende Reintegration der Patienten in den Alltag ermöglicht werden.
Fazit für die Praxis
Raumforderungen im Kopf-Hals-Bereich erfordern eine sorgfältige Abklärung, um sowohl häufige als auch seltene Ursachen zu identifizieren.
Progrediente orale Läsionen müssen auch bei initial benigner Histologie konsequent weiter abgeklärt werden.
Verruköse Karzinome können histologisch papillomatös imponieren, weshalb oberflächliche Biopsien nicht immer eine sichere Diagnosestellung erlauben.
Eine frühzeitige chirurgische Exzision kann komplexe Tumorresektionen, mikrovaskuläre Rekonstruktionen und Strahlentherapien vermeiden.
Therapieverzögerungen, etwa durch alternativmedizinische Ansätze ohne nachfolgenden kurativen Effekt, können zu einem Fortschreiten von malignen Erkrankungen beitragen, das Ausmaß der notwendigen Behandlung steigern und die Prognose der Patienten reduzieren.
Dennoch sind diese Eingriffe weiterhin mit erheblichen Herausforderungen verbunden und neben einer verlängerten Operationszeit und einem erhöhten perioperativen Risiko besteht immer die Gefahr eines partiellen oder vollständigen Transplantatverlusts. Unabhängig davon, wie gut das funktionelle Ergebnis ausfällt, werden dennoch nie das ursprüngliche Niveau der Lebensqualität und die vollständige Wiederherstellung der präoperativen Funktion erreicht [Markkanen-Leppänen et al., 2006]. Auch die Radiotherapie trägt wesentlich zur Morbidität bei und kann nicht nur akute Nebenwirkungen verursachen, sondern auch Spätfolgen wie eine persistierende Xerostomie, Strahlenkaries oder Osteonekrosen nach sich ziehen, deren volles Ausmaß häufig erst im Langzeitverlauf erkennbar wird [Brook, 2020].
Literaturliste
Andrei, E.C., et al., Oral Papillomatosis: Its Relation with Human Papilloma Virus Infection and Local Immunity—An Update. Medicina, 2022. 58(8): p. 1103.
Benyo, S., et al., HPV-positive oral papillomas in an adolescent-A diagnostic dilemma. Clin Case Rep, 2021. 9(8): p. e04546.
Brook, I., Late side effects of radiation treatment for head and neck cancer. Radiat Oncol J, 2020. 38(2): p. 84-92.
Capote-Moreno, A., et al., Oral squamous cell carcinoma: epidemiological study and risk factor assessment based on a 39-year series. International Journal of Oral and Maxillofacial Surgery, 2020. 49(12): p. 1525-1534.
Markkanen-Leppänen, M., et al., Quality of life after free-flap reconstruction in patients with oral and pharyngeal cancer. Head Neck, 2006. 28(3): p. 210-6.
Pal, U.S., et al., Protocol for Treatment of Oral Verrucous Carcinoma - A Systematic Review and Meta-Analysis. Ann Maxillofac Surg, 2023. 13(1): p. 88-94.
Peng, Q., et al., Oral verrucous carcinoma: From multifactorial etiology to diverse treatment regimens (Review). Int J Oncol, 2016. 49(1): p. 59-73.
Rajaram Mohan, K., S.M. Fenn, and R. Pethagounder Thangavelu, Squamous Papilloma on the Hard Palate: A Rare Clinical Entity. Cureus, 2023. 15(5): p. e38710.
Zanoni, D.K., et al., Survival outcomes after treatment of cancer of the oral cavity (1985-2015). Oral Oncol, 2019. 90: p. 115-121.