Eine Revolution in der Diagnostik
Die Magnetresonanztomografie (MRT) ist ein seit Jahrzehnten etabliertes bildgebendes Verfahren in der Medizin. In der Zahnmedizin wurde sie bislang vergleichsweise zurückhaltend eingesetzt – primär wegen der hohen Kosten, der längeren Untersuchungszeiten und der geringeren Eignung für die Darstellung knöcherner und mineralisierter Strukturen. Aber Fortschritte in der KI-gestützten Bildverarbeitung und der Sensorik haben die Entwicklung von MRT-Niedrigfeldgeräten möglich gemacht, die mit erheblich geringerem apparativem Aufwand – und somit vergleichsweise effizienter als bisher – arbeiten können.
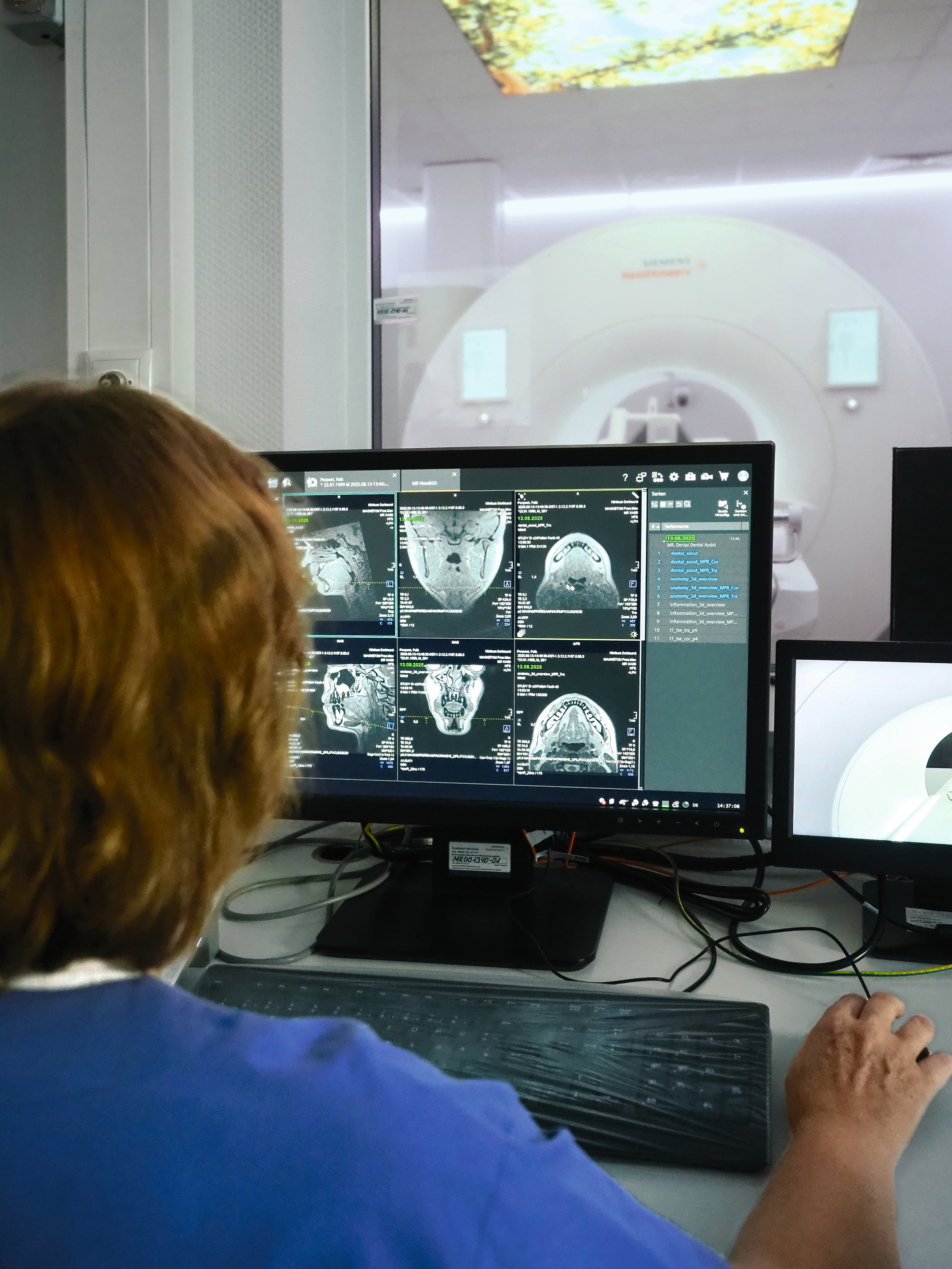
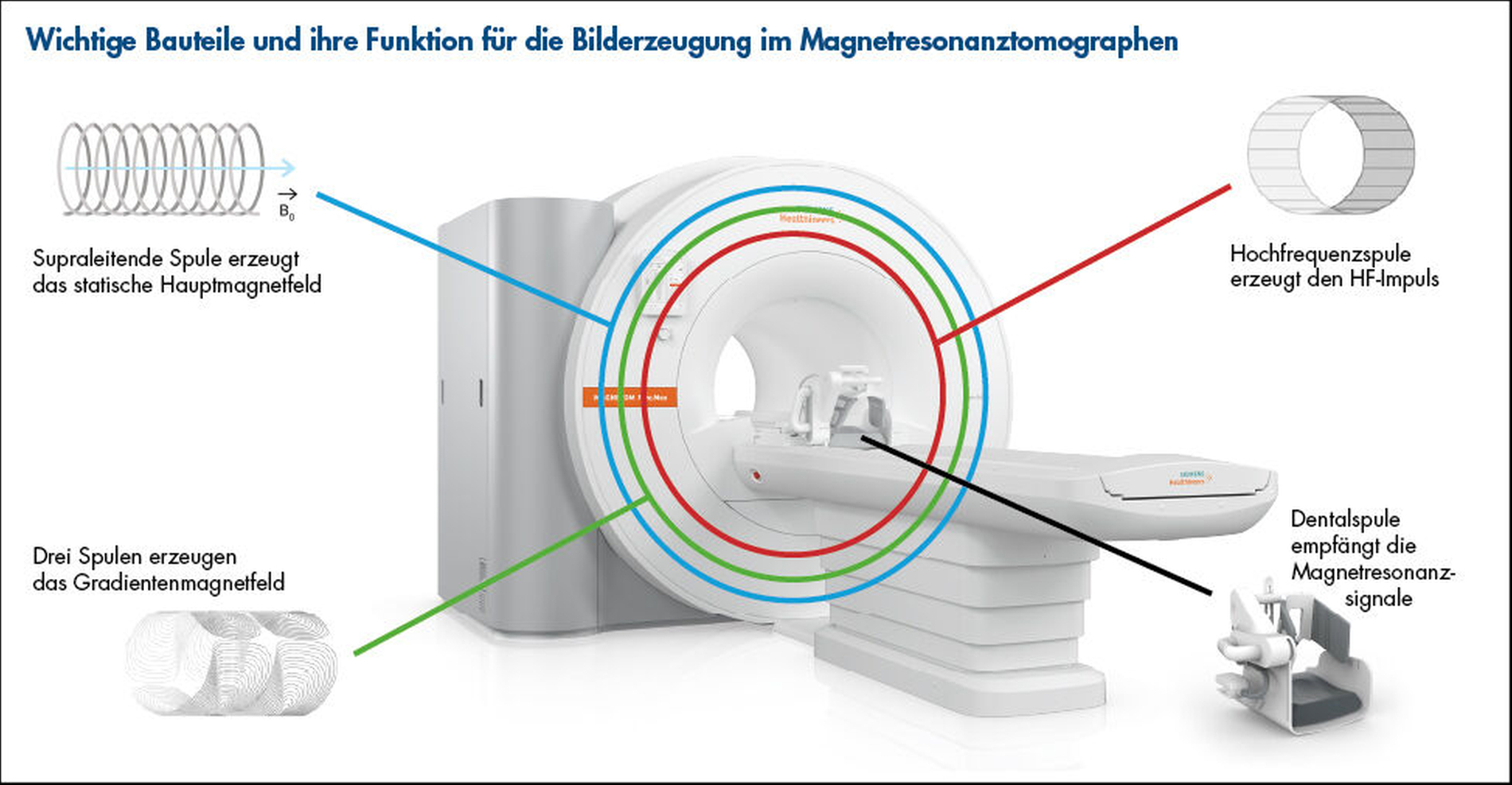
So stellte die Firma Siemens Healthineers im Juni 2024 gemeinsam mit dem Dentalpartner Dentsply Sirona das weltweit erste speziell für die Zahnmedizin entwickelte „dental dedizierte MRT“ (ddMRT) vor: das MAGNETOM Free.Max Dental Edition. Im Zentrum der Neuentwicklung steht eine von den Herstellern entwickelte Empfangsspule, die dicht an den dentofazialen Bereich des Patienten herangeführt werden kann und als hochempfindliches Empfangsgerät für die Magnetresonanzsignale aus dem Gewebe dient. Die ansonsten mit dem für medizinische Anwendungen vertriebenen Niedrigfeld-MRT-Gerät MAGNETOM Free.Max baugleiche Dentalversion ermöglicht in Kombination mit der dental dedizierten Empfangsspule einen unkomplizierten und weitgehend automatisierten MRT-Scan der zahnmedizinisch interessanten Areale. Das Procedere dauert je nach den gewählten Untersuchungssequenzen etwa 10 bis 20 Minuten.
Mit dem standardisierten Scan-Vorgang, der Verfügbarkeit spezieller, auf dentale Fragestellungen optimierter Untersuchungssequenzen und dem Einsatz eines MRT-Geräts mit im Vergleich zur vorherigen Generation stark reduzierten Anschaffungs- und Betriebskosten steht damit heute ein Technologiepaket zur Verfügung, das – beispielsweise über Universitätskliniken und Diagnostikzentren – die MRT für viele dentale Anwendungsbereiche zugänglich macht.
„Dentales MRT“ versus „ddMRT“?
Dass die MRT-Technologie zunehmend für die Zahnmedizin interessant wird, zeigen auch aktuelle Angebote auf dem Gesundheitsmarkt. So bieten viele Radiologen und Praxen bereits eine Diagnostik mit einem „dentalen MRT“ an. Diese Angebote basieren fast ausschließlich auf der Verwendung von herkömmlichen, für den medizinischen Bereich entwickelten MRT-Geräten. Diese Geräte liefern zwar für zahlreiche dentale Fragestellungen hilfreiche Informationen, sollten aber nicht mit einem sowohl hardware- als auch softwareseitig speziell für die Beantwortung zahnmedizinischer Fragestellungen entwickelten „dentalen MRT“-Gerät gleichgesetzt werden.
Aktuell bietet die Firma Siemens Healthineers als einziger Hersteller weltweit ein solches auf dentale Fragestellungen spezialisiertes MRT-Gerät an. Um Verwechslungen vorzubeugen, bezeichnet der Hersteller sein Gerät als „dental dediziertes MRT“ (ddMRT, engl. ddMRI). Das Gerät MAGNETOM Free.Max Dental Edition verfügt in Ergänzung zu den etablierten klinischen MRTs über eine speziell entwickelte dentale Empfangsspule, neuartige Messtechniken und Rekonstruktionsverfahren sowie über standardisierte Workflows, die die wichtigsten zahnmedizinischen Fragestellungen adressieren, und spezielle Erweiterungen der Software, die eine einfache Bedienung und eine Eingrenzung des Bildgebungsvolumens auf den dentomaxillofazialen Bereich unterstützen. KI-Algorithmen zur Bildrekonstruktion („Deep Resolve Boost“) und beschleunigte Messverfahren („Compressed Sensing“) ermöglichen kürzere Untersuchungszeiten. Damit ist die MAGNETOM Free.Max Dental Edition die technologisch am weitesten fortgeschrittene MRT-Bildgebung für die zahnmedizinische Diagnostik.
Hinzu kommt, dass die MRT zwei wichtige Vorteile gegenüber den röntgenbasierten Verfahren bietet: Zum einen arbeitet sie ohne ionisierende Strahlung – damit entfallen die Limitierungen der Anwendung aus Strahlenschutzgründen, beliebig viele Verlaufskontrollen werden möglich. Zum anderen liefert die MRT eine exzellente Weichteilkontrastierung. Für zahlreiche Fragestellungen in der Zahn-, Mund- und Kieferheilkunde – etwa im Bereich der Tumor- und Kiefergelenksdiagnostik – besitzt das MRT bereits eine dominante Stellung, zudem gewinnt es in weiteren Bereichen zunehmend an Bedeutung.
Wie unterscheiden sich Röntgen und MRT?
Beim Röntgen wird das untersuchte Areal durchleuchtet und die Bildgebung entsteht, indem die Energie des auf den Sensor auftreffenden Röntgenstrahls gemessen wird. Die Messung gibt darüber Aufschluss, wieviel Röntgenstrahlung im Gewebe absorbiert wurde und wie viel zum Sensor durchdringt. Während Hartgewebe wie Knochen und Zähne hohe Absorptionsraten aufweisen (erscheinen hell), lässt Weichgewebe wesentlich mehr Strahlung durch (erscheint dunkel).
Die MRT basiert auf einem völlig anderen Prinzip. Hier werden Hochfrequenzimpulse in das Untersuchungsareal gesendet und das Gewebe „antwortet“ mit einem spezifischen Signal. Dieses Signal wird mit Sensoren registriert und der Bildverarbeitung zugeführt. Der Mechanismus macht deutlich, dass die MRT eine vielfach höhere diagnostische Vielseitigkeit als das Röntgen zulässt: Das Gewebe kann mit unterschiedlichen Hochfrequenzimpulsen angesprochen werden, worauf jeweils differenzierte und spezifische Antwortsignale ausgewertet werden können.
Wie ein MRT-Bild entsteht – die Grundlagen
Der Kern, um den sich alles dreht
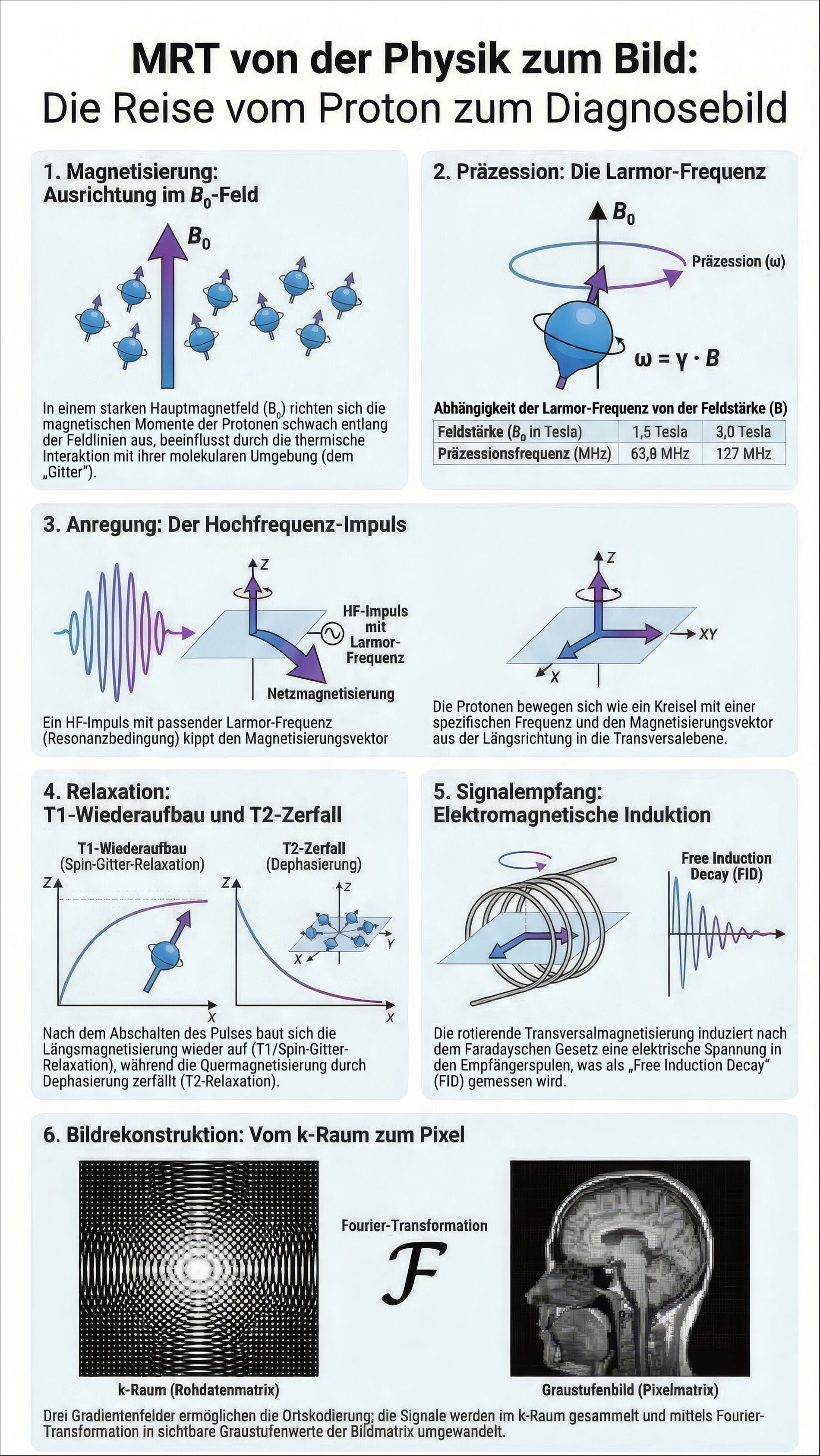
Der menschliche Körper besteht zu einem erheblichen Teil aus Wasser und Fett. In beiden steckt das chemische Element Wasserstoff mit einem Atomkern aus einem Proton. Damit befindet sich fast überall im menschlichen Gewebe eine sehr hohe Zahl von Wasserstoffprotonen. Genau das macht die Wasserstoffprotonen so wertvoll für die MRT: Sie sind überall, sie sind häufig und sie „antworten" auf Magnetfelder auf eine ganz besondere Weise.
Aber was ist ein Proton eigentlich? Das Proton ist zunächst einmal ein positiv geladenes Teilchen, doch zusätzlich besitzt es eine quantenmechanische Eigenschaft namens Spin. Den Spin kann man sich wie einen Drall vorstellen, wie einen winzigen Kreisel, der sich um seine eigene Achse dreht. Und dieser Drall macht jedes Proton zu einem kleinen Magneten.
Was das Magnetfeld bewirkt
Ohne äußeren Einfluss sind all diese Mini-Magnete völlig chaotisch im Gewebe angeordnet. Sie zeigen in alle möglichen Richtungen: Die Magnetfelder heben sich gegenseitig auf und das Gewebe wirkt nach außen hin völlig unmagnetisch. Legt man nun im MRT-Gerät ein Magnetfeld von außen an, können die Protonen zwei bevorzugte Zustände/Richtungen einnehmen: entweder „mit dem Feld“ (energieärmer) oder „gegen das Feld“ (energiereicher). Und jetzt passiert etwas Entscheidendes: Es gibt minimal mehr Protonen im energieärmeren Zustand. Dieser Überschuss richtet sich in Richtung des äußeren Magnetfeldes aus.
Bei einer Magnetfeldstärke von einem Tesla sind es nur wenige Protonen pro Million, die den energieärmeren Zustand einnehmen. Aber weil im Gewebe eine astronomische Zahl von Protonen steckt, wird aus „kaum messbar“ dann „eindeutig messbar“. Die MRT lebt von genau diesem Effekt: Sie nutzt ein extrem kleines Ungleichgewicht, das aber über Skalierung ein messbares Signal produziert.
Protonen stehen nie still
Hier funktioniert die MRT anders als jede andere Bildgebung. Die Protonen stehen nämlich nicht einfach still im Magnetfeld, sie präzedieren – ähnlich einem Spielzeugkreisel, der nicht umfällt, sondern um die Schwerkraftrichtung einen kleinen Kegel beschreibt. Genauso beschreiben die Protonen einen Kegel um die Richtung des Magnetfeldes.
Diese Präzessionsbewegung hat eine definierte Frequenz — die sogenannte Larmorfrequenz. Und sie hängt direkt von der Stärke des Magnetfeldes ab: je stärker das Feld, desto schneller die Präzession. Für Wasserstoff liegt sie im Bereich der Radiowellen, bei 1,0 Tesla etwa bei 42 MHz, bei 1,5 Tesla etwa bei 63 MHz. Im Ruhezustand präzedieren die Spins zwar alle, aber völlig unkoordiniert — ihre Phasen sind zufällig, sie „reden durcheinander“. Das Signal, das sie gemeinsam aussenden, ist null.
Mit dem MRT besser diagnostizieren und therapieren
Ein achtjähriger Patient stellte sich mit einer tastbaren Raumforderung regio 36 vestibulär und intermittierenden Schmerzen vor. Während im Röntgen nur unspezifische periapikale Strukturveränderungen zu sehen waren, zeigte das MRT gut sichtbar eine entzündliche Läsion, vereinbar mit einem intraossären Abszess. Differenzialdiagnostisch konnten ein Hämangiom oder ein Tumor ausgeschlossen werden. Postoperativ konnten dank der strahlenfreien Bildgebung Verlaufsaufnahmen angefertigt werden – so ließ sich ein Rezidiv ausschließen.
Abb. 1: Panoramaschichtaufnahme mit kaum sichtbarer Läsion mit unspezifischer periapikaler Strukturveränderung an Zahn 36 im altersentsprechenden Wechselgebiss
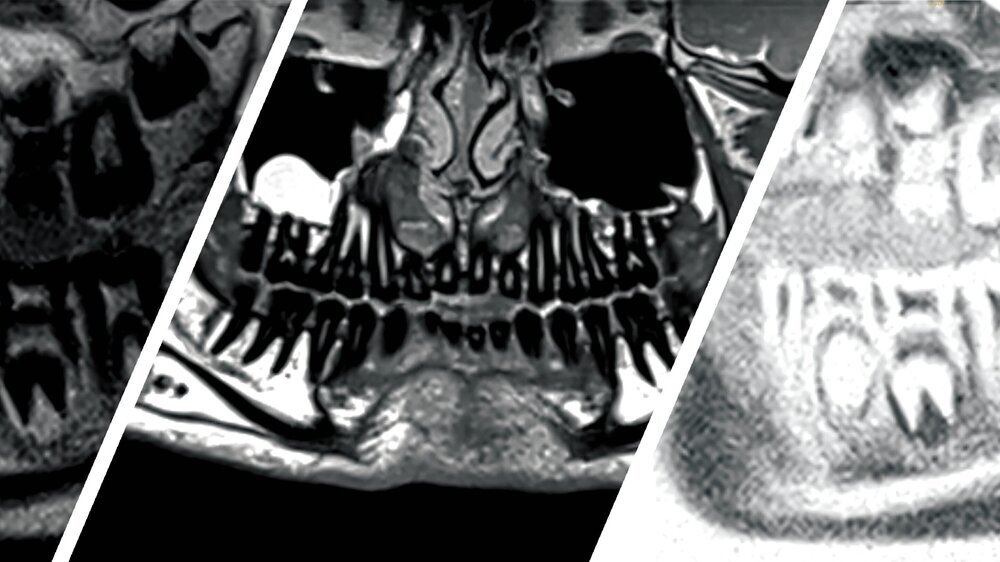
Abb 2: Koronares MRT-Bild (inflammation_3d) durch die Mitte der Läsion, 1 = Zahn 36, 2 = Läsion: Gut sichtbar ist die Ausdehnung der entzündlichen Läsion von der Unterkieferbasis bis zur Bifurkation des Zahnes 36.
Abb. 3: Verlaufskontrolle mit Panorama-Rekonstruktion acht Wochen postoperativ auf Basis der Anatomie-3D-Sequenz mit 0,5 mm Schichtdicke und 1 mm Abstand zwischen den Schichten, 1 = mesiale Wurzel des Zahnes 36, 2 = restliches Granulationsgewebe nach Abheilung
Resonanz bringt alle in den Gleichklang
In der MRT wird ein kurzer Hochfrequenzpuls (HF-Puls) ins Gewebe gesendet. Aber er wirkt nur, wenn seine Frequenz exakt der Larmorfrequenz entspricht. Nur dann geraten die Spins in Resonanz. Wie eine Stimmgabel, die eine andere zum Klingen bringt, weil sie dieselbe Frequenz teilt. Der HF-Puls „kippt" die Magnetisierung aus ihrer Längsrichtung heraus — der sogenannte 90°-Puls kippt sie vollständig in die Querebene. Dabei werden die Spins phasenkohärent, das heißt, sie laufen plötzlich im Gleichschritt, synchron, wie ein Chor, der auf Kommando einsetzt.
Das MR-Signal entsteht
Sobald diese rotierende Quermagnetisierung existiert, verhält sie sich wie ein kleiner rotierender Magnet. Und ein rotierender Magnet, der sich durch eine Spule bewegt, induziert eine elektrische Spannung, ähnlich wie beim Fahrraddynamo. Genau diese induzierte Spannung ist das Magnet-Resonanz-Signal (MR-Signal), das in der dentalen Empfangsspule aufgefangen und gemessen wird.
Direkt nach dem HF-Puls ist dieses Signal am stärksten, man nennt es den FID, den Free-Induction-Decay. Und dann fällt es ab, weil das System zur Ruhe zurückkehren will. Die Spins verlieren ihren Gleichschritt (die Quermagnetisierung zerfällt), und die Längsmagnetisierung baut sich langsam wieder auf. Diese Rückkehr zur Ruhe nennt man Relaxation — diese erfolgt in zwei unabhängigen Zeitkonstanten, T1 und T2, die je nach Gewebe unterschiedlich lang sind.
Und genau das ist der eigentliche Schlüssel zur Bildgebung: Muskel relaxiert anders als Fett, Entzündungsgewebe anders als gesundes Knochenmark. Aus diesen Unterschieden entstehen die Kontraste im MRT-Bild. Das grundlegende Prinzip der Bildgenerierung kann man so zusammenfassen: Die MRT „fragt“ das Gewebe nach der Zahl und dem Verhalten seiner Protonen. Es liest die Antworten als Signal und übersetzt dieses Signal dann in ein Bild.
Die zwei Sprachen der Relaxation
Nach dem 90°-HF-Puls passieren gleichzeitig zwei Dinge, die man gedanklich sauber trennen sollte, weil sie unterschiedliche Informationen liefern:
Der erste Prozess ist die sogenannte T1-Relaxation: der Wiederaufbau der Magnetisierung entlang des Hauptmagnetfeldes. Die angeregten Spins geben ihre überschüssige Energie an die molekulare Umgebung ab, das sogenannte „Gitter". Dieser Prozess verläuft exponentiell und ist gewebespezifisch. Fettgewebe gibt Energie schnell ab, hat also kurze T1-Zeiten, und erscheint in T1-gewichteten Bildern hell. Flüssigkeit hingegen braucht sehr lang und erscheint dunkel.
Für die Zahnmedizin ist das hochrelevant: Das Signal des Knochenmarks hängt wesentlich von seinem Fettanteil ab. Beginnt sich das Mark zu verändern — etwa bei einer Osteonekrose oder einem entzündlichen Prozess — fällt das T1-Signal ab, noch bevor im CT irgendeine strukturelle Destruktion zu sehen ist. Die MRT sieht sozusagen das Feuer, bevor das Haus brennt.
Der zweite Prozess ist die T2-Relaxation, die den Verlust der Phasenkohärenz in der Querebene beschreibt. Hier wird keine Energie nach außen abgegeben. Stattdessen stören sich die Spins gegenseitig durch winzige lokale Magnetfeldunterschiede, sie laufen auseinander, verlieren ihren Gleichschritt. Auch das geschieht exponentiell. T2-gewichtete Sequenzen sind besonders empfindlich für einen erhöhten Wassergehalt: Ödeme, Entzündungen und Flüssigkeitsansammlungen erscheinen hell und signalreich. Kortikaler Knochen hingegen enthält kaum frei bewegliche Protonen, seine T2-Zeiten sind extrem kurz. Er liefert praktisch kein Signal und erscheint schwarz.
Wenn man diese beiden Prozesse nebeneinanderstellt, könnte man auch sagen: T1 erzählt die Geschichte der molekularen Umgebung: Wie fettreich, wie gebunden, wie strukturiert ist das Gewebe? T2 erzählt die Geschichte des Wassers: Wie frei, wie entzündet, wie ödematös ist das Gewebe?
Sequenzparameter
Der Bildkontrast im MRT entsteht nicht zufällig, er wird aktiv gesteuert. Zwei Parameter sind dabei zentral. Die Repetitionszeit (TR) bestimmt, wie oft der HF-Puls wiederholt wird. Ist TR kurz, hat das Gewebe zwischen zwei Pulsen kaum Zeit, sich longitudinal zu erholen. Gewebe mit kurzer T1-Zeit (wie Fett) relaxiert schneller als Gewebe mit langer T1-Zeit (wie Wasser).
Wird nun bereits nach kurzer Zeit – wenn Fett bereits vollständig, Wasser aber noch unvollständig relaxiert hat – ein HF-Puls ins Gewebe gegeben, wird der Kontrast zwischen beiden sichtbar. Man nennt das eine T1-Gewichtung. Ist TR zu lang, hat sich nahezu alles vollständig erholt und der T1-Einfluss geht verloren und es gibt keinen auswertbaren Signalunterschied.
Die Echozeit (TE) bestimmt, wann das Signal nach dem Puls abgefragt wird. Wartet man lange, haben Gewebe mit kurzer T2-Zeit ihr Signal bereits verloren, während Gewebe mit langer T2-Zeit (wie Flüssigkeit) noch signalreich strahlen. Das ergibt eine T2-Gewichtung. Fragt man früh ab, sind die T2-Unterschiede noch kaum ausgeprägt.
Durch die gezielte Kombination von TR und TE – wie kurzes TR mit kurzem TE für T1, langes TR mit langem TE für T2 – bestimmt der Untersucher den Kontrast seines Bildes. Die Einstellung dieser Parameter muss jedoch nicht manuell vorgenommen werden, dafür existieren in der Praxis vordefinierte Abläufe, bei denen nach definierten Zeiten HF-Impulse eingestrahlt und MR-Signale gemessen werden. Diese definierten Abläufe heißen Sequenzen.
Dentale Sequenzen
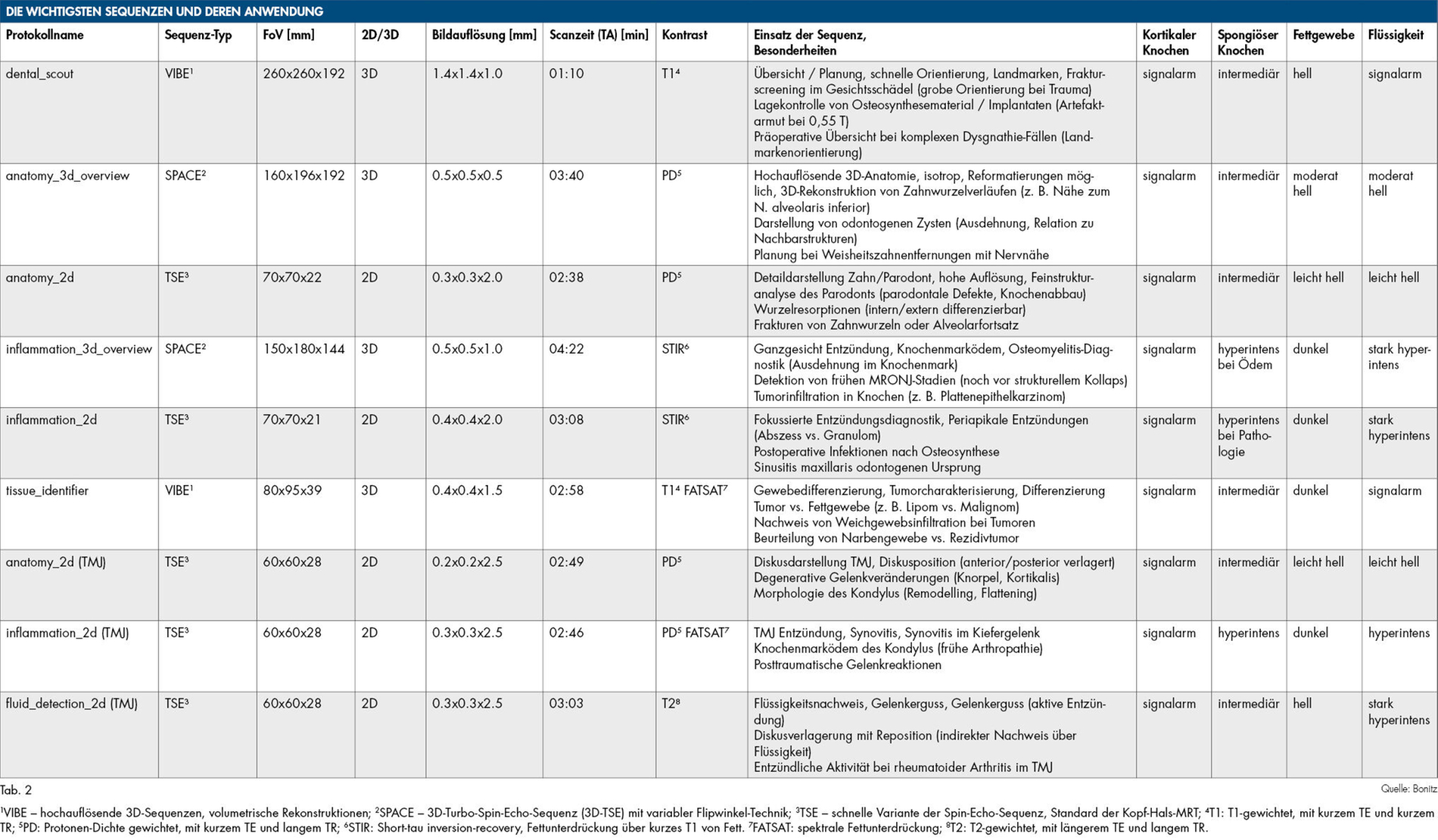
Im ddMRT sind diese Parameter gezielt für dentale Fragestellungen optimiert. Hier sind die Parameter so gewählt, dass Strukturen wie das Knochenmark, aber auch entzündliche Veränderungen und Weichgewebestrukturen optimal differenziert werden können. Dazu stehen direkt für den Scan am Gerät auswählbare Typen von Messprotokollen für das ddMRT zur Verfügung.
Diese sind in leicht bedienbaren Messabläufen, zugeschnitten für die wichtigsten dentalen Indikationen, zusammengestellt. Weitere Sequenzen für speziellere Anwendungen befinden sich in der Entwicklung. Die in der Praxis am häufigsten verwendeten Sequenzen sind in Tabelle 2 dargestellt.
Niedrigfeld-MRT: geringere Artefakte
An dieser Stelle lohnt ein kurzer Blick auf eine Frage, die in der Praxis häufig gestellt wird: Warum arbeitet das ddMRT-System bei niedrigerer Feldstärke von 0,55 T statt bei den klinisch üblichen 1,5 oder 3 Tesla?
Physikalisch gilt zunächst: Ein schwächeres Magnetfeld bedeutet eine niedrigere Larmorfrequenz und tendenziell kürzere T1-Zeiten. Das Signal ist prinzipiell schwächer. Was nach einem Nachteil aussieht, kehrt sich jedoch im dentalen Kontext teilweise um. Denn physikalisch gilt auch: Je stärker das Magnetfeld ist, desto ausgeprägter sind Suszeptibilitätsartefakte.
Metallische Strukturen wie Implantate, Zahnersatz, Retainer erzeugen im Magnetfeld lokale Feldverzerrungen, die benachbarte Gewebe im Bild unkenntlich machen können. Bei niedrigerer Feldstärke fallen diese Artefakte oft deutlich geringer aus. Die periimplantäre Schleimhaut, das umliegende Knochenmark, die benachbarten Weichgewebe – all das lässt sich erst bei reduzierten Artefakten korrekt beurteilen.
Vom Signal zur Diagnose
Mit dem Verständnis der Bildgenerierung der MRT wird der konzeptionelle Unterschied zur röntgenbasierten Bildgebung greifbar. Das DVT und das CT stellen die Frage: Ist Struktur zerstört? Sie sehen die Architektur des mineralisierten Gewebes anhand der Dichte — präzise, hochauflösend, unverzichtbar für viele Fragestellungen.
Das dentale MRT stellt eine andere Frage: Ist das Gewebe biologisch verändert? Mit der Antwort darauf sind klinische Fragestellungen häufig früher zu klären als im Röntgen. Die Medikamenten-assoziierte Osteonekrose des Kiefers etwa zeigt im Frühstadium eine T1-Signalreduktion im Knochenmark und eine T2-Signalsteigerung durch das Ödem, bevor im CT eine einzige kortikale Destruktion erkennbar ist.
Periimplantäre Entzündungen manifestieren sich als Signalveränderungen im umgebenden Gewebe, bevor der Knochen sichtbar abbaut. Am Kiefergelenk werden Diskus, Gelenkerguss und retrodiscale Entzündungsreaktionen in einer Weichgewebsauflösung dargestellt, die kein röntgenbasiertes Verfahren erreicht.
Die zusätzliche Entwicklung einer dentalen Empfangsspule, die nah an den zu untersuchenden Bereich herangeführt werden kann, neuartige Messtechniken und Rekonstruktionsverfahren wie Compressed Sensing führen zusammen mit dem verstärkten Einsatz von KI auch bei niedrigerer Feldstärke zu Bildern mit diagnostischer Qualität. Zudem werden in den ddMRT-Workflows gezielt für die fachspezifische Befundung nicht benötigte Bildbereiche ausgeblendet. Somit ist eine zahnmedizinische Übersichts-Bildgebung inklusive Entzündungsdiagnostik in weniger als zehn Minuten möglich.
Indikationen für die MRT-Bildgebung in der Zahnmedizin
Mit der präzisen Darstellung und Differenzierung von anatomischen Strukturen einschließlich des Weichgewebes bietet die MRT viele weitere Einsatzmöglichkeiten in der Zahnheilkunde. Jede Anwendung in der Diagnostik sollte jedoch streng auf die klinische Relevanz abgestimmt sein. Ebenso wie die DVT sollte auch die MRT-Bildgebung nur eingesetzt werden, wenn tatsächlich therapierelevante Informationen zu erwarten sind.
Kiefergelenk (CMD): Goldstandard zur Darstellung des Discus articularis, der Gelenkergüsse und entzündlicher Veränderungen – dynamisch und ohne Strahlenbelastung
Entzündliche Erkrankungen: Osteomyelitiden, Abszesse und Weichteilinfektionen sowie Parodontitis lassen sich frühzeitig und präzise diagnostizieren, insbesondere durch T2- und Fett-unterdrückte Sequenzen.
Tumoren und Raumforderungen: exzellente Weichteilkontrastierung, sichere Abgrenzung und Beurteilung der Infiltrationstiefe, sichere Differenzierung von AV-Malformationen
Trauma und Knochenmarkveränderungen: Nachweis okkulter Frakturen über Knochenmarködeme – oft sensitiver als CT oder Röntgen
Dentale Diagnostik: endodontologische, parodontologische und kieferorthopädische Diagnostik sowie Aussagen zur Struktur und zur Beschaffenheit der Zahnhartsubstanz
Implantplanung: Mit einer exzellenten Darstellung von Knochen, Nervstruktur, Gingiva, Mukosa und Kieferhöhlenschleimhaut lässt sich eine Planung hochpräzise ohne ionisierende Strahlung durchführen.
Der Unterschied ist nicht graduell, er ist konzeptionell: Röntgen zeigt das Ergebnis, MRT zeigt den Prozess.