Brauner Tumor durch eine Niereninsuffizienz
Da sie unter Vorhofflimmern litt, war sie mit Marcumar antikoaguliert. Nebenbefundlich lagen eine eingeschränkte Nierenfunktion mit einer glomerulären Filtrationsrate von 48 ml/min (Norm: 75 bis 125 ml/min) sowie ein eingestellter Diabetes mellitus (HbA1c 5,8 Prozent) vor.
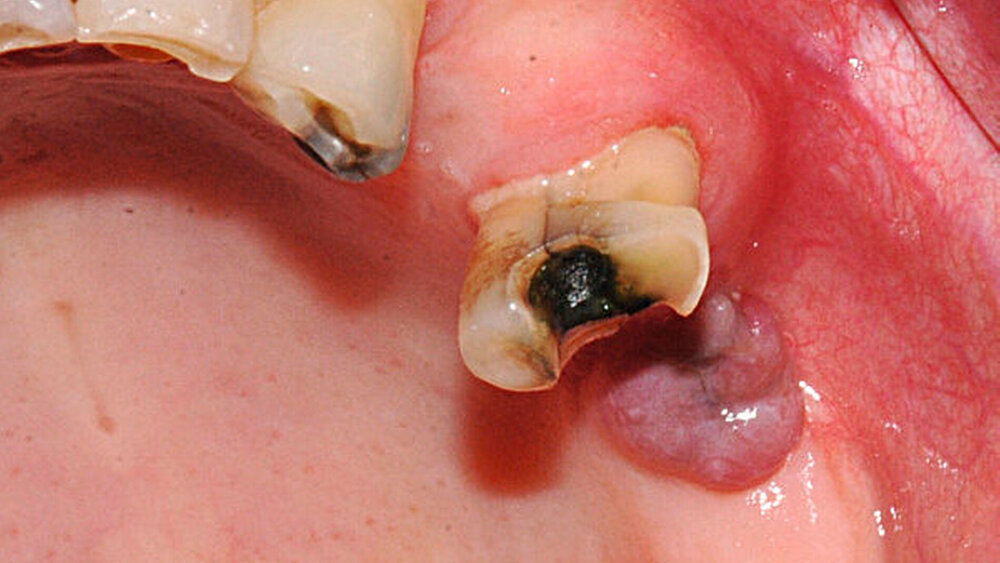
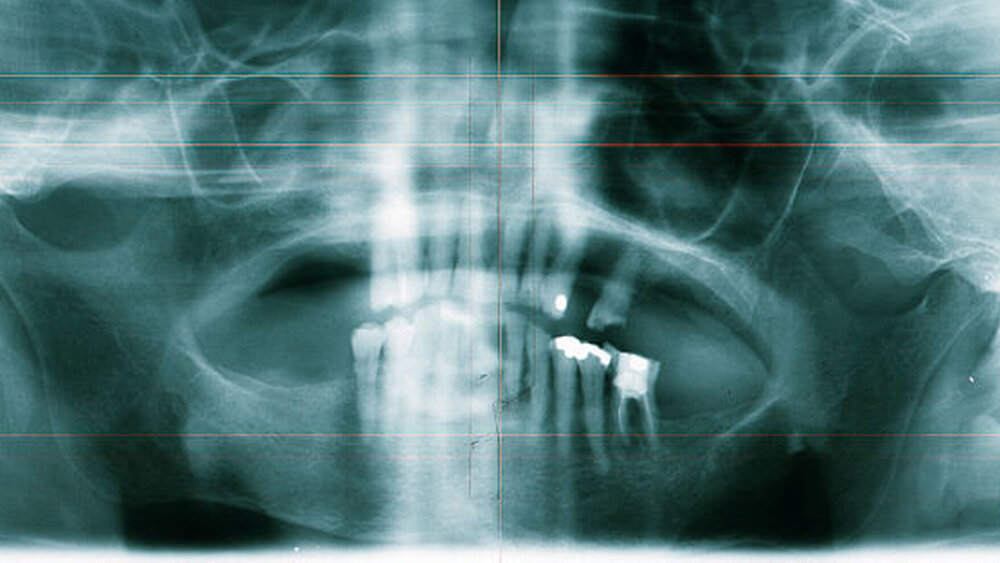
In der alio loco angefertigten Panoramaschichtaufnahme (Abbildung 2) stellte sich in regio 27 ein an eine Extraktionsalveole erinnernder Knochendefekt dar. Die Patientin konnte sich aber nicht mehr erinnern, wann sie den Zahn verloren hatte. Nebenbefundlich zeigte sich neben einem parodontal geschädigten Restgebiss ein apikal beherdeter Zahn 36. Eine Therapie lehnte die Patientin allerdings ab.
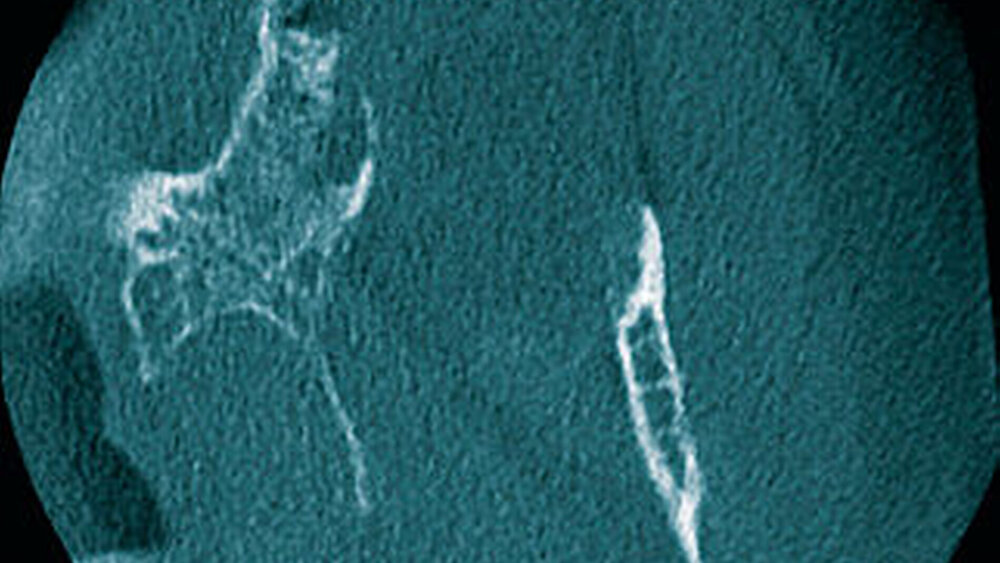
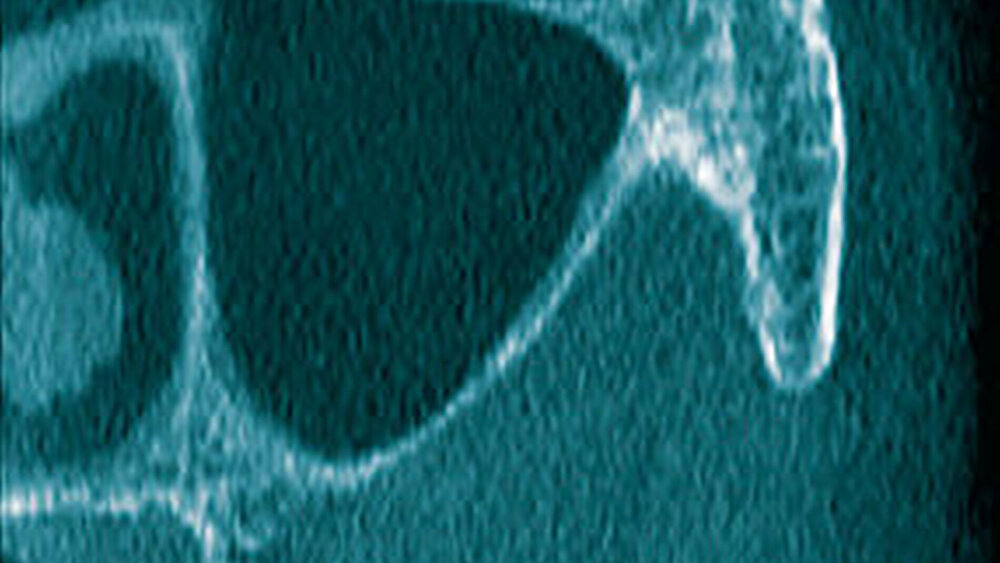
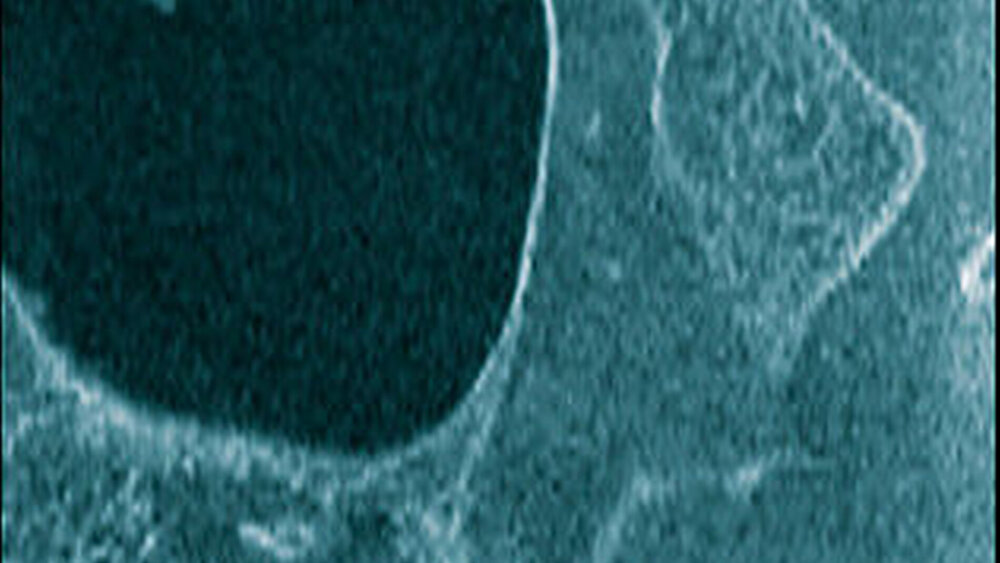
In der digitalen Volumentomografie fiel ein osteolytischer Prozess in der Oberkiefermolarenregion links auf, wobei die bukkale Kompakta weitstreckig unterbrochen war bei noch intakter lateraler und basaler Kieferhöhlenbegrenzung. In einzelnen Schichten tunnelierten die osteolytischen Bereiche die Kompakta (Abbildung 3).
Nach Herstellung einer Verbandsplatte wurde eine Biopsie in Lokalanästhesie durchgeführt und der entstandene Defekt zur Vermeidung von Blutungskomplikationen plastisch gedeckt. Der postoperative Heilungsverlauf zeigte sich unter der an die Niereninsuffizienz angepassten analgetischen Medikationsdosis komplikationsfrei.
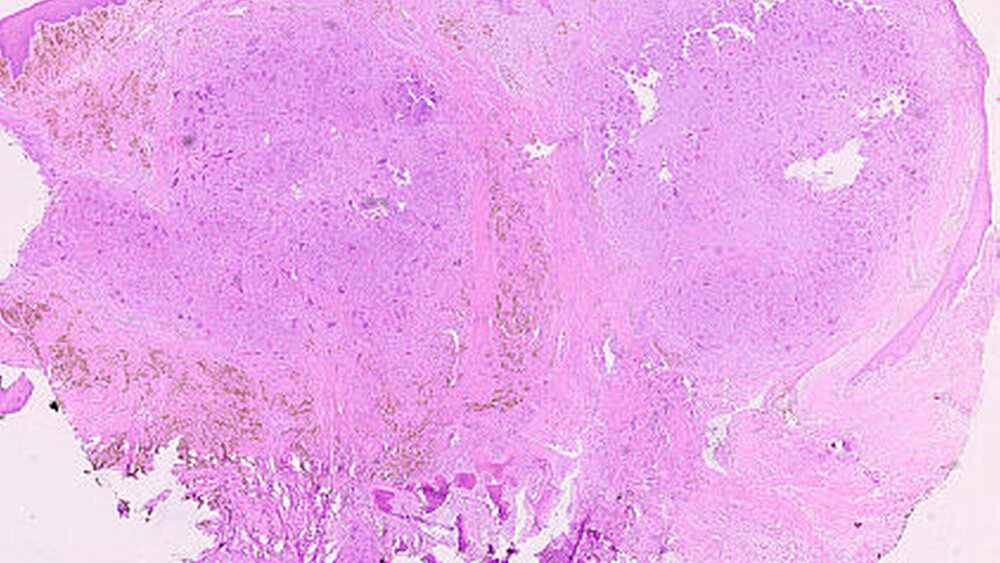
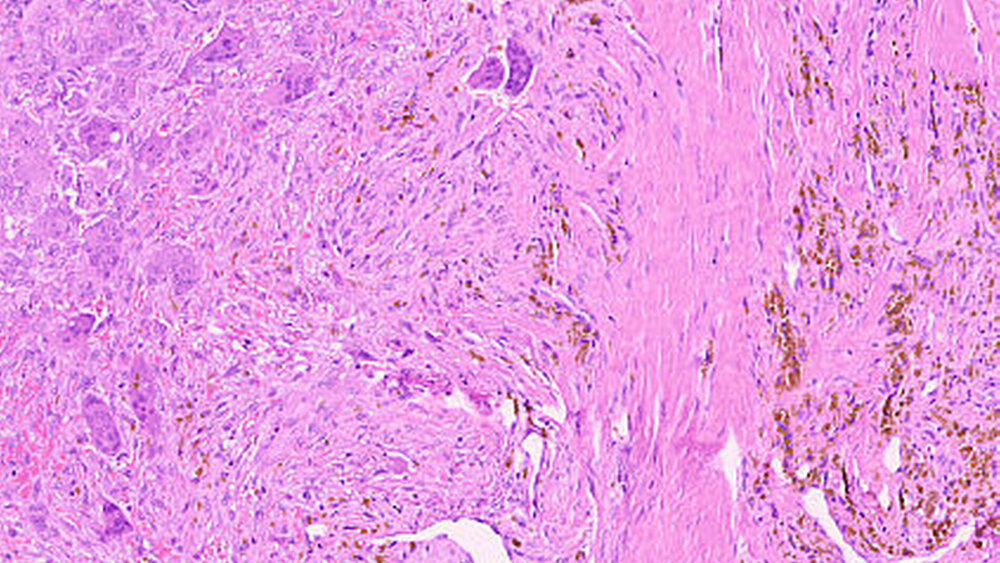
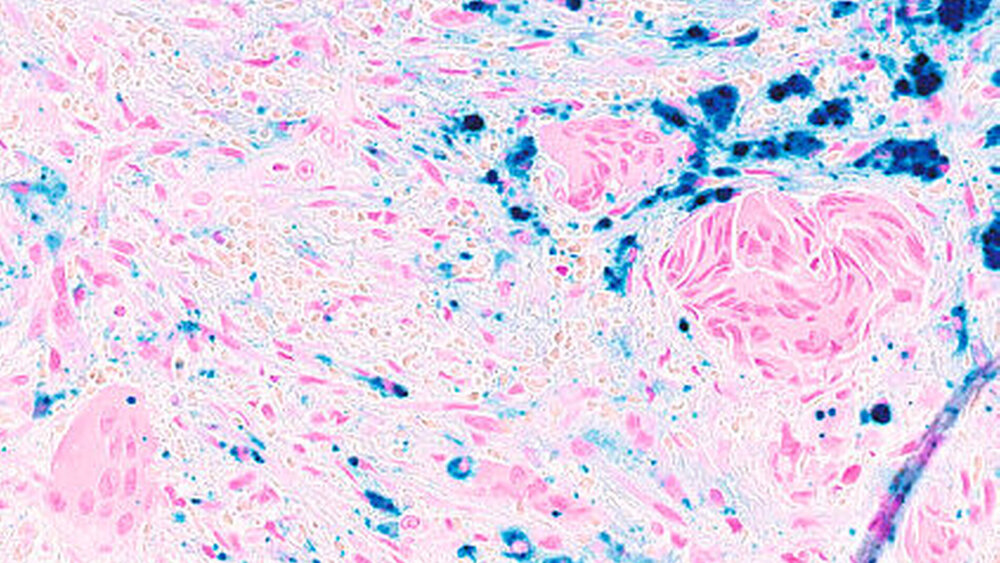
Die histopathologische Untersuchung ergab eine riesenzellbildende Läsion, so dass eine rein histopathologische Unterscheidung zwischen zentralem beziehungsweise peripherem Riesenzellgranulom und einem braunen Tumor nicht möglich war. Die weiterführende laborchemische Diagnostik ergab ein erhöhtes Parathormon im Serum 148,2 pg/ml (Norm: 15,0 bis 68,3 pg/ml) und ein normales Serumkalzium von 2,38 mmol/l (2,20 bis 2,55 mmol/l), so dass in Zusammenschau aller Befunde von einem braunen Tumor bei renal sekundärem Hyperparathyreoidismus auszugehen ist.
Diskussion
Der erhöhte Parathormonspiegel beim Hyperparathyreoidismus führt über eine Aktivierung der Osteoblasten zu einer Rank-L- vermittelten Aktivierung der Osteoklasten, die vermehrt kortikalen und spongiösen Knochen resorbieren. Durch Mikrotraumen kommt es zu Einblutungen in die entstehenden Hohlräume mit anschließender Bindegewebsproliferation, die wiederum den osteoklastären Knochenabbau stimuliert, wodurch sich die Defekte vergrößern und die für den braunen Tumor typischen, radiologisch nachweisbaren Osteolysen entstehen [Freyschmidt, Ostertag et al., 2010].
Klinisch wird für enoral gelegene braune Tumore beschrieben, dass sich diese als schmerzhafte, harte und klar palpable Schwellungen darstellen [Triantafillidou, Zouloumis et al., 2006], meist steht jedoch die Symptomatik des Hyperparathyreoidismus im Vordergrund.
Radiologisch stellen sich braune Tumore als Osteolysen dar, wobei der Knochen bei entsprechender Größe des Befunds auftreiben kann. Häufig zu erkennen ist eine Auflockerung und Rarefizierung der Spongiosa. Die Kompakta kann ausgedünnt sein beziehungsweise völlig fehlen, wobei es häufig zu Tunnelierungen kommt. Das bedeutet, dass die Spongiosa radiologisch stärker affektiert erscheint als die darüber befindliche Kompakta [Freyschmidt, Ostertag et al., 2010].
Histopathologisch zeigen braune Tumore einen ähnlichen Aufbau wie Riesenzellgranulome beziehungsweise die solide Variante der aneurysmatischen Knochenzyste. Alle zeichnen sich durch das Vorhandensein von gefäßreichem Granulationsgewebe aus, in das zahlreiche mehrkernige osteoklastäre Riesenzellen eingebettet sind [Neville, 2009]. Hämosiderinbeladene Makrophagen führen zur typischen rötlich-braunen Farbe, die dem Tumor den Namen gegeben hat. Differenzialdiagnostisch bedarf es dann der laborchemischen Abklärung, um die Dia-gnose eines braunen Tumors stellen zu können. In der Regel werden Parathormon, Kalzium und Phosphat bestimmt.
Therapeutisch wird in aller Regel der Hyperparathyreoidismus behandelt, worunter es dann langsam zur knöchernen Regeneration kommt.
Der Hyperparathyreoidismus ist definiert als eine Überfunktion der Nebenschilddrüsen mit erhöhter Bildung von Parathormon (PTH), die konsekutiv zur Osteoklastenstimulation führt und in der Folge vermehrt Kalzium aus dem Knochen freisetzt [Freyschmidt, Ostertag et al., 2010]. Man unterscheidet hauptsächlich drei Formen:
• Beim primären Hyperparathyreoidismus kommt es zu einer unkontrolliert erhöhten Parathormonproduktion einer oder mehrerer Nebenschilddrüsen auf Basis des Bestehens eines Adenoms (89 Prozent), einer Hyperplasie (zehn Prozent) oder eines Adenokarzinoms (ein Prozent) [Carlson, 2010].
• Beim sekundären Hyperparathyreoidismus kommt es reaktiv aufgrund einer Hyperphosphatämie (bei Niereninsuffizienz) oder Hypokalziämie (Malabsorption, Calciferolmangel, Schwangerschaft) zu einer erhöhten Parathormonproduktion.
• Der tertiäre Hyperparathyreoidismus entwickelt sich aus dem sekundären, indem die Nebenschilddrüse durch die Stimulation zusätzlich wächst und schließlich autonom Parathormon produziert. Der quartäre und quintäre Hyperparathyreoidusmus sind sehr seltene Varianten.
Im vorliegenden Fall lag ein renaler sekundärer Hyperparathyreoidismus vor. Durch die Niereninsuffizienz kommt es zur Retention von Phosphat, so dass sich eine Hyperphosphatämie bildet. Zusätzlich wird das in der Leber synthetisierte 25-Hydroxycholecalciferol bei Niereninsuffizienz in dieser nicht mehr zum aktiven 1,25-Dihydroxycholecalciferol (Calcitriol, aktives Vitamin D) hydroxyliert. Das hat eine verminderte Kalziumresorption im Darm sowie eine verminderte Kalziumrückresorption in der Niere zur Folge. Durch die sich entwickelnde Hypokalziämie wird vermehrt Parathormon durch die Nebenschilddrüsen ausgeschüttet und die Osteoklasten so zur vermehrten Knochenresorption angeregt.
Symptome des sekundären Hyperparathyreoidismus sind Knochen-, Gelenk- und eine proximal betonte Muskelschwäche sowie extraossäre meist periartikuläre Verkalkungen.
Fazit für die Praxis
• Die Diagnose des braunen Tumors kann nur in Zusammenschau aus Histologie und Klinik gestellt werden.
• Ursächlich für das Vorliegen ist ein Hyperparathyreoidismus.
• Die Therapie besteht in der Behandlung des Hyperparathyreoidismus.
Ebenfalls beschrieben werden Beschwerden, die aber auch auf Basis der Niereninsuffizienz bestehen können, wie Anämie, Pruritus und Enzephalopathie. Asymptomatische Verläufe sind ebenfalls bekannt.
Im vorliegenden Fall lag nach dem histologischen Ergebnis die Verdachtsdiagnose eines braunen Tumors bei sekundär renalem Hyperparathyreoidismus nahe. Aber erst durch die Zusammenschau von Klinik, Radiologie und Histologie konnte die abschließende Diagnose gestellt werden.
Matthias Gielisch, Elisabeth Goetze, PD Dr. Dr. Christian Walter
Klinik und Poliklinik für MKG-Chirurgie – plastische Operationen
Universitätsmedizin der Johannes Gutenberg-Universität Mainz
Augustusplatz 2, 55131 Mainz
Dr. Sebastian Försch
Institut für Pathologie der Universitätsmedizin der Johannes Gutenberg-Universität Mainz
Langenbeckstr. 1, 55131 Mainz