Behandlung von MIH-Patienten
Die Molaren-Inzisiven-Hypomineralisation stellt den behandelnden Zahnarzt vor eine therapeutische Herausforderung. Zur Entscheidungsfindung müssen verschiedene Faktoren gegeneinander abgewogen und letztendlich eine für alle Seiten zufriedenstellende Lösung gefunden werden.
Schmelzbildungsstörungen stellen für die betroffenen Patienten sowohl ein nicht zu unterschätzendes ästhetisches Problem als auch eine große Belastung durch frühe und aufwendige zahnärztliche Behandlungen dar. Die Frage nach der adäquaten Versorgung der betroffenen Zähne hat eine große Bedeutung: Mit welchem Material und zu welchem Zeitpunkt sollte versorgt werden? Einerseits droht rascher posteruptiver Substanzverlust, die Mundhygiene ist oft mangelhaft, dadurch die Kariesanfälligkeit zusätzlich erhöht. Auf der anderen Seite kann die Kooperationsbereitschaft der jungen Patienten durch Hypersensibilität und damit verbundene, vorausgegangene negative Erfahrungen stark eingeschränkt sein.
Bevor mit der Behandlung begonnen wird, sollte in schweren Fällen zunächst mit einem Kieferorthopäden abgeklärt werden, ob die Zähne überhaupt erhaltungswürdig sind. Bei einem sich entwickelnden Engstand ist es manchmal sinnvoll, die Zähne zu gegebener Zeit zu extrahieren.
Lokalisationen von MIH
Bei der Mineralisationsstörung MIH (auch Molar-Incisor-Hypomineralisation, Molar-Schneidezahn-Hypomineralisation, manchmal auch „Chees-Molars“), treten vor allem an permanenten Inzisiven und ersten Molaren Schmelzbildungsstörungen unklarer Genese auf. Es sind ein bis vier Sechsjahresmolaren betroffen, oft in unterschiedlichem Ausmaß, häufig kombiniert mit den bleibenden Frontzähnen. Die Oberkiefer-Frontzähne sind öfter beteiligt, seltener die Unterkiefer-Frontzähne. Wesentlich seltener sind Milchzähne betroffen (MMH). Im Zuge steigender Neuerkrankungsraten sind MIH-Defekte allerdings inzwischen für alle Milch- und bleibenden Zähne beschrieben worden.
Da die Defekte der Schneidezähne meist milder ausgeprägt sind, stellen sie, wenn überhaupt, nur ein kosmetisch/ästhetisches Problem dar. Die betroffenen Schmelzareale können bei kleineren Defekten mit Kompositen oder bei flächigeren und/oder dunkleren Defekten mit Veneers versorgt werden.
Prävalenz
Die MIH-Erkrankung wurde erstmals in den Achtzigerjahren beschrieben [Krämer, 2018]. Die Literaturangaben zur Prävalenz schwanken stark – je nach Studie und Bewertungskriterien sind Prävalenzen zwischen 3,6 und 37 Prozent zu finden. Dabei sind die Neuerkrankungsraten im Steigen begriffen. Nannte eine Studie von Pieper aus dem Jahr 2008 noch Prävalenzen von 0,6 bis 5,6 Prozent für Deutschland [Pieper, 2008], zeigen aktuelle Studien, dass inzwischen 10 bis 15 Prozent der Kinder an MIH leiden. „Die jüngste DMS-V-Studie zur Mundgesundheit berichtet über knapp 30 % (!) der 12-jährigen Kinder, die diese Strukturanomalie haben. Bezogen auf die Mundgesundheit und die Lebensqualität der Kinder ist MIH mittlerweile ein größeres Problem als Karies in dieser Altersgruppe.“ [Krämer, 2018]
Klinisches Erscheinungsbild
Das Problem der MIH findet in der Mineralisationsphase der Zahnkronen statt, das Zeitfenster reicht vom achten Schwangerschaftsmonat bis zum fünften Lebensjahr. Angenommen wird, dass Ameloblasten in dieser Phase teilweise irreversibel zerstört werden und andere sich wieder „erholen“ können – somit kann das klinische Erscheinungsbild unterschiedlich sein und auch der Schweregrad innerhalb einer Mundhöhle.
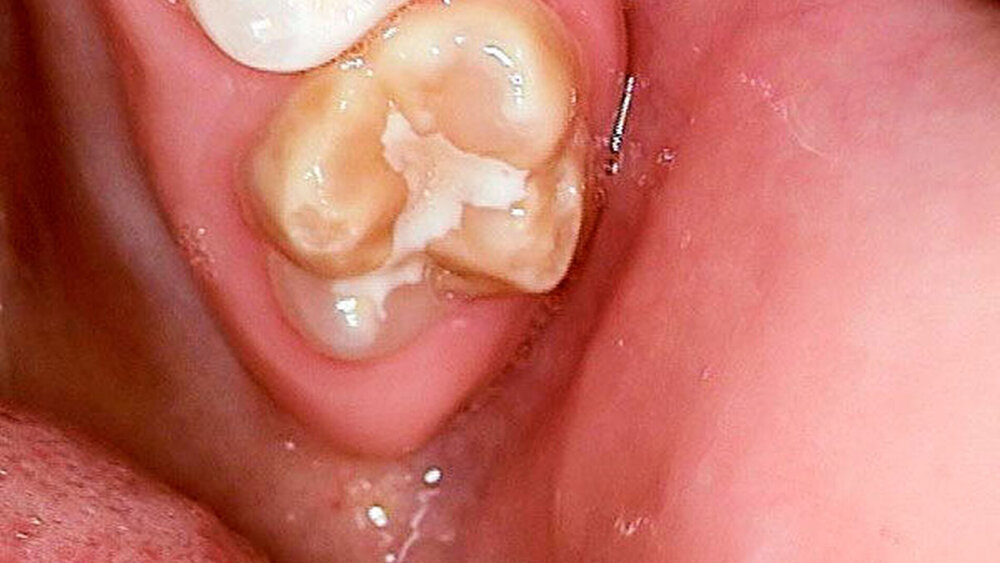
Die Farbe der Schmelzoberfläche variiert von creme-weiß über gelb bis braun. Je dunkler die Farbe, desto poröser die Zahnsubstanz und desto größer die Gefahr posteruptiver Substanzverluste. Je mehr Molaren betroffen sind, desto größer wiederum ist die Gefahr, dass die Inzisivi mit betroffen sind. Der hypomineralisierte Schmelz hat im Vergleich zu normalem Schmelz einen niedrigeren Kalzium- und Phosphorgehalt sowie einen höheren Kohlenstoffanteil. Die mechanische Belastbarkeit des betroffenen Schmelzes ist herabgesetzt, wodurch es unter normaler Kaubelastung zu Schmelzabsprengungen kommen kann. Teile des betroffenen Zahnschmelzes können kurz nach dem Zahndurchbruch unter der Einwirkung von Kaukräften verloren gehen, dies führt zu Dentinfreilegungen.
Betroffene Molaren können empfindlich auf thermische, chemische und mechanische Reize reagieren. Oft kann schon die Zahnpflege schmerzhaft sein, was dann, bei Vernachlässigung der Mundhygiene, zu einer schnellen Kariesentwicklung führen kann. Bei der Anwendung von Lokalanästhesie an den betroffenen Zähnen kann auch oft keine oder keine ausreichende Schmerzausschaltung erreicht werden.
Die Entscheidung zwischen den Behandlungsalternativen „Extraktion“ oder „Restauration“ hängt vor allem von der Defektgröße und der Schmelzqualität ab, ebenso vom Alter des Kindes und von den kieferorthopädischen Möglichkeiten des Lückenschlusses.
Ätiologie
Ursachen und Wirkungszusammenhänge bei der Entstehung der Mineralisationsstörungen sind noch weitgehend ungeklärt. Als Ursachen der MIH werden vielfältige Einflussfaktoren diskutiert, so unter anderem:
- Pneumonie
- hohes Fieber
- hochdosierte Antibiotikagabe
- Störung im Mineralhaushalt
- Dioxin oder polychloriertes Biphenyl in der Muttermilch und mehr als neun Monate langes Stillen
- Frühgeburt und Sauerstoffmangel bei der Geburt oder später
- Respiratorische Erkrankungen in der frühen Kindheit (Asthma bronchiale, rezidivierende Bronchitiden)
- Infektionskrankheiten wie Diphterie, Scharlach, Mumps und Masern während der ersten drei Lebensmonate
- Zöliakie
- Vitamin-D-Defizit oder auch Nahrungszusätze
Studien an Ratten hatten einen Zusammenhang zwischen Bisphenol A und MIH nahegelegt [Jedeon et al., 2013; Jedeon et al., 2014]. Eine vorrangige Ursache konnte bislang allerdings nicht identifiziert werden.
Diagnostik
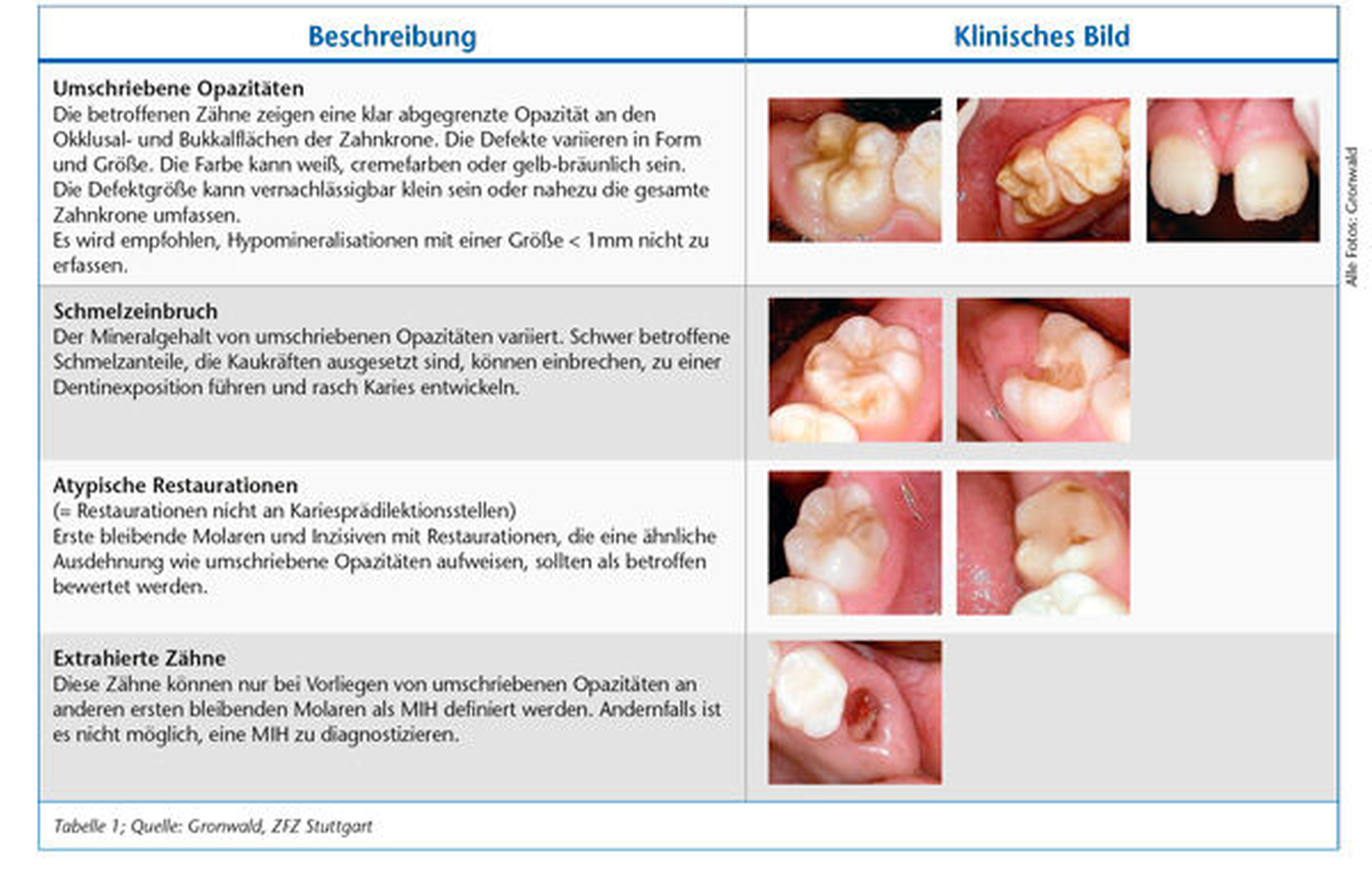
Hypomineralisationen an den Sechsjahr-Molaren können nach Wetzel und Reckel [Wetzel und Reckel, 1991] in drei Schweregrade eingeteilt werden:
Schweregrad 1 (leicht):
Molaren mit Schweregrad 1 weisen einzelne weiß-cremige abgegrenzte Opazitäten im Bereich der Kaufläche und/oder der Höcker/des oberen Kronendrittels ohne Substanzverlust auf.
Schweregrad 2 (mittel):
Bei Schweregrad 2 erfassen die Opazitäten fast alle Höcker und das obere Kronendrittel mit geringem Substanzverlust.
Schweregrad 3 (schwer):
Dieser ist durch großflächige gelb-braune Verfärbungen mit Defekten der Kronenmorphologie aufgrund ausgeprägter Schmelzverluste gekennzeichnet.
Alle Schweregrade können mit oder ohne Beteiligung der Schneidezähne auftreten. Die Verteilung auf die einzelnen Schweregrade ist annähernd identisch. Ebenso sind Mädchen und Jungen gleichermaßen betroffen (Tabelle 1).
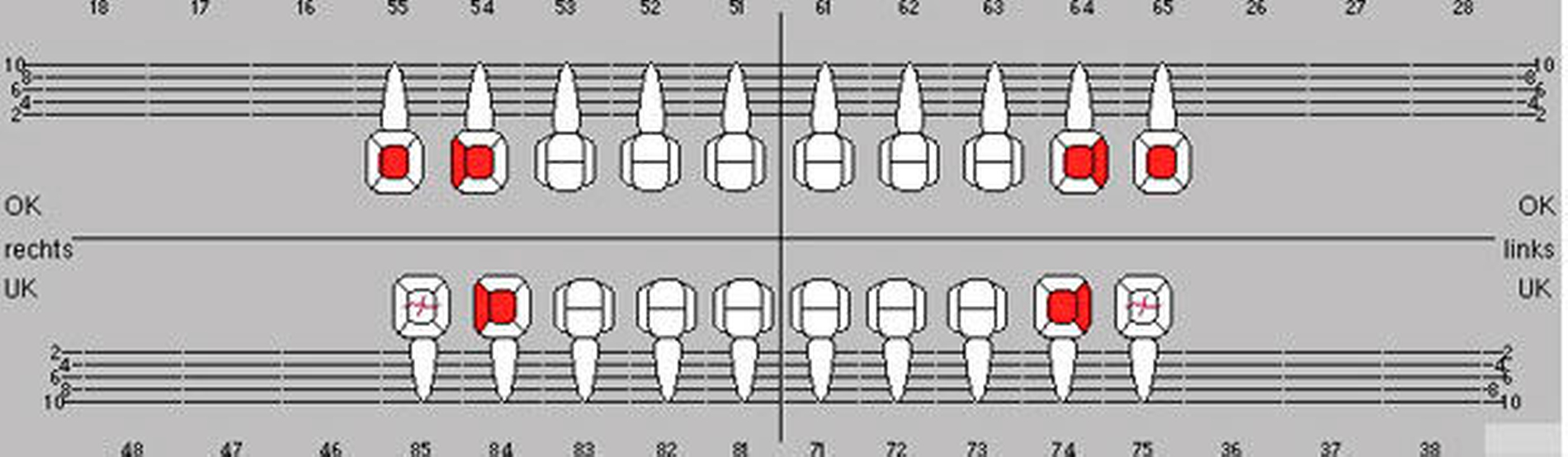
Ein neuer Index zur Befunderhebung und Therapieplanung bei Patienten mit MIH wurde von einer internationalen Arbeitsgruppe erarbeitet (MIH-Treatment Need Index, Würzburger Konzept, Tabelle 2). Dieser Index soll gleichermaßen für die Epidemiologie und die Individualbetreuung geeignet sein und wird in jedem Gebiss in sechs Messbereichen (Sextanten, Milch- und bleibende Zähne) erhoben.
Differenzialdiagnostisch müssen folgende Krankheitsbilder in Betracht gezogen werden:
- Amelogenesis imperfecta
- Dentalfluorose,
- Schmelzfehlbildungen durch Tetrazyklingabe,
- Trauma
- apikale Entzündungen der Milchzähne (Turnerzahn)
- Karies
Therapiemöglichkeiten
Generell sollten die von MIH betroffenen Kinder engmaschig in einem Intensivprophylaxeprogramm betreut werden mit entsprechenden professionellen und häuslichen Fluorid-, Chlorhexidin-, Arginin- und TCP-haltigen Produktanwendungen zur Desensibilisierung, Stabilisierung und Reduktion der Kariesaktivität. Bei engmaschigem Recall (mindestens alle 3 Monate) können gegebenenfalls auch minimal befallene Okklusalflächen mit Fissurenversiegelungen versorgt werden.
Wenn mit Komposit als Füllungsmaterial behandelt wird, sollten aufgrund des schwachen/veränderten Ätzprofils alle veränderten Schmelzareale zumindest am Präparationsrand entfernt werden – ansonsten ist eine schnelle Randspaltbildung und/oder Sekundärkaries absehbar.
Als zeitlich begrenzte Übergangslösung bis zur definitiven Überkronung oder bis zur Extraktionstherapie und kieferorthopädischen Mesialisierung der zweiten Molaren können die Sechsjahrmolaren mit konfektionierten Stahlkronen versorgt werden.
Als langfristige Lösung können Goldteilkronen/Goldkronen, Verblendkeramikkronen oder Keramikteilkronen/Keramikkronen (adhäsiv befestigt oder zementierbar mit entsprechender Keramik) eingesetzt werden. Diese therapeutischen Möglichkeiten sind jedoch abhängig vom Alter und der Kooperationsfähigkeit des Kindes und auch mit einem höheren Zeit- und Kostenaufwand verbunden.
Teilweise ist eine Behandlung in Narkose unumgänglich, wenn die Schmerzausschaltung – sei es Füllungstherapie oder Präparation – mit lokaler Anästhesie nicht möglich ist. Sollte eine lokale Schmerzausschaltung an diesen Zähnen nicht möglich sein, bietet die Behandlung mit Lachgas leider oft keine Alternative. Dies wäre allenfalls eine Sedierung, die jedoch einen vergleichbaren Aufwand wie eine Narkose bedeutet (Anästhesist, Aufwachraum, Monitoring etc.) – allerdings mit erhöhtem Risiko (unklare Dosis/Wirkung, ungesicherte Atmung etc.).
Patientenfall 1:
Anamnese: Der vierjährige Junge stellte sich erstmals im Mai 2008 mit seinen Eltern aufgrund einer Überweisung vom Hauszahnarzt im Zahnmedizinischen Fortbildungszentrum (ZFZ) Stuttgart vor. Aufgrund einer notwendigen Herzoperation wegen eines angeborenen Herzfehlers (mit der möglichen Komplikation eines intraoperativen Herzinfarktes) wurde die Zahnsanierung in Intubationsnarkose (ITN) beim Hauszahnarzt vom Anästhesisten abgelehnt und sollte nun in Zusammenarbeit mit dem ZFZ (Zahnarzt) und dem Klinikum Stuttgart Olgahospital* (Anästhesie und Überwachung) stattfinden.
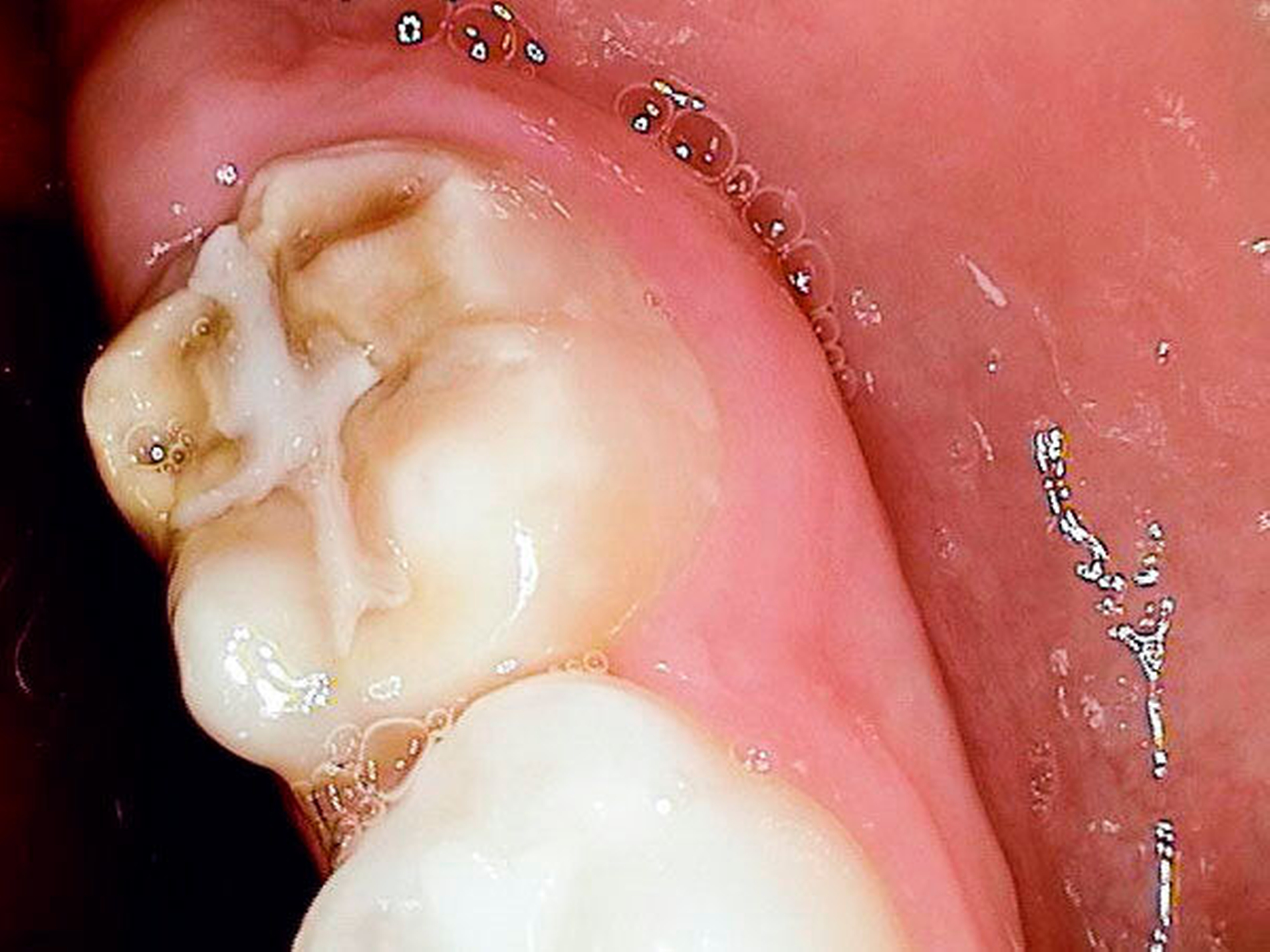
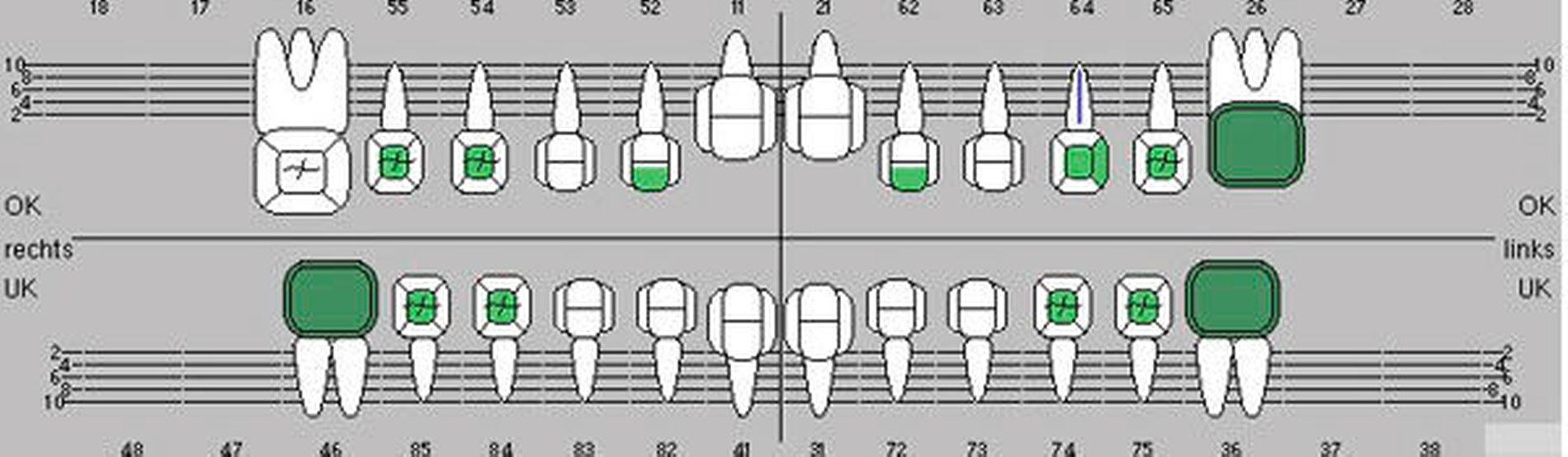
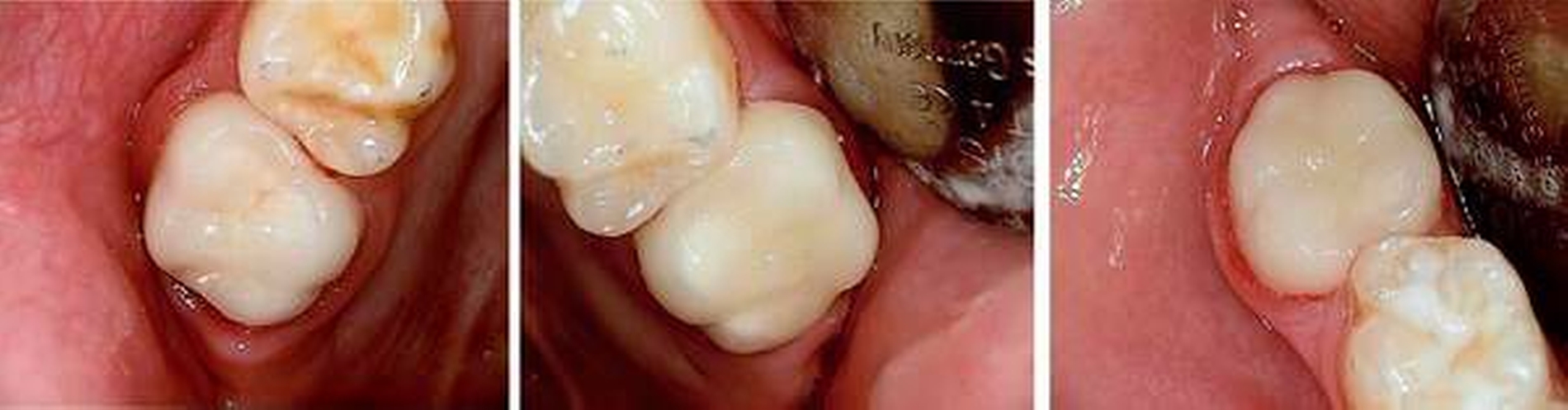
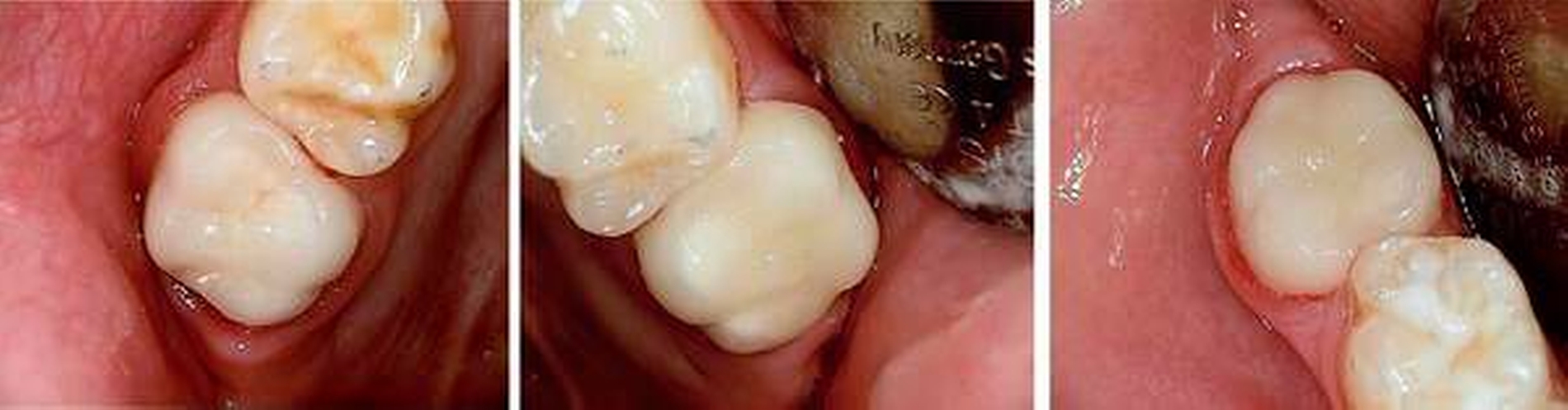
Ausgangsbefund:Während der extraorale Befund unauffällig war, zeigte der intraorale Befund ein kariöses Milchgebiss (Abbildungen 1 und 2).
Behandlungsphase im ZFZ:Im Juni 2008 fand die Milchzahnsanierung in ITN statt. Dabei wurden die Füllungstherapie sowie eine Pulpotomie durchgeführt. Anschließend wurde der Patient zur regelmäßigen Kontrolle und Intensivprophylaxe wieder an den Hauszahnarzt zurücküberwiesen.
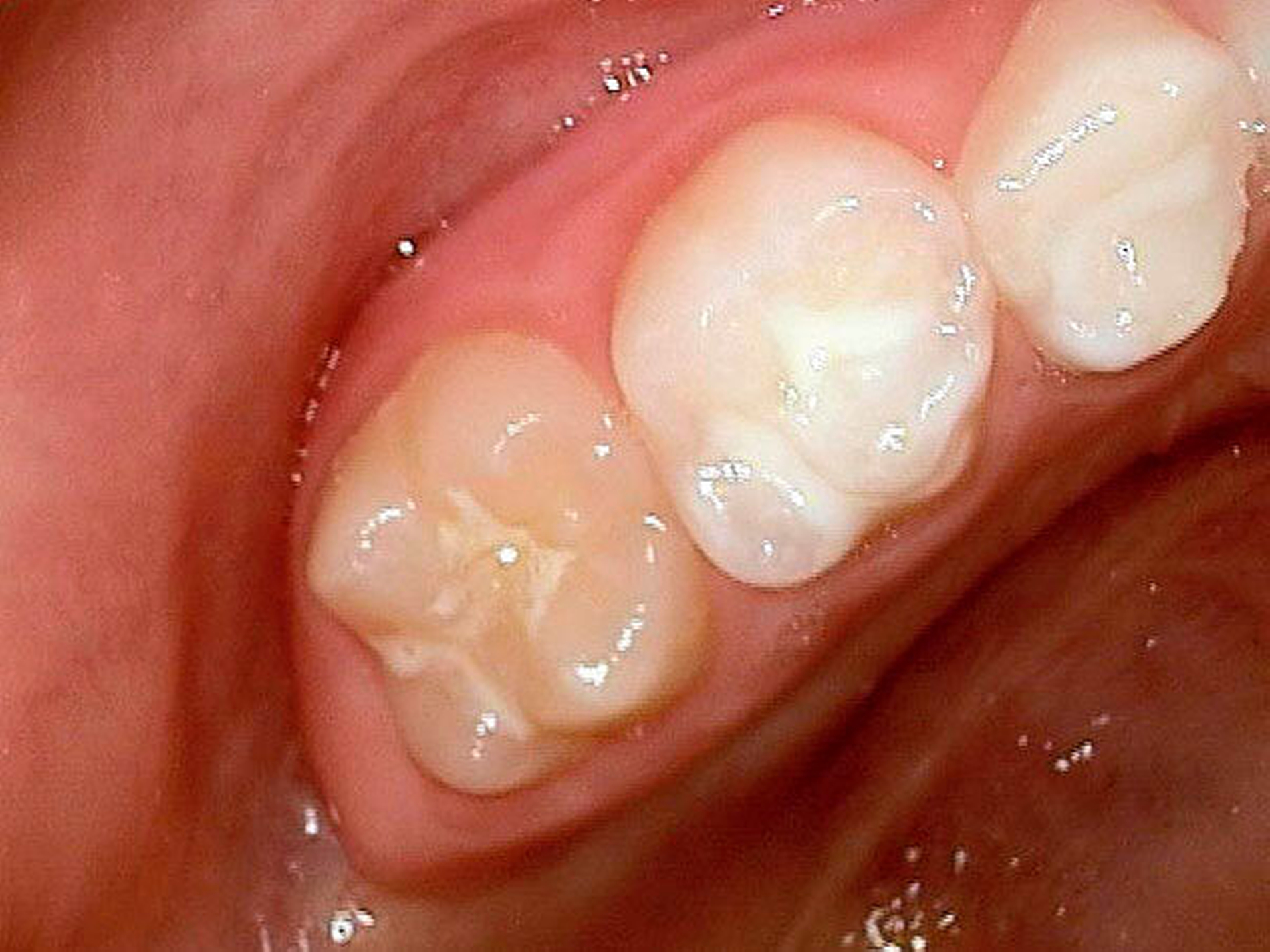
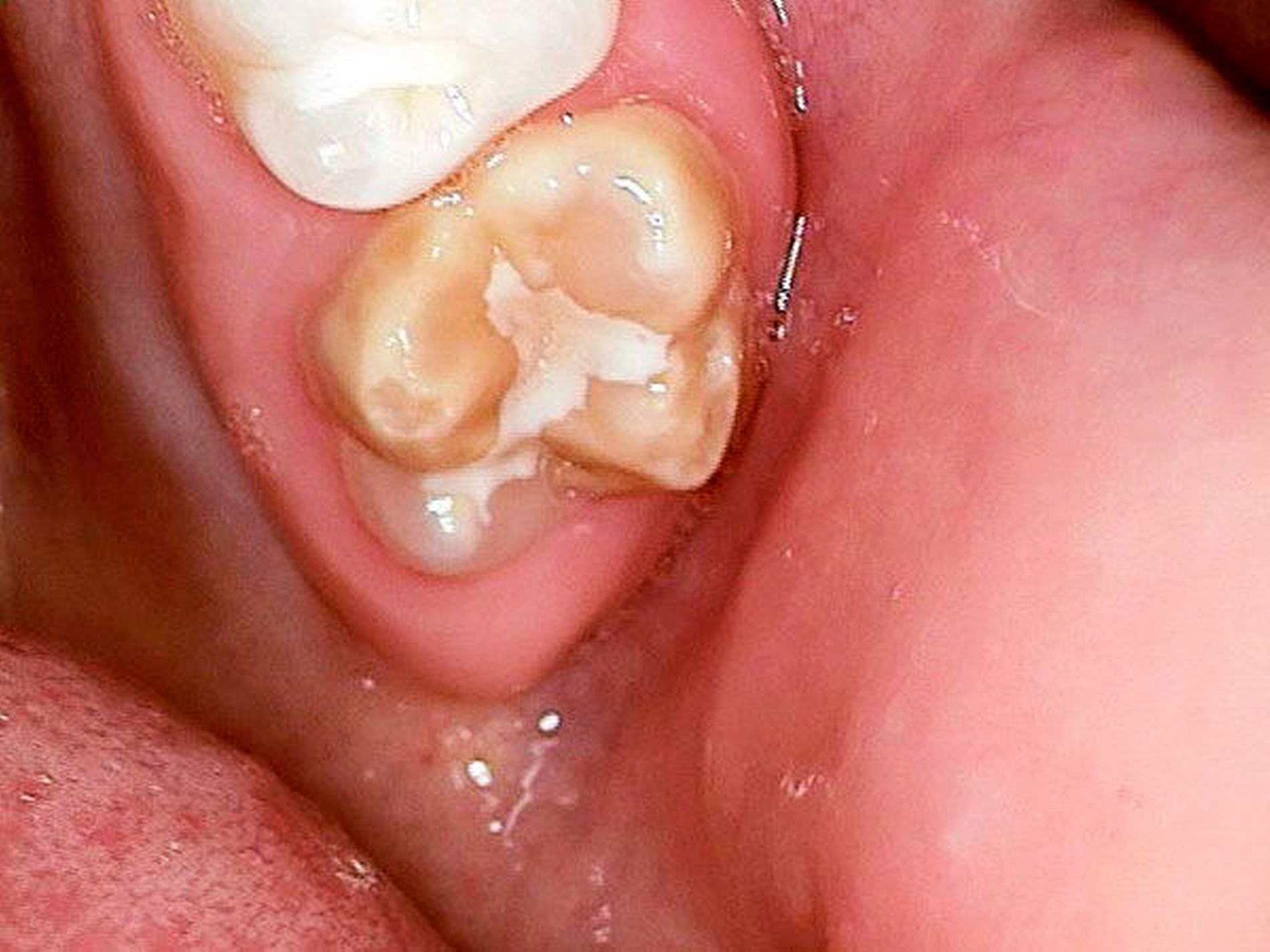
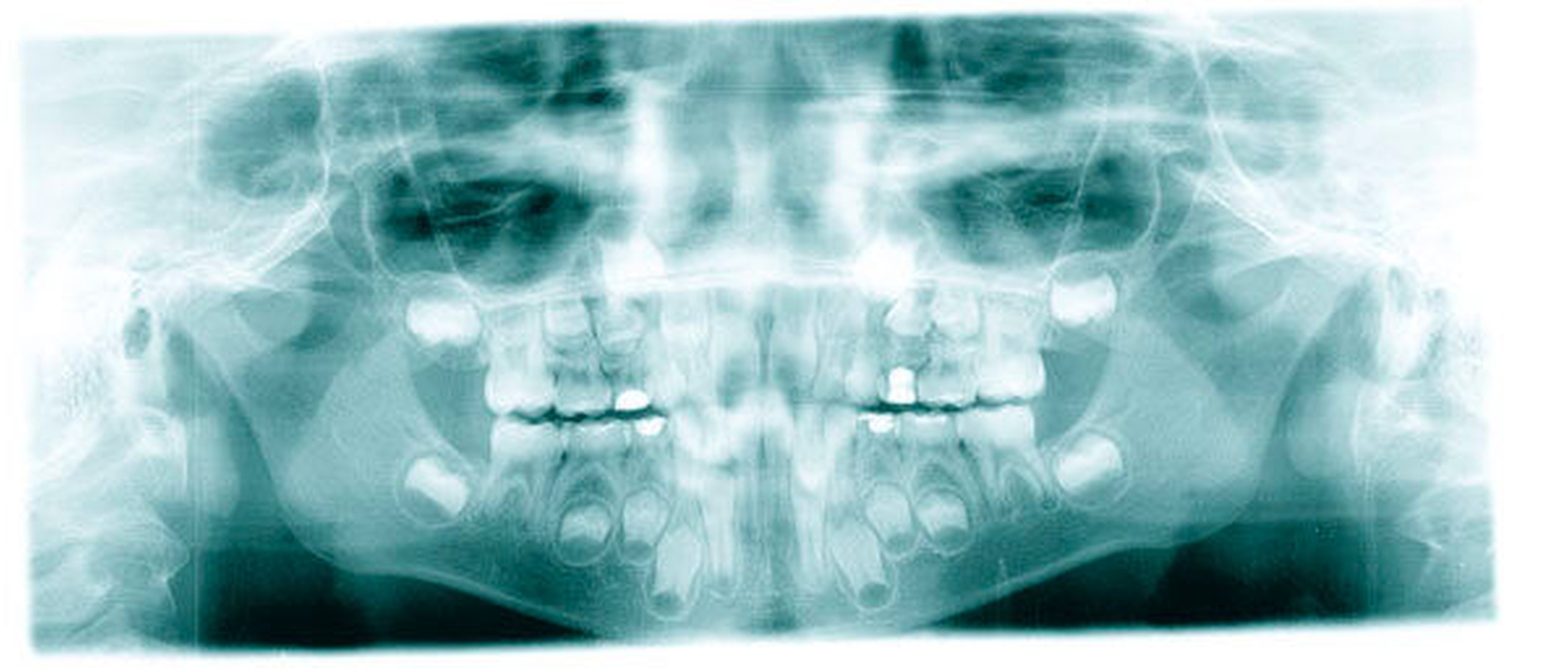
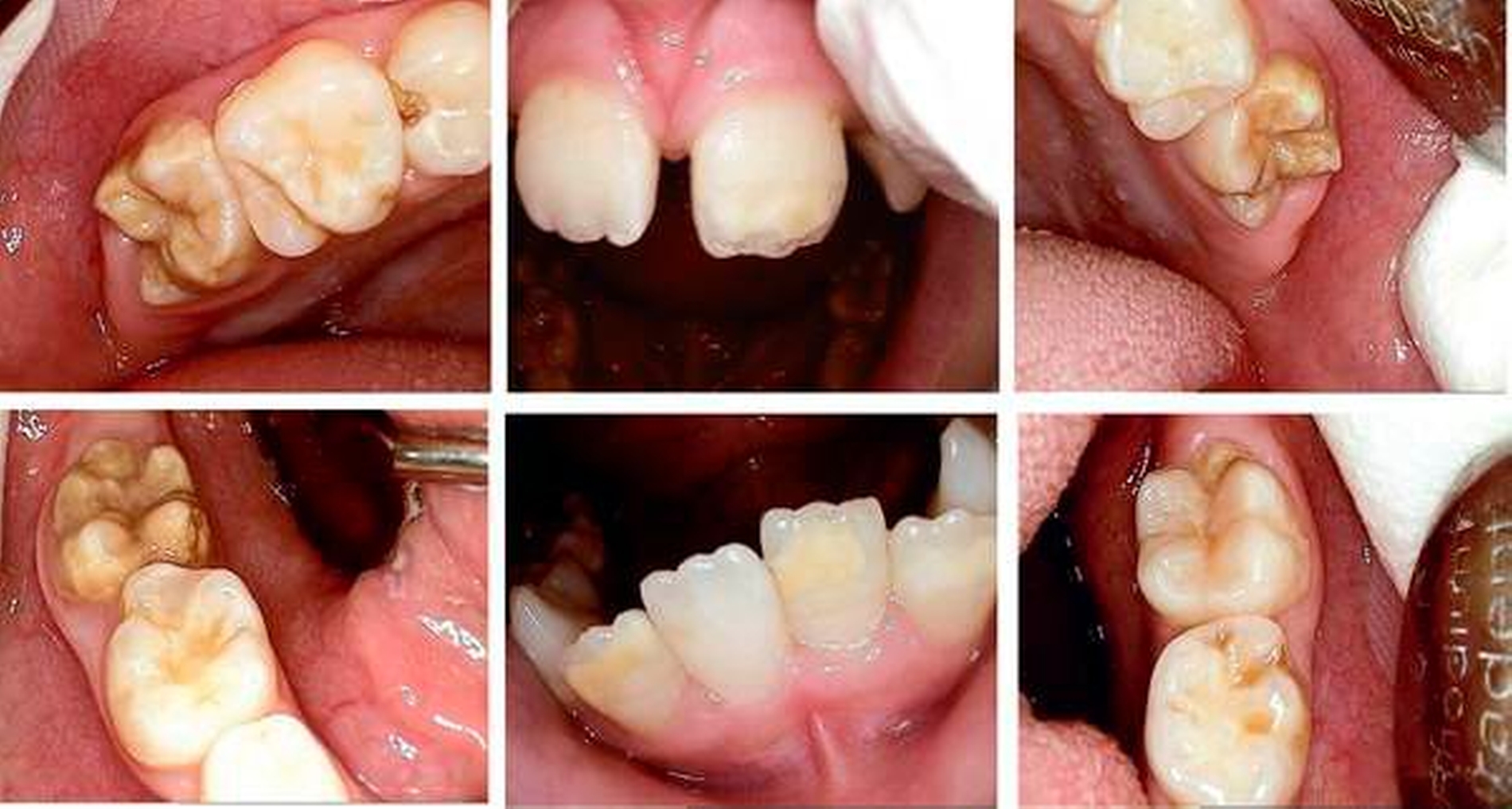
Zweiter Befund nach drei Jahren:Im April 2011 stellte sich der Patient erneut im ZFZ vor. Mittlerweile war der Patient sieben Jahre alt und im beginnenden Wechselgebiss zeigten sich Schmelzhypoplasien der Sechsjahresmolaren (Abbildungen 3 bis 5). Da die Zähne starke Empfindlichkeiten und zunehmende Substanzverluste trotz versuchter Fissurenversiegelungen aufwiesen, hat der Hauszahnarzt mit den Eltern entschieden, diese weiter versorgen zu lassen. Somit wurde der Patient wieder ans ZFZ überwiesen zur erneuten ITN-Behandlung.
Therapie:Im ZFZ erfolgte, wie üblich bei entsprechendem Befund, im Anschluss an die Befunderhebung und Einschätzung der Kooperationsbereitschaft des Kindes in Absprache mit den Eltern die individuelle Therapieplanung. Es wurden die zur Verfügung stehenden Behandlungsmöglichkeiten besprochen:
- Versiegelung betroffener, aber kariesfreier Zähne
- Erneuerung vorhandener Fissurenversiegelungen
- Neuaufbau von kleineren Kavitationen mit lichthärtendem Komposit (nach Entfernung kariöser Stellen und hypoplastischer Schmelzanteile)
- Je nach Schwere des Befunds muss auch, wie in diesem Fall, als Alternative über die Versorgung mit konfektionierten Stahlkronen (mit entsprechenden Folgebehandlungen: Extraktionstherapie oder definitive Überkronung) oder die definitive Überkronung mit Goldteilkronen/Goldkronen, VMK oder Keramikkronen) aufgeklärt werden.
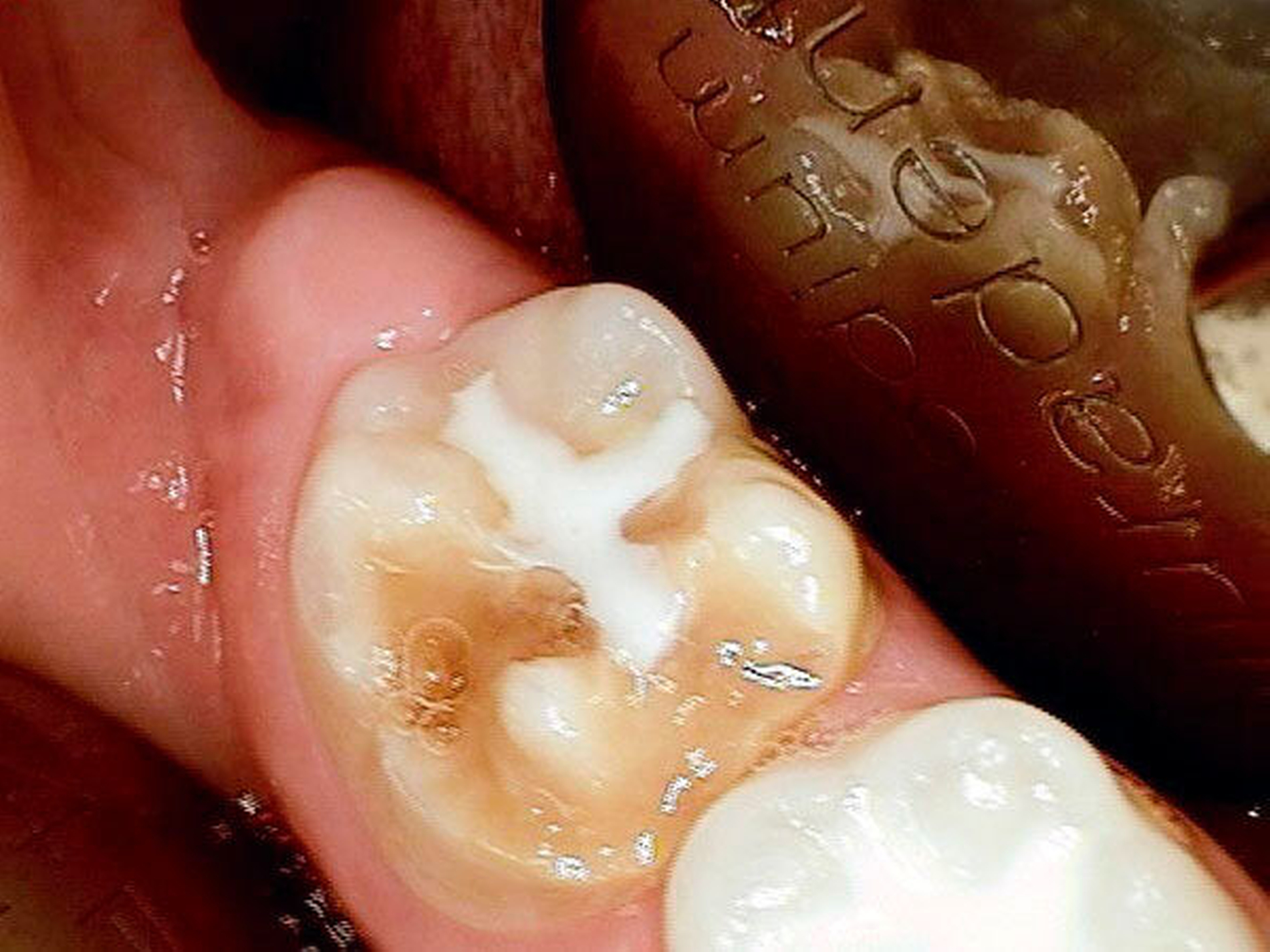
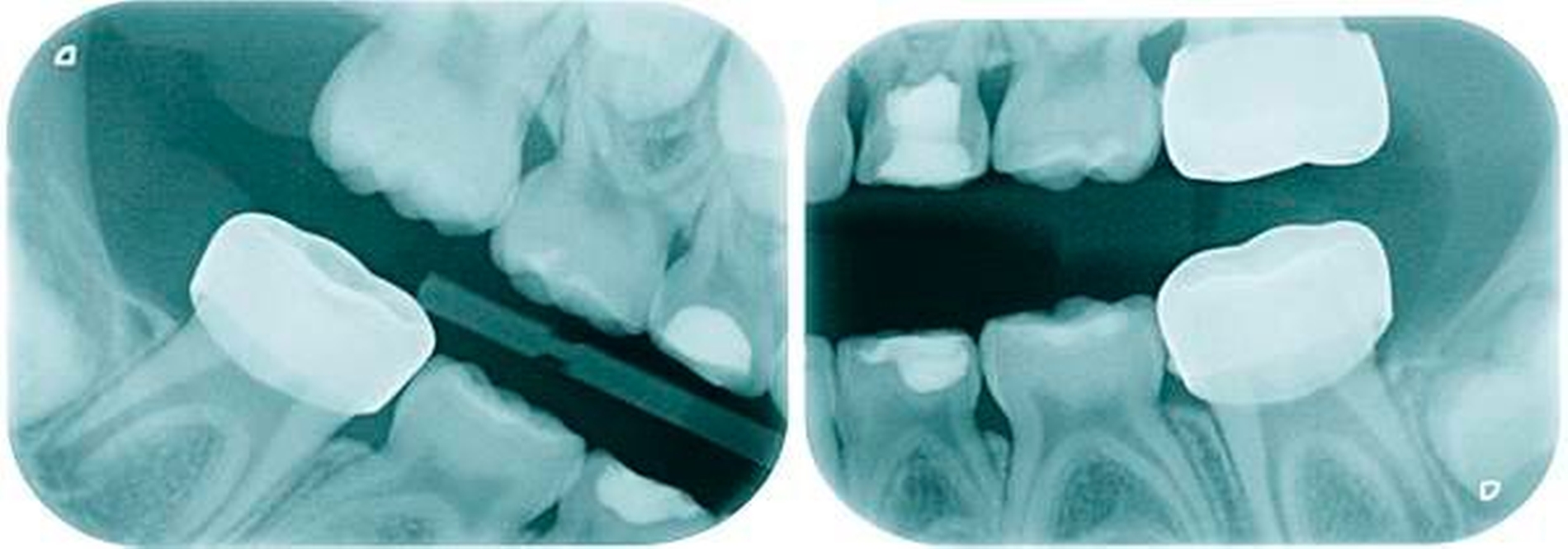
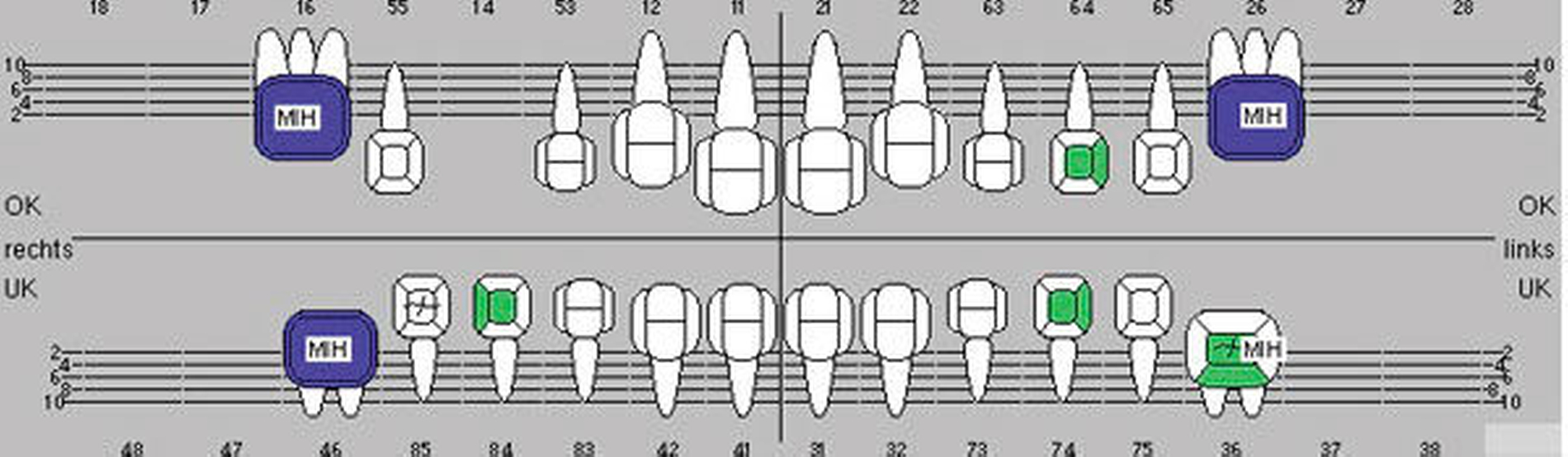
Aufgrund der noch nicht eindeutigen Gebissentwicklung des Patienten und der Tendenz zum Engstand wurde in Absprache mit den Eltern, dem Hauszahnarzt und dem Kieferorthopäden die Entscheidung getroffen, dass die stärker betroffenen und sehr empfindlichen Zähne 26, 36 und 46 mit Stahlkronen versorgt und Zahn 16 neu versiegelt werden sollte (Abbildungen 6 bis 8).
Somit kann die Entscheidung der Extraktionstherapie noch hinausgezögert werden. Sie wird in der Regel vom Kieferorthopäden im Lauf des neunten Lebensjahres des Patienten getroffen. Mit etwa neun Jahren ist die Extraktionstherapie, wenn notwendig, meist am sinnvollsten, da sich zu dieser Zeit der Zahnkeim des zweiten Molaren am günstigsten nach mesial entwickelt. Andernfalls sollte dann, aus parodontalen Gründen, spätestens mit dem 15. Lebensjahr eine definitive Überkronung stattfinden.
Vor der Behandlung wurde den Eltern erklärt, dass die definitive Entscheidung manchmal erst während der Behandlung fallen kann, beispielsweise wenn es doch zu einer Pulpabeteiligung kommt und somit eine sofortige Extraktionstherapie sinnvoller erscheint.
Ebenso sorgfältig sollte im Voraus ein möglichst schonendes und ausreichendes Anästhesieverfahren gewählt werden. Abzuwägen sind die Kooperationsbereitschaft des Kindes, die Anzahl und der Grad der Schädigung der zu behandelnden Zähne und die eventuell zu erwartenden Probleme bei der Lokalanästhesie.
In diesem Fall war die Entscheidung zur ITN-Behandlung durch den Hauszahnarzt schon abgeklärt. Die Vorbehandlung mit Fissurenversiegelung konnte trotz guter Compliance des Kindes nur mit unvollständiger/fehlender Schmerzausschaltung stattfinden. Bei manchen Kindern kann man bereits das Entstehen eines sogenannten „Schmerzgedächtnisses“ beobachten: Anhaltende und wiederkehrende Schmerzen können dazu führen, dass die sensiblen und schmerzleitenden neuralen Strukturen empfindlicher werden und schon auf relativ schwache Signale reagieren. Im Extremfall kann bereits ein normaler Reiz eine Schmerzempfindung auslösen.
Prognose:Aufgrund der guten Compliance des Patienten als auch der Eltern ist der weitere notwendige Behandlungsverlauf als positiv einzuschätzen. Sowohl eine später notwendige definitive Überkronung oder alternativ eine Extraktionstherapie mit folgender kieferorthopädischer Behandlung wird voraussichtlich mit einer intensiven zahnärztlichen prophylaktischen Betreuung positiv verlaufen.
Trotzdem darf – vor allem in solchen Patientenfällen mit Vorerkrankungen – die psychische Belastung des Kindes durch den erhöhten therapeutischen Aufwand nicht vergessen oder unterschätzt werden. Mit der aktuellen Versorgung, die sich oft über mehrere zeitintensive Sitzungen erstreckt, ist die Therapie nicht abgeschlossen, da diese in der Regel nur eine mittelfristige oder langzeitprovisorische Restauration darstellt.
Stahlkronen der Sechsjahrmolaren sind ähnlich anzuwenden wie die etwas besser bekannten Stahlkronen im Milchgebiss. Im Gegensatz hierzu ist jedoch auf eine möglichst schonende Präparation zu achten, um genügend Substanz für die spätere definitive Versorgung zu erhalten, die bis zum 15. Lebensjahr erfolgen sollte.
Die konfektionierten Kronen kommen in den Fällen zur Anwendung, wenn die Zähne zumindest über einen gewissen Zeitraum erhalten werden sollen, die Defekte jedoch zu groß für die Füllungstherapie sind.
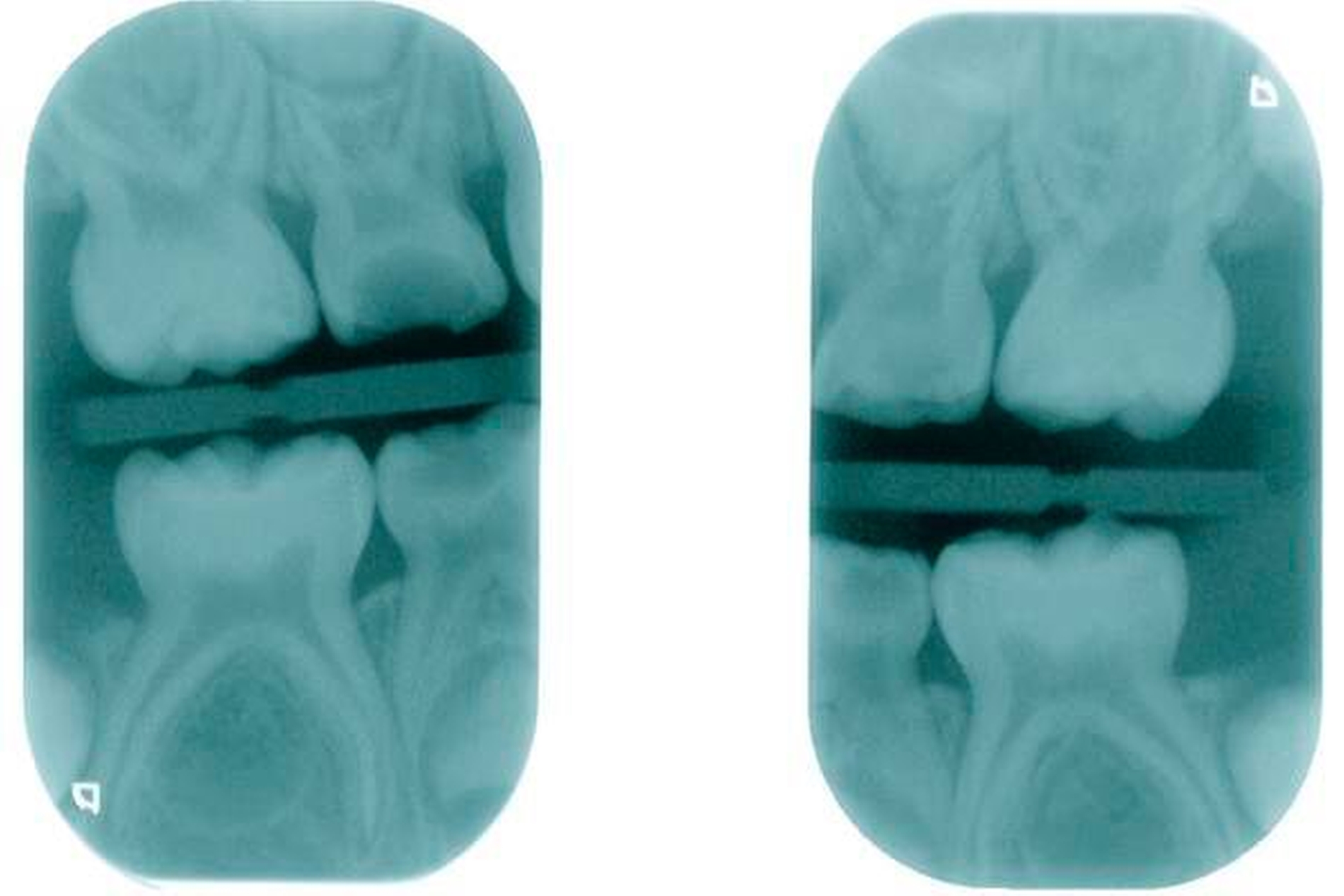
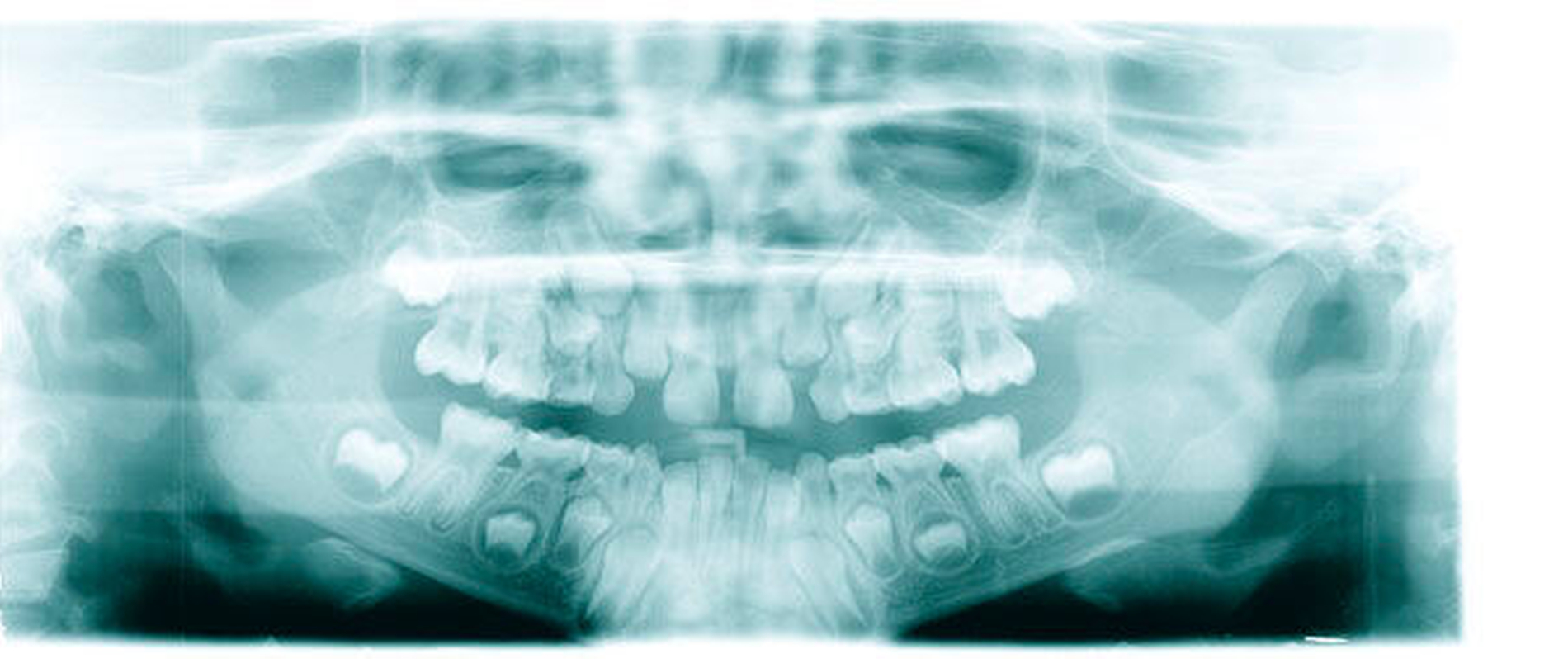
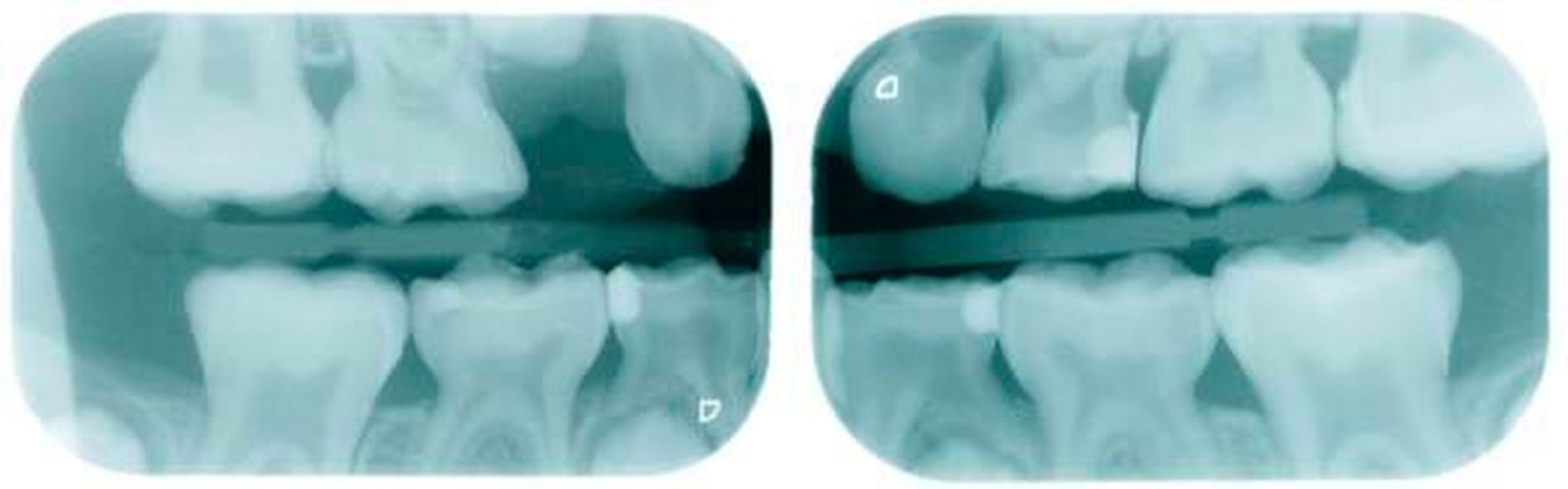
Leider ist die Präparation der Sechsjahrmolaren oft zeitraubender und geht meist mit erheblichem Substanzverlust einher. Nach versuchter schonender tangentialer Präparation mesial und distal sowie Reduktion der Höhe um circa 1,5 mm wird die entsprechende Kronengröße ausgewählt. Diese kann noch durch Kürzen oder Biegen des Randes individualisiert werden. Wichtig ist es, vor dem definitiven Einsetzen der Kronen den korrekten Sitz mittels Röntgenbild zu überprüfen. Bedingt durch das Fehlen eines basalen Schmelzwulstes lässt sich die Konfektionskrone trotz eines elastischen Federrandes auf dem konisch beschliffenen Zahn nur schwer fixieren. Störungen der Okklusion sind die Norm (noch unproblematisch im beginnenden Wechselgebiss), ein exakter Randschluss ist praktisch nicht zu erreichen. Insbesondere interdental, am Übergang zwischen Krone und Zahn, sind in jedem Fall Retentionsnischen vorhanden, die die Ansammlung von Plaque begünstigen. Folgeproblem ist Sekundärkaries und eine dauerhafte Irritation des marginalen Parodontiums. Verbleiben die Kronen über das 15. Lebensjahr hinaus im Mund, muss mit zum Teil erheblichem Knochenabbau gerechnet werden!
Somit ist dies der späteste Zeitpunkt zur weiteren Therapie.
Patientenfall 2:
Anamnese:Die neunjährige Patientin stellte sich im Mai 2011 im ZFZ vor.
Bei einer bestehenden Cystinose mit Nierentransplantation im November 2010 sowie einer Operation der Beine, stellte der Hauszahnarzt eine Schmelzhypoplasie der Sechsjahresmolaren und der Frontzähne fest – mit starker Schmerzempfindlichkeit bei thermisch-chemischen und mechanischen Reizen.
Befund:Abgesehen von einer insgesamt verzögerten körperlichen und dentalen Entwicklung aufgrund der Vorerkrankung, zeigte sich der extraorale Befund unauffällig, der intraorale Befund zeigte ein Wechselgebiss. An allen ersten Milchmolaren konnte Approximalkaries festgestellt werden. Alle Sechsjahrmolaren sowie die Schneidezähne im Ober- und im Unterkiefer waren, unterschiedlich ausgeprägt, von MIH betroffen. Das Zähneputzen und Essen wurde zunehmend zur Belastung aufgrund der Schmerzempfindlichkeit. Außerdem wurde Substanzverlust an Zahn 46 bemerkt (Abbildungen 9 und 10).
Therapie:Nach Befundaufnahme und Besprechung mit den Eltern und dem hinzugezogenen Kieferorthopäden wurden alle Behandlungsalternativen ausführlich besprochen. Aufgrund der Vorerkrankung und der täglichen Belastung des Kindes entschieden sich die Eltern für eine möglichst schnelle und langfristige Lösung. Außerdem sollte die Ästhetik, also die Zahnfarbe, auch im Seitenzahnbereich, mit berücksichtigt werden.
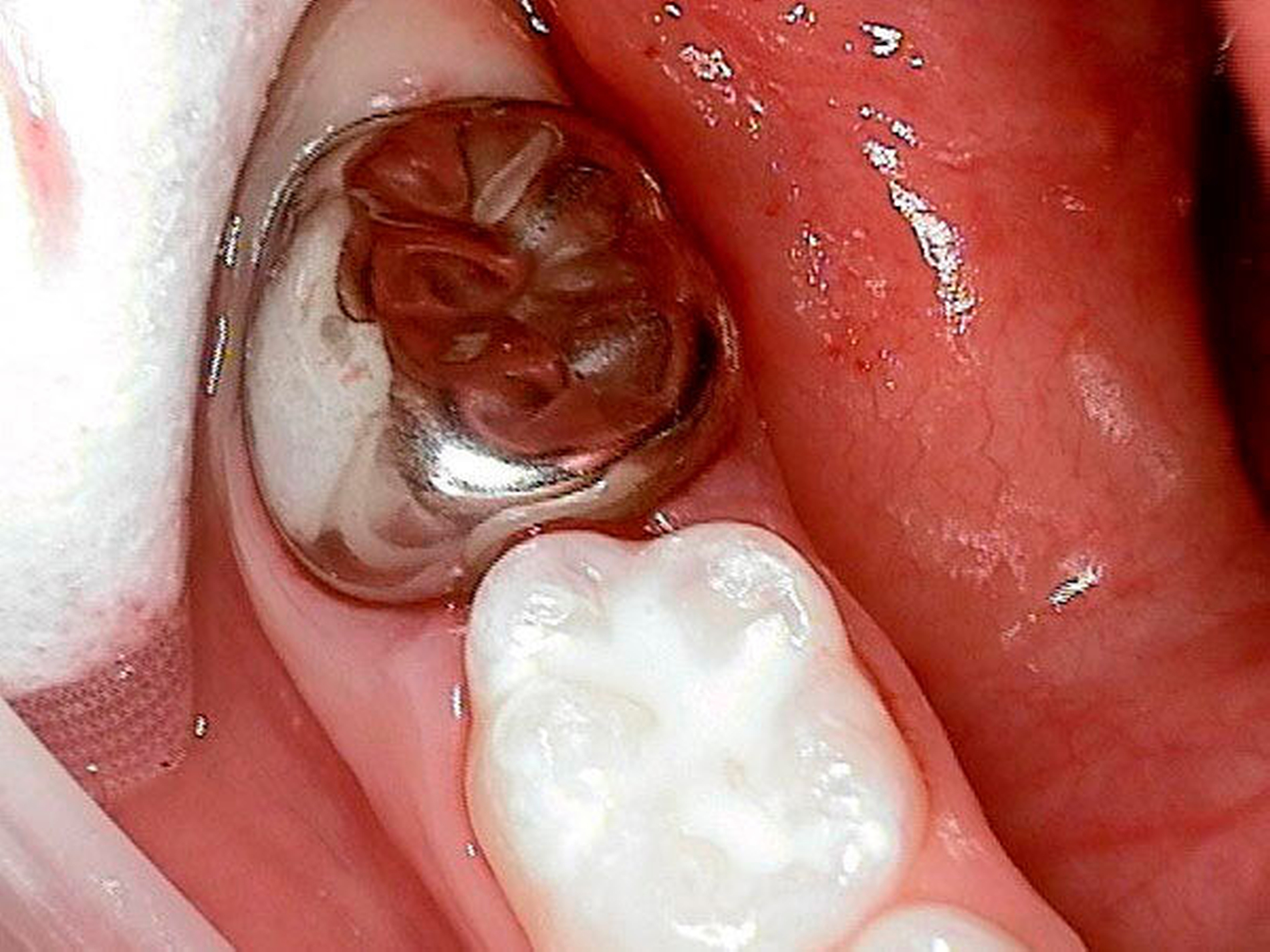
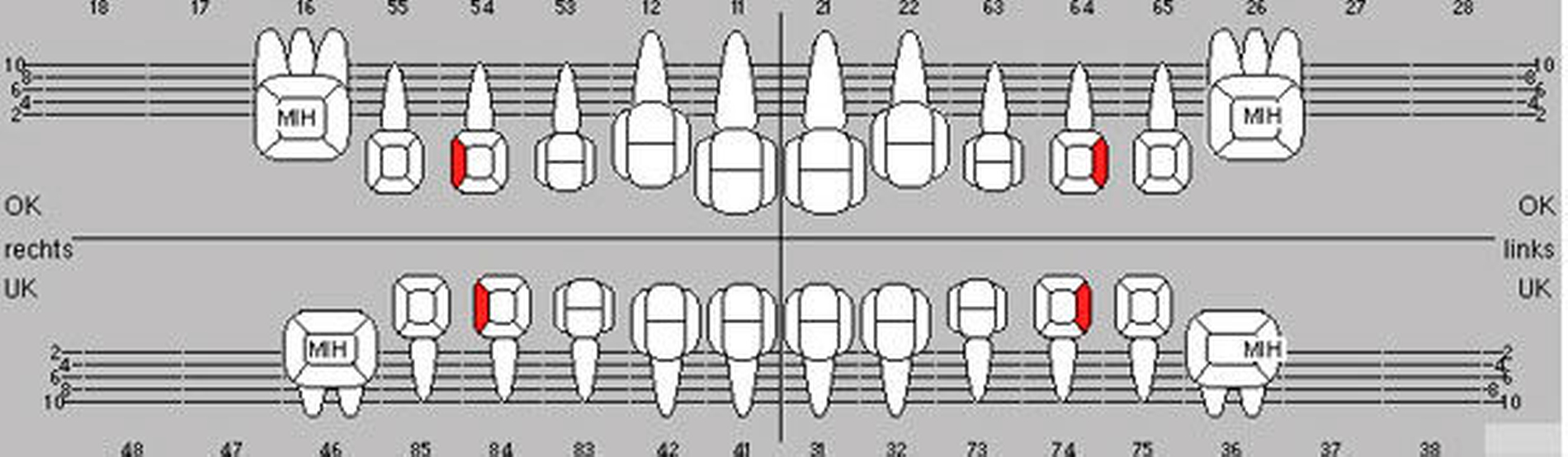
Gemeinsam wurde entschieden, dass die nicht so schmerzempfindlichen Frontzähne zunächst so belassen und gegebenenfalls später, wenn die optimale Zahnstellung erreicht ist, mit Füllungen oder Veneers versorgt werden. Die Zähne 16, 26 und 46 sollten mit Keramikkronen versorgt werden (Abbildungen 11 bis 13). Der weniger stark betroffene Zahn 36 sollte, wenn möglich, mit einer Kunststofffüllung versorgt werden. Eine mögliche spätere Extraktionstherapie je nach Engstand oder auch anstelle einer gegebenenfalls notwendigen Weisheitszahnentfernung wurde abgeklärt. Hinzu kam eine Füllungstherapie für die Zähne 64, 74 und 84. Der Zahn 54 wurde extrahiert, da die Wurzelresorption für eine Pulpotomie schon zu fortgeschritten war.
Aufgrund der Vorbelastung der jungen Patientin und der starken Schmerzempfindlichkeit wurde die Behandlung in ITN durchgeführt. Das Zementieren der Keramikkronen (mit Oxidkeramik/e.max) konnte wiederum in der Praxis durchgeführt werden (Abbildungen 14 bis 16), da die Patientin großes Vertrauen zeigte und sich ihren Wunsch von schmerzfreien Zähnen erfüllen wollte. Ansonsten wäre optional noch zusätzlich zur Lokalanästhesie die Lachgasbehandlung anstelle eines zweiten kurzen ITN-Termins möglich gewesen.
Prognose:Auch hier ist aufgrund der guten Compliance der Patientin und der Eltern der weitere notwendige Behandlungsverlauf als positiv einzuschätzen. Bei entsprechender Mundhygiene und Intensivprophylaxe kann eine weitere Behandlung sicherlich längerfristig vermieden werden. Sollte sich doch ein durch Extraktion therapiebedürftiger Engstand ergeben, so kann in ein paar Jahren immer noch entschieden werden, ob es sinnvoller ist, die Sechsjahrmolaren zu entfernen (mit folgender Multibandtherapie) oder ob die Weisheitszahnentfernung ausreichend ist. Aufgrund der verzögerten dentalen Entwicklung kann in diesem Fall aus kieferorthopädischer Sicht noch abgewartet werden.
Diskussion der Patientenfälle
Ob bei den beschriebenen Patientenfällen die jeweilige Vorerkrankung mit ihrer jeweiligen Folgeproblematik (Herzfehler, Cystinose/Nierentransplantation) Ursache für die MIH sein kann, bleibt bislang noch ungeklärt. Auf jeden Fall spielt die Behandlung von hypomineralisierten Zahndefekten bei Kindern eine zunehmend größere Rolle – unabhängig auch von Vorerkrankungen und möglichen Zusammenhängen wie bei den beiden oben beschriebenen Patientenfällen. Die Ausprägung der Hypomineralisationen und die daraus resultierende Problematik können stark differieren. Wesentlich ist zum einen die Aufklärung der Eltern durch den behandelnden Zahnarzt, zum anderen sollte der Zahnarzt selbst über die zwar noch ungeklärten, aber möglichen frühkindlichen Risikofaktoren, das klinische Erscheinungsbild und die Therapiemöglichkeiten der Erkrankung informiert sein.
So können Patienten mit MIH frühzeitig erfasst und in eine umfassende Betreuung sowie in ein engmaschiges Recall-Programm aufgenommen werden. Damit wächst die Chance, eine in funktioneller und ästhetischer Hinsicht zufriedenstellende Rehabilitation zu erreichen.
*Mittlerweile besteht eine Kooperation zwischen dem Zahnmedizinischen Fortbildungszentrum Stuttgart und dem Marienhospital Stuttgart Vinzenz von Paul Kliniken (Abteilung für Anästhesie). Dadurch ist es uns möglich, im gesicherten Umfeld der Klinik nicht nur Kinder mit ausgeprägter MIH-Problematik zu versorgen, sondern auch Kinder mit Vorerkrankungen und Syndromen verschiedenster Art sowie sehr junge Patienten.
ZÄ Sarah Gronwald
Zahnmedizinisches Fortbildungszentrum Stuttgart (ZFZ)
Herdweg 50, 70174 Stuttgart
s.gronwald@zfz-stuttgart.de
Literatur:
[Bekes und Steffen, 2016]: Bekes K, Steffen R: Das Würzburger MIH-Konzept. Teil 1. Der MIH-Treatment Need Index (MIH-TNI). Oralprophylaxe & Kinderzahnheilkunde 38, 165-170 (2016).
[Jedeon et al., 2013]: Jedeon K., De la Dure-Molla M., Brookes S.J., Loiodice S., Marciano C., Kirkham J., Canivenc-Lavier M.C., Boudalia S., Berges R., Harada H., Berdal A., and Babajko S. (2013): Enamel defects reflect perinatal exposure to bisphenol A. Am J Pathol 183 (1), 108-118. DOI: 10.1016/j.ajpath.2013.04.004
[Jedeon et al., 2014]: Jedeon K., Loiodice S., Marciano C., Vinel A., Canivenc Lavier M.C., Berdal A., and Babajko S. (2014): Estrogen and bisphenol A affect male rat enamel formation and promote ameloblast proliferation. Endocrinology 155 (9), 3365-3375. DOI: 10.1210/en.2013-2161
[Krämer, 2018]: Krämer N: MIH - Mineralisationsstörung greift bei Kindern und Jugendlichen immer weiter um sich, Pressemitteilung der DGZMK vom 24.08.2018.
[Pieper, 2008]: Auszug aus Pieper, K.: Zahnanomalien und ihre Versorgung in: Johannes Einwag und Klaus Pieper. Kinderzahnheilkunde 3. Auflage, Elsevier – urban und Fischer 2008
[Wetzel & Reckel, 1991]: Wetzel WE, Reckel U. Fehlstrukturierte Sechsjahrmolaren nehmen zu--eine Umfrage [Defective 6-year molars increasing--an inquiry]. Zahnarztl Mitt. 1991 Apr 1;81(7):650, 652. German. PMID: 1853662.