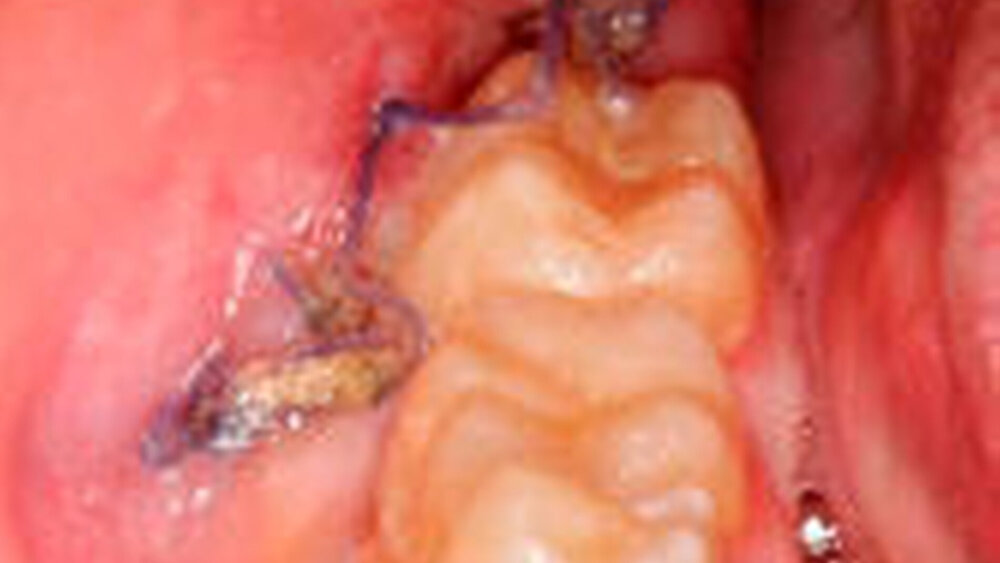
Persistierende Nachblutung nach Weisheitszahnentfernung
Ein 16-jähriger Patient stellte sich aufgrund einer persistierend sickernden Nachblutung nach Weisheitszahnentfernung in der eigenen Poliklinik für Mund-, Kiefer- und Gesichtschirurgie vor. Er berichtete, dass ihm vor sechs Wochen die Zähne 38 und 48 operativ entfernt worden waren. Postoperativ war es zu keinen Komplikationen gekommen. Nach sieben Tagen waren vom Hauszahnarzt die Tamponaden und die Fäden entfernt worden. Im Anschluss daran hatte eine profuse Blutung im Bereich beider Extraktionsalveolen begonnen. Diese Blutung war umstochen und mit Tamponaden gestillt worden. Danach hatte die Blutung auf beiden Seiten gestanden. Nach weiteren fünf Tagen war eine erneute Blutung mit der Bildung eines größeren intraoralen Blutkoagels regio 48 aufgetreten. Das Koagel war vom Hauszahnarzt daraufhin entfernt und die Wunde erneut umstochen und Tamponaden eingelegt worden. In den folgenden 14 Tagen war es rezidivierend zu leichten Sickerblutungen vor allem in regio 48 gekommen. Nach zwei Wochen waren die Fäden bei reizlosen Wundverhältnissen entfernt und die Tamponaden vorsichtig gewechselt worden. Bei einem Kontrolltermin zehn Tage später hatten sich in regio 38 reizlose Wundverhältnisse gezeigt, wohingegen sich in regio 48 erneut ein etwa golfballgroßes intraorales Blutkoagel gebildet hatte. Ebenso hatte eine leicht sickernde Blutung in diesem Bereich vorgelegen (Abbildung 1).
Der Hauszahnarzt hatte den Patienten daraufhin bei einem niedergelassenen Hämatologen vorgestellt. Dieser hatte dem Patienten bei der Verdachtsdiagnose eines Von-Willebrand-Jürgens- Syndroms beziehungsweise einer Hämophilie A Desmopressin (Minirin®) Nasenspray verordnet und ihn zur weiteren Therapie in unsere Poliklinik für Mund-, Kiefer- und Gesichtschirurgie überwiesen. Hier wurde der Patient zur weiteren Gerinnungsdiagnostik und Therapie stationär aufgenommen. Frühere Blutungsepisoden bei Verletzungen wurden verneint. Anamnestisch konnte jedoch eine familiäre Blutungsneigung festgestellt werden, die vorwiegend Frauen der mütterlichen Linie betraf (Abbildung 2).
Die Laboranalyse der Funktion der einzelnen Gerinnungsfaktoren ergab eine verminderte Funktion des Faktors IX auf 30 Prozent (Christmas-Faktor, Hämophilie B). Nach intravenöser Gabe von 2 400 IE Faktor IX (Berinin®) kam es zu einem Anstieg der Faktor-IX-Funktion auf 69 Prozent und einem Stillstand der Sickerblutung. Das Koagel konnte chirurgisch abgetragen und die Extraktionsalveole plastisch gedeckt werden (Abbildung 3). Postoperativ trat keine erneute Nachblutung mehr auf.
Diskussion
Iatrogen oder genetisch verursachte Blutungsneigungen stellen ein Risiko bei chirurgischen Maßnahmen dar. Während die medikamentös induzierten Gerinnungsstörungen (wie durch Marcumar, Heparin, Acetylsalicylsäure oder Clopidogrel) aufgrund immer älterer Patienten mit immer häufigeren Begleiterkrankungen im klinischen Alltag oft anzutreffen sind, wird der Zahnarzt mit kongenitalen Gerinnungsstörungen seltener konfrontiert. Da sie je nach Ausprägungsgrad zu gravierenden Blutungen führen können, ist eine eingehende Anamnese bei betroffenen Patienten und das Wissen um die verschiedenen Behandlungsmöglichkeiten wichtig [Gundlach, 2000].
Bei dem oben vorgestellten Patienten war die Hämophilie B bislang nicht bekannt gewesen. Frühere Bagatelltraumen waren ohne Nachblutungen verheilt. Bei stumpfen Traumen waren bisher auch keine größeren oder länger andauernden Hämatome aufgetreten. Obwohl verschiedene Familienmitglieder an einer Hämophilie B leiden, war dies dem Patienten nicht bekannt. Nur die begleitende Mutter wusste, dass es wohl früher familiäre geringgradige Gerinnungsprobleme gab. Dies lässt die Vermutung zu, dass es sich um eine nicht sehr stark ausgeprägte Hämophilie B mit noch teilweise suffizienter Restaktivität des Faktors IX handelt.
Die Hämophilie B hat eine Inzidenz von etwa 1:100 000 und ist damit relativ selten. Sie beruht auf einem Mangel oder einer Funktionsstörung des Faktors IX (Christmas- Faktor) [Rhyner und Streuli, 2000]. Der Erbgang ist, wie auch bei der Hämophilie A, X-chromosomal rezessiv. Die Quote der Neumutationen ohne familiäre Belastung liegt mit etwa 20 Prozent niedriger als bei der Hämophilie A. Durch den X-chromosomal rezessiven Erbgang sind vorwiegend die männlichen Mitglieder einer Familie von der Erkrankung betroffen. Die Frauen sind auch hier überwiegend Überträgerinnen des Gens. Somit stellt die Familie des hier vorgestellten Patienten eine gewisse Ausnahme dar, da die Erkrankung, soweit dies anamnestisch erfragbar war, zu gleichen Teilen bei männlichen und weiblichen Mitgliedern der Familie (der mütterlichen Seite) manifest wurde. Die Behandlung besteht in der prophylaktischen Gabe von Faktor IX (wie Benirin®) vor chirurgischen Eingriffen. Eine Gabe von Desmopressin (Minirin®) ist bei der Hämophilie B unwirksam, da hierüber die Konzentration an Faktor IX nicht gesteigert werden kann. Bei der Hämophilie B kann es bei schweren Formen auch notwendig werden, die Patienten dauerhaft zu substituieren [Brewer et al., 2003]. Aufgrund der längeren Halbwertszeit von Faktor IX im Vergleich zu Faktor VIII ist hier eine ein- bis zweimalige Gabe pro Woche ausreichend.
Mittlerweile sind gentechnisch hergestellte Faktorpräparate verfügbar, die für die Patienten ein weiteres Stück Sicherheit bedeuten, da dadurch die Infektionsgefahr der humanen Faktorpräparate (mit HIV, Hepatitis A, B oder C) deutlich vermindert werden konnte.
Bei Patienten mit bekannter Blutungsneigung kann die Deckung der Extraktionsalveole zusätzlich durch das Einbringen eines Kollagenkegels oder Kollagenvlieses unterstützt werden [Frachon et al., 2005]. Sollte es im Rahmen einer zahnärztlichchirurgischen Behandlung zu einer vermehrten Nachblutung kommen, kann ein erster Therapieversuch mit einem Antifibrinolytikum (Hämostyptikum) wie Tranexamsäure (Cyklokapron®) als topische Applikation (in einem Aufbisstupfer oder mittels Mundspüllösung) erfolgen [Piot et al., 2002]. Bei einer vorhandenen Restbezahnung wird auch das Eingliedern einer Verbandsplatte empfohlen [Reichart, 1995].
Da die Hämophilie B bei dem Patienten bisher noch nicht bekannt war, kann nun nach der Diagnosestellung in der Zukunft für mögliche chirurgische Eingriffe eine adäquate prophylaktische Planung erfolgen, die das mögliche Blutungsrisiko deutlich vermindert.
Dr. Dr. Urs Müller-RichterDr. Dr. Oliver DriemelProf. Dr. Dr. Torsten E. ReichertKlinik und Poliklinik für Mund-, Kiefer- undGesichtschirurgieUniversität RegensburgFranz-Josef-Strauß-Allee 1193053 Regensburgoliver.driemel@klinik.uni-regensburg.de