Dysgnathie der Angle-Klasse II:Transposition von 22 und 23
Marc Philipp Dittmer, Silke Jacker-Guhr
Die Patientin stellte sich im Jahr 2007 im Alter von elf Jahren erstmals zur kieferorthopädischen Beratung in der Klinik für Kieferorthopädie der Medizinischen Hochschule Hannover vor. Extraoral konnten in der Profilansicht eine mandibuläre Retrognathie mit ausgeprägter Supramentalfalte sowie in der En-Face-Ansicht ein runder Gesichtstyp diagnostiziert werden. Intraoral wies die Patientin ein spätes Wechselgebiss auf. Röntgenologisch zeigte sich die Anlage der Zähne 17 bis 47, wohingegen die Anlage der Weisheitszähne nicht abschließend beurteilt werden konnte. Die Mundhygiene der Patientin war verbesserungswürdig, die marginalen Parodontien zeigten sich entzündungsfrei.
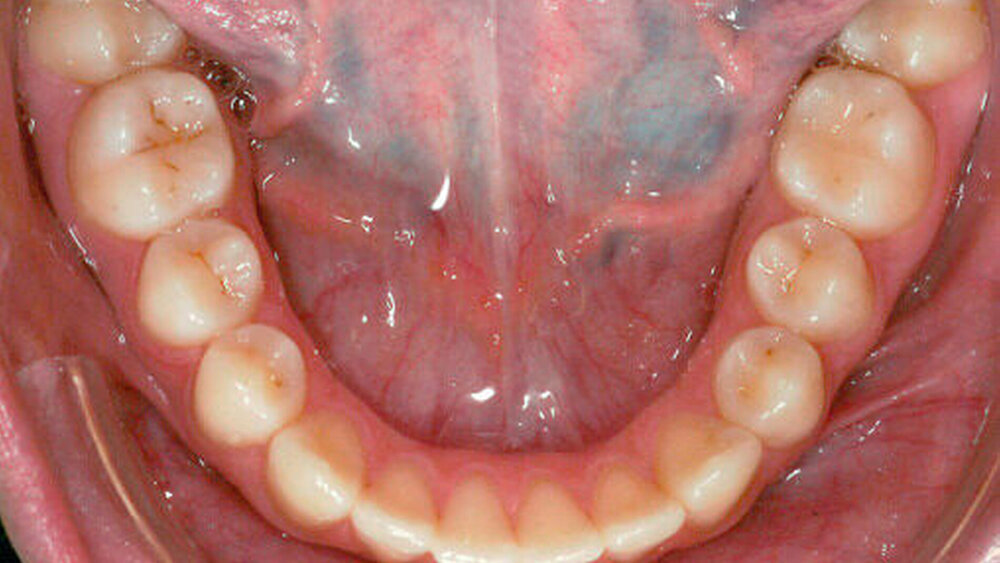
Die Auswertung der zu Behandlungsbeginn erstellten diagnostischen Unterlagen (Modelle des Ober- und des Unterkiefers, Orthopantomogramm, Fernröntgenseitenbild, extra- und intraorale Fotos, siehe Abbildung 1) ergab folgenden Befund:
Befund
Profil
• Vorgesicht, nach hinten schief, runde Gesichtsform
• vergrößerter Nasolabialwinkel (114,7°)
• unteres Gesichtsdrittel leicht verkleinert
• kompetenter Lippenschluss, negative Lippentreppe
• ausgeprägte Supramentalfalte
Skelettal
• disharmonisch orthognather Gesichtstyp (SNA 82,6°)
• sagittal distale Basenrelation (ANB 4,2°)
• vertikal neutral (INDEX 85,8%, ML-NL 25,5°)
• transversal ohne Befund
Dental
• im Molarenbereich asymmetrische Distal-okklusion (rechts ¼ Pb, links ½ Pb)
• vergrößerte sagittale Frontzahnstufe (5,0 mm)
• vergrößerte vertikale Frontzahnstufe (5,0 mm)
• gnathische MLV um 1 mm nach links
• OK- Inzisivi normgerecht (OK1-NA 21,8°)
• UK-Inzisivi protrudiert (UK1-NB 29,6°)
• Platzüberschuss im Oberkiefer (+10,1 mm) und im Unterkiefer (+8,5 mm)
• Rotationen und Kippungen multipler permanenter Zähne
Der Befund lautete: Dysgnathie der Angle-Klasse II, Transposition von 22 und 23, Hypoplasie von 12 und 22.
Behandlungs- und Retentionsplan
Anhand der zuvor gestellten Diagnosen wurde ein Behandlungsplan erarbeitet, der vorsah, im Oberkiefer zunächst die vorhandenen Lücken in ihrer Größe zu reduzieren beziehungsweise das Diastema mediale zu schließen. Zudem sollten der Zahn 63 extrahiert und anschließend die Zähne 22 und 23 in Transposition eingestellt werden. Aufgrund der Hypoplasie der beiden seitlichen Oberkiefer-Schneidezähne war schon zu Beginn der aktiven kieferorthopädischen Behandlung klar, dass ein späterer restaurativer Aufbau der Zapfenzähne notwendig werden würde. Auch nicht auszuschließen war, dass aufgrund des relativ großen Missverhältnisses zwischen Zahn- und Kiefergröße Restlücken verbleiben würden.
Die im Drehstand befindlichen Zähne sollten derotiert und ein harmonischer Zahnbogen ausgeformt werden. Der Unterkiefer sollte aufgrund der basal distalen Kieferrelation sowie der Schwenkung in seiner Sagittalentwicklung gefördert und transversal korrekt eingestellt werden. Die Ausformung des UK-Zahnbogens mit einhergehender Nivellierung der Spee-Kurve bot die Möglichkeit, eine Bisshebung zur Reduktion der sagittalen Frontzahnstufe zu erzielen.
Es wurde angestrebt, eine alternierende Verzahnung bei adäquater sagittaler und vertikaler Frontzahnstufe und physiologischer Discus-Kondylus-Relation einzustellen. Um dies zu erreichen, kam zu Beginn der Behandlung eine Aufbissplatte im Oberkiefer zur Entkopplung des Bisses zum Einsatz. Nach abgeschlossenem Zahnwechsel in den Stützzonen konnten dann mithilfe einer im Ober- und im Unterkiefer befestigten Multibracket-Apparatur zunächst die Zahnbögen ausgeformt und die Zähne 22 und 23 wie geplant in Transposition eingestellt werden. Dabei wurde der Zahn 23 aus ästhetischen Gründen leicht nach mesial anguliert sowie mit einem zusätzlichen palatinalen Wurzeltorque versehen. Zur Bisslagekorrektur kamen intermaxilläre Gummizüge zum Einsatz.
Retrospektive Bewertung und Literatur-Einordnung
Im Rahmen der Behandlung lag neben einer dezenten Unterkieferschwenkung mit asymmetrischer Distalokklusion und Platzüberschuss in beiden Kiefern das Hauptaugenmerk auf der Transposition der Zähne 22 und 23. Peck et al. untersuchten die Häufigkeit von Transpositionen und unterteilten diese in der Maxilla anhand einer Studie mit 201 Patienten in fünf Typen [Peck et al., 1995]. Die Transposition des lateralen Schneidezahns mit dem Eckzahn (40 Fälle, Mx.C.I2) stellt nach der Transposition des Eckzahns mit dem ersten Prämolaren (143 Fälle, Mx.C.P1) die zweithäufigste Form dar. Es folgen die Transposition des Eckzahns in Richtung des ersten Molaren (acht Fälle, Mx.C to M1), seitlicher Schneidezahn mit dem zentralen Schneidezahn (sechs Fälle, Mx.I2.I1) und Eckzahn in Richtung des zentralen Schneidezahns (vier Fälle, Mx.C to I1).
Die Prävalenz einer Transposition wird mit 0,33 Prozent bis 0,4 Prozent angegeben [Papadopoulos et al., 2010; Turkkahraman et al., 2005; Chattopadhyay et al., 1996] und stellt somit eine Rarität dar. Sie tritt in der Maxilla häufiger als in der Mandibula und unilateral häufiger als bilateral auf [Papadopoulos et al., 2010]. Unter Berücksichtigung der ethnischen Herkunft der Patientin (türkischer Migrationshintergrund) sind Frauen häufiger betroffen als Männer, so zeigt es eine Studie an türkischen Patienten [Celikoglu et al., 2010]. Im Gegensatz dazu konnten in einer von Papadopoulos et al. durchgeführten Meta-Analyse keine Unterschiede in der Häufigkeit des Auftretens zwischen beiden Geschlechtern gefunden werden [Papadopoulos et al., 2010]. Zudem gibt es eine Korrelation von Transpositionen und weiteren dentalen Anomalien, wie zum Beispiel der Hypoplasie des seitlichen Schneidezahns oder der Retention von Milchzähnen bei bereits durchbrechendem Nachfolger [Chattopadhyay et al., 1996].
Auch im vorliegenden Fall waren die bleibenden seitlichen Schneidezähne hypoplastisch ausgebildet. Bereits während der Therapieplanung musste entschieden werden, ob der hypoplastisch ausgebildete Zahn 22 erhalten werden kann und ob eine reguläre Einordnung der Zähne 22 und 23 oder die Einordnung in Transposition sinnvoll ist. Auch die Entfernung der beiden hypoplastisch ausgebildeten Zähne 12 und 22 und der anschließende Lückenschluss stellten eine mögliche Therapieform dar [Tausche et al., 2008], wobei die verschiedenen Varianten kontrovers zu diskutieren sind [Naureen et al., 2008; Thornton, 2008; Pair, 2011].
Im Gespräch mit den Eltern wurden die verschiedenen Möglichkeiten erörtert. Die Mutter lehnte eine Entfernung von Zähnen strikt ab, so dass schließlich entschieden wurde, die Zähne 12 und 22 in situ zu belassen und die Zähne 22 und 23 in Transposition einzustellen. Da aus ästhetischen Gründen ein Aufbau der seitlichen Schneidezähne sowie eine Rekonturierung des Zahnes 23 notwendig wurden, erfolgte die interdisziplinäre Behandlungsplanung in enger Absprache mit der Klinik für Zahnerhaltung, Parodontologie und Präventive Zahnheilkunde.
Die Patientin und deren Eltern wurden über die verschiedenen Versorgungsmöglichkeiten der Zähne 12 und 22 zur Rekonturierung und zur Verringerung der verbleibenden Lücken im Frontzahnbereich nach Abschluss der kieferorthopädischen Behandlung wie zum Beispiel direkte Kompositrestaurationen, Komposit- beziehungsweise Keramikveneers oder Frontzahnkronen, aufgeklärt. Da die Patientin ein kariesfreies Gebiss aufwies und möglichst Zahnhartsubstanz-schonend therapiert werden sollte, wurde eine Versorgung mit direkten Kompositrestaurationen gewählt. Aufgrund einer mangelnden Mundhygiene und einer daraus resultierenden plaqueinduzierten Gingivitis mit ausgeprägter Gingivahyperplasie (siehe Abbildung 2a) konnte ein adhäsiver Aufbau der seitlichen Schneidezähne und des Zahnes 23 erst nach der Entfernung der Multibracket-Apparatur und erfolgreicher Therapie der Gingivitis in Form von Mundhygienesitzungen und regelmäßigen Recalluntersuchungen erfolgen (siehe Abbildungen 2b und 2c). Es kann manchmal sinnvoller sein, den Aufbau bei in situ befindlicher Multibracket-Apparatur durchzuführen, um später noch etwaige Feinkorrekturen vornehmen zu können.
Für die Gestaltung der direkten Kompositrestaurationen wurde im Approximalbereich die Verschalungstechnik nach Hugo herangezogen [Hugo, 2001, 2002, 2008; Klaiber, 2006; Lührs, 2011].
Mithilfe dieser Technik kann eine Stufenbildung am Übergang von Kompositmaterial zu Zahnhartsubstanz vermieden und gleichzeitig eine optimale Ästhetik sowie eine sehr gute Hygienefähigkeit erzielt werden. Zunächst wurde nach der Entfernung der Multibracket-Apparatur die Schmelzober-fläche mit einem Feinstkorndiamanten angeraut, um aprismatischen Schmelz zu entfernen. Nach Bestimmung der Zahnfarbe wurde das bereits vorkonturierte Kunststoffmatrizenband leicht in den Sulkus eingeführt und in Form gebracht. Durch die Verwendung eines provisorischen Kompositmaterials (Telio CS Onlay, Ivoclar Vivadent, Schaan, FL) konnte die Matrize in der gewünschten Situation festgehalten werden.
Die Konditionierung der Schmelzoberfläche erfolgte mit 36-prozentiger Orthophosphorsäure (DETREY Conditioner 36, Dentsply Int., York, PA, USA). Nach Auftragen des Adhäsivsystems mittels Pinsel (Optibond FL, Kerr GmbH, Ratstatt, DE) wurden die schwer zugänglichen Bereiche zwischen Matrize und Zahnoberfläche mit einem dünnfließenden Kompositmaterial (Estelite Flow Quick, Tokuyama Dental Corp., Tokyo, JP) rekonstruiert. Um Einschlüsse kleinerer Luftblasen zu vermeiden, wurde das Material vorsichtig mit einer Sonde im Bereich des Sulkus verteilt. Dieses Vorgehen reduziert die Oberflächenspannung des dünnfließenden Kompositmaterials und gewährleistet so einen optimalen Übergang im zervikalen Restaurationsbereich. Eine zusätzliche Adaption der Matrize am Nachbarzahn während der Polymerisation ermöglicht einen adäquaten Approximalkontakt. Im Anschluss daran erfolgte unter Anwendung der Inkrementschichttechnik die Modellation des Dentinkerns und der Schmelzbereiche mit einem Sub-Mikrofüller- Komposit (Estelite Sigma Quick, Tokuyama Dental Corp.). Die approximalen Bereiche konnten nach der Entfernung der Matrize und des temporären Kompositmaterials mit Soflex-XT-Scheiben (3M Espe, Seefeld, DE) ausgearbeitet werden, wobei zusätzlich die zervikalen Übergänge mit Proxoshape-Feilen (Intensiv SA, Grancia, CH) und die der oralen und vestibulären Flächen mit Gummipolierern (Optrapol, Ivoclar Vivadent) und Occlubrushes (Kerr GmbH) bearbeitet wurden. Um eine langfristig entzündungsfreie parodontale Situation gewährleisten zu können, wurde die Patientin mit der neuen Situation und der Anwendung von Zahnseide vertraut gemacht.
Abschließend ist ein ästhetisch ansprechendes und mit guter Prognose zu versehendes Ergebnis erzielt worden (siehe Abbildung 3) [Scarpelli et al., 2008]. Zu diskutieren bleibt, ob eine weitere Extrusion des Zahnes 23 zu einer einheitlicheren Rot-Weiß-Ästhetik mit symmetrischem Gingivaverlauf geführt hätte.
Im vorliegenden Fall erschien dem Behandler aufgrund der mangelnden Mundhygiene jedoch ein optimales Ergebnis erzielt worden zu sein. Zur Rezidivprophylaxe sollte im Ober- und im Unterkiefer ein Sechs-Punkt-Kleberetainer eingesetzt werden. Nach Rücksprache mit den Eltern der Patientin wurden, insbesondere zur Verhinderung eines erneuten Diastema mediale, im Oberkiefer ein Zwei-Punkt-Kleberetainer sowie im Ober- und im Unterkiefer herausnehmbare Retentionsgeräte eingesetzt [Ihlow et al., 2005]. Eine spätere Entfernung des Weisheitszahns regio 48 gilt als wahrscheinlich.
Therapie
Bei dem Vorliegen von Transpositionen ist die therapeutische Vorgehensweise stark von den individuellen Gegebenheiten abhängig.
Zur besseren Einschätzung der Lagebeziehungen kann die Anfertigung eines DVTs durchaus sinnvoll sein. Grundsätzlich stellt sich die Frage, ob eine reguläre Einordnung der in Transposition befindlichen Zähne in einem adäquaten Zeitrahmen möglich erscheint oder ob man, wie im vorliegenden Fall, die Zähne in Transposition belässt und anschließend rekonturiert. Auch die Entfernung von ausgeprägt dislozierten oder hypoplastischen Zähnen kann in Erwägung gezogen werden.
PD Dr. Marc Philipp DittmerZentrum für Zahn-, Mund- und KieferheilkundeMedizinische Hochschule HannoverCarl-Neuberg-Str. 130625 Hannovermarc@drdittmer.de
Dr. Silke Jacker-GuhrKlinik für Zahnerhaltung, Parodontologie und Präventive ZahnheilkundeMedizinische Hochschule HannoverCarl-Neuberg-Str. 130625 Hannover