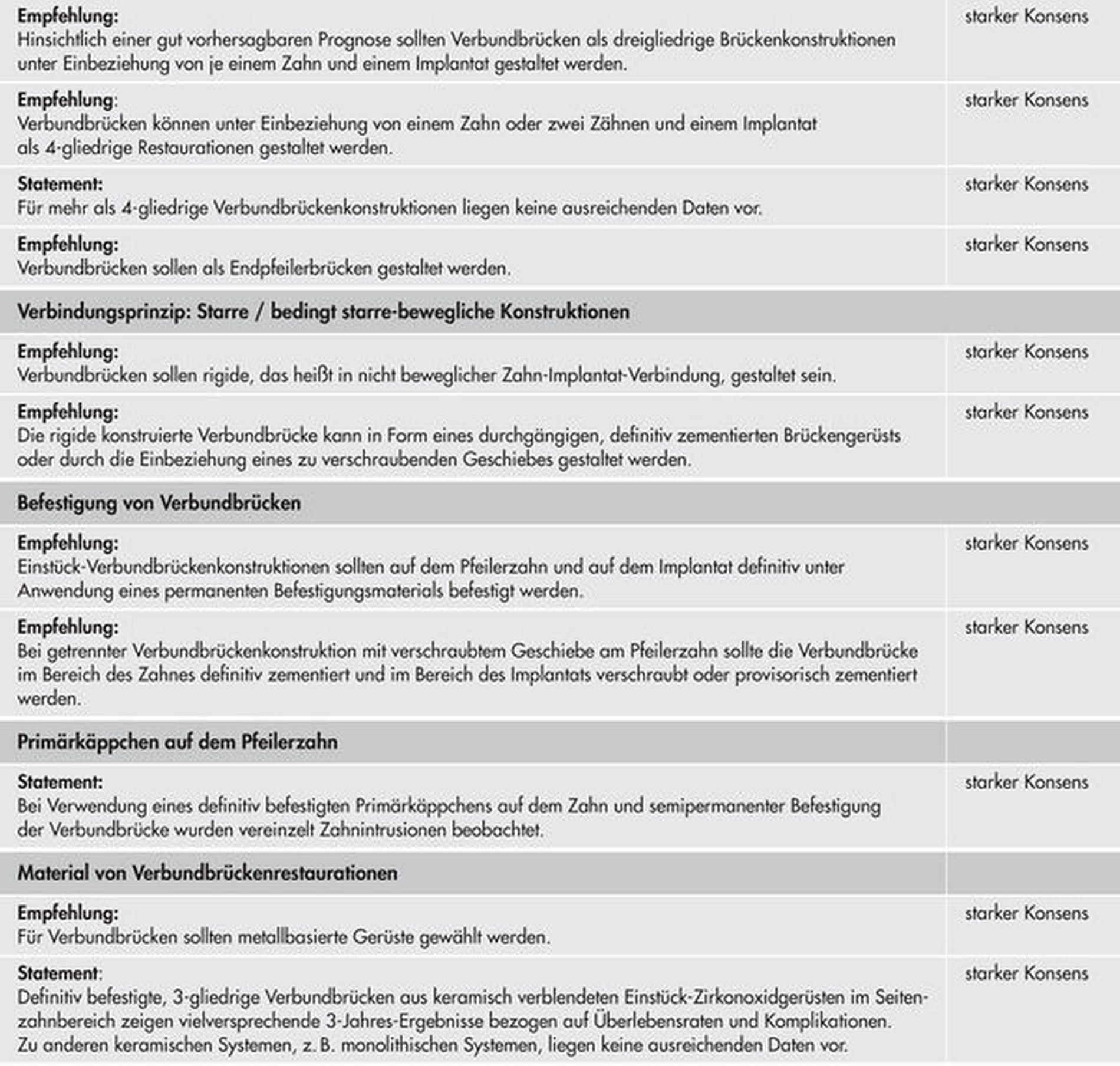
Ersatz fehlender Zähne mit Verbundbrücken
Verbundbrücken stellen eine Therapieoption zur Rehabilitation des Lückengebisses dar. Die Versorgung mit Verbundbrücken hat das Ziel, bei partiellem Zahnverlust das stomatognathe System in seinen Funktionen zu rehabilitieren und kann unter Einbeziehung der Lückengebisssituation beider Kiefer die Umsetzung eines festsitzenden Versorgungskonzepts einhergehend mit dem Erhalt okklusaler Stützzonen sichern.
Sofern bei vorliegenden allgemeinanamnestischen und/oder lokalen Einschränkungen, finanziellen Gründen oder auf Patientenwunsch chirurgische Eingriffe auf ein geringes Ausmaß reduziert werden sollen, bieten Verbundbrücken die Möglichkeit, mit einem geringeren chirurgischen Aufwand den Patienten mit festsitzendem Zahnersatz zu versorgen.
Therapie-Voraussetzungen und Indikation
Für die implantatprothetische Rehabilitation mit Verbundbrücken gelten generell dieselben Indikationen und Kontraindikationen, die für den Einsatz mit dentalen Implantaten angegeben werden. Ebenso gilt das für den natürlichen Pfeilerzahn, der grundsätzlich die gleichen Anforderungen wie ein Pfeilerzahn für eine festsitzende, rein zahngetragene Restauration erfüllen muss. Speziell überkronungsbedürftige prospektive natürliche Pfeilerzähne können die Verbundbrücke als Restauration nahelegen.
Wenn zusätzliche Implantate vermieden werden sollen, eine Augmentation nicht möglich oder nicht gewünscht ist, eine herausnehmbare Prothese keine Option darstellt und die Lückengebisssituation geeignet ist, sollte die Rehabilitation mit Verbundbrücken bei den Therapieoptionen berücksichtigt werden. Endodontisch behandelte Zähne können bei Berücksichtigung der Parameter lege-artis-Wurzelfüllung, Sicherstellung der 2 mm hohen Dentinmanschette und entzündungsfreie periapikale Verhältnisse in Verbundbrücken einbezogen werden.
Konstruktion der Verbundbrücke
Generell sollten Verbundbrücken immer als Endpfeilerbrücken gestaltet werden, wobei das Implantat sowohl den mesialen als auch den distalen Pfeiler darstellen kann. Für dreigliedrige Verbundbrücken ist die Datenlage am besten, so dass diese Therapie die vergleichsweise zuverlässigste Prognose ermöglicht. Für mehr als viergliedrige Verbundbrücken liegen keine ausreichenden Daten vor. Die Literatur berichtet hauptsächlich über Verbundbrücken im Seitenzahnbereich, allerdings kann diese Therapieform unter Beachtung der Konstruktionsempfehlungen auch im Frontzahnbereich verwendet werden.
Einen entscheidenden Faktor stellt die starre Verbindung zwischen Zahn und Implantat dar [Beuer et al., 2016; Block et al., 2002; Bragger et al., 2005; Gunne et al., 1999; Koth et al., 1988]. Waren Verbundbrücken nicht rigide konstruiert, so zeigten sie signifikant mehr Komplikationen [Nickenig et al., 2006]. Dabei kann die rigide Verbindung entweder ein durchgängiges, definitiv zementiertes Brückengerüst oder ein verschraubtes Geschiebe [Koth et al., 1988] sein. Die semipermanente Zementierung von rigiden Gerüsten auf einem definitiv befestigten Primärkäppchen auf dem natürlichen Pfeilerzahn wurde berichtet [Nickenig et al., 2006], allerdings traten hier vereinzelt Intrusionen des Pfeilerzahns auf. Somit ist aus heutiger Sicht die Einstück-Verbundbrückenkonstruktion zu empfehlen, die auf beiden Pfeilern permanent befestigt wird [Beuer et al., 2016; Bragger et al., 2005].
Sollte eine getrennte Verbundbrückenkonstruktion mit einem verschraubten Geschiebe gewählt werden, sollte diese im Bereich des Zahns definitiv zementiert und im Bereich des Implantats verschraubt oder provisorisch zementiert werden. Derzeit liegen nur für Verbundbrückenkonstruktionen mit Metallgerüst ausreichende Daten vor. Eine Studie berichtet nach einer Beobachtungszeit von drei Jahren auch bei verblendeten keramischen Gerüsten aus Zirkonoxid von vielversprechenden Ergebnissen. Zu modernen monolithischen Zirkonoxidsystemen liegen keine Daten vor. Daher werden Metallgerüste für die Konstruktion empfohlen.
Überlebensraten und Komplikationen
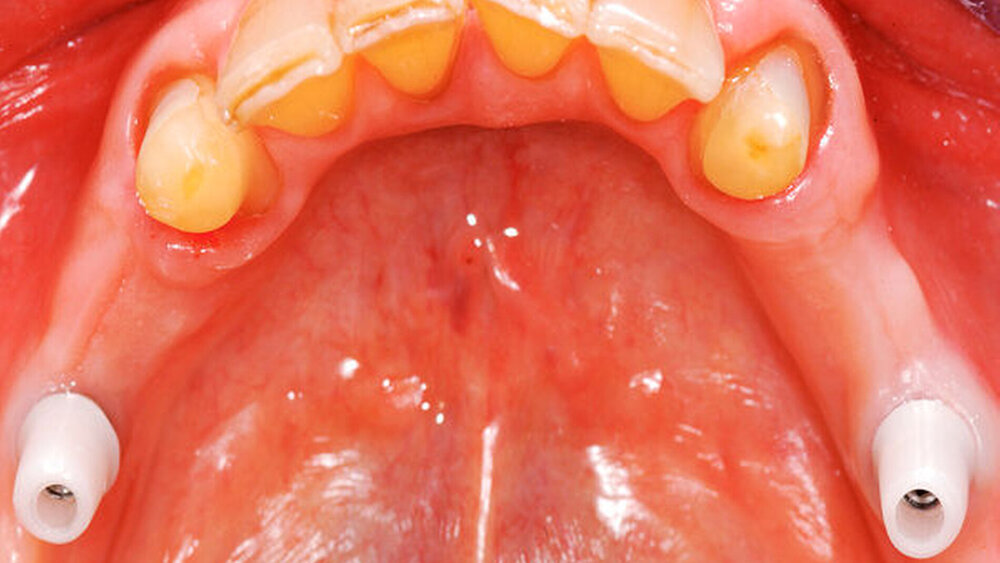
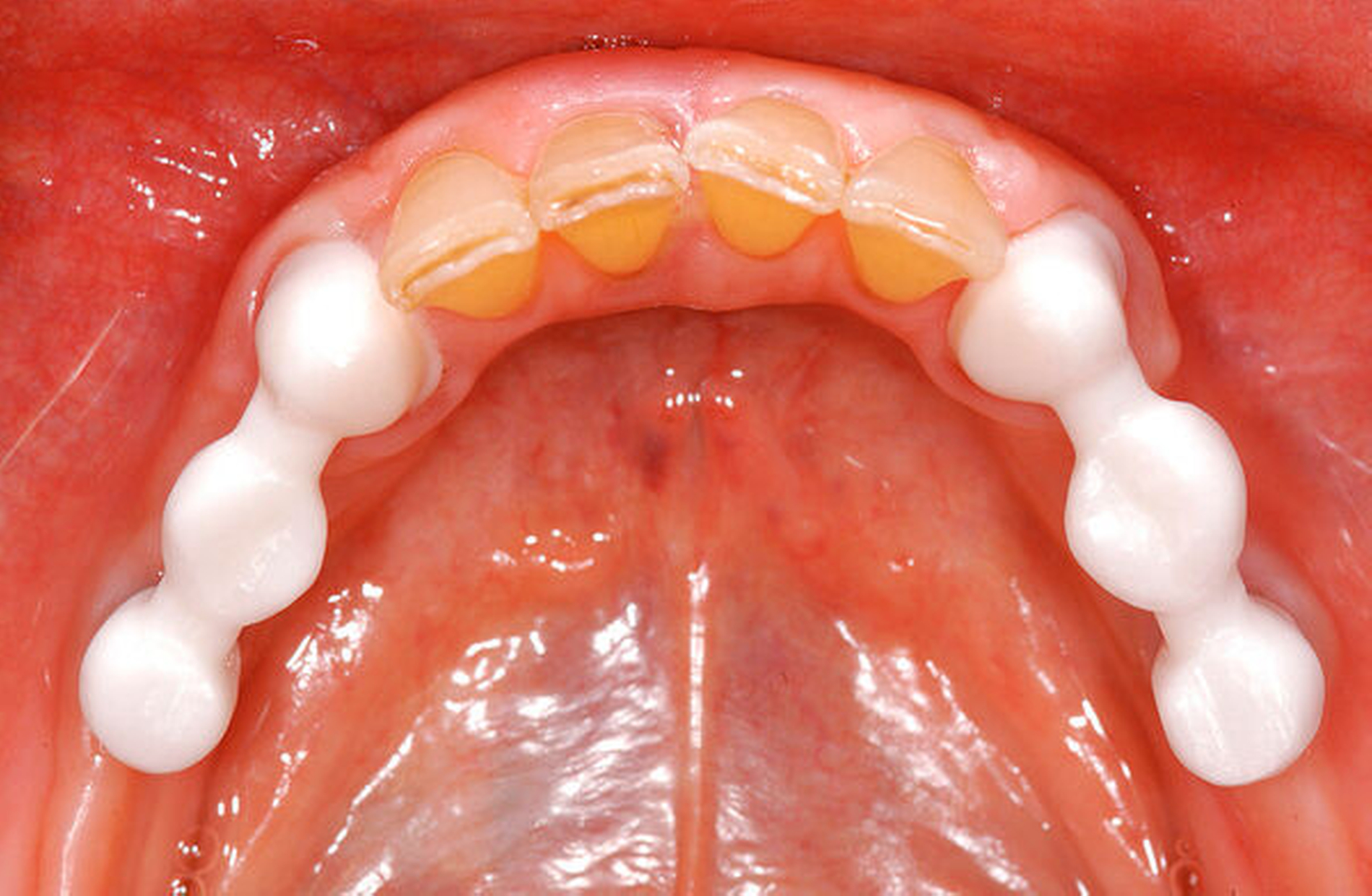
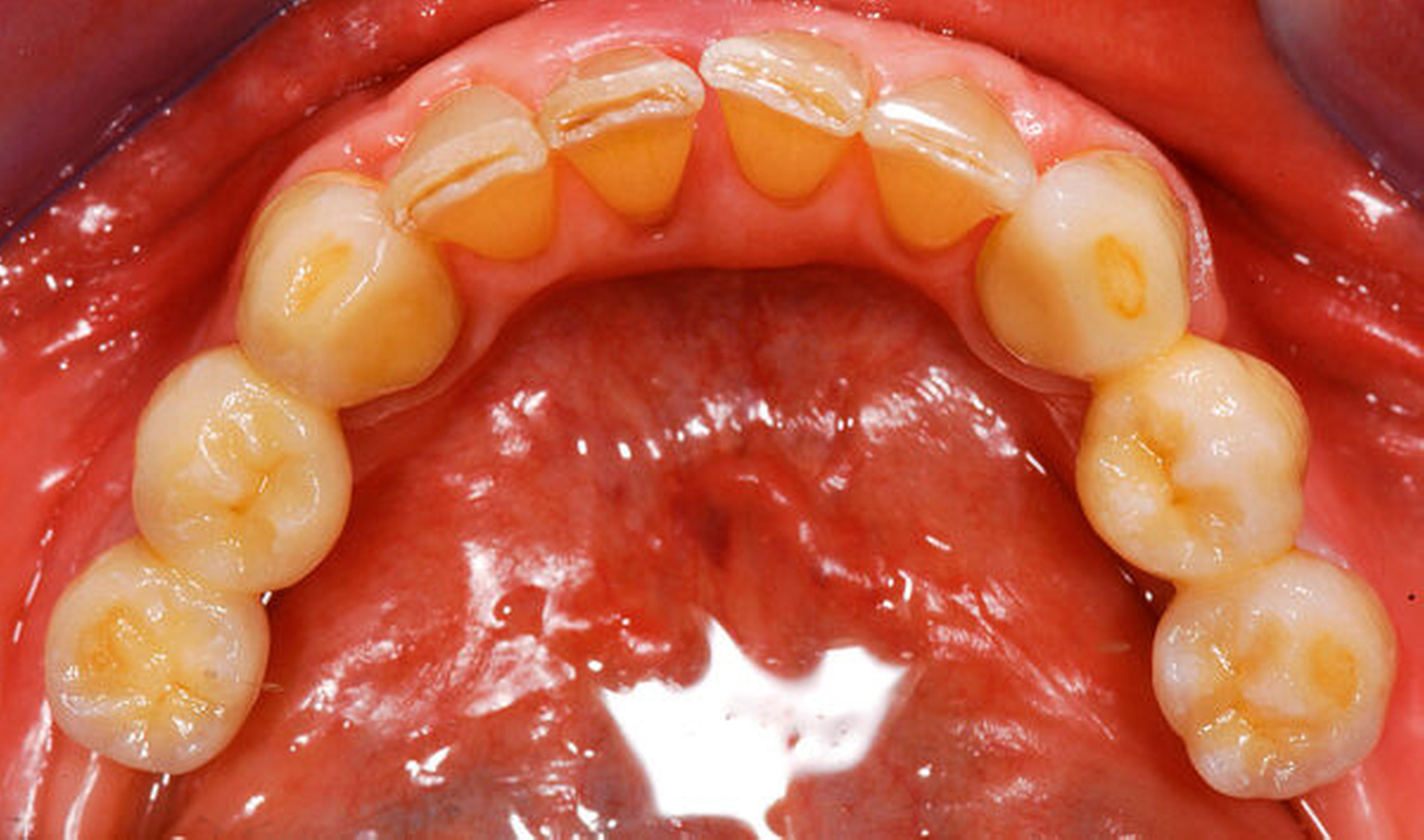
Bei der Rehabilitation von posterior verkürzten Zahnreihen zeigten Verbundbrücken aus verblendeten Zirkonoxidgerüsten nach drei Jahren eine Überlebenswahrscheinlichkeit von 93,9 Prozent (Abbildungen 1 bis 3). Im Rahmen von verschiedenen Studien wurden Überlebensraten für metallbasierte Verbundbrücken nach fünf Jahren zwischen 91,6 und 97,6 Prozent angegeben [Koth et al., 1988; Nickenig et al., 2006; Pieralli et al., 2018], nach zehn Jahren zwischen 81,7 [Mundt et al., 2012] und 87,8 Prozent [Nickenig et al., 2008]. In retrospektiven Untersuchungen, die explizit aus der Analyse der Daten für diese Leitlinie ausgeschlossen wurden, wird von Überlebensraten von bis zu 100 Prozent nach sechs Jahren berichtet [von Stein-Lausnitz et al., 2019].
Die Metaanalyse im Rahmen der Leitlinie ergab Überlebensraten für Verbundbrücken von 90,8 Prozent nach fünf Jahren und 82,5 Prozent nach zehn Jahren [Bragger et al., 2001].
Als Hauptkomplikationen werden auf der biologischen Seite bei den Pfeilerzähnen Frakturen bei endodontisch behandelten Zähnen beschrieben. Vergleichsweise selten sind Implantatverluste (4,5 Prozent nach zehn Jahren) [Block et al., 2002; Nickenig et al., 2006] oder marginaler Knochenverlust von mehr als 2 mm [Nickenig et al., 2006].
Bei den technischen Komplikationen wurde von Retentionsverlusten an den natürlichen Pfeilerzähnen berichtet, die teilweise zu Sekundärkaries führten. Bei verschraubten Geschieben zur Herstellung von rigiden Verbindungen kam es vereinzelt zu Schraubenlockerungen und Schraubenverlusten. Wurden Zahn und Implantat nicht rigide miteinander verbunden, zeigten sich vermehrt Abutmentfrakturen bei den Implantaten [Koth et al., 1988].
Der vergleichsweise geringe Prozentsatz an technischen Komplikationen bei Verbundbrücken könnte durch die erhaltene taktile Sensitivität im Vergleich zu rein implantatgetragenen Brücken erklärt werden [Steflik et al., 1995]. Allerdings ist dieser offensichtliche Vorteil bisher nicht hinreichend klinisch belegt.
Ausblick
Abschließend muss die klinische Datenlage zu Verbundbrücken als dünn bezeichnet werden. Es besteht weiterhin großer Forschungsbedarf zu Verbundbrücken aus vollkeramischen Restaurationen sowie zur Analyse von Komplikationen mit Bezug auf die vorhandene taktile Sensitivität. Ebenso sollten in zukünftigen Studien die patientenbezogenen Outcome-Parameter mit einbezogen werden, insbesondere im Vergleich zu alternativen Therapieoptionen.
Deutsche, modifizierte Version der englischen Erstveröffentlichung Beuer F, Nickenig J, Wolfart S, von Stein Lausnitz M: Replacement of missing teeth with tooth-implant supported fixed dental prostheses. Dtsch Zahnärztl Z Int 2020; 2: 102–105
Univ.-Prof. Dr. Florian Beuer, MME
Abteilung für Zahnärztliche Prothetik, Funktionslehre und Alterszahnmedizin, Centrum für Zahn-, Mund- und Kieferheilkunde, Charité – Universitätsmedizin Berlin
Aßmannshauser Str. 4–6, 14197 Berlin
Univ.-Prof. Dr. Hans-Joachim Nickenig, M.Sc.
Mund-, Kiefer- und Plastische Gesichtschirurgie, Uniklinik Köln
Kerpener Str. 62, 50937 Köln
Dr. Manja von Stein Lausnitz, M.Sc.
Abteilung für Zahnärztliche Prothetik, Funktionslehre und Alterszahnmedizin, Centrum für Zahn-, Mund- und Kieferheilkunde, Charité – Universitätsmedizin Berlin
Aßmannshauser Str. 4–6, 14197 Berlin
Univ.-Prof. Dr. Stefan Wolfart
Klinik für Zahnärztliche Prothetik und Biomaterialien, Zentrum für Implantologie, Universitätsklinikum Aachen, Medizinische Fakultät, RWTH Aachen
Pauwelsstr. 30, 52074 Aachen
Literaturliste
1. http://www.sign.ac.uk/guidelines/fulltext/59/evidence.html 2. Beuer F, Sachs C, Groesser J, Gueth JF, Stimmelmayr M: Tooth-implant-supported posterior fixed dental
prostheses with zirconia frameworks: 3-year clinical result. Clin Oral Investig 2016; 20: 1079–1086
3. Block MS, Lirette D, Gardiner D, Li L, Finger IM, Hochstedler J, Evans G, Kent JN, Misiek DJ, Mendez AJ, Guerra L, Larsen H, Wood W, Worthington P: Prospective evaluation of implants connected to teeth. Int J Oral Maxillofac Implants 2002; 17: 473–487
4. Bragger U, Aeschlimann S, Burgin W, Hammerle CH, Lang NP: Biological and technical complications and failures with fixed partial dentures (FPD) on implants and teeth after four to five years of function. Clin Oral Implants Res 2001; 12: 26–34
5. Bragger U, Karoussis I, Persson R, Pjetursson B, Salvi G, Lang N: Technical and biological complications/failures with single crowns and fixed partial dentures on implants: a 10-year prospective cohort study. Clin Oral Implants Res 2005; 16: 326–334
6. Gunne J, Astrand P, Lindh T, Borg K, Olsson M: Tooth-implant and implant supported fixed partial dentures: a 10-year report. Int J Prosthodont 1999; 12: 216–221
7. Koth DL, McKinney RV, Steflik DE, Davis QB: Clinical and statistical analyses of human clinical trials with the single crystal aluminum oxide endosteal dental implant: five-year results. J Prosthet Dent 1988; 60: 226–234
8. Mundt T, Heinemann F, Schwahn C, Biffar R: Retrievable, tooth-implant-supported, complete-arch fixed restorations in the maxilla: a 6-year retrospective study. Biomed Tech (Berl) 2012; 57: 39–43
9. Nickenig HJ, Schafer C, Spiekermann H: Survival and complication rates of combined tooth-implant-supported fixed partial dentures. Clin Oral Implants Res 2006; 17: 506–11
10. Nickenig HJ, Spiekermann H, Wichmann M, Andreas SK, Eitner S: Survival and complication rates of combined tooth-implant-supported fixed and removable partial dentures. Int J Prosthodont 2008; 21: 131–137
11. Pieralli S, Kohal RJ, Rabel K, von Stein-Lausnitz M, Vach K, Spies BC: Clinical outcomes of partial and full-arch all-ceramic implant-supported fixed dental prostheses. A systematic review and meta-analysis. Clin Oral Implants Res 2018; 29 Suppl 18: 224–236
12. Steflik DE, Koth DL, Robinson FG, McKinney RV, Davis BC, Morris CF, Davis QB: Prospective investigation of the single-crystal sapphire endosteal dental implant in humans: ten-year results. J Oral Implantol 1995; 21: 8–18
13. von Stein-Lausnitz M, Nickenig HJ, Wolfart S, Neumann K, von Stein-Lausnitz A, Spies BC, Beuer F: Survival rates and complication behaviour of tooth implant-supported, fixed dental prostheses: A systematic review and meta-analysis. J Dent 2019; 88: 103167