So diagnostizieren Sie traumatische nicht-dislozierte Frakturen
Ein 23-jähriger, allgemeinanamnestisch unauffälliger Mann stellte sich nach einem Sturz auf das Gesicht unter Alkoholeinwirkung im zahnärztlichen Notdienst des CharitéCentrums 03 für Zahn-, Mund- und Kieferheilkunde (CC 3) vor. Eine notfallmedizinische Versorgung war bereits kurz zuvor in einer Rettungsstelle alio loco erfolgt. Dort war die Riss-Quetschwunde am Kinn, die bis auf das Os extendiert war, mit Einzelknopfnähten wundversorgt worden.
Die Mandibula selbst stellte sich laut Arztbrief auf Palpation fix dar, eine radiologische Diagnostik des Mittelgesichts war nicht erfolgt. Bei der Erstvorstellung in unserer Klinik fiel neben dentalen Verletzungen (Kronenfrakturen der Zähne 24, 26 und 35) eine Dezementierung des Retainers Regio 41 bis 43 auf. Wir entfernten zuerst den gelösten Retainer und versorgten anschließend die Kronenfrakturen provisorisch.
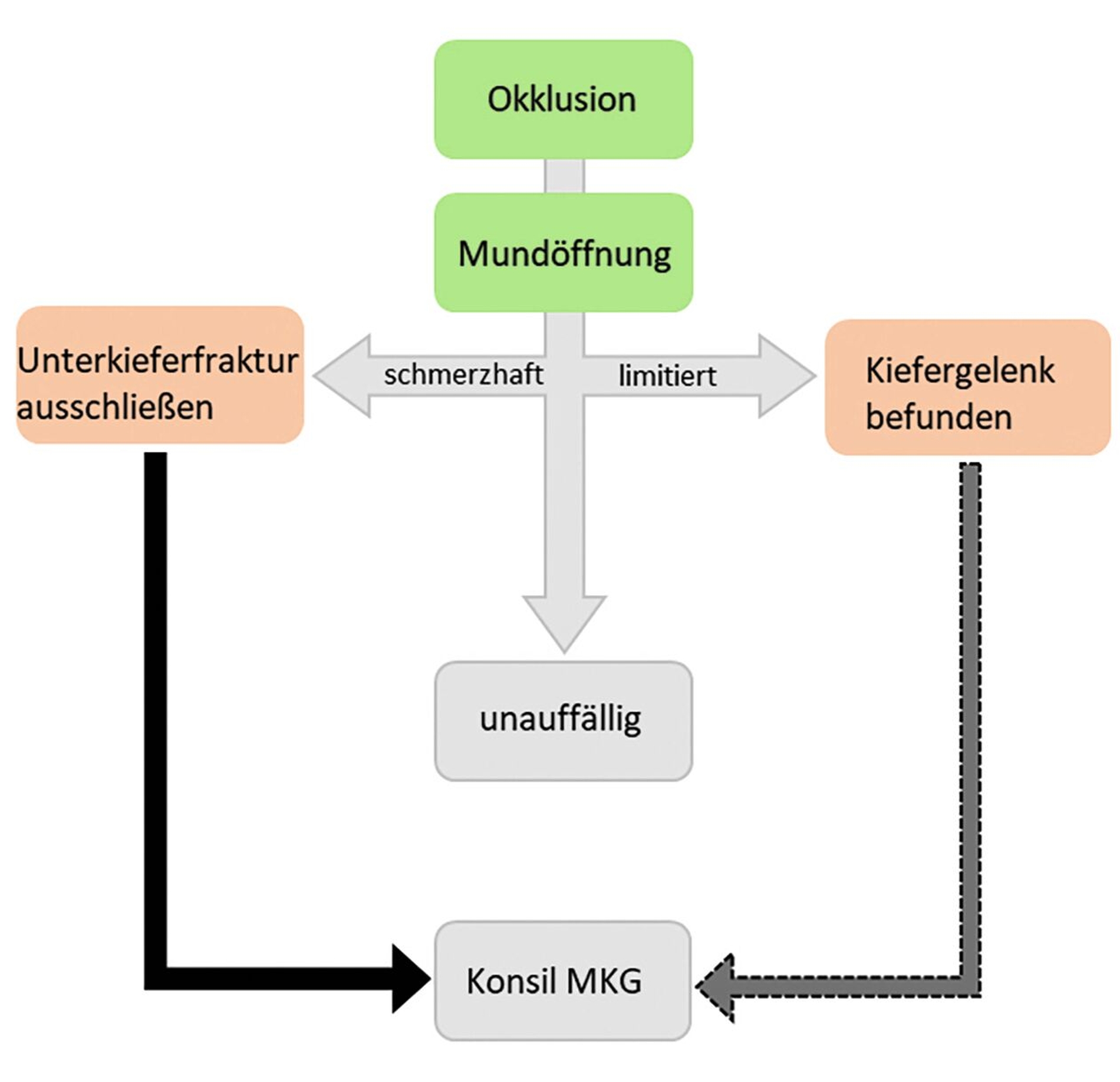
Am nächsten Tag stellte sich der Patient in der interdisziplinären Ambulanz des CC 3 vor. Er beschrieb Schmerzen in Regio 26 und wünschte eine Behandlung des frakturierten Zahnes 26. Bei der extraoralen Inspektion fielen eine versorgte Kinnwunde (Nähte in situ), eine leicht limitierte Mundöffnung und eine beidseitige Non-Okklusion auf (Flowchart Abbildung 12). Die Palpation des linken Kiefergelenks war schmerzhaft, während die Trigeminusdruckpunkte unauffällig waren. Die Sensibilität der Unterlippe war nicht eingeschränkt.
Intraoral wurde – neben partiellen Kronenfrakturen an 26 und 35 – ein Lockerungsgrad I an den Zähnen 41 und 42 beobachtet. Der Zahn 24 reagierte auf vertikale und horizontale Perkussionsreize stark positiv. Nach koronaler, tastender Inspektion mit einer zahnärztlichen Sonde konnte ein Frakturspalt in der Zentralfissur des Zahnes 24 identifiziert werden, der vestibuläre Kronenanteil zeigte sich mobil. Während 24, 26 und 35 eindeutig sensibel auf Kälte reagierten, war die Reaktion von 41 und 42 nicht eindeutig.
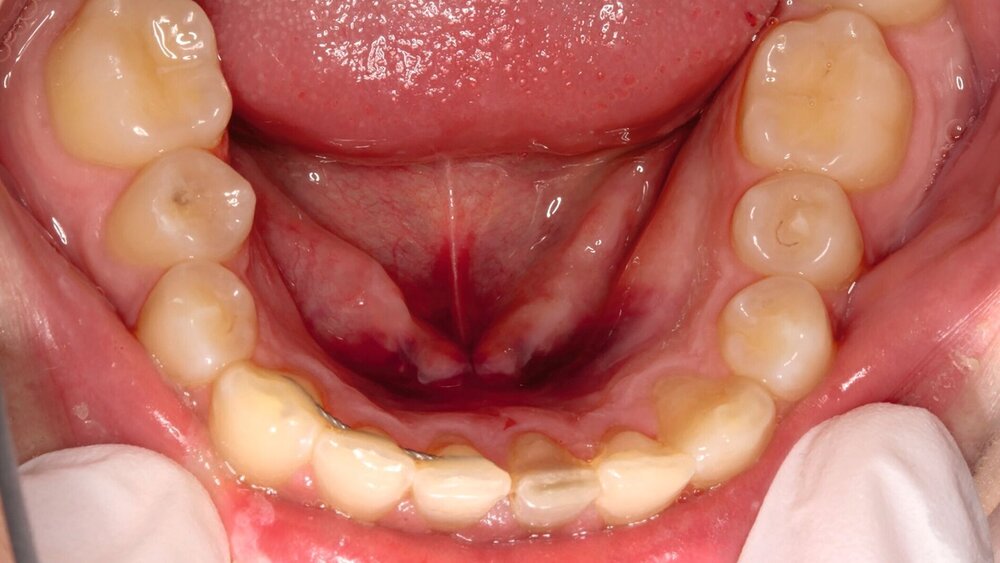
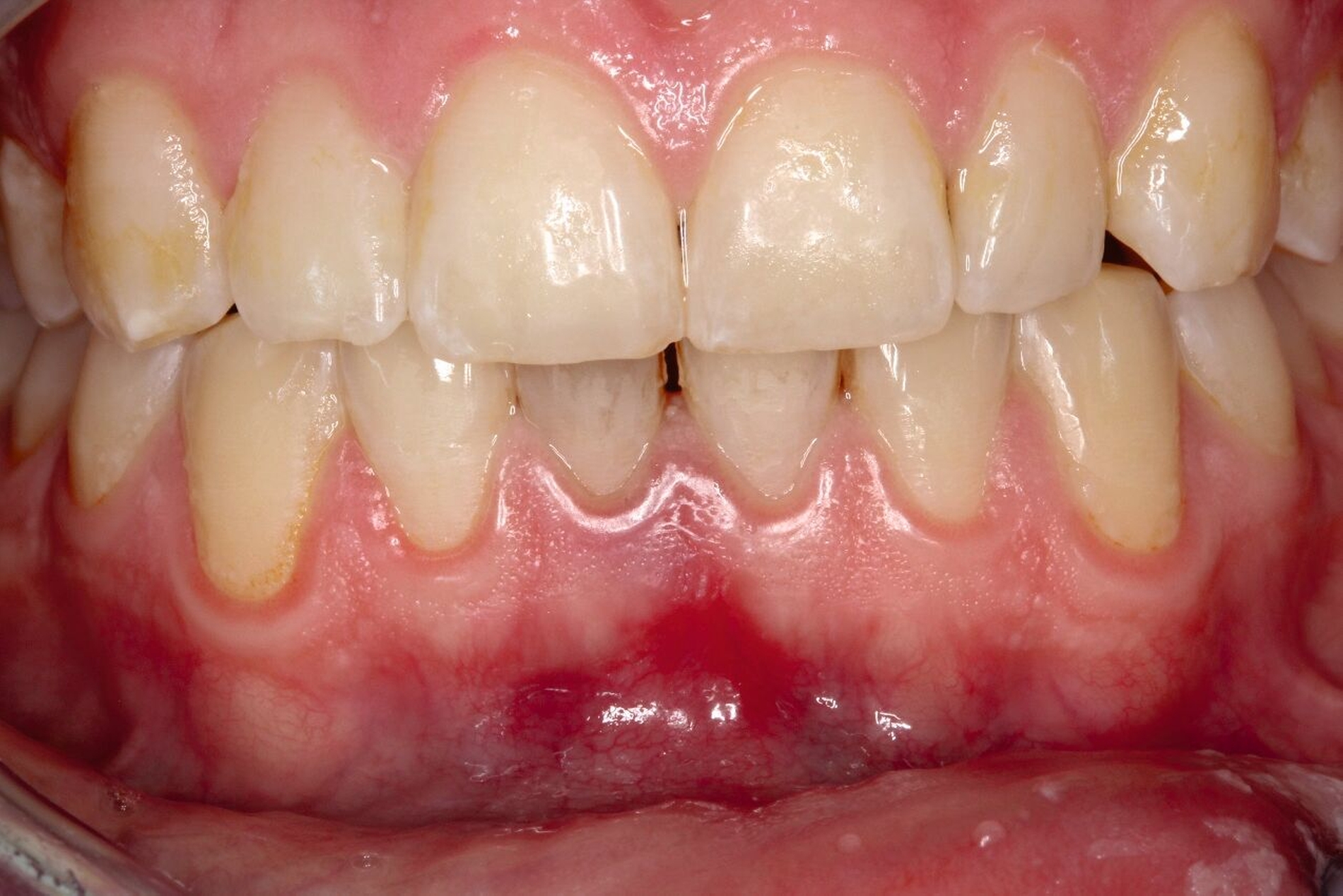
Zusätzlich zeigten sich ein dunkel-bläuliches Hämatom sublingual in Regio 32 bis 42 und ein korrespondierendes Hämatom im Vestibulum zwischen den Zähnen 31 und 41 (Abbildungen 1 und 2). Beide schienen mit der extraoralen Kinnwunde zu korrelieren und waren auf Palpation schmerzhaft. Es konnten keine Stufen ertastet und keine Krepitation wahrgenommen werden (Flowcharts Abbildungen 13 und 14).
Radiologischer Befund
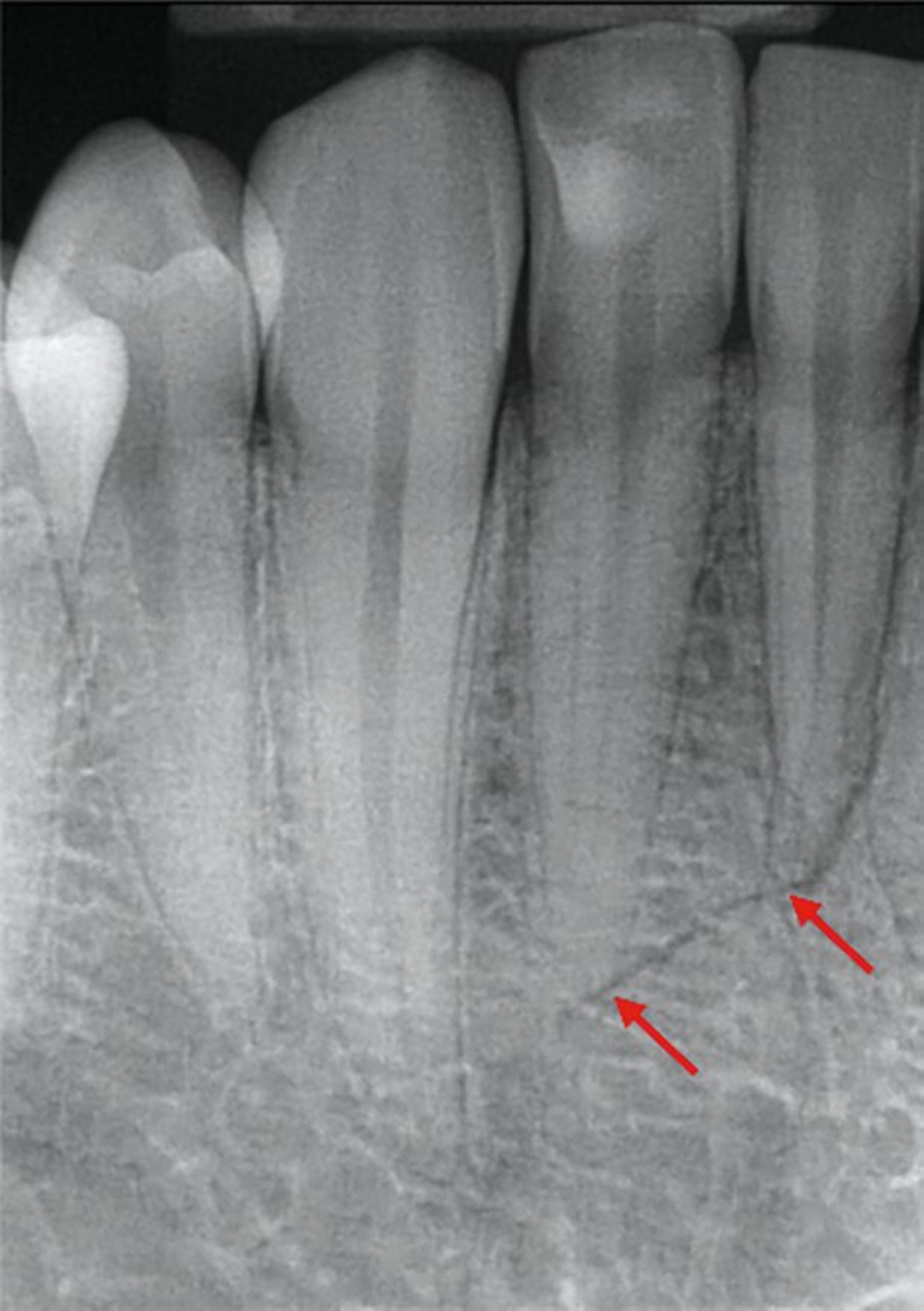
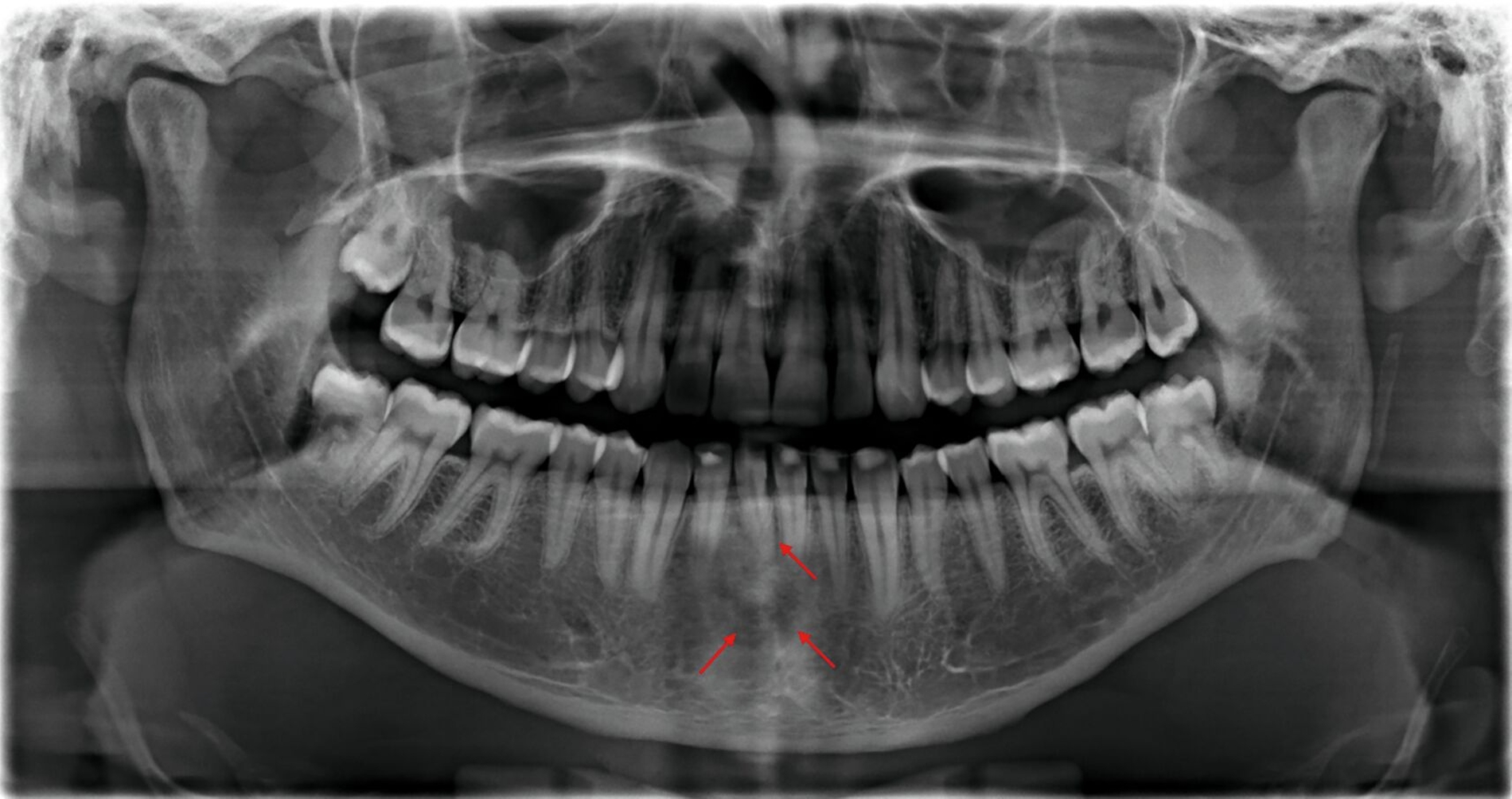
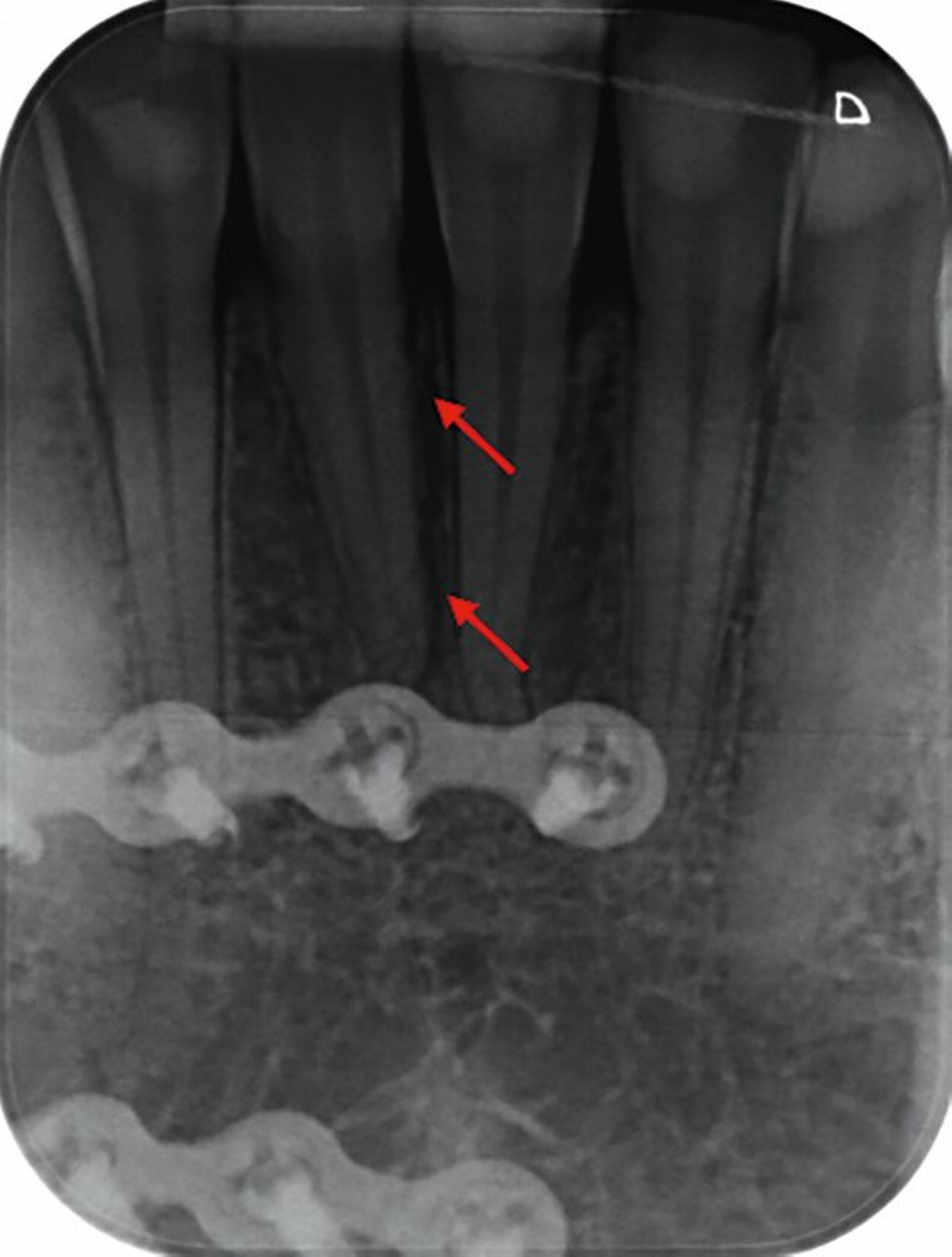
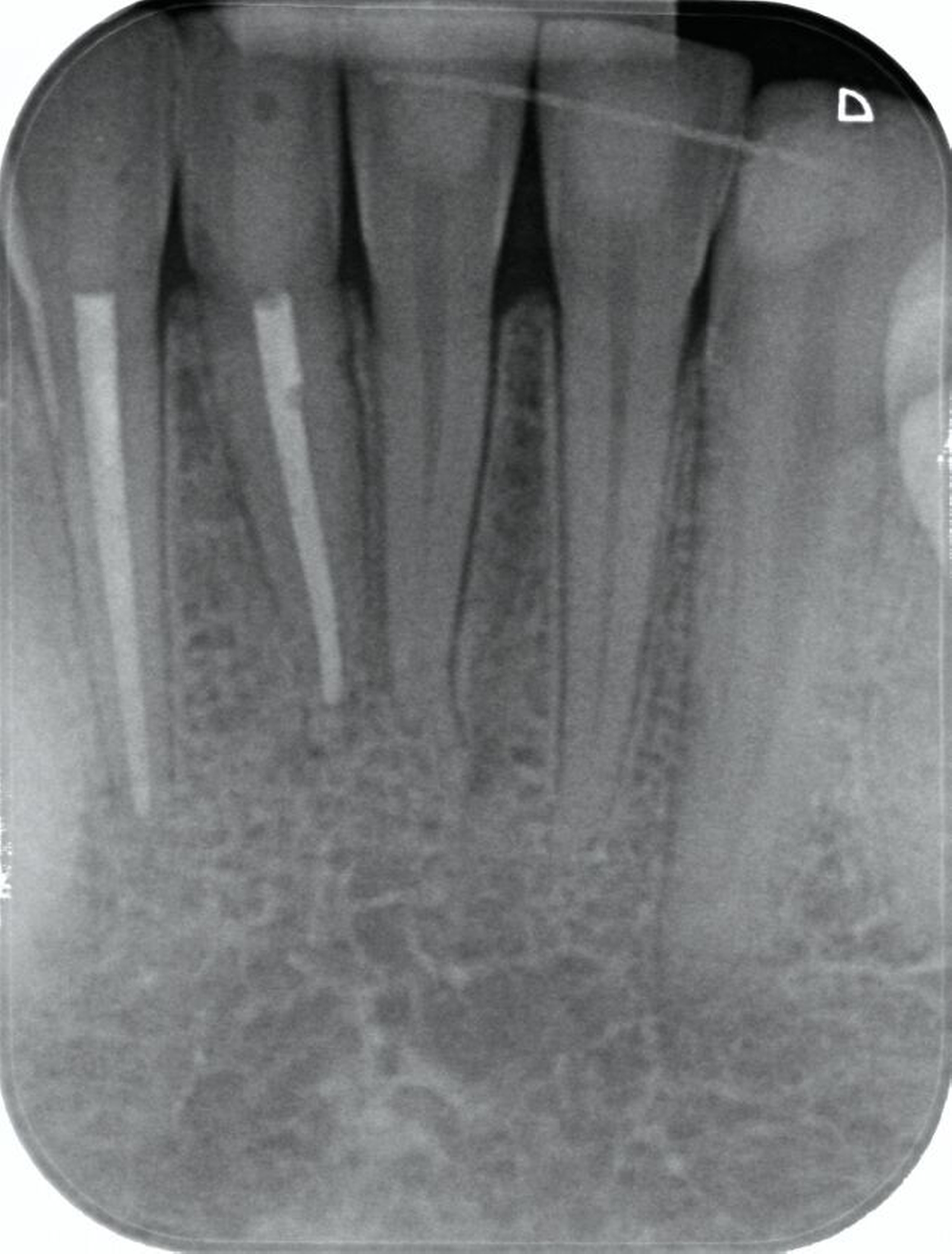
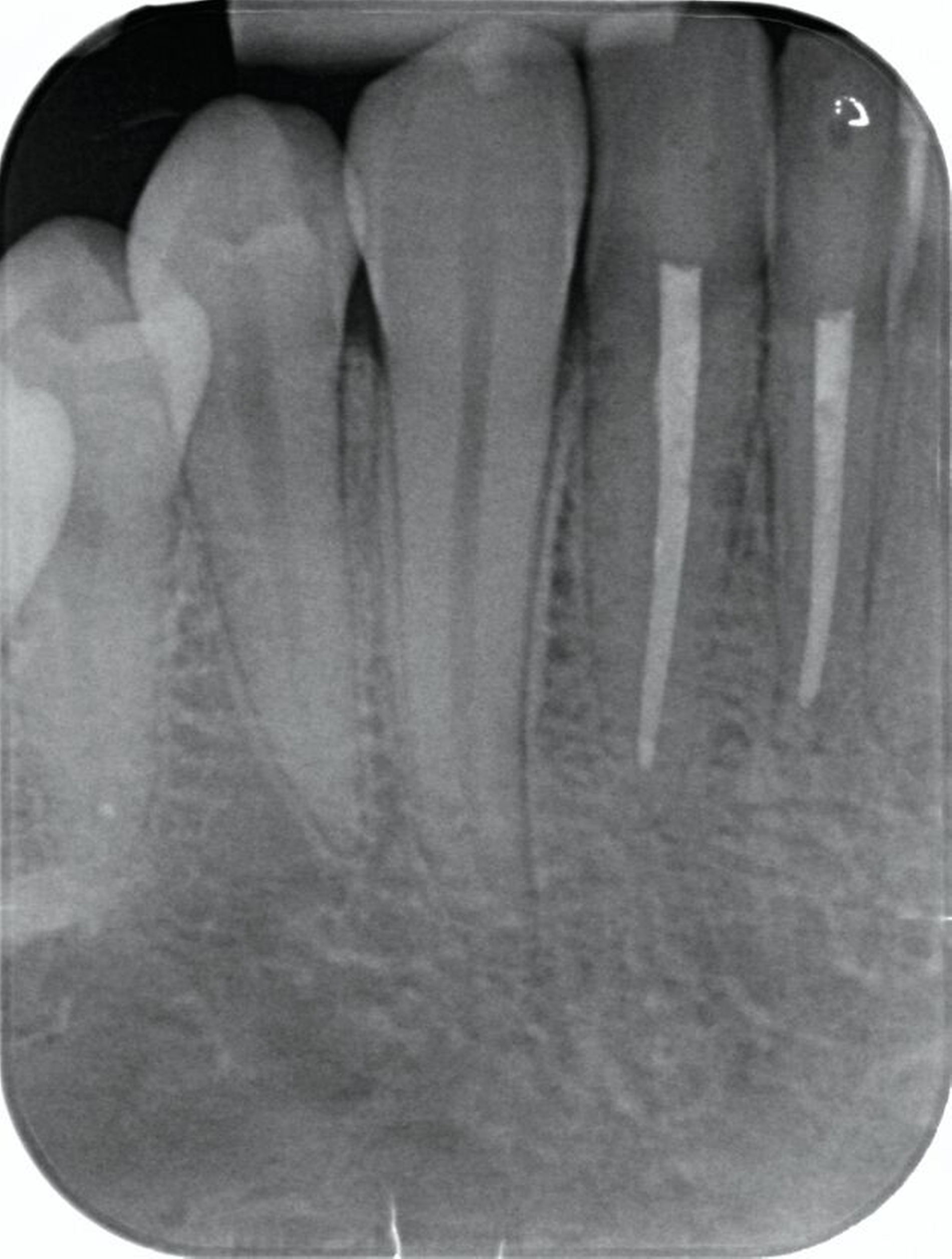
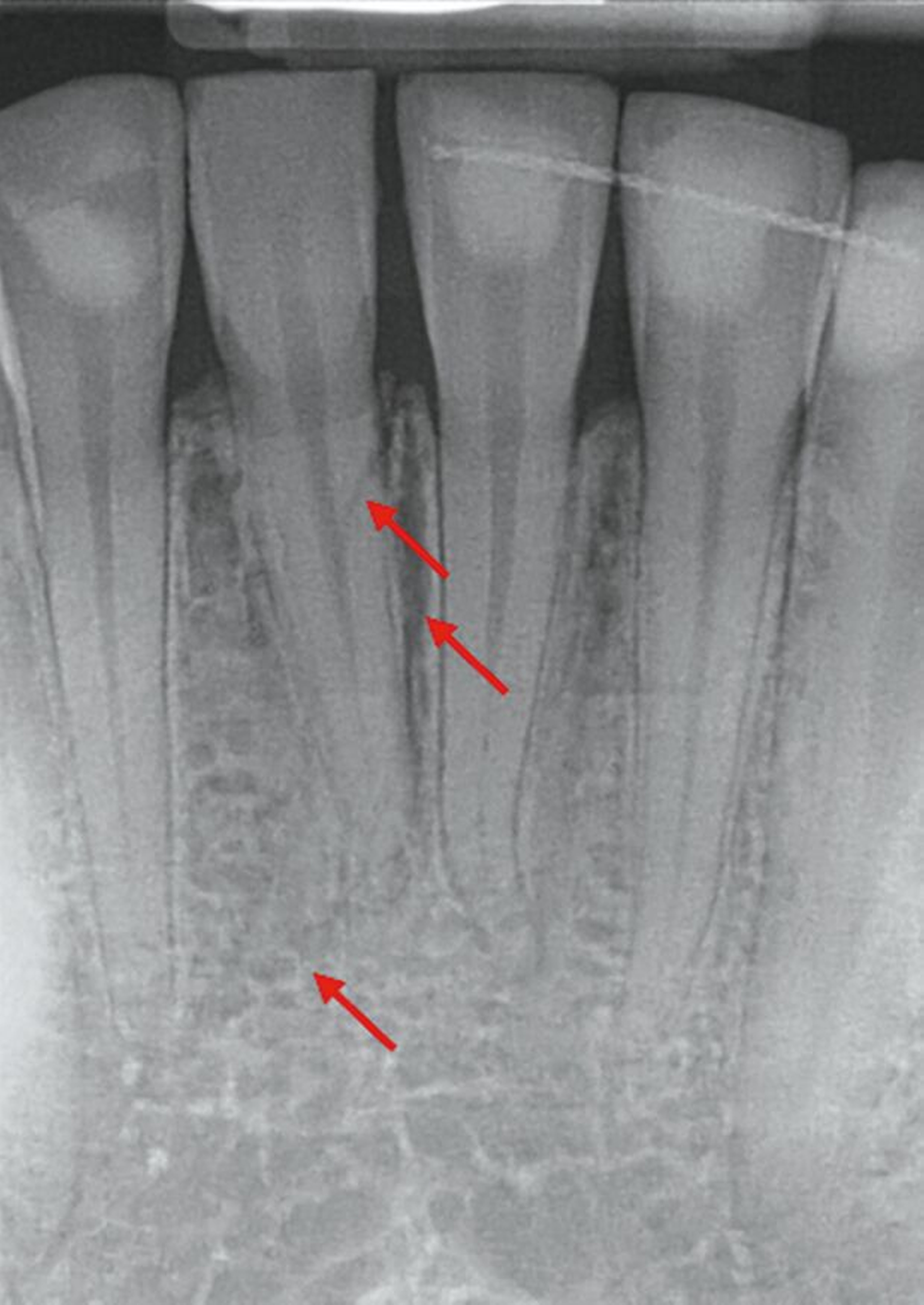
Zunächst wurden Einzelbildaufnahmen der Zähne 24, 26, 35, 33–43 angefertigt. Dabei fiel eine transluzente Frakturlinie ausgehend vom mesialen Parodontalspalt des 41 auf, die sich nach apikal-distal bis zum Apex des 42 darstellte (Abbildungen 3 und 4). Für einen radiologischen Überblick, mit dem auch eine Kiefergelenksfraktur ausgeschlossen werden kann, wurde eine Panoramaschichtaufnahme herangezogen (Abbildung 5). Darauf bildete sich eine unscharfe, C-förmige Transluzenz apikal der Zähne 31 und 41 ab. Eine genaue Beurteilung war nicht möglich, da der Bereich apikal der Unterkieferfront außerhalb der Bildebene lag. Die Processus coronoidei und condylares stellten sich beidseits unauffällig dar. Die Verdachtsdiagnose lautete: Unterkieferfraktur, unkomplizierte Kronenfrakturen an den Zähnen 26 und 35 sowie eine Längsfraktur an Zahn 24.
Prozedere
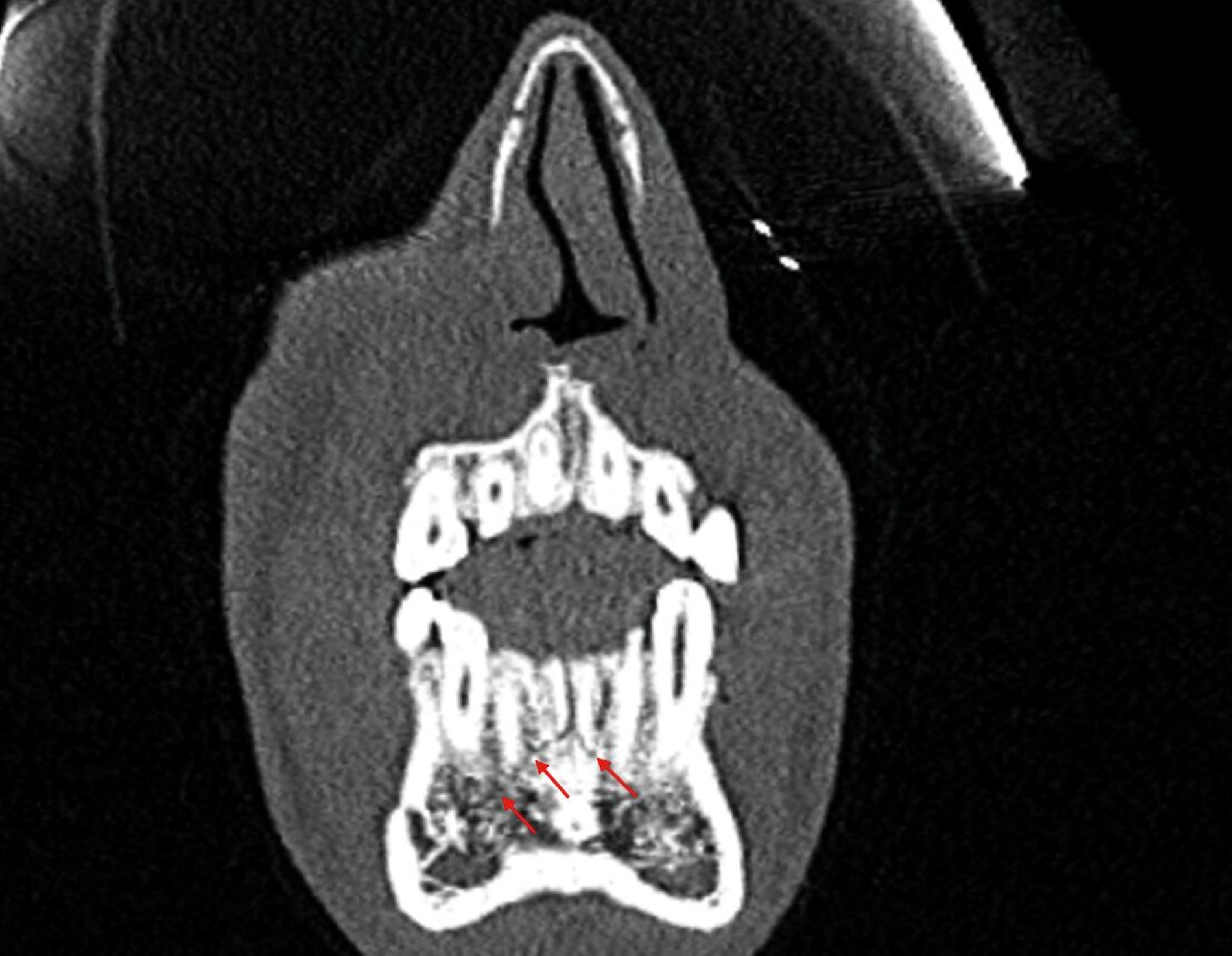
Nach der Aufklärung und der Extraktion des mobilen Zahnfragments Regio 24 wurde der Patient an die Klinik für Mund-, Kiefer- und Gesichtschirurgie der Charité überwiesen. Dort wurde noch am selben Tag eine Computertomografie (CT) des Mittelgesichts angefertigt (Abbildung 6), die die Verdachtsdiagnose bestätigte.
Laut dem radiologischen Befundbericht lag „eine nicht wesentlich dislozierte, paramediane Unterkieferfraktur rechts“ vor. Die Reposition und die Fixierung der Mandibula erfolgten am darauffolgenden Tag mithilfe von zwei Miniosteosyntheseplatten durch einen vestibulären Zugang in Intubationsnarkose. Die radiologische Kontrolle zwei Tage nach der operativen Versorgung ergab eine adäquate Stabilisierung der Fraktur durch die beiden Miniosteosyntheseplatten (Abbildung 7).
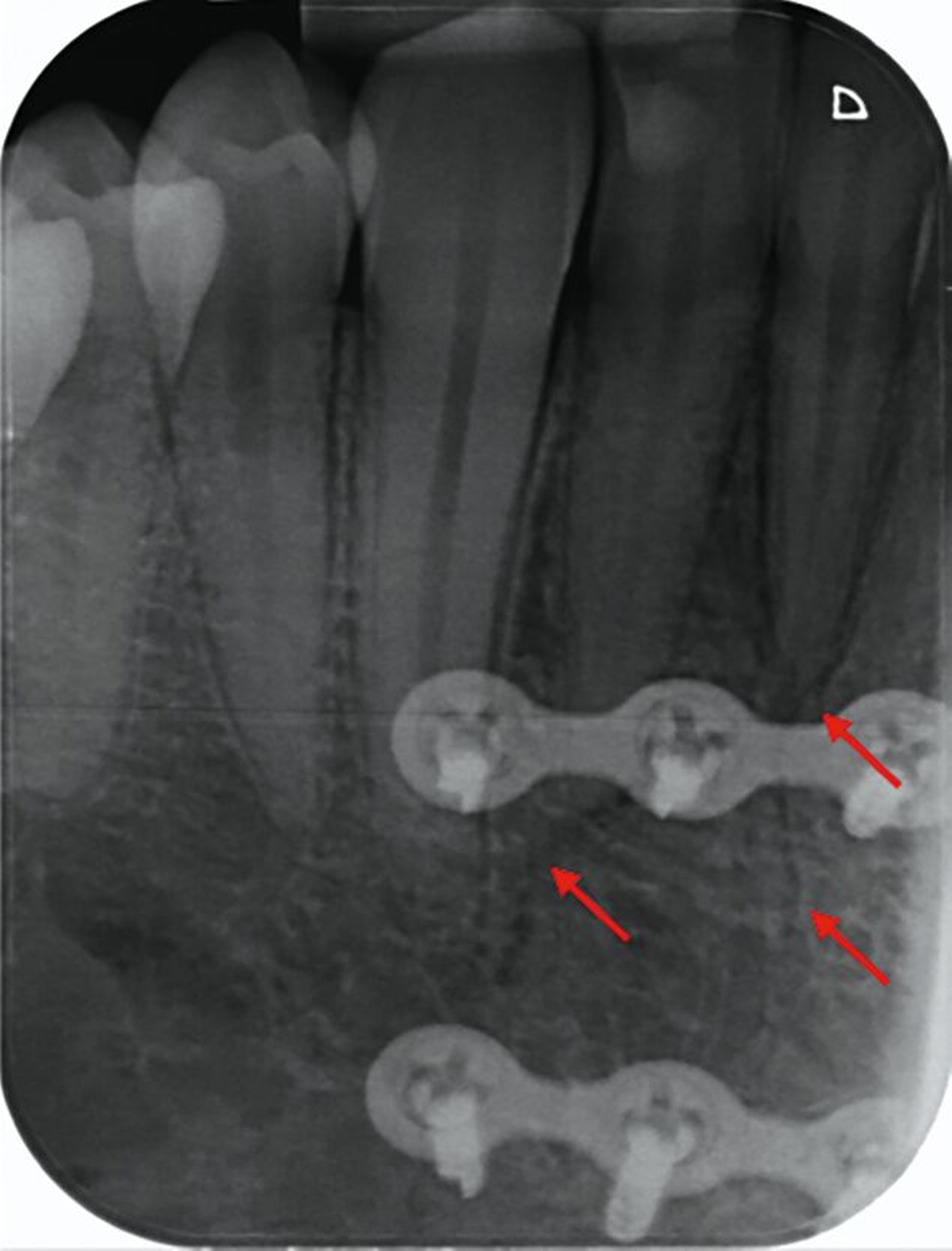
Nach einem Monat stellte sich der Patient für eine klinische und röntgenologische Nachkontrolle vor (Abbildungen 8 und 9). Nach der operativen Frakturversorgung hatte sich die Okklusion normalisiert und die Bewegung des Unterkiefers war weder schmerzhaft noch eingeschränkt. Die Zähne 41 und 42 zeigten einen Lockerungsgrad I und reagierten auf Kälte nicht sensibel. Dies erhärtete den Verdacht auf eine Dislokationsverletzung mit begleitendem Pulpainfarkt als Folge des Sturztraumas.
Nach ausführlicher Aufklärung des Patienten über die Möglichkeit des Zahnerhalts durch eine Wurzelkanalbehandlung wurden 41 und 42 trepaniert und mit einer medikamentösen Einlage (Ledermix) versorgt. Da der Patient nicht in Berlin wohnt, wurden die Wurzelkanalbehandlungen anschließend bei seinem Hauszahnarzt abgeschlossen.
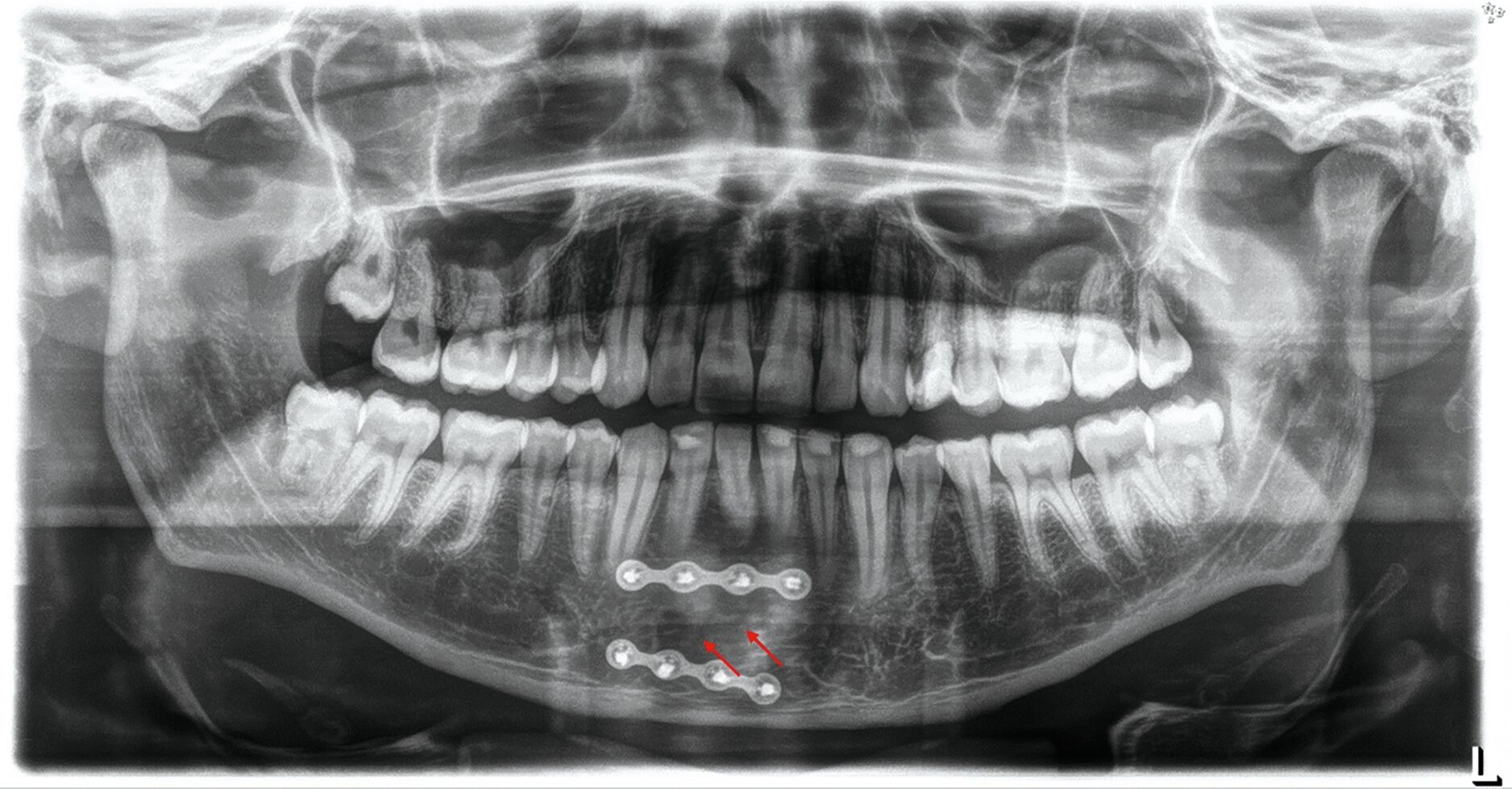
Nach vier Monaten wurden die Osteosyntheseplatten entfernt. Die radiologische Nachkontrolle ergab eine vollständige Ausheilung der Fraktur ohne pathologische Veränderungen der betroffenen Unterkieferfrontzähne (Abbildungen 10 und 11). Klinisch lagen keine Lockerungen vor.
Diskussion
Frakturen der Mandibula treten im Zusammenhang mit schweren traumatischen Gesichtsverletzungen auf [Kelly and Harrigan, 1975]. Dabei sind Männer häufiger betroffen als Frauen; auch bei der Trauma-Ursache gibt es geschlechterspezifische Unterschiede [Afrooz et al., 2015]. So resultieren rund 49 Prozent der Mandibulafrakturen bei Männern aus körperlichen Auseinandersetzungen. Frauen hingegen erleiden diese Art von Verletzung am häufigsten durch Motorradunfälle (53,7 Prozent). Bei Patienten über 65 Jahren sind Stürze die Hauptursache von Unterkieferfrakturen [Afrooz et al., 2015].
Die Diagnostik einer Mandibulafraktur basiert auf der klinischen Inspektion und der radiologischen Bildgebung. Sichere Anzeichen einer solchen Fraktur sind neben gingivalen Verletzungen, Hämatom- und/oder Stufenbildungen an der Frakturstelle eine Beweglichkeit der Mandibel, Veränderungen der Sensibilität der Unterlippe und Okklusionsstörungen [Ceallaigh et al., 2006].
Unterkieferfrakturen gehen aufgrund des Traumamechanismus häufig mit einem dentalen Trauma einher, so dass eine entsprechende Ausschlussdiagnostik Teil der zahnärztlichen Trauma-Behandlung sein sollte [Morrow et al., 2014]. Insbesondere bei fehlender ossärer Dislokation der Fraktursegmente können Unterkieferfrakturen trotz unsicherer Frakturzeichen in der klinischen Untersuchung leicht unerkannt bleiben.
Zu den häufigsten Folgen einer spät oder nicht diagnostizierten Mandibulafraktur gehören durch die Ausheilung in Fehlstellung oder durch das Ausbleiben der Knochenheilung (Pseudoarthrose) typischerweise neurosensorische Beeinträchtigungen durch eine Schädigung des Nervus alveolaris inferior [Boffano et al., 2014] und anhaltende Okklusionsstörungen, bis hin zu Einschränkungen bei der Nahrungsaufnahme. Daneben können bakterielle Infektionen an freigelegten Knochen, Weich- und Muskelgeweben zu Abszedierungen oder Nekrosen führen [Reddy et al., 2019], die komplexere operative Rekonstruktionen erforderlich machen.
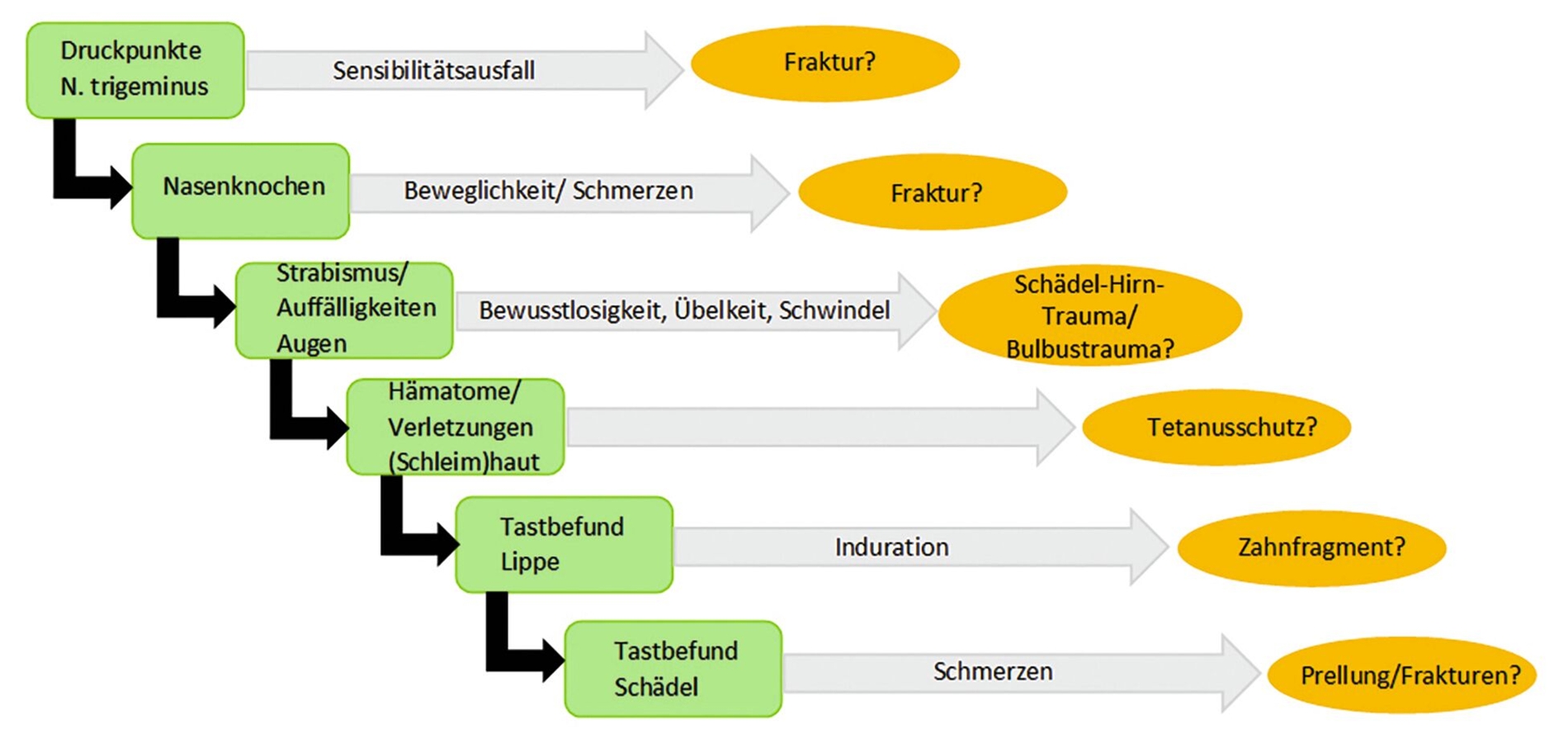
Bei der klinischen Diagnostik sollte strukturiert von extraoral nach intraoral vorgegangen werden. Flowchart 1 (Abbildung 12) zeigt wichtige Eckpunkte für die extraorale Untersuchung von Patienten, bei denen der Verdacht auf ein dentales Trauma besteht. Dabei spielen neben nervalen Verletzungen auch solche der Sinnesorgane (Augen, Nase) sowie Knochen- beziehungsweise Weichgewebsveränderungen eine entscheidende Rolle, da diese Warnzeichen für schwere intrakranielle Verletzungen sein können. Kann eine Schädel-Hirn-Verletzung nicht sicher ausgeschlossen werden, ist die Vorstellung in einer Rettungsstelle vor oder nach der zahnärztlichen Behandlung in jedem Fall indiziert.
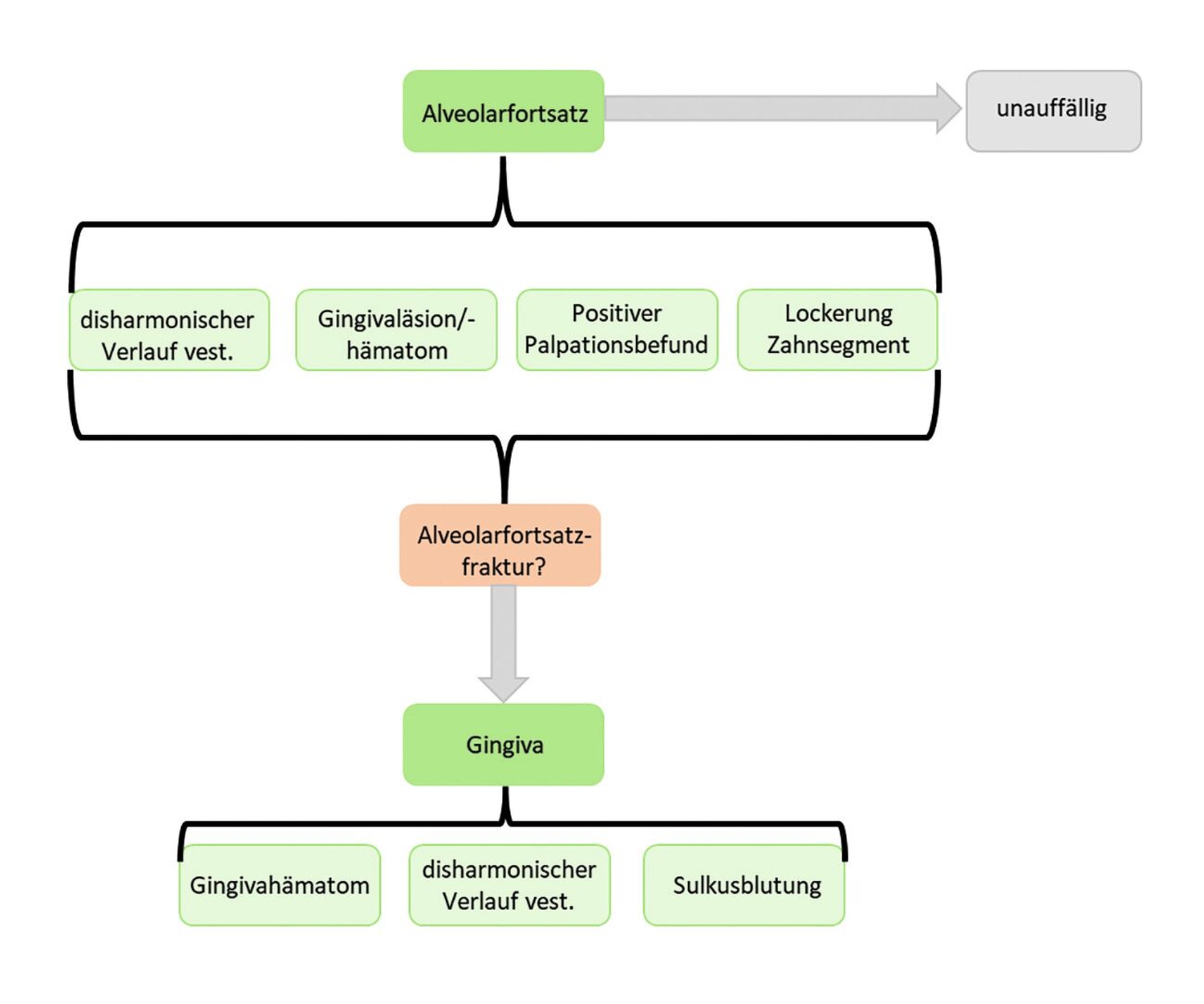
Im Rahmen der intraoralen Diagnostik sollten zunächst funktionelle Einschränkungen (bei Mundöffnung und -schluss) eruiert sowie die Kiefergelenke abgetastet werden (Abbildung 13). Im dritten Schritt ist eine visuell-taktile Beurteilung der Alveolarfortsätze und der intraoralen Weichgewebe zum Ausschluss von Frakturen, Bissverletzungen oder Fremdkörpereinlagerungen notwendig (Abbildung 14). Im letzten Schritt sollten die dentalen Verletzungen eingehend untersucht werden. Anhand eines solchen strukturierten Vorgehens können erste Anzeichen für Knochenfrakturen erkannt und nach der Interpretation der radiologischen Bildgebung kann eine Weiterbehandlung durch die Mund-Kiefer-Gesichtschirurgie eingeleitet werden.
Der hier beschriebene Fall zeichnet sich klinisch durch sogenannte unsichere Frakturzeichen aus. Dazu gehören Schmerzen, Schwellungen, Hämatome, Bewegungseinschränkungen und Sensibilitätsstörungen [Breusch et al., 2009]. Einen weiteren klinischen Anhalt auf eine Fraktur des Unterkiefers gab im vorliegenden Fall die einseitige Abplatzung des adhäsiv befestigten Retainers, die auf eine hohe punktuelle Krafteinwirkung mit einer zumindest vorübergehenden Dislokation einer Kieferhälfte hindeutete. Zudem waren die Zähne 41 und 42, die sich in unmittelbarer Nachbarschaft zum Frakturspalt befanden, gelockert.
Bei stark dislozierten Frakturen der Mandibula beobachtet man dagegen „sichere Frakturzeichen“, also Dislokationen und Hypermobilitäten von Knochenfragmenten, Kiefersperren, Krepitationen, sichtbare Knochenfragmente und Stufenbildungen beziehungsweise Knochenfehlstellungen [Gujer et al., 2013].
Obwohl zweidimensionale Röntgenaufnahmen wie Panoramaschichtaufnahmen oder Spezialprojektionen weiterhin in der Praxis zur Sicherung einer Frakturdiagnose verwendet werden, ist die Computertomografie der aktuelle Goldstandard für die simultan durchgeführte Diagnostik und Therapieplanung [Stanford-Moore und Murr, 2022]. Diese Empfehlung stützt sich auch auf eine Untersuchung, der zufolge CTs bei der Erkennung von Unterkieferfrakturen eine nachweislich höhere Sensitivität (100 Prozent) aufweisen als Panoramaschichtaufnahmen (86 Prozent) [Wilson et al., 2001]. Digitale Volumentomografien werden in der Literatur für die Diagnostik von Mittelgesichts- und Unterkieferwinkelfrakturen ebenfalls empfohlen und stellen – nicht zuletzt wegen der geringeren Strahlenbelastung – eine Alternative zur CT dar [Schulze et al., 2004; Heiland et al., 2004].
Zurzeit existiert in Deutschland keine Leitlinie für die Diagnostik und Versorgung von Unterkieferfrakturen. Im vorliegenden Fall konnte durch eine systematische klinische Diagnostik zunächst die Verdachtsdiagnose einer medianen Unterkieferfraktur gestellt werden, die durch eine dreidimensionale Bildgebung gesichert werden konnte.
Literaturliste
Afrooz, Paul N., Michael R. Bykowski, Isaac B. James, Lily N. Daniali, and Julio A. Clavijo-Alvarez. 2015. 'The Epidemiology of Mandibular Fractures in the United States, Part 1: A Review of 13,142 Cases from the US National Trauma Data Bank', Journal of Oral and Maxillofacial Surgery, 73: 2361-66.
Boffano, P., F. Roccia, C. Gallesio, K. Karagozoglu, and T. Forouzanfar. 2014. 'Inferior alveolar nerve injuries associated with mandibular fractures at risk: a two-center retrospective study', Craniomaxillofac Trauma Reconstr, 7: 280-3.
Breusch, S., H. Mau, D. Sabo, and M. Clarius. 2009. Klinikleitfaden Orthopädie Unfallchirurgie (Elsevier Health Sciences Germany).
Ceallaigh, P. O., K. Ekanaykaee, C. J. Beirne, and D. W. Patton. 2006. 'Diagnosis and management of common maxillofacial injuries in the emergency department. Part 2: mandibular fractures', Emerg Med J, 23: 927-8.
Gujer, A.K., C. Jacobsen, and K.W. Grätz. 2013. Facharztwissen Mund-, Kiefer- und Gesichtschirurgie (Springer Berlin Heidelberg).
Heiland, M, R Schmelzle, A Hebecker, and D Schulze. 2004. 'Intraoperative 3D imaging of the facial skeleton using the SIREMOBIL Iso-C3D', Dentomaxillofacial Radiology, 33: 130-32.
Kelly, D. E., and W. F. Harrigan. 1975. 'A survey of facial fractures: Bellevue Hospital, 1948-1974', J Oral Surg, 33: 146-9.
Morrow, B. T., T. D. Samson, W. Schubert, and D. R. Mackay. 2014. 'Evidence-based medicine: Mandible fractures', Plast Reconstr Surg, 134: 1381-90.
Reddy, Likith, Daniel Lee, Aurora Vincent, Tom Shokri, Mofiyinfolu Sokoya, and Yadranko Ducic. 2019. 'Secondary Management of Mandible Fractures', Facial Plast Surg, 35: 627-32.
Schulze, D, M Heiland, H Thurmann, and G Adam. 2004. 'Radiation exposure during midfacial imaging using 4- and 16-slice computed tomography, cone beam computed tomography systems and conventional radiography', Dentomaxillofacial Radiology, 33: 83-86.
Stanford-Moore, G., and A. H. Murr. 2022. 'Mandibular Angle Fractures', Facial Plast Surg Clin North Am, 30: 109-16.
Wilson, I. F., A. Lokeh, C. I. Benjamin, P. A. Hilger, D. D. Hamlar, F. G. Ondrey, J. H. Tashjian, W. Thomas, and W. Schubert. 2001. 'Prospective comparison of panoramic tomography (zonography) and helical computed tomography in the diagnosis and operative management of mandibular fractures', Plast Reconstr Surg, 107: 1369-75.