Unverträglichkeitsreaktionen auf zahnärztliche Metalle
1. Fall: Bei der Ursachensuche auch an Gold denken
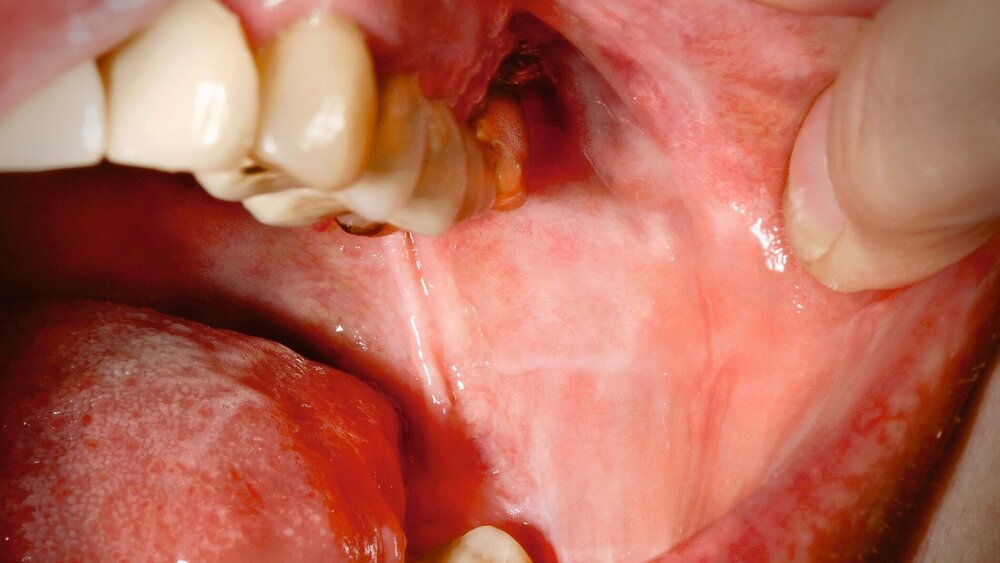
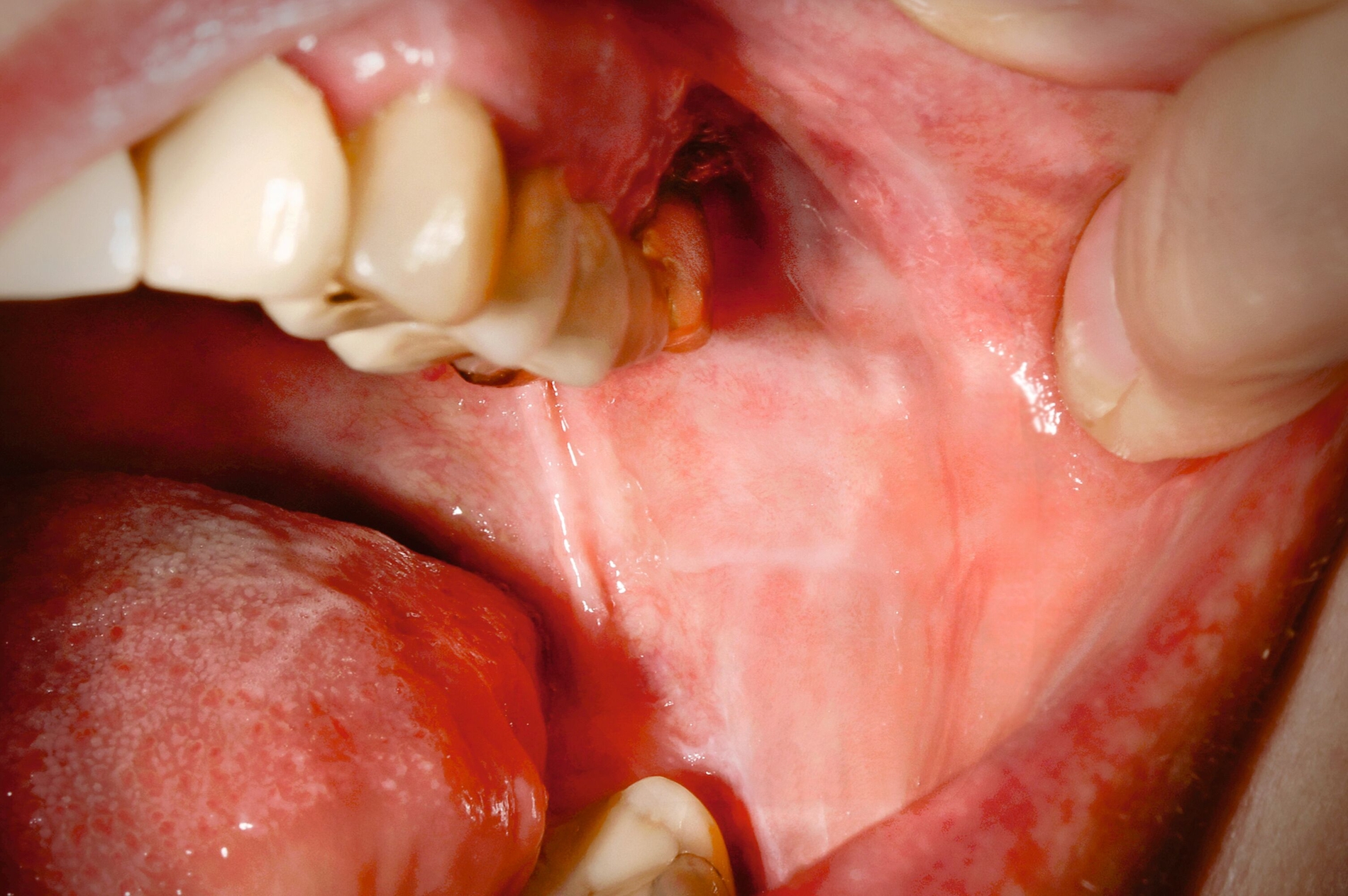
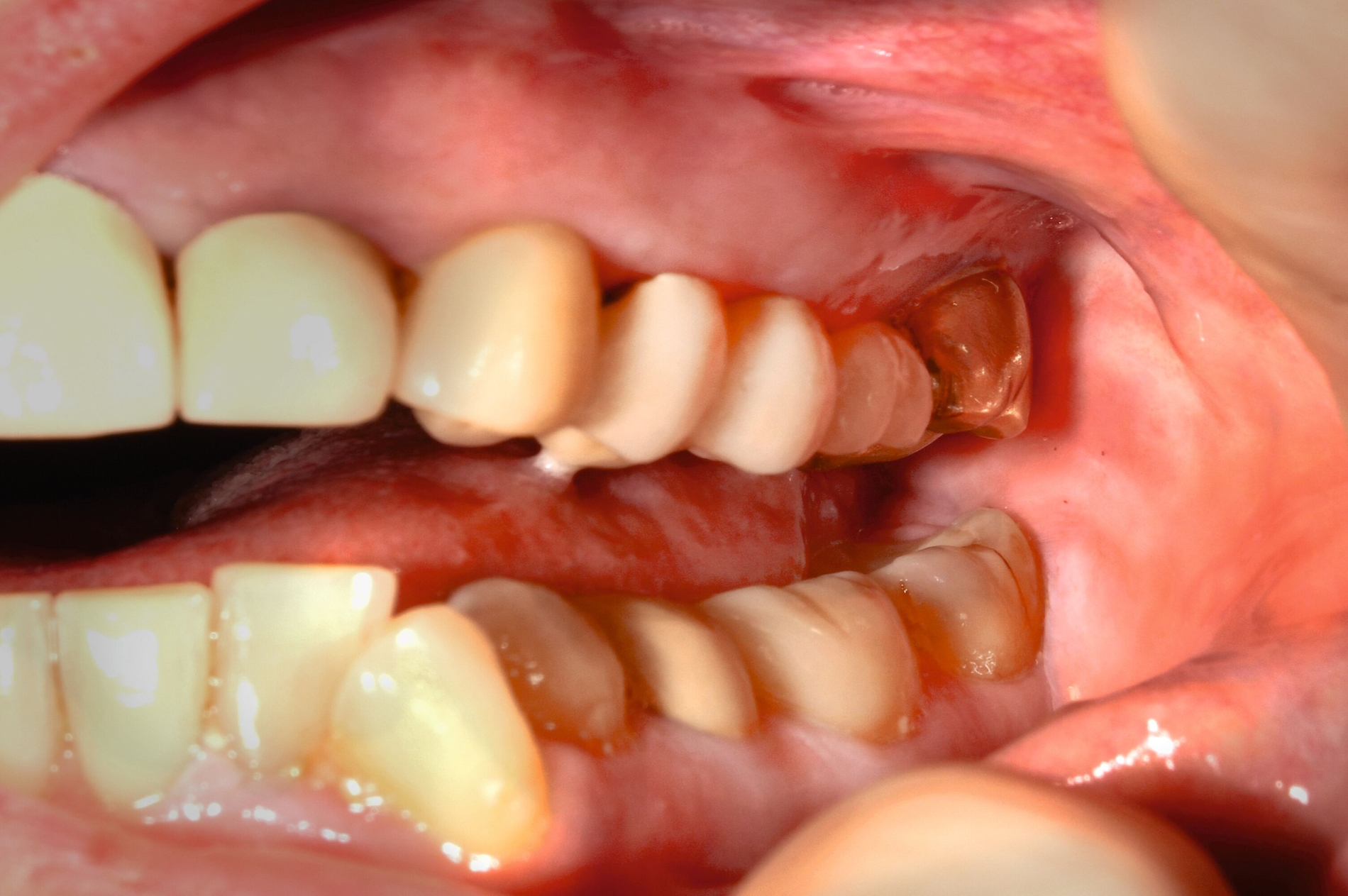
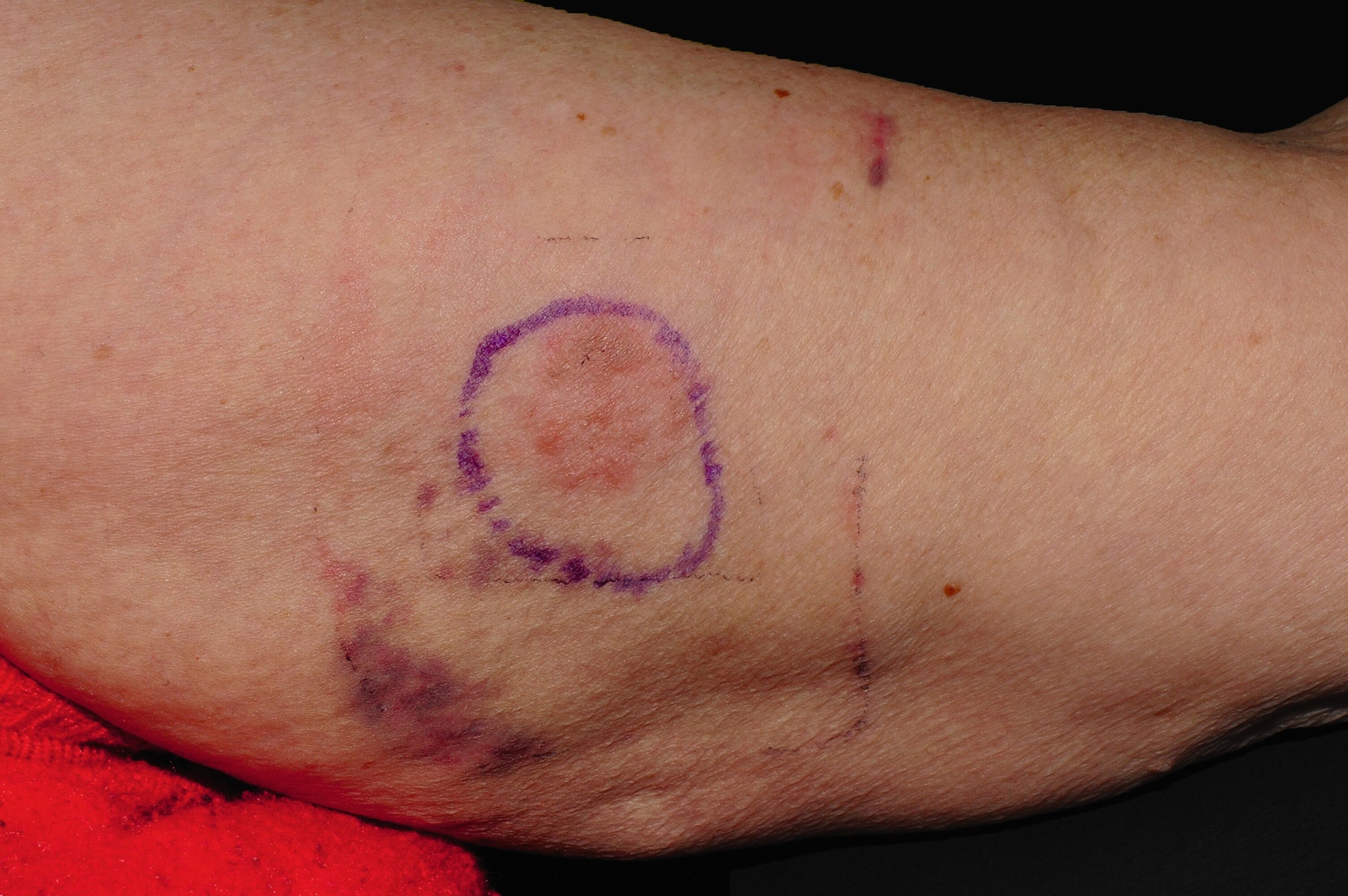
Eine 55-jährige Patientin stellte sich mit einem rezidivierenden Schmerz im linken Oberkiefer vor. Im zweiten Quadranten waren vor Kurzem durch ihren Zahnarzt eine Wurzelkanalbehandlung durchgeführt und drei Zähne mit Kronen (einmal Gold, zweimal Keramik) versorgt worden. Bei der Erstvorstellung wurde ein Erythem mit lichenoider Zeichnung in Kontakt zu den Kronen festgestellt (Abbildungen 1a und 1b). Daraufhin wurde ein Epikutantest nach Standardprotokoll [Mahler et al., 2019] durchgeführt, bei dem die Testreihen der Deutschen Kontaktallergie-Gruppe zur Anwendung kamen. Getestet wurden die Testreihen 1 (Standardreihe): 17 (Dentalmetalle), 18 (Externa-Inhaltsstoffe), 28 (Kunstharze/Kleber), 38 (Konservierungsmittel), 48 (Knochenzementbestandteile). Zusätzlich wurden die vom Zahnarzt verwendeten Materialien in ausgehärteter Form getestet (Clearfil Core, iCEM Self Adhesive, Venus composite, TempBond Temporärer Befestigungszement, Harvard Zement, SDR Komposit, Zirconium White, e.max press yellow).
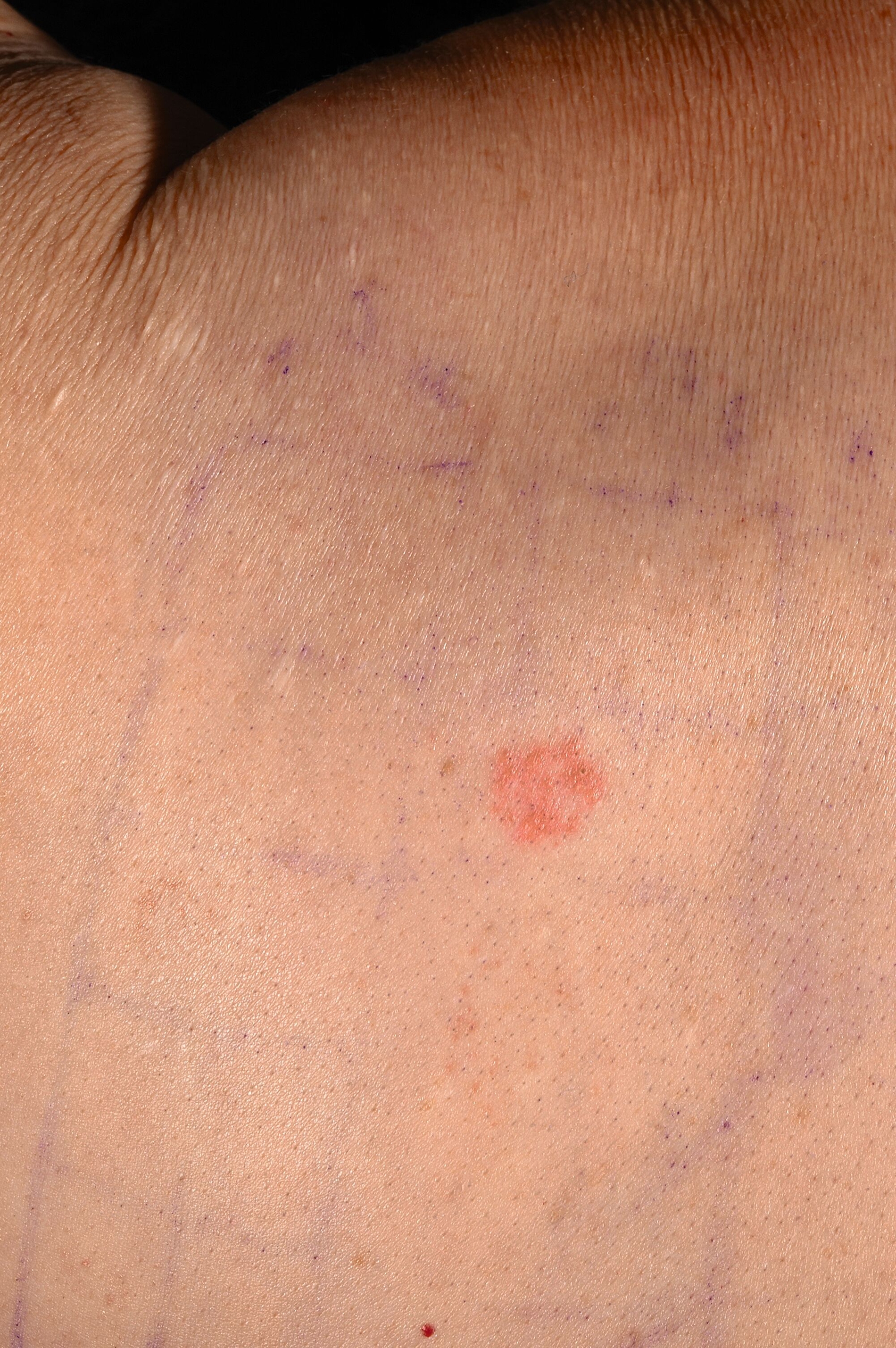
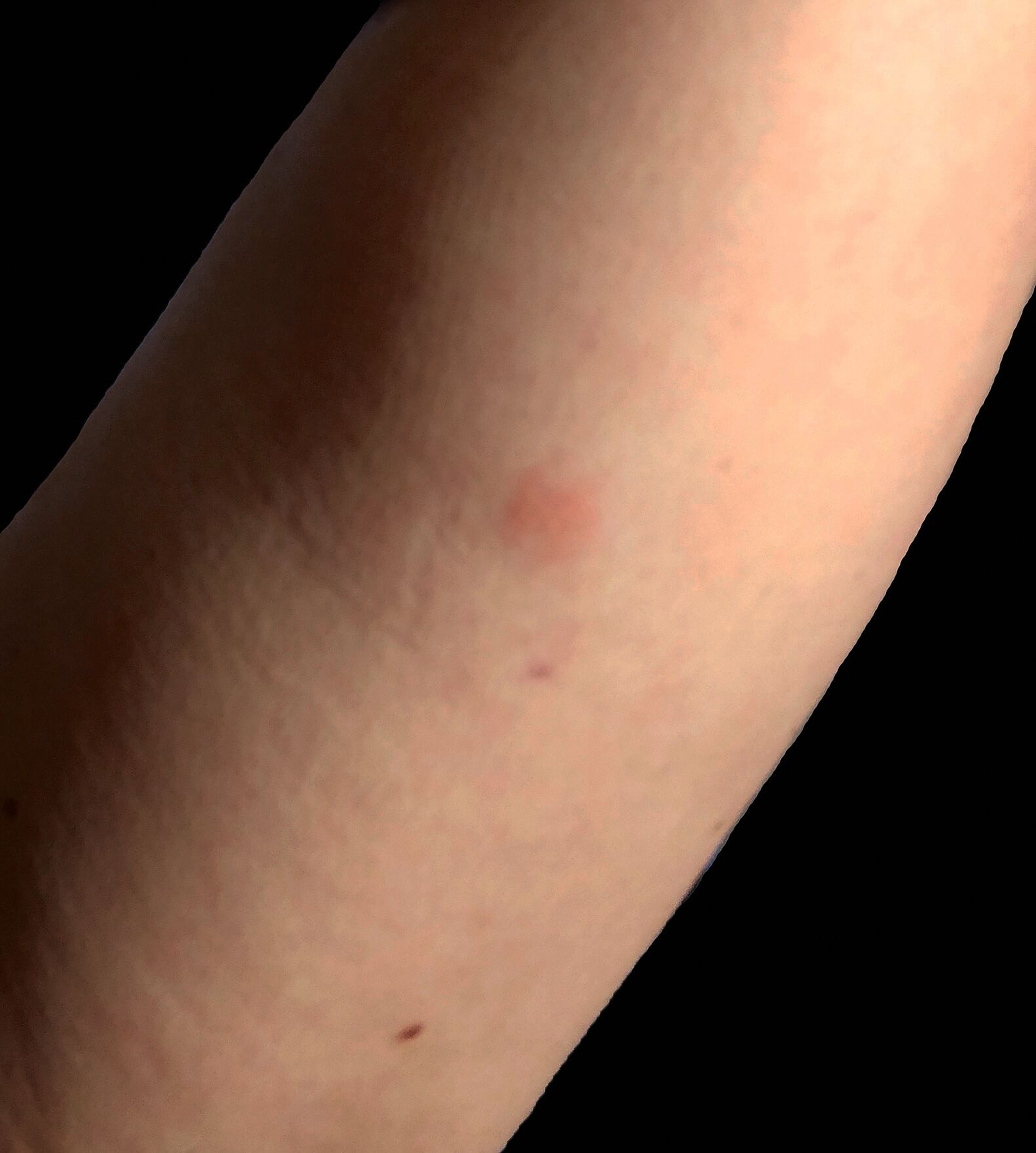
Der Patch-Test wurde für 48 Stunden auf dem oberen Rücken befestigt. Ablesungen fanden nach 48 Stunden, nach 72 Stunden und nach einer Woche statt. Es zeigte sich eine positive allergische Reaktion (+) auf Natriumthiosulfatoaurat nach 48 und nach 72 Stunden sowie nach einer Woche (Abbildung 1c). Aufgrund der grundsätzlich eher seltenen Sensibilisierung auf Gold und um eine irrittive Reaktion auszuschließen, wurde eine Retestung am linken Oberarm durchgeführt, die den Befund bestätigte (Abbildung 1d). Es konnte also eine durch Goldionen induzierte allergische Kontaktdermatitis links bukkal, ausgelöst durch die neue Goldkrone, diagnostiziert werden. Die Patientin wurde mit diesem Befund von uns an ihren Zahnarzt überwiesen.
2. Fall: Allergie oder Diabetes?
Eine 75-jährige Patientin stellte sich mit Allodynie, Kopfschmerzen und Geschmacksstörungen vor. Die Beschwerden bestanden seit über einem Jahr. Bei der Untersuchung der Mundschleimhaut konnten keine Veränderungen festgestellt werden. Die Patientin berichtete, dass im Epikutantest ein niedergelassener Kollege eine Sensibilisierung auf Palladium diagnostiziert hatte. Zu diesem Zeitpunkt hatte die Patientin noch mehrere Kronen und herausnehmbaren Zahnersatz, die zum Teil Metall beinhalteten. Sie hatte keine Information darüber, welche Legierungsbestandteile verwendet worden waren. Dementsprechend konnte nicht abschließend geklärt werden, ob der Zahnersatz Palladium enthielt.
Um die Beschwerden zu lindern, riet ihr Zahnarzt dazu, die vorhandenen Metalle durch keramische Restaurationen zu ersetzen, da er Palladium als Legierungsbestandteil vermutete und die Beschwerden darauf zurückführte. Für dieses Vorgehen sprach sich auch ein anderer Zahnarzt aus, bei dem sie sich für eine Zweitmeinung vorgestellt hatte. Laut der Patientin waren dafür insgesamt 45 Sitzungen notwendig. Als sich auch zwölf Monate nach Abschluss der Behandlungen keine Besserung der Beschwerdesymptomatik einstellte, wurde sie in die Allergologie des UKSH in Kiel überwiesen.
Wie beschrieben konnten hier keine Zeichen einer Entzündung oder Irritationen an der Mundschleimhaut festgestellt werden. Um eine unspezifische Reaktion auf Palladium auszuschließen, wurde ein Epikutantest auf dem rechten Oberarm der Patientin für 48 Stunden aufgebracht (getestet wurde nur DKG 17-3, Palladiumchlorid). Aufgrund der beschriebenen Symptomatik wurde ein Abklatschtest der Mundschleimhaut durchgeführt. Auffällig war außerdem der erhöhte HbA1c-Wert (6,2 Prozent Hb), der auf einen Diabetes mellitus hinwies.
Im Epikutantest war sowohl nach 48 als auch nach 72 Stunden eine klare Reaktion auf Palladium erkennbar (+++). Der Abklatschtest bestätigte eine Infektion mit Candida albicans. Zusammenfassend konnten wir also eine orale Candidiasis, vermutlich begünstigt durch einen Diabetes Typ 2 feststellen. Die klinische Relevanz der Palladiumsensibilisierung konnte nicht abschließend geklärt werden. Zur Therapie der Candida wurde Amphotericin zur topischen Anwendung verschrieben. Außerdem sollten weitere Behandlungen hinsichtlich des erhöhten HbA1c-Werts eingeleitet werden. Darunter bildeten sich die Symptome schließlich zurück und auch 18 Monate später sind nach Auskunft der Patientin die Blutzuckerwerte bei regelmäßigen Selbsttestungen stabil.
Diskussion
Im ersten Fall konnte ein klinisches Korrelat einer Kontaktallergie in Form einer lichenoiden Veränderung festgestellt werden. Andere orale Manifestationen einer Allergie könnten eine Cheilitis, eine periorale Dermatitis oder ein Brennen der Mundschleimhäute sein [Khamaysi et al., 2006]. Beim Verdacht kann ein Epikutantest helfen, um andere Ursachen auszuschließen [Navarro-Triviño et al., 2020]. Besonders wenn verschiedene Materialien – wie im ersten Fall – infrage kommen, ist es wichtig, das Allergen zu identifizieren, um unnötige Behandlungen zu vermeiden und ein verträgliches Ersatzmaterial zu finden. Es sollte aber nicht „prophetisch“ getestet werden, da hier die Gefahr einer Sensibilisierung besteht [Schnuch et al., 2008].
Obwohl das Material Gold als insgesamt gut verträglich gilt, sollte beim Verdacht auf eine Allergie auf Dentalmetalle auch eine Goldsensibilisierung in Betracht gezogen werden. Gold gehört – zumindest nach den Daten einer älteren Studie – bei deutschen Patienten mit Beschwerden der Mundschleimhaut und/oder einem Allergieverdacht auf dentale Werkstoffe zu den häufigeren Sensibilisierungen (Nickel: 14,4 Prozent, Palladium: 9,4 Prozent, Gold: 7,4 Prozent, Amalgam: 5,7 Prozent; n = 756) [Richter und Geier, 1996]. Eine neuere Auswertung von 2019 aus Leipzig untersuchte Patienten, die sich mit Unverträglichkeiten in der dortigen Prothetik vorstellten: Unter den Allergikern war Gold mit sechs Prozent an fünfter Stelle unter den Metallen [Olms et al., 2019].
Wie im zweiten Fall beschrieben, kann auch eine unentdeckte Candida – mit oder ohne Diabetes mellitus – Missempfindungen auslösen. Da Allergien ähnliche Symptome verursachen können, sind die Ursachen häufig schwer zu identifizieren. Um die Auslöser der Beschwerden ausfindig zu machen, sollte immer in alle Richtungen gedacht werden. So sind beim „Mundbrennen“ einige Ursachen denkbar, beispielsweise ein Vitamin-B- oder ein Eisenmangel, Diabetes oder psychologische Faktoren [Olms et al., 2019]. Aufgrund der sehr belastenden Symptomatik steigt der Druck auf den Behandler, einen Auslöser zu benennen und gegebenenfalls Behandlungen einzuleiten, die nicht zum gewünschten Ergebnis führen.
Aus unserer Sicht ist ein Allergietest sinnvoll, wenn Mundschleimhautveränderungen vorliegen und der Verdacht auf eine Allergie von der individuellen Anamnese gestützt wird. Die zahnärztliche Vorgeschichte, eine Untersuchung der Mundschleimhaut und der bestehenden Restaurationen sowie des allgemeinen Gesundheitszustands können häufig helfen, die Beschwerden einzuordnen. Rein subjektive Symptome ohne ein klinisches Korrelat sind aus unserer klinischen Erfahrung heraus meist nicht auf eine Sensibilisierung zurückzuführen.
Korrespondierender Autor:
Prof. Dr. Guido Heine, Leiter der Abteilung für Allergologie, Klinik für Dermatologie, Venerologie, Allergologie, Universitätsklinikum Schleswig-Holstein Campus Kiel, Tel: 0431-500-68885, gheine@dermatology.uni-kiel.de.
Literaturliste
Khamaysi Z, Bergman R, Weltfriend S. Positive patch test reactions to allergens of the dental series and the relation to the clinical presentations. Contact Dermatitis 2006; 55: 216-218.
Mahler V, Nast A, Bauer A, Becker D, Brasch J, Breuer K, et al. S3 guidelines: Epicutaneous patch testing with contact allergens and drugs - Short version, Part 1. J Dtsch Dermatol Ges 2019; 17: 1076-1093.
Navarro-Triviño FJ, Navarro-Rivero PM, Ruiz-Villaverde R. A case report of oral lichenoid lesions. Are patch tests necessary? Contact Dermatitis 2020; 83: 59-61.
Olms C, Yahiaoui-Doktor M, Remmerbach TW. Contact allergies to dental materials. Swiss Dent J 2019; 129: 571-579.
Raap U, Stiesch M, Reh H, Kapp A, Werfel T. Investigation of contact allergy to dental metals in 206 patients. Contact Dermatitis 2009; 60: 339-343.
Richter G, Geier J. [Dental materials--problem substances in allergologic diagnosis? I: Analysis of test results in patients with mouth mucosa/dental material problems]. Hautarzt 1996; 47: 839-843.
Schnuch A, Aberer W, Agathos M, Becker D, Brasch J, Elsner P, et al. [Performing patch testing with contact allergens]. J Dtsch Dermatol Ges 2008; 6: 770-775.