Management einer rezidivierenden Pilzsinusitis mit dentogenem Fokus
Eine 69-jährige Patientin stellte sich im März 2020 erstmals in der HNO-Abteilung der Uniklinik in Gießen vor. Sie war fünf Tage zuvor aufgrund eines Schlaganfalls in der Stroke Unit stationär behandelt worden, dabei hatte die bildgebende Diagnostik den Zufallsbefund einer Pilzsinusitis in der linken Kieferhöhle ergeben. Die Vorstellung erfolgte zur weiteren Abklärung und möglichen Therapieplanung.
Die Frau wies multiple internistische Vorerkrankungen wie den zur Diagnostik führenden Schlaganfall, ein paroxysmales Vorhofflimmern, einen Prädiabetes, eine arterielle Hypertonie und eine Hypothyreose auf. Sie befand sich in dauerhafter medikamentöser Therapie mit Pantoprazol 20 mg (1-0-0), Eliquis 5 mg (1-0-1), Ramipril 2,5 mg (1-0-1), Atorvastatin 20 mg (0-0-1), Thyronajod 50 µg (1-0-0), und Ibuprofen 400 mg (1/2-0-1/2).
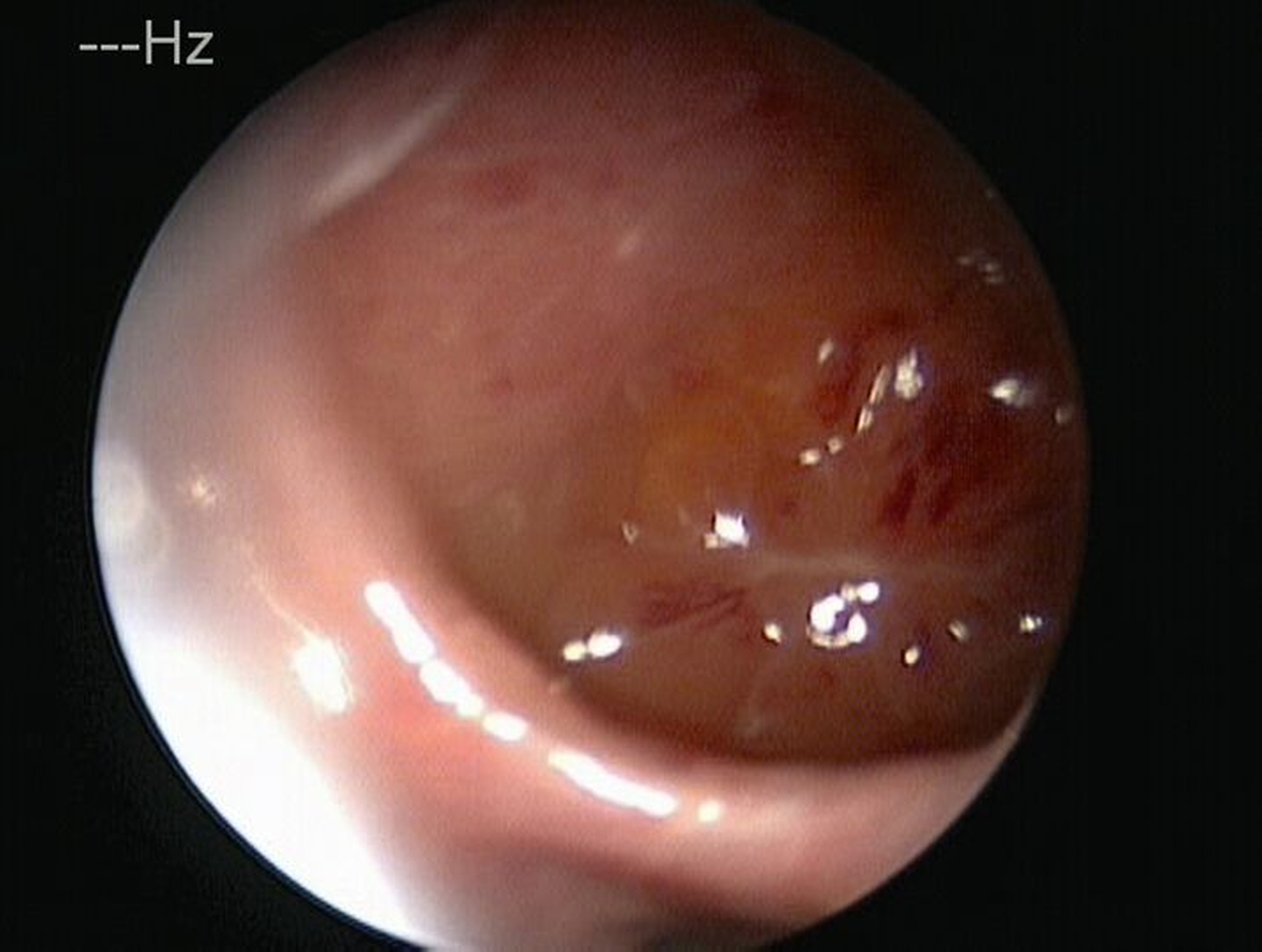
Im Anschluss an die Diagnostik wurde erfolgreich eine endoskopische, endonasale Kieferhöhlen-OP durch das HNO-Team durchgeführt. Nach der Eröffnung der Kieferhöhle wurde sukzessiv braun-gelbes Material durch Spülung und Absaugung sowie mit der Kieferhöhlenfasszange entfernt. Diese Maßnahmen dienten der umfassenden Reinigung der Kieferhöhle, um jedes potenziell infektiöse oder irritierende Material zu eliminieren. Zur histopathologischen Untersuchung wurden Proben aus der Kieferhöhle eingeschickt. Diese ergaben neben einer Malignom-freien, respiratorischen Schleimhaut mit chronischer Entzündung auch dichte Pilzaggregate mit einer granulozytären Reaktion. Die morphologischen Merkmale ließen am ehesten auf einen Aspergillus schließen. Die Patientin konnte zunächst bei regelrechtem postoperativem Verlauf in die ambulante Nachsorge entlassen werden.
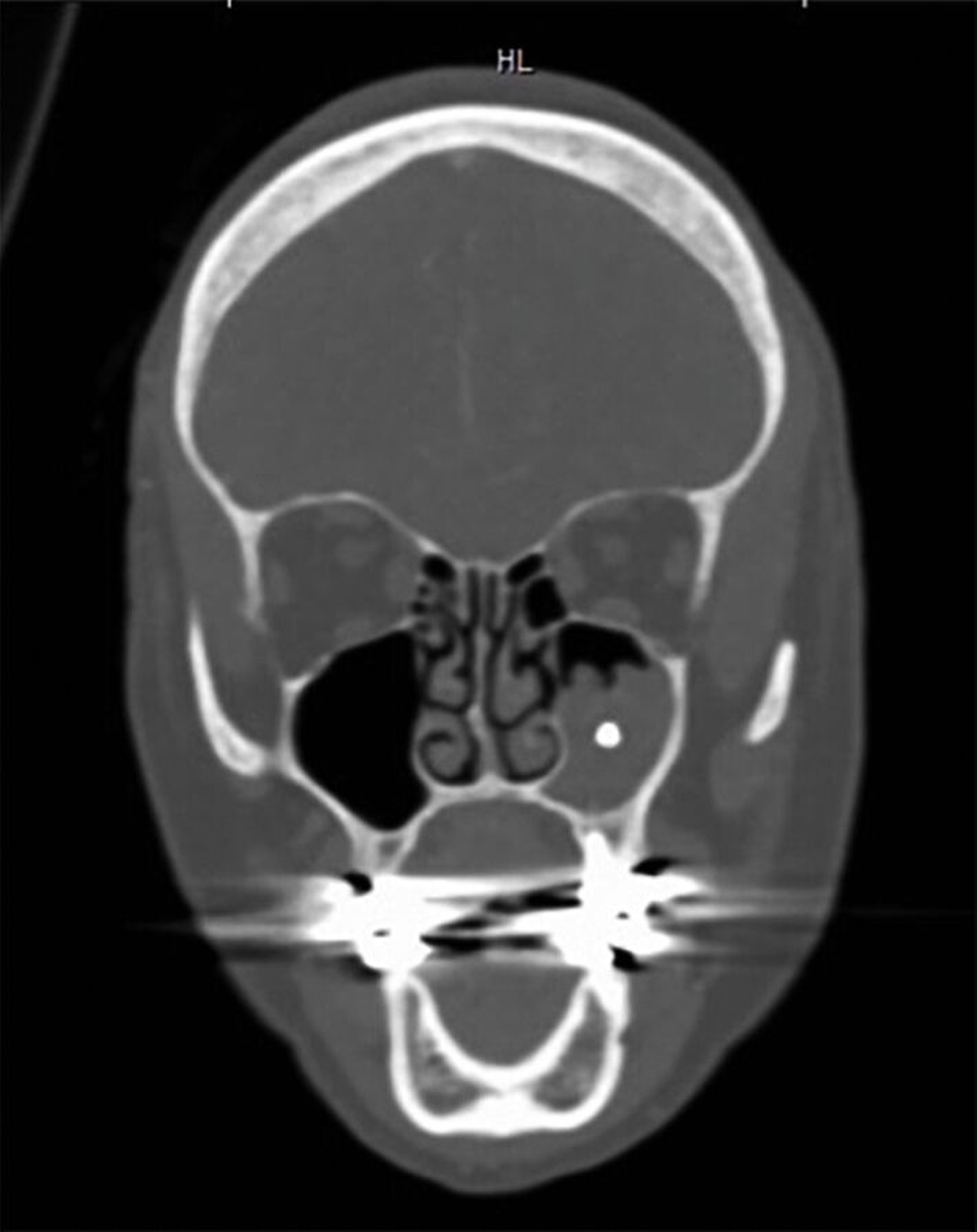
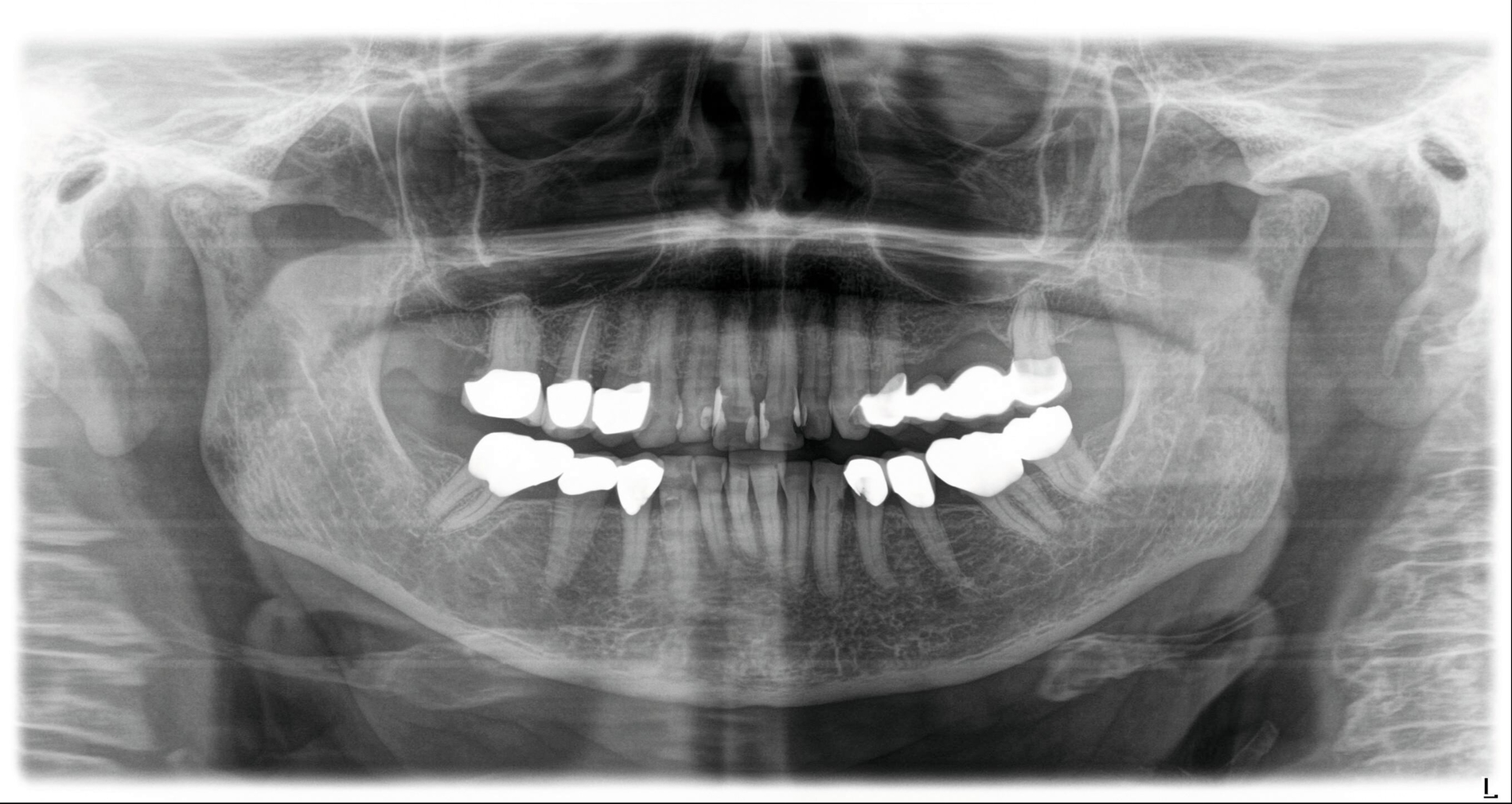
Bei der erneuten Vorstellung in der HNO-Abteilung etwa ein Jahr später berichtete die Patientin über eine seit Monaten bestehende Schwellung prämaxillär links sowie gelegentliche gelbliche Rhinorrhoe. Sie hatte zunächst eine niedergelassene HNO-Kollegin konsultiert, die eine DVT-Untersuchung durchführte, bei der eine Verschattung des linken Sinus maxillaris, verursacht durch eine überstopfte palatinale Wurzelfüllung am Zahn 26, nachgewiesen wurde (Abbildung 2).
Die Guttapercha-Füllung ragte dabei 7,2 mm in den Sinus maxillaris hinein. Die von der HNO-Ärztin veranlasste Begutachtung der DVT-Bilder durch einen niedergelassenen Zahnarzt ergab laut dessen Beurteilung keinen zahnärztlichen Handlungsbedarf. Bei bestehender Beschwerdesymptomatik (wie beschrieben) wurde die endoskopische Kieferhöhlenrevision links in Intubationsnarkose durchgeführt.
Nach vorsichtigem Medialisieren der mittleren Nasenmuschel erfolgte die Inspektion des Kieferhöhlenostiums auf der linken Seite sowie die Entfernung einer Kruste. Dabei entleerte sich mäßig eitriges Sekret. Anschließend wurde das Kieferhöhlenostium erweitert, um das erneut vorhandene offensichtliche Pilzmyzel zu entfernen. Aufgrund des dringenden Verdachts auf eine dentogene Ursache der Pilzsinusitis wurde die Patientin in der Abteilung für MKG-Chirurgie der Uniklinik in Gießen vorgestellt.
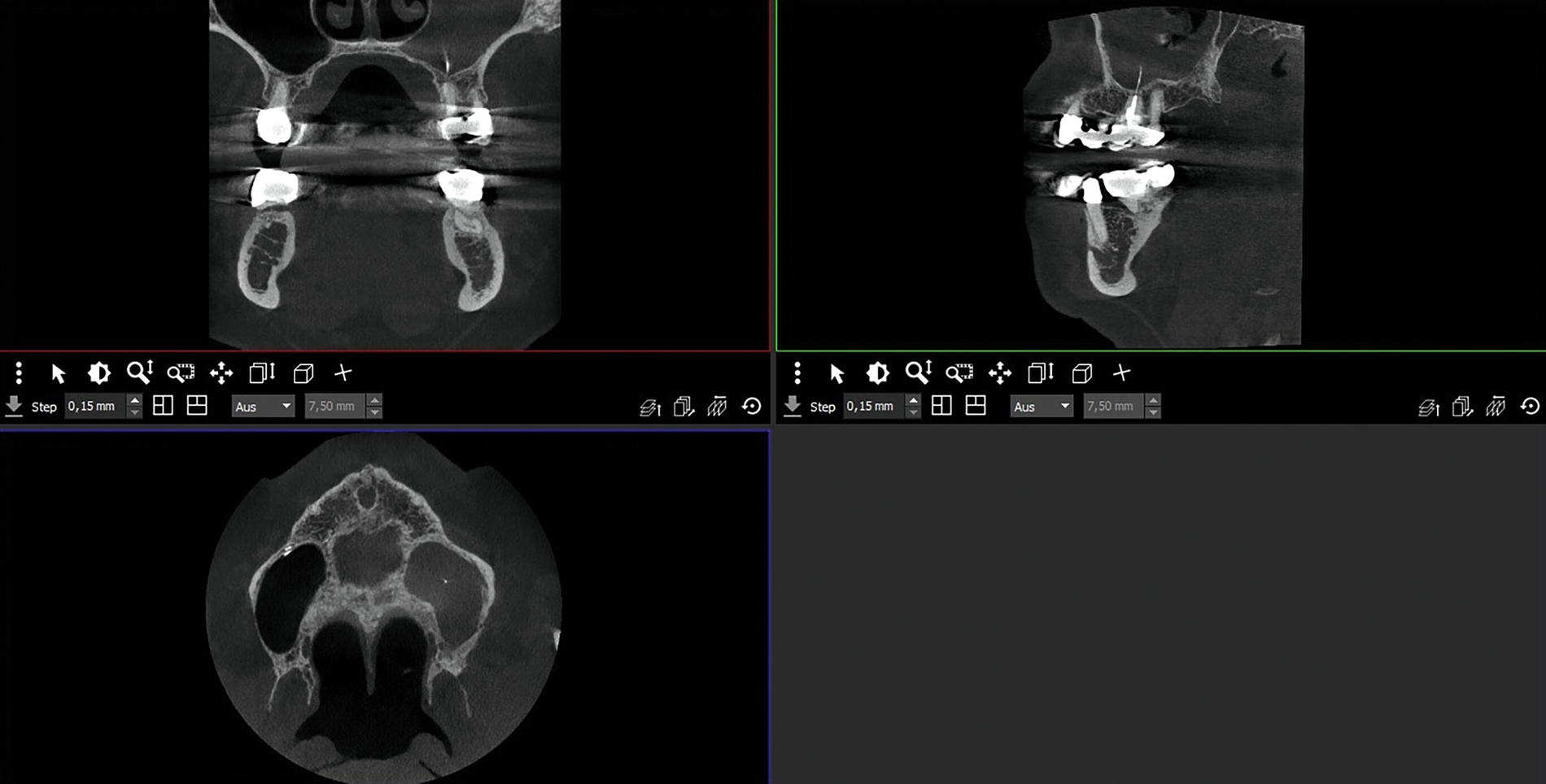
Hier wurde, neben einer klinischen Untersuchung, eine radiologische Diagnostik mittels OPG und DVT durchgeführt (Abbildung 3). Im Ergebnis manifestierte sich der dringende Verdacht, dass die überpresste Wurzelfüllung (Guttapercha-Stift/Sealer) die chronifizierte Pilzinfektion ausgelöst und unterhalten hatte. Daher wurde entschieden, den Zahn 26 zu extrahieren und gleichzeitig das überpresste Wurzelfüllmaterial zu entfernen.
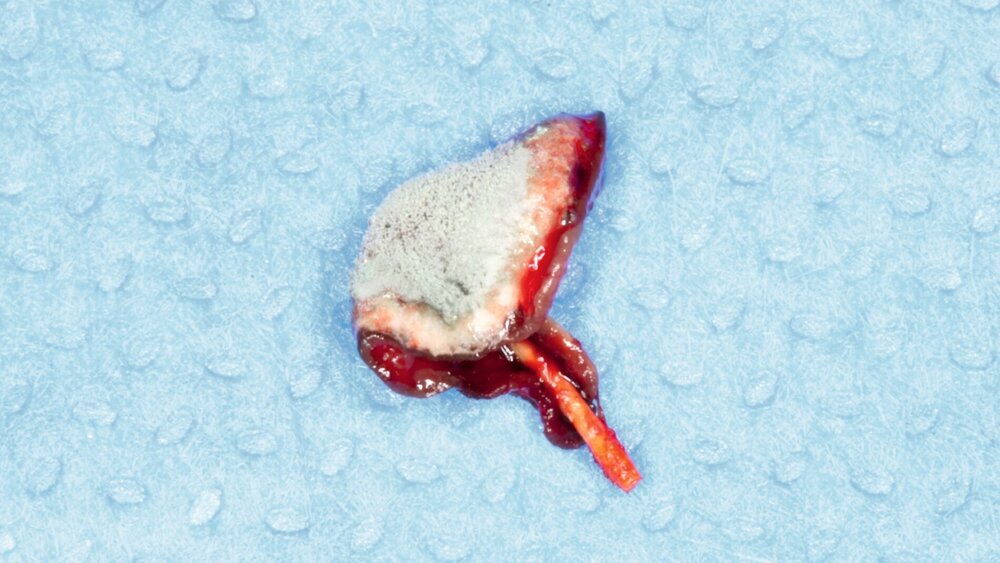
Unter lokaler Anästhesie wurde der Zahn 26 extrahiert. Dabei erfolgte eine alveoläre Osteotomie, um einen suffizienten Zugang zur Kieferhöhle zu schaffen und den Guttapercha-Stift/Sealer zu entfernen. Es zeigte sich ein pilzartiger Befall des Wurzelfüllmaterials. Mikrobiologische und histopathologische Präparate wurden eingesendet. Bei dem Kieferhöhlenempyem wurde zur Spülung eine Easy-flow-Drainage eingelegt. Die mikrobiologische und die histopathologische Untersuchung bestätigten den Befall mit Aspergillus fumigatus.
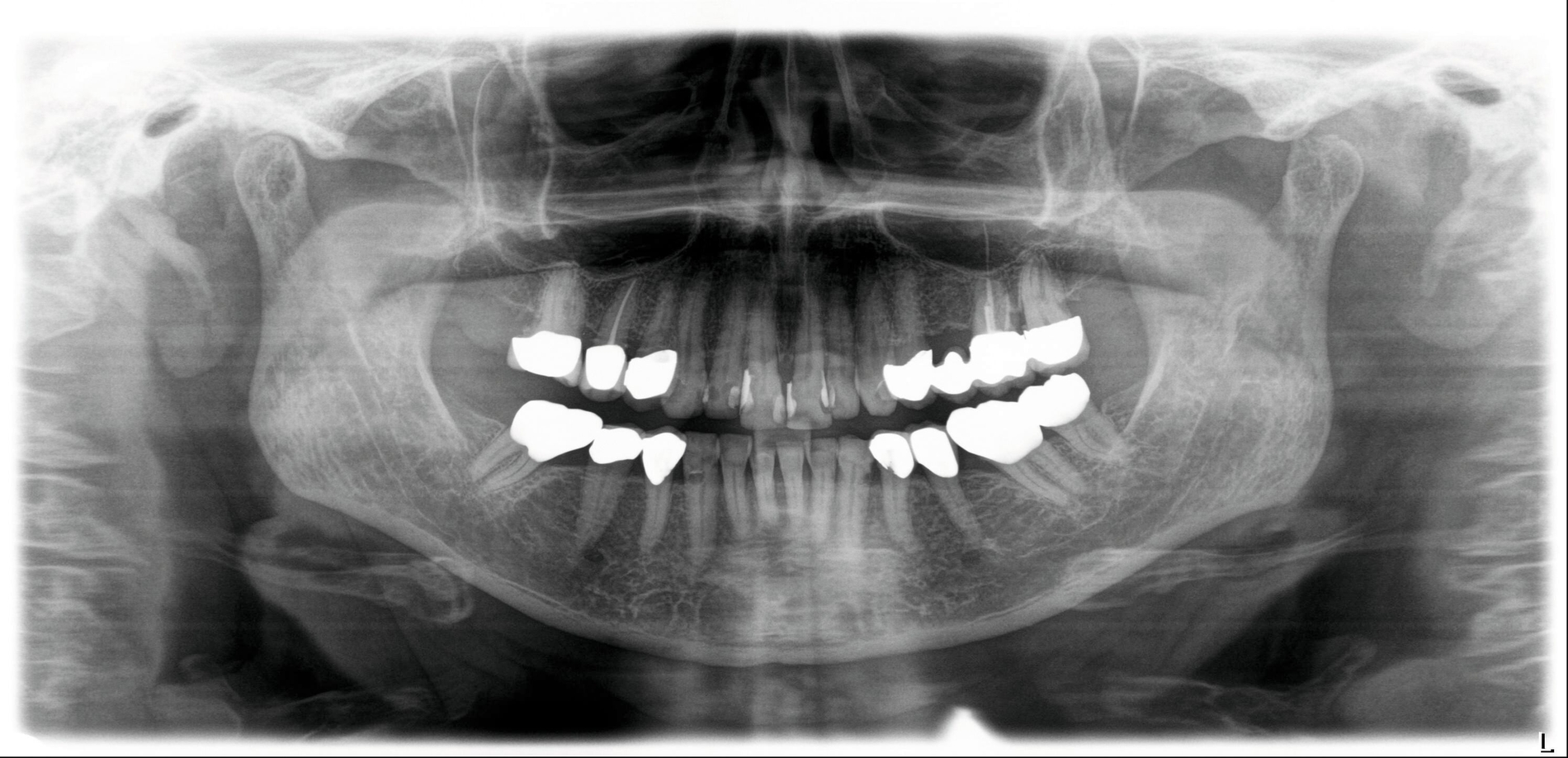
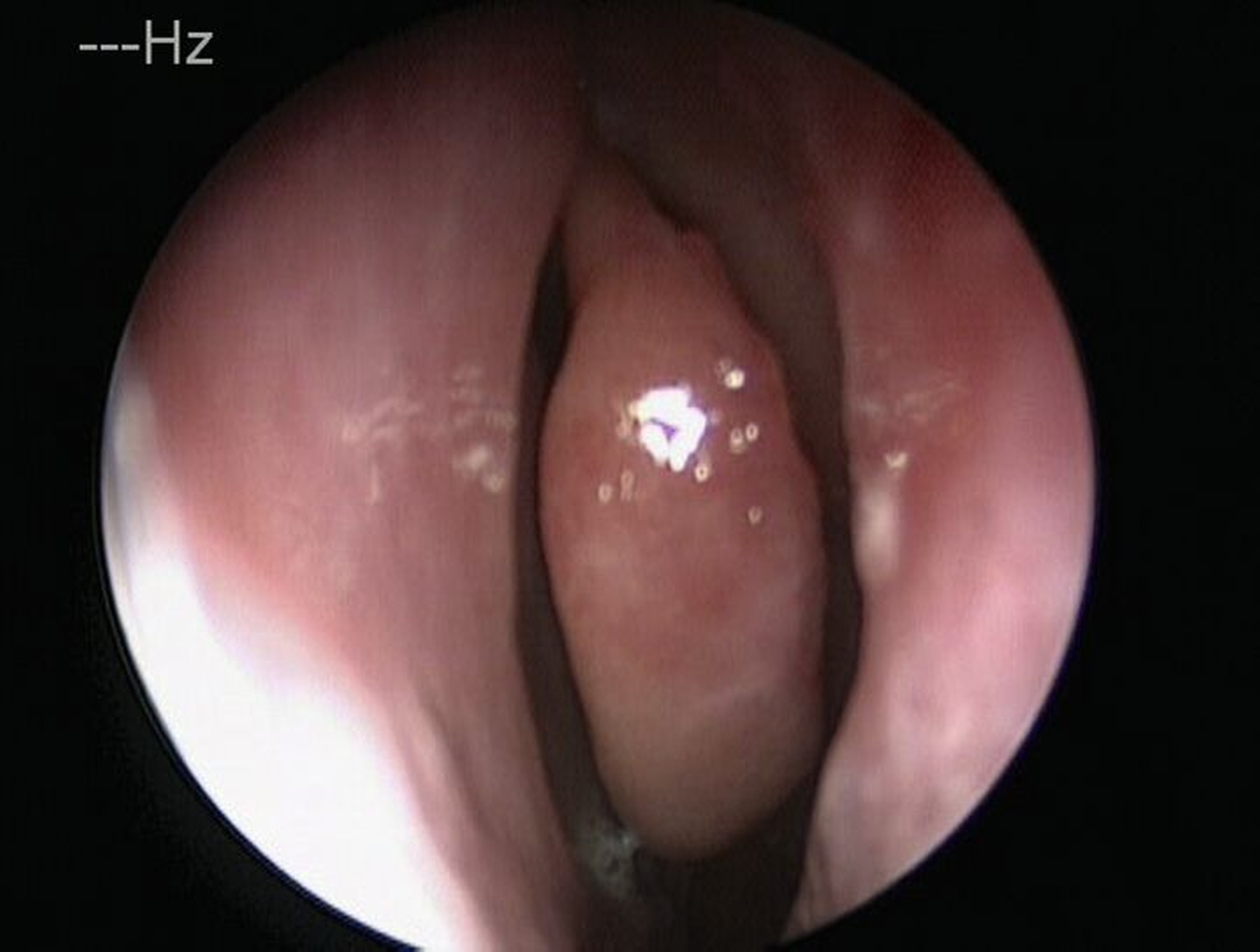
Im weiteren Verlauf wurde die Kieferhöhle durch die Easy-flow-Drainage mehrmals gespült, bis sich klares Sekret über die Nase entleerte. Eine endoskopische Untersuchung der Nase zeigte keine Anzeichen für Pilzreste (Abbildung 4). Unter diesen Umständen konnte der plastische Verschluss der Mund-Antrum-Fistel durch eine Rehrmann-Plastik erfolgen. Die weiteren Kontrollen zeigten einen regelhaften Verlauf der Wundheilung, so dass der Patientin empfohlen werden konnte, eine prothetische Versorgung im zweiten Quadranten durchführen zu lassen.
Die Nachuntersuchung nach etwa zwei Jahren postoperativ zeigte eine klinisch und radiologisch reizfreie Heilung. Die Kieferhöhle zeigt sich radiologisch vollständig belüftet bei vollständiger Beschwerdefreiheit.
Diskussion
Die Pilzsinusitis wird als eine seltene Erkrankung eingestuft, jedoch wurde Ende der 1980er-Jahre über eine Zunahme der Fallzahlen berichtet. Dabei wurde bei mehr als zehn Prozent aller Patienten mit chronischer Sinusitis ein Aspergillom gefunden [Loidolt et al., 1989]. Die Häufigkeit variiert weltweit zwischen verschiedenen Ländern und liegt einer neueren Untersuchung zufolge zwischen vier und 13 Prozent der Fälle bei einer chronischen Rhinosinusitis [Park et al., 2010].
Unstrittig ist seit Langem, dass wurzelkanalbehandelte Zähne mit überpresstem Wurzelkanalfüllmaterial in den Sinus maxillaris einer der Hauptgründe für eine Aspergillose bei immunkompetenten Patienten sind [Beck-Mannagetta et al., 1984]. Wenn der Sealer und/oder die Guttapercha in das periapikale Gewebe extendiert werden, kommt es häufig zu einer entzündlichen Reaktion [Ricucci, 1998].
Wurzelfüllmaterialien auf Basis von Zinkoxid-Eugenol werden als Wachstumsfaktor für Aspergillus fumigatus betrachtet [Beck-Mannagetta et al., 1986]. Das in endodontischen Sealern vorkommende Zinkoxid lähmt die Flimmerhärchen des Epithels und kann ein Ödem und eine Hyperämie des Weichgewebes verursachen, was die gerichtete Ziliarfunktion des Flimmerepithels der Schneiderschen Membran beeinträchtigt. Dies begünstigt die Ansammlung von Pilzabfällen und beeinträchtigt die Eliminierung der Sporen [deShazo et al., 1997].
Ein Aspergillom des Oberkiefersinus kann sich bei immunkompetenten Patienten symptomatisch zeigen, aber auch klinisch asymptomatisch bleiben. Symptomatische Patienten zeigen klassische Symptome einer chronischen Sinusitis mit Nasensekretionen, Schmerzen und manchmal Schwellungen im Bereich des Jochbeins. Oft wird die Diagnose bei asymptomatischen Formen als Zufallsbefund bei der Anfertigung einer Orthopantomografie gestellt, die während einer routinemäßigen zahnärztlichen Behandlung durchgeführt wird [Costa et al., 2007]. Die charakteristische Darstellung im Röntgenbild umfasst typischerweise heterogene Opazitäten, die mit einem metalldichten Fleck im betroffenen Kieferhöhlensinus verbunden sind [Dhong et al., 2000].
Die vorgeschlagene Behandlung für eine Aspergillose des Oberkiefersinus bei gesunden Patienten ist die Entfernung der mykotischen Massen. Dies kann minimalinvasiv mittels endoskopisch assistierter Inspektion und Entfernung durch das Ostium naturale vom mittlerem Nasengang aus erfolgen. Ein weiterer Ansatz ist die chirurgische Entfernung des Myzel über einen osteoplastisch geschaffenen Zugang zum Sinus maxillaris durch die vordere Maxillarwand oder eine alveoläre Mund-Antrum-Verbindung nach Zahnextraktion. Nur durch die Entfernung des Zahnes mit den Anteilen des überpressten Wurzelfüllmaterials/Sealer und des Aspergilloms ist eine suffiziente Behandlung des Pilzbefalls möglich [Naros, 2019].
Im vorliegenden Fall konnte so die rein endoskopische Entfernung von Anteilen des Pilzes nicht zu einer Ausheilung des pathologischen Geschehens führen. Durch den hier vollzogenen intraalveolären Zugang nach der Zahnextraktion konnte man auf das Anlegen eines fazialen Kieferhöhlenfensters verzichten. Trotz der erschwerten Einsehbarkeit in den Sinus maxillaris konnte durch die mechanische Reinigung und gezielte Spülmaßnahmen der Pilzbefall beseitigt werden. In der Folge kam es im Verlauf von über zwei Jahren zu keiner Neubesiedelung des Sinus maxillaris mit Aspergillus fumigatus.
Eine zusätzliche systemische antimykotische Therapie ist bei der nicht-invasiven Form der Aspergillose des Oberkiefersinus nicht erforderlich. Der eigentlich bekannte Kausalzusammenhang zwischen überstopfter Wurzelfüllung und Sinusitis maxillaris in Form einer Aspergillus-Infektion wird leider oft übersehen. Antibiotikagaben oder konservative Maßnahmen im Sinne von Nasendusche-Anwendungen bringen meistens keinen Erfolg. Der ursächliche Zahn muss immer mit entfernt werden.
Ergänzend ist zu erwähnen, dass eine Aspergillus-Infektion auch ohne dentogene Ursache im Sinne eines wurzelgefüllten Zahnes auftreten kann. Dies wird aber meist nur bei immunkompromittierten Patienten beobachtet.
Schlussfolgerung
Dieser Fall unterstreicht den kausalen Zusammenhang zwischen einer überstopften Wurzelfüllung und einer sich daraus entwickelnden Pilzsinusitis.
Nur durch die Entfernung des Zahnes inklusive des etwaig vorhandenen überstopften Wurzelfüllmaterials/Sealers und des Pilzes kann eine erfolgreiche Ausheilung der betroffenen Kieferhöhle erfolgen. Die enge Zusammenarbeit zwischen der MKG-Chirurgie, der HNO-Klinik, der Radiologie und dem mikrobiologischen Institut spielte im vorliegenden Fall eine wichtige Rolle beim Management dieser Erkrankung.
Literaturliste
Beck-Mannagetta J, Necek D, Grasserbauer M: Solitary aspergillosis of maxillary sinus, a complication of dental treatment. 1984.
Beck-Mannagetta J, Necek D, Grasserbauer M: Zahnaerztliche Aspekte der solitaeren Kieferhoehlen-Aspergillose. Z Stomatol 1986, 83:283-315.
Costa F, Polini F, Zerman N, Robiony M, Toro C, Politi M: Surgical treatment of Aspergillus mycetomas of the maxillary sinus: review of the literature. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontology 2007, 103(6):e23-e29.
deShazo RD, O'Brien M, Chapin K, Soto-Aguilar M, Swain R, Lyons M, Bryars Jr WC, Alsip S: Criteria for the diagnosis of sinus mycetoma. Journal of allergy and clinical immunology 1997, 99(4):475-485.
Dhong H-J, Jung J-Y, Park JH: Diagnostic accuracy in sinus fungus balls: CT scan and operative findings. American journal of rhinology 2000, 14(4):227-232.
Loidolt D, Mangge H, Wilders-Truschnig M, Beaufort F, Schauenstein K: In vivo and in vitro suppression of lymphocyte function in Aspergillus sinusitis. Archives of oto-rhino-laryngology 1989, 246:321-323.
Naros A, Peters JP, Biegner T, Weise H, Krimmel M, Reinert S: Fungus ball of the maxillary sinus—modern treatment by osteoplastic approach and functional endoscopic sinus surgery. Journal of Oral and Maxillofacial Surgery 2019, 77(3):546-554.
Park GY, Kim HY, Min J-Y, Dhong H-J, Chung S-K: Endodontic treatment: a significant risk factor for the development of maxillary fungal ball. Clinical and experimental otorhinolaryngology 2010, 3(3):136-140.
Ricucci: Apical limit of root canal instrumentation and obturation, part 1. Literature review. International Endodontic Journal 1998, 31(6):384-393.