Sofortimplantate im OK-Frontzahnbereich
Auf der Suche nach dem optimalen Behandlungsprotokoll für Sofortimplantate im Oberkieferfrontzahnbereich findet man in der Literatur verschiedene Ansätze, die sich teilweise doch erheblich – vor allem in ihrer chirurgischen Komplexität – unterscheiden. Die Arbeitsgruppe um Tristan Staas und Edith Groenendijk haben jetzt Drei-Jahres-Daten vorgelegt, in denen sie Faktoren, die zu besseren oder schlechteren ästhetischen Ergebnissen führten, herausgearbeitet haben und diese kritisch diskutieren.
Sofortimplantate mit Erhalt der Weichgewebearchitektur sind inzwischen – vor allem auch durch die dreidimensionale Planung – eine sichere Therapieoption. Die Frage nach dem besten Behandlungsprotokoll für die ästhetische Zone und welche Faktoren das Langzeitergebnis wirklich beeinflussen, beschäftigt die implantologische Welt seit mehreren Jahrzehnten.
Material und Methode
Staas und Kollegen versuchten, diese Fragestellung im Rahmen einer prospektiven multizentrischen Untersuchung anhand von 100 Patienten im Alter von 46 ± 21 Jahren zu beantworten. Als Einschlusskriterien definierten sie das Vorhandensein eines einzelnen extraktionswürdigen Oberkieferfrontzahns (zentraler oder lateraler Schneidezahn) zwischen zwei gesunden Nachbarzähnen (1), die genügend okklusale Abstützung bieten mussten (2). Weiterhin mussten mindestens 5 mm Knochen apikal/palatinal der zukünftigen Extraktionsalveole zur sicheren Verankerung des Implantats zur Verfügung stehen (3). Nach der Planung am dentalen Volumentomogramm (DVT) durfte der bukkale Knochendefekt, gemessen an der Schmelz-Zement-Grenze, 5 mm nicht überschreiten (4).
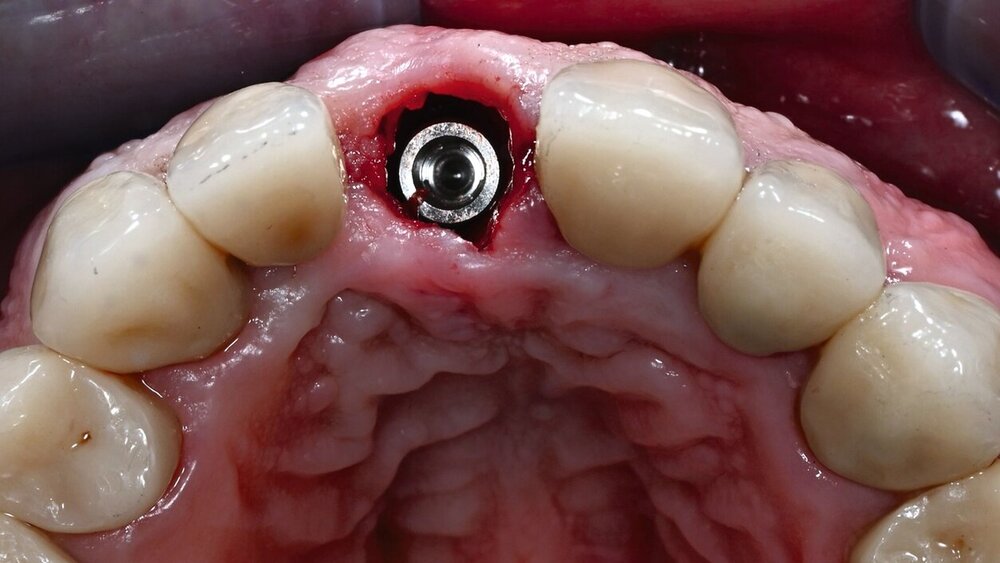
Ausgeschlossen wurden neben Patienten, die aus Gründen ihrer Allgemeinanamnese nicht für eine Studienteilnahme infrage kamen, Bruxer, Patienten mit Parodontitis und Raucher (mehr als zehn Zigaretten pro Tag). Alle Zähne wurden nach der DVT-Planung möglichst atraumatisch entfernt und die Alveole kürettiert. Die Höhe des bukkalen Knochens wurde klinisch mit einer Parodontalsonde gemessen. Die Implantatlager wurden frei Hand möglichst nach palatinal aufbereitet. Bevor das Implantat eingesetzt wurde, wurde der letzte Implantatbohrer in die Alveole gegeben und der Raum zwischen Bohrer und Alveolenwand mit einem Knochenersatzmaterial aufgefüllt (Bio-Oss, Geistlich Pharma AG, Wolhusen, Schweiz). Dann wurde der Bohrer entfernt und das entsprechende Implantat (Nobel Active, Nobel Biocare, Karlskoga, Schweden) eingesetzt. Es wurde darauf geachtet, dass die Implantatschulter 3 bis 4 mm unter dem bukkalen Weichgewebe lag.
In derselben Sitzung wurde eine provisorische, verschraubte Krone eingesetzt. Neben einer präoperativen Gabe von 2 g Amoxicillin erhielten alle Patienten ein Antibiotikum für fünf postoperative Tage. Drei bis neun Monate nach Implantation wurde die provisorische, verschraubte Krone durch eine zementierte Krone auf einem individuellen Abutment oder einer definitiven verschraubten Krone ersetzt. Das ästhetische Ergebnis wurde zu fünf Zeitpunkten beurteilt: vor und nach dem Eingriff (Zeitpunkte T0 und T1), nach Eingliederung der definitiven Krone (T2), nach einem Jahr (T3) und nach drei Jahren (T4). Auf dem postoperativen DVT (T1) wurde der Spalt zwischen der Innenwand des bukkalen Knochens und dem Implantat ausgemessen. Weiterhin wurde auf einem nach Eingliederung der definitiven Krone angefertigten DVT die Form des Abutments als konvex oder konkav klassifiziert.
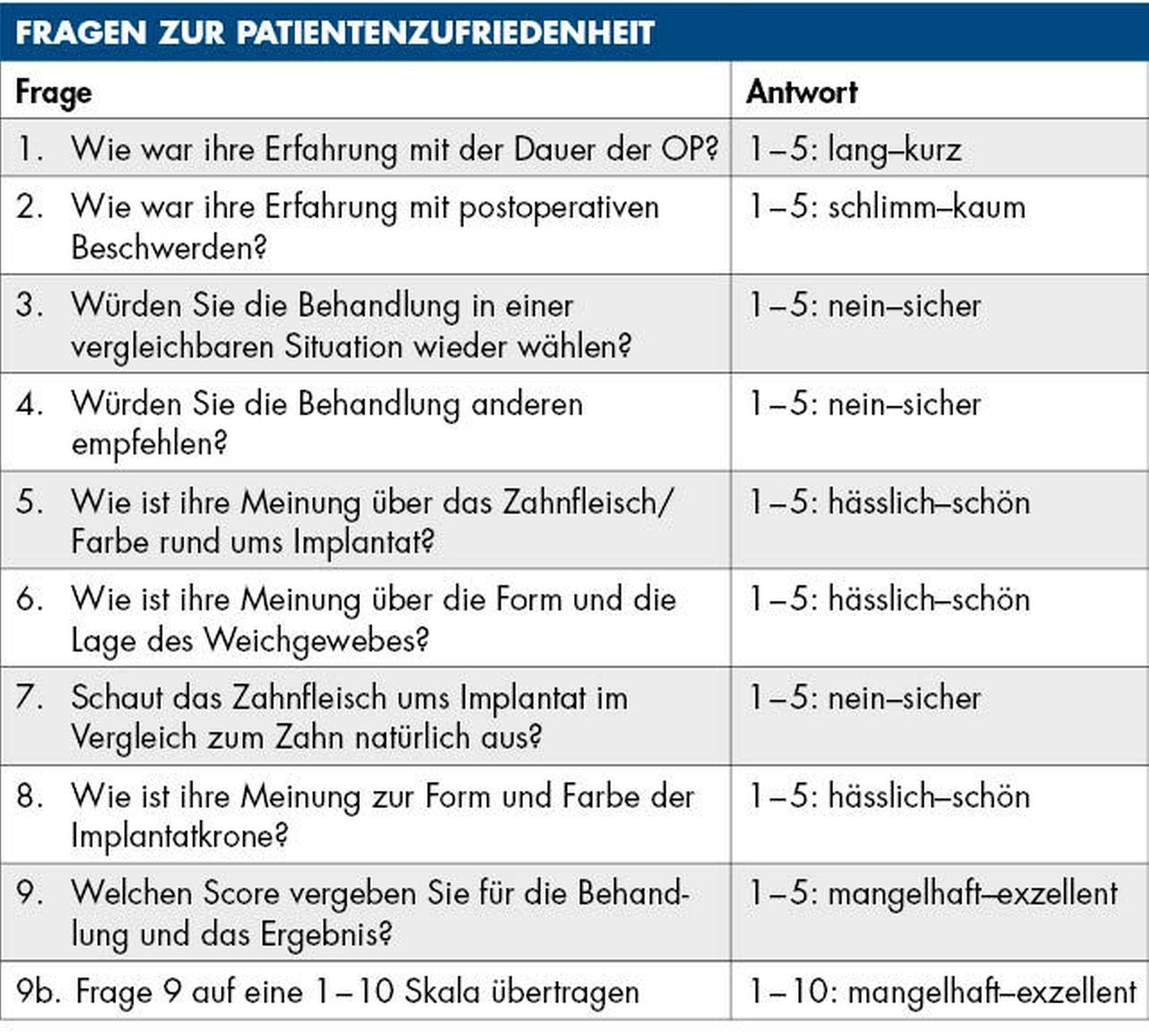
Das ästhetische Ergebnis wurde mittels etablierter Scores zu den verschiedenen Zeitpunkten erfasst, ebenso wie die subjektive Einschätzung der Patienten (Tabelle 1). Die Ergebnisse wurden dann in Abhängigkeit der oben beschriebenen Parameter statistisch ausgewertet.
Ergebnisse
Nach drei Jahren konnten Daten von 83 Patienten ausgewertet werden, drei Patienten wurden aus nachvollziehbaren Gründen ausgeschlossen. Insgesamt wurden 54 zentrale und 29 laterale obere Schneidezähne ersetzt, von denen 34 Kronen verschraubt und 49 zementiert waren. Die Gestaltung des Emergenzprofils war bei 55 Kronen konkav, bei 28 konvex. Alle Implantate waren nach drei Jahren in Funktion, bei neun Patienten zeigte sich eine periimplantäre Mukositis. Trotz möglichst minimaltraumatischer Extraktion zeigte sich bei elf Implantaten ein bukkaler Knochendefekt von mehr als 5 mm. Die mittlere Spaltbreite zwischen bukkaler Implantatwand und Alveole betrug 2,7 (± 0,9) mm. Die Zufriedenheit der Patienten war über die gesamte Behandlungsdauer sehr hoch, auf der Skala von 1 bis 10 waren die Werte stets zwischen 8,5 (T1) und 9,0 (T3). Das ästhetische Erscheinungsbild der Weichgewebe verbesserte sich über die erfassten Zeitpunkte kontinuierlich von 9,9 auf 12,2 (nach dem Pink Esthetic Score von Fürhauser, Maximalwert 14), der Wert für ästhetische Bewertung der Restauration stieg vom Zeitpunkt T0 mit 4,4 auf 8,2 zum Zeitpunkt T2 und blieb dann konstant (White Esthetic Score nach Belser, Maximalwert 10). Nach drei Jahren wurden 40 Prozent der Restaurationen bezogen auf Weichgewebe und Restauration mit „exzellent“ bewertet, 35 Prozent mit „gut“, 19 Prozent mit „akzeptabel“ und 6 Prozent mit „inadäquat“.
Auswirkungen auf die ästhetischen Weichgewebe hatte vor allem die Implantatposition (zentral besser als lateral), die Größe des bukkalen Spaltes (schlechtere Werte bei größeren Spalten), das Emergenzprofil (konkav besser als konvex) und die Zeit (besser nach längerer Zeit). Auf die Ästhetik der Restauration hatte die Verankerung einen signifikanten Einfluss (zementiert besser als verschraubt).
Diskussion
Es gibt bisher wenig Daten, die sich so strukturiert und systematisch mit dem Thema Sofortimplantate beschäftigt haben. Die Gruppe um Tristan Staas ist für ihr klinisches Konzept (palatinale Implantatposition, Auffüllen des Spaltes mit Knochenersatzmaterial) bekannt, es unterscheidet sich zu dem von anderen Gruppen durch seine vergleichsweise geringere Komplexität und hat daher Potenzial, ein Standardverfahren für extraktionswürdige Zähne bei geplanter Implantatversorgung zu werden. Interessant ist hier definitiv der Parameter „bukkaler Spalt“, der 2 mm nicht überschreiten sollte und das konkave Emergenzprofil, das sich auch durch die Implantatposition ergibt. Ebenso ist der laterale Oberkieferschneidezahn, wie in der konventionellen Implantattherapie, schwieriger ästhetisch zu ersetzen als der zentrale. Dies liegt sicher am reduzierten Platzangebot und damit an der Schwierigkeit, die Grenzen zu den Nachbarzähnen mit dem Implantat nicht zu überschreiten.
Die höhere Ästhetik zementierter Kronen verwundert etwas, da dieser Punkt jedoch nicht genauer ausgeführt wird, bleibt er nicht komplett nachvollziehbar. Man würde erwarten, dass in Situationen, in denen der Schraubenzugang als ästhetisch störend eingeschätzt wurde, eine zementierte Krone gewählt worden ist. Dies erklärt aber dann nicht die bessere Ästhetik.
Was bedeuten die Ergebnisse für die tägliche Praxis?
Folgende Schlussfolgerungen für die klinische Praxis lassen sich treffen:
Zentrale Oberkieferschneidezähne eignen sich besser für Sofortimplantate als laterale Schneidezähne.
Die konkave Gestaltung des Emergenzprofils führt zu besserer Weichgewebe- und Restaurationsästhetik verglichen mit der konvexen Gestaltung.
Größere Spalten zwischen Implantat und Alveolenwand zeigten schlechtere Weichgewebeästhetikwerte als kleinere.
Zementierte Kronen wurden ästhetischer bewertet als verschraubte.
Die Zeit hatte einen positiven Einfluss auf die Entwicklung der Weichgewebeästhetik.
Die Studie:
Groenendijk E, Staas TA, Bronkhorst EM, Raghoebar GM, Meijer GJ: Factors Associated with Esthetic Outcomes of Flapless Immediate Placed and Loaded Implants in the Maxillary Incisor Region-Three-Year Results of a Prospective Case Series. J Clin Med. 2023 Mar 31;12(7):2625. doi: 10.3390/jcm12072625.