Leitlinie zur Implantatversorgung unter Antiresorptiva aktualisiert
Die Aktualisierung wurde unter Federführung der Deutschen Gesellschaft für Implantologie (DGI) und der Deutschen Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK) veröffentlicht. Sie richtet sich an implantologisch tätige Zahnärztinnen und Zahnärzte sowie Oral- und MKG-Chirurgen und an alle „Generalisten“ oder Hauszahnärztinnen und -zahnärzte im Hinblick auf die differenzierte Patientenberatung zum Zahnersatz.
Beteiligt waren Fachleute von 18 Fachgesellschaften und Organisationen. Koordiniert wurde die Leitlinie von Prof. Dr. Dr. Knut A. Grötz (Wiesbaden), federführender Autor ist Prof. Dr. Dr. Christian Walter (Mainz).
Vor dem Hintergrund der demografischen Entwicklung nimmt die Zahl der Patientinnen und Patienten zu, die mit Antiresorptiva wie Bisphosphonaten oder Denosumab behandelt werden. Diese Medikamente werden bei benignen Knochenstoffwechselstörungen und malignen Grunderkrankungen eingesetzt.
Indikationen sind beispielsweise primäre und sekundäre Osteoporosen, das Multiple Myelom und ossäre Metastasierungen solider Tumore, vornehmlich bei Brust- und Prostatakarzinomen.
Kiefernekrose: seltene, aber schwerwiegende Nebenwirkung
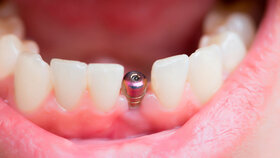
Eine Antiresorptiva-assoziierte Kiefernekrose ist eine seltene, aber schwerwiegende Nebenwirkung, bei der in den meisten Fällen Auslöser in der Mundhöhle identifiziert werden können. Beispiele sind parodontal erkrankte Zähne, Prothesendruckstellen und nicht zuletzt auch zahnärztlich-chirurgische Eingriffe, etwa Zahnextraktionen, bei denen Bakterien in den Kieferknochen einwandern. Darum können auch Implantate aufgrund des operativen Eingriffs eine Kiefernekrose auslösen.
Andererseits kann eine implantatgetragene Versorgung dazu beitragen, klassische Trigger wie Prothesendruckstellen zu vermeiden und damit das Risiko für Kiefernekrosen zu reduzieren.
„Implantate sind bei Patientinnen und Patienten mit Antiresorptiva möglich, erfordern jedoch eine risikoadaptierte Planung“, betont der Leitlinienkoordinator Grötz. „Entscheidend für die Prognose sind die Entzündungskontrolle, eine einfache Prothetik und die strenge Indikationsstellung einer Augmentation."
Beschrieben wird der sichere Therapiekorridor
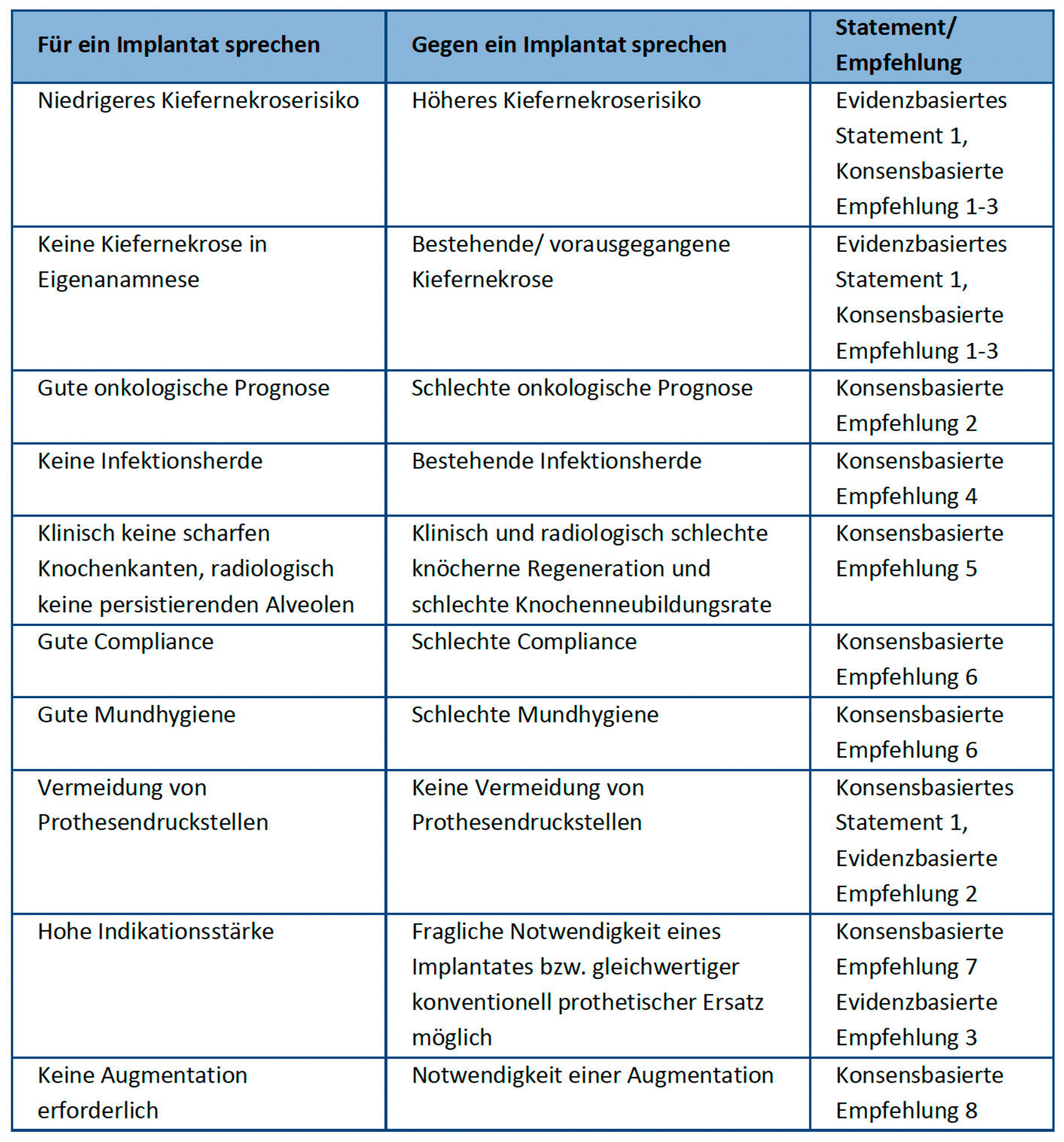
In 7 evidenz- beziehungsweise konsensbasierten Statements und 14 Empfehlungen, von denen 10 konsens- und 4 evidenzbasiert sind, haben die Fachleute von 18 wissenschaftlichen Fachgesellschaften, Verbänden und Patientenorganisationen darum einen therapeutischen Korridor beschrieben, in dem sich praktisch tätige Implantologinnen und Implantologen sicher bewegen können.
„Wichtig sind diese Informationen aber auch für Generalistinnen und Generalisten sowie für überwiegend nichtchirurgisch tätige Kolleginnen und Kollegen bezüglich Beratung, Aufklärung und Differentialtherapie“, sagt Grötz.
Das Risiko muss individuell abgeschätzt werden
Die Indikation zur Implantation bei Patienten unter oder nach antiresorptiver Therapie erfordert eine strukturierte individuelle Risikoabschätzung, bei der systemische und lokale Einflussgrößen bewertet werden. Neben der Grunderkrankung spielen Art, Applikationsform, Dauer und Frequenz der antiresorptiven Medikation eine Rolle.
Berücksichtigt werden müssen etwaige Begleittherapien, beispielsweise eine Chemotherapie, Immun- oder Antikörpertherapien sowie eine Behandlung mit Antiangiogenesehemmern. Patientenspezifische Faktoren wie Wundheilungskapazität, allgemeiner Gesundheitszustand, Mundhygiene und Compliance müssen ebenfalls in die Bewertung einbezogen werden. Nicht zuletzt gilt eine vorausgegangene Kiefernekrose als wesentlicher Risikofaktor.
Evidenzbasierte Grundprinzipien
Vor implantologischen Eingriffen sollen bestehende Infektionsherde konsequent saniert werden. Der klinische und radiologische Heilungsverlauf nach vorangegangenen Eingriffen – etwa Zahnentfernungen – soll insbesondere mit Bezug zur Ossifikation in die Risikobewertung einbezogen werden, da er Rückschlüsse auf die individuelle Knochenumbau- und Regenerationsfähigkeit erlaubt. Hinweise auf eine eingeschränkte Knochenheilung, gilt es dabei zu berücksichtigen.
Größere Augmentationen vermeiden
Aufgrund der unter Antiresorptiva reduzierten Knochenumbau- und -neubildungsrate können solche Eingriffe mit einem erhöhten Risiko für Komplikationen verbunden sein „Bei Patienten mit antiresorptiver Therapie sollten Kieferaugmentationen im Rahmen implantologischer Versorgung vermieden oder einer besonders strengen Indikationsprüfung unterzogen werden“, lautet darum eine Empfehlung.
Eine perioperative systemische Antibiotikaprophylaxe wird mit hohem Empfehlungsgrad evidenzbasiert empfohlen. Demgegenüber lässt sich für ein zeitweiliges perioperatives Absetzen der antiresorptiven Medikation („drug holiday“) weiterhin keine belastbare Evidenz ableiten.
Auch die Bestimmung von Markern des Knochenabbaus wie dem ß-CTX wird nicht empfohlen, da deren Aussagekraft für die individuelle Risikobewertung wissenschaftlich nicht belegt ist. Diese Empfehlung bekam ein Upgrade zur „starken Empfehlung“.
Prothetische Planung und Nachsorge
Ziel ist es, die Belastung des Weichgewebes zu reduzieren und damit lokale Risikofaktoren zu minimieren. Ein Ziel der Implantatversorgung, so lautet ein evidenzbasiertes Statement, ist die Reduktion der Belastung des Teguments.
Entsprechend ist die Empfehlung formuliert: Der prothetische Nutzen einer Pfeilervermehrung zur Verbesserung der Prognose der Restbezahnung kann nach denselben Kriterien erfolgen, wie bei gesunden Patienten ohne antiresorptive Therapie.
Gleichzeitig wird der Bedeutung einer konsequenten Mundhygiene und der langfristigen Compliance der Patienten ein hoher Stellenwert eingeräumt. Die Leitlinie empfiehlt, Patienten nach implantologischer Versorgung in ein risikoadaptiertes Recall-System einzubinden, um entzündliche Komplikationen frühzeitig zu erkennen und zu behandeln. Auch diese Empfehlung bekam ein Upgrade und wurde zur „starken Empfehlung“.
Risikoadaptierte Patientenaufklärung
Die aktuelle Datenlage zeigt, dass sich die kurzfristige Implantatprognose bei Patienten unter Antiresorptiva häufig nicht wesentlich von der bei Patienten ohne entsprechende Medikation unterscheidet.
Gleichzeitig formulieren die Expertinnen und Experten in einer Empfehlung, Patientinnen und Patienten sollen vor einer geplanten Implantatinsertion über das individuelle Risiko einer Kiefernekrose informiert werden. Darüber hinaus soll auch über die Notwendigkeit einer strukturierten Nachsorge und die diesbezüglich entstehenden Kosten informiert werden.
Der „DGI-Laufzettel“
Der „DGI-Laufzettel“ ist ein Baustein in der komplexen präimplantologischen Diagnostik zur Evaluation des Risikos einer Kiefernekrose. Er unterstützt die Indikationsfindung für eine Implantation bei Patienten mit antiresorptiver Therapie (Bisphosphonat (BP)- oder Denosumab-Medikation) erleichtern.
Die S3-Leitlinie (AWMF-Registernummer 083-026) ist bis März 2031 gültig.


 169
169
 169
169
 169
169
 169
169
 169
169

