Interdisziplinäre Rehabilitation eines Erwachsenen mit multipler Oligodontie
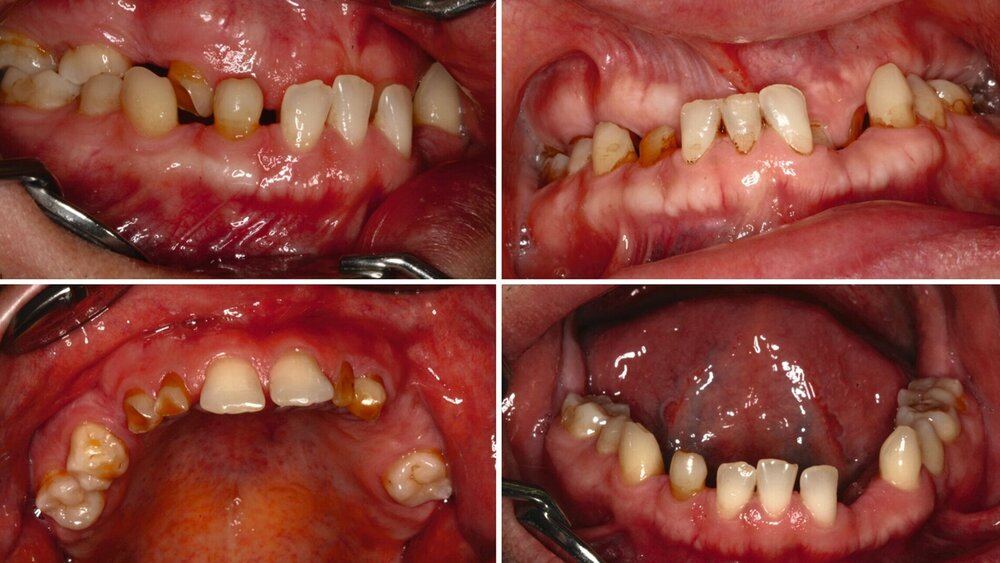
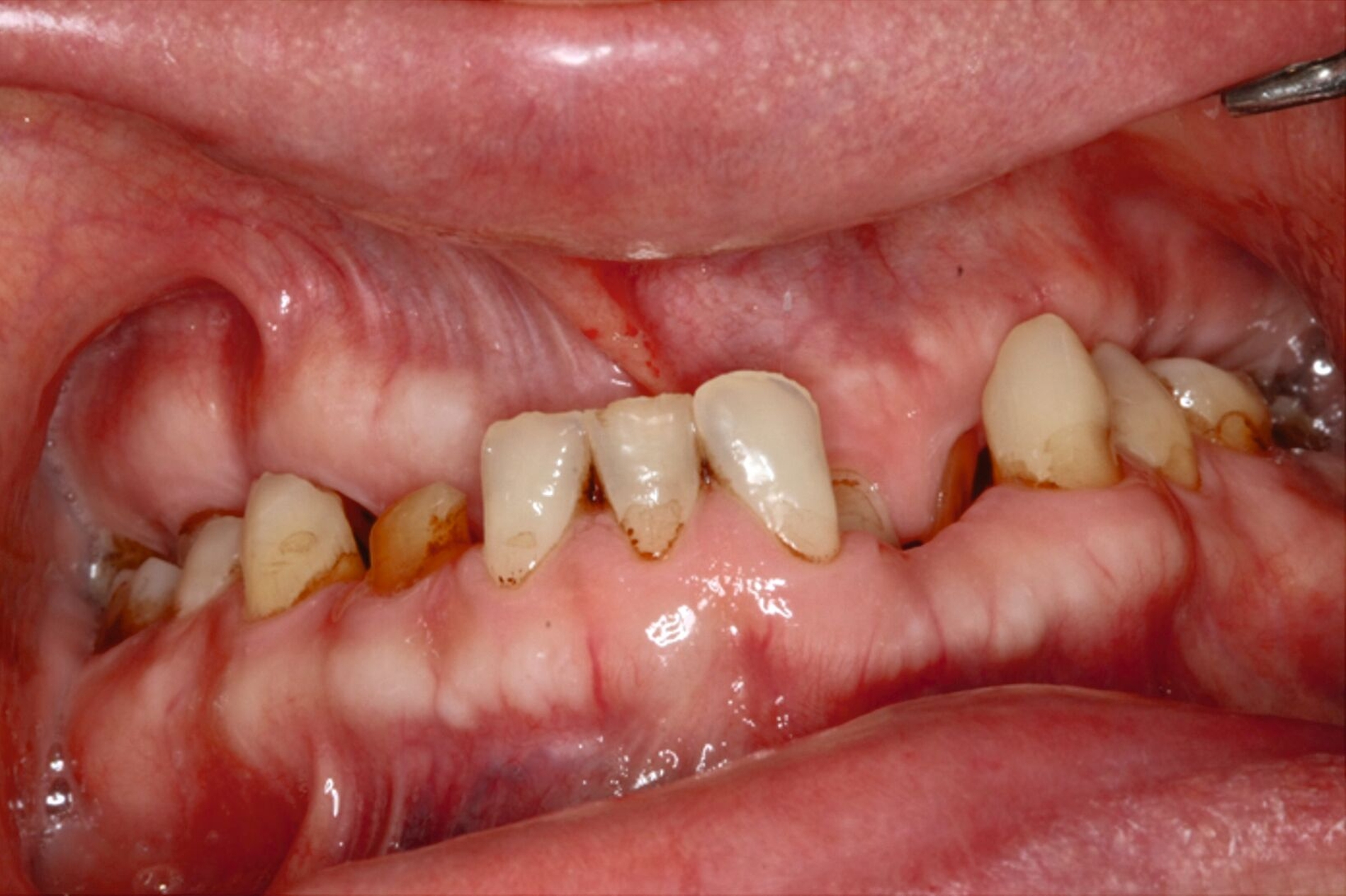
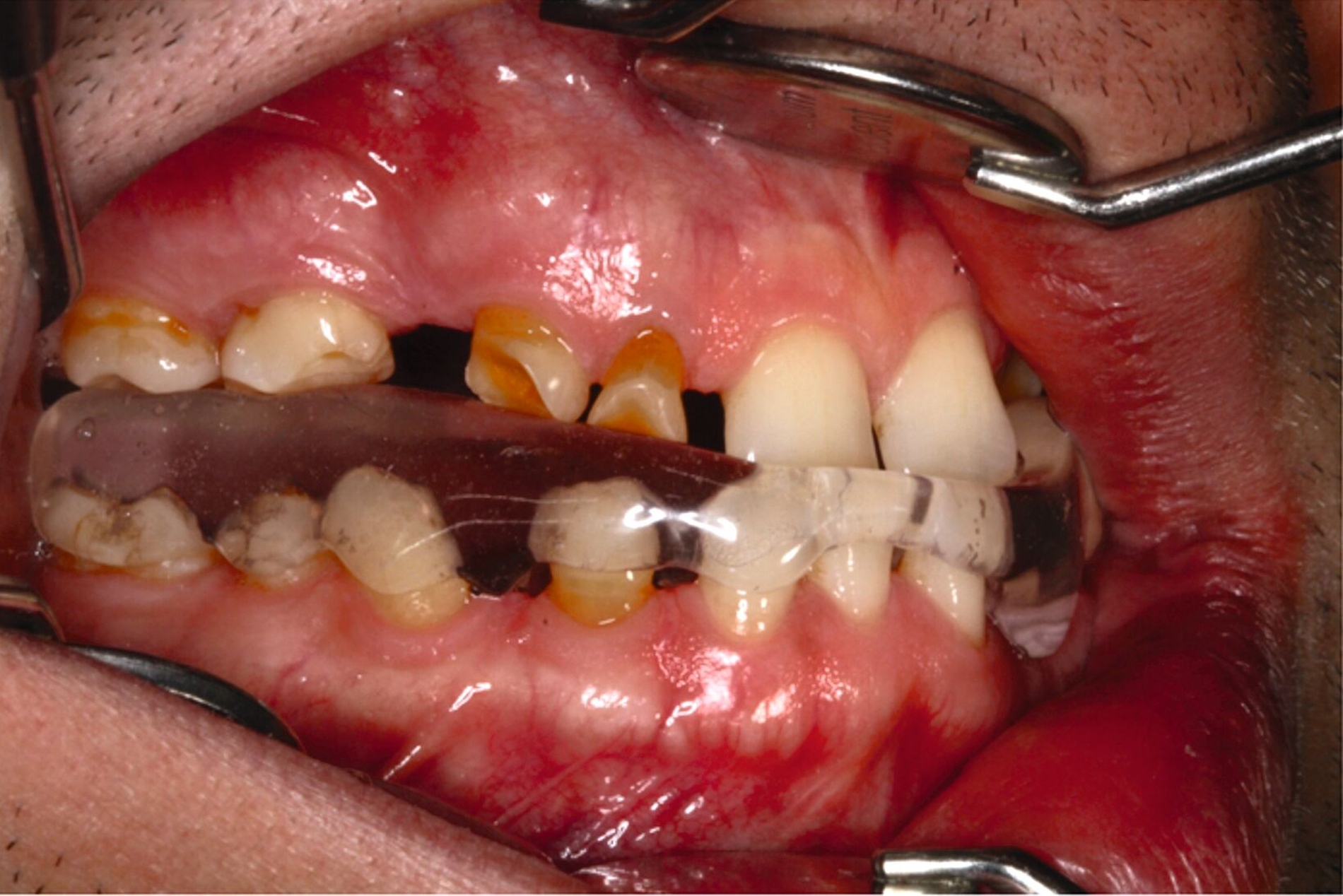
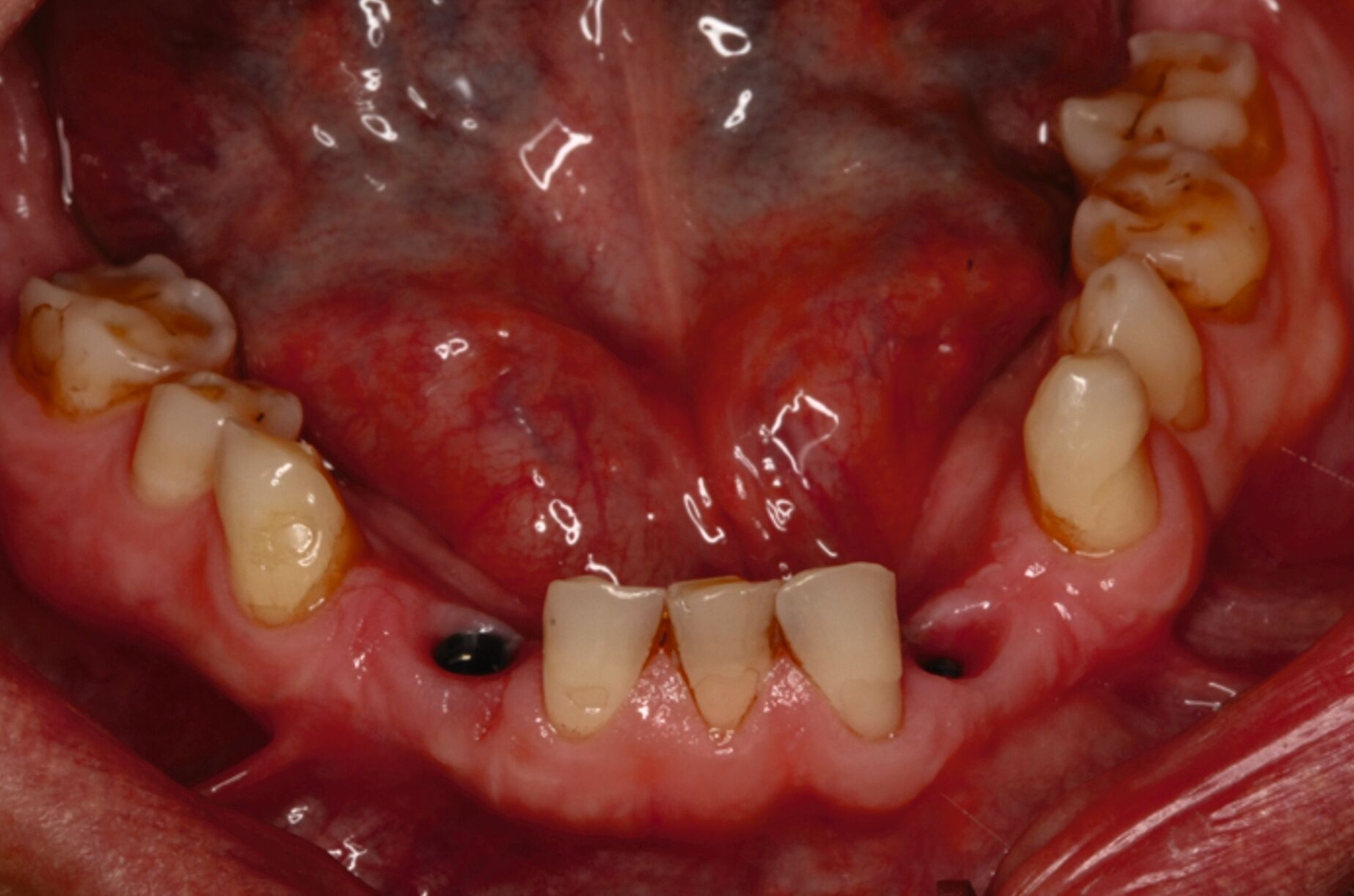
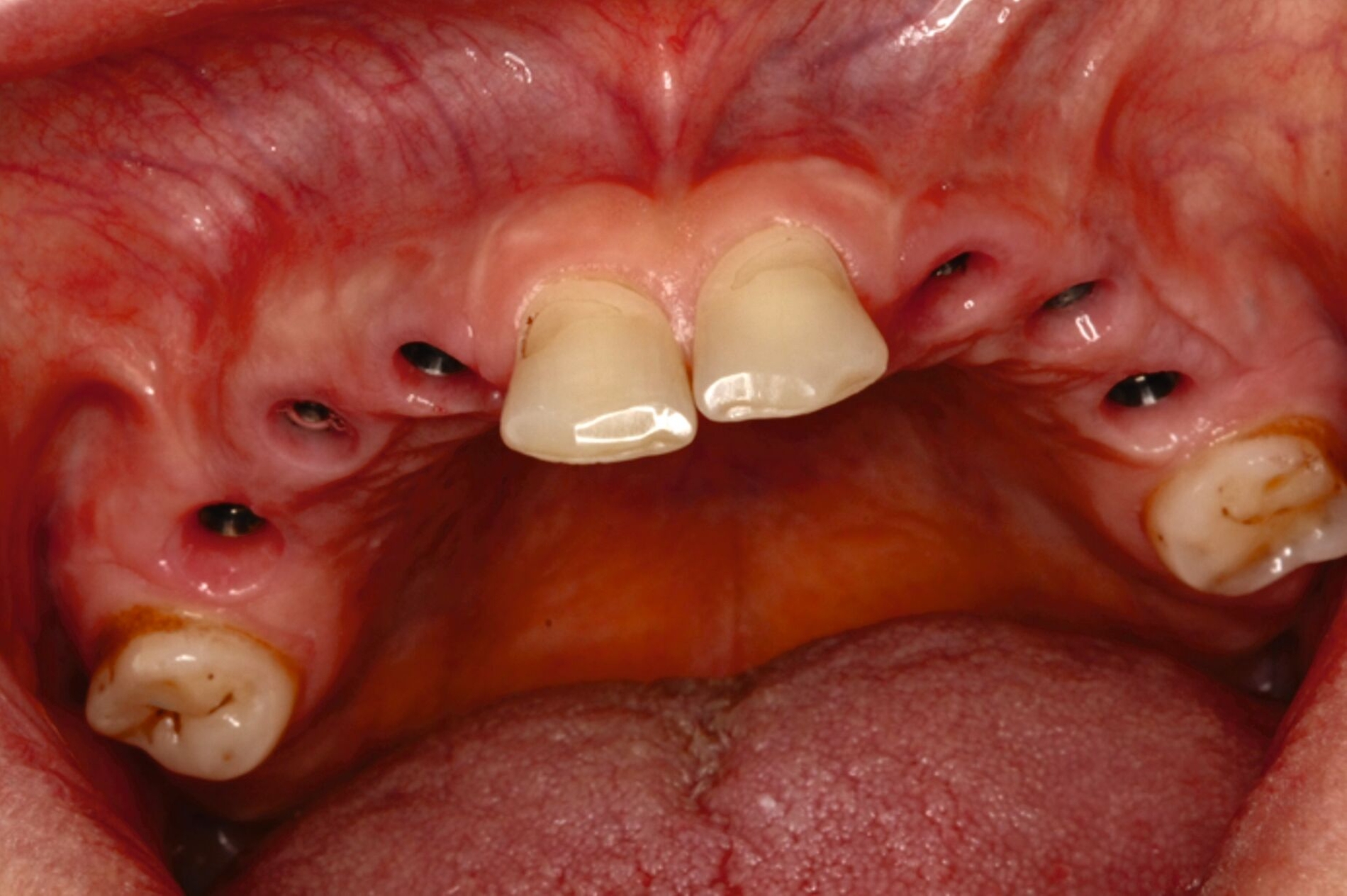
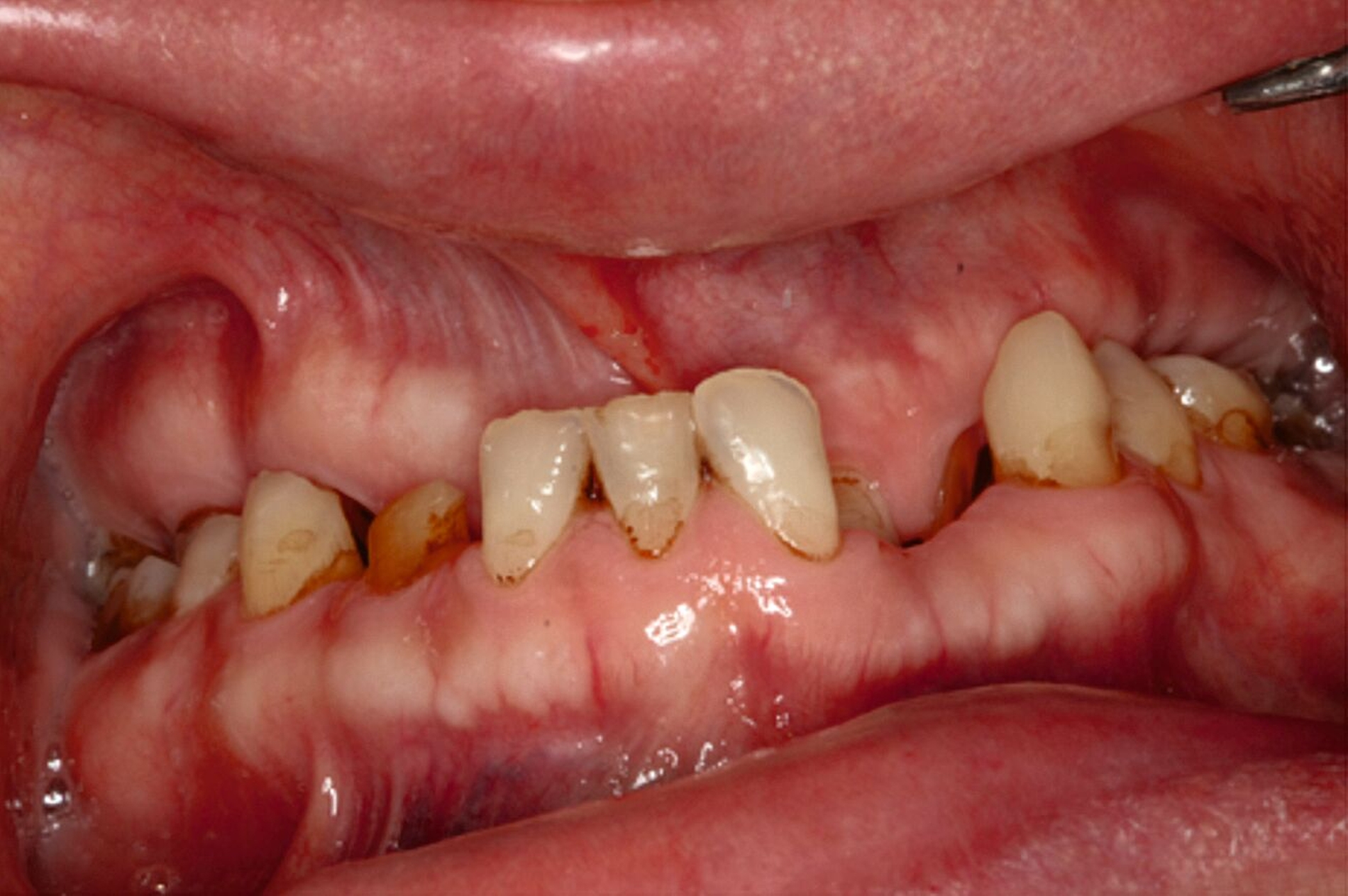
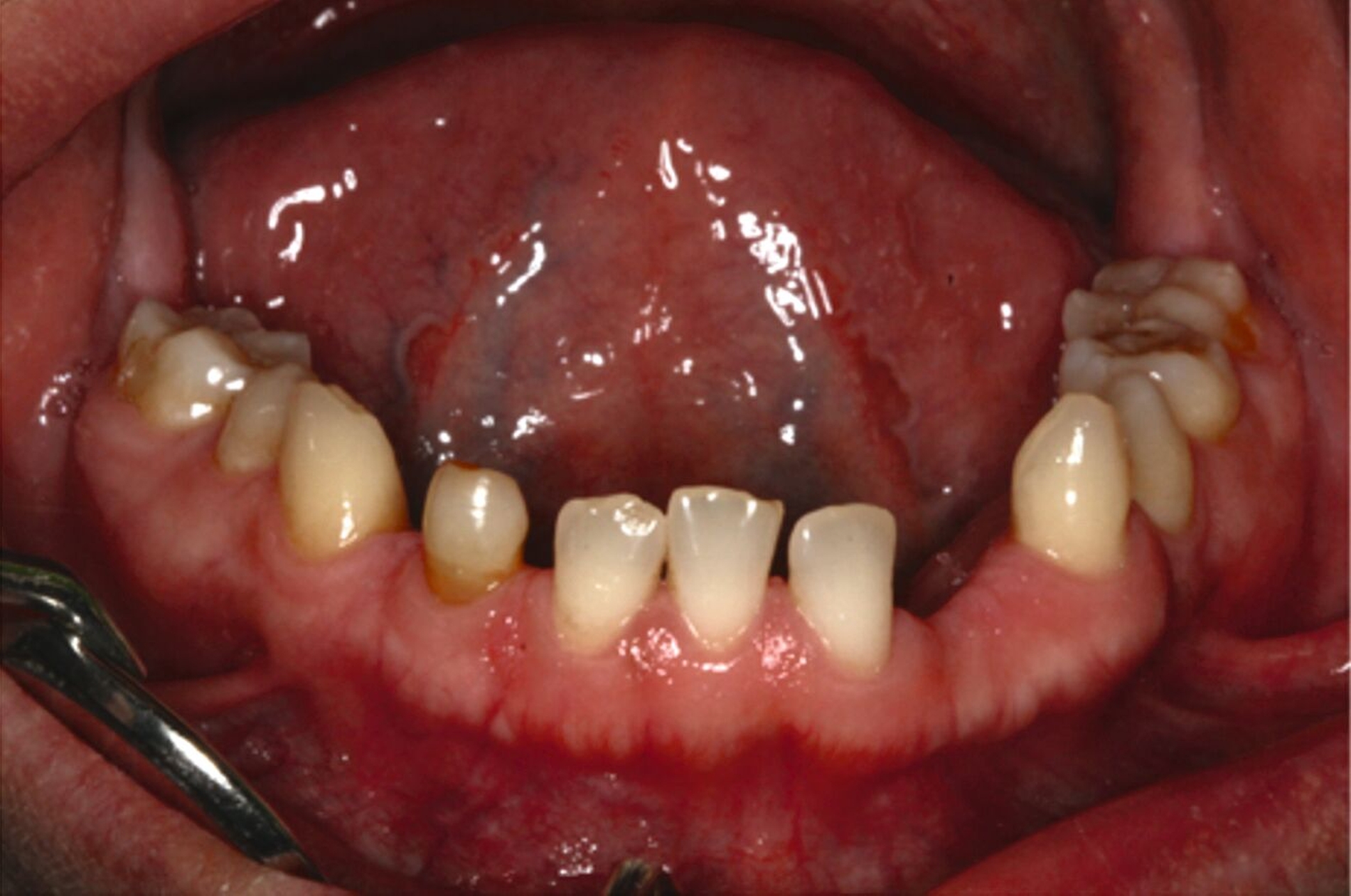
Ein 30-jähriger Patient stellte sich mit multipler Oligodontie (15 fehlende bleibende Zähne), Persistenz von Milchzähnen sowie ausgeprägter Dysgnathie mit progenem Deckbiss vor. Klinisch zeigten sich hypoplastische Restzähne, Fehlstellungen und erhebliche funktionelle Beeinträchtigungen (Abbildung 1). Sein Wunsch bestand in einer möglichst optimalen ästhetischen und funktionellen Versorgung seiner für ihn äußerst unbefriedigenden Gebisssituation. Die molekulargenetische Analyse bestätigte eine homozygote Mutation im WNT10A-Gen als Ursache der Zahnagenesie.
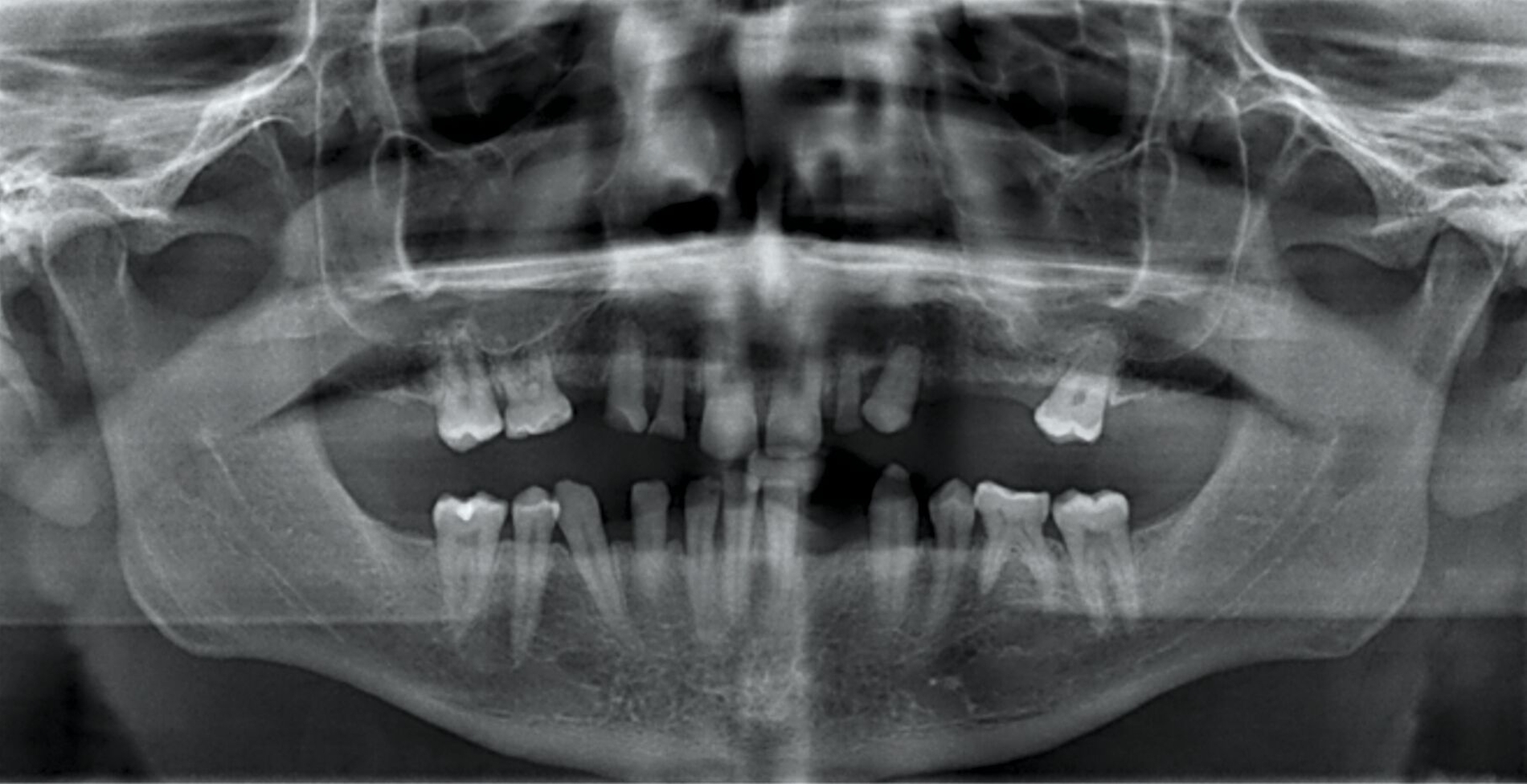
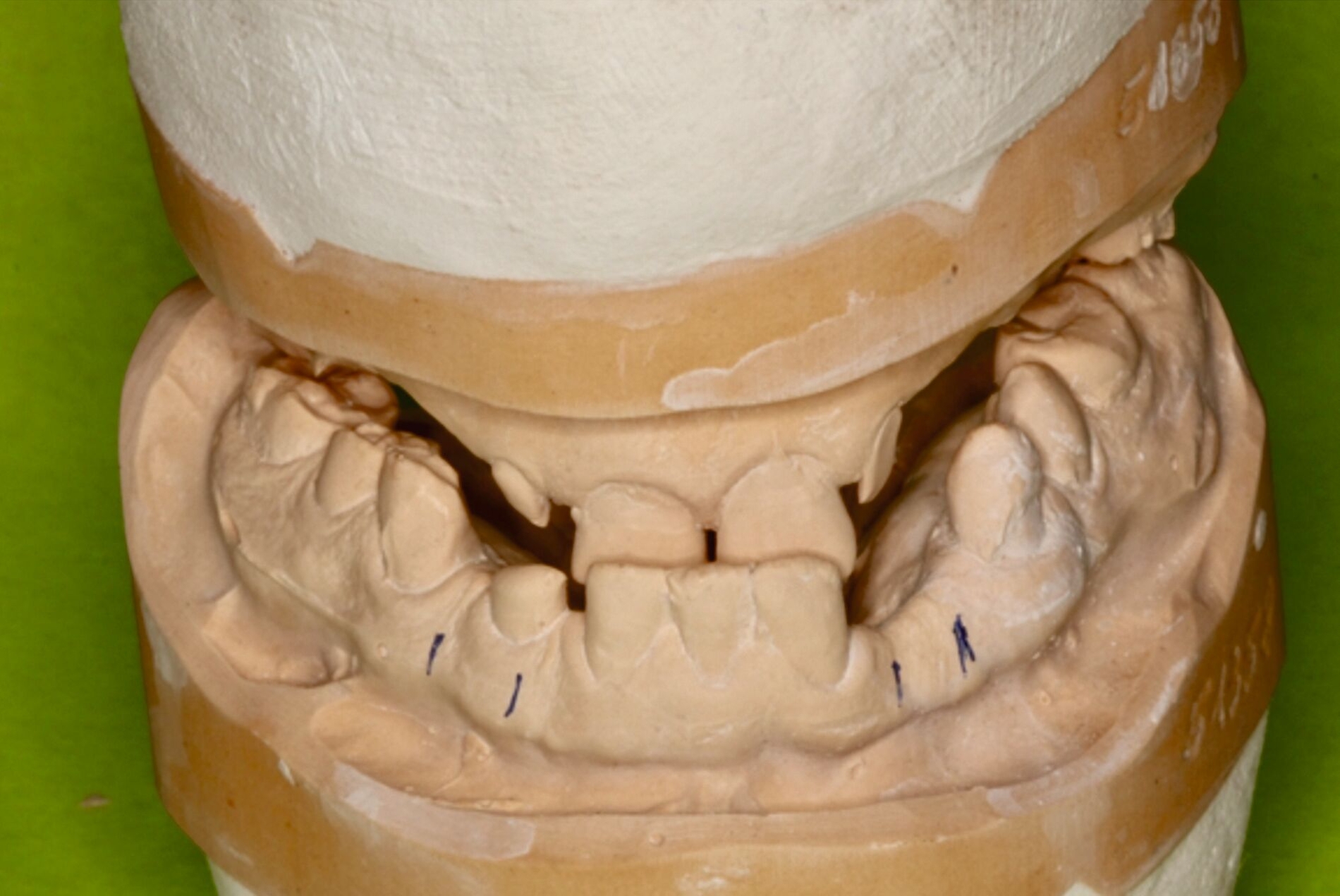
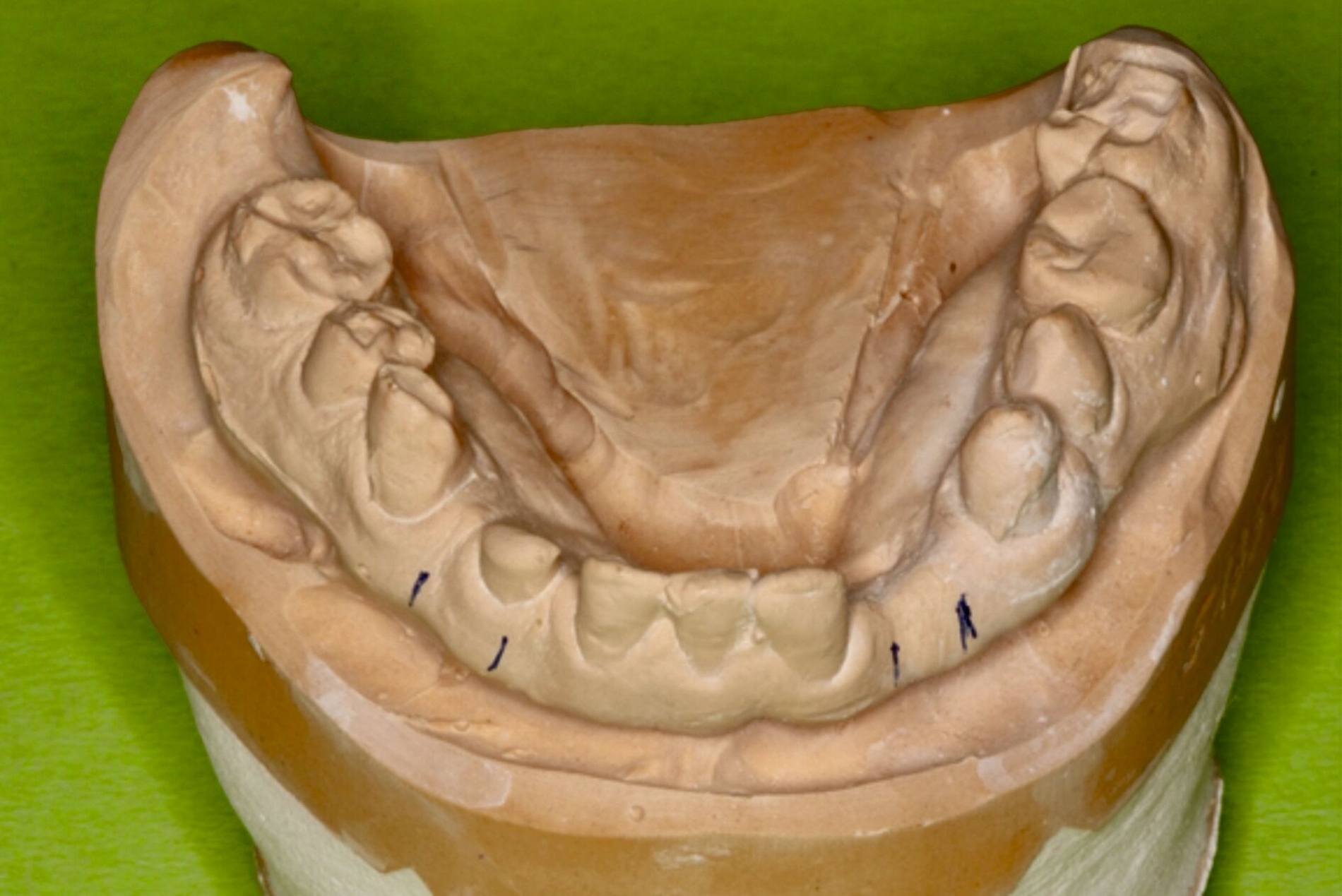
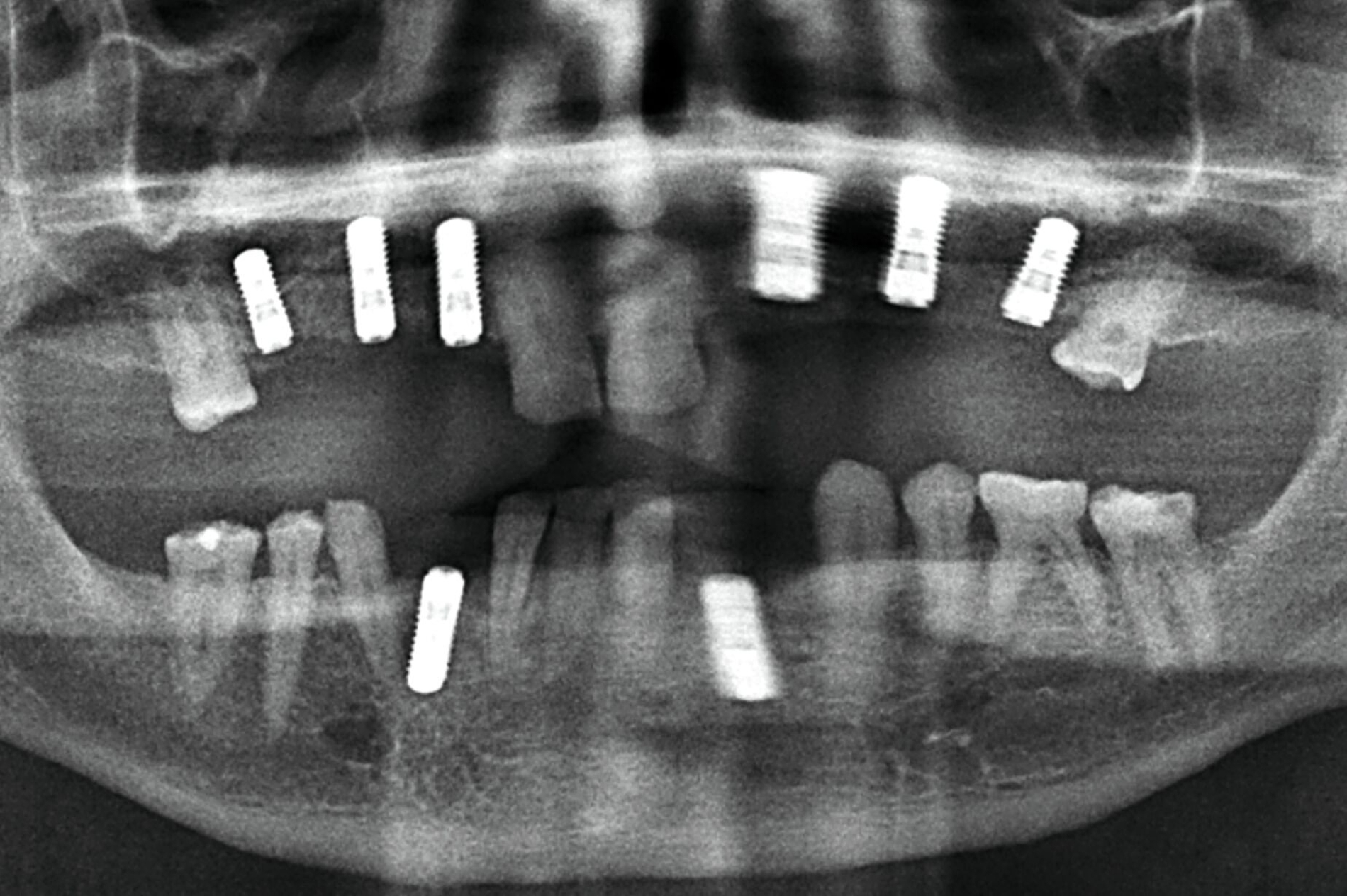
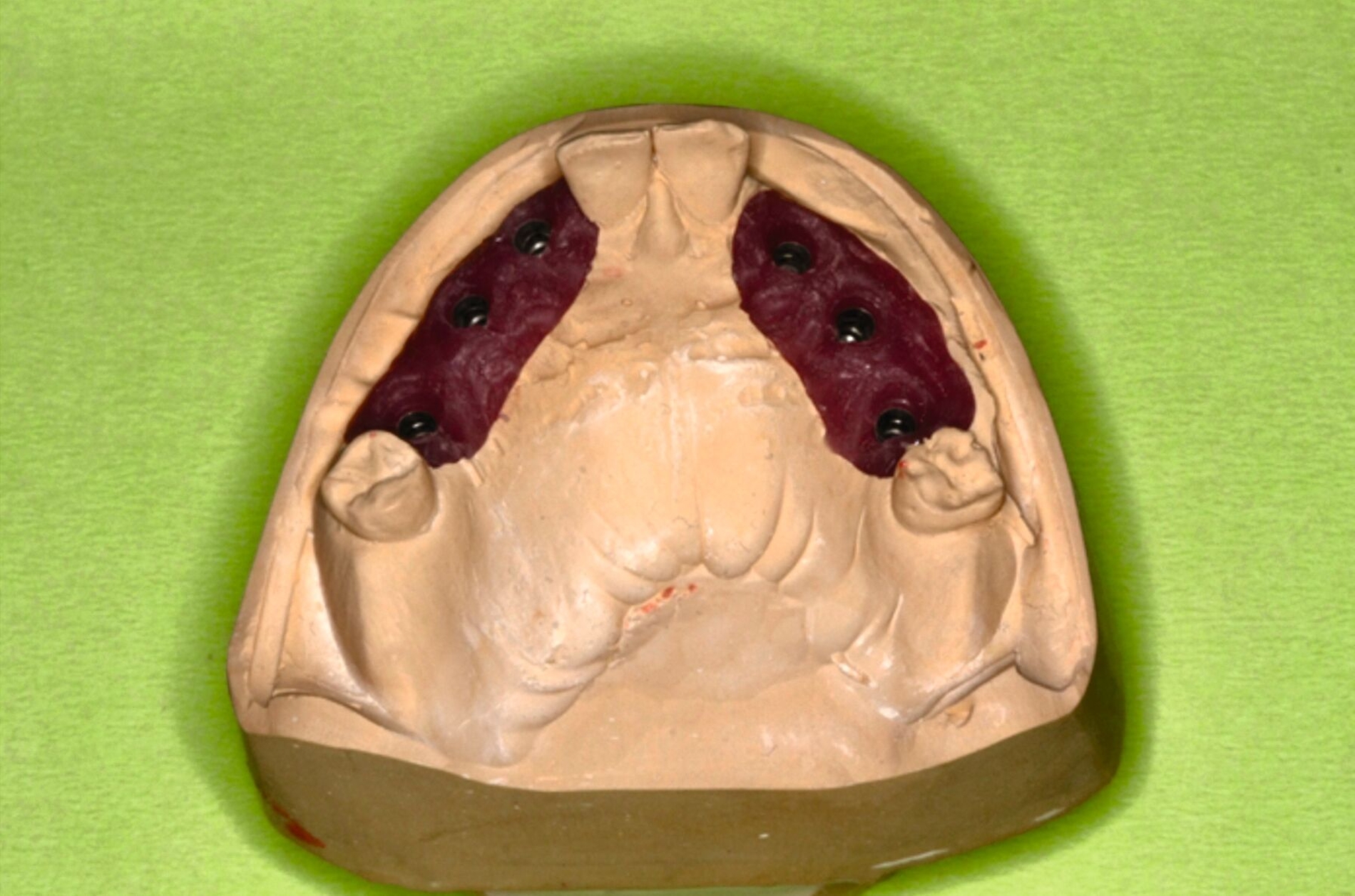
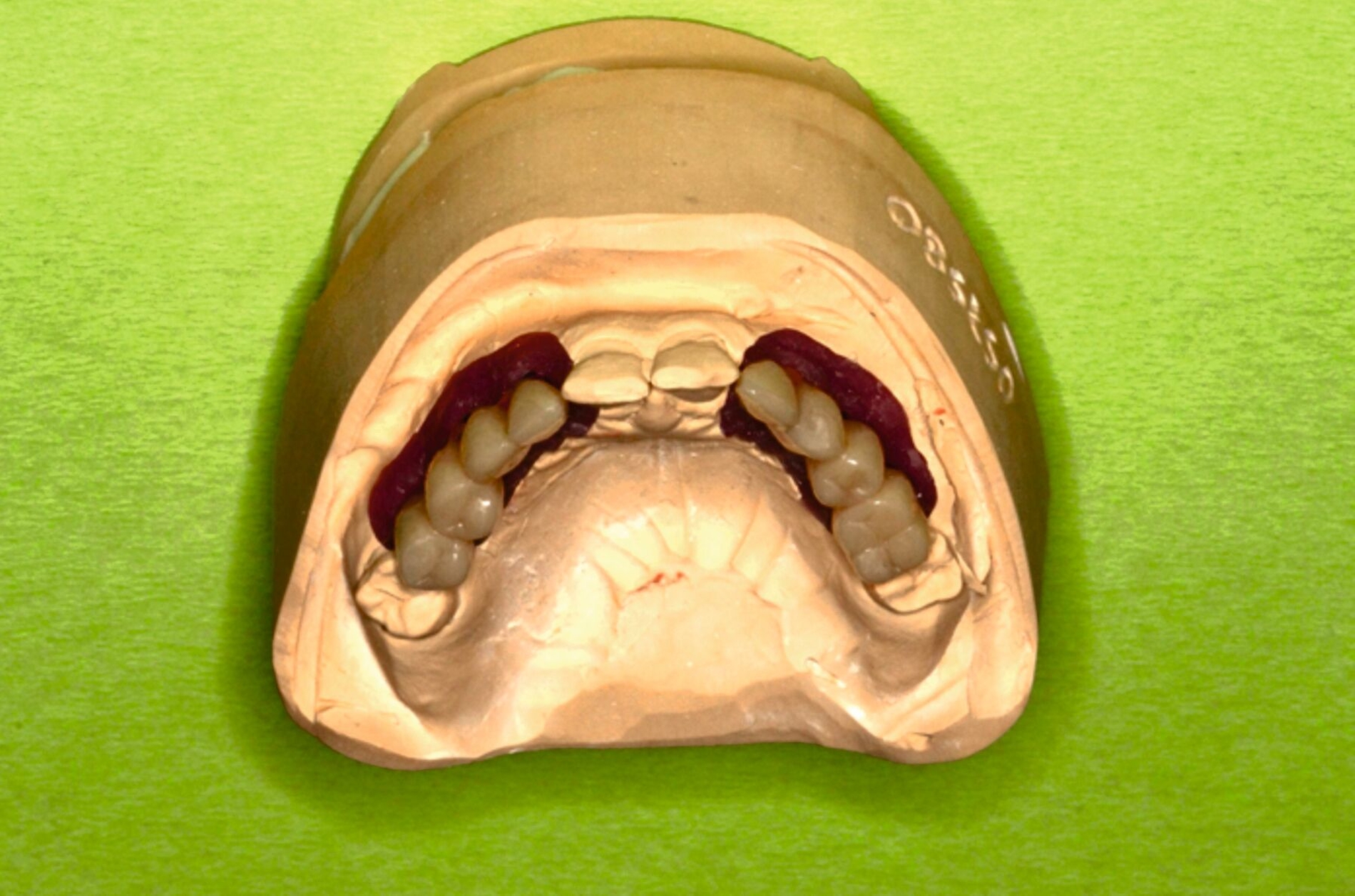
Zu Beginn der Behandlungsplanung wurden ein digitales OPG sowie Planungsmodelle erstellt (Abbildung 2). Interdisziplinär wurden mit dem Prothetiker, Chirurgen und Zahntechniker anhand der vorliegenden Modellanalysen und der klinischen Situation des Patienten verschiedene Therapieoptionen entwickelt und gemeinsam bewertet.
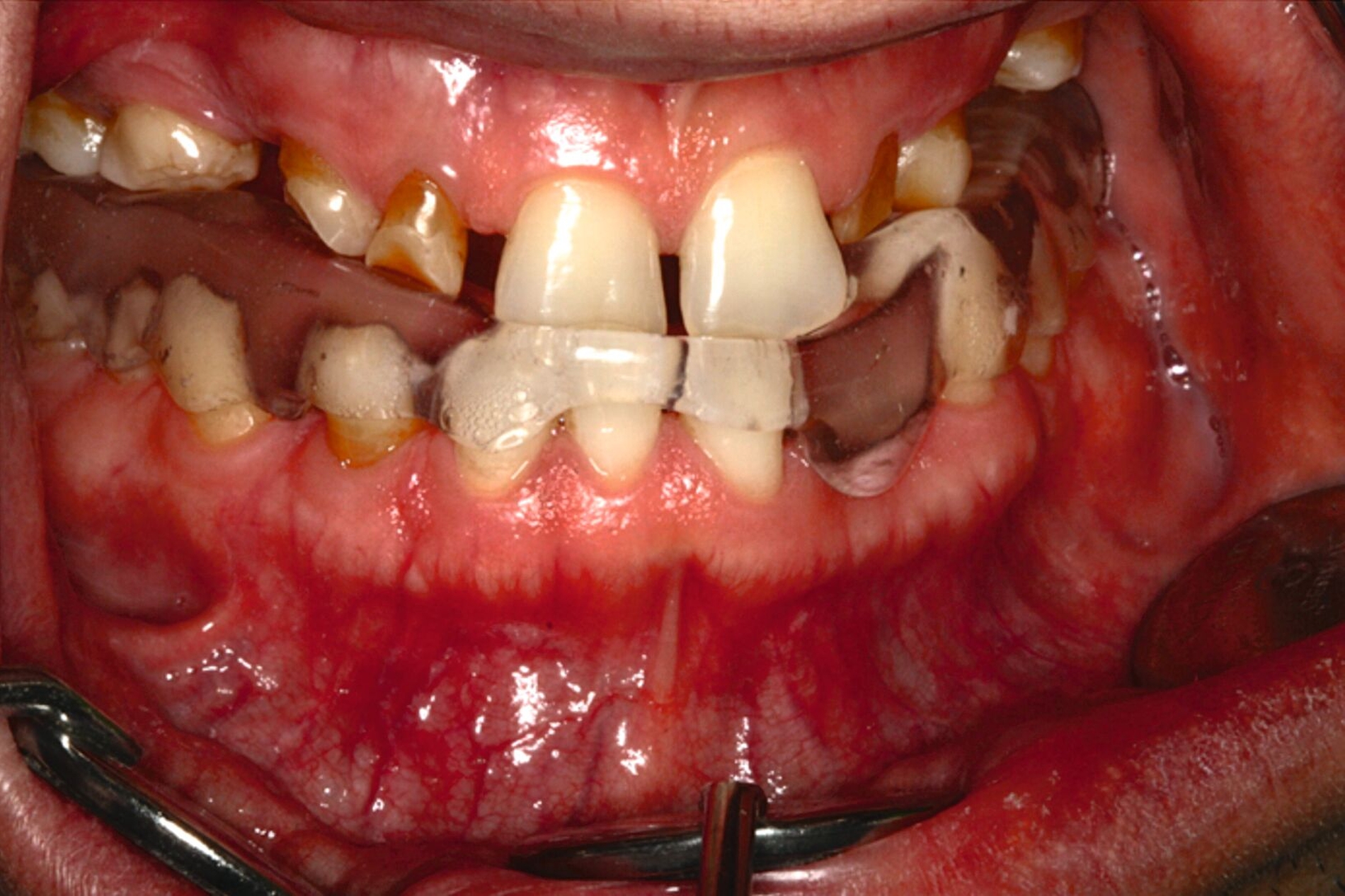
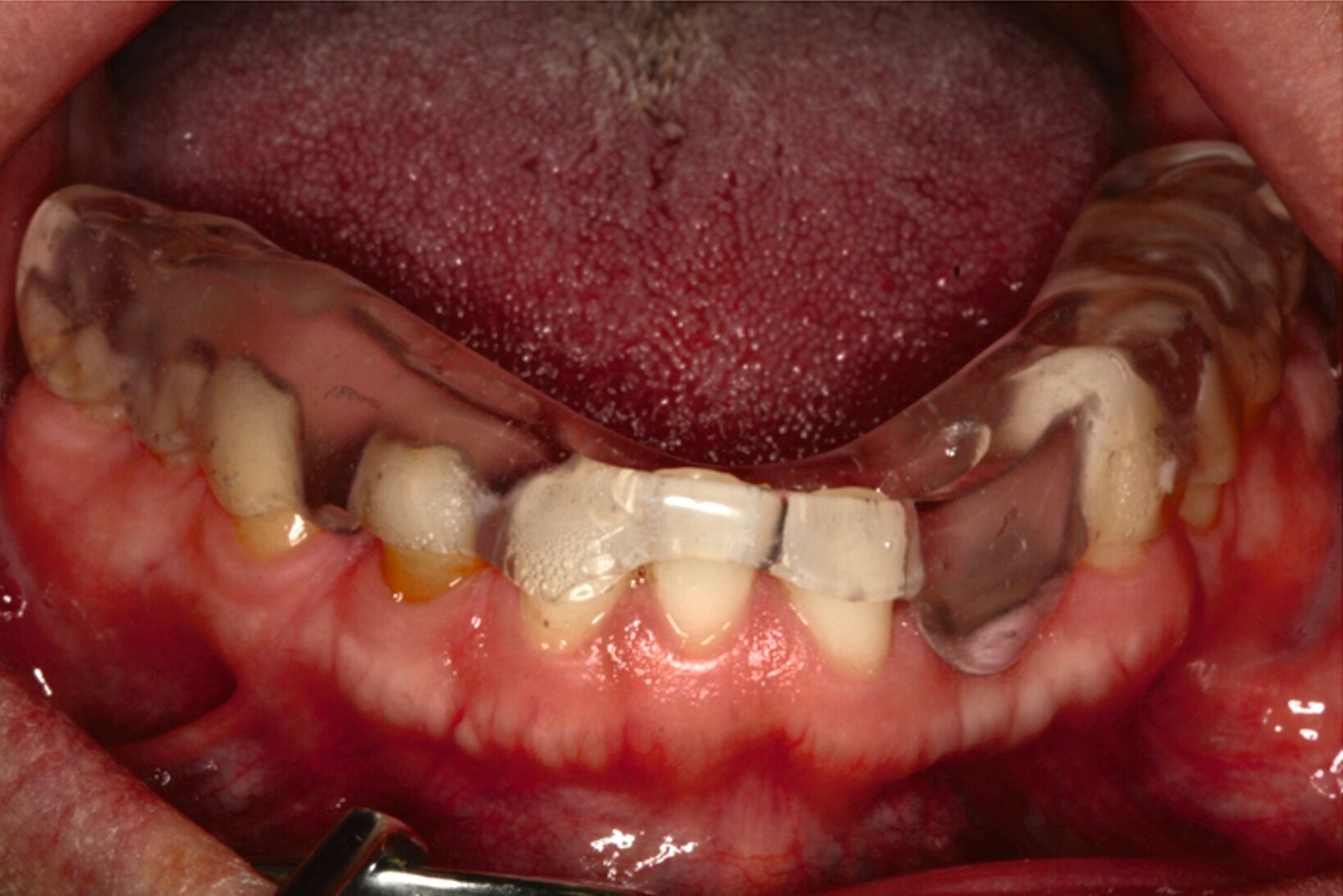
Eine mögliche und indizierte Umstellungsosteotomie wurde vom Patienten abgelehnt. Da seitens des Patienten eine Kopfbissstellung möglich war, wurde eine Bissumstellung und -hebung mit nur noch geringgradigem Vorbiss und anschließender Zahnimplantation in Erwägung gezogen. Begonnen wurde mit einer temporären Schienentherapie zur Neuorientierung der Bisslage (Abbildung 3). Da der Patient die angepasste Bisshebung tolerierte, wurde diese nach Entfernung der persistierenden Milchzähne 55, 53, 52, 62 und 83 temporär mittels einer Valplastprothese (Abbildung 4) als Interimsersatz im Oberkiefer gesichert.
Ausgehend von der neu eingestellten und kompensierten Bisslage des Patienten erfolgte die Entscheidung über das weitere therapeutische Vorgehen. Dabei kamen folgende Behandlungskonzepte in Betracht:
Im Oberkiefer: Implantationen zur Pfeilervermehrung und Teleskopversorgung, alternativ festsitzende Kronen-Brückenversorgungen. Eine Teleskopversorgung allein auf den restlichen natürlichen Zähnen wäre aufgrund der vertikalen Distanz nach erforderlicher Bisshebung nicht möglich gewesen.
Im Unterkiefer: Lückenschluss mit konventionellen Brückenversorgungen mit fraglicher Prognose, alternativ Einzelzahnimplantationen mit Implantatkronen.
Kronenverlängerungen und Überkronungen der teilretinierten Zähne 16 und 26.
Antrag auf Kostenbeteiligung der Krankenkasse gemäß Ausnahmeindikation im Fall der Nichtanlage multipler Zähne (§28 SGB V).
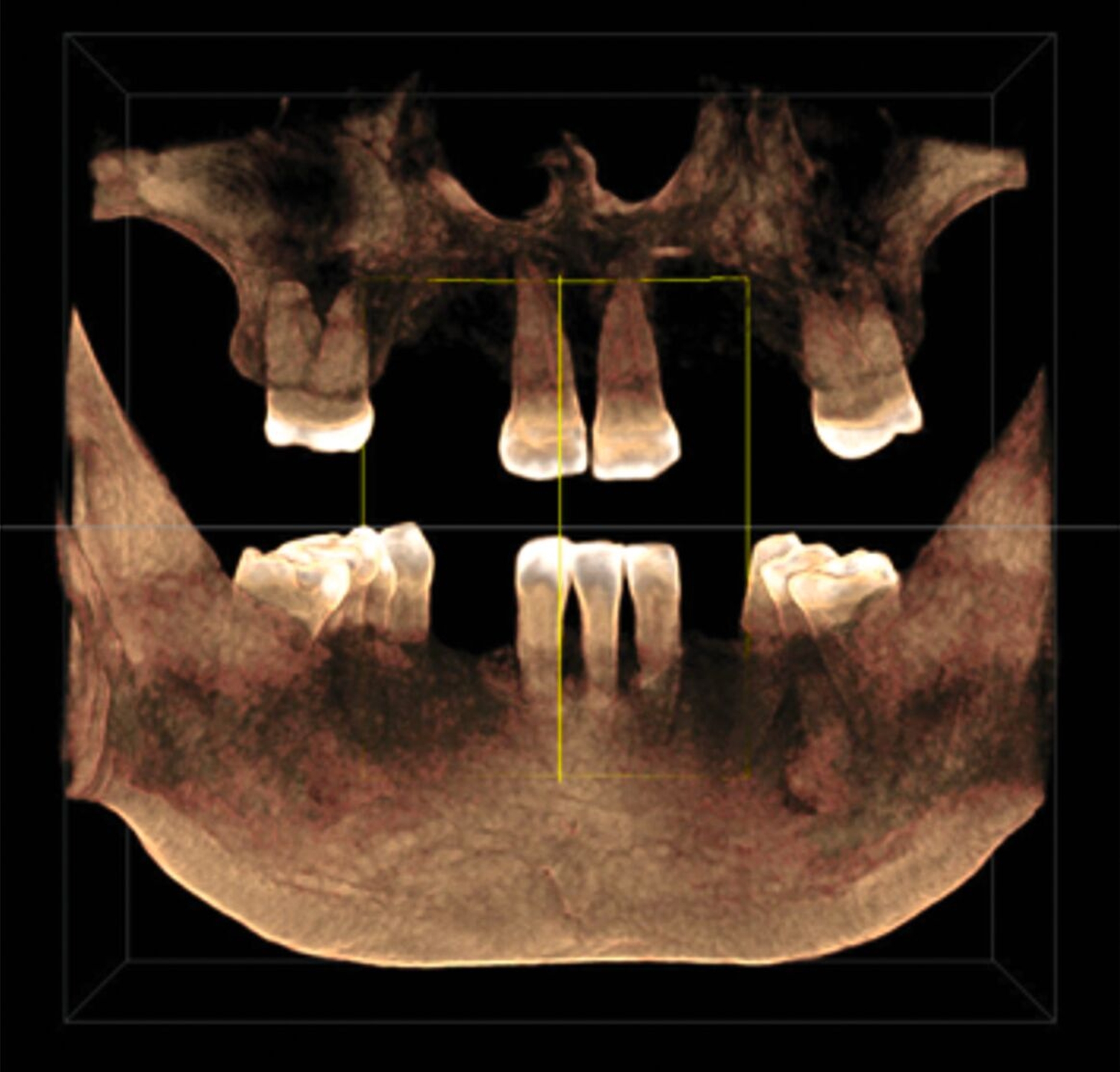
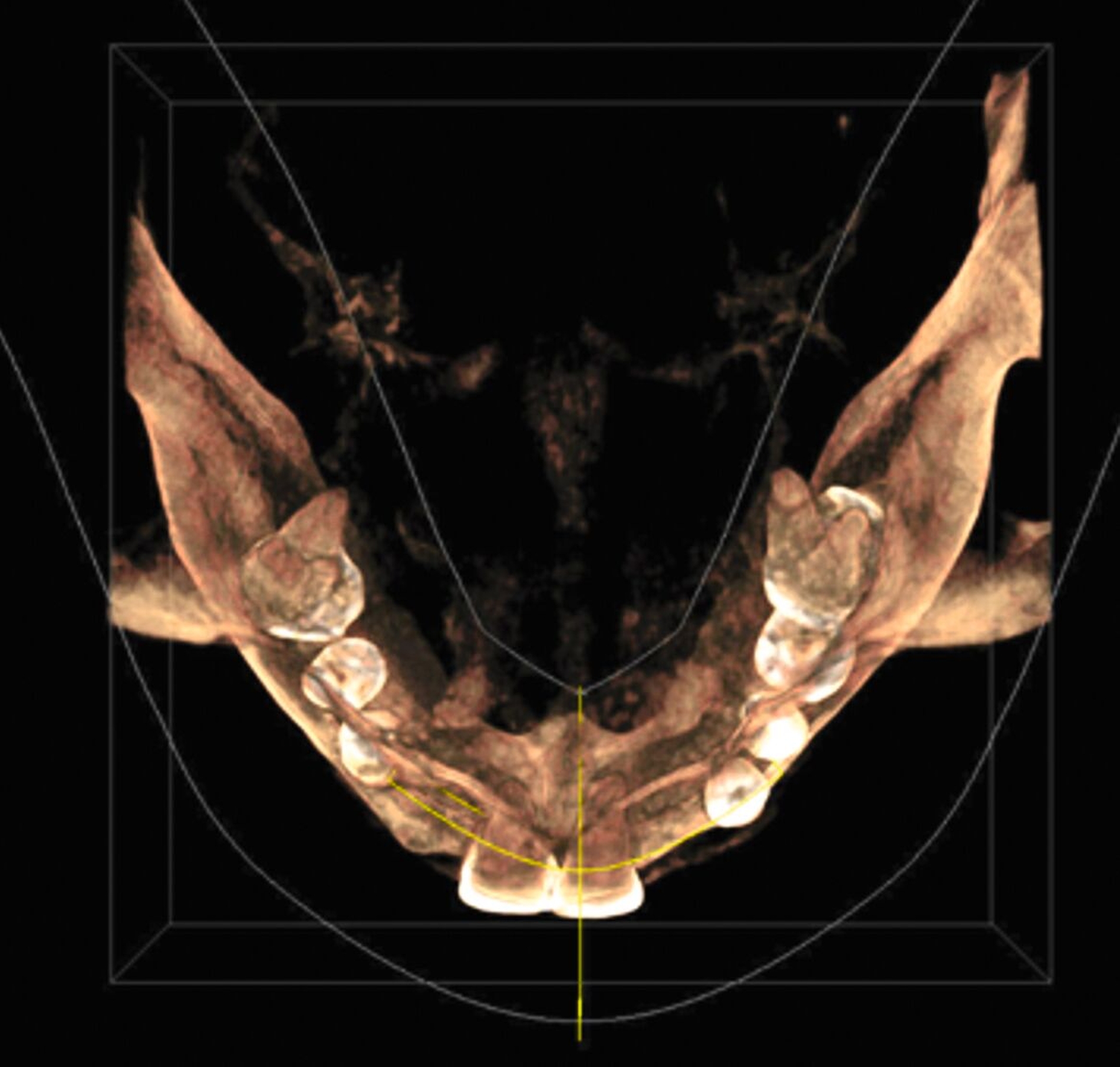
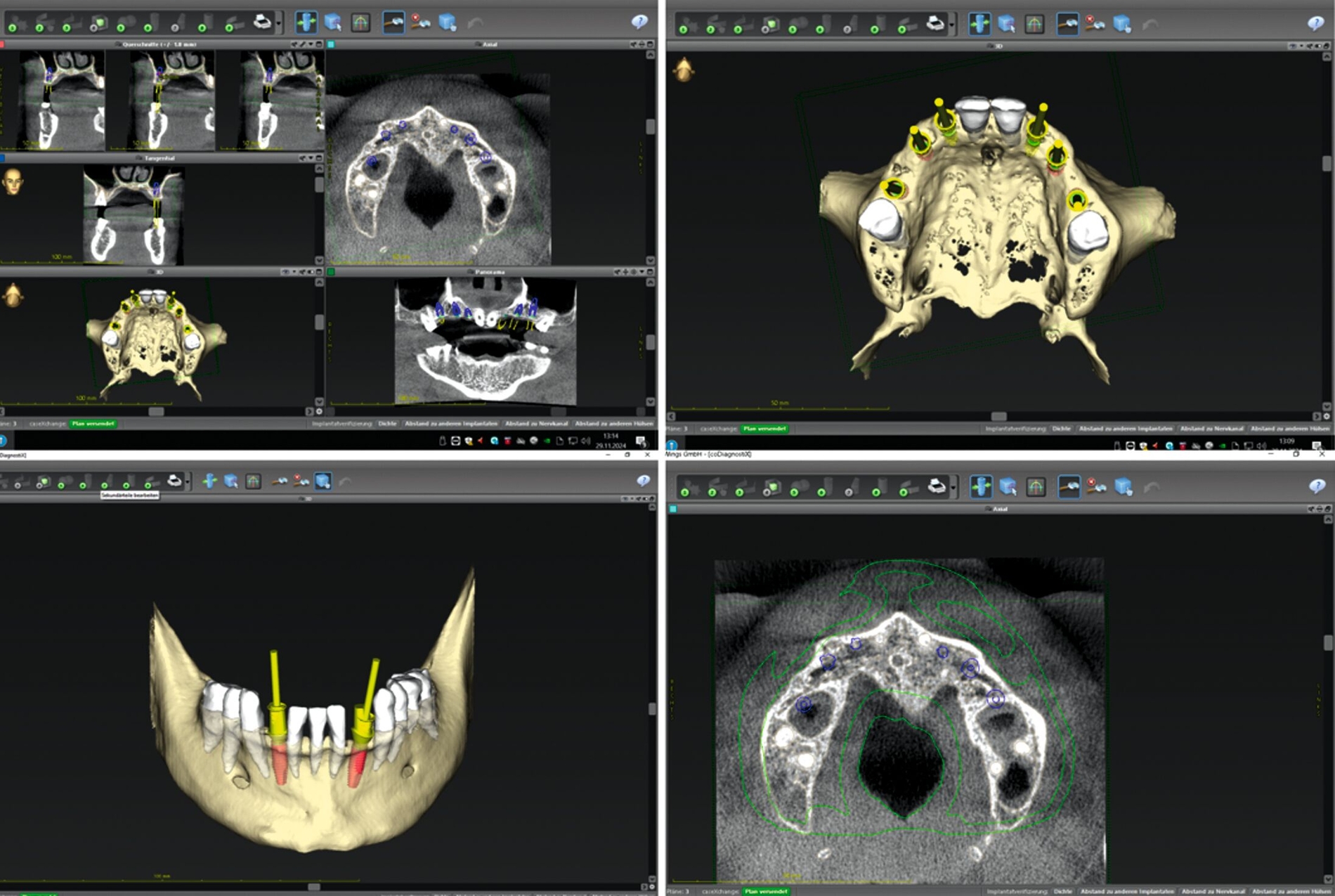
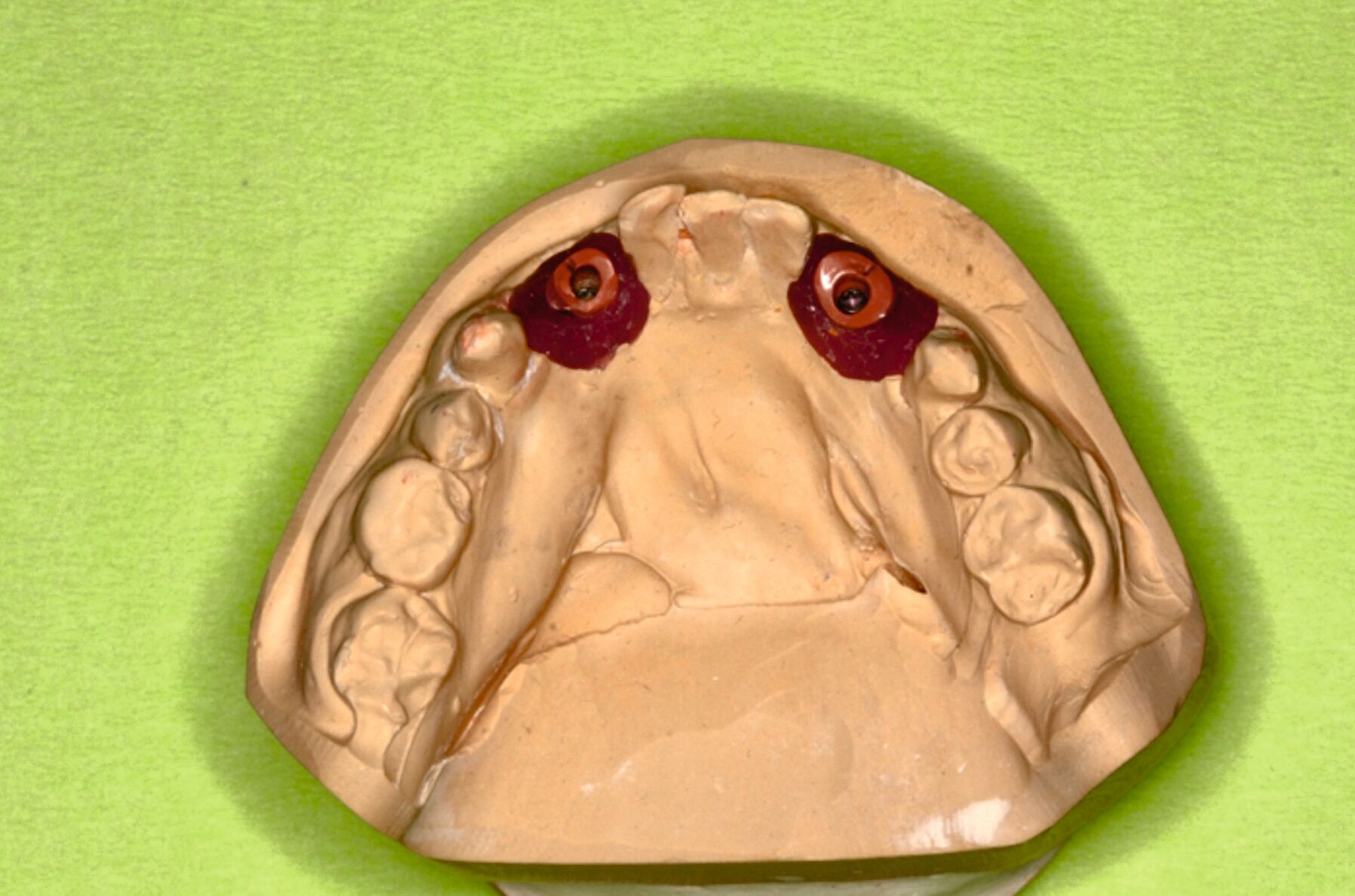
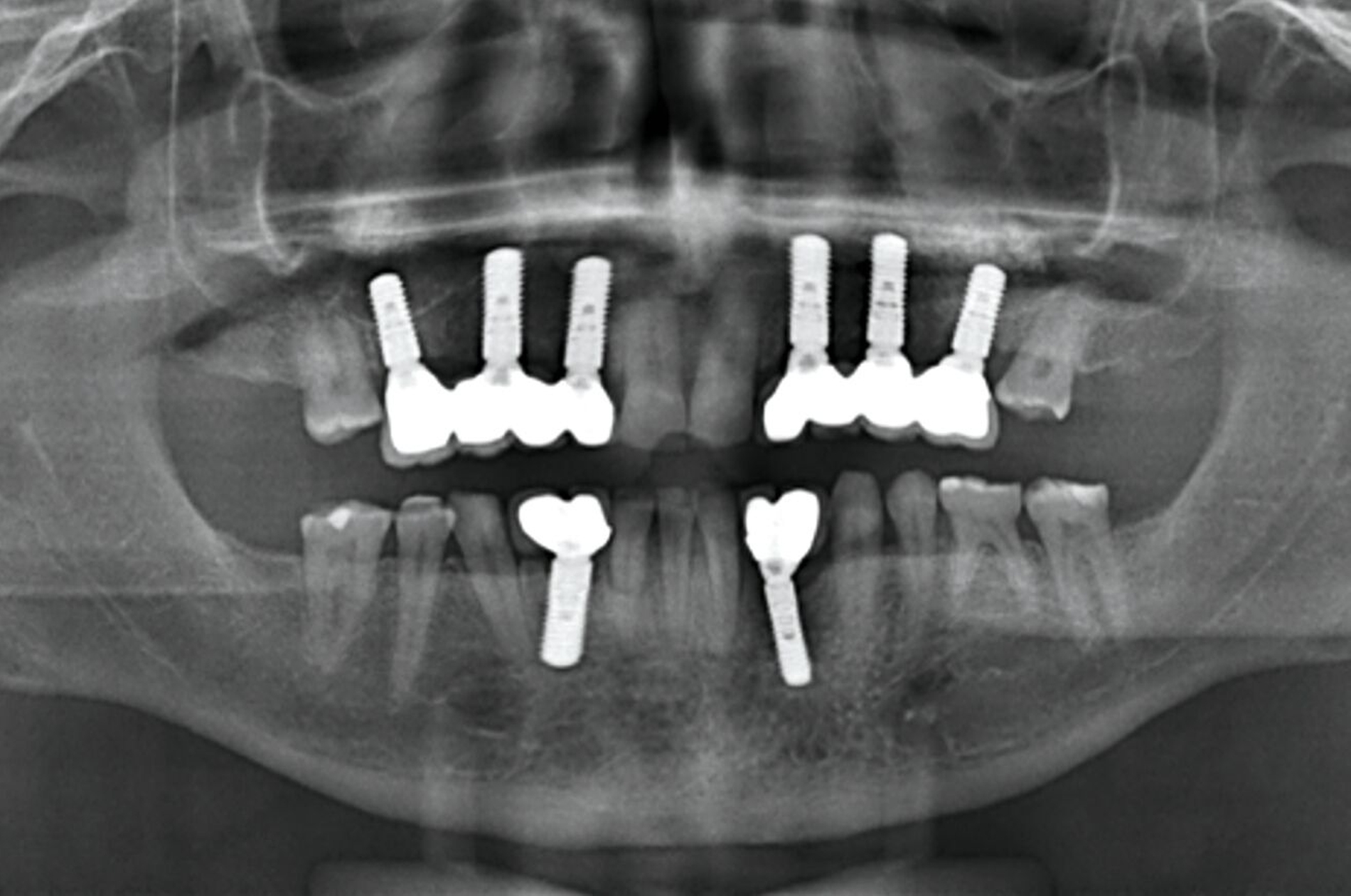
Zur Implantationsplanung wurden nach Abschluss der Vorbehandlungen und Prophylaxemaßnahmen zunächst eine digitale Volumentomografie (DVT) sowie aktuelle Situationsmodelle von Ober- und Unterkiefer zur Beurteilung der ossären Ausgangssituation erstellt. Es folgte die digitale Planung der Implantationen an den Regionen 12, 13, 13, 22, 23, 25, 33 und 43 (CoDiagnostiX Dental Wings, Straumann, Basel, Schweiz) sowie die Übertragung der dreidimensional geplanten Implantationen in gedruckte Bohrschablonen und die Festlegung von Art und Zeitpunkt erforderlicher Augmentationen (Abbildung 5).
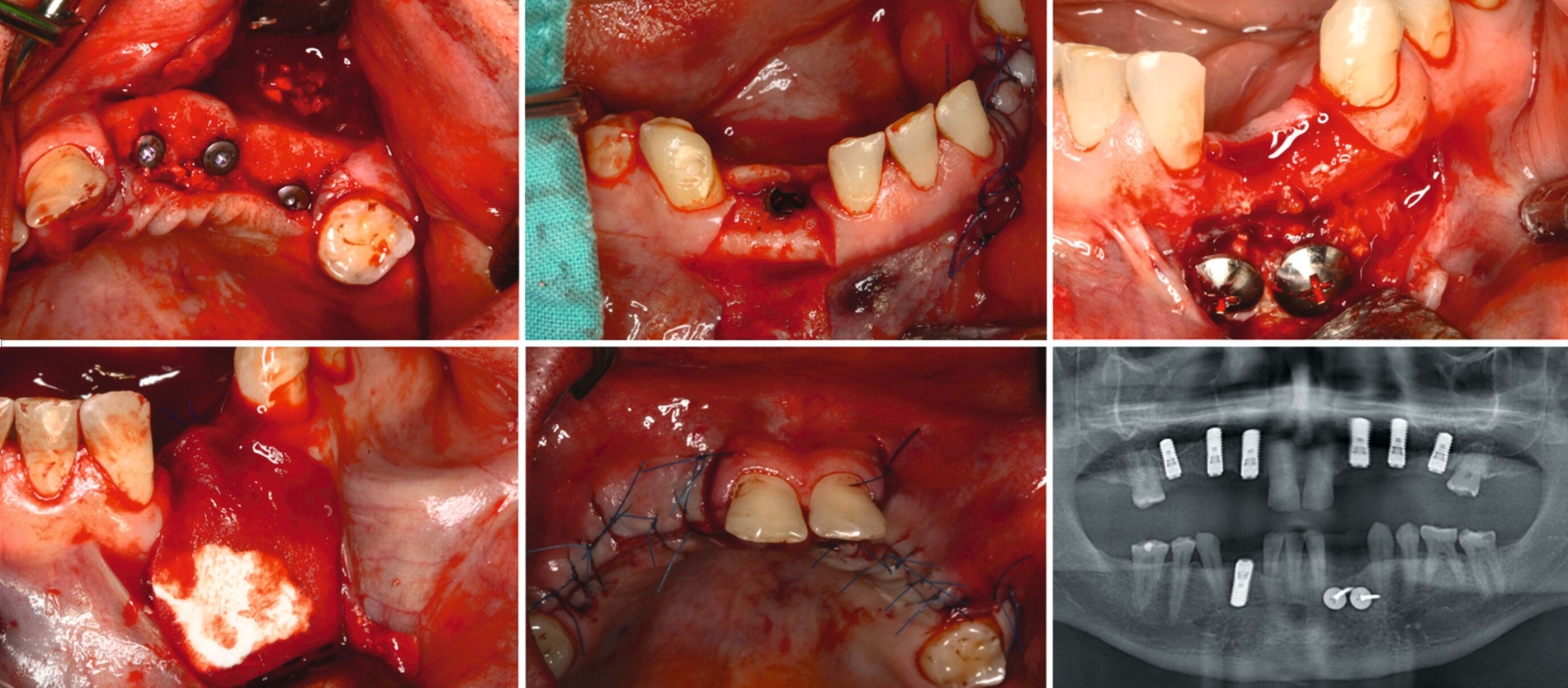
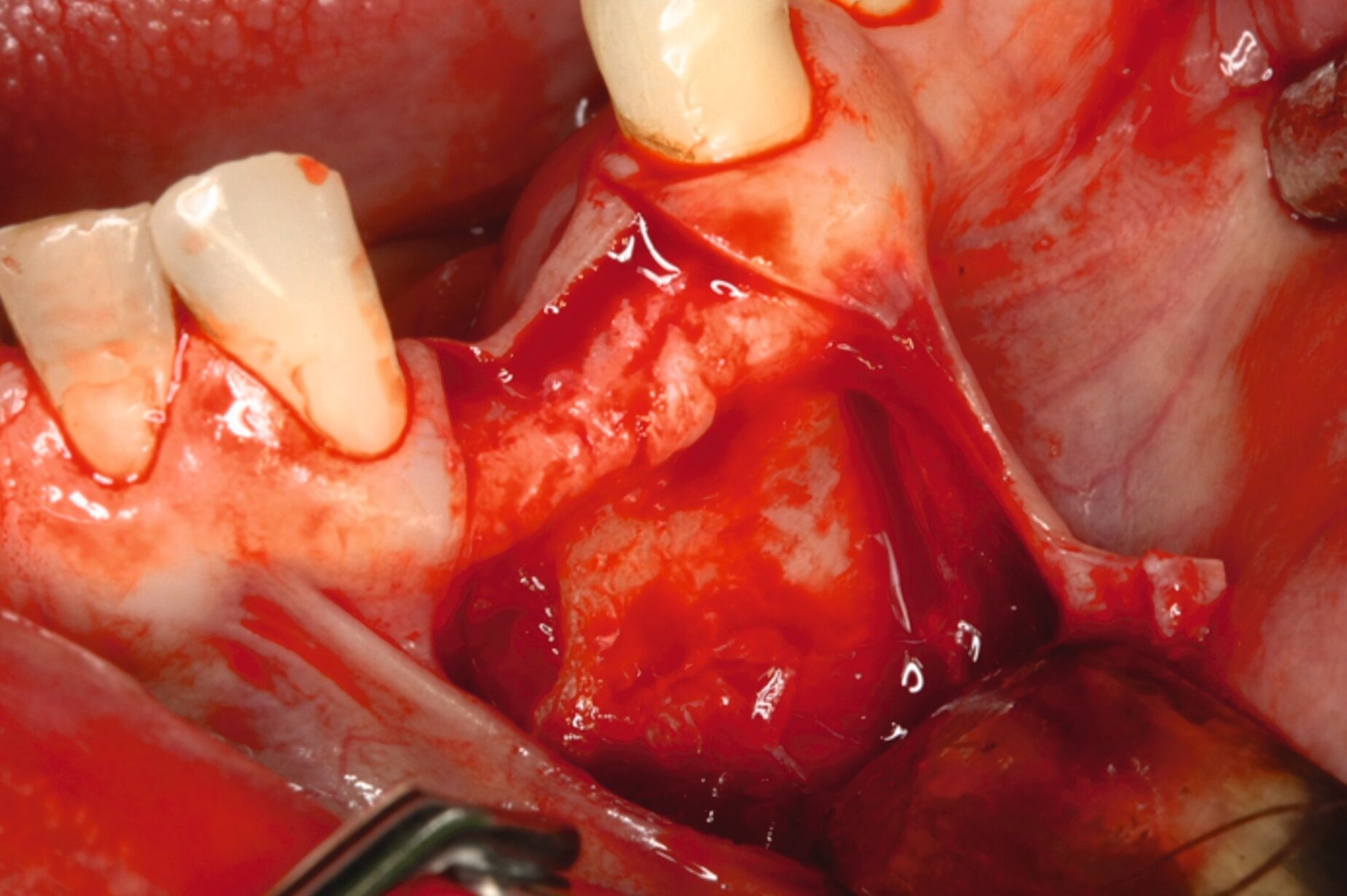
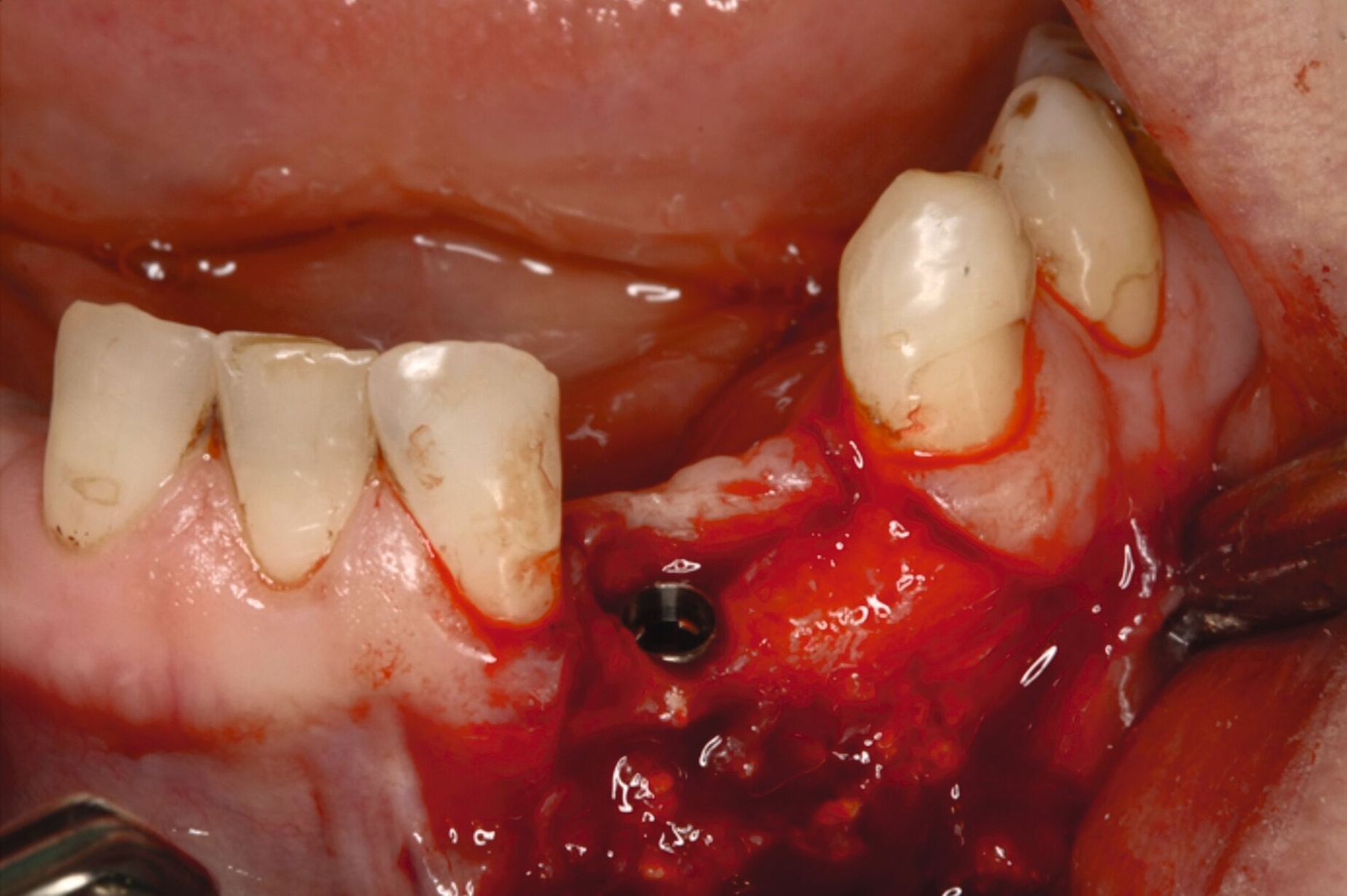
Unter intravenöser Sedierung wurden Implantate im Ober- und Unterkiefer inseriert, kombiniert mit Sinusbodenelevation und vestibulären Augmentationen. Aufgrund unzureichender Knochenverhältnisse erfolgte an Regio 33 eine zweizeitige augmentative Maßnahme mit Schirmschrauben und Membran (Abbildung 6), gefolgt von der sekundären Implantation nach vier Monaten (Abbildung 7).
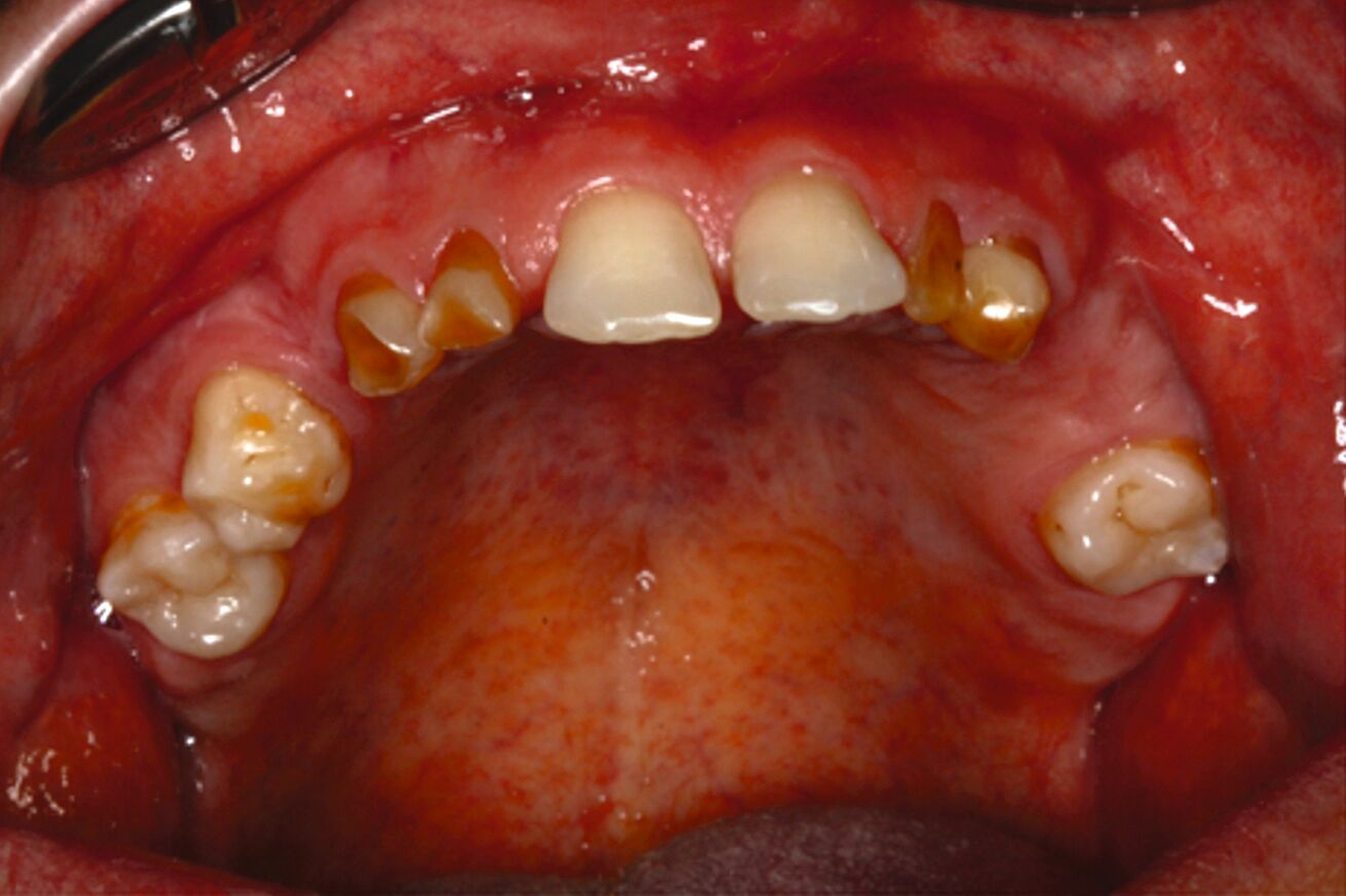
Nach komplikationsfreiem Heilungsverlauf (Abbildung 8) erfolgte die Freilegung der Implantate, die Einsetzung von Gingivaformern und die Anpassung des Interimsersatzes (Abbildung 9). Wegen der dadurch anfallenden zusätzlichen Kosten verzichtete der Patient auf ein Langzeitprovisorium.
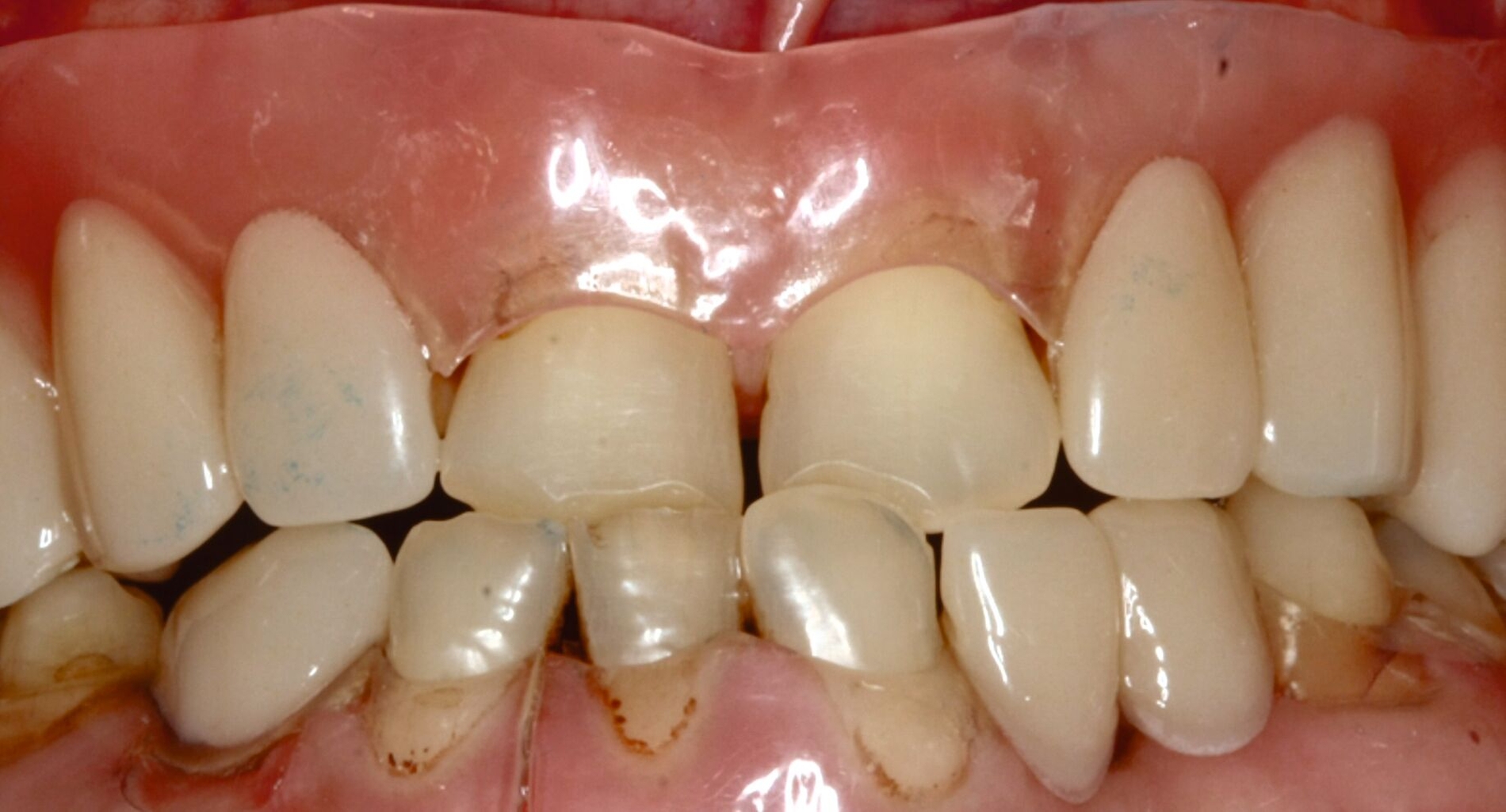
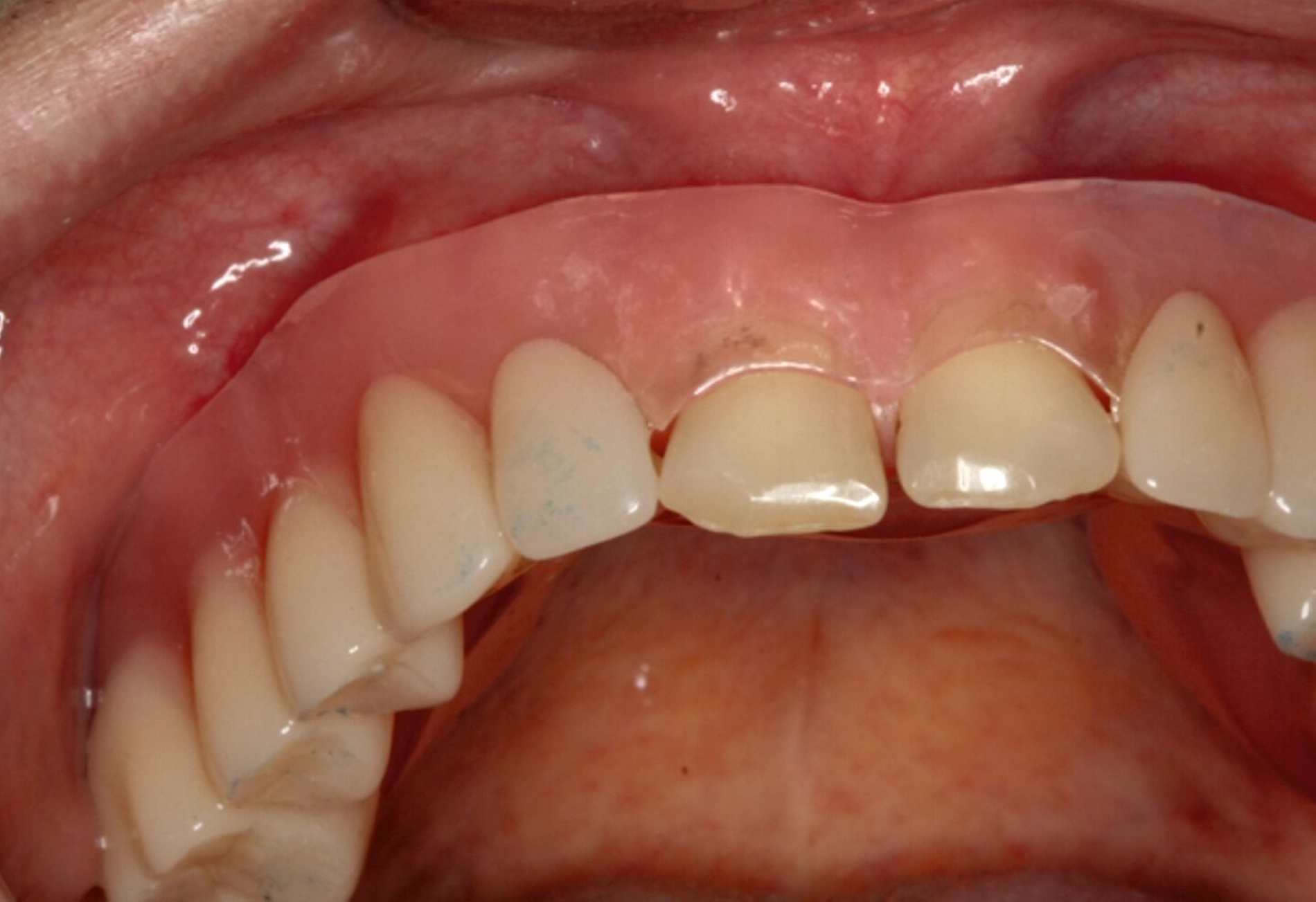
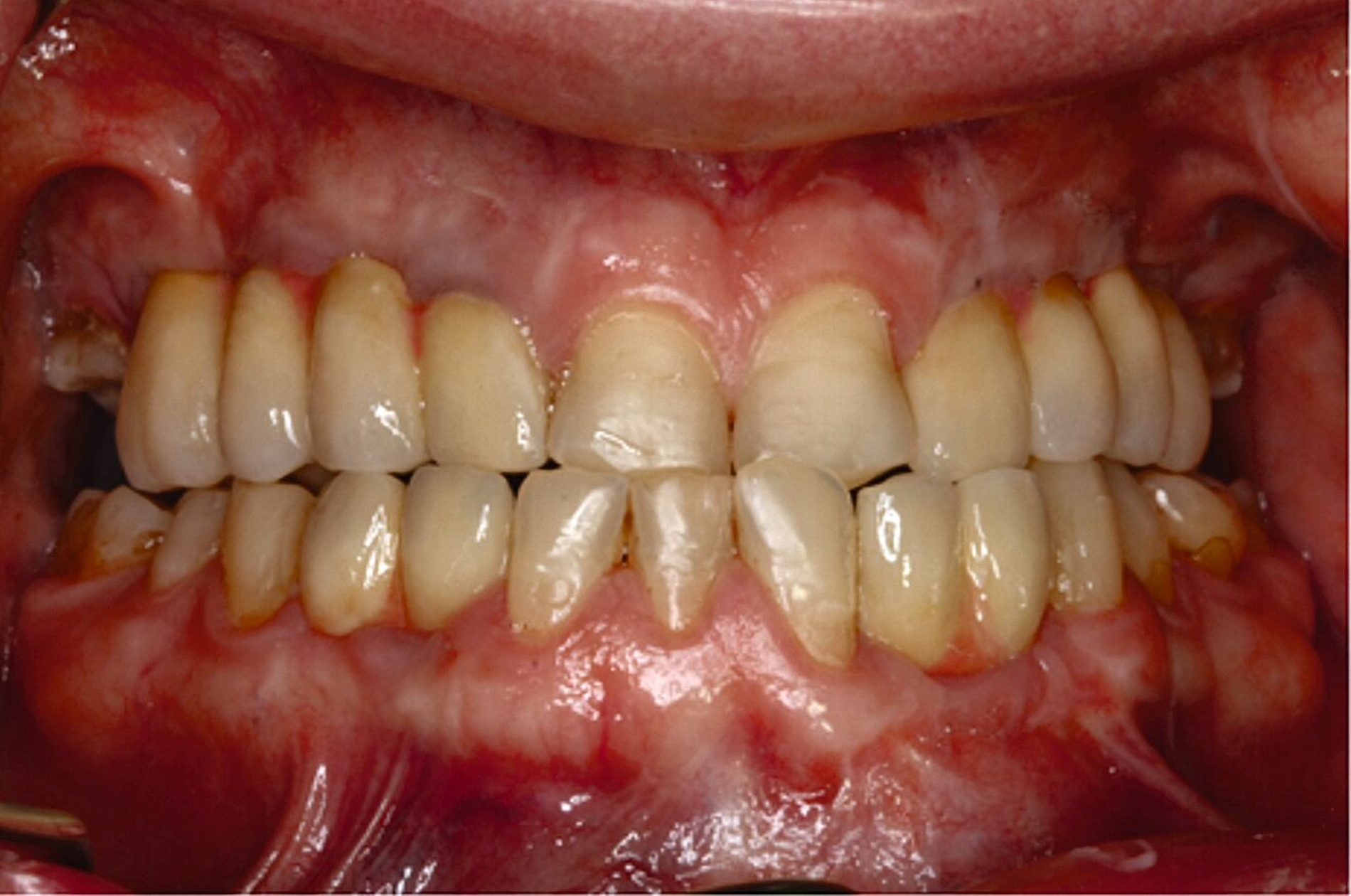
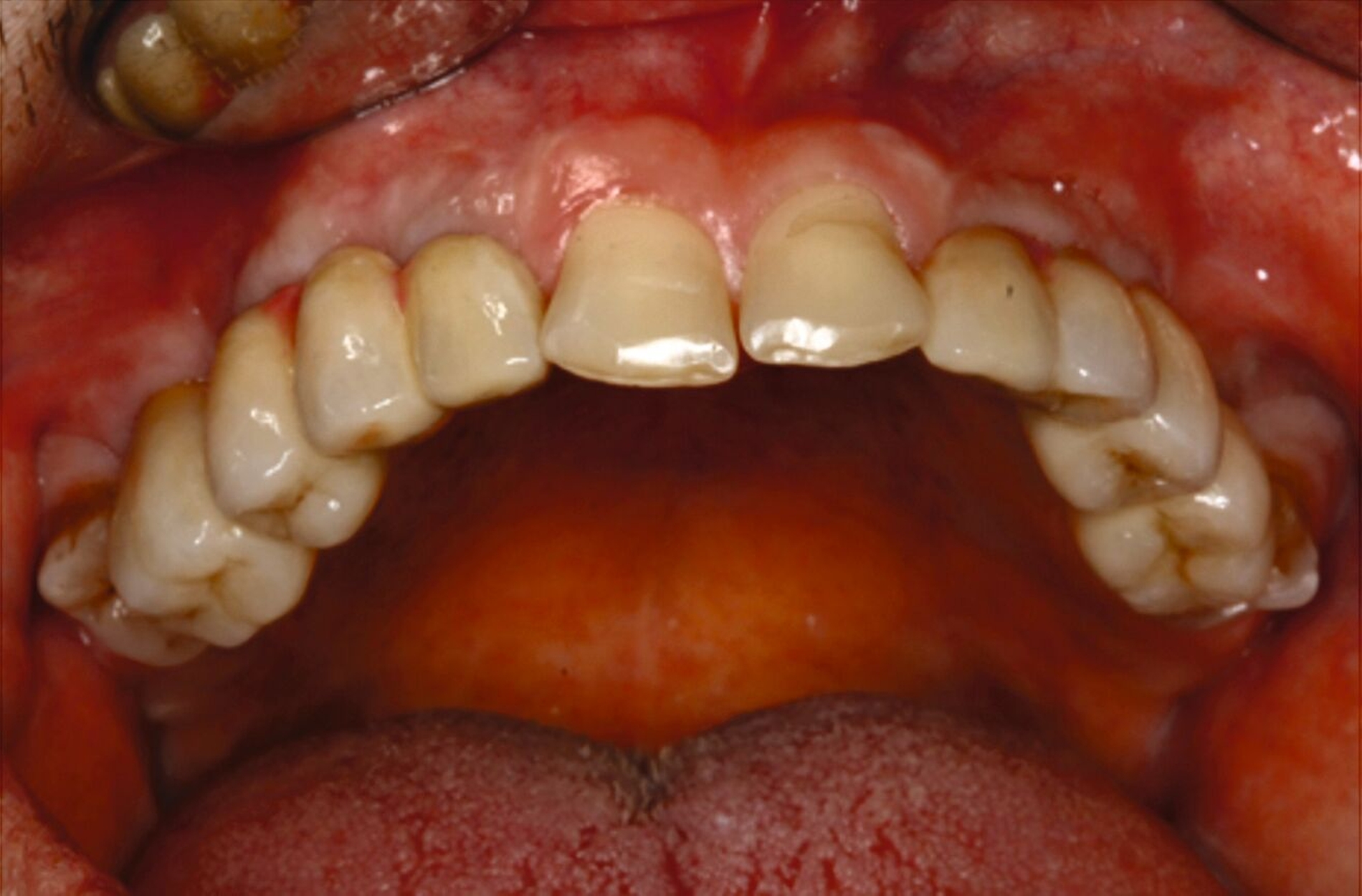
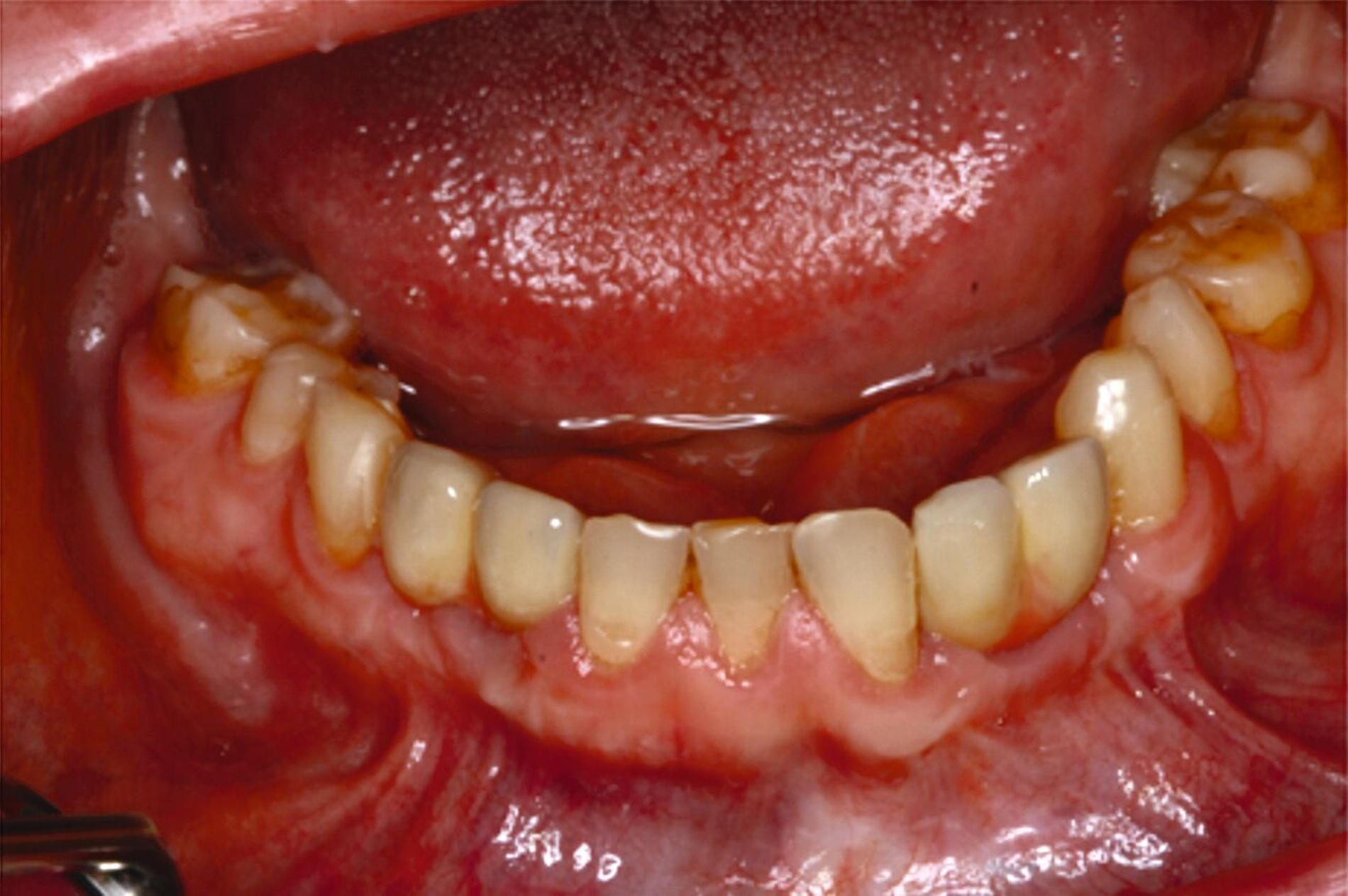
Über Abutmenteinproben, Korrekturen der angestrebten Bisslage sowie Gerüst- und Rohbrandeinproben erfolgte die definitive Eingliederung der festsitzenden Versorgung auf den natürlichen Zähnen und den Implantaten. Zehn Monate nach Beginn des mehrzeitigen operativen Vorgehens konnte die komplexe interdisziplinäre Versorgung des Patienten der äußerst ungünstigen Zahn- und Bisssituation nahezu abgeschlossen und zur Zufriedenheit des Patienten finalisiert werden (Abbildung 10).
Diskussion
Die Nichtanlage bleibender Zähne stellt eine der häufigsten angeborenen Fehlbildungen dar, mit einer Gesamtprävalenz von etwa 5,5 Prozent in der Allgemeinbevölkerung [Polder et al., 2004]. Die Oligodontie, definiert als Nichtanlage von mindestens sechs bleibenden Zähnen, ist eine seltenere und schwerwiegendere Form mit einer Prävalenz von circa 0,14 Prozent [Castilho et al. 2023].
Frauen sind mit einem etwa 1,37-fach höheren Risiko betroffen als Männer [Polder et al., 2004]. Am häufigsten betroffen sind der zweite Prämolar im Unterkiefer sowie der laterale Schneidezahn im Oberkiefer. Die einseitige Nichtanlage tritt häufiger auf als die beidseitige, wobei bilaterale Nichtanlagen des lateralen Schneidezahns im Oberkiefer häufiger sind als einseitige [Polder et al., 2004; Finnema et al., 2005]. Das Fehlen eines oder zweier bleibender Zähne macht mit 83 Prozent die größte Patientengruppe aus, die in der Regel weniger komplexe Therapien benötigen [Lapatki, 2022].
Neben der klinischen Untersuchung ist die molekulargenetische Diagnostik zur Abklärung von Syndromen und Genvarianten ein wichtiger Bestandteil der Diagnostik [Castilho et al., 2023]. Sie ermöglicht nicht nur die Identifikation zugrunde liegender genetischer Mutationen, sondern unterstützt auch die Differenzierung zwischen syndromalen und nonsyndromalen Formen. Diese Informationen sind entscheidend für die interdisziplinäre Therapieplanung, da sie Prognosen zur weiteren Zahnentwicklung und möglichen systemischen Begleiterkrankungen beeinflussen können. Zudem erleichtert die genetische Diagnostik die Beratung der Patienten und deren Familien hinsichtlich Prognose und Therapieoptionen.
Häufig begleiten die Fehlbildung eine Hypomineralisation des Zahnschmelzes und verschiedene Stellungsanomalien [Porumb et al., 2016]. Bei syndromalen Patienten, beispielsweise mit Lippen-Kiefer-Gaumenspalten, treten gehäuft Zahnfehlstellungen, Transpositionen, Rotation, Mikrodontien und Taurodontien auf [Marzouk et al., 2021]. Kinder mit systemischen Erkrankungen oder angeborenen Fehlbildungen zeigen eine deutlich höhere Prävalenz von Oligodontie als gesunde Kinder [Nadolinski et al., 2023].
Patienten mit komplexen Syndromen oder kognitiven Einschränkungen benötigen häufig eine interdisziplinäre Betreuung und angepasste Therapieansätze, da herkömmliche Behandlungswege oft eingeschränkt sind [Aronovich et al., 2022; Ouyang et al., 2024]. Zudem erfordern Patienten mit kognitiven Einschränkungen aufgrund mangelnder Compliance oft eine Behandlung unter Narkose [Tent et al., 2018; Ouyang et al., 2024].
Therapeutisch stehen nach Abschluss des Wachstums verschiedene Optionen zur Verfügung: der möglichst lange Erhalt persistierender Milchzähne, konventioneller Zahnersatz, implantatgetragene prothetische Versorgungen sowie kieferorthopädischer Lückenschluss [Castilho et al., 2023]. Die Anzahl der fehlenden Zähne, das Knochenangebot sowie die individuellen Wünsche des Patienten bestimmen die Komplexität der Therapie und den Einsatz augmentativer Verfahren [Castilho et al., 2023; Lauwers et al., 2024].
Implantatgetragene Versorgungen zeigen bei Erwachsenen Überlebensraten von über 95 Prozent und führen zu deutlich gesteigerter Lebensqualität und Patientenzufriedenheit [Kramer et al., 2007; Pjetursson und Heimisdottir, 2018; French et al., 2021]. Patienten mit syndromaler Oligodontie weisen geringere Implantatüberlebensraten auf als Patienten ohne Syndrom [Aydinbelge et al., 2013]. Augmentationen sollten möglichst minimal gehalten werden, wobei nur wenige Patienten zehn oder mehr Implantate benötigen [Lauwers et al., 2024]. Bei komplexen Fällen wird eine computergestützte Implantatplanung empfohlen, um eine präzise Positionierung und die Schonung anatomischer Strukturen sicherzustellen [Kramer et al., 2007].
In Deutschland erfolgt die Kostenübernahme für Implantate bei multiplen Nichtanlagen nur im Rahmen einer Ausnahmeindikation gemäß §28 SGB V, insbesondere bei generalisierter genetischer Nichtanlage [DGMKG, 2016]. Die endgültige Entscheidung erfolgt in einem Gutachterverfahren der Kassenzahnärztlichen Bundesvereinigung.
Fazit für die Praxis
An Oligodontie leiden vor allem Frauen; am häufigsten betroffen sind der zweite Prämolar im Unterkiefer und der laterale Schneidezahn im Oberkiefer.
Bei Verdacht auf genetische Nichtanlagen sollte eine molekulargenetische Diagnostik erfolgen.
Nach Wachstumsabschluss stehen verschiedene Therapieoptionen zur Verfügung, abhängig von Defektgröße und Patientenwunsch.
Implantate verbessern die Lebensqualität signifikant und erfordern minimalinvasive Augmentation sowie eine digitale Planung bei komplexen Fällen.
Die Kostenübernahme für Implantate ist in Deutschland selten und erfordert ein Gutachterverfahren, daher ist eine interdisziplinäre Planung wichtig.
Die Behandlung multipler Zahnagenesen erfordert somit eine frühzeitige, individuelle und interdisziplinäre Planung. Die Behandlung mit implantatgetragenen Versorgungen hat sich als langfristig erfolgreich und lebensqualitätssteigernd etabliert, bedarf aber entsprechender diagnostischer und therapeutischer Expertise. Die Kostenerstattung durch die gesetzliche Krankenversicherung stellt weiterhin eine Herausforderung dar und erfordert Verbesserungen, um eine optimale Versorgung der betroffenen Patienten sicherzustellen.
Literaturliste
Aronovich S, YL Hsieh, RS Conley, B Stieper, M Yatabe and F Liu: Interdisciplinary dental management of patient with oligodontia and maxillary hypoplasia: a case report. BMC Oral Health 22:84, 2022.
Aydinbelge M, HO Gumus, AE Sekerci, U Demetoglu and OA Etoz: Implants in children with hypohidrotic ectodermal dysplasia: an alternative approach to esthetic management: case report and review of the literature. Pediatr Dent 35:441-446, 2013.
Castilho NL, KKM Resende, JAD Santos, RA Machado, RD Coletta, ENS Guerra, AC Acevedo and H Martelli-Junior: Oligodontia in the Clinical Spectrum of Syndromes: A Systematic Review. Dent J (Basel) 11:2023.
Finnema KJ, GM Raghoebar, HJ Meijer and A Vissink: Oral rehabilitation with dental implants in oligodontia patients. Int J Prosthodont 18:203-209, 2005.
French D, R Ofec and L Levin: Long term clinical performance of 10 871 dental implants with up to 22 years of follow-up: A cohort study in 4247 patients. Clin Implant Dent Relat Res 23:289-297, 2021.
Kramer FJ, C Baethge and H Tschernitschek: Implants in children with ectodermal dysplasia: a case report and literature review. Clin Oral Implants Res 18:140-146, 2007.
Lapatki BG: Orthodontischer Lückenschluß vs. prothetische Versorgung bei Nichtanlagen der lateralen Oberkieferschneidezähne. Quintessenz Zahnmedizin 73:346-357, 2022.
Lauwers L, G Raoul and R Nicot: Pre-implant surgery complexity for achieving implant-supported prosthetic rehabilitation in oligodontia patients: a retrospective study. BMC Oral Health 24:1039, 2024.
Marzouk T, IL Alves, CL Wong, L DeLucia, CM McKinney, C Pendleton, BJ Howe, ML Marazita, TK Peter, DT Kopycka-Kedzierawski, CS Morrison, H Malmstrom, H Wang and ET Shope: Association between Dental Anomalies and Orofacial Clefts: A Meta-analysis. JDR Clin Trans Res 6:368-381, 2021.
Nadolinski M, MA Schlenz, A Rahman, N Kramer and N Schulz-Weidner: A comparative retrospective study on the prevalence and therapeutic treatment of dental agenesis between healthy children and children with systemic disease or congenital malformation. BMC Pediatr 23:322, 2023.
Ouyang T, D Chen, Z Ma, X Li, G Cao, L Lin, M Zeng and T Chen: Treatment strategy for patient with non-syndromic tooth agenesis: a case report and literature review. BMC Oral Health 24:840, 2024.
Pjetursson BE and K Heimisdottir: Dental implants - are they better than natural teeth? Eur J Oral Sci 126 Suppl 1:81-87, 2018.
Polder BJ, MA Van't Hof, FP Van der Linden and AM Kuijpers-Jagtman: A meta-analysis of the prevalence of dental agenesis of permanent teeth. Community Dent Oral Epidemiol 32:217-226, 2004.
Porumb A, I Ignat Romanul, C Dalai, G Ciavoi and IA Tig: A Rare Case of Bilateral Agenesis of Central Lower Incisors Associated With Upper Impacted Canine- A Case Report. Iran J Public Health 45:381-386, 2016.
Tent A, L Todor, G Ciavoi, AM Popovici-Mut, D Domocos, MD Pogan, LL Vaida and A Porumb: Non-syndromic hypodontia of permanent dentition associated with other dental anomalies in children and adolescents. Rom J Morphol Embryol 59:879-883, 2018.